Стратегия кокона включает вакцинацию против коклюша
На вопросы об этом заболевании отвечает профессор, доктор медицинских наук, руководитель отдела профилактики инфекционных заболеваний ФГБУ ДНКЦИБ ФМБА России (ранее НИИДИ), главный специалист по вакцинопрофилактике Комитета по здравоохранению Администрации Санкт-Петербурга Сусанна Михайловна Харит
1. Коклюш считается детской болезнью. Могут ли болеть взрослые или передавать инфекцию детям?
Действительно, коклюш традиционно считают детским заболеванием, и это связано с тем, что типичные проявления коклюша, которые хорошо знакомы всем медикам, встречаются в раннем возрасте. Только у детей раннего возраста бывают смертельные исходы при заболевании. По данным позиционной статьи ВОЗ (2015 г.), в 2013 г. в мире умерло от коклюша 63 000 детей в возрасте до 5 лет. Эти цифры, как предполагают, еще выше из-за недоучета случаев, особенно в развивающихся странах. Систематический обзор исследований по оценке источников заболевания у детей до 6-месячного возраста выявил, что в 74–96% случаев дети заражаются от домашних контактов, из них 39% (95%, CI: 33–45%) были матери, 16% (95%, CI: 12–21%) отцы, 5% (95%, CI: 2–10%) бабушки и дедушки. Роль братьев и сестер разные исследователи оценивали по-разному от 16 до 43%. В 12–32% источник установлен не был. Таким образом, стало понятно, что коклюш – заболевание, характерное не только для детей, но и для подростков и взрослых, диагноз у которых не был установлен до того, как заболели дети. Это обусловлено нетипичной клинической картиной заболевания у взрослых.
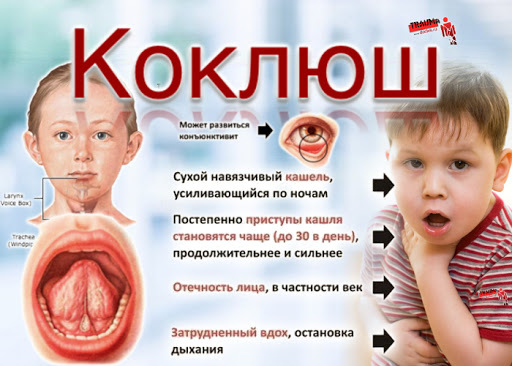
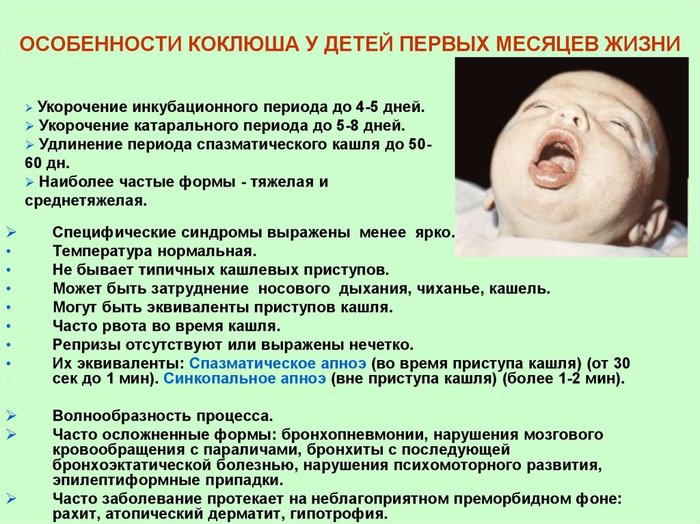
У детей коклюш имеет характерную клинику: вначале заболевание протекает, как обычное ОРЗ, но через 1–2 недели появляются типичные симптомы в виде спазматического, приступообразного кашля с репризами, апноэ, рвотой после кашля, петехиальными кровоизлияниямив в слизистые глаз и т. п. Это – спазматический период, который может продолжаться от 1 до 6 недель, и третий период – реконвалесценция – до 3 мес., во время которого при других респираторных заболеваниях может возобновляться приступообразный кашель. Для младенцев и малышей характерны осложнения с поражением легких, нервной системы (коклюшная энцефалопатия), дистрофическими нарушениями.
Взрослые и подростки переносят коклюш в виде длительного сухого кашля, при отсутствии реприз, температуры, а интоксикация мало выражена, но рвота после кашля возможна.
3. Какова эпидемиологическая ситуация – растет ли количество пациентов с данным диагнозом?
В последние 2–3 десятилетия отмечен рост заболеваемости коклюшем у подростков и взрослых. Так, в США с 1990 по 2014 г. заболеваемость в целом увеличилась с 1,7 до 4,0 на 100 000, пик заболеваемости отмечен у детей до года и подростков 11–18 лет. В 2013 г. показатель у подростков 11–19 лет составил 28 на 100000, а у людей 20 лет и старше – 21 на 100 000.
В нашей стране, по данным Роспотребнадзора (2017), в 2016 г. зарегистрировано более 8000 случаев коклюша, показатель 5,62 на 100 тыс. населения. В целом по стране, за последние 10 лет, 93,6% от всех заболевших приходится на детей до 14 лет. В возрастной структуре максимальная заболеваемость приходилась на детей в возрасте до одного года – 102,6 на 100 тыс. детей данного возраста (2015 г. – 81,9; 2014 г. – 54,2).
4. С чем связан рост заболеваемости?
Рост заболевания коклюшем и появления второго пика (первый – дети до года) у подростков заметили в странах с высоким уровнем привитости детей (в целом в мире в 2014 г. 3 дозы вакцины, включающей коклюшный компонент, получили 86% детей). Это связывают с несколькими факторами. Во-первых, снижение защиты через несколько лет после вакцинации, во-вторых, с изменением методов подтверждения диагноза.
Другим объективным фактором, определяющим современную эпидситуацию, считают изменение системы диагностики за счет широкого внедрения ПЦР в реальном времени.
5. Какие изменения происходят в системе диагностики коклюша?
Диагноз коклюша всегда базировался на типичной клинической картине (а ее практически не бывает у подростков, взрослых и привитых ранее детей), дополнительным подтверждением являлись характерные изменения в анализе крови в виде лейкоцитоза и лимфоцитоза, а золотым стандартом – бактериологическое подтверждение при выделении коклюшной палочки из носоглотки у больного. Однако бактериологический метод не высоко чувствителен и высев положителен примерно в 30% случаев, поэтому широко применяются другие методы диагностики – серологический – определение антител к коклюшу (этот метод позволяет подтверждать заболевание и на поздних сроках). А в последние годы в качестве стандарта, принятого в мире и в нашей стране, используется метод ПЦР в реальном времени. По рекомендации Международной коклюшной инициативы обследованы должны быть длительно кашляющие люди (более двух недель).
6. Какие методы лечения и профилактики коклюша применяются?
Коклюш – бактериальная инфекция, которая поддается лечению антибиотиками, но, к сожалению, терапия не гарантирует легкого течения без осложнений.
Поэтому уже в 1920-е гг. были предприняты попытки создать профилактическую вакцину. Были разработаны в разных странах вакцины, содержащие коклюшные убитые палочки. Поначалу это были моновалентные вакцины, в дальнейшем их начали комбинировать с дифтерийным и столбнячным анатоксинами, а далее с вакциной против полиомиелита (также инактивированной), вакциной против гемофильной инфекции тип B, вакциной против гепатита В. На сегодня существуют разные комбинации этих препаратов. Инактивированные коклюшные вакцины различались по своей иммуногенности и реактогенности, но их массовое применение и достижение высокого уровня привитости позволило снизить заболеваемость коклюшем в сотни раз. Отечественная цельноклеточная вакцина значительно менее реактогенна, чем ряд зарубежных аналогов.
Успехи иммунизации, резкое снижение заболеваемости и смертности от коклюша (по подсчетам, без вакцинации в мире от коклюша умирало 1,3 млн детей) привели к тому, что в Японии, Европе и США стали пристально оценивать саму вакцину и ее безопасность. Появилось достаточное число публикаций, в которых обсуждалась возможность связи вакцины АКДС с судорогами, другими поражениями нервной системы, аутоиммунными заболеваниями, синдромом внезапной смерти. В результате в 1960-е гг. в Японии и Уэльсе отказались от введения АКДС детям, начались вспышки коклюша, и вновь от него стали умирать дети. Тогда в Великобритании было проведено широкомасштабное эпидемиологическое исследование и установлено, что частота поражений нервной системы у привитых и непривитых АКДС детей идентична. В настоящее время проведено множество исследований по безопасности АКДС и ВОЗ заключает, что связи с синдромом внезапной смерти, аутизмом, афебрильными судорогами, аутоиммунными заболеваниями у АКДС вакцины нет. Одной из проблем, связанных с АКДС-вакциной, является боязнь дополнительных веществ, входящих в вакцину – мертиолята (метиловой соли ртути) и формальдегида. Позиция ВОЗ по мертиоляту в вакцине была сформулирована еще в конце XX в. – количество его должно быть минимальным или его вообще не должно быть в вакцинах для детей до 6-месячного возраста. Бесклеточные комбинированные однодозовые вакцины и не содержат этого вещества.
В США, по данным комитета по контролю заболеваний, с 2001 г. в детских вакцинах мертиолята нет. В отечественной АКДС это вещество содержится. В АКДС есть небольшое количество мертиолята, а в вакцинах для детей против гриппа, гепатита В, инактивированной полиомиелитной, против гемофильной инфекции тип В – его нет. В живых вакцинах против кори, паротита, краснухи мертиолята никогда и не было.
Япония же начала создание и выпуск менее реактогенной бесклеточной вакцины, т. е. вакцины, в которой включены не целые коклюшные палочки, а лишь отдельные ее антигены. В составе бесклеточных вакцин может быть от 1 до 5 антигенов коклюша, а в цельноклеточной вакцине – 3000 антигенов. В дальнейшем бесклеточные вакцины начали выпускать и применять в США и Европе, они также комбинируются с вакцинами против гемофильной инфекции, гепатита В, полиомиелита, дифтерийным и столбнячным анатоксинами. Бесклеточные вакцины доказали свою меньшую реактогенность, и в развитых странах мира их активно применяют для вакцинации детей, подростков, взрослых и беременных.
7. Существуют ли какие-то общие рекомендации по профилактике коклюша у детей?
Понимая ограниченный по времени иммунитет, который создают коклюшные вакцины, ВОЗ рекомендует сегодня для профилактики коклюша у маленьких детей:
Кроме того, ВОЗ рекомендует активно проводить работу по созданию более иммуногенных вакцин (сейчас иммуногенность вакцин около 80%), по разработке новых схем вакцинации, начиная прививать детей в роддоме.
8. Почему существует необходимость в разработке новых вакцин?
Это определяется необходимостью получить вакцины с более высокой эффективностью, чтобы иммунитет после прививки сохранялся длительно.
9. Какие возможности профилактики коклюша есть в России?
– Расскажите об используемых вакцинах против коклюша, насколько они эффективны и в чем их различия?
– В нашей стране традиционно используется цельноклеточная вакцина (ЦК вакцина), в то время как начиная с 1980-х годов многие страны постепенно переходили на ацеллюлярные вакцины (АК вакцина). Почти всегда используемые вакцины идут в комбинации с дифтерийными и столбнячными анатоксинами (АКДС), импортные вакцины также комбинируются с вакцинами против гепатита В, полиомиелита (инактивированными) и гемофильной инфекции типа b.
Разница между этими вакцинами в основном заключается в количестве содержащихся в них коклюшных белков (ЦК вакцина содержит около 3000 белков, в АК вакцине содержатся только 2-3 антигена – кокллюшный токсин, филаментозный гемагглютинин, пертактин). Несмотря на высокую безопасность всех этих типов вакцин, существует большая вероятность развития нежелательных явлений при применении ЦК вакцины (по сравнению с АК вакциной) по таким явлениям, как пронзительный крик, судороги, неврологические нарушения. Следует упомянуть, что чем более развита нервная система у человека, тем она чувствительнее, в частности, к восприятию ЦК коклюшной вакцины. По этой причине ВОЗ установил ограничения по использованию ЦК вакцин для вакцинации детей старше 4-х лет, подростков и взрослых. Для этих целей может использоваться только АК вакцина.
– То есть, в нашей стране в основном прививаются только маленькие дети?
– Да, серия плановой вакцинации заканчивается к 6-месячному возрасту, одна ревакцинация проводится в 1,5 года. На этом профилактика коклюша в нашей стране заканчивается.
В это же время в других странах (большинство европейских стран, США, Австралия и др.), где существующая АК вакцина разрешена для применения в этих возрастных группах, проводится ревакцинация детей перед школой (6-7 лет), впоследствии рекомендована вакцинация к 18 годам и далее взрослым – каждые 10 лет, пожилым – каждые 5 лет.
– Это сказывается на уровне заболеваемости в этих странах ?
– Коклюш регистрируется во всех странах, снижение показателей заболеваемости заметны там, где показатели охвата прививками достаточно высоки. При средних и низких показателях охвата ревакцинацией (к примеру, сейчас в Европе он находится на уровне около 40%) популяционный иммунитет не возникает, но на заболеваемость младенцев в семьях вакцинированных влияет эффективно.
– То есть, получается, что другие страны, вакцинируя школьников и взрослых, борются с заболеваемостью наиболее уязвимых для коклюша младенцев и людей с хроническими заболеваниями? А как эффективно защищать новорожденных в России?
Наиболее эффективной защитой новорожденного является иммунизация беременных в период третьего триместра. При такой схеме ребенок получает антитела трансплацентарно, и таким образом он защищен в первые месяцы жизни. Исследование с участием 37 000 беременных в Европе доказало отсутствие каких-либо негативных последствий вакцинации от коклюша на течение беременности, а также на развитие плода, родоразрешение и показатели здоровья новорожденного. Незначительные реакции на вакцину не отражались на развитии младенца. Наиболее активно эту стратегию применяют Аргентина (67% беременных было привито АаКДС в 2013 г.) и Великобритания (64% в 2012 г.).
В России эти принципы пока используются очень редко и только в коммерческих центрах вакцинации с применением АК вакцины.
– А если женщина не уверена, что недавно не болела коклюшем, может ли она быть вакцинирована?
– Наличие болезни в течение жизни не является противопоказанием к вакцинации как от коклюша, так и от кори, краснухи, дифтерии. В ходе экспериментов мы наблюдали, что в таком случае антитела организма нейтрализуют вакцинные антигены, но никак не влияют на здоровье пациента. Поэтому если вы не уверены, что болели или были вакцинированы, врач порекомендует сделать вам прививку. Это особенно важно при планировании беременности – необходимо расписать график прививок с вашим терапевтом.
– Какие группы риска выделяются для рекомендованной ревакцинации от коклюша?
– Кроме младенцев и беременных женщин, это также люди с хроническими заболеваниями: иммуннокомпрометированные, ВИЧ-инфицированные, люди с хроническими заболеваниями почек, сердечно-сосудистой системы, легких, больные алкоголизмом, сахарным диабетом 2-го типа, хроническими гепатитами. Таким гражданам необходимы прививки против коклюша каждые 10 лет. Пациенты при подготовке к трансплантации легких всегда получают АаКДС по протоколу.
– Может ли быть побежден коклюш прививками?
– К сожалению, в ближайшие годы – нет, ведь ни сам коклюш, ни прививки от него не дают пожизненного иммунитета к болезни. Люди болеют повторно в любом случае, это часто происходит незаметно для них, но может быть пагубно для окружающих. А защитить наиболее уязвимых для этой инфекции мы можем, и это обязательно нужно делать!
Еще одно заболевание, прививки против которого являются обязательными - #коклюш. Это инфекция, которая передается воздушно-капельным путем. Вырабатываемый бактерией бордетеллой токсин попадает в организм человека и поражает нервный центр, который отвечает за кашель. В результате у ребенка в течение нескольких месяцев происходят приступы сильного спазматического кашля.
Коклюш особенно опасен для детей первого года жизни. По информации Минздрава, в 2013 и 2014 годах было по одному случаю смерти от коклюша, в 2015 - два. Все умершие - дети в возрасте до одного года.
Для детей постарше коклюш не несет смертельной опасности, но может стать причиной осложнений, в первую очередь связанных с долгим кашлем. Перенесенный коклюш формирует сильный длительный иммунитет.
В советские времена прививки от коклюша делали, начиная с шестимесячного возраста, но не раньше окончания формирования рубчика на месте введения вакцины БЦЖ (которую обычно делают в роддоме). До этого возраста ребенка защищали антитела, которые он получал из организма матери, переболевшей коклюшем в детстве.
В последнее время, ввиду того, что маленькие дети болеют все чаще, вакцинацию начинают раньше. Сейчас в Украине, по примеру большинства развитых стран, вакцинацию против коклюша начинают в возрасте два месяца, а на БЦЖ никто не обращает внимания (в развитых странах БЦЖ не делают). К слову: научные исследования показывают, что более поздняя вакцинация против коклюша значительно уменьшает риск астмы, но мы сейчас не об этом.
Итак, обязательные прививки против коклюша в Украине делают в два этапа: сначала первичный курс (три укола - в возрасте 2, 4 и 6 месяцев), а затем ревакцинация в 18 месяцев. Вакцинированный по такой схеме ребенок к полутора годам считается полностью защищенным, и больше прививок от этой болезни ему не положено.
В ХХ веке, а также в последние два года в Украине прививки против коклюша делают вакциной АКДС. Ее еще называют “цельноклеточной”, она содержит три компонента - , дифтерийный анатоксин и цельные мертвые бактерии возбудителя коклюша Bordetella pertussis.
Из-за наличия в вакцине цельных бактерий #прививка вызывает выработку антител к возбудителю коклюша. То есть - в отличие от дифтерии и столбняка, прививка цельноклеточной вакциной против коклюша позволяет не только устранить или сгладить симптомы болезни, но и предотвратить инфицирование и носительство инфекции.
“Ура!” - скажем мы: наконец в перечне обязательных прививок мы нашли первую, для которой слова “коллективный иммунитет” имеет смысл. Теоретически вакцинация большого количества детей в школе и в детском саду может сформировать тот самый “иммунный щит”, о котором так долго говорит Минздрав, и не допустить распространения болезни.
Но не будем спешить с выводами. Проблема заключается в том, что иммунитет к коклюшу после АКДС длится совсем недолго. Цитирую справочник “Активная иммунизация и профилактика поствакцинальных осложнений у детей”, Брагинская В.П., Соколова А.Ф., М., “Медицина”, 1977 год:
Вакцина #АКДС, которую применяли в 70-е годы, по своему составу и дозировке не отличается от индийской вакцины, которую используют в Украине сейчас. Получается, что фактически первичный курс АКДС защищает ребенка только на первом году жизни, а с учетом ревакцинации в 18 месяцев - лет до 2-3. И это все. Когда ребенок идет в детский сад или в школу, от прививочного иммунитета не остается и следа, и с точки зрения распространения болезни привитые и непривитые ничем друг от друга не отличаются.
Вторая проблема вакцины АКДС - ее высочайшая реактогенность. Маленькие дети очень часто ее плохо переносят, а для подростков и взрослых она вообще запрещена. Эта вакцина считается самой сложной и самой опасной с точки зрения возможных реакций и осложнений. В советские времена к ней прилагалась многостраничная инструкция с детальным перечнем противопоказаний, выпускались специальные наборы аллергенов, которые позволяли провести анализы и возможные реакции на прививку. Отмечу: АКДС сейчас применяется в Украине, но перечень противопоказаний сейчас предельно лаконичный. Узнать, не будет ли у ребенка аллергической реакции, можно только опытным путем - ввести ему вакцину и посмотреть, что произойдет, а инструкция на понятном для врачей и медсестер языке иногда просто отсутствует.
Уже в 70-е годы в некоторых странах начались массовые отказы, а иногда и настоящие родительские бунты против этой вакцины. В середине 70-х в Японии после 37 детских смертей от прививок от вакцинации против коклюша отказались полностью - до 1980 года, пока не придумали более безопасный аналог.
Таким аналогом стала бесклеточная (ацелюллярная) вакцина, которую у нас принято обозначать АаКДС. Ее выпускают многие фирмы: названия “Инфанрикс”, “Пентаксим” или “Гексаксим” на слуху у многих. Сейчас все развитые страны полностью отказались от АКДС и перешли на бесклеточную вакцину.
Отличие #АаКДС в том, что она не содержит цельных бактерий, а только некоторые характерные для нее белки (от одного до пяти в разных вакцинах). Дети переносят ее легче. Более того - появилась возможность прививать подростков и взрослых. Так, в США такой вакциной планово прививают детей в возраст 4-6 лет и рекомендуют всем подросткам, всем взрослым, всем беременным, всем медработникам и всем молодым родителям.
Начиная с 2005 года в Америке также применяют стратегию “cocooning” (помещение в кокон), согласно которой #прививки против коклюша получают будущие мамы во время беременности, родные братья и сестры, нянечки, бабушки, дедушки и другие родственники будущего ребенка, которые будут контактировать с ним на первом году жизни.
Смысл “кокона” очевиден - сформировать вокруг ребенка тот самый “иммунный щит”, получить тот самый “коллективный иммунитет”, который защитит его в самый ответственный период жизни.
Но увы: стратегия “кокона” полностью провалилась. Уже в 2010 году в США было 25 тысяч случаев коклюша, 2012 - уже 48 тысяч, 18 детей в возрасте до года скончались. Как выяснилось, причина была в том, что ацеллюлярная вакцина защищает от болезни, но не предотвращает носительство и передачу возбудителя болезни. Рост заболеваемости коклюшем произошел из-за передачи инфекции от привитых людей непривитым, в том числе маленьким детям.
Получается, что по своим свойствам бесклеточная коклюшная #вакцина напоминает дифтерийный анатоксин, который способен ослабить или снять симптомы болезни, но не способен предотвратить бактерионосительство. Это неудивительно, если вспомнить, что основным (а иногда единственным) компонентом такой вакцины является инактивированный коклюшный токсин.
Итак, попытки сформировать “коллективный иммунитет” в каждой отдельно взятой семье при помощи поголовной вакцинации АаКДС оказались неудачными. “Это просто не работает”, - коротко пояснил ситуацию один из авторов исследования.
Что касается длительности защиты против симптомов коклюша у привитых АаКДС, то здесь тоже не все гладко. Как показывают исследования, эффективность вакцины (процент иммунных среди привитых) составляет 85% (то есть каждый седьмой полностью привитый ребенок изначально не имеет иммунитета), а к десятилетнему возрасту защиты от коклюша не имеют уже 90% привитых детей.
1. Вакцинация против коклюша по календарю (то есть на первом году жизни ребенка с ревакцинацией в полтора года) не способна сформировать иммунную прослойку и обеспечить вожделенный “коллективный иммунитет” в школах и детских садах.
2. При использовании вакцин “Инфанрикс”, “Пентаксим”, “Гексаксим” само понятие “коллективный иммунитет” теряет смысл - как показывают исследования американских ученых, такие вакцины не предотвращают бессимптомное носительство и не уменьшают, а наоборот, увеличивают риск передачи инфекции.
3. Надежно защищены от коклюша те, кто перенес эту болезнь - они получают сильный и продолжительный иммунитет. Они и только они могут сформировать тот самый “иммунный щит” и “коллективный иммунитет”, о котором так много говорят чиновники. По очевидным причинам, таких детей больше среди непривитых. Однако для них дорога в школы и детские сады закрыта.
Прививки и “коллективный иммунитет”
К сожалению, продолжает расти количество детей, страдающих от болезней, избежать которых можно было, проведя своевременную профилактику.

Увеличилось число заболевших детей, своевременно не получивших вакцинацию против коклюша в сроки, определенные национальным календарём прививок. Это связано с тем, что родители или отказываются делать прививку, или откладывают процедуру на более поздний срок.
Что же такое коклюш?
Коклюш — это крайне заразное заболевание дыхательных путей, вызываемое бактерией Bordetella pertussis, которая живет в полости рта, носу и гортани. Многие дети, которые заразились коклюшем, страдают приступами кашля на протяжении 4–8 недель.
Болезнь легко распространяется от человека к человеку, главным образом воздушно-капельным путем при кашле, разговоре, плаче, крике или чиханьи.
Для детей раннего возраста коклюш опасен из-за частого развития тяжелых форм заболевания и осложнений.
Первые симптомы обычно появляются через 7–10 дней после инфицирования и включают небольшой жар, насморк и кашель, который в типичных случаях постепенно развивается в приступообразный (пароксизмальный) кашель с судорогами (судорожный кашель). У маленьких младенцев пароксизм может сопровождаться периодами апноэ (остановки дыхания).
Особенностью инфекции является постепенное нарастание кашля в течение 2-3 недель после его появления. Коклюш нередко осложняется бронхитом, отитом. Пневмония является относительно распространенным осложнением; более редко возникают конвульсии и энцефалопатия.
Пациенты, не прошедшие лечение, могут быть заразными на протяжении трех недель или более после возникновения кашля.
Основным в профилактике коклюша являются профилактические прививки.
На протяжении нескольких десятилетий программы иммунизации младенцев во всем мире весьма успешно предотвращали тяжелые формы коклюша у младенцев благодаря использованию коклюшных вакцин, качество которой подтверждено результатами исследований. По оценкам ВОЗ в 2008 году при помощи глобальной иммунизации против коклюша предотвращено около 687 000 смертей.
![]()

Антивакси ни чем пробить, хотя ролики на Ютуб с коклюшем у детей вгоняют в ужас любого.
Каждый год прививаюсь;) в загончике уметро, хоть бы раз какое осложнение было.
Совигрипп очень слабая вакцина как все российские, в Европе помощнее состав. Никакого вируса в них нет,только обломки ДНК. Заболеть от них нет никакой возможности, от слова совсем нет,никак,ни при каком раскладе.
Вы в сентябре прививку от гриппа делали?
Наткнулась на пост о рекламе в Италии, который был опубликован год назад. В реалиях выглядит жутко.

![]()
Про иммунитет и иммунную систему
Иммунная система – одна из участниц в поддержании гомеостаза в организме человека. Кроме нее в этом нелегком деле задействованы нервная и эндокринная система. Какая же роль иммунной системе в этом безумном мире и, иногда, безумной человеческой махине?
Иммунная система отвечает за обезвреживание патогенных организмов и прочей нечести в виде мертвых клеток, чужеродных биологических веществ и клеток.
Органы, которые участвуют в образовании клеток, спасающих наш организм, и в самом ответе на угрозу, можно разделить на две группы: центральное и периферическое звено.
В центральном звене с комфортом располагаются тимус и красный костный мозг. Красный костный мозг производит все клетки иммунной и кровеносной системы, что называется гемопоэзом и лимфопоэзом. В вилочковой железе, она же тимус, происходит созревание некоторых из клеток иммунной системы. Периферическое звено составляют органы, в которых может произойти первый контакт с антигеном и запуск каскада реакций, которые приведут к победе или поражению организма. К таким относятся селезенка, лимфоидная ткань кишечника, миндалины, лимфоузлы и селезенка. Вместе эти части системы образуют лимфомиелоидный комплекс.
Разнообразие клеток, производимых красным костным мозгом поражает. Начало всему дает плюрипотентные стволовые клетки. Из нее развиваются либо миелоидные, либо лимфоидные стволовые клетки. Несмотря на то, что разновидностей клеток на выходе получается много, их можно объединить. Из миелоидных клеток могут образоваться эритроциты, тромбоциты и фагоциты. Первые занимаются транспортом газов в крови, вторые ответственны за то чтобы залатать при необходимости рану, а третьи могут буквально съесть неугодную клетку. Лимфоидная клетка производит предшественников Т- и В – лимфоцитов, а также NK-киллеров. Созревание лимфоцитов произойдет в тимусе.
Клетки, объединяемые в группу фагоцитов, выполняют эффекторные функции, они вызывают тот или иной ответ на патоген или другую угрозу. В конце концов, жизнь этих клеток сводится либо к героической гибели, либо к сытному обеду, то есть, к фагоцитозу.
NK-киллеры, как можно догадаться из названия, - очень крутые, они убивают вирусы и опухолевые клетки. Т- и В – лимфоциты отвечают за клеточный и гуморальный иммунитет. Начнем с того, что Т-лимфоциты образуют три группировки: Т-хелперы, помогающие В-лимфоцитам стать плазматическими клетками, которые смогу совершить гуморальный ответ; Т-супрессоры, которые прессуют, опять же В-лимфоциты, блокируя их реакции, и Т-киллеры, ответственные за клеточный иммунитет.
Разберемся с видами иммунитета. Во-первых, иммунитет бывает искусственным и естественным. Искусственный – это когда в организм вводят что-то, и теперь он может бороться с патогеном. Естественный – когда организм работает для того, чтобы защитить себя. Кроме того, иммунитет может быть активным и пассивным. Это относится к обоим типам иммунитета, перечисленным выше. Активный – встреча с антигеном, выработка антител для борьбы. Пассивный – все у организма уже есть, ему не нужно вырабатывать антитела.
Откуда взять антитела и что произойдет?
1) Встреча с антигеном. Тогда лимфоциты В- и Т- поделятся на группы по функциям. Будут В- и Т-клетки памяти, плазматические клетки, взявшие начало от В-клеток, и эффекторные клетки. Плазматические клетки приведут к гуморальному ответу, то есть – выделению антител. Т-клетки уничтожат патоген, произойдет троллинг (нет) клеточный ответ.
2) Получить ослабленные или убитые возбудители инфекции из чудо-прививки. Хоть там организмы и полумертвые, это не помешает провернуть иммунной системе все то же, что и в первом случае.
3) Добыть готовые антитела из сыворотки. Результат – опять же гуморальный ответ.
4) Поблагодарить свой вид за какой-то стартовый набор для жизни. От рождения мы имеем эффекторные и плазматические клетки, а также фагоцитирующие клетки. Этого достаточно и для клеточного, и для гуморального ответа.
5) Получить антитела через плаценту или молоко матери (не путать со смесью для вскармливания). Да здравствует гуморальный иммунитет!
Интересно то, что наш иммунитет запомнит, кого он уже обезвредил когда-то и при повторном попадании этого патогена уже будет знать, что делать.
Врожденный иммунитет, он же видовой, кроме starter pack в виде фагоцитов, плазматических и эффекторных клеток, имеет факторы, которые играют далеко не последнюю роль в ответе. Есть вещества, способные перфорировать мембрану бактерий и даже ее расщепить. К таким относятся лизоцим и система комплемента, то есть система ферментов – разрушителей. Против вирусов и опухолей работают интерфероны, а С-реактивный белок не только разрушает комплексы антитело-антиген, но и помечает патогенные микроорганизмы, нейтрализует токсины бактериальной природы и не дает нашему организму навредить себе, т.к он блокирует аутоиммунные реакции.
Будьте как С-реактивный белок: не вредите себе.
PS: картинки взяты из интернета




Обнародованы зарплаты новосибирских ученых, которые спасают мир от коронавируса. Цифры шокируют

Например, 17 марта они изобрели 13 вариантов вакцины против коронавируса. В июне сообщат о первых результатах.
![]()
"Граждане! Делайте себе противохолерные прививки. ", РСФСР, 1920 год
Художник - Иванов Сергей Иванович (1885–1942).
Петербург. Госиздат. 1920 год.

![]()
Влияет ли вакцинация против ВПЧ на фертильность?

Способность женщины к рождению здорового ребенка – чудо, достоинство, преимущество, да, как ни назови, - богатство практически любой женщины. Именно поэтому вопрос, может ли прививка от ВПЧ оказывать влияние на фертильность, волнует многих молодых девушек и их матерей в первую очередь. Причем только тех, кто следит за своим здоровьем, регулярно повышая свой уровень медицинской грамотности, остальные или не знают о ее существовании, или не задумываются о вероятности получения ВПЧ-инфекции.
Можно продолжать бесконечно… Так что же делать? Если верить всему, что написано, лично я вижу только один выход: не жить половой жизнью! Это, конечно же, шутка. Я сама мама и чуть позже, думаю, с нетерпением буду ждать от своего ребенка внуков! Поэтому давайте разбираться, будем ли мы с вами делать себе и своим дочерям прививку от ВПЧ?
Так что же, появилось еще больше сомнений?
В целом о вакцинации…
Анализируя сообщения в интернете, могу сказать, что сегодня люди настроены против любой профилактической прививки. Единичные случаи неблагоприятных исходов, не всегда имеющие прямую связь с перенесенной инъекцией, представлены кричащими, пугающими заголовками. Страшно читать об ужасных последствиях проведенных вакцинаций против АКДС, кори, полиомиелита… При этом вакцина от ВПЧ фигурирует в качестве виновника осложнений и неблагоприятных явлений намного реже, чем любая другая, что, возможно, связано с небольшим числом вакцинированных в нашей стране. Так что же теперь, не делать прививки вообще? Это добровольный выбор каждого, но, отмечу, что к родителям непривитых детей при устройстве в детский сад, школу, как правило, возникает намного больше вопросов. Политика государства ясна, прививкам – да! Отмечу, что большинство родителей за программу вакцинации, число непривитых детей в детских учреждениях в разы меньше.
Моя личная позиция
Своего ребенка прививаю согласно календарю профилактических прививок. В 3 месяца после вакцинации против дифтерии, коклюша, столбняка и гепатита В на фоне подъема температуры до 39 градусов, дочка выдала судорожный синдром. Страшно было так, что я и думать забыла о том, что я врач, превратилась в истеричную мамашу и измучила звонками педиатра. Да, понервничала, но я была предупреждена о возможной гипертермии. Инструкции были даны мне дежурным врачом и выполнены безукоризненно. Все обошлось, и далее мы выполняем программу без особых сложностей. У меня не сформировалось предвзятого отношения к вакцинации, во многом благодаря тому, что я была осведомлена о возможности осложнений и о тактике, которую необходимо предпринять в случае их возникновения.
В 70 странах мира прививка от ВПЧ включена в национальные программы вакцинации, что привело к снижению показателей заболеваемости и смертности от рака шейки матки. Как здравомыслящий человек, могу сказать одно, если бы риски вакцинации были велики, уверена, что от профилактики уже давно бы отказались. Остро стоит вопрос о включении вакцин от ВПЧ в национальный календарь прививок в России в связи с увеличением заболеваемости раком шейки матки. Всемирная организация здравоохранения и ведущие регуляторные организации настоятельно рекомендуют включение вакцинации против ВПЧ в национальные календари прививок всех стран мира.
Почему в России сегодня ситуация по раку шейки матки (казалось бы, визуальному, легко диагностируемому заболеванию), несмотря на достижения современной медицины, стала хуже, чем в СССР?
Во – первых, воспитание было иным. Понятно, что и в СССР секс был, но, позвольте, не в таких же количествах и разнообразии, как сегодня! И принять во внимание нужно тот факт, что не обязательно женщина должна быть крайне сексуально активной для высокой вероятности встречи с вирусом, вполне достаточно единственного незащищенного полового контакта с носителем ВПЧ.
В 60-х годах прошлого столетия в стране был организованный массовый скрининг. Существовала сеть цеховых, сельских и участковых врачей, велись активные работы по санитарному просвещению населения. Однако эффективная превентивная система здравоохранения была разрушена в 90-е годы.
Сегодня сократили большую часть фельдшерско-акушерских пунктов, катастрофически не хватает работников первичного звена системы здравоохранения, санитарно-просветительские работы вести некому. Вот и выходит, что осведомленность населения низкая. И несмотря на наличие в нашей стране бесплатного диспансерного наблюдения, далеко не все проходят программу диспансеризации. Уверена, что мои читатели к данной категории лиц не относятся.
Можно ли снизить заболеваемость, не прибегая к вакцинации?
В нашей стране уже реализовано 12 пилотных программ иммунизации с положительными результатами. Тяжелых побочных эффектов вакцинации, к которым и относятся бесплодие или смертельный исход, в Российской Федерации не наблюдалось.
А какие результаты вакцинации освещены в мире?
Подведем итоги вышеизложенному:
1. Прививка от ВПЧ не несет в себе больший риск, чем любая другая прививка, входящая в национальный календарь прививок.
2. Вероятность каких-либо нежелательных реакций – минимальная, но, к сожалению, она есть, как и после проведения любой другой прививки.
3. Вакцинация от ВПЧ в масштабах нашей страны – великое благо, которое однозначно приведет к снижению заболеваемости и смертности. Сейчас дела обстоят так: заболеваемость в РФ составляет 20 женщин на 100000, смертность – 9,6; в Швеции, где введена массовая вакцинация, данные показатели составляют 9,5 и 3,9 на 100000 женщин соответственно.
4. Решение о том, нужно ли делать прививку от ВПЧ, Вы принимаете самостоятельно. Мое дело, как врача, предоставить Вам информацию: польза перевешивает риски в сотни раз, опять – таки, как и при проведении любой другой прививки.
5. То, что Вы вакцинированы, не означает отсутствие необходимости посещения гинеколога: вакцина защищает не от всех типов вируса, и помимо плоскоклеточного рака, существует еще и аденокарцинома. Да и вообще, кроме шейки есть еще вульва, влагалище, матка и ее придатки.
А для тех, кто дочитал до конца и был терпелив, в качестве бонуса приведу свои скромные размышления о времени, когда лучше выполнить вакцинацию, и о том, как быть, если Вы боитесь ее больше, чем перспективы инфицирования.
Благополучным моментом вакцинации считаю время перед началом половой жизни. Единственное, для формирования стойкого иммунитета к вирусу необходим временной интервал в 6 – 12 месяцев. Поэтому данный подход оправдан только в случае, если
- у Вас доверительные отношения с ребенком,
- Вы являетесь для него авторитетом,
- подросток сознателен и терпелив.
Чаще бывает более печальный вариант: мама может не догадываться о том, что половой дебют уже произошел, а сегодня, когда молодые пациентки честно говорят, что половую жизнь начали в 13 лет, я уже и не удивляюсь. Поэтому, если Вы не уверены, что ребенок Вас посвятит в подробности своей личной жизни, то 13 лет, на мой взгляд, оправданный возраст.
Помните о цитологическом скрининге и ВПЧ - тестировании! Начало их должно быть привязано к половому дебюту. И, даже если у Вас один половой партнер, и Вы в нем уверены на все 100%, и чувствуете Вы себя замечательно, не игнорируйте ежегодные посещения гинеколога и цервикальный скрининг.
Конечно, хорошо, чтобы ничего не было найдено. Но, если уж найдено, помните, у ВПЧ есть право находиться в Вашем организме не более 2 лет, далее вероятность неблагоприятных последствий его присутствия возрастает в разы. Поэтому до 2 лет допустимо наблюдение со строгим цитологическим контролем и, возможно, биопсией, а далее – только активная тактика!
Читайте также:


