Стрептококк и стафилококк вызывают мононуклеоз
Микробиологические особенности

Стрептококки – обширная группа микроорганизмов, открытых еще в 19 веке, а изучаемых и по сей день. Это грамположительные клетки овальной или шаровидной формы, которые в поле зрения микроскопа имеют вид недлинных цепочек. На обычных питательных средах растут плохо, для культивирования патогенных стрептококков требуются элективные питательные среды, не содержащие восстанавливающих сахаров. Большинство стрептококков существуют в условиях атмосферного воздуха, некоторые штаммы – строгие анаэробы.
Существует несколько вариантов классификаций стрептококков:
- по патогенности;
- по особенностям условий культивирования (4 группы);
- по антигенному строению (20 серологических групп, названных согласно буквам латинского алфавита).
Различные виды стрептококков практически постоянно присутствуют в окружающей человека внешней среде. Развитие определенной клинической формы стрептококковой инфекции определяется входными воротами и исходного состояния организма. Для практикующего врача и непосредственно для пациента удобна классификация клинических форм:
- рожистое воспаление;
- скарлатина;
- ангины и хронический тонзиллит;
- гнойно-воспалительные процессы кожи и подлежащих тканей, а также внутренних органов;
- гнойные осложнения раневой инфекции (травмы военного времени);
- сепсис новорожденных;
- септицемия у взрослых;
- менингит;
- артрит и полиартрит;
- ревматизм и прочие системные заболевания соединительной ткани (так называемые коллагенозы);
- кариес зубов.
Рожистое воспаление
Вызывается бета-гемолитическим стрептококком и характеризуется развитием специфического воспаления кожи. Следует обратить внимание, что для развития рожистого воспаления необходимо наличие входных ворот (достаточно микротрещин на коже в результате расчесывания), а также локальных и общих моментов, которые приводят к ослаблению иммунологической резистентности орагнизма. Наиболее важные – это хронические заболевания, такие как сахарный диабет, ожирение, атеросклероз, тромбофлебит, облитерирующий эндартериит, грибковые поражения ногтей и кожи конечностей. Как правило, рожистое воспаление имеет тенденцию к хроническому течению, с частыми эпизодами обострения.
Характерно острое начало болезни: вначале возникает синдром общей интоксикации, несколько позже – местные изменения. Чаще всего рожистое воспаление локализуется на ногах или лице, реже – на туловище и на руках.
В общем анализе крови в периоде разгара болезни отмечается лейкоцитоз, смешение лейкоцитарной формулы влево, ускорение СОЭ. Специфического бактериологического подтверждения рожистого воспаления не требуется. Лечение рожистого воспаления в обязательном порядке включает антибиотики (пенициллинового или цефалоспоринового ряда), дезинтоксикационную терапию, а также местно применяемые подсушивающие средства (метиленовый синий) в сочетании с хирургической обработкой.
Скарлатина
Эта разновидность стрептококковой инфекции относится к так называемым детским инфекциям. Заболеваемость наиболее высокая среди детей дошкольного и школьного возраста, особенно в осенне-зимний период.
Для развития скарлатины необходим тесный и продолжительный контакт с больным или носителем стрептококка группы А. важную роль играют также различные факторы передачи инфекции – посуда, игрушки, одежда, постельное белье – стрептококк достаточно устойчив к действию факторов окружающей среды и может длительно сохраняться на этих предметах. Достаточно часто регистрируются эпидемические вспышки скарлатины в детских общеобразовательных учреждениях.
Заболевание начинается с симптомов общей интоксикации, далее наблюдается синдром ангины (ярко-красная гиперемия в сочетании с налетами на миндалинах) и специфический малиновый язык, увеличение подчелюстных лимфатических узлов.
На следующий день болезни появляется характерная мелкоточечная сыпь, которая имеет тенденцию к сгущению в естественных складках человеческого тела (локтевые сгибы, паховые складки). Важным диагностическим моментом является отсутствие сыпи в области носогубного треугольника. Возможно появление геморрагических элементов вследствие повышенной ломкости сосудов. Также важно, что на месте элементов сыпи появляется пигментация и шелушение (мелкопластинчатое по телу и крупнопластинчатое на ладонях и стопах).
В общем анализе крови отмечаются типичные для бактериальной инфекции изменения. Для быстрого подтверждения диагноза используют экспресс-тесты. В лечении скарлатины важным является полноценный курс антибактериальной терапии для предотвращения развития осложнений.
Гнойно-воспалительные процессы кожи
Гнойно-воспалительные процессы кожи и ниже лежащих тканей, вызванные стрептококками не имеют кардинальных отличительных признаков. Клиническая картина сходна с такой, вызванной любым другим представителем гнойной микробной флоры. Характерны местные изменения: образование болезненного покраснения и далее собственного гнойного очага. В случае фурункула – это единичный пузырек и множественные элементы только в пределах кожи, заполненные гнойным содержимым. В случае абсцесса гнойный очаг затрагивает более глубоко лежащие ткани и ограничен тонкой мембраной. Возможно разлитое гнойное поражение нескольких слоев ткани – флегмона. В случае тяжелого или запущенного такого варианта стрептококковой инфекции наблюдается общая реакция организма в виде повышения температуры, слабость, общего упадка сил.
Важным моментом лечения гнойно-воспалительных процессов кожи является сочетание антибактериальной терапии (местной и системной) и необходимых хирургических приемов. В большинстве случаев хирургическое вскрытие очага (абсцесса, флегмоны) и последующая ревизия раны, очищение от гнойных масс приносит значительное облегчение больному.
Септическое состояние (сепсис)
Данный вид стрептококковой инфекции характеризуется наиболее тяжелым течением, проникновением возбудителя в кровь и формированием вторичных гнойных очагов, нередко – смертью больного. Сепсис новорожденных и септицемия у взрослых вызываются различными видами стрептококков (соответственно стрептококк группы В и А), но во многом имеют сходную клиническую картину.
Для развития септического состояния необходимо наличие нескольких условий: первичный очаг и отсутствие адекватной иммунологической реактивности организма. В качестве первичного очага может быть рассмотрен любой локальный вариант стрептококковой инфекции (от абсцесса до среднего отита). Снижение иммунологической реактивности (то есть человеческий организм не в состоянии уничтожить микробный агент) наблюдается при наличии хронических болезней (сахарный диабет, коллагенозы), при длительном течении заболевании, бесконтрольном приеме антибактериальных препаратов и гормонов, на фоне лечения цитостатиками. Из первичного очага стрептококк попадает в кровоток, однако, бактерицидные компоненты крови не в состоянии полностью уничтожить микробный агент. Происходит гематогенный занос во внутренние органы и ткани с формированием вторичных гнойных очагов, а также нарастание интоксикации в результате действия микробных токсинов. Клинически сепсис характеризуется высочайшей температурой (41°С и выше), суточные колебания которой составляют 1-2°С, резкой слабостью, отсутствием аппетита, бледностью кожных покровов, болью в месте первичного очага. При отсутствии лечения далее развиваются сердечная и легочная недостаточность и смерть больного.
В лечении сепсиса используются антибиотики с максимально широким спектром действия (тиенам, меронем), интенсивная дезинтоксикационная терапия. Важнейшим моментом является санация первичного очага и восстановление функций иммунной системы.
Ревматизм и прочие коллагенозы
Ревматизм и прочие коллагенозы имеют крайне сложный механизм развития. Непосредственно стрептококк выполняют функцию запускающего первичного сигнала и формирования аутоиммунных процессов. Клинически ревматизм характеризуется поражением суставов (изменение формы и размеров, нарушение функции, болезненность), в дальнейшем – клапанного аппарата сердца с формированием пороков сердца.
Инфекционный мононуклеоз — болезнь, обусловленная вирусом Эпстайна—Барр, характеризуется лихорадкой, генерализованной лимфаденопатией, тонзиллитом, увеличением печени и селезенки, характерными изменениями гемограммы, в ряде случаев может принимать хроническое течение.
Этиология. Возбудитель представляет собой В-лимфотропный вирус человека, относящийся к семейству вирусов герпеса (4-го типа). Помимо инфекционного мононуклеоза этот возбудитель играет этиологическую роль в лимфоме Беркита, при назофарингеальной карциноме и при некоторых лимфомах у лиц с ослабленным иммунитетом. Вирус может длительное время персистировать в клетках хозяина в виде латентной инфекции. Он имеет антигенные компоненты, общие с другими вирусами группы герпеса.
Эпидемиология. Источник инфекции — больной человек, в том числе и больные стертыми формами болезни. Заболевание малоконтагиозно. Передача инфекции происходит воздушно-капельным путем, но чаще со слюной (например, при поцелуях). Возможна передача инфекции при переливаниях крови. Малая контагиозность связана с высоким процентом иммунных лиц (свыше 50 %), наличием стертых и атипичных форм мононуклеоза, которые обычно не выявляются. Около 50 % взрослого населения переносят инфекцию в подростковом возрасте. Очень редко болеют лица старше 40 лет. Однако у ВИЧ-инфицированных реактивация вируса Эпстайна-Барр может наступать в любом возрасте.
Патогенез. Воротами инфекции и местом вирусной репликации служит ротоглотка. Продуктивную инфекцию поддерживают В-лимфоциты, которые являются единственными клетками, имеющими поверхностные рецепторы для вируса. Вирус Эпстайна-Барр обладает способностью избирательно поражать лимфоидную и ретикулярную ткань, что выражается в генерализованной лимфоаденопатии, увеличении печени и селезенки. Усиление митотической активности лимфоидной и ретикулярной ткани приводит к появлению в периферической крови атипичных мононуклеаров. Иммунитет при инфекционном мононуклеозе стойкий, реинфекция приводит лишь к повышению титра антител. Клинически выраженных случаев повторных заболеваний не наблюдается. Инфекция имеет широкое распространение в виде бессимптомных и стертых форм, так как антитела к вирусу обнаруживаются у 50—80 % взрослого населения. Длительное персистирование вируса в организме обусловливает возможность формирования хронического мононуклеоза и реактивации инфекции при ослаблении иммунитета. В патогенезе инфекционного мононуклеоза играет роль наслоение вторичной инфекции (стафилококк, стрептококк), особенно у больных с некротическими изменениями в зеве.
Симптомы и течение. Инкубационный период от 4 до 15 дней (чаще около недели). Заболевание, как правило, начинается остро. Ко 2—4-му дню болезни лихорадка и симптомы общей интоксикации достигают наивысшей выраженности. С первых дней появляются слабость, головная боль, миалгия и артралгия, несколько позже — боли в горле при глотании. Температура тела 38—40 °С. Температурная кривая неправильного типа, иногда с тенденцией к волнообразности, длительность лихорадки 1—3 нед., реже дольше. Тонзиллит появляется с первых дней болезни или появляется позднее на фоне лихорадки и других признаков болезни (с 5—7-го дня). Он может быть катаральным, лакунарным или язвенно-некротическим с образованием фибринозных пленок (напоминающих иногда дифтерийные). Некротические изменения в зеве выражены особенно сильно у больных со значительным агранулоцитозом.

Тонзиллит при инфекционном мононуклеозе
Лимфаденопатия наблюдается почти у всех больных. Чаще поражаются углочелюстные и заднешейные лимфатические узлы, реже — подмышечные, паховые, кубитальные. Поражаются не только периферические лимфатические узлы. У некоторых больных может наблюдаться довольно выраженная картина острого мезаденита. У 25 % больных отмечается экзантема. Сроки появления и характер сыпи изменяются в широких пределах. Чаще она появляется на 3—5-й день болезни, может иметь макулопапулезный (кореподобный) характер, мелкопятнистый, розеолезный, папулезный, петехиальный. Элементы сыпи держатся 1—3 дня и бесследно исчезают. Новых высыпаний обычно не бывает. Печень и селезенка увеличены у большинства больных. Гепатоспленомегалия появляется с 3—5-го дня болезни и держится до 3—4 нед. и более. Особенно выражены изменения печени при желтушных формах инфекционного мононуклеоза. В этих случаях увеличивается содержание сывороточного билирубина и повышается активность аминотрансфераз, особенно АсАТ. Очень часто даже при нормальном содержании билирубина повышается активность щелочной фосфатазы.

Инфекционный мононуклеоз
В периферической крови отмечается лейкоцитоз (9—10 • 10 9 /л, иногда больше). Число одноядерных элементов (лимфоциты, моноциты, атипичные мононуклеары) к концу 1-й нед. достигает 80—90 %. В первые дни болезни может наблюдаться нейтрофилез с палочко-ядерным сдвигом. Мононуклеарная реакция (в основном за счет лимфоцитов) может сохраняться 3—6 мес. и даже несколько лет.
Осложнения. При инфекционном мононуклеозе осложнения возникают не очень часто, но могут быть очень тяжелыми. К гематологическим осложнениям относится аутоиммунная гемолитическая анемия, тромбоцитопения и гранулоцитопения. Одной из частых причин смерти больных мононуклеозом является разрыв селезенки. Многообразны неврологические осложнения: энцефалит, параличи черепных нервов, в том числе паралич Белла или прозопоплегия (паралич мимической мускулатуры, обусловленный поражением лицевого нерва), менингоэнцефалит, синдром Гийена-Барре, полиневрит, поперечный миелит, психоз. Может развиться гепатит, а также кардиологические осложнения (перикардит, миокардит). Со стороны органов дыхания иногда наблюдается интерстициальная пневмония и обструкция дыхательных путей.
Диагноз и дифференциальный диагноз. Распознавание основывается на ведущих клинических симптомах (лихорадка, тонзиллит, лимфаденопатия, увеличение печени и селезенки, изменения периферической крови). Большое значение имеет гематологическое исследование. Из лабораторных методов используют ряд серологических реакций, представляющих собой модификации реакции гетерогемагглютинации.
Инфекционный мононуклеоз необходимо дифференцировать от ангины, локализованной формы дифтерии зева, цитомегаловирусной инфекции, от начальных проявлений ВИЧ-инфекции, от ангинозных форм листериоза, вирусного гепатита (желтушные формы), от кори (при наличии обильной макулопапулезной сыпи), а также от заболеваний крови, сопровождающихся генерализованной лимфаденопатией.
Лечение. При легких формах болезни можно ограничиться назначением витаминов, патогенетической и симптоматической терапией. Эффективность ацикловира, как противовирусного препарата, еще до конца не изучена. Однако при тяжелом течении возможно его применение по 5—15 мг/кг каждые 8 ч внутривенно или по 1—2 г/сут. внутрь до 2 нед. При выраженных некротических изменениях в зеве назначают антибиотики, подавляющие бактериальную микрофлору (пенициллин, амоксициллин, оксациллин, макролиды). Противопоказаны левомицетин и сульфаниламидные препараты, угнетающие кроветворение. Кортикостероидные препараты могут существенно сократить длительность лихорадки и воспалительных изменений в зеве, однако их рекомендуется назначать лишь при тяжелых формах и при наличии некоторых осложнений. При разрыве селезенки необходимо немедленное хирургическое вмешательство. При значительном увеличении селезенки ограничивают двигательный режим, заниматься спортом можно лишь через 6—8 нед. после выписки из стационара.
Прогноз. При неосложненном течении болезни прогноз благоприятный. При тяжелых осложнениях (разрыв селезенки, обструкция дыхательных путей, энцефалит) прогноз неблагоприятный. При наличии остаточных изменений периферической крови необходимо диспансерное наблюдение в течение 6—12 мес.
"Заболевания, повреждения и опухоли челюстно-лицевой области"
под ред. А.К. Иорданишвили
Ни один человек не застрахован от проникновения инфекции в организм. Патогенных микроорганизмов существует великое множество. Среди огромного количества бактерий самыми распространенными возбудителями инфекционных заболеваний являются стрептококки, относящиеся к группе А. Это микроорганизмы округлой формы, размножающиеся попарно или образующие колонии, напоминающие цепочку. Этот вид стрептококка является причиной целого ряда инфекционно-воспалительных патологий.
Что такое стрептококк группы А
Это микроскопические бактерии, имеющие вид шариков. Диаметр клеток стрептококка – 0,5-1 мкм. Они неподвижны, так как не имеют ни хвостиков, ни жгутиков, ни ресничек. Многие штаммы бактерий образуют капсулу, где растут в виде слизистых колоний. Стрептококк (Streptococcus) – это грамположительный микроб, обладающий биохимической активностью. Он вырабатывает стрептолизин, дезоксирибонуклеазу, стрептокиназу, гиалуронидазу и другие ферменты, являющиеся факторами агрессии бактерий.
Классификация стрептококков основана на типе гемолиза (разрушения) красных кровяных телец эритроцитов. Врачи различают патоген по серологическим свойствам, а серогруппы обозначают прописными латинским буквами. Альфа-гемолитический стрептококк вызывает неполный гемолиз, а бета-гемолитический – полный. Второй вид делится в соответствии со строением клеточной стенки на группы от A до U. Самые активные с медицинской точки зрения – это бета-гемолитические стрептококки группы А. Они обитают в глотке у человека и вызывают самые разные заболевания.
Пути передачи
Бета-гемолитический стрептококк группы А (Streptococcus pyogenes) передается разными способами. Самое распространенное заражение происходит извне от больного носителя. Пути передачи инфекции:
- Воздушно-капельный. Распространение инфекции происходит через кашель, разговор, чихание. Бактерии сначала распространяются по воздуху, а затем заглатываются здоровым человеком.
- Контактно-бытовой. Заражение через личные вещи больного или грязные руки.
- Алиментарный. Инфицирование происходит через пищевые продукты, которые не прошли тепловую обработку.
- Половой. Передача инфекции производится во время незащищенного полового акта.
- Внутриутробный. Заражение происходит от беременной матери к ребенку.
Существует еще артифициальный механизм передачи возбудителя. Искусственное инфицирование происходит в лечебных учреждениях во время инвазивных процедур (в стоматологической практике, при удалении миндалин или аденоидов). Streptococcus pyogenes, как и другие виды стрептококков, проявляется быстро. Длительность инкубационного периода в среднем составляет от 1 до 5 суток.
Какие заболевания вызывает
К группе А относятся особо опасные бактерии, поскольку они полностью разрушают эритроциты за счет выделяемых химических веществ, поэтому вызывают сильные осложнения. Представленная разновидность стрептококка, попадая на слизистые оболочки ребенка или взрослого, не всегда вызывает воспалительный процесс. При хорошем иммунитете бактерии быстро уничтожаются. При слабо работающей иммунной системе человека стрептококк вызывает разные инфекционно – воспалительные нарушения, среди которых:
- фарингит;
- тонзиллит;
- импетиго;
- пиодермия;
- парапроктит;
- вагинит;
- сепсис;
- пневмония;
- эндокардит;
- перикардит;
- остеомиелит;
- гнойный артрит;
- миозит;
- флегмона;
- омфалит;
- скарлатина;
- рожистое воспаление;
- синдром токсического шока;
- некротический фасциит;
- ревматизм;
- острый гломерулонефрит.
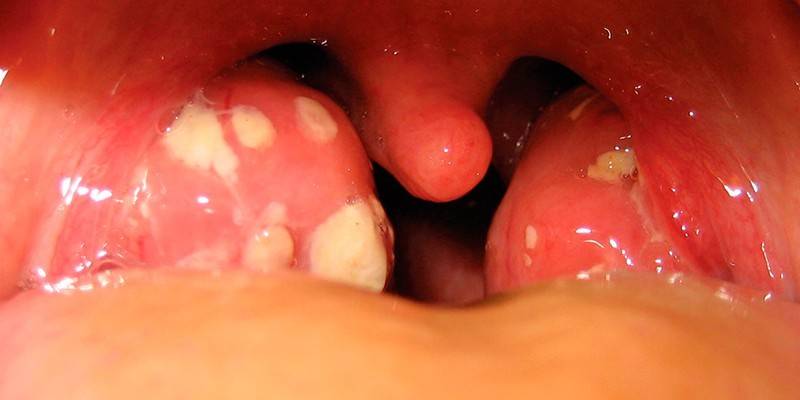
Клиническая картина заболевания может отличаться, в зависимости от возраста больного, пораженного органа и наличия сопутствующих заболеваний. У ребенка болезнь проявляется более стремительно. Сначала возникает озноб, после чего наблюдаются следующие симптомы:
- тошнота и рвота;
- выделения из носа зеленого или желтого цвета;
- снижение аппетита;
- увеличенные лимфоузлы;
- першение и боль в горле;
- повышение температуры тела до высоких показателей.
У взрослых стрептококковая инфекция часто протекает очень тяжело. У больных появляются те же признаки болезни, которые свойственны детям, но они более ярко выражены. С первых дней инфицирования возникает:
- Лихорадка – это защитная реакция организма на активность стрептококка.
- В результате выделения патогенными микроорганизмами токсичных ядов происходит интоксикация организма, проявляющаяся общей слабостью, головной, мышечной и суставной болью.
- Если бактерии локализуются в одном месте большой колонией, то происходит местное воспаление. На одном участке тела появляются высыпания на коже, отечность, зуд, нагноение.
- Если снижено артериальное давление, то это указывает на нестабильную работу сердца.
- По причине локализации стрептококков А группы на слизистой оболочке миндалин и глотки в горле происходят воспалительные процессы: боль при глотании, покраснение и отечность, образование гноя.
- Если стрептококковая инфекция развивается на слизистой оболочке бронхов, то возникает бронхит, характеризующийся такими проявлениями, как кашель, одышка, повышение температуры до 38-39 °С.
- На тяжелой стадии инфекции возникает некроз тканей. Он сопровождается очагом воспаления под кожей, болезненностью при пальпации, отечностью.

Стрептококковое и стафилококковое импетиго: симптомы Смотреть видео
Стрептококк у беременных
В период ожидания ребенка иммунная система женщины ослабляется, поэтому организм будущей мамы становится уязвимым для разных инфекций. Стрептококк А группы может спровоцировать преждевременные роды, кровотечения, выкидыш, замирание плода. Инфицирование беременной нередко приводит к разрыву плодных оболочек, отхождению околоплодных вод и переходу возбудителя на ребенка. Стрептококк при беременности опасен не только для матери, но и для зародыша, а потом и для новорожденного. Признаки инфекции зависят от места ее размножения:
- При ревматизме бактерии разрушают соединительные ткани суставов, почек, печени и других органов.
- При остеомиелите отмирает костное вещество;.
- При фурункулезе воспаляются волосяные фолликулы.
- При сепсисе формируются гнойники на головном мозге, легких, печени, почках.
Если у беременной произойдет инфицирование мочевыделительной системы, то высока вероятность мертворождения или выкидыша. После родоразрешения есть опасность развития эндометрита, особенно при кесаревом сечении. Если было заражение плода, то у новорожденного уже в первые часы жизни может развиться сепсис, а через 10 дней после рождения – менингит.

Диагностика
Выявить стрептококковую инфекцию группы А можно несколькими способами. Для определения возбудителя проводят следующие медицинские исследования:
- Бактериологический посев. Обследуется взятый у пациента биоматериал (мокрота, слизь, слюна, кровь, моча) на выделение отдельного возбудителя.
- Серологический метод. Выявляется количество антител к возбудителю в крови пациента.
- ПЦР-метод. Полимеразная цепная реакция основана на выявлении специфических фрагментов ДНК стрептококка. Материалом для ПЦР-тестирования является плазма крови, соскоб из ротоглотки, смыв из легких, мокрота, слюна. Метод позволяет выявить возбудителя на самой ранней стадии болезни.
ПЦР-анализ на стрептококковую инфекцию назначают пациентам с бронхолегочными заболеваниями, беременным женщинам, медицинским работникам. Кровь желательно сдавать до начала лечения антибиотиками, а остальной биоматериал – до проведения лечебных и диагностических мероприятий в этих областях. При обнаружении бета-гемолитических стрептококков врач указывает вид бактерий, количество взрослых колоний, чувствительность микроорганизмов к определенным лекарственным средствам.

Лечение
Основная терапия стрептококковой инфекции группы А включает в себя прием антибиотиков и лекарств, нормализующих микрофлору кишечника (Аципол, Линекс). Также доктор прописывает витамин С для укрепления иммунной системы и выведения токсинов из организма. Лечение горла включает в себя полоскание (сода, соль, фурацилин, йод) и обильное питье (до 3 л теплой жидкости в сутки). Полезны и средства народной медицины, обладающие мочегонных действием: пить отвар ягод малины, употреблять в пищу чеснок и репчатый лук.
Самыми эффективным медикаментами в отношении бактерий семейства стрептококк считаются антибиотики группы цефалоспоринов и пенициллинов. Механизм действия антибактериальных препаратов пенициллинового ряда (Бензилпенициллин, Феноксиметилпенициллин, Оксациллин) основан на нарушении проницаемости прокариотов (клеток микроорганизма), в результате чего внутрь бактерии поступают посторонние вещества, вызывая ее гибель. Пенициллины максимальную эффективность проявляют в отношении делящихся и растущих патогенных микроорганизмов.
Цефалоспорины (Цефуроксим-аскетил, Супракс) подавляют синтез муреинов (компонентов клеточной стенки бактерий), в результате чего происходит формирование неполноценной клетки, что несовместимо с ее жизнедеятельностью. При непереносимости пациентом антибиотиков данных групп, врачом назначаются макролиды (Спирамицин, Лейкомицин). Это антибактериальные препараты естественного происхождения, обладающие бактериостатическим воздействием. Их механизм действия основан на прекращении роста бактерий за счет торможения синтеза белка живой клетки патогена.
Важно, чтобы антибиотики против стрептококка назначал врач. Отмечено формирование высокой устойчивости стрептококка к антибактериальным препаратам, поэтому самостоятельный выбор медикаментов и бесконтрольный их прием недопустим. На первом этапе лечения доктор, как правило, назначает антибиотики широко спектра действия, чтобы быстро купировать тяжелую симптоматику пациента. После проведения тщательной диагностики прописываются препараты с узким спектром действия, влияющие на конкретные штаммы бактерий. Популярные антибиотики против стафилококка А группы:
- Ампициллин. Антибактериальный препарат группы полусинтетических пенициллинов. Выпускается в виде таблеток и порошка для внутримышечных и внутривенных инъекций. При приеме внутрь средняя дозировка составляет 250-500 мг/сутки для взрослых и 125-250 мг/сутки для детей. Курс лечения – от 5 дней до 3 недель. При некорректном применении препарата могут возникнуть побочные реакции в виде крапивницы, боли в суставах, анафилактического шока. Противопоказанием к применению лекарства является нарушение функции печени, лимфолейкоз, мононуклеоз, повышенная чувствительность к пенициллинам.

- Цефуроксим. Цефаллоспориновый антибиотик 2 поколения. Режим дозирования устанавливается индивидуально, в зависимости от тяжести течения инфекционного процесса и локализации возбудителя. Применяют орально, внутримышечно, внутривенно. Средняя дозировка при приеме внутрь для взрослых – 250-500 мг/сутки, для детей – 125-250 мг/сутки. Курс лечения – 7-10 дней. Во время приема лекарства могут возникнуть побочные эффекты в виде кожных аллергических реакций, тошноты, рвоты, диареи, кандидоза, интерстициального нефрита. Противопоказание к применению: повышенная чувствительность к цефалоспоринам.
- Эритромицин. Антибактериальный препарат группы макролидов. Режим дозирования для взрослых – 1-4 г/сутки, для детей – 20-50 мг/сутки. Терапевтический курс составляет 5-14 дней. После полного исчезновения симптомов заболевания лечение препаратом нужно продолжать еще 2 дня. Возможно развитие побочных реакций со стороны пищеварительной системы (тошнота, рвота, боли в животе), органов чувств (шум в ушах, снижение слуха), сердечно-сосудистой системы (тахикардия, мерцание предсердий). Противопоказания к применению лекарства: наличие в анамнезе желтухи, нарушение функции печении, гиперчувствительность к макролидам.
Профилактика
Чтобы не заразиться стрептококком, необходимо соблюдать гигиенические нормы и вести здоровый образ жизни. Профилактические меры включают в себя:
- частую гигиену рук;
- регулярную чистку зубов;
- полоскание ротовой полости;
- физическую активность;
- закаливание;
- сбалансированное питание;
- избегание стрессов;
- своевременное лечение инфекционных и хронических заболеваний.

Читайте также:


