Сыпь после прививки от пневмококка
Важность прививок
Благодаря вакцинации механика вырабатывания организмом антител срабатывает после ввода возбудителя не путем контакта ребенка с больным, а искусственно, в медицинских учреждениях при наиболее благоприятных условиях. Вакцина включает в себя наличие ослабленного или убитого возбудителя. Иногда используются элементы структуры инфекционного заболевания, которые после попадания в организм распознаются иммунной системой и он начнет самостоятельно вырабатывать антитела. Период времени сохранности антител в организме зависит от вида заболеваний, поэтому некоторые из них нужно выполнять повторно, закрепляя рефлекс иммунной системы на вырабатывание антител при попадании возбудителя путем заражения.
Отдельно следует упомянуть о роли сывороток, препаратов, которые уже содержат готовые для борьбы с заболеванием антитела. Эти вещества вводят искусственным путем при угрозе заражения заболеванием, например, применение противостолбнячных сывороток категории детей, у которых не имеется доказательств относительно наличия профилактических прививок от столбняка. Важность наличия прививок состоит в том, что организм искусственным путем подготавливается к вырабатыванию антител для борьбы с серьезными заболеваниями, которые могут серьезным образом подорвать здоровье.
Сыпь и другие реакции на прививку
Поствакцинальные реакции это своеобразный ответ организма на присутствие в нем возбудителя. Проявления в виде сыпи могут наблюдаться рядом с местом вакцинации, или на всей поверхности кожного покрова. При отсутствии аллергии сыпь должна пройти самостоятельно за несколько дней, в противном случае родители должны записать ребенка на прием к специалисту, для разъяснения ситуации.
Важно помнить, что сыпь может возникнуть и по другим причинам, которые могут быть простым совпадением с периодом вакцинации, например неправильное питание, или включение в список продуктов, вызывающие такую реакцию. Помимо сыпи иммунобиологические препараты могут вызывать некоторые изменения, которые проявляются в различных типах реакций.
Если температура тела достигает 400 С и выше, это не считается нормальной побочной реакцией на прививку. Именно такие симптомы должны фиксироваться специалистами, которые занимаются контролем качества вакцин. Тревогу нужно поднимать, если случаи подобных побочных реакций, влекущие серьезные отклонения от норм проявляются массово, такой препарат нужно снимать с применения и подвергать более жесткой проверке.
Поствакцинальные реакции общего характера являют собой проявления сыпи на значительных участках кожного покрова, потеря аппетита, плохой сон, повышение температуры, беспокойство и головные боли. Это происходит по нескольким причинам:
- Наличие аллергической реакции.
- Бактерии, которые попали в организм после прививки, размножаются в коже.
- Увеличение кровоточивости.
Для вакцины против краснухи, кори и паротита это явление считается нормальным и восстановление кожных участков наступает через 2-3 дня. Точечная сыпь свидетельствует как о временном уменьшении количества тромбоцитов, что в свою очередь отражается на качестве свертываемости крови, так и о наличии патологий. Применение живых вакцин есть не что иное, как заражение инфекционным заболеванием, но в очень слабой форме, что влечет поствакцинальную реакцию через определенный промежуток времени (на 5-7 день) и проявляется в виде ОРЗ, повышении температуры, сыпи.
Причины сыпи после прививки
Специалисты отмечают три основные причины появления сыпи после введения в организм иммунобиологического активного вещества:
- Наличие аллергической реакции.
- Бактерии, которые попав в организм после прививки, размножаются в коже.
- Увеличение кровоточивости.
Специалисты требуют от родителей на время вакцинации контролировать состояние детей, методом осмотра кожного покрова, измерения температуры тела и наблюдения за повадками ребенка.
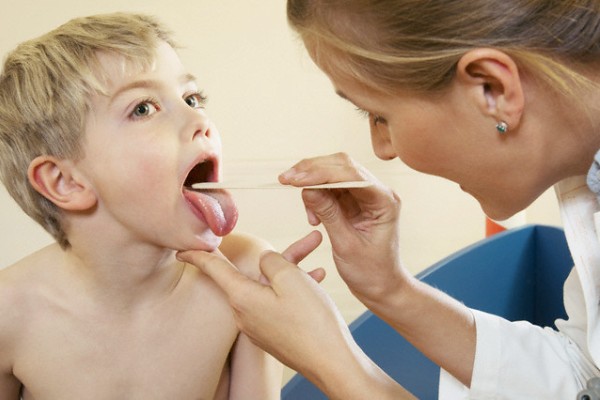
Сыпь у ребенка после прививки
Проявление на кожных участках высыпания вблизи места, где была сделана прививка, а также на других участках является нормальным явлением на присутствие инородного тела в организме ребенка. Через 2-3 дня сыпь самостоятельно исчезает, но на этот момент требуется контроль со стороны родителей. При наличии у ребенка аллергии на какие-либо продукты питания или вещества, родители заранее должны оповестить специалистов о данном факте.
Корь, паротит и краснуха входит в список инфекционных заболеваний, от которых в детском возрасте проводится вакцинация. Одним из видов реакций на прививку является высыпание на кожном покрове, как на отдельных местах, так и практически на всем теле. Местами, где наиболее вероятное проявление сыпи после прививки являются шея, ягодицы, за ушками, спине, на руках. Пятнышки имеют розоватый оттенок, не сильно выделяющиеся на фоне тела, при этом они не являются крупными, напоминая внешним видом ожоги крапивой. Никакой опасности сыпь для здоровья ребенка не несет и не требует никакого лечения, так как она самостоятельно исчезает на 3-4 день поле вакцинации.
Молодые родители в большинстве своем серьезно переживают за здоровье своего малыша перед комплексными прививками типа АКДС, когда одновременно вакцина содержит биологический материал нескольких заболеваний. АКДС относится к категории прививок, которые проводятся несколько раз, строго по графику. На фоне других видов реакций наличие сыпи проявляется не всегда и, как правило, ребенок легко ее переносить за несколько дней, при условии, если это не аллергия на пищевые продукты, или другие вещества.
Полную вакцинацию против полиомиелита выполняют в три этапа и практически всегда поствакцинальные реакции в виде высыпания на коже проявляются в несложной форме и не причиняют особого повода для беспокойства родителей. Если сыпь покрыла все тело, требуется немедленное обращение к специалистам. Чаще всего причиной подобных проявлений является присутствие в меню ребенка продуктов, вызывающих в комплексе с прививкой аллергическую реакцию. Это очень важный фактор, который требуется учитывать на будущее, так как через небольшой промежуток времени прививка от данного вида заболевания выполняется повторно.
Гепатит относится к одному из самых коварных заболеваний и родители часто стараются проигнорировать период, когда детям требуется проводить вакцинацию, мотивируя отказ по-разному. Очень важно на период прививки исключить из меню продукты, которые могут вызвать аллергическую реакцию у ребенка: яйца, дрожжи, цитрусовые фрукты, клубнику. Появление сыпи на участках кожи является нормальным симптомом, который самостоятельно исчезнет вскорости.
Реакция Манту прививкой как таковой не является, в медицине она именуется тестом, по которому определяют сопротивляемость организма к заболеванию туберкулезом. В этом случае сыпь практически не проявляется, если место, где были сделаны насечки, не смачивать водой, или не расчесать. Именно эти факторы и аллергия на продукты могут стать причиной появления сыпи на участках тела.
Как уже стало ясно, сыпь (если это не аллергия на продукты и другие предметы) входит в список нормальной реакции организма на биологический материал, который вводится искусственным путем. Врачи рекомендуют не принимать на поствакцинальный период душ, не смачивать водой покрытые сыпью участки, не растирать и не принимать медицинские препараты. Если же причиной появления высыпания на коже является аллергия, тогда специалисты назначают препараты, которые помогут избавить от симптомов.
Если малышу необходимо делать вакцинацию от различных заболеваний, родители переживают, какой будет реакция на прививку. Одной из самых важных считается прививка от пневмококка. Инфицирование детского организма, может вызвать ряд серьезных заболеваний, среди которых пневмония, артрит, менингит, отит и плеврит. Некоторые из них заканчиваются летальным исходом, а другие делают человека калекой до конца жизни.
Немного об инфекции и вакцине
Пневмококковая инфекция — это условно-патогенные микроорганизмы, которые находятся в дыхательных путях человека. Могут обнаруживаться во время исследования слизи из носовых проходов. Бактерии ничем не угрожают человеку. Но, при резком снижении иммунной системы, атакуют любой орган. Подобная ситуация наблюдается, когда ребенку пришлось перенести простудное заболевание.
Пневмококковая прививка — единственный адекватный способ защититься от инфекции. Во время процедуры в организм человека вводят возбудителей инфекции, которые имеют сильно ослабленный иммунитет или находятся в мертвом состоянии. После этого наблюдают за реакцией организма. Он распознает бактерии как инородные опасные тела и начинает вырабатывать большое количество лейкоцитов, главная задача которых — бороться с вирусом.
Важность вакцины
От каких болезней защищает прививка от пневмококковой инфекции? Возбудитель представляет собой страшную инфекционную болезнь, которая провоцирует ряд других заболеваний:
Каждое из этих заболеваний несет огромную опасность для человека. Прогрессируя, вызывает различные осложнения. Часто человек теряет работоспособность. В некоторых случаях заболевание с осложнением может стать смертельным.
Виды вакцин
Самая первая прививка от пневмококка имела валентность 14. Вскоре на ее смену пришла 23-валентная вакцина, которую до сих пор продолжают использовать. Так как прививки можно было применять детям только после двухлетнего возраста, организм самых маленьких пациентов продолжал оставаться уязвимым. Чтобы избежать неприятных последствий фармацевтические компании занялись разработкой конъюгированных вакцин.
Первой вакциной стала семивалентная пневмококковая прививка. В составе имеет 7 типов микроорганизмов. В современном мире принято использовать одну из 3 вакцин:
- Превенар (7 или 13).
- Пневмо 23.
- Синфлорикс.
Они представляют собой бесцветное вещество, имеющее жидкую консистенцию. Если говорить простыми словами — оно похоже на воду. Предназначены для введения в организм детям и взрослым. В первую очередь необходимы для пациентов, которые находятся в группе риска.
Реакция организма на вакцину
Вакцины, которые применяются для детей и взрослых, легко переносятся организмом. В редких случаях возможно возникновение осложнений. Редко проявляются побочные эффекты:
- В месте, где делался прокол, возможно возникновения уплотнения и покраснения кожи.
- Припухлость может болеть.
- Повышается температура до 38 °C.
- Появление слабости в теле.
- Снижение аппетита или его отсутствие.
Подобная реакция организма никак не связана с самой болезнью. При помощи симптомов организм старается показать, что вакцина оказывает положительный эффект. Человек может пребывать в таком состоянии 1–2 суток. Если самочувствие начинает ухудшаться, стоит обратиться за медицинской помощью к лечащему врачу.

В ходе вакцинирования, повышение температуры тела — это нормальная реакция организма на лекарство. Продолжительность зависит от вида введенной вакцины. Если вещество содержит мертвые части микроорганизмов, которые способны спровоцировать инфекционное заболевание, высокая температура будет держаться пару дней.
У взрослого и ребенка температура проходит самостоятельно и не нуждается в дополнительном лечении.
Если вакцина имеет живые бактерии, на градуснике будет показывать отметку 38 °C на протяжении 5 дней. После истечения этого периода времени температура снижается. Если этого не происходит, организм сигнализирует о развитии болезни, которая не связана с пневмококком.
Развитие осложнений
После введения вакцины, у пациента наблюдается незамедлительная аллергическая реакция — анафилактический шок, бронхоспазм или крапивница. У недоношенного малыша часто останавливается дыхание. Другими осложнениями могут быть:
- покраснение и отек конечностей;
- изменение размера лимфоузлов в большую сторону;
- у малышей наблюдаются приступы рвоты;
- расстройство пищеварения;
- повышение температуры тела до критических показателей.
Многие страны успешно практикуют вакцинацию от пневмококка. С ее помощью снижают вероятность развития серьезных заболеваний как у взрослых, так и у маленьких пациентов.

Противопоказания
Чтобы вакцинация не закончилась плачевными последствиями, прививку запрещено делать при:
- повышенной температуре тела;
- непереносимости самой прививки;
- обострение хронического заболевания.
Некоторые пациенты не переносят вещества, входящие в состав вакцины, это индивидуальная особенность организма. В таком случае прививку делать нельзя. Когда малыш страдает каким-нибудь заболеванием, процедура переносится. Чтобы проводить вакцинацию, пациент должен быть здоровым. Людям, которые прошли через переливание крови, прививку делают не раньше, чем через 4 месяца. Если противопоказания проигнорировали и была произведения вакцинация, состояние человека резко ухудшается.
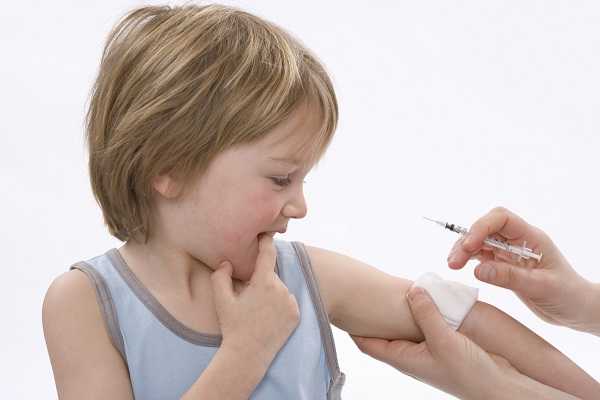
Схема проведения
У каждого врача имеется график вакцинации, по которому он подбирает подходящий момент для ее проведения. Самой популярной является Превенар от американского производителя. На втором месте находится французский препарат Пневмо-23. Первая проводится ребенку, который достиг возраста 2 месяцев. Лечение второй вакциной происходит с 2-летнего возраста.
Вводить прививку от пневмококка можно одновременно с другими вакцинами. Укол должен быть сделан в разный участок тела. Схема ввода зависит от возраста:
- Грудничкам прививание повторяется 3 раза. Между уколами выдерживают перерыв в 1,5 месяца. Когда малышу исполнится 1,5 годика, выполняют ревакцинацию.
- Детям до года (7 месяцев) процедура проводится двукратно. Перерыв между ними такой же. Календарь требует сделать ревакцинацию до 2 лет.
- Если малыш перешел отметку 2 года, вакцину повторяют 1 раз.
В первый год жизни для малыша применяют препарат Превенар, так как он лучше всего переносится детьми. Как правило, родители прививают малышей в возрасте 3, 4 или 5 месяцев.
Подготовка к процедуре
Чтобы избежать негативной реакции на пневмококковую прививку, необходимо тщательно осмотреть маленького пациента. Организм должен быть полностью здоровым. Если прийти на прием к педиатру, когда он принимает здоровых детей, можно избежать заражения гриппом и другими заболеваниями. Если у пациента есть риск повышения температуры тела, за несколько дней до прививки можно принять жаропонижающее средство. Состояние ребенка после прививки зависит не только от действий лечащего врача, поэтому и родители должны знать обо всех тонкостях процедуры.
Важность прививок
Благодаря вакцинации механика вырабатывания организмом антител срабатывает после ввода возбудителя не путем контакта ребенка с больным, а искусственно, в медицинских учреждениях при наиболее благоприятных условиях. Вакцина включает в себя наличие ослабленного или убитого возбудителя. Иногда используются элементы структуры инфекционного заболевания, которые после попадания в организм распознаются иммунной системой и он начнет самостоятельно вырабатывать антитела. Период времени сохранности антител в организме зависит от вида заболеваний, поэтому некоторые из них нужно выполнять повторно, закрепляя рефлекс иммунной системы на вырабатывание антител при попадании возбудителя путем заражения.
Отдельно следует упомянуть о роли сывороток, препаратов, которые уже содержат готовые для борьбы с заболеванием антитела. Эти вещества вводят искусственным путем при угрозе заражения заболеванием, например, применение противостолбнячных сывороток категории детей, у которых не имеется доказательств относительно наличия профилактических прививок от столбняка. Важность наличия прививок состоит в том, что организм искусственным путем подготавливается к вырабатыванию антител для борьбы с серьезными заболеваниями, которые могут серьезным образом подорвать здоровье.
Сыпь и другие реакции на прививку
Поствакцинальные реакции это своеобразный ответ организма на присутствие в нем возбудителя. Проявления в виде сыпи могут наблюдаться рядом с местом вакцинации, или на всей поверхности кожного покрова. При отсутствии аллергии сыпь должна пройти самостоятельно за несколько дней, в противном случае родители должны записать ребенка на прием к специалисту, для разъяснения ситуации.
Важно помнить, что сыпь может возникнуть и по другим причинам, которые могут быть простым совпадением с периодом вакцинации, например неправильное питание, или включение в список продуктов, вызывающие такую реакцию. Помимо сыпи иммунобиологические препараты могут вызывать некоторые изменения, которые проявляются в различных типах реакций.
Если температура тела достигает 400 С и выше, это не считается нормальной побочной реакцией на прививку. Именно такие симптомы должны фиксироваться специалистами, которые занимаются контролем качества вакцин. Тревогу нужно поднимать, если случаи подобных побочных реакций, влекущие серьезные отклонения от норм проявляются массово, такой препарат нужно снимать с применения и подвергать более жесткой проверке.
Поствакцинальные реакции общего характера являют собой проявления сыпи на значительных участках кожного покрова, потеря аппетита, плохой сон, повышение температуры, беспокойство и головные боли. Это происходит по нескольким причинам:
- Наличие аллергической реакции.
- Бактерии, которые попали в организм после прививки, размножаются в коже.
- Увеличение кровоточивости.
Для вакцины против краснухи, кори и паротита это явление считается нормальным и восстановление кожных участков наступает через 2-3 дня. Точечная сыпь свидетельствует как о временном уменьшении количества тромбоцитов, что в свою очередь отражается на качестве свертываемости крови, так и о наличии патологий. Применение живых вакцин есть не что иное, как заражение инфекционным заболеванием, но в очень слабой форме, что влечет поствакцинальную реакцию через определенный промежуток времени (на 5-7 день) и проявляется в виде ОРЗ, повышении температуры, сыпи.
Причины сыпи после прививки
Специалисты отмечают три основные причины появления сыпи после введения в организм иммунобиологического активного вещества:
- Наличие аллергической реакции.
- Бактерии, которые попав в организм после прививки, размножаются в коже.
- Увеличение кровоточивости.
Специалисты требуют от родителей на время вакцинации контролировать состояние детей, методом осмотра кожного покрова, измерения температуры тела и наблюдения за повадками ребенка.
Сыпь у ребенка после прививки
Проявление на кожных участках высыпания вблизи места, где была сделана прививка, а также на других участках является нормальным явлением на присутствие инородного тела в организме ребенка. Через 2-3 дня сыпь самостоятельно исчезает, но на этот момент требуется контроль со стороны родителей. При наличии у ребенка аллергии на какие-либо продукты питания или вещества, родители заранее должны оповестить специалистов о данном факте.
Корь, паротит и краснуха входит в список инфекционных заболеваний, от которых в детском возрасте проводится вакцинация. Одним из видов реакций на прививку является высыпание на кожном покрове, как на отдельных местах, так и практически на всем теле. Местами, где наиболее вероятное проявление сыпи после прививки являются шея, ягодицы, за ушками, спине, на руках. Пятнышки имеют розоватый оттенок, не сильно выделяющиеся на фоне тела, при этом они не являются крупными, напоминая внешним видом ожоги крапивой. Никакой опасности сыпь для здоровья ребенка не несет и не требует никакого лечения, так как она самостоятельно исчезает на 3-4 день поле вакцинации.
Молодые родители в большинстве своем серьезно переживают за здоровье своего малыша перед комплексными прививками типа АКДС, когда одновременно вакцина содержит биологический материал нескольких заболеваний. АКДС относится к категории прививок, которые проводятся несколько раз, строго по графику. На фоне других видов реакций наличие сыпи проявляется не всегда и, как правило, ребенок легко ее переносить за несколько дней, при условии, если это не аллергия на пищевые продукты, или другие вещества.
Полную вакцинацию против полиомиелита выполняют в три этапа и практически всегда поствакцинальные реакции в виде высыпания на коже проявляются в несложной форме и не причиняют особого повода для беспокойства родителей. Если сыпь покрыла все тело, требуется немедленное обращение к специалистам. Чаще всего причиной подобных проявлений является присутствие в меню ребенка продуктов, вызывающих в комплексе с прививкой аллергическую реакцию. Это очень важный фактор, который требуется учитывать на будущее, так как через небольшой промежуток времени прививка от данного вида заболевания выполняется повторно.
Гепатит относится к одному из самых коварных заболеваний и родители часто стараются проигнорировать период, когда детям требуется проводить вакцинацию, мотивируя отказ по-разному. Очень важно на период прививки исключить из меню продукты, которые могут вызвать аллергическую реакцию у ребенка: яйца, дрожжи, цитрусовые фрукты, клубнику. Появление сыпи на участках кожи является нормальным симптомом, который самостоятельно исчезнет вскорости.
Реакция Манту прививкой как таковой не является, в медицине она именуется тестом, по которому определяют сопротивляемость организма к заболеванию туберкулезом. В этом случае сыпь практически не проявляется, если место, где были сделаны насечки, не смачивать водой, или не расчесать. Именно эти факторы и аллергия на продукты могут стать причиной появления сыпи на участках тела.
Как уже стало ясно, сыпь (если это не аллергия на продукты и другие предметы) входит в список нормальной реакции организма на биологический материал, который вводится искусственным путем. Врачи рекомендуют не принимать на поствакцинальный период душ, не смачивать водой покрытые сыпью участки, не растирать и не принимать медицинские препараты. Если же причиной появления высыпания на коже является аллергия, тогда специалисты назначают препараты, которые помогут избавить от симптомов.
Возбудителем всех пневмококковых инфекций является микроорганизм Streptococcus pneumoniae. Он может стать причиной развития пневмонии, острого отита, эндокардита, гнойного пневмококкового мененгита, артритов, плеврита. Часто это заболевание является осложнением других.
Признаки инфицирования

Микроорганизм Streptococcus pneumoniae считается представителем обычной микрофлоры, которая находится в верхних дыхательных путях. Он может активизироваться после перенесенной кори, гриппа, воспаления среднего уха у малышей или даже обычного ОРЗ. Инфекция распространяется воздушно-капельным путем, наиболее активно она передается при тесном контакте.
При развитии пневмококковой пневмонии появляются отдышка, кашель, боль в груди. О менингите свидетельствует ригидность мышц затылка, светобоязнь, нарушение ориентации, лихорадка. Симптомы, характерные для пневмонии и менингита, могут также присутствовать при начале бактериемии. Так называют заражение крови. Летальность в этом случае составляет порядка 50 %.
Среди всех инфекционных причин смерти у детей, которым нет еще 5 лет, и пожилых людей, старше 65, пневмококковая пневмония и грипп считаются наиболее распространенными. Поэтому отказываться от защиты, которую предлагает современная медицина не стоит. Пневмококковая прививка позволяет уберечь организм от развития указанной инфекции. А с учетом того, что 70 % пневмоний вызывает именно Streptococcus pneumoniae, то оценить масштаб проблем несложно.
Группы риска
Чаще всего пневмококковые инфекции развиваются у малышей до 6 лет и у пожилых людей, которым больше 65 лет. Также заболевание опасно для людей с сердечно-сосудистыми, дыхательными проблемами, сахарным диабетом, почечной недостаточностью и циррозом печени. Кроме того, у людей и детей, находящиеся в тесных коллективах в условиях скученности (например, военные в гарнизонах, жители домов престарелых или инвалидов), выявляют всегда максимальный уровень носительства Streptococcus pneumoniae.
Также к группе риска относят крох младше 2 лет, особо опасно заболевание для недоношенных, ослабленных малышей. Многие врачи считают, что пневмококковая прививка должна быть сделана тем детям, которые:
- находятся на искусственном вскармливании;
- недавно прошли курс лечения антибиотиками;
- проживают в неблагоприятных условиях;
- посещают сады, школы, интернаты;
- из семей, в которых более 1 ребенка.
Также стоит посоветоваться с педиатром, делать ли прививку от пневмококковой инфекции, тем детям, у которых:
- заболевания печени, почек, сосудов и сердца;
- подтекание спинномозговой жидкости.
Все малыши с указанными болезнями должны быть под наблюдением, ведь они относятся к группе риска по развитию пневмококковой инфекции.
Виды вакцин
На территории России используется несколько препаратов для защиты от пневмококка. В их составе и установленном графике проведения прививок существуют значительные различия. Но вакцины защищают лишь от наиболее опасных серотипов Streptococcus pneumoniae. Ведь всего на данный момент установлено более 90 штаммов этих патогенных микроорганизмов, от некоторых из которых может защитить прививка.
Эта инактивированная полисахаридная вакцина колется всего лишь один раз. Она формирует иммунитет на 5 лет. Но в зависимости от различных условий, в том числе и возраста, срок защиты может быть сокращен до 3 лет.
Указанная вакцина используется во многих европейских странах. Например, во Франции пожилым (к ним относят мужчин и женщин в возрасте от 65 лет) и людям с хроническими заболеваниями она дается бесплатно.
Когда регистрировалась пневмококковая прививка в России, проводились профилактические испытания. На них было установлено, что после вакцинации частота пневмоний снизилась в 6 раз, ОРЗ – в 2 раза, бронхитов – в 12 раз.
Делается однократно пневмококковая прививка. Отзывы свидетельствуют о том, что переносится процедура большинством людей достаточно легко. Для инъекции используется 0,5 мл средства, которое вводится в область дельтовидной мышцы подкожно или внутримышечно. Специалисты рекомендуют через 3 года после введения препарата делать ревакцинацию.
Детям, которым уже исполнилось 6 лет и которые не входят в группу риска, нет смысла вводить вакцину. К этому возрасту иммунитет должен быть уже достаточно хорошо сформирован.
Перед введением любой прививки важно посоветоваться с врачом. Только он сможет оценить состояние малыша и необходимость проведения вакцинации, рассказать о наиболее подходящей схеме и предупредить о возможных осложнениях.
Благодаря этому антигены дольше удерживаются в организме. Делается такая пневмококковая прививка в 2 месяца. Но сроки вакцинации могут быть и иными.
Вводится вакцина внутримышечно. Малышам в возрасте до 2 лет инъекция делается в наружную верхнюю часть бедра. Начиная с двухлетнего возраста, средство вводят в плечо, в дельтовидную мышцу.
Эту вакцину разрешается совмещать с другими прививками, за исключением БЦЖ.
Вне зависимости от используемых схем вакцинации у детей, которым больше 2 месяцев, формируется иммунный ответ после серии первичных инъекций. В организме начинают образовываться антитела. После ревакцинации формируется вторичный иммунный ответ.
Отдельно стоит отметить, что указанный препарат не применяется для вакцинирования взрослых людей. Также он не способен защитить от инфицирования теми штаммами, которые не входят в состав вакцины.
Возможные графики

В тех случаях когда первая прививка была сделана между 7 и 11 месяцами, инъекции делаются дважды, между ними должен быть интервал не менее месяца. Каждый раз необходимо вводить по 2 дозы препарата. Ревакцинация в этом случае должна быть проведена во второй год жизни ребенка.
Если первая инъекция делается в период от 1 до 2 лет, то с интервалом от 2 месяцев вводят 2 дозы по 0,5 мл. Ревакцинация не требуется.
Если прививаться согласно одному из приведенных графиков, то никаких дополнительных доз или иных вакцин не потребуется.
Потенциальные осложнения
В большинстве случаев дети вполне нормально переносят вакцинацию. Но при наблюдении детей возрастом от 6 до 18 месяцев было установлено, что возможно развитие индивидуальной реакции после того, как была введена пневмококковая прививка. Температура является наиболее распространенным осложнением. Оно возникает также часто, как и болезненность места инъекции. При ревакцинации в 36,5 % случаев возникала быстропроходящая болезненность, а у 18 % привитых из-за болезненности наблюдалось кратковременное ограничение подвижности конечности, в которую вводилась вакцина.
Стоит отметить, что лучше, когда в более раннем возрасте делается пневмококковая прививка. Осложнения у детей старше 18 месяцев возникают чаще. Но в большинстве случаев это местные быстропроходящие реакции.
Все родители, которые прививают малышей, должны знать, какой может быть реакция на пневмококковую прививку. Так, очень часто (с периодичностью более чем 1 случай на 10 привитых) возникают такие осложнения:
- покраснение, боль, отек места инъекции;
- гипертермия (температура может подниматься до 38 градусов и выше);
Если вы решили привить ребенка указанной вакциной, то к этому надо быть готовым.
Вакцина бельгийского производства способна защитить от 10 штаммов Streptococcus pneumoniae. Она выпускается в шприцах, укомплектованных иглами, и во флаконах.
Эта новая прививка от пневмококковой инфекции М является профилактикой развития отита среднего уха, который возникает в результате активизации Streptococcus pneumoniae. Также она предотвращает развитие отита в результате активизации Haemophilus influenzae.
- возраст от 2 до 6 месяцев: троекратно с перерывами не менее месяца; ревакцинация делается не ранее, чем через полгода после того, как была введена последняя доза;
- возраст 7-11 месяцев: делается две прививки с интервалами от месяца между ними; ревакцинация осуществляется во второй год жизни, но не ранее, чем через 2 месяца после последней введенной дозы;
- возраст 12-23 месяца: две прививки с перерывом между ними от 2 месяцев; ревакцинация не требуется;
- возраст 2-5 лет: проводится две вакцинации с перерывом от 2 месяцев; ревакцинация в этом случае не нужна.
Она используются для прививания детей от 2 месяцев до 5 лет. При этом ее можно вводить по установленному графику даже недоношенным малышам, которые родились на сроке более 27 недель.
Побочные действия
Также было отмечено, что детьми старше 12 месяцев хуже переносится пневмококковая прививка. Осложнения у более взрослых малышей возникают чаще. На этапе ревакцинации их периодичность возрастает.
При введении вакцины очень часто возникают такие побочные эффекты:
- покраснение, боль, припухлость на месте введения средства;
При каких-либо известных противопоказаниях к введению препарата или гиперчувствительности к его компонентам от прививок лучше отказаться. Поводом для отвода служит также появление в анамнезе реакций при использовании других вакцин.
Стоит ли делать прививку?
Читайте также:


