Сыворотка крови от чумы

На прошлой неделе многие обсуждали новомодное средство защиты от микроорганизмов — блокатор вирусов. С ним перед камерами появился не абы кто, а сам Дмитрий Песков, пресс-секретарь Владимира Путина. Довольно быстро выяснилось, что эффективность у средства весьма сомнительная. Причём не только против CoViD-19. Использование блокатора — самая безобидная из оплошностей в истории борьбы человечества с пандемиями. Самые страшные остались в прошлом. Рассказываем, как люди тушили огонь бензином во время чумы, испанки и Эболы.

Чума терзала человечество не раз и не два. Но именно благодаря эпидемии XIV века инфекция, поражающая лимфатические узлы, раз и навсегда стала синонимом любой смертельной заразы. В XIV веке чума выкосила более 25 миллионов человек — треть Европы. Что любопытно, отсутствие медицины лишь одна из причин, по которой мор достиг апогея.
Святые отцы против кошек
То, что разносчиками чёрной смерти являются крысы, европейцы смекнули не сразу. Первым делом люди обвинили кошек. Почему? Потому что в святых писаниях говорится, что они слуги Сатаны. Вскоре после объявления этой новости с улиц городов исчезли все Мурки и Барсики — их переловили и убили. И очень зря. Ведь хищники с беззвучным шагом ниндзя были главными естественными врагами грызунов.

Без кошек Европа быстро начала тонуть в крысах, которые, вопреки популярному мнению, были не главными поставщиками чумы. Главными были блохи. Заражённые чумной палочкой насекомые испытывали неутолимый голод (бактерия блокировала пищеварительный тракт), который пытались заглушить бесконечными сменами носителей. В агонии блохи ничуть не стеснялись пробовать и людей. Именно из-за этих едва заметных кровопийц в своё время чуть не вымерла Европа.
Впрочем, теория священнослужителей ещё ничего. Один из врачей того времени запрещал смотреть на умирающих от чумы. Он свято верил сам и учил остальных тому, что зараза вырывается из глаз больного во время его смерти и непременно передаётся всем, кто в это время смотрит на умирающего.
О воздушно-капельном распространении люди догадывались несколько раньше, чем придумали микроскоп и узнали о бактериях. Уже в XIV веке учёные подозревали, что некоторая зараза может распространяться по воздуху. В связи с этим они рекомендовали горожанам почаще убираться и не копить помои в хатах. Считалось, что так медленнее распространяется не только чума, но и тиф, холера и малярия.
-1586863461283.jpg)
Однако наравне со сторонниками чистого воздуха имели влияние на людей и их оппоненты, которые, к слову, больше приветствовались церковью, чем чистюли. Ведь католикам, скажем так, было престижно не мыться по полгода, поскольку нечего баловать тело. Бог не велел. Так вот, апологеты грязного воздуха настаивали на том, что чумной воздух нужно подавлять воздухом более "тяжёлым". Для этого некоторые врачи рекомендовали тащить в дома старых вонючих козлов, подольше находиться в отхожих местах и поглубже вдыхать тамошний воздух. Рекомендации такие основывались в том числе и на ложных наблюдениях, согласно которым уборщики туалетов реже болели чумой. В отдельные поселения, чтобы побороть чумной воздух, надолго загоняли и оставляли скот.
Рецепты вместо анекдотов
Лечить чуму пытались, мягко говоря, странными методами. Жар сбивали кровопусканием. Дескать, горячая кровь выйдет и состояние улучшится. Другие пытались остановить распространение болезни по телу ампутацией заражённых конечностей. Фармацевты рекомендовали прикладывать к бубонам — воспалившимся лимфоузлам — сушёную кожу лягушки. В другом сценарии нарывы массировали живыми цыплятами или вскрывали скальпелем. А что внутрь принимали… Пили уксус, ели мышьяк, ртуть и измельчённые минералы. Совсем отчаявшиеся не боялись употреблять патоку десятилетней выдержки.
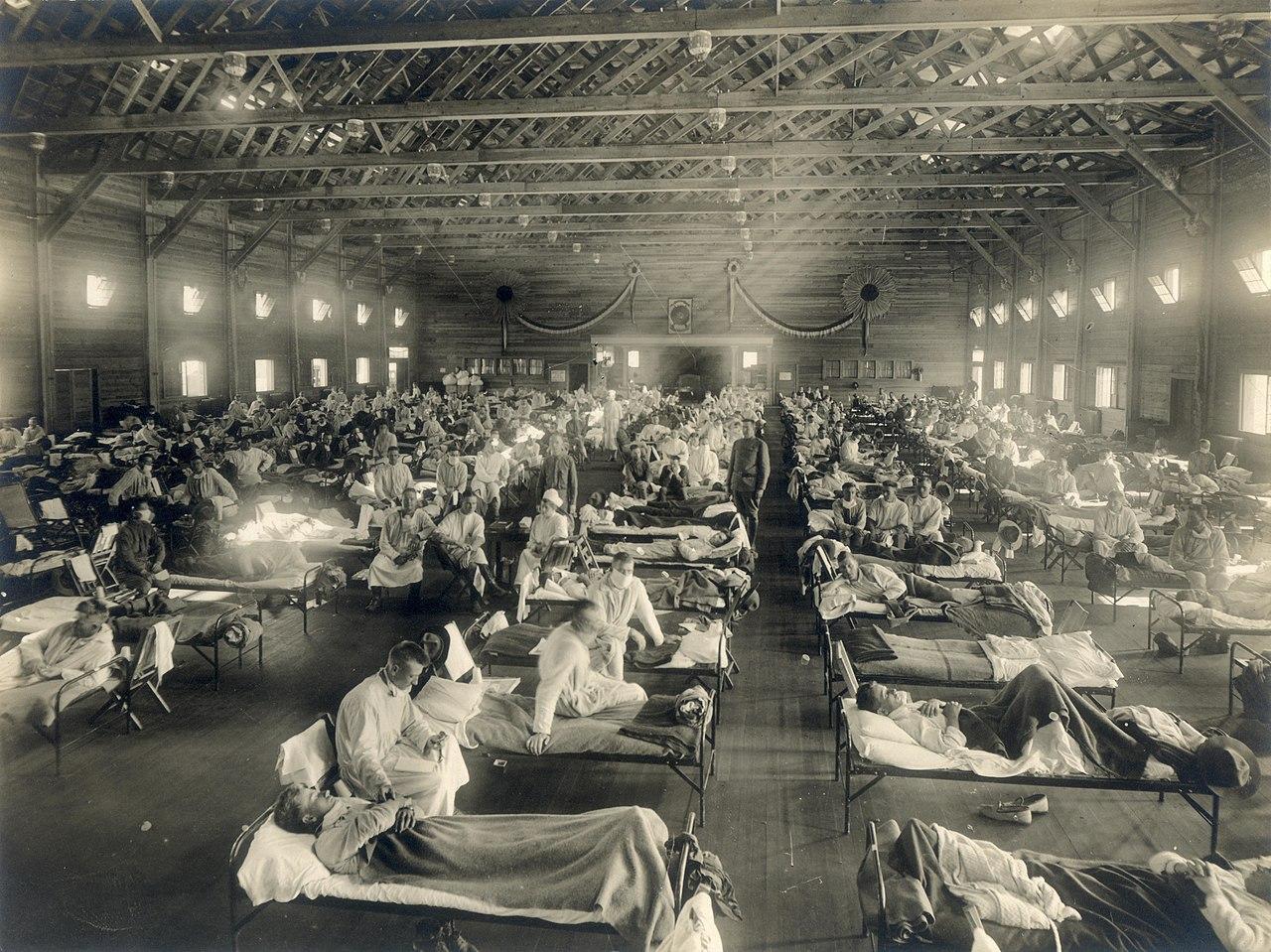
Если чума выкосила треть Европы, то испанским гриппом (или просто испанкой) в начале XX века переболело треть населения планеты — около 500 миллионов человек. Погибло от заразы, по разным подсчётам, до 100 миллионов человек. Испанка — абсолютный лидер в списке смертельных болезней, поражавших когда-либо человечество. Как и в случае с чумой, молниеносному распространению гриппа способствовала не только отсталая медицина, но и опрометчивые решения властей.
Зависимость от рабства и жажда крови
В начале XX века в Северной Америке отменили рабство. И страна тут же столкнулась с нехваткой дешёвой рабочей силы. Штаты, разумеется, кинулись её завозить из других регионов. В том числе и из Восточной Азии, где к тому моменту уже бушевала эпидемия. Китайцы причём предупреждали о проблеме, но кто их тогда слушал? Подобным же образом заразилась Британская империя.
Солдаты, которые в тот период перемещались чуть ли не по всей Европе, тоже нехило помогли испанке в распространении. Стоит сказать спасибо и антисанитарии, царившей в полевых условиях. Военные не мылись и не меняли одежду так упорно, словно были уверены, что за гигиену их непременно будет ждать ад. В довесок на фронте люди всегда располагались плотно друг к другу, а теснота, как мы знаем на примере CoViD-19, — лучший друг пандемии.
Испанка была похожа на всё и сразу
-1586863685598.jpg)
Другая важная причина, по которой Европа в своё время не смогла ничего сделать с испанкой, — коварство симптомов. Как и нынешний CoViD-19, грипп начала XX века не сразу идентифицировали. Симптомы новой болезни постоянно путали с таковыми у старых: тиф, холера, лихорадка денге… От всего этого тогдашние медики начинали лечить больных испанкой в первую очередь. На поздних стадиях, когда у больных начала появляться сыпь в абсолютно неожиданных местах, медики разводили руками и твердили, что они столкнулись с искусственной болезнью, которую немцы синтезировали для победы в войне. Что, разумеется, было абсурдом — Германия болела так же, как и её соседи.
Аспирин — всему голова
Аспирин прописывали в лошадиных дозах: от 8 до 31 грамма в день. Для сравнения: в пачке обычного современного препарата "Аспирин экспресс" — 12 таблеток по 500 мг, то есть всего 6 граммов. Мода на полезную шипучку в народ пришла с фронта после того, как солдатам такие дозы прописал генеральный хирург армии США.
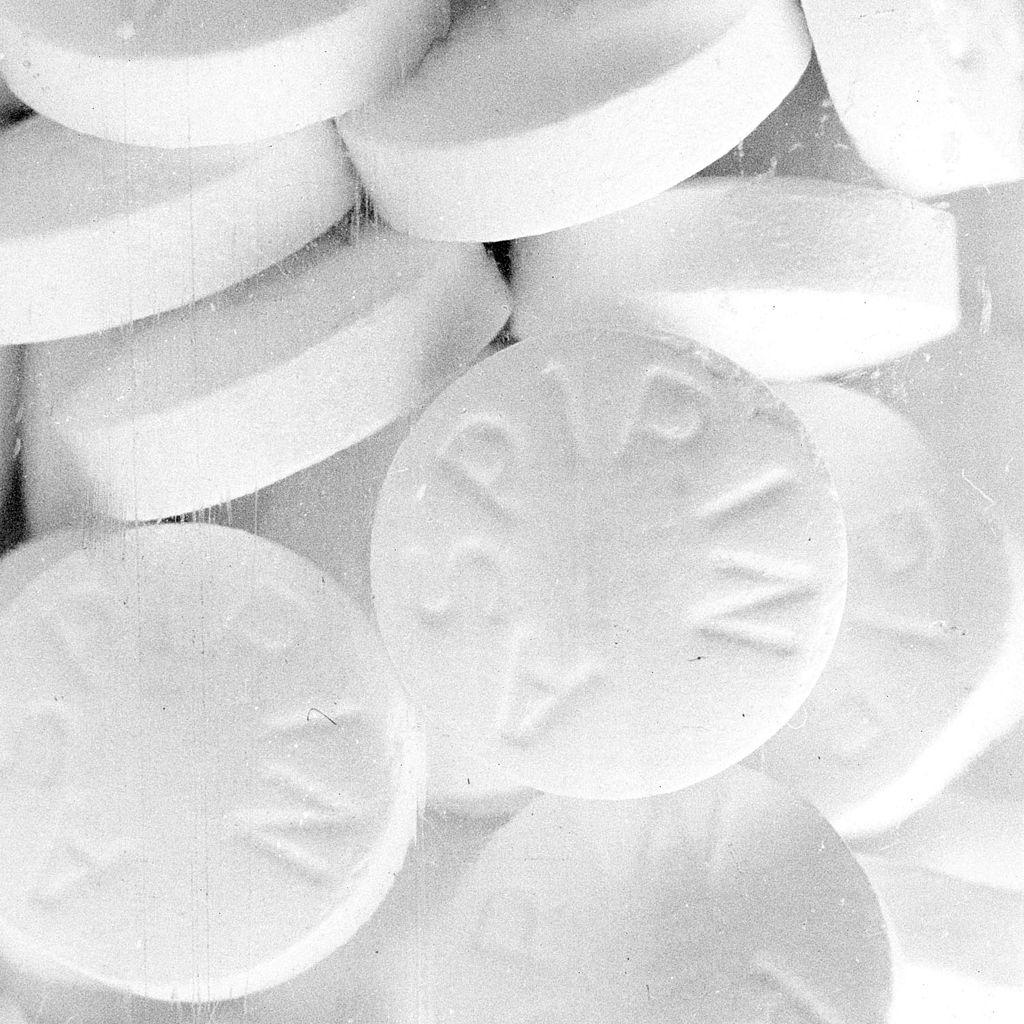
Что любопытно, аспирина в начале XX века было в избытке. По "счастливому" стечению обстоятельств именно незадолго до начала пандемии (в 1899 году) у фармацевтической компании Bayer истёк патент на производство этого лекарства. Как следствие, аспирин кинулись выпускать все кому не лень.
Считается, что передозировка ацетилсалициловой кислоты (некоммерческое название аспирина) тоже внесла лепту в показатель смертности от испанки. Проблема аспирина — в его влиянии на дыхательную систему при частом приёме. При назначавшихся во время эпидемии испанки порциях у 33% больных гриппом начиналась гипервентиляция лёгких, которая только усиливала кровохарканье и износ лёгких. В 3% случаев от 8–30 граммов аспирина в день и вовсе начинался отёк лёгких.
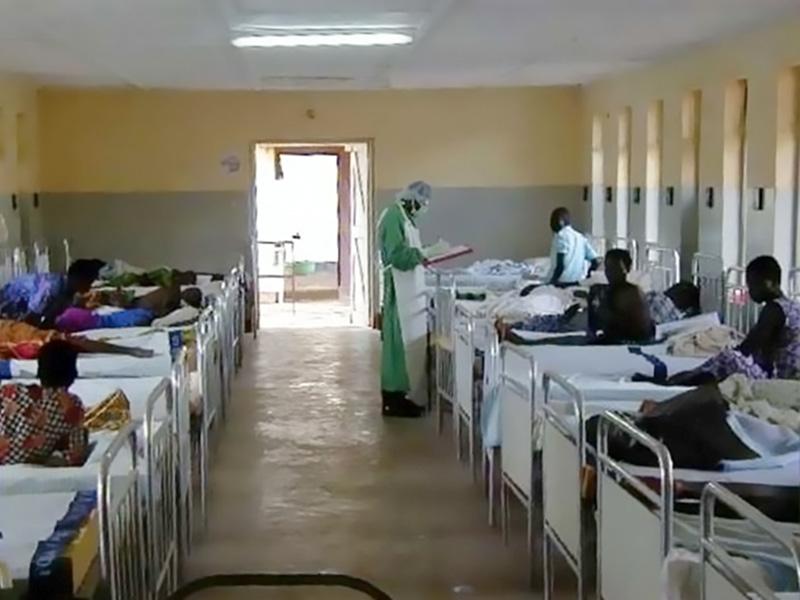
Все вспышки Эболы в Африке, по официальным данным, являются не такими смертоносными, как испанка, чума и даже CoViD-19. Однако об этом вирусе все знают потому, что он начал распространяться в эпоху информационных технологий, когда СМИ отчитывались онлайн чуть ли не о каждом чихе заболевших. Отсюда в истории с Эболой и очень много подробностей и деталей, от которых волосы встают дыбом.
Сглупили люди, но винят летучих мышей
В своём романе "Дракула" Брэм Стокер раз и навсегда демонизировал образ летучей мыши. Спустя несколько веков мы понимаем, что, в сущности, они весьма безобидные создания — кровь у людей не сосут. Однако по иронии судьбы именно эти животные всё же стали одной из главных причин распространения Эболы пять-шесть лет назад и CoViD-19 сегодня. Точнее, причина, конечно, не в мышах. Ночные существа только естественные носители возбудителей болезни. Причина в людях — ведь это они употребляют диких животных в пищу и в Африке, и в КНР. Причём необязательно летучих мышей. Заражаются и от тех, кто съел летуна или же доел за ним фрукт.
Традиции против здравого смысла
Как семь веков назад в Европе, так и сегодня в Африке над здравомыслием довлеют традиции и обычаи. Именно эта особенность в своё время стала главной проблемой, с которой столкнулись врачи, пытавшиеся закупорить Эболу.
Дело в том, что геморрагическая лихорадка передаётся не только с кровью и слизью больных животных, но и с любыми жидкостями заражённых людей (пот, слюна, кровь и т.д.). Отсюда и главная мера предосторожности в период эпидемии — исключить любые физические контакты, что для африканских культур и условий жизни практически немыслимо.
Во-первых, из-за нищеты люди группами спят в одной постели, носят по очереди одну и ту же одежду. Моются по очереди в ванне, не меняя воду. И не знают, что такое мыло. Если человек умер, все его вещи достаются живому. Во-вторых, умерших (неважно от чего) принято омывать всей семьёй. Перед погребением с мертвецом полагается как следует наобниматься и лобызаться. Всё это гарантирует заражение.

Медики и волонтёры, разумеется, пытались объяснить местным, что так делать категорически нельзя, и старались отбирать больных и мёртвых. И что, вы думаете, начали делать местные? Правильно. Прятать больных и устраивать тайные похороны.
Народные рецепты, перед которыми меркнет лимон с имбирё м
После того как в Рунет просочился фейк о пользе лимона и имбиря в борьбе с коронавирусом, оба ингредиента тотчас пропали с полок магазинов. Глупость? Глупость. Но совсем невинная по сравнению с тем, что предлагала народная медицина в Западной Африке во время вспышки Эболы.
Стоило только ВОЗ предположить, что на основе крови переболевших Эболой можно изготовить вакцину, в Африке началась охота на таких людей. Выздоровевших отлавливали и брали у них кровь, чтобы потом выпить или продать на чёрном рынке. Процедура эта была абсолютно бессмысленной, если не опасной вовсе. Ведь после выписки в крови пациентов патогены продолжают жить ещё несколько недель.
Вот ещё. Африканские шаманы вдруг решили, что для профилактики полезно пить солёную воду и с ней же принимать ванну. Что вы думаете? Десятки людей были госпитализированы с отравлением. В Уганде местные целители лечили людей втиранием пасты из травы в раны, которые сами же открывали. Неудивительно, что сторонники этой практики довольно быстро вымерли.
По существу, в африканских поселениях ничего не изменилось и по сей день. Там по-прежнему лечатся у шаманов и колдунов. А врачей часто недолюбливают. Ведь их методы претят дедовым рецептам.

Прежде чем выяснить, что такое сыворотка, нужно вспомнить, из чего состоит кровь. Как известно, в ее состав входит плазма и находящиеся в ней в виде взвеси форменные элементы, большая часть которых – эритроциты (красные тельца). Плазма – мутноватая желтоватая жидкость, состоящая преимущественно из воды и лишь на 10% из сухого остатка. Около 8% сухого остатка – это белковые компоненты, представленные альбуминами (около 4,5%), семейством глобулинов (до 3,5%), фибриногеном (0,2-0,4%).
Фибриноген – растворимый бесцветный белок, основной фактор свертывания крови. При активации системы свертывания под воздействием тромбина превращается в нерастворимый фибрин, имеющий вид нитей и составляющий основу тромба.
Состав
В сыворотке крови находится большое количество разных веществ, среди которых:
- Креатинин, необходимый при энергетических процессах. По его уровню диагностируют патологии почек.
- Калий, кальций, магний, железо, натрий, фосфор и т.д.
- Ферменты.
- Холестерин низкой и высокой плотности.
- Питательные вещества (липиды, глюкоза).
- Витамины.
- Гормоны: пролактин, кортикотропин, адреналин, кортизол, инсулин, дофамин, прогестерон, тестостерон и другие.
Как выделяют
Сыворотку крови можно получить двумя способами:
- В результате естественного свертывания крови вне человеческого организма, во время которого происходит образование тромба и отделение жидкой составляющей. Сначала кровь 30 минут отстаивается, затем из нее удаляют сгусток крови, а жидкую часть помещают на десять минут в центрифугу.
- Путем воздействия на фибриноген ионами кальция. Этот процесс освобождения плазмы от фибриногена называется дефибринированием.
Для чего нужна
Сыворотку из плазмы выделяют в следующих случаях:
- для биохимического анализа крови;
- с целью выявления в организме возбудителя инфекции;
- для оценки эффективности вакцины;
- для изготовления сывороточного препарата индивидуального назначения.
Сыворотка отличается стабильностью, при этом в ней сохраняется большая часть антител.
Специальные меченые сыворотки (ферментами, радионуклидами, люминофорами) используют в диагностических целях и в научно-исследовательской деятельности).
Сыворотка крови считается самым распространенным реактивом при проведении биохимии крови, которая позволяет оценить эффективность обменных процессов в организме и работу его систем.
Выделяют два типа сывороточных реакций:
- прямые (двухкомпонентые): осаждения, склеивания и выпадения в осадок и другие;
- косвенные (трехкомпонентные): микробной нейтрализации, торможения склеивания эритроцитов и другие.
Для чего делают анализ сыворотки
Этот анализ необходим для определения уровня гормонов, белков иммуноглобулинов, иммунных комплексов, ферментов, а также таких минералов, как железо, кальций, калий, магний и других. Выявление неспецифических ферментов, которых в крови быть не должно, помогает диагностировать целый ряд патологий следующих органов:
- поджелудочной железы;
- скелетных мышц;
- предстательной железы;
- костной ткани;
- желчевыводящих путей;
- печени.

Во время лабораторного исследования в первую очередь изучают белковый состав сыворотки: общий уровень альбуминов и глобулинов и их соотношение
Повышенное содержание протеинов может свидетельствовать о нарушении свертываемости крови, недавней вакцинации, обезвоживании, злокачественных опухолях. Если белков мало, это признак соблюдения безбелковой диеты, голодания, нарушения процесса производства белков, болезней почек и печени, эндокринных патологий, кровотечений, рака.
Кроме этого, определяют содержание конкретных видов белков. Например, по уровню сложного белка ферритина, отвечающего за хранение и транспортировку железа, определяют, сколько последнего содержится в организме.
По количеству в сыворотке неоптерина – метаболита нуклеиновых оснований – определяют, есть ли иммунный ответ и насколько быстро он появляется при инфекциях, опухолях и других поражениях.
Отличие от плазмы крови
Считать, что плазма крови и сыворотка – одно и то же, неверно. Кратко сформулировать основные различия можно следующим образом:
- плазма – это цельный компонент крови, сыворотка – часть плазмы;
- в плазме находится нерастворимый белок фибриноген, сыворотка его лишена;
- плазма всегда имеет желтоватый оттенок, сыворотка может быть красноватой;
- плазма свертывается, если в ней есть коагулаза – фермент, выделяемый некоторыми болезнетворными микробами, а сыворотка – нет.
Иммунные сыворотки
Их основой является иммуноглобулин Ig. Другие названия – антисыворотки и иммунобиопрепараты. Применяются для предупреждения и лечения инфекций. Их действие заключается в том, что находящиеся в их составе антитела вступают в реакцию с ядами или возбудителями болезней, в итоге происходит образование иммунных комплексов, которые затем удаляются с помощью фагоцитов и путем активации системы комплемента (комплекса сложных белков, находящихся в крови). Они позволяют сформировать у человека пассивный иммунитет и тем самым нейтрализуют болезнетворных микроорганизмов и токсины.
Антисыворотки делятся на два вида:
- Гомологичная . Её получают из крови человека. Обычно используется плазма доноров, прошедших вакцинацию; кровь людей, переболевших определенными инфекционными болезнями; плацентарная и абортивная кровь.
- Гетерогенная . Такие сыворотки делают из крови животных.
- Проведение курса гипериммунизации человека или животного. Через определенные промежутки времени вводятся нарастающие дозы антигенов.
- Получение сыворотки путем естественного свертывания крови.
- Щадящее очищение (методом антигенного извлечения или методом ферментолиза).
- Выделение и концентрация иммуноглобулинов. Гетерогенную сыворотку получают путем спиртового фракцирования.
Самая эффективная получается при использовании метода антигенного извлечения после ферментолиза иммуноглобулинов. Такая сыворотка содержит до 95 % антитоксинов и дает лучшие результаты при использовании. Считается, что она в несколько раз эффективнее очищенных другими способами.
Иммунные сыворотки сегодня широко применяются в целях профилактики и терапии инфекционных поражений: гриппа, дифтерии, столбняка, кори и других. При диагностике они позволяют определить вид, подвид, серотип возбудителя болезни, что помогает точно поставить диагноз и выбрать метод терапии.
Для обезвреживания яда змей, скорпионов, токсинов ботулизма существуют специальные сыворотки. После укуса собаки человеку назначают сыворотку в целях предупреждения бешенства.
Главное ее отличие от вакцины заключается в том, что она действует намного быстрее и уже через несколько часов у человека наблюдается улучшение. Это важно в случае, если заболевание имеет быстрое развитие. Но действуют они недолго: гомологическая – до пяти недель, гетерогенная – до трех недель, в то время как вакцина имеет более длительный срок действия.
Лечебно-профилактические сыворотки, в зависимости от применения, делят на три вида:
- Противовирусные (грипп, корь).
- Противобактериальные (чума, тиф, дизентерия).
- Антитоксические (ботулизм, гангрена, столбняк).
Заключение
Сыворотка крови, как материал для исследования, имеет преимущество перед плазмой, поскольку лишена главного фактора свертывания крови и обладает стабильностью. Кроме этого, на основе сыворотки готовят эффективные средства для предотвращения и лечения инфекций.
— Алексей Анатольевич, в России для лечения пациентов с COVID-19 начали применять переливание плазмы крови людей, излечившихся от коронавирусной инфекции. Что вы можете сказать об этом опыте в медицинской практике?
— Метод лечения гипериммунными плазмами ранее достаточно активно применялся против бактериальных инфекций. Изготавливалась гипериммунная антистафилококковая, антисинегнойная плазма. Так что это один из вариантов гипериммунных плазм. Для лечения вирусных заражений метод является новым. Поэтому возникает достаточно много вопросов о возможности, эффективности, технологических нюансах.
— В чём принцип действия данного способа лечения?
— Иммунная система пытается уничтожить любые чужеродные антигены и молекулы с помощью антител. Введение вакцины — ослабленного или каким-то образом модифицированного микроорганизма — формирует активный иммунитет, в ответ образуются антитела. Заготавливая плазму переболевшего с высоким содержанием антител, мы получаем как бы сыворотку. Вводя антитела, мы надеемся, что они будут способствовать удалению вирусов из организма больного. Это вид заместительной, пассивной иммунотерапии.
— Чем такой метод отличается от метода вакцинации?
— Плазму крови можно назвать сывороткой. В отличие от вакцины, которая призвана стимулировать выработку антител самим организмом.
— Все перенёсшие COVID-19 подходят на роль доноров плазмы?
— Основным критерием отбора, кроме обычных донорских ограничений, будет титр антител к COVID-19, а также состояние переболевших. Если было тяжёлое течение болезни, то это будет достаточно сложно сделать уже из соображений этических. Но, наверное, каждому переболевшему хотелось бы стать донором и помочь тяжелобольным.
— Метод показан тяжелобольным?
— Да, метод показан для лечения тяжёлой пневмонии. Предназначен для больных, которые находятся на грани искусственной вентиляции лёгких.
— Насколько переломным для течения болезни является эффект переливания плазмы? Например, про китайский опыт пишут, что пациентам стало лучше через три дня. Почему в таком случае эта методика ещё не стала повсеместной?
— Мы, конечно, надеемся, что этот метод лечения тяжёлых больных будет быстрым и эффективным. Три дня — это даже много. Хотелось бы, чтобы эффект развился раньше. Ограничением является необходимость в большом количестве доноров, а у нас их пока не так много.
Также ещё раз подчеркну, что титр у этих выздоровевших больных, титр антител, должен быть достаточно высоким. И, конечно, важно, чтобы клиническое состояние самого донора было благоприятным. Понятно, что после тяжёлой пневмонии он будет ещё долго поправляться. После получения негативных анализов на коронавирус необходимо выждать две недели. Затем мы можем рассматривать пациента в качестве потенциального донора плазмы.
— Сколько людей из уже заболевших поможет спасти этот способ лечения?
— На сегодняшний день это единственное этиологическое (устраняющее причину. — RT) лечение данной инфекции. Сколько спасти — сложно сказать. Это вопрос рекрутирования доноров, объёма заготовки, корректности применения. Как вы понимаете, опыт применения ограничен, а мы делаем первые шаги.
— Правильно ли говорить, что это шанс для пациентов в тяжёлом состоянии избежать искусственной вентиляции лёгких?
— Верно. Самые тяжёлые больные находятся уже на искусственной вентиляции лёгких. Для этих пациентов наша терапия может быть последним шансом. Но бо́льшую эффективность хочется увидеть у больных, которые находятся в промежуточном состоянии между относительным благополучием и искусственной вентиляцией. Это та ниша для плазмы, которая в наибольшей степени обсуждается.
— Какие риски связаны с переливанием плазмы?
— Это все те риски, что связаны с применением компонентов крови. Особенно необходимо отметить возможное осложнение — острое повреждение лёгких, которое возможно при переливании плазмы.
— Можно ли по антителам определить, переболел ли человек COVID-19?
— Да, антитела являются отражением контакта человека с каким-то микроорганизмом, в том числе с конкретным вирусом. Антитела — маркёр перенесённого контакта.
— СМИ пишут, что многие тесты на антитела потерпели неудачу. Почему их так сложно обнаружить?
— Боюсь, это связано с изменчивостью вируса и достаточно широким спектром антител.
— Какой совет вы можете дать людям, чтобы не допустить заражения?
"В Африке я предлагал покупать кровь у переболевших лихорадкой Эбола"
14.02.2020 в 18:54, просмотров: 16168
В Китае больным пневмонией нового типа начали переливать плазму людей, уже переболевших коронавирусом Covid-19. Те, кто поборол недуг, сейчас на вес золота. В крови выздоровевших людей содержатся антитела (иммуноглобулины), которые нейтрализуют чужеродный антиген, попросту связывают вирус. Благодаря этой методике, удалось спасти более десяти зараженных, которые находились в критическом состоянии.

— У каждого человека, который чем-нибудь переболел, в процессе борьбы организма и выздоровления образуются иммуноглобулины против конкретного возбудителя. На этом отчасти и построена вся вакцинация, — рассказывает Александр Алексеевич. — Антитела (иммуноглобулины) обладают нейтрализующими свойствами. Под микроскопом они выглядят как некие рогаточки, которые прикрепляются к чужеродным антигенам, потому что у них схожая поверхность. Про них говорят: подходят как перчатки, как ключ к замку. Таким образом, иммуноглобулины нейтрализуют способность вируса к чему-нибудь прицепляться. Мешают антигену приносить вред.
— В случае с китайским коронавирусом Covid-19 на каком этапе переболевший человек может стать донором?
— Когда он уже выздоровел. Когда лабораторным путем доказано, что вирус в крови у него не определяется, клинические проявления ушли. Тогда он готов стать донором. Китайская сторона постоянно публикует данные о количестве выздоровевших людей. По последним данным, излечились 5911 человек.
— Сколько за один раз у человека можно взять крови?
— У нас доноры-женщины сдают по 350 миллилитров, мужчины — по 450. Забор можно производить раз в три месяца. Такая технология. Конечно, можно брать и чаще, все зависит от сложившейся ситуации и принимаемых государством решений. Но, с другой стороны, переболевшему человеку будет тяжело сдавать кровь чаще, даже если ему будет предоставлено усиленное питание.
— На протяжении какого времени у человека сохраняются антитела и он остается востребованным как донор?
— Это зависит от индивидуума и от возбудителя. Есть те, кто совсем недолго носит иммуноглобулины. Причем у одного человека их может быть больше, у другого меньше. Их количество отличается на порядки, десятикратно и даже стократно. Это все меряется.
— Допустим, выздоровевший человек сдал 400 мл крови, скольким больным он может помочь?
— Из 400 мл крови получат 200 мл сыворотки, очистят ее, далее можно дробно, по 100 мл, ввести ее в течение одного-двух дней больному человеку. И состояние его резко улучшится. Но, повторюсь, все это очень индивидуально. В целом же можно сказать, что один человек спасает одного-двух больных.
Но этот же объем сыворотки можно использовать и в качестве профилактической меры. Если, предположительно, человек заразился, то введенный иммуноглобулин эффективен даже в значительно меньших дозах. Взять тот же клещевой энцефалит. Если, не дай бог, клещ присосался в лесу, его несут на анализ. И если специалисты определят, что он несет в себе вирус клещевого энцефалита, человеку ставят иммуноглобулин. Он выделен из сыворотки либо вакцинированных, либо переболевших клещевым энцефалитом людей. Причем на начальной стадии предположительного заражения нужны существенно меньшие дозы.
— В сложившейся ситуации выздоровевшего человека могут заставить сдавать кровь или это все-таки добровольное дело?
— Китайцы очень сознательные. Уверен, что все пойдут на это добровольно. Но в то же время нельзя исключать и некий принудительный порядок. В Африке, например, когда бушевала геморрагическая лихорадка Эбола, я предлагал покупать у переболевших людей кровь. Запасаться сывороткой выздоровевших людей. Американцы и израильтяне так и делали. Можно из сыворотки выделить иммуноглобулины, подсчитать их, усреднить до какого-то разведения, стерилизовать, расфасовать и положить на хранение. Их даже можно высушить, еще дольше при этом будут храниться. Если болезнь вернется, это может стать панацеей.
Заголовок в газете: Спасение пришло из крови переболевшего
Опубликован в газете "Московский комсомолец" №28196 от 15 февраля 2020 Тэги: Лекарства, Биотехнологии, Наука, Анализы Места: Китай
Для лабораторной диагностики чумы используют бактериоскопический, бактериологический, биологический, серологические и молекулярно-генетические методы.
Диагноз чумы у человека ставится на основании выявления у него возбудителя – выделение и идентификация культуры, обнаружения специфического для чумного микроба антигена FI и специфических антител к антигену FI в сыворотках больных и переболевших.
В качестве экспресс-методов используют иммунофлюоресцентный анализ (обнаружение микроба с помощью флюоресцирующих иммуноглобулинов), ПЦР (обнаружение микроба по наличию искомого участка ДНК в результате его многократного копирования), иммуносуспензионные методы – система 2-3 компонентных реакций с эритроцитарными диагностикумами или иммуноферментный анализ для обнаружения специфических антигенов чумного микроба. С этой же целью применяют и другие варианты иммуносуспензионных методов: дот-иммуноферментный анализ, радиоиммунный анализ. Все экспресс-методы выполняют после обеззараживания материала.
Обязательному лабораторному исследованию подлежит материал:
- от больных людей с симптомами болезни, сходными с клиническими проявлениями всех форм чумы;
- лиц, контактировавших с больными легочной чумой;
- лиц, участвовавших (без защитной одежды) во вскрытии трупов людей и верблюдов, погибших от чумы;
- лиц, участвовавших в прирезке и разделке туши больного чумой верблюда и других животных, обработке мяса в процессе приготовления пищи, употреблявших в пищу мясо больных чумой животных;
- лиц, совершивших аварию с разбрызгиванием заразного материала при работе с возбудителем чумы.
Материал от больных, как правило, целесообразно брать сразу при поступлении в лечебное учреждение и спустя 3 дня после окончания специфического лечения антибиотиками с интервалами между очередными исследованиями 24 ч до получения трех отрицательных результатов. Материал от лиц, контактировавших с больными или контаминированными объектами – при поступлении в изолятор и по окончании профилактического лечения, перед выпиской.
Исследованию подлежит: при легочной форме чумы – мокрота, при её отсутствии – мазок из зева, кровь из вены, моча; при септической форме – кровь, моча; при бубонной форме – пунктат бубона, кровь, моча; при кожной форме – отделяемое язвы, кровь, моча; при кишечной форме – кал, кровь, моча; при менингиальных явлениях – спинномозговая жидкость.
У лиц, контактировавших с больным легочной формой чумы, а также в других случаях, если есть подозрение, что заражение произошло аэрогенным путем, исследуют мазок из зева. В остальных случаях у контактных исследования не проводят.
Забор материала на исследование у больных с подозрением на чуму следует, как правило, проводить в условиях стационара до начала специфического лечения обученным квалифицированным медицинским персоналом под наблюдением специалиста противочумного учреждения или специалиста по особо опасным инфекциям ЦГиЭ субъекта Российской Федерации. В случае невозможности забрать материал в первые 2 ч после возникновения подозрения, лечение начинают по клиническим показаниям до забора материала.
Забор материала у лиц, контактировавших с больными чумой и совершивших аварию, производят в изоляторе до начала профилактического лечения.
Исследование материала проводят специалисты территориальных противочумных учреждений на своей базе, а также на базе лабораторий отделов особо опасных инфекций ФГУЗ ЦГиЭ субъекта Российской Федерации, если они соответствуют требованиям действующих "Санитарных правил безопасности работы с микроорганизмами I-II групп патогенности". Специалисты отделов особо опасных инфекций проводят исследование обеззараженного материала экспресс-методами. Ведущим методом является люминесцентно-серологический. Определение антигена у больного возможно только при осложненной клинике в спинномозговой жидкости, в пунктате бубона – при тяжелом течении болезни, в моче – при всех формах болезни, начиная с 3-4 дня заболевания в низких титрах.
Методы забора материала – в приложении 8.
Запрещается давать окончательный (отрицательный или положительный) ответ на основании результатов экспресс-методов.
Исследование материала от больного чумой.
- приготовление мазков, окраска фиксированных мазков анилиновыми красителями, чумными флюоресцирующими иммуноглобулинами;
- полимеразная цепная реакция;
- посев на жидкие и плотные питательные среды со стимуляторами роста чумного микроба (кровь, моча, спинномозговая жидкость, пунктат бубона);
- посев на плотные питательные среды со стимулятором роста чумного микроба и ингибиторами посторонней флоры (мокрота, мазок из зева, субстрат из вскрывшегося бубона, отделяемое язвы, моча, испражнения);
- проба с диагностическими бактериофагами нативного материала на соответствующей плотной среде;
- проба на чувствительность к антибиотикам с нативным материалом на плотной среде методом дисков;
- поиск антигена FI иммуносуспензионными методами: реакция непрямой гемагглютинации, реакция нейтрализации антител, иммуноферментный анализ, дот-иммуноферментный анализ, радиоиммунный анализ (моча, спинномозговая жидкость, пунктат бубона); параллельно в качестве контроля ставят те же реакции с диагностикумами на другие инфекции (туляремия, бруцеллёз, холера и др.);
- заражение лабораторных животных (морские свинки, белые мыши) внутрибрюшинно и подкожно (кровь, пунктат бубона, спинномозговая жидкость), подкожно и накожно (мокрота, мазок из зева, вскрывшийся бубон, отделяемое язвы, моча, испражнения).
II этап (2-5 ч от начала исследования):
- выдача предварительного положительного ответа на основании наличия в мазках биополярно окрашенных грамотрицательных овоидных палочек, их специфического свечения при окраске мазка флюоресцирующими чумными иммуноглобулинами, положительной ПЦР, положительных иммуносуспензионных реакций при отрицательных контролях.
III этап (24-48 ч):
- выдача подтверждения предварительного положительного ответа на основании наличия характерного роста на жидких и плотных питательных средах, наличия в мазках из этих сред грамотрицательных овоидных палочек с биполярным окрашиванием, положительной пробой с бактериофагами (лизис культуры чумными бактериофагами Покровской и Л-413С).
Высев культуры для дальнейшей идентификации на питательный агар и агар с содержанием дефибринированной крови (5 %) для определения продукции FI после инкубации при 37° С. Одновременно выдача предварительного ответа о чувствительности выделенной культуры к антибиотикам. Посев культуры на среды Гисса с рамнозой, глицерином, сахарозой, арабинозой, ЦДС или среду Ленской для определения уреазной активности (после накопления чистой культуры).
IV этап (3-7-е сутки):
- выдача окончательного положительного ответа на основании выделения чистой культуры чумного микроба из посевов нативного материала, его идентификации по морфологическим, культуральным, биохимическим признакам, чувствительности к диагностическим бактериофагам, наличию специфических плазмид, а также на основании подтверждения диагноза выделением идентичных культур от павших или забитых лабораторных животных.
V этап (5-8-е сутки):
- выдача отрицательного ответа на основании отсутствия специфического роста на питательных средах при посеве нативного материала и органов забитых биопробных животных, отрицательной ПЦР, отрицательных иммуносуспензионных реакций с нативным материалом и органами забитых или павших биологических проб, отсутствия патологоанатомических изменений у последних, отсутствия в парных сыворотках больного специфических антител к чумному микробу.
Исследование материала от лиц, контактировавших с больными легочной формой чумы, а также лиц, присутствовавших при аварии с разбрызгиванием заразного материала.
Исследуемый материал – мазок из зева.
- приготовление мазков, окраска анилиновыми красителями, флюоресцирующими чумными иммуноглобулинами;
- полимеразная цепная реакция;
- посев на плотные селективные среды;
- заражение лабораторных животных подкожно и накожно.
- выдача предварительного положительного ответа на основании обнаружения специфически светящихся клеток в люминесцентном микроскопе, положительной ПЦР.
- выдача подтверждения предварительного положительного ответа на основании наличия характерных по морфологии колоний в посевах на плотной среде;
- пересев колоний на питательный слабощелочной агар, на селективный агар и на агар с кровью для дальнейшей идентификации (последний посев ставят в термостат с 37° С для последующего определения F1);
- при достаточном количестве колоний постановка пробы на чувствительность с диагностическими бактериофагами на плотной среде и пробы на чувствительность к антибиотикам методом дисков.
IV этап (3-4-е сутки):
- выдача положительного ответа на основании выделения типичной по морфологии культуры, лизирующейся диагностическими бактериофагами;
- положительных иммуносуспензионных реакций на наличие антигена F1;
- дальнейшая идентификация выделенной культуры.
V этап (5-8-е сутки):
- вскрытие забитых биопроб, их исследование бактериологически и серологически;
- выдача окончательного положительного ответа на основании выделения и идентификации культуры чумного микроба, типичной по морфологическим, культуральным, биохимическим свойствам, фаголизабельности, наличию специфических плазмид, подтверждения диагноза выделением идентичной культуры от павших или забитых биопробных животных (схема идентификации выделенных культур – в приложении 9;
- выдача отрицательного ответа на основании отсутствия специфически светящихся клеток в мазках, окрашенных люминесцирующими чумными иммуноглобулинами, отрицательной ПЦР, отсутствия роста характерных по морфологии колоний на плотной среде, отсутствия характерных для чумы изменений в органах у биопробных животных и отсутствия специфического роста на плотной среде из посевов отпечатков их органов.
Исследование материала от трупа человека, погибшего от чумы.
Исследованию подлежат: кусочки паренхиматозных органов, легких из мест, где есть характерные для чумы изменения, лимфатические узлы, как регионарные к первичному аффекту, так и другие, увеличенные и имеющие изменения, сгустки крови из сердца и крупных сосудов, сыворотка крови, полученная из сгустков при их сокращении, участки любой ткани, имеющие изменения септического характера, спинномозговая жидкость, моча, содержимое кишечника, в случае наличия признаков загнивания трупа исследуют спинной и головной мозг.
Исследования ведут по этапам, как исследование материала от больного чумой человека.
Положительный предварительный диагноз может быть поставлен на любом этапе, так как при гибели от чумы все органы и ткани содержат большое количество возбудителя и его антигенов, в том числе FI. Поэтому весьма вероятен первый положительный ответ уже через 2 ч после исследования на основании наличия грамотрицательных биполярно окрашенных палочек, специфически светящихся в люминесцентном микроскопе при обработке мазков-отпечатков флюоресцирующим чумным иммуноглобулином, положительной ПЦР, высокого титра антигена FI в тканях и органах, наличия противочумных антител в сыворотке.
Высокая вероятность подтверждения диагноза через 24-48 ч после начала исследования на основании обнаружения типичных по морфологии колоний чумного микроба, положительной пробы с бактериофагом, которую следует ставить на селективном агаре во избежании зарастания пятна лизиса культуры посторонней флорой и отрицательного ответа в 2-5 часов исследований
Окончательный положительный ответ может быть поставлен через 48 ч – 6 сут. по результатам идентификации культуры чумного микроба и подтверждения ее выделением идентичной культуры от биопробного животного.
Окончательный отрицательный диагноз дают на 5-8 сутки, как и при исследовании материала от больного.
Запрещается выдавать отрицательный ответ по результатам ускоренного исследования и на основании результатов экспресс-методов.
Дата добавления: 2015-09-15 ; просмотров: 3854 . Нарушение авторских прав
Читайте также:


