Туляремия и бруцеллез микробиология
Бруцеллез – зоонозное инфекционно-аллергическое заболевание, характеризующееся длительной лихорадкой, поражением опорно-двигательного аппарата, нервной, сердечно-сосудистой, мочеполовой и других систем организма со склонностью к затяжному, хроническому течению.
Виды – наиболее патогенные для человека – В. melitensis, B. abortus, B. suis.
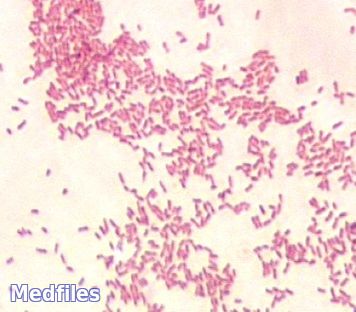
Мелкие кокковидные палочки размерами 0,5-0,7×0,6-1,5 мкм, грамотрицательные, в мазках располагаются беспорядочно, неподвижны, спор не образуют, свежевыделенные штаммы могут образовывать нежную капсулу.
Строгие аэробы. Оптимальные условия культивирования: температура – 37 0 С, рН – 6,8-7,2. Особенностью бруцелл бычьего типа является их потребность в повышенном содержании в атмосфере углекислого газа (5-10% СО 2 ). Характерен медленный рост бруцелл – первые генерации появляются через 1-3 недели и более. При пересеве лабораторных культур рост наблюдается через 1-2 дня. Требовательны к питательным средам: хорошо растут на печеночном, сывороточном или кровяном агаре. В жидкой среде наблюдается рост в виде диффузного помутнения. На плотных питательных средах бруцеллы образуют перламутровые мелкие выпуклые гладкие колонии с нежной зернистостью (S-форы). Возможна диссоциация в R-формы.
Биохимическая активность.
Выражена слабо. Ферментируют глюкозу и арабинозу до кислоты без газа. Восстанавливают нитраты, разлагают белки с образованием Н 2 S, индол не образуют.
Разделение на виды основано на биохимических и культуральных различиях
Рост на средах с красителями
Потребность в СО 2
У бруцелл выявлено до 15 антигенных фракций: родовые и видовые поверхностные антигены.
1. Выделяют два соматических антигена – А и М, причем М-антиген доминирует у В. melitensis, А-антиген преобладает у B. abortus и B. suis.
2. Третий – L(Vi)-антиген – поверхностно расположенный капсульный антиген вирулентности, термолабильный, имеет сходство с Vi-антигеном сальмонелл.
Токсины. Бруцеллы обладают эндотоксином (ЛПС КС), имеющим высокую инвазивную способность.
Ферменты – гиалуронидаза и нейроминидаза.
Структурные и химические компоненты клетки: пили I порядка и белки клеточной стенки (адгезивные свойства), капсула.
Считают, что бруцеллы обладают высокой инвазивностью: могут проникать в организм человека через неповрежденные кожные и слизистые покровы.
Также являются факультативными внутриклеточными паразитами.
Бруцеллы довольно устойчивы во внешней среде:
- В воде и влажной почве – они могут сохраняться до 5 месяцев;
- В молоке – 9 месяцев;
- В сыре – до 1 года;
- Они устойчивы к низким температурам и в замороженном мясе выживают до 5 месяцев.
Чувствительны к повышенной температуре (до 60 0 С – погибают за 30 минут, кипячение – мгновенно), действию дезинфиктантов (3% раствор хлорной извести, 1% хлорамин, 2% формалин убивают их за 5 минут), антибиотикам (стрептомицину, тетрациклину, рифампицину).
Основной резервуар и источник инфекции – больные домашние животные: овцы, козы, свиньи, КРС.
- Фекально-оральный (путь – алиментарный – большую опасность представляет сырое молоко и молочные продукты, не подвергающиеся в процессе приготовления тепловой обработке, например, сыр, брынза);
- Контактный (путь – прямой контактный – при попадании возбудителя на поврежденные кожные или слизистые покровы при уходе за больными животными);
- Аэрогенный (путь – воздушно-пылевой – описан при вдыхании воздушно-пылевой смеси, содержащей инфицированные частицы шерсти, навоза, земли во время уборки помещения).
Для бруцеллеза свойственен выраженный профессиональный характер заболевания!
Инкубационный период – 1-4 недели (может длиться до 2-3месяцев).
Патогенез и клинические особенности.
Бруцеллы проникают в организм человека через слизистые оболочки или кожные покровы, не оставляя никаких изменений в области входных ворот. Лимфогенным путем возбудители заносятся в региональные лимфоузлы и подвергаются незавершенному фагоцитозу. С макрофагами возбудители проникают в кровоток и диссеминируют в печень, селезенку, почки, костный мозг, суставы, эндокард. В пораженных органах образуются очаги некроза, окруженные инфильтратами. Появляются признаки очаговых поражений со стороны опорно-двигательного аппарата, нервной, сердечно-сосудистой, мочеполовой и других систем. Внутри фагоцитов бруцеллы способны формировать L-формы и длительно персистировать в организме. Переход в исходные формы обуславливает рецидив болезни.
Постинфекционный иммунитет – гуморальный (образуются неполные антитела) и клеточный, нестойкий, нестерильный. Формируется ГЗТ.
Бруцеллы могут быть выявлены непосредственно в патологическом материале и объектах внешней среды с помощью прямой или непрямой реакции иммунофлюоресценции.Ее используют также для идентификации выделенной культуры.
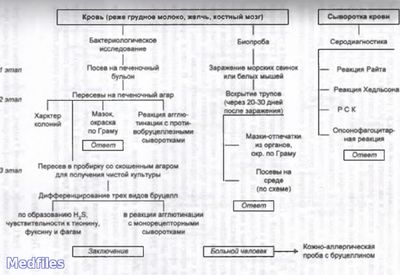
Бруцеллы в острую фазу болезни выделяют из крови при посеве на питательный бульон. Кроме того, делают посевы пунктатов костного мозга и лимфатического узла, а также стерильно взятой мочи. Выделенную культуру идентифицируют по типичной морфологии бактерий и колоний, положительной реакции агглютинации на стекле с поливалентной бруцеллезной сывороткой. Для видовой идентификации используют признаки видов и биоваров бруцелл. Серодиагностику проводят в развернутой реакции агглютинации (р. Райта) и пластинчатой реакции агглютинации (р. Хедльсона), реже ставят РНГА, а также р. Кумбса для выявления
Кожно-аллергическую пробу (по Бюрне) применяют для выявления ГЗТ к бруцеллам. Положительная реакция наблюдается как у больных, так и у привитых живой бруцеллезной вакциной
Проводят вакцинацию по эпидпоказаниям живой вакциной из аттенуированного штамма B. abortus.
Специфическое лечение – противобруцеллезный иммуноглобулин, для лечения хронических форм заболевания применяется убитая бруцеллезная вакцина.
Туляремияотносится к родуFrancisella, видF. tularensis.
Это очень мелкие полиморфные, кокковидные или палочковидные грамотрицательные бактерии. Спор не образуют.
Факультативные анаэробы. На простых питательных средах не растут. Для размножения требуется введение в среду цистеина.
В окружающей среде возбудитель долго сохраняет жизнеспособность. Малоустойчив к действию высокой температуры.
Фактор патогенности – эндотоксин.
Естественные хозяева возбудителя – грызуны (водяные крысы, полевки, домовые мыши, хомяки, зайцы).
Заражение человека происходит при прямом контакте с больными животными или трупами погибших, через инфицированную воду и пищевые продукты. Переносчиками заболевания могут быть клещи, комары, слепни.
Клинические формы туляремии:
После остается стойкий иммунитет.
Лечение: применяют антибиотики – стрептомицин, тетрациклин, хлорамфеникол.
Специфическая профилактика: живая вакцина Гайского-Эльберта; создается иммунитет на 5–6 лет.
Возбудитель относится к роду Brucella.
Патогенны для человека три вида: B. melitensis, B. abortus, B. suis.
Это мелкие грамотрицательные коккобактерии. Жгутиков не имеют. Спор не образуют.
Бруцеллы требовательны к питательным средам. (среды с добавлением сыворотки крови, глюкозы, тиамина, биотина).
Являются строгими аэробами.
Обладают большой устойчивостью к действию факторов окружающей среды.
1) Vi-антиген (поверхностный);
2) соматические видоспецифические антигены А и В.
2) ферменты агрессии и защиты: гиалуронидаза, и т. д.;
3) способность размножаться в клетках лимфоидно-макрофагальной системы.
Естественные хозяева возбудителя различны в зависимости от вида: B. melitensisвызывает заболевание у мелкого рогатого скота,B. abortus– у крупного рогатого скота,B. suis– у свиней. Человек заражается контактным, алиментарным и воздушно-капельным путем.
Чаще заболевание носит профессиональный характер – болеют животноводы, работники мясокомбинатов, зоотехники.
Возбудитель способен проникать в организм через неповрежденные слизистые оболочки.
34. Стафилококки. Стрептококки. Их характеристики
Стафилококки. СемействоStaphilococcoceae, родStaphilicoccus.
Являются возбудителями стафилококковой пневмонии, стафилококка новорожденных, сепсиса, пузырчатки.
По биохимическим свойствам делятся на виды:
1) St. aureus(имеет много факторов патогенности);
2) St. epidermidis(поражает кожу);
3) St. saprophiticus(паразит мочеполового тракта).
Антигены стафилококков разделяют на:
1) экстрацеллюлярные (вариантспецифические белки экзотоксинов и экзоферментов);
а) поверхностные (гликопротеиды);
б) глубокие (тейхоевые кислоты).
Факторы патогенности стафилококков.
1. Роль адгезинов выполняют комплексы поверхностных белков клеточной стенки с тейхоевыми кислотами.
2. Гиалуронидаза – фактор инвазии.
3. Ферменты агрессии: плазмокоагулаза, фибринолизин, лецитиназа, фосфатазы, фосфотидазы, экзонуклеазы, протеазы.
1) гематолизины (a, b, g, d, e);
2) гемотоксины (ответственны за развитие токсического шока);
4) экзофолиативный экзотоксин;
5) энтеротоксины (А, В, С, D, Е).
1. Химиотерапия – антибиотики, сульфаниламиды.
2. Фаготерапия – поливалентные фаги.
1) стафилококковые анатоксины;
2) лечебные аутовакцины;
3) готовые антительные препараты.
Специфическая профилактика: стафилококковый анатоксин (активная).
Относятся к семейству Streptococcaceae, родуStreptococcus.
Это грамположительные кокки, в мазках располагаются цепочками или попарно. Являются факультативными анаэробами.
1. Экстрацеллюлярные – белки и экзоферменты.
2. Целлюлярные: поверхностные, глубокие.
1. Комплексы тейхоевых кислот с поверхностными белками.
2. М-белок (обладает антифагоцитарной активностью).
3. OF-белок – фермент, который вызывает гидролиз липопротеидов сыворотки крови, снижая ее бактерицидные свойствавыделяют:
1) OF+-штаммы (ревматогенные);
2) OF—штаммы (нефритогенные); первичная адгезия на коже.
4. Ферменты агрессии и защиты: гиалуронидаза, стрептокиназа, стрептодорназа, протеазы, пептидазы,
1) гемолизины: O– и S-стрептолизин;
2) эритрогенин (обладает пирогенным действием).

Учебник предназначен для студентов, аспирантов и преподавателей высших медицинских учебных заведений, университетов, микробиологов всех специальностей и практических врачей.
5-е издание, исправленное и дополненное
Книга: Медицинская микробиология, иммунология и вирусология
Микробиология бруцеллеза
Бруцеллез – своеобразное заболевание людей и животных, вызываемое бактериями рода Brucella. В России ежегодно регистрируется около 500 первичных заболеваний людей бруцеллезом.
Человек заражается бруцеллезом главным образом от домашних животных (овцы, козы, коровы, свиньи, северные олени – главный резервуар возбудителя в природе). Болезнь существует давно и была описана под названиями, определяемыми ее географическим распространением (мальтийская, неаполитанская, гибралтарская, средиземноморская лихорадка).
Возбудитель открыт в 1886 г. Д. Брюсом, который обнаружил его в препарате из селезенки солдата, умершего от мальтийской лихорадки, и назвал мальтийским микрококком – Micrococcus melitensis. Было установлено, что основным носителем его являются козы и овцы, а заражение происходит при употреблении сырого молока от них. В 1897 г. Б. Банг и Б. Стрибольт обнаружили возбудителя инфекционного аборта коров – Bacterium abortus bovis, а в 1914 г. Дж. Траум открыл возбудителя инфекционного аборта свиней – B. abortus suis. Проведенное в 1916 – 1918 гг. А. Ивенс сравнительное изучение свойств M. melitensis и B. abortus bovis показало, что они почти не отличаются друг от друга по многим свойствам. В связи с этим было предложено объединить их в одну группу, названную в честь Брюса – Brucella. В 1929 г. И. Хеддльсон включил в эту группу B. abortus suis и предложил род Brucella разделить на 3 вида: Brucella melitensis (Micrococcus melitensis), Brucella abortus (B. abortus bovis) и Brucella suis (B. abortus suis).
Заболевание людей и животных, вызываемое бруцеллами, было решено называть бруцеллезом. В последующем род Brucella пополнился еще тремя видами: B. ovis выделен от баранов, страдающих эпидидимитами (1953), B. neotomae – от кустарниковых крыс (1957) и B. canis – от гончих собак (1966). По классификации Берджи (2001), бруцеллы относятся к классу Alphaproteobacteria.
Бруцеллы обладают сходными морфологическими, тинкториальными и культуральными свойствами. Они представляют собой грамотрицательные мелкие кокковидные клетки диаметром 0,5 – 0,7 мкм и длиной 0,6 – 1,5 мкм (см. цв. вкл., рис. 96.1), располагаются беспорядочно, иногда парами, не имеют жгутиков, не образуют спор и капсул. Содержание Г + Ц в ДНК составляет 56 – 58 мол %. Бруцеллы являются аэробами или микроаэрофилами, в анаэробных условиях не растут. Температурный оптимум для роста 36 – 37 °C; рН 7,0 – 7,2; хорошо растут на обычных питательных средах, но лучше – с добавлением сыворотки или крови. Рекомендуемые среды: питательный агар с добавлением сыворотки (5 %) и глюкозы; агар, приготовленный на картофельном настое, с добавлением 5 % сыворотки; кровяной агар; мясо-пептонный бульон. Особенностью B. abortus является потребность ее в повышенном содержании CO2 (5 – 10 %) в атмосфере роста. Очень характерен для бруцелл медленный рост, особенно в первых генерациях: при высеве от человека и животных рост иногда появляется через 2 – 4 нед. Колонии бруцелл бесцветны, выпуклые, круглые – S-формы, или шероховатые – R-формы, нежные и прозрачные вначале, с возрастом мутнеют.
Колонии B. canis, B. ovis и 5-го биотипа B. suis всегда имеют R-форму. Рост бруцелл в бульонных средах сопровождается равномерным помутнением. Для роста бруцелл необходимы тиамин, биотин, ниацин. Бруцеллы ферментируют глюкозу и арабинозу с образованием кислоты без газа, не образуют индола, восстанавливают нитраты в нитриты. Образование сероводорода наиболее сильно выражено у B. suis.
В общей сложности у бруцелл с помощью иммуноэлектрофореза экстрактов, приготовленных из разрушенных ультразвуком клеток, обнаружено 10 – 14 антигенных фракций. Бруцеллы имеют общий родоспецифический антиген, различные другие соматические антигены, в том числе видоспецифические М (преобладает у B. melitensis), А (преобладает у B. abortus) и R (у шероховатых форм). Антигены М и А обнаруживаются также и у других видов (биоваров) бруцелл, но в разных соотношениях, что необходимо учитывать при их идентификации (табл. 26). Обнаружены антигены, общие с Francisella tularensis, Bordetella bronchiseptica и Y. enterocolitica (серотип 09). В связи с тем, что некоторые признаки у бруцелл варьируют, вид B. melitensis подразделяют на 3 биовара, вид B. abortus – на 9 и B. suis – на 5 биоваров. Для их дифференциации на виды и биотипы и идентификации используют комплекс признаков, включающий в себя, помимо морфологических и тинкториальных свойств, также потребность в CO2 для роста, способность расти на средах в присутствии некоторых красителей (основной фуксин, тионин, сафранин), выделять H2S, образовывать уреазу, фосфатазу, каталазу (активность этих ферментов наиболее сильно выражена у B. suis, они же не растут на среде с сафранином), чувствительность к тбилисскому бактериофагу, агглютинация моноспецифическими сыворотками (табл. 30). В случае необходимости используют дополнительные метаболические тесты: способность окислять некоторые аминокислоты (аланин, аспарагин, глутаминовую кислоту, орнитин, цитруллин, аргинин, лизин) и углеводы (арабинозу, галактозу, рибозу, D-глюкозу, L-эритритол, D-ксилозу).
Четвертый биовар B. suis, поскольку его основным носителем являются не свиньи, а северные олени, и с учетом других его особенностей целесообразно выделять в качестве самостоятельного вида Brucella rangiferis.
К пятому биовару B. suis относят культуры, выделенные от абортировавших коров и овец и имеющие стойкую R-форму бруцелл.
Отношение бруцелл к тбилисскому фагу: в обычном рабочем разведении фаг лизирует только B. abortus. Однако в дозе, равной десяти рабочим, фаг лизирует, хотя и слабо, штаммы B. suis и B. neotomae.
Резистентность бруцелл. Бруцеллы обладают относительно высокой устойчивостью во внешней среде. Они сохраняются во влажной почве и в воде до 2 – 3, а при температуре 11 – 13 °C – до 4,5 мес.; в непроточных водоемах – до 3 мес.; в молоке – до 273 дней; в масле – до 142 дней; в сыре – до 1 года; в брынзе – до 72 дней; в кислом молоке – до 30 дней; в кефире – до 11 дней. Однако они очень чувствительны к высокой температуре – при 70 °C погибают через 10 мин, а при кипячении – за несколько секунд. Пастеризация молока при 80 – 90 °C вызывает их гибель через 5 мин. Бруцеллы чувствительны также к различным химическим дезинфектантам.
Дифференциация бруцелл на виды и биовары
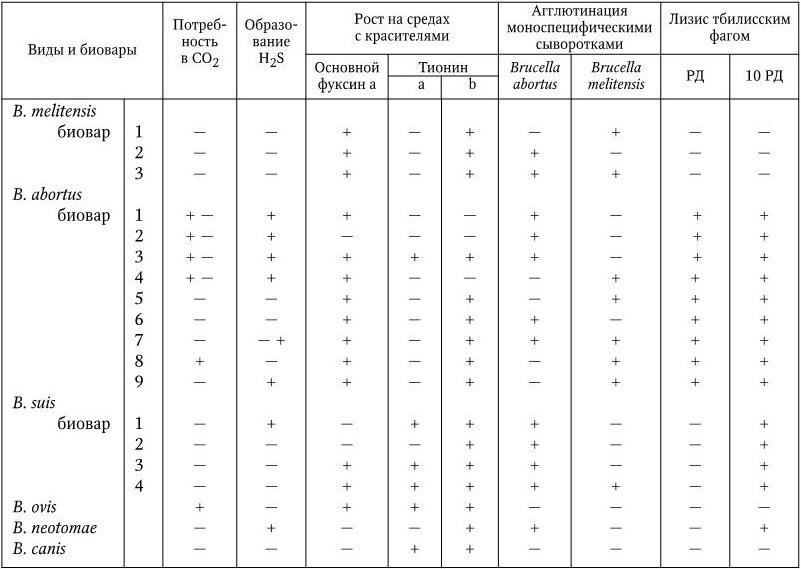
Примечание.а – концентрация в мкг/мл среды 1: 25 000; b – концентрация в мкг/мл среды 1: 50 000; РД – рабочая доза фага (стандартное тест-разведение).
Особенности эпидемиологии. Основными носителями бруцелл являются овцы, козы (B. melitensis), крупный рогатый скот (B. abortus), свиньи (B. suis) и северные олени (B. rangiferis). Однако они могут переходить и на многие другие виды животных (яки, верблюды, буйволы, волки, лисицы, грызуны, ламы, сайгаки, бизоны, лошади, зайцы, ежи, куры и др.). Особенно большую эпидемиологическую опасность представляет переход Brucella melitensis на крупный рогатый скот, так как в этом случае она сохраняет свою высокую патогенность для человека. Из всех видов наиболее патогенным для человека в нашей стране является B. melitensis. Он служит причиной заболевания людей более чем в 95 – 97 % всех случаев бруцеллеза. B. abortus, как правило, вызывает латентную форму болезни, и только в 1 – 3 % отмечаются клинические проявления. Еще реже заболевание вызывает B. suis (менее 1 %). Патогенность бруцелл варьирует в зависимости не только от вида, но и от биовара. В частности, биовары 3, 6, 7, 9 B. abortus по вирулентности не уступают B. melitensis. Американские варианты B. suis являются также высоковирулентными, поэтому в разных странах этиологическая роль отдельных видов бруцелл проявляется по-разному. Например, в Мексике основную роль в эпидемиологии бруцеллеза играет B. melitensis, в США – B. suis, а в Канаде и некоторых европейских странах – B. abortus. Не исключено, что биовары 3, 6, 7, 9 B. abortus возникли в результате миграции на крупный рогатый скот Brucella melitensis и ее трансформации.
У животных бруцеллез протекает в виде общего заболевания, картина которого бывает различной. Для крупного и мелкого рогатого скота наиболее характерные проявления болезни – инфекционные аборты, особенно если они носят массовый характер. У свиней аборты отмечаются реже, болезнь протекает как хронический сепсис с поражением суставов, яичек и других органов. От больных животных возбудитель выделяется с молоком, мочой, испражнениями, гноем и особенно обильно – в период выкидыша с плодом, околоплодными оболочками и истечениями из родовых путей, которые представляют наиболее заразительный материал. Обильное размножение бруцелл в оболочках плода связывают с наличием в них многоатомного спирта – эритритола, который служит важным фактором роста для бруцелл всех видов, кроме B. ovis.
Человек заражается от животных (от больного человека крайне редко) главным образом контактным или контактно-бытовым путем (80 – 90 % всех заболеваний). Алиментарный способ заражения наблюдается в основном при употреблении непастеризованного молока от больных животных или молочных продуктов, приготовленных из него, а также воды. Контактным или контактно-бытовым способом могут заразиться все лица, постоянно или временно имеющие дело с животными или животным сырьем в силу своей профессии (пастухи, скотники, доярки, ветеринарные работники и другие лица). Бруцеллы при этом проникают в организм человека через кожу или, значительно чаще, через слизистые оболочки полости рта, носа, глаза (заносятся грязными руками).
Особенности патогенеза и клиники. Инкубационный период при бруцеллезе варьирует от 1 нед. до нескольких месяцев.
Клиника бруцеллеза очень многообразна и сложна. Она зависит прежде всего от аллергизации и интоксикации организма и от того, какие органы и ткани вовлечены в инфекционный процесс. Чаще всего страдают лимфатическая, сосудистая, гепатолиенальная, нервная, и особенно опорно-двигательная системы. Бруцеллезу свойственно длительное течение (иногда до 10 мес.), в тяжелых случаях он может приводить к длительной потере трудоспособности и временной инвалидности, но все же болезнь, как правило, заканчивается полным выздоровлением.
Постинфекционный иммунитет длительный, прочный, но возможны повторные заболевания. Иммунитет перекрестный (против всех видов бруцелл) и обусловлен Т-лимфоцитами и макрофагами. У иммунных людей и животных фагоцитоз носит завершенный характер. Роль антител в иммунитете заключается в стимуляции фагоцитарной активности. Положительная аллергическая реакция свидетельствует не только о сенсибилизации организма, но и о наличии иммунитета. Прорыв иммунитета может произойти при инфицировании большими дозами возбудителя или при его высокой вирулентности.
Лабораторная диагностика бруцеллеза осуществляется с помощью биологической пробы, бактериологического метода, серологических реакций, аллергической пробы Бюрне и метода ДНК – ДНК гибридизации. Материалом для исследования служат кровь, костный мозг, конъюнктивальный секрет, моча, грудное молоко (у кормящих матерей), реже – испражнения, околосуставная жидкость. Поскольку основным местом пребывания возбудителя в организме являются клетки гемо– или лимфопоэтической систем, предпочтение следует отдавать выделению гемо– или миелокультуры. При бактериологическом исследовании необходимо обеспечить условия для роста B. abortus (потребность в CO2). Идентификацию выделенных культур бруцелл проводят на основании указанных в табл. 30 признаков. К биологической пробе (заражение морских свинок) прибегают в том случае, когда материал сильно загрязнен посторонней микрофлорой и получить непосредственно из него чистую культуру возбудителя трудно. Серологические реакции могут быть использованы либо для обнаружения антигенов возбудителя, либо для выявления антител к нему. Для обнаружения бруцеллезных антигенов, которые могут циркулировать в крови либо в свободном виде, либо в виде комплексов антиген + антитело (ЦИК – циркулирующие иммунные комплексы), используют следующие реакции: РПГА (особенно с использованием эритроцитарных диагностикумов с моноклональными антителами к родоспецифическому антигену бруцелл); реакцию агрегат-гемагглютинации (РАГА); эритроциты несут антитела к бруцеллезным антигенам; реакции коагглютинации, преципитации и ИФМ. Для обнаружения антител в сыворотке больного используют: реакцию агглютинации Райта, реакцию Кумбса (для выявления неполных антител), реакцию иммунофлуоресценции в непрямом варианте, РПГА, ИФМ, РСК, ОФР, а также ускоренные реакции на стекле: Хеддльсона, розбенгал, латекс-агглютинации, непрямую реакцию гемолиза (эритроциты, сенсибилизированные ЛПС бруцелл, в присутствии антител и комплемента лизируются).
Специфическая профилактика осуществляется с помощью живой вакцины, приготовленной из штамма B. abortus (живая бруцеллезная вакцина – ЖБВ), только в очагах козье-овечьего бруцеллеза. Вакцина применяется накожно, однократно. Ревакцинацию проводят только лицам, у которых проба Бюрне и серологические реакции отрицательны. Поскольку ЖБВ обладает сильным аллергенным действием, вместо нее предложена химическая бруцеллезная вакцина (ХБВ), приготовленная из антигенов клеточной стенки бруцелл. Она обладает высокой иммуногенностью, но менее аллергенна. Взвесь убитых бруцелл (убитая лечебная вакцина) или ХБВ могут быть использованы для лечения хронического бруцеллеза (стимулируют формирование постинфекционного иммунитета).
Презентация была опубликована 4 года назад пользователемпарвина джавадова
Презентация на тему: " Бруцеллёз, Туляремия Бруцеллёз, Туляремия. Классификация возбудителей бруцеллёза 4 группа по Берджи семейство Brucellaceae род Brucella виды: B. melitensis." — Транскрипт:
1 Бруцеллёз, Туляремия Бруцеллёз, Туляремия
2 Классификация возбудителей бруцеллёза 4 группа по Берджи семейство Brucellaceae род Brucella виды: B. melitensis (95 – 97% случаев в РФ) B. abortus B. suis B. neotomae B. ovis B. canis виды делятся на биовары 4 группа по Берджи семейство Brucellaceae род Brucella виды: B. melitensis (95 – 97% случаев в РФ) B. abortus B. suis B. neotomae B. ovis B. canis виды делятся на биовары
3 Морфологические и тинкториальные свойства Мелкие коккобактерии Грамотрицательные Образуют микрокапсулу Неподвижны Спор не образуют
4 Культуральные свойства прихотливы, на простых средах не растут в первых генерациях размножаются медленно (1 – 3 недели) печеночные среды (бульон и агар) кровяные и сывороточные среды в бульоне – равномерное помутнение на агаре – сероватые, мелкие, выпуклые, блестящие колонии (S-формы) B. abortus требует 5 – 10 % СО 2
5 Биохимические свойства ферментируют глюкозу и арабинозу с образованием кислоты без газа не образуют индол для B. abortus образование H 2 S вариабельно B. melitensis не образует H 2 S B. suis образует H 2 S Антигенные свойства О-антиген (ЛПС)
6 Классификация возбудителей бруцеллёза 4 группа по Берджи семейство Brucellaceae род Brucella виды: B. melitensis (95 – 97% случаев в РФ) B. abortus B. suis B. neotomae B. ovis B. canis виды делятся на биовары 4 группа по Берджи семейство Brucellaceae род Brucella виды: B. melitensis (95 – 97% случаев в РФ) B. abortus B. suis B. neotomae B. ovis B. canis виды делятся на биовары
7 Эпидемиология Источник B. abortus – крупный рогатый скот
8 Источник B. melitensis – мелкий рогатый скот (овцы, козы)
9 Источник B. suis – свиньи
10 Эпидемиология Пути передачи: – алиментарный – через мясо, непастеризованное молоко и молочные продукты (например, сыр брынза) – контактный – аэрогенный
11 Эпидемиология Восприимчивый коллектив – любой человек без специфического иммунитета. Группы риска работники животноводства, предприятий, обрабатывающих продукты, полученные от животных, ветеринары. В очагах бруцеллеза сезонный подъем заболеваемости людей связан с периодами отела, окота или опороса у животных.
12 Факторы патогенности бруцелл адгезины: микрокапсула белки наружной мембраны ферменты патогенности: – гиалуронидаза (придаёт высокую инвазивность) – нейраминидаза – каталаза и супероксиддисмутаза (защищают бруцелл от перекисей и других бактерицидных форм кислорода ) токсины: эндотоксин (ЛПС) агрессины : продукты, ингибирующие слияние фагосомы и лизосомы и подавляющие окислительный взрыв (незавершенный фагоцитоз) являются внутриклеточными паразитами клеток РЭС
13 Патогенез бруцеллёза Проникновение бруцелл через кожу и слизистые Попадание в регионарные л/у, размножение в макрофагах Проникновение в кровь, бактериемия и эндотоксинемия Гематогенная диссеминация в органы, богатые элементами РЭС: печень, селезёнка, костный мозг, л/у, почки Гематогенная диссеминация в органы, богатые элементами РЭС: печень, селезёнка, костный мозг, л/у, почки Формирование гранулём (специфические клеточные узелки) Периодически выход в кровь (бактериемия и эндотоксинемия), аллергизация макроорганизма (ГЗТ)
14 Клиника бруцеллёза острый бруцеллез - 1,5 – 2 месяца подострый бруцеллез - до 6 месяцев хронический бруцеллез - более 6 месяцев
15 Клиника острого и подострого бруцеллёза 1. Длительная волнообразная лихорадка (у большей части больных сочетается с ознобами), самочувствие остаётся хорошим 2. Проливные поты 3. Гепатоспленомегалия 4. Полилимфаденопатия 5.Артралгии, миалгии 6. Поражения ЦНС токсического характера: головная боль, утомляемость, нарушения сна и др. 7. Может быть розеолезная сыпь на коже
16 Клиника хронического бруцеллёза 1. Поражения опорно-двигательного аппарата: – артриты крупных суставов – сакроилеит – миозиты – бурситы – тендовагиниты 2. Поражения центральной и периферической нервной системы 3. Поражения половой системы: – орхит, эпидидимит у мужчин – сальпингит, оофорит, эндометрит, НМЦ у женщин 4. Может быть субфебрилитет
17 Лабораторная диагностика Бактериологическое исследование проводится в лабораториях ООИ Исследуемый материал – кровь (особенно во время лихорадки), костный мозг, моча, реже – желчь, испражнения, суставная жидкость. Методы диагностики : 1)Экспресс-метод – ПЦР – РИФ – ИФА
18 2)Бактериологический метод Низкая высеваемость возбудителя Медленный рост (инкубация от 5 до 30 суток) B. abortus требует 5 – 10 % СО 2 Материал засевают на: печёночный бульон (МПБ + настой из говяжьей печени): равномерное помутнение печёночный агар (МПА + настой из говяжьей печени): сероватые, мелкие, выпуклые, блестящие колонии (S- формы) кровяной агар
19 Колонии бруцелл на печеночном агаре
20 Колонии бруцелл на кровяном агаре
21 Мазок из колоний, окраска по Граму
22 Идентификация чистой культуры: – по биохимическим свойствам: ферментируют глюкозу и арабинозу до кислоты без газа не образуют индол для B. abortus образование H 2 S вариабельно B. melitensis не образует H 2 S B. suis образует H 2 S – по антигенным свойствам (РА) – по фаголизабельным свойствам – бактериостатические тесты Хеддельсона: основаны на бактериостатическом действии анилиновых красителей – фуксина и тионина : B. abortus растет на среде с фуксином, не растет с тионином B. suis растет на среде с тионином, не растет с фуксином B. melitensis растет на обеих средах
23 3) Биологический метод Заражают исследуемым материалом морских свинок и белых мышей. Вскрытие мышей – через 20 – 25 суток, морских свинок – через 30 – 35 суток. Изучают патологоанатомические изменения, проводят микроскопию мазков из органов, проводят бактериологическое исследование (20 – 25 дней).
24 4) Серологический метод – 1-ый основной Серодиагностика и аллергическая кожная проба по своему диагностическому значению в различные периоды заболевания не равноценны, вследствие чего не могут заменять друг друга. Поэтому необходимо применять серодиагностику в комплексе с кожно- аллергической пробой. В первые 6 месяцев заболевания диагностическая ценность серологического метода выше, чем аллергического; серологические реакции в этот период оказываются положительными почти в 98% случаев. По мере удлинения срока заболевания процент положительных серологических реакций (реакция агглютинации, РПГА) начинает падать. В поздние периоды заболевания большую диагностическую ценность имеет реакция Кумбса и внутрикожная аллергическая проба.
25 4) Серологический метод – 1-ый основной пластинчатая (качественная) РА – Хеддельсона развернутая (количественная) РА – Райта развернутая РПГА РСК ИФА нРИФ
26 Схема реакции Хеддельсона I 0,04 мл сыворотки пациента + 0,03 мл единого бруцеллёзного диагностикума IV контроль диагностикума (Кд) 0,03 мл единого бруцеллёзного диагностикума + 0,03 мл физ. раствора II 0,02 мл сыворотки пациента + 0,03 мл единого бруцеллёзного диагностикума V контроль сыворотки (Кс) 0,02 мл сыворотки пациента + 0,03 мл физ. раствора III 0,01 мл сыворотки пациента + 0,03 мл единого бруцеллёзного диагностикума
27 Единый бруцеллезный диагностикум содержит антигены трех патогенных для человека видов бруцелл (бруцеллы инактивированы нагреванием), подкрашен метиленовым синим. Используется для реакции Хеддельсона и Райта
29 При хроническом бруцеллёзе (более 6 месяцев) реакция агглютинации может быть отрицательной, т.к. у больного становится больше неполных АТ Для выявления неполных АТ ставится реакция Кумбса с использованием антиглобулиновой сыворотки против иммуноглобулинов человека
30 5) Метод кожно-аллергических проб – 2 -ой основной Кожно-аллергическая проба Бюрне основана на способности организма, сенсибилизированного бруцеллезным антигеном, специфически отвечать местной реакцией на внутрикожное введение бруцеллезного аллергена (ГЗТ). Реакция выявляется у больных позднее, чем антитела, и сохраняется годами после исчезновения клинических симптомов. Необходимо иметь в виду, что аллергическая реакция может быть положительной в случаях бессимптомной инфекции, а также у привитых живой бруцеллезной вакциной.
31 Для постановки пробы Бюрне используют бруцеллин. Бруцеллин – это нуклео-протеидный экстракт из бруцелл вакцинного штамма, полученный методом кислотного гидролиза. Вводится 0,1 мл внутрикожно в ладонную поверхность предплечья. Учет реакции производится через часа. Результат считается положительным, если образуется инфильтрат и гиперемия размером не менее 2 см в диаметре.
32 Внутрикожное введение аллергена
33 Вакцина бруцеллёзная живая
34 аттенуированного содержит живые клетки B. abortus вакцинного (аттенуированного) штамма 19BA штамм получен американским учёным Беком путём многократных пересевов бруцелл на питательных средах при комнатной температуре. Учёная П.А. Вершилова доказала, что все 3 вида бруцелл создают перекрёстный иммунитет друг против друга используется для профилактики бруцеллёза по эпид. показаниям группам риска, ревакцинация – через 1 год
35 Вакцина бруцеллёзная лечебная
36 Классификация возбудителя туляремии 4 группа по Берджи семейство Brucellaceae род Francisella вид F. tularensis (делится на биовары) 4 группа по Берджи семейство Brucellaceae род Francisella вид F. tularensis (делится на биовары)
37 Морфологические и тинкториальные свойства Мелкие коккобактерии Грамотрицательные Образуют микрокапсулу Неподвижны Спор не образуют
38 Культуральные свойства прихотливы, на простых средах не растут желточные среды (свернутая желточная среда Мак-Коя) кровяной агар с добавлением глюкозы и цистеина (среда Френсиса) на агаре – беловатые, мелкие, выпуклые, блестящие колонии в жидких средах образуют плёнку
39 Биохимические свойства ферментирует глюкозу, мальтозу, маннозу с образованием кислоты без газа образует H 2 S Антигенные свойства О-антиген (ЛПС) Vi-антиген (поверхностно-оболочечный)
40 Классификация возбудителя туляремии 4 группа по Берджи семейство Brucellaceae род Francisella вид F. tularensis (делится на биовары) 4 группа по Берджи семейство Brucellaceae род Francisella вид F. tularensis (делится на биовары)
41 Эпидемиология Источник инфекции Источник инфекции – животные, в основном – грызуны (суслики, ондатры, тарбаганы и др.) (зооноз).
42 Эпидемиология Пути передачи: Пути передачи: – контактный – трансмиссивный (комары, клещи, слепни и др.) – алиментарный и водный – воздушно-капельный Восприимчивый коллектив Восприимчивый коллектив – любой человек без специфического иммунитета. Группы риска: охотники, промысловики и др.
43 Факторы патогенности F. tularensis адгезины: микрокапсула белки наружной мембраны ферменты патогенности: – гиалуронидаза (придаёт высокую инвазивность) – нейраминидаза токсины: эндотоксин (ЛПС) агрессины : капсула вещества, подавляющие лизосомальную функцию фагоцитов (макрофагов) (незавершенный фагоцитоз)
44 Патогенез туляремии Проникновение через кожу и слизистые глаз, дыхательной и пищеварительной систем незавершённый фагоцитоз Размножение во входных воротах (первичный аффект) и регионарных л/у, незавершённый фагоцитоз, воспаление л/у (бубонная, язвенно-бубонная, глазо-бубонная, ангинозно- бубонная, абдоминальная, легочная формы ) незавершённый фагоцитоз Размножение во входных воротах (первичный аффект) и регионарных л/у, незавершённый фагоцитоз, воспаление л/у (бубонная, язвенно-бубонная, глазо-бубонная, ангинозно- бубонная, абдоминальная, легочная формы ) Нарушение барьерной функции л/у, проникновение в кровь, эндотоксикоз Гематогенная диссеминация, образование гранулём во внутренних органах и лимфоузлах (септическая форма) Гематогенная диссеминация, образование гранулём во внутренних органах и лимфоузлах (септическая форма)
45 Клиника туляремии Ангинозно - бубонная форма Язвенно – бубонная форма
46 Клиника туляремии: бубонная форма
47 Лабораторная диагностика Бактериологический и биологический методы проводятся в лабораториях ООИ Исследуемый материал – отделяемое язв, конъюнктивы глаза, пунктат бубона, плёнка из зева, мокрота, кровь. Методы диагностики : 1)Экспресс-метод – ПЦР – РИФ – ИФА
48 2)Бактериологический метод Проводится опосредованно через биологический. Заражают исследуемым материалом белых мышей и морских свинок. Животные погибают на 6 – 14 сутки, затем изучают патологоанатомические изменения, микроскопируют мазки из органов животных и проводят бактериологический метод
49 F. tularensis в мазке-отпечатке из селезёнки (окраска по Романовскому-Гимзе)
50 Посев материала от животных проводят на: желточные среды свернутая желточная среда Мак-Коя кровяной агар с добавлением глюкозы и цистеина (среда Френсиса) на агаре – беловатые, мелкие, выпуклые, блестящие колонии
51 Колонии францизелл на желточном агаре
52 Идентификация чистой культуры: – по биохимическим свойствам: ферментирует глюкозу, мальтозу, маннозу до кислоты без газа образует H 2 S – по антигенным свойствам: реакция агглютинации на стекле
53 3) Серологический метод – 1-ый основной развернутая РА развернутая РПГА РСК ИФА
54 4) Метод кожно-аллергических проб – 2 -ой основной Для постановки пробы используют тулярин Тулярин – это взвесь инактивированных нагреванием францизелл вакцинного штамма Вводится 0,1 мл внутрикожно в ладонную поверхность предплечья (есть тулярин для накожного применения) Учет реакции производится через часа Результат считается положительным, если образуется инфильтрат и гиперемия размером не менее 5 мм в диаметре У вакцинированных или переболевших людей проба остаётся положительной несколько лет. У больных проба становится положительной с 3 – 5 дня болезни
55 Вакцина туляремийная живая
56 аттенуированного содержит живые клетки F. tularensis вакцинного (аттенуированного) штамма штамм получен Н.А. Гайским и Б.Я. Эльбертом путём многократных пересевов францизелл на питательных средах Используется для профилактики туляремии по эпид. показаниям группам риска и лицам, проживающим на территории с природными очагами туляремии, ревакцинация – через 5 лет
Читайте также:


