Уровень лактата в крови при сепсисе
Торшин В. А., к. м. н., доцент кафедры биохимии РМАПО, Москва
С момента описания в 1927 году J. Meakins и C. Long связи между повышением уровня лактата в крови и наличием признаков тканевой гипоксии у пациентов с циркуляторным шоком, уровень лактата оценивается как маркер тканевой гипоксии у этой группы больных. С другой стороны, лактат является нормальным конечным продуктом гликолиза в соответствии с реакцией:
Pyruvate + NADH + H + lactate + NAD (1)
В нормальных условиях формируется соотношение лактат: пируват = 10:1. Практически все клетки способны вырабатывать лактат. Ткани с высоким уровнем метаболизма (кишечник, мозг, скелетные мышцы и др.) привносят наибольший вклад в ежедневную продукцию лактата, формируя его нормальный уровень в крови около 1,3 ммоль/л. В норме суммарная продукция лактата составляет около 1,0 ммоль/кг/час, то есть суточная продукция в расчете на взрослого индивидуума колеблется от 1200 до 1500 ммоль. Базисная продукция лактата в энергично работающих скелетных мышцах может увеличиваться в десятикратном размере, что определяет интерес к уровню лактата крови в спортивной медицине. На фоне интенсивных физических упражнений уровень лактата крови повышается в 10—15 раз по сравнению с базовым, отражая напряженность метаболических процессов аэробного и анаэробного гликолиза. Динамика роста уровня лактата позволяет определять наиболее перспективных спортсменов в таких видах спорта как гребля, легкая атлетика, лыжные гонки и др. Это повышение абсолютно разнится от описанного J. Meakins и другими авторами повышения лактата у критических больных.
Метаболизация лактата осуществляется в основном в печени путем превращения в пируват. Следовательно, уровень лактата зависит от метаболизма пирувата. Для понимания роли пирувата важна реакция конверсии пирувата в ацетил-коэнзим-А под воздействием пируватдегидрогеназы, который затем, в свою очередь, метаболизируется в цикле Кребса (цикл трикарбоновых кислот) с последующим окислительным фосфорилированием с образованием основного универсального источника энергии — аденозинтрифосфата (АТФ). Пируват может быть использован также для регенерации глюкозы путем конверсии в оксалоацетат. Таким образом, лактат может быть превращен обратно в глюкозу, которая, соответственно, может быть метаболизирована в лактат (так называемый цикл Кори). Восстановление глюкозы из лактата является важным механизмом и удаления лактата из системного кровотока после длительной тканевой гипоксии (например, после остановки сердечной деятельности). И, наконец, пируват может быть преобразован в аланин и альфа-кетоглютамат. Обратимость этой реакции восстанавливает пируват, который может быть использован для окисления или глюконеогенеза. Из уравнения 1 мы можем сделать заключение, что даже в случае нормального соотношения NAD/NADH и рН клетки, уровень лактата будет расти при избыточном образовании пирувата, нарушении его утилизации или конверсии в ацетил-коэнзим-А. Утилизация пирувата нарушается при дефиците пируватдегидрогеназы (врожденные нарушения метаболизма). Дисфункция пируватдегидрогеназного комплекса может проявляться также при сепсисе, приводя к повышению уровня пирувата и лактата в крови. Клинически наиболее значимой причиной снижения утилизации пирувата является дефицит клетки по кислороду, так как оба процесса: и окисление пирувата, и глюконеогенез требуют наличия кислорода. Следовательно, при дефиците кислорода глюкоза в большей степени конвертируется в лактат с образованием только 2 молей АТФ вместо 34 молей при метаболизации в цикле Кребса.
Существует три механизма транспорта лактата через мембрану клетки:
- свободная диффузия молочной кислоты;
- обмен на другие анионы (например Cl- или HCO3-) облегчает транспорт лактата через клеточную мембрану;
- транспорт, связанный с переносом Н + через мембрану; при наличии градиента рН на мембране клетки поток лактата увеличивается.
В соответствии с последним механизмом при ацидозе увеличивается захват лактата клетками (например, скелетной мускулатуры и кардиомиоцитами). В противоположность этому при алкалемии происходит выброс лактата из клетки, приводя к повышению уровня лактата в крови. Также при алкалемии играет определенную роль стимуляция фосфофруктозокиназы, приводящая к усилению гликолиза и, соответственно, к продукции лактата. Несмотря на то, что повышение уровня лактата в крови часто сопровождается развитием ацидоза (так называемый лактацидоз), продукция лактата не ведет напрямую к выбросу Н + ионов, так как Н + ионы утилизируются при продукции АТФ из АДФ или АМФ:
ATP -> ADP + Pi + H + -> AMP + 2Pi + 2H +
Неспособность клеток утилизировать Н + ионы, генерируемые при гидролизе АТФ, является основной причиной развития метаболического ацидоза при гипоксических состояниях.
Лактацидоз как клинический синдром был впервые описан Huckabee в 1961 году: это повышение уровня лактата крови вследствие его гиперпродукции или снижения элиминации, или сочетание этих факторов. Cohen и Woods в 1976 году выделили четыре типа лактацидоза: А, В1, В2, В3.
Тип А — наиболее часто встречающийся в клинической практике, является следствием снижения оксигенации тканей, то есть тканевой гипоксии (все виды шока, отравление моноксидом углерода, отек легких, острая асфиксия, застойная сердечная недостаточность и др.).
Расстройства, сгруппированные в тип B, не сопровождаются тканевой гипоксией вплоть до терминальных стадий заболеваний.
Тип В1 — пациенты с такими заболеваниями как диабет, болезни печени и почек, некоторые инфекции, неопластические процессы, судорожный синдром. Например, при большом судорожном синдроме уровень лактата повышается как вследствие ларингоспазма, так и вследствие гиперпродукции лактата в мышцах. При бактериемии одним из механизмов повышения лактата является повреждение пируватдегидрогеназного комплекса эндотоксином бактерий. При лейкемии и других неопластических процессах с хроническим повышением уровня лактата крови его снижение является признаком эффективности терапии цитолитиками.
Тип В2 — лактат-ацидоз, вызванный некоторыми препаратами или ядами. Терапия диабета бигуанидами сопровождается лактацидозом вследствие снижения активности пируваткарбоксилазы, приводящей к ингибиции глюконеогенеза. Механизм лактацидоза при отравлении этанолом не совсем понятен. Предполагается влияние судорожного синдрома, а также повышение соотношения NADH/NAD.
Тип В3 — включает достаточно редкие врожденные аномалии, связанные с нарушением митохондриального окисления пирувата.
Измерения лактата крайне важны в диагностике болезни McArdles (type 5 glycogen storage disease), встречающейся преимущественно у мужчин и проявляющейся мышечными болями и напряжением мышц после незначительных физических нагрузок. При увеличении нагрузок боль проходит, но развивается некроз мышц и миоглобинурия. Лабораторная диагностика основывается на отсутствии роста уровня лактата на фоне физических нагрузок.
В клинической практике уровень лактата в крови применяется для мониторирования уровня тканевой гипоксии: утилизация пирувата зависит от наличия кислорода и соответственно, снижение доставки кислорода к клеткам приводит к повышению продукции лактата и повышению его уровня в крови. Гипоксия тканей определяется как дисбаланс между потребностью в кислороде и его доставкой (DO2). При снижении доставки кислорода ткани обеспечивают потребность в нем, увеличивая экстракцию кислорода из артериальной крови. Это выражается в повышении индекса экстракции кислорода (O2ER) и снижении сатурации смешанной венозной крови (SvO2%). В норме в тканях экстрагируется около 25% кислорода, доставляемого артериальной кровью.
Доставка кислорода к тканям является производной содержания кислорода в артериальной крови (ctO2) и сердечного выброса (Qt).
ctHb — концентрация гемоглобина
SaO2% — сатурация артериальной крови
Снижение каждого компонента в уравнении может привести к снижению DO2. Обычно снижение концентрации гемоглобина или уровня сатурации компенсируется повышением сердечного выброса таким образом, что DO2 остается на уровне потребности и не наступает тканевой гипоксии. При срыве компенсаторных механизмов DO2 быстро снижается ниже критического уровня, снижается потребление кислорода тканями и повышается уровень лактата в крови. Этот феномен зависимости потребления от доставки был продемонстрирован в экспериментальных работах со снижением ctHb, SaO2% и Qt.
Shibutani, Komatsu et al. в работах 1983 и 1987 г. г. показали, что эффект зависимости потребления от доставки наступает при снижении DO2 ниже критического уровня в 300 мл/мин. Так как это была группа кардиохирургических больных со сниженными компенсаторными возможностями, снижение DO2 ниже критического уровня приводило к тканевой гипоксии и повышению уровня лактата. В 1990 году Vincent et al показали, что увеличение потребления кислорода у кардиохирургических больных с повышенным лактатом наступало только на фоне инфузии добутамина.
Интерпретация повышения уровня лактата у септических больных достаточно сложна. Тем не менее, в ранней фазе септического шока повышение уровня лактата в крови связано с наличием зависимости потребления от доставки и тканевой гипоксии.
В отсутствие тканевой гипоксии к повышению уровня пирувата приводит дисфункция пируватдегидрогеназного комплекса. Повышенный аэробный гликолиз увеличивает уровень внутриклеточного пирувата при отсутствии необходимости повышения продукции АТФ. Повышение активности Na+-K+-АТФ-азы в случае нормоксии клетки связано с этим механизмом аэробной продукции лактата (James JH, Fang CH et al, 1996). Описанный механизм важен для понимания повышения уровня лактата у септических больных, а также при врожденных метаболических аномалиях. Распад белков приводит к повышению выброса аминокислот, что может привести к повышению уровня пирувата в процессе глюконеогенеза. Третьим механизмом повышения лактата у септичеких больных в отсутствие тканевой гипоксии является снижение клиренса лактата (например, при снижении регионального кровотока и дисфункции печени).
Взаимоотношения уровня лактата и концентрации Н + иона далеки от прямолинейных. Исследование, проведенное в 1996 году Gutierrez и Wulf, выявило отсутствие тесной связи между уровнем лактата и концентрацией Н + ионов у септических больных. Авторы отметили влияние на эти отношения таких факторов, как наличие почечной дисфункции или уровня рСО2 вследствие манипуляций с аппаратом ИВЛ.
Суммируя вышесказанное, можно заключить, что повышение уровня лактата (сопровождаемое или нет системным ацидозом) отражает сложный комплекс метаболических нарушений, среди которых основными элементами являются увеличение аэробной или анаэробной продукции лактата и снижение его клиренса. Значимость этих элементов неоднозначна при различных патологических состояниях. Также нет прямой корреляции с другими клиническими и лабораторными признаками критического состояния. Все это создает необходимость измерения уровня лактата крови у критических больных, в противовес попыткам вывести лактат как расчетный показатель на основании других параметров.
Измерение уровня лактата крови должно быть частью оценки любого больного в критическом состоянии. Уровень лактата крови в качестве маркера сложных метаболических нарушений, является хорошим предиктором в интенсивной практике.
По данным Roumen и Redl, опубликованным в 1993 году, лактат оказался лучшим предиктором развития респираторного дистресс-синдрома и полиорганной недостаточности у больных с политравмой, нежели такая известная многокомпонентная шкала оценки критического больного как APACHE. Снижение уровня лактата крови на фоне интенсивной терапии оказалось хорошим показателем ее адекватности.
Da Silva и Hemneber в публикации 2000 года показали значимость и сопряженность измеренных у новорожденного на 30 мин после родов таких параметров, как дефицит оснований и уровень лактата в крови в качестве прогностических признаков неврологических нарушений после перенесенной внутриродовой асфиксии. Лактемия меньше 5 ммоль/л и/или дефицит оснований менее 10 ммоль/л не приводили к неврологическим осложнениям. Концентрация лактата более 9 ммоль/л была связана с умеренной или тяжелой энцефалопатией с чувствительностью 84% и специфичностью 67%.
Тимербаев В. Х. с соавт. в публикации 2005 года продемонстрировали значимость интраоперационной динамики лактата крови, отражающего изменения тканевой перфузии и тканевого газообмена у больных с политравмой, осложнившейся геморрагическим шоком. Динамику лактата крови авторы использовали в качестве критерия эффективности проводимой терапии и предиктора летального исхода.
Jesse D. Bolton, MD
From the Department of Anesthesiology and Critical Care Medicine,
Stanford Hospital, Palo Alto, California
Лактат венозной крови является ценным диагностическим тестом для оценки тяжести шока и предшествующих состояний. Уровень лактата коррелирует с неблагоприятным прогнозом в периоперационном периоде, в палате интенсивной терапии и реанимации (SICU, MICU, Emergency department) даже при нормальных жизненных показателях. При сниженном уровне лактата прогноз более благоприятный, чем при повышенном уровне. При оценке уровня лактата необходимо обращать внимание на наличие заболеваний печени или проводимую противовирусную терапию, во время которой может наблюдаться повышение уровня лактата при отсутствие гипоперфузии.
Одним из последних направлений в травматологии, критической и срочной медицине, анестезиологии является определение уровня лактата при травмах или тяжелых заболеваниях пациентов. В наше время возможно определение лактата цельной крови 1 , взятой у постели больного, и дальнейшая сортировка и реанимация пациентов с травмой 2 или сепсисом 3 . Некоторые авторы рекомендуют рутинно определять уровень лактата для оценки наличия гипоперфузии во время и после манипуляций высокого риска 5 или на сердце 4 . Цель данного обзора – обсудить использование лактата как прогностического маркера системной перфузии и попытаться ответить на вопросы по применению лактата в клинической практике.
Продукция и метаболизм лактата
Когда эукариотические клетки метаболизируют глюкозу для создания АТФ, похожая реакция гликолиза разделяет молекулу глюкозы на две молекулы пирувата с фосфориляцией двух молекул АДФ в АТФ и восстановлением двух молекул НАД в НАДН (рисунок 1).
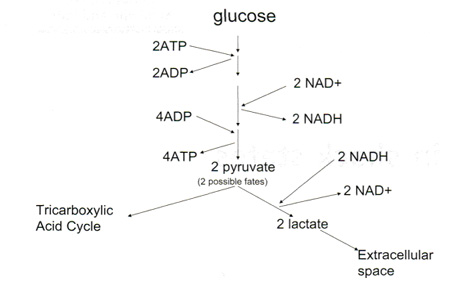 |
| Рисунок 1. Схема гликолиза и превращение пирувата в лактат |
В аэробных условиях пируват перемещается в митохондрии, где подвергается окислению с образованием большого количества АТФ, которое необходимо для обратного окисления НАДН в НАД+. Эта реакция невозможна в анаэробных условиях. В анаэробных условиях происходит восстановление пирувата в лактат с окислением НАДН в НАД+. НАД+ повторно входит в гликолиз. Лактат покидает клетку и по системе кровотока переносится в хорошо кровоснабжаемые органы: печень, почки, сердце, головной мозг, где он может метаболизироваться до пирувата. Таким образом, небольшое количество лактата всегда присутствует в кровотоке (1 мМ/л). 7 При шоковых состояниях продукция лактата множеством гипоксичных органов может превышать его метаболизм. Это является основой определения лактата для оценки гипоперфузии.
Неудивительно, что в такой сложной системе как человеческий организм, лактат задействован и в других механизмах. Например, хорошо оксигенируемые мышцы вырабатывают большое количество лактата во время работы. 8 Мозговое вещество почек, которое, даже в норме, находится в состоянии относительной гипоксии 9 продуцирует лактат, который метаболизируется в корковом слое. 10
Продукция лактата возрастает при метаболических сигналах, не связанных с ишемией. Эпинефрин повышает выработку лактата в мышцах мышей в покое, без уменьшения перфузии. 11 При введении здоровому человеку, с уровнем лактата 1,1 мМ/л, эпинефрина в дозе 0,1мкг/кг/мин приводит к повышению лактата до 1,8 мМ/л. 12 Даже воспаленные, но хорошо оксигенируемые легкие продуцируют лактат. Таким образом, некоторые авторы расценивают повышение лактата не как маркер гипоперфузии, а как показатель воспаления 14 или метаболического стресса. 15
Более того, существуют данные о нарушении клиренса лактата при септическом шоке. 16 Однако другие исследования показали, что чрезмерная продукция лактата является более весомым фактором, чем снижение клиренса на фоне септического 17 или кардиогенного 17,18 шока.
Тяжело доказать тот факт, что ишемия является основной причиной повышения лактата при шоке. Пока данная интерпретация является самой распространенной и именно на нем основывается неблагоприятный прогноз при наличии гиперлактатемии.
Лактат в качестве диагностического
и прогностического фактора во время реанимации при шоке
Уровень лактата (первичный и в динамике) является прогностическим фактором смерти в отделении скорой помощи 19,20 , при сепсисе 20 , травме 21,22 шоке 23-25 , ожогах 26 , у пациентов в SICU 22,27 и MICU 28 . Уровень лактата в послеоперационном периоде менее 4мМ/л является значимым прогностическим признаком летального исхода после операции по поводу разрыва аневризмы брюшного отдела аорты 29 , или более 4 мМ/л при кардиопульмональном шунтировании. 30
Некоторые авторы подвергли сомнению прогностическую ценность уровня лактата в крови. Pal и коллеги заявили, что взаимосвязь между уровнем лактата и показателями смертности, хоть и является статистически значимой, не является клинически полезной. В ходе их крупного моно центрового ретроспективного исследования 6000 травматологических пациентов было выявлено следующее. Гиперлактатемия (более 2) наблюдалась в 50% случаев, а уровень смертности составил лишь 3%. Эти данные показывают, что наблюдалось среднее повышение уровня лактата. Интересным является тот факт, что при чрезвычайной гиперлактатемии (более 20) уровень смертности не превышал 20%. Авторы предположили, что уровень лактата в травматологической практике необходимо рассматривать в свете других факторов, а не только ишемии (например, эндогенные катехоламины). Это позволит улучшить лечение пациентов средней и тяжелой степени тяжести. 34
Эти данные не лишают силы утверждения о том, что лактат является маркером гипоперфузии. Отличные результаты лечения показывают слаженную работу медицинского персонала, быстрый контроль кровопотери и немедленное восстановление перфузии. В большинстве случаев травматологические пациенты были прежде здоровы и перенесли острое заболевание, которое привело к тяжелой, но кратковременной, ишемии множества органов. Состояние гипоперфузии было быстро скорректировано хирургом. Но при бессимптомном начале заболевания и медленном разрешении (сепсис) картина может быть другой. Травматологические пациенты могут пережить большую степень максимальной ишемии. Интересным является тот факт, что Pal и коллеги считают бесполезным определять лактат лишь на уровне сортировки больных. Они, да и другие исследователи, рекомендуют динамически определять уровень лактата для оценки реанимации в палате интенсивной терапии и операционной. 34
В ходе влиятельного, хотя и моноцентрового, рандомизированного контролируемого Early Goal - Directed Therapy Trial 38 было отмечено, что пациенты в отделении неотложной помощи выживали при наличии гипотонии на фоне инфузионной терапии или нормальных показателях АД при уровне лактата более 4 мМ/л. Базируясь, в основном, на этих данных (т.е. уменьшение смертности), the Surviving Sepsis Guidelines 3 рекомендовал лечить септических пациентов с повышенным уровнем лактата с той же срочностью, как и при наличии гипотонии. Та идея, что агрессивное ведение больных может изменить неблагоприятный прогноз, связанный с повышением уровня лактата, точно не подтверждена в ходе других работ. Однако, несомненно, имеет смысл.
В практической работе не целесообразно ориентироваться на недостаток анионов для определения уровня лактата. Многочисленные исследования показали, что недостаток анионов не свидетельствует о повышении уровня лактата. 39-40 В травматологической практике показатель Base Deficit ( BD ) длительное время использовался как индекс гипоперфузии в сочетании с корреляцией между BD и уровнем лактата. 42 В ПИТ данная корреляция также имеет отношение к прогнозу. Однако в последнее время показатель BD утратил свою специфичность, а лактат остался показателем для определения прогноза. 22,43 В ожоговой практике первоначальное и динамическое определение лактата имеет большую значимость нежели BD. 44 Эти данные не удивительны, учитывая множество неишемических этиологических факторов метаболического ацидоза у пациентов в ПИТ. Не последним является применение физиологического раствора при реанимации.
Другие причины повышения уровня лактата (кроме гипоперфузии)
При реанимации очень часто используется раствор Рингера, поэтому интересно оценить его влияние на уровень лактата в крови. При в/в введении здоровым добровольцам 1 литра в течение 1 часа не привело к повышению уровня лактата, по сравнению с группой физ. раствора. 45 Однако периодическая 46 или непрерывная 47 гемофильтрация с замещением жидкости повышает уровень лактата в крови. В последнем исследовании проводилась оценка восьми пациентов ПИТа с острой почечной недостаточностью с первоначальным уровнем лактата 2,4 мМ/л. Через 2 часа после CVVH с инфузией жидкости, содержащей 10,2 мМ/л лактата, привело к повышению его уровня в венозной крови до 3,9 мМ/л.
Большинство циркулирующего лактата метаболизируется печенью. Таким образом, заболевания печени уменьшают специфичность повышенного уровня лактата как признака гипоперфузии. Это может привести к диагностическим трудностям, так как при заболеваниях печени наблюдается умеренная гипоперфузия, повышение сердечного выброса и вазодилатация. Такие же симптомы мы видим и при сепсисе. В одном исследовании 92 пациентов ПИТа с клиническим шоком средний уровень лактата на фоне повышенного билирубина составлял 8,2 мМ/л. При нормальных показателях билирубина или AST – 4,3 мМ/л. В обеих группах показатели смертности и Systolic Blood Pressure , Simplified Acute Physiology Score были одинаковыми. 48 Для сравнения, в ходе одного исследования 35 пациентов ПИТа с паренхиматозной патологией печени и уровнем билирубина выше 2 наблюдались гипотония, олигурия и другие признаки гипоперфузии. 49 Основываясь на доступной информации можно сделать вывод, что не существует четкого уровня лактата для диагностики гипоперфузии в призме болезней печени. Пациенты с заболеванием печени входят в группу высокого риска по развитию инфекции, почечной дисфункции или молниеносной печеночной недостаточности. Таким образом, повышение уровня лактата вследствие печеночной дисфункции может нести важный прогностический компонент, так же как и при гипоперфузии. Однако эти данные были получены при исследовании 83 пациентов с молниеносной печеночной недостаточностью. 50
Прием алкоголя также приводит к повышению уровня лактата в крови. Для оценки уровня лактата при хроническом алкоголизме используется определение тиамина (недостаточность) 51 , что очень часто сопутствует данному заболеванию. Тиамин является кофактором пируват дегидрогеназы. 52 Таким образом, при его отсутствие пируват появляется в клетке и большее количество пирувата превращается в лактат. Как и при заболеваниях печени остается один вопрос, при каких обстоятельствах повышение уровня лактата стоит относить к принятию алкоголя, а при каких он является признаком гипоперфузии?
Macdonald изучил 22 ED пациента со средним уровнем алкоголя 287 мг/дл и обнаружил, что у 7 уровень лактата составил 2,4 мМ/л. Также имелись другие факторы для развития гиперлактатемии, такие как эпилепсия или гипоксия. 53 Zehtabchi и коллеги изучили 192 пациентов с незначительными травмами и обнаружили, что, несмотря на, схожие показатели Injury Severity Score и витальных признаков, уровень алкоголя у пациентов, принимавших его, составил 2,69 мМ/л, по сравнению с 2,0 мМ/л у трезвых пациентов. 54 Та же исследовательская группа изучила 520 травматологических пациента и сделала вывод, что хотя при острой алкогольной интоксикации уровень лактата немного выше, то не оказывает влияния на диагностическую ценность лактата при проведении дифференциального диагноза между тяжелой и легкой травмами при сравнении ISS, переливания крови и падения гематокрита. 55 Dunne и коллеги пришли к такому же выводу в ходе исследования более 15000 пациентов. Они выяснили, что у пациентов, принимавших алкоголь, средний уровень лактата выше (3,7 против 2,7 мМ/л), но также выше ISS (10,4 против 9,4) чем у трезвых больных. 21 Таким образом, алкоголь незначительно повышает уровень лактата в крови (редко больше 4 мМ/л).
Молниеносный лактоацидоз является хорошо описанным явлением среди ВИЧ + пациентов, которые лечатся Nucleoside Reverse Transcriptase Inhibitors , особенно didanosine и stavudine , которые обладают прямым токсическим действием на митохондрии. У пациентов с поражением митохондрий уровень лактата превышает 5 мМ/л, появляются тошнота, рвота, боль в животе. Все это приводит к жировой дистрофии печени и смерти в половине случаев. Данная патология наблюдается частотой 1-10 случаев на 1000 человеко-лет. Обсуждается превалирование асимптоматической или олигосимптоматической гиперлактемии (2-5 мМ/л) среди пациентов с NRTI . Частота составляет 0-227 случаев на 1000 человеко-дней (когортные исследования). 56-64
Лактоацидоз вследствие приема метформина является еще одной темой для обсуждения. Ясно, что phenformin , старый бигуанид, может приводить к лактоацидозу. Подобные случаи описываются и при применении метформина. Однако у большинтсва таких пациентов наблюдаются сердечная недостаточность, острая инфекция и другие факторы, которые могут приводить к лактоацидозу. Cochrane обзор всех материалов по метформину (47000 человеко-лет лечения) не выявил данного синдрома. 65-67
Описано несколько случаев повышения лактата при генетических болезнях митохондрий или выработка лактата раковыми клетками. 68 Д-лактоацидоз – это состояние, при котором бактериальный рост в кишечнике приводит к системной абсорбции бактериального Д-лактата, что ведет к нарушению умственных процессов, атаксии и тяжелому ацидозу. Вследствие того, что стандартно определяют только Л-лактат, это может привести к диагностическим трудностям. 52
Заключения
Определение лактата цельной крови является ценной методикой для прогноза и распределения терапии при очевидном или скрытом шоке. Повышение лактата более 4 мМ/л, даже при нормальных жизненных показателях, обычно указывает на тяжелую гипоперфузию или печеночную недостаточность.
Хотя несколько клинических симптомов могут привести к незначительной гиперлактатемии (2,5-4мМ/л), данный показатель все равно остается важным прогностическим фактором и не должен оставаться без тщательной оценки. У шоковых пациентов нормализация уровня лактата является хорошим прогностическим признаком.
Лактат – это продукт клеточного метаболизма, производная молочной кислоты. Может находиться в клетках в виде самой молочной кислоты либо в виде ее солей.
Молочная кислота, соли молочной кислоты.
Lactate, lactic acid.
Кинетический колориметрический метод.
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
В ходе анализа измеряется количество лактатов в крови. Они являются продуктом клеточного метаболизма и в зависимости от рН (кислотности) могут присутствовать в клетках в виде молочной кислоты или при нейтральной рН в форме солей молочной кислоты.
В норме концентрация лактатов в крови очень низкая. В мышцах, эритроцитах, клетках мозга и в других тканях она повышается при недостатке кислорода в клетке либо если первичный путь производства энергии в клетках нарушен.
Основные запасы клеточной энергии производятся в митохондриях, крошечных "энергетических станциях" внутри клеток организма. Митохондрии используют глюкозу и кислород для производства АТФ (аденозинтрифосфата), главного энергетического источника в организме. Это называется аэробным образованием энергии.
При падении уровня кислорода в клетке либо при нарушении нормального функционирования митохондрий организм переключается на менее эффективное производство энергии (анаэробное) путем расщепления глюкозы с образованием АТФ. Лактат является основным побочным продуктом этого анаэробного процесса. Молочная кислота может накапливаться в случае, если она производится быстрее, чем печень успевает ее утилизировать. Когда ее содержание в крови значительно повышается, наступает гиперлактатацидемия, которая может далее развиться в лактацидоз, если молочная кислота будет продолжать накапливаться. Организму часто удается компенсировать эффект лактацидоза, однако в тяжелых случаях нарушается кислотно-щелочной баланс, что сопровождается слабостью, учащенным дыханием, тошнотой, рвотой, потливостью и даже комой.
Причины повышения уровня лактатов подразделяются на две группы в соответствии с механизмом, который вызывает лактацидоз.
Лактацидоз А-типа наиболее распространен и ассоциирован с факторами, вызывающими недостаточный захват кислорода легкими либо замедленное кровообращение, что приводит к уменьшению снабжения тканей кислородом. Примеры лактацидоза А-типа:
- шок в результате полученной травмы или сильной кровопотери,
- сепсис,
- инфаркт,
- застойная сердечная недостаточность,
- тяжелые легочные либо респираторные заболевания,
- отек легких,
- тяжелые формы анемии.
Лактацидоз Б-типа не связан с поступлением кислорода к тканям, он является причиной повышенной потребности в кислороде из-за проблем обмена веществ. Примеры лактацидоза Б-типа:
- болезни печени,
- почечные заболевания,
- сахарный диабет,
- лейкемия,
- СПИД,
- болезни, связанные с сохранением гликогена (например, глюкозо-6-фосфатазная недостаточность),
- лекарства и токсины, такие как салицилаты, цианиды, метанол, метформин,
- различные наследственные митохондриальные и метаболические заболевания, являющиеся формами мышечной дистрофии и затрагивающие синтез АТФ,
- состояние при интенсивных физических нагрузках.
Для чего используется исследование?
- Для выявления лактацидоза, то есть высокого содержания лактатов.
- Чтобы определить гипоксию и лактацидоз и оценить их тяжесть, если есть факторы, понижающие снабжение кислородом клеток и тканей (лактацидоз чаще всего возникает именно из-за этого), например шок или застойная сердечная недостаточность.
- Для оценки кислотно-щелочного баланса и оксигенации (вместе с анализом на газы в крови).
- При диагностике болезней, которые способны привести к повышенному содержанию лактатов, а также при симптомах ацидоза, поскольку лактацидоз может вызываться факторами, не связанными с уровнем кислорода в тканях.
- Чтобы выяснить, не являются ли сопутствующие заболевания, например болезни печени или почек, причиной лактацидоза (вместе с другими исследованиями, такими как клинический анализ крови или мочи, некоторые биохимические тесты).
- Для обследования больных с подозрением на сепсис. Если уровень лактатов у них падает ниже нормы, лечение им назначается незамедлительно. При своевременной диагностике и безотлагательном лечении сепсиса шансы на успешное выздоровление увеличиваются во много раз.
- Для наблюдения за течением гипоксии и контроля за эффективностью ее лечения в случае обострения таких болезней, как сепсис, инфаркт и застойная сердечная недостаточность.
Когда назначается исследование?
- При симптомах недостатка кислорода (одышка, учащенное дыхание, бледность, потливость, тошнота, слабость в мышцах).
- При подозрении на сепсис, шок, инфаркт, сердечную недостаточность, почечную недостаточность или сахарный диабет.
- При острых головных болях, лихорадке, расстройстве и потере сознания, а также признаках менингита.
Что означают результаты?
Референсные значения: 0,5 - 2,2 ммоль/л.
Клиническое значение имеет лишь повышение концентрации лактата в крови.
- Высокая концентрация лактата указывает на болезнь (либо иные факторы), которая является причиной накопления лактатов в тканях. В целом чем выше уровень лактатов, тем острее протекает заболевание. Если накопление лактатов связано с гипоксией, то их повышение означает, что организм не способен ее компенсировать. В то же время сама по себе избыточная концентрация лактатов не является прямым указанием на диагноз, она лишь помогает подтвердить либо исключить возможные причины наблюдаемых симптомов.
- Если есть подозрение на состояние, ведущее к кислородной недостаточности, например на шок, полученный в результате травмы или сильной кровопотери, сепсис, инфаркт, застойную сердечную недостаточность, острые респираторные или легочные заболевания, отек легких, острую анемию, то повышенный уровень лактатов может быть признаком гипоксии и/или дисфункции органов.
- Иногда лактацидоз является осложнением болезней печени, почек, диабета, лейкемии, СПИДа, болезней, связанных с сохранением гликогена (например, глюкозо-6-фосфатазной недостаточностью), различных наследственных митохондриальных и метаболических заболеваний (форм мышечной дистрофии и тех, которые затрагивают синтез АТФ).
- Увеличивать концентрацию лактатов способны лекарства и токсины (салицилаты, цианиды, метанол, метформин) и интенсивные физические нагрузки.
- При симптомах менингита значительно повышенный уровень лактатов в цереброспинальной жидкости указывает на вероятность бактериального менингита, в то время как слегка повышенный – на его вирусную разновидность.
- Нормальный уровень лактатов свидетельствует о том, что у пациента нет лактацидоза, а также о достаточном снабжении кислородом на клеточном уровне.
- При лечении лактацидоза или гипоксии уменьшение концентрации лактатов со временем отражает реакцию организма на процесс лечения.
- Уровень лактатов может повышаться при дефиците витамина В1.
Кто назначает исследование?
Хирург, реаниматолог, инфекционист, терапевт.
Читайте также:


