Внутриутробный сепсис плода причины
Наличие микробов и воспалительный процесс в матке могут убить малыша. Внутриутробное инфицирование плода является одним из важнейших негативных факторов, нарушающих нормальный рост и развитие ребенка.
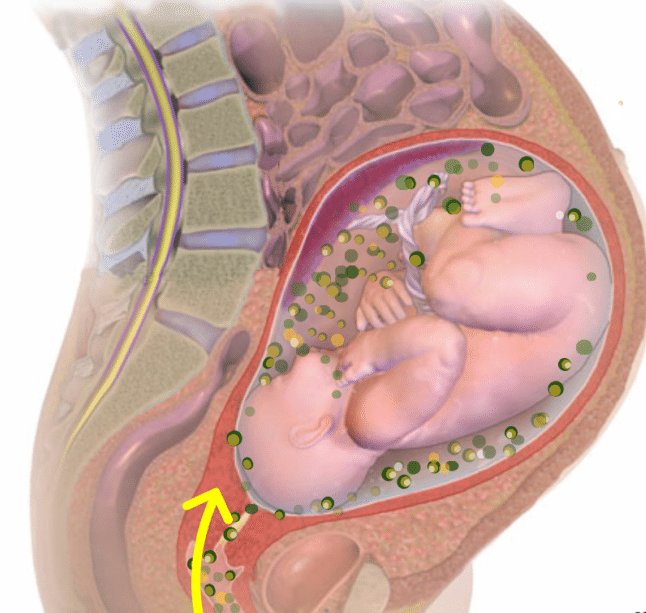
Чаще всего микробы попадают к малышу восходящим путем через влагалище
Внутриутробное инфицирование плода
Проникновение микроорганизмов к ребенку в любом сроке беременности может нанести непоправимый вред на здоровье и жизнедеятельность малыша. Внутриутробное инфицирование плода (ВУИ) – это патологическое состояние, при котором в околоплодных водах, плаценте и в тканях эмбриона находят различные патогенные микробы. К наиболее опасным относятся:
- Вирусы (герпес, краснуха, парвовирус, цитомегаловирус, папилломавирус);
- Условно-патогенные микробы (эшерихии, кишечная палочка, гарднереллы, уреаплазмы, грибки кандида);
- Инфекции, передающиеся половым путем (хламидии, трихомонады, микоплазмы);
- Разнообразные сочетания микроорганизмов (смешанный вариант).
При проведении обследования в 1 триместре врач назначит комплексное обследование, включающее сдачу анализов на инфекции (мазки, посевы, ПЦР). Обнаружив проблему, надо провести лечение, чтобы предупредить нарушение развития малыша, но надо понимать – наличие микробов вовсе не означает, что обязательно будет внутриутробное инфицирование плода.
Причины попадания микробов к плоду
Выделяют 3 группы факторов, являющихся причиной патологии. Внутриутробное инфицирование плода возникает на фоне следующих причин:
- Хронические очаги воспаления в любом из органов и систем будущей мамы;
- Процедуры и инвазивные обследования во время вынашивания ребенка;
- Осложнения в родах.
В большинстве случаев источником микробного инфицирования для ребенка является мать. Основные пути попадания микроорганизмов к плоду – через кровь (гематогенный), из влагалища и цервикального канала (восходящий), из брюшной полости (нисходящий). Выделяют следующие факторы риска:
- любые острые инфекционно-воспалительные болезни у беременной на любом сроке вынашивания;
- бессимптомно протекающие хронические заболевания, обостряющиеся во 2-3 триместре;
- наличие болезней, снижающих иммунную защиту (диабет, ожирение, аутоиммунная патология);
- истмико-цервикальная недостаточность (несостоятельность шейки матки);
- проведение любых инвазивных лечебно-диагностических процедур;
- нарушение целостности плодных оболочек;
- изменение проницаемости плаценты во 2-ой половине беременности.
Вероятность неблагоприятного исхода при микробной патологии высока – внутриутробное инфицирование плода является основной причиной преждевременных родов, пороков развития и перинатальной смертности.
Признаки ВУИ
Беременность изменяет иммунные реакции в организме. Внутриутробное инфицирование плода далеко не всегда можно выявить во время вынашивания, что обусловлено следующими особенностями инфекционно-воспалительного процесса:
- Бессимптомное протекание;
- Отсутствие четких диагностических признаков;
- Высокая вероятность активации микробов при любых осложнениях беременности;
- Невозможность прогнозирования состояния плода и новорожденного.
У тотального большинства беременных женщин нет никаких жалоб. Только у 10-12% беременных можно обнаружить типичные ультразвуковые признаки ВУИ:
- изменение количества (многоводие, маловодие) и качества околоплодных вод (взвесь в жидкости);
- несоответствие веса сроку беременности и задержка развития ребенка (гипотрофия);
- фетопатии (различные варианты патологии внутренних органов и систем плода);
- плацентарные нарушения.
При отсутствии жалоб и выявлении хотя бы одного из УЗ признаков врач назначит полное обследование, которое поможет определить функциональное состояние и риск для жизни малыша.

Каждая женщина мечтает родить здорового и умного ребенка
Последствия ВУИ для малыша
В лучшем случае внутриутробное инфицирование плода станет причиной преждевременных родов, в худшем – спровоцирует пороки развития и гибель ребенка. К негативным последствиям ВУИ относятся:
- Деформация эмбриона, гипоплазия и отслойка хориона в 1 триместре;
- Изменение толщины и структуры плодного места;
- Тяжелые несовместимые с жизнью пороки у плода;
- Гидроцефалия, кисты в сосудистых сплетениях головного мозга;
- Патологические изменения в сердце;
- Расширение почечных структур (пиелоэктазия);
- Увеличение печени и селезенки (гепатоспленомегалия);
- Расширение петель кишечника;
- Прогрессирующая задержка роста и развития;
- Отечность тканей и внутренних полостей (водянка плода);
- Укорочение и открытие шейки матки (истмико-цервикальная недостаточность).
Вне зависимости от исхода, важно понимать – ВУИ является одной из основных причин рождения больного ребенка.
Лечебная тактика при ВУИ
Хронические очаги инфекции женщине надо вылечить до наступления беременности. Любое острое заболевание во время беременности необходимо лечить, строго соблюдая назначения доктора (отказ от антибиотиков из-за страха повредить малышу является одной из причин ВУИ). При отсутствии симптомов и обнаружении инфекции в анализах важно провести полноценный курс терапии. От бактерий избавиться проще, сложнее с вирусами (часть эффективных антибиотиков безопасны для плода, но сильные противовирусные препараты нельзя применять во время вынашивания). Внутриутробное инфицирование плода – это реальная опасность для жизни малыша, предотвратить которую помогут лекарственные препараты и правильно проведенная прегравидарная подготовка.
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Сепсис – генерализованное, полиэтиологическое инфекционное заболевание, характеризующееся ацикличностью течения, наличием первичного гнойно-воспалительного очага и особым образом измененной реактивностью организма.
Сепсис встречается с частотой 1- 4 на 1000 родившихся, у недоношенных в 10 раз чаще, чем у доношенных. Частота внутриутробного сепсиса – 3-10%. В структуре младенческой смертности сепсис занимает 3-4 место (10-12%).
Этиология: • золотистый стафилококк (50-60%);
• грамотрицательная флора (36%).
• грамотрицательные бактерии (60-70%);
• эпидермальный и золотистый стафилококк (25-30%).
Факторы, способствующие развитию сепсиса:
● хроническая бактериальная инфекция у беременных, особенно урогенитальная;
● недоношенность, незрелость, врожденная гипотрофия, родовая травма,
гемолитическая болезнь новорожденных;
● нарушение ухода и санитарно-противоэпидемического режима роддома и в
● инфицирование госпитальными штаммами условно патогенных микроорганизмов,
устойчивыми к антибиотикам;
● поздняя диагностика и недостаточная санация местных очагов гнойной инфекции;
● позднее начало грудного вскармливания, докорм молочными смесями.
• студенты, приходящие на практику.
Воздействие микробов и токсинов, нарушение нервной регуляции приводят к поражению и дисфункции всех органов и систем.
По времени возникновения различают:
• постнатальный (неонатальный) сепсис.
В зависимости от входных ворот сепсис бывает;
Клиника: По клиническому течению и патоморфологической картине различают:
♦ септицемическую форму (патогенные микроорганизмы в крови);
♦ септикопиемическую форму (гнойные очаги в тканях и органах).
Предвестники заболевания (признаки раннего инфицирования):
● позднее отпадение пуповинного остатка;
● замедленная эпителизация пупочной ранки;
● длительное сохранение желтухи новорожденных;
● наличие у ребенка омфалита, пиодермии, отита и др.
Начальные клинические симптомы:
● нарастающие признаки интоксикации;
● снижение двигательной, рефлекторной, сосательной активности;
● серый оттенок кожи;
● снижение аппетита, срыгивание, рвота, понос, снижение массы тела.
Гектическая температура не является обязательной.
Характеризуется клиническими проявлениями полиорганной недостаточности с сочетанием (3-4 и более) следующих патологических синдромов:
● энцефалопатический (вялость, гипотония, гипорефлексия, снижение сосательного рефлекса, нарушение терморегуляции, судороги);
● респираторный (одышка, апноэ при отсутствии выраженных рентгенологических изменений в легких);
● кардиоваскулярный (аритмия, глухость сердечных тонов, расширение границ сердца, увеличение печени, отечность, нарушение микроциркуляции – мраморность кожи, симптом белого пятна);
● желудочно-кишечный (упорные срыгивания, диспепсические расстройства);
● геморрагический (петехиальная сыпь, мелена, рвота с примесью крови, повышенная кровоточивость слизистых оболочек, пупочной ранки, мест инъекций, что связано с развитием ДВС-синдрома);
● желтушный (затяжная, волнообразная желтуха);
● дистрофический (уплощенная весовая кривая, вторичное падение массы тела, сухость и шелушение кожи, опрелости, снижение тургора и эластичности кожи);
● мочевой синдром (протеинурия, лейкоцитурия, микрогематурия, бактериурия);
Для септикопиемической формы характерно присоединение симптомов пораженного органа (т.е. развитие гнойных метастатических очагов). Чаще всего имеет место гнойный менингит, остеомиелит, пневмония, энтероколит, парапроктит и др. Септикопиемия, как правило, протекает остро с высокой температурой, развитием токсикоза с последующей выраженной гипотрофией. Нередко оба варианта септического процесса на разных этапах его развития переплетаются между собой.
Для клинического течения сепсиса у недоношенных детей характерно отсутствие четкой клинической картины начала заболевания, вялое, волнообразное, затяжное течение с явлениями постепенно нарастающего истощения. Общее состояние, как правило, тяжелое.
- общий анализ крови, повторно – через 1-2 дня (нарастание лейкоцитоза со сдвигом
лейкоцитарной формулы влево, смена лейкоцитоза лейкопенией, появление признаков
- общий анализ мочи (возможны транзиторная протеинурия, микрогематурия, лейкоцитурия);
- бактериологическое исследование флоры из первичного очага и других локусов инфекции с определением чувствительности ее к антибиотикам);
- посевы крови на стерильность (выявление бактериемии с высеванием флоры, идентичной с флорой из первичного очага).
Лечение:♦создание оптимальных условий выхаживания больного ребенка.
♦ обеспечение рационального вскармливания - нативное молоко, в случае отсутствия - адаптированные смеси с добавлением лизоцима или биологически-активных добавок (БАД), содержащих лизоцим, бифидумбактерин (БАД-1Л, БАД-1Б, БАД-2). Высоко калорийное обеспечение с учетом потребности в основных ингредиентах - Б, Ж, У.
♦борьба с возбудителем: антибактериальная терапия (комбинация антибиотиков широкого спектра действия (2-3) в максимальных дозах, один из которых вводится внутривенно). В основном в данном случае применяются антибиотики, относящиеся к β-лактамным (пенициллины, цефалоспорины, карбопенемы), антибиотики группы аминогликозидов, а также гликопептиды и фторхинолоны;
а) в остром периоде – создание иммунной защиты (гипериммунная плазма, иммуноглобулины, бактериофаги, лизоцим, УФО и лазерное облучение крови);
б) в восстановительном периоде – стимулирующее лечение: иммуномодуляторы и адаптогены (Т-активин, тимолин, вилозен, продигиозан и др.) под контролем иммунограммы;
♦ проведение базовой терапии ДВС-синдрома (гепарин, свежезамороженная плазма, реополиглюкин, трентал, контрикал);
♦Антигеморрагическая терапия, направленная на укрепление сосудистой стенки (дицинон, адроксон, этамзилат) и поддержание гемостаза в случае проявления геморрагических расстройств - свежезамороженная плазма;
♦Назначение протеолитических препаратов - контрикала, гордокса;
♦ при дисбактериозе назначаются лизоцим, эубиотики, противомикотические средства;
♦ санация местных очагов, при необходимости – хирургическое лечение.
На современном этапе в лечении сепсиса новорожденных используются также гемосорбция, частичное или полное ЗПК, плазмоферез.
В период реконвалесценции большое значение имеет массаж, лечебная гимнастика, прогулки на свежем воздухе, гигиенические процедуры, общее УФО.
Диспансеризация и реабилитация новорожденных, перенесших сепсис.
На диспансерном учете дети находятся в течение 12 месяцев. Диспансерное наблюдение включает в себя:
1) осмотр ребенка ежемесячно до года с момента выписки из стационара;
2) консультацию специалистов - ЛОР-врача, невропатолога, по показаниям иммунолога;
3) анализ крови и мочи - через месяц после выписки из стационара, затем 1 раз в 3 месяца, при частых заболеваниях - иммунограмма;
4) лечебно-оздоровительные мероприятия (3-4 недели) (неспецифические стимуляторы иммунитета - дибазол, элеутерококк, карнитина хлорид, апилак-курсом до 2-3 недель; витамины А, Е, С, В6, оротат калия, фолиевая кислота - курс 10-14 дней; при неустойчивом стуле - эубиотики с исследованием на дисбактериоз; при церебральных нарушениях -препараты, улучшающие метаболические процессы и кровообращение в ЦНС: ноотропил, пирацетам, пикамилон, фенибут, энцефабол, пантогам, глицин, актовегин, трентал, тонакан, эскузан; гимнастика, массаж, закаливание);
5) контроль за физическим развитием;
6) профилактические прививки через 12 месяцев после выздоровления.
Прогноз зависит от преморбидного состояния больного, вирулентности возбудителя и адекватности терапии. Последствиями сепсиса могут быть хроническая пневмония, гидроцефалия, пиелонефрит, транзиторный иммунодефицит, дисбактериоз.
Внутриутробные инфекции
Инфекционные заболевания и процессы, вызванные возбудителями, проникшими к плоду от инфицированной матери до родов (антенатально) или во время прохождения ребенка по родовым путям (интранатально), называют внутриутробными инфекциями (ВУИ).
Проявлениями ВУИ у новорожденных являются ВПС, катаракта, хориоретинит, микрофтальмия, микро- или гидроцефалия, церебральная кальцификация, тромбоцитопеническая пурпура, желтуха, гепатоспленомегалия.
Решающим фактором в развитии любого инфекционного заболевания плода является период, в который наступило внутриутробное заражение. Большая часть зародышей, поврежденных в первые 2 недели беременности (бластопатии), обычно элиминируются путем спонтанных абортов. Эмбриопатии (3-10 недель) заканчиваются либо гибелью эмбриона, либо формированием врожденных пороков развития. При инфицировании в ранний фетальный период (до 28 недель) нередко возникает задержка внутриутробного развития с низкой массой тела при рождении. При позднем инфицировании возникают генерализованные инфекционные процессы, напомина-ющие сепсис, но протекающие более тяжело, со значительными повреждениями в головном мозге, печени, миокарде, легких.
Инфекционные фетопатии чаще вызываются вирусами, а также простейшими, микоплазмой, хламидиями, реже бактериями.
Внутриутробное инфицирование в большей мере зависит от нарушения проницаемости плаценты, от степени вирулентности возбудителя, массивности инфицирования, пути проникновения инфекции.
Цитомегалия
Этиология и патогенез:
Заболевание вызывается вирусами рода Herpes virus. Они поражают слюнные железы человека. Болеют преимущественно новорожденные и дети грудного возраста. Инфицирование происходит - трансплацентарно. Для цитомегалии характерно образование цитомегалов - гигантских клеток с включениями в ядрах. Эти клетки обнаруживаются в слюне, моче, ликворе и всех органах.
Врожденная цитомегаловирусная инфекция протекает обычно в генерализованной форме. Наиболее типичным ее проявлением считается желтуха, возникающая в связи с закупоркой желчных ходов цитомегалами. В крови определяется фракция прямого билирубина, периодически обесцвеченный кал, темная моча. Увеличиваются печень, селезенка, нарастает дистрофия, возможны геморрагии на коже.
Диагноз подтверждается обнаружением типичных цитомегалов в секрете слюнных желез, моче, ликворе.
Лечение: симптоматическое, а также противовирусное.
Прогноз неблагоприятный, случаи выздоровления редки, у выживших - симптомы поражения ЦНС.
Токсоплазмоз
Этиология и патогенез:
Заболевание вызывается простейшими Toxoplazma gondii. Плод инфицируется трансплацентарно. При попадании паразита в организм плода возникают васкулиты. Вокруг сосудов образуются воспалительные гранулемы, выявляются свободные токсоплазмы и скопления их в виде цист и псевдоцист. Они обнаруживаются в мозге, мышцах, надпочечниках и др.
Для врожденной формы характерно поражение мозга и глаз. Если заражение произошло внутриутробно в конце беременности, то наблюдаются симптомы острого менингоэнцефалита с лихорадкой, пятнисто-папулезной и геморрагической сыпью, желтухой, гепатоспленомегалией. По окончании острого периода отмечаются гидро- или микроцефалия, судорожный синдром, иногда различные симптомы поражения глаз.
Диагноз подтверждается при выделении возбудителя из спинно - мозговой жидкости, крови, мочи. Также проводят серологическую пробу Сейбина-Фельдмана.
Лечение: Специфическое средство - хлоридин внутрь. Проводят 2-3 курса.
Прогноз в основном неблагоприятный.
Профилактика гнойно-септических заболеваний
Должна начинаться еще до рождения ребенка.
Она включает: - наблюдение за беременной женщиной с самых ранних сроков;
- выявление и лечение хронических и острых очагов инфекции;
- правильную организацию питания и режима беременной женщины;
- достаточное пребывание на воздухе;
- профилактику и своевременное лечение осложнений беременности.
В предупреждении сепсиса новорожденных большое значение имеет:
- соблюдение гигиенических мероприятий матерью;
- соблюдение асептики при проведении родов и обслуживании новорожденных;
- ранее прикладывание ребенка к груди;
Внутриутробные инфекции — инфекционно-воспалительные заболевания плода и детей раннего возраста, которые возникают в антенатальный (дородовый) и (или) интранатальный (собственно родовой) периоды при вертикальном инфицировании от матери.
В 80% случаев ВУИ осложняет здоровье ребенка разнообразными патологическими состояниями и пороками развития различной степени тяжести. По результатам аутопсии определяется, что в каждом третьем случае перинатальная инфекция была основной причиной летального исхода новорожденного, сопутствовала или осложняла течение основного заболевания.
Многолетние исследования показывают, что дети первых лет жизни, перенесшие внутриутробную инфекцию, обладают более слабыми иммунными возможностями и в большей степени подвержены инфекционным и соматическим заболеваниям.
Причины и факторы риска
Основной источник инфекции при ВУИ, как уже было отмечено, – мать, от которой возбудитель в анте- и (или) интранатальный период проникает в организм плода (вертикальный механизм передачи).
Возбудителями внутриутробной инфекции могут выступать бактерии, грибы, простейшие, вирусы. Согласно статистическим данным, первое место в структуре внутриутробных инфекций занимают бактериальные заболевания (28%), на втором месте – хламидийная и ассоциированные с ней инфекции (21%).
Прогноз внутриутробной инфекции улучшается по мере увеличения срока беременности, на котором произошло инфицирование.
Инфекционные агенты, наиболее часто являющиеся причинами внутриутробной инфекции:
- вирусы краснухи, простого герпеса, ветряной оспы, гепатита В и С, гриппа, аденовирусы, энтеровирусы, цитомегаловирус;
- патогенные бактерии (эшерихии, клебсиеллы, протей и другие колиформные бактерии, стрептококки группы В, Haemophylus influenzae, альфа-гемолитические стрептококки, неспорообразующие анаэробы);
- внутриклеточные возбудители (токсоплазма, микоплазма, хламидия);
- грибы рода кандида.
Факторы риска внутриутробной инфекции:
- хронические заболевания урогенитальной сферы у матери (эрозивное поражение шейки матки, эндоцервицит, кольпит, вульвовагинит, киста яичников, уретрит, цистита, пиело- и гломерулонефрит и др.);
- заболевания инфекционного характера, перенесенные матерью во время беременности;
- длительный безводный период.
Факторы, косвенно свидетельствующие о возможном внутриутробном инфицировании:
- отягощенный акушерский анамнез (самопроизвольное прерывание беременности, бесплодие, мертворождение, рождение детей с множественными пороками развития);
- многоводие, наличие в околоплодных водах включений и примесей;
- лихорадка, не сопровождающаяся признаками воспаления в какой-либо системе органов, развившаяся у матери во время беременности или в родах;
- рождение недоношенного ребенка раньше установленного срока родов;
- задержка внутриутробного развития ребенка;
- оценка по шкале Апгар 0–4 балла на 1-й минуте жизни ребенка с сохранением неудовлетворительных показателей или ухудшением оценки к 5-й минуте жизни;
- лихорадка новорожденного неясной этиологии.
Формы заболевания
В зависимости от срока беременности, на котором произошло инфицирование, различают:
- бластопатии – реализуются в течение первых 14 суток беременности;
- эмбриопатии – появляются в период от 15 суток беременности до 8 недель;
- фетопатии – развиваются после 9 недель беременности (ранние фетопатии – с 76-х по 180-е сутки беременности, поздние фетопатии – со 181-х суток беременности до момента родов).
Внутриутробная инфекция, развившаяся в первые 2 недели беременности, чаще всего приводит к гибели зародыша (замершая беременность) или формированию тяжелых системных пороков развития, сходных с генетическими аномалиями развития. Самопроизвольное прерывание беременности, как правило, происходит спустя 2-3 недели от момента инфицирования.
Поскольку в эмбриональном периоде осуществляется закладка всех органов и систем, развитие ВУИ на этих сроках приведет к гибели эмбриона или так же, как и в предыдущем случае, к формированию пороков развития различной степени тяжести.
Согласно статистическим данным, первое место в структуре внутриутробных инфекций занимают бактериальные заболевания (28%), на втором месте – хламидийная и ассоциированные с ней инфекции (21%).
Фетопатии имеют ряд характеристик:
- врожденные пороки реализуются только в тех органах, формирование которых не было завершено на момент рождения ребенка;
- инфекционные процессы чаще носят генерализованный (распространенный) характер;
- инфекция нередко сопровождается развитием тромбогеморрагического синдрома;
- морфологическое и функциональное созревание органов происходит с отставанием.
Всемирной организацией здравоохранения (МКБ-10) предложена обширная классификация внутриутробных инфекций, основными формами которых являются:
- врожденные вирусные болезни;
- бактериальный сепсис новорожденного;
- другие врожденные инфекционные и паразитарные болезни;
- омфалит новорожденного с небольшим кровотечением или без него;
- другие инфекционные болезни, специфичные для перинатального периода.
В данной классификации отдельно вынесены разделы, предполагающие возможность постановки диагноза неуточненной вирусной, бактериальной и паразитарной ВУИ.
Симптомы
Зачастую внутриутробные инфекции не имеют характерной симптоматики, поэтому заподозрить их наличие позволяют неспецифические признаки инфекционно-воспалительного процесса у новорожденного (отмечена их схожесть при ВУИ, провоцируемых различными возбудителями):
- снижение или отсутствие аппетита;
- значительная потеря веса (снижение массы тела более чем на 10% от исходной массы при рождении);
- повторное снижение веса, плохое восстановление массы тела (медленный набор, незначительные прибавки);
- воспаление кожи и подкожно-жировой клетчатки (склерема);
- вялость, сонливость, апатичность;
- серовато-бледное окрашивание кожных покровов, анемичные слизистые оболочки, возможны желтушное окрашивание кожи и слизистых, иктеричность склер;
- отечный синдром различной степени выраженности и локализации;
- дыхательные расстройства (одышка, кратковременные эпизоды остановки дыхания, вовлечение в акт дыхания вспомогательной мускулатуры);
- диспепсические нарушения (срыгивания, в том числе обильные, фонтаном, неустойчивый стул, увеличение размеров печени и селезенки);
- симптомы вовлечения сердечно-сосудистой системы (тахикардия, снижение артериального давления, отечность или пастозность, цианотичное окрашивание кожи и слизистых, мраморность кожи, похолодание конечностей);
- неврологическая симптоматика (гипер- или гипотонус, дистония, снижение рефлексов (в том числе ухудшение сосательного рефлекса);
- изменения формулы крови (лейкоцитоз, ускорение СОЭ, анемия, снижение числа тромбоцитов).
Признаки внутриутробной инфекции чаще манифестируют в первые 3 суток жизни новорожденного.
Диагностика
При диагностике ВУИ учитываются данные анамнеза, лабораторных и инструментальных методов исследования:
- общий анализ крови (выявляются лейкоцитоз с нейтрофильным сдвигом влево, ускорение СОЭ);
- биохимический анализ крови (на маркеры реакции острой фазы – С-реактивный белок, гаптоглобин, церулоплазмин, плазминоген, альфа-1-антитрипсин, антитромбин III, С3-фракцию комплемента и др.);
- классические микробиологические методики (вирусологическая, бактериологическая);
- полимеразная цепная реакция (ПЦР);
- метод прямой иммунофлюоресценции с помощью моноклональных антител;
- иммуноферментный анализ (ИФА) с количественным определением специфических антител классов IgМ, IgG;
- УЗИ органов брюшной полости, сердца, головного мозга.
Лечение
Лечение внутриутробной инфекции комплексное, состоит из этиотропного и симптоматического компонентов:
- противовирусные, противопаразитарные, противогрибковые или противомикробные препараты;
- иммуномодуляторы;
- дезинтоксикационные средства;
- жаропонижающие препараты.
Возможные осложнения и последствия
Исходы беременности при ВУИ:
- внутриутробная гибель плода;
- мертворождение;
- рождение живого жизнеспособного или живого нежизнеспособного (при пороках развития, несовместимых с жизнью) ребенка с признаками внутриутробного инфицирования.
В 80% случаев ВУИ осложняет здоровье ребенка разнообразными патологическими состояниями и пороками развития различной степени тяжести.
Осложнения внутриутробной инфекции:
- пороки развития внутренних органов;
- вторичный иммунодефицит;
- отставание ребенка от сверстников в физическом и психическом развитии.
Прогноз
При своевременной диагностике и комплексном лечении внутриутробной инфекции, возникшей на поздних сроках, прогноз в целом благоприятный (прогноз улучшается по мере увеличения срока беременности, на котором произошло инфицирование), хотя является сугубо индивидуальным.
Вероятность благоприятного исхода заболевания зависит от множества характеристик: вирулентности возбудителя, его типа, способа инфицирования, наличия сопутствующей патологии и отягчающих факторов со стороны матери, функционального состояния организма беременной и т. д.
При возникновении ВУИ на ранних сроках прогноз, как правило, неблагоприятный.
Согласно результатам некоторых исследований, инфицирование выявляют приблизительно у 50% доношенных и у 70% недоношенных детей.
Профилактика
Профилактика развития ВУИ состоит в следующем:
- профилактика инфекционных заболеваний матери (санация очагов хронического воспаления, своевременная вакцинация, скрининговое обследование беременных женщин на наличие ТОRCH-инфекций);
- антибактериальная или противовирусная терапия беременных при развитии острого или обострении хронического инфекционного воспаления;
- обследование новорожденных от матерей из групп высокого риска;
- ранняя вакцинация новорожденных.
Видео с YouTube по теме статьи:

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Внутриутробная инфекция – это целая группа недугов как плода, так и малыша, уже появившегося на свет. Причина развития подобных заболеваний заключается в заражении, произошедшем либо в процессе вынашивания ребенка, либо во время родов. По состоянию на сегодняшний день конкретных и четких статистических данных касательно внутриутробных инфекций нет, однако считается, что не менее 10% новорожденных приходят в наш мир с этой проблемой.

Внутриутробная инфекция очень опасна для ребенка. Как вы, наверняка, знаете, даже у родившегося малыша иммунитет очень слаб, его организм еще продолжает формироваться, и любое заболевание может причинить серьезный вред его здоровью. Очевидно, что инфекция, которой заразился плод в процессе внутриутробного развития или даже новорожденный в ходе родов, оказывает на него еще более сильное негативное влияние. Ситуации бывают разные, однако теоретически внутриутробные инфекции могут привести к выкидышу, преждевременным родам, гибели малыша, появлению врожденных пороков, заболеваний внутренних органов и нервной системы. Это одна из самых серьезных проблем современной педиатрии.
Из-за чего могут появиться внутриутробные инфекции?
Медики выделяют несколько основных путей заражения плода инфекционными заболеваниями:
- Восходящий. Это значит, что возбудители болезней попадают в полость матки из половых путей. Там они проникают в ткани самого эмбриона. Таким способом чаще всего случается заражение хламидиозом, а также недугами, которые провоцируют энтерококки.
- Нисходящий. Так называют заражение, когда патогенные микроорганизмы попадают в полость матки из маточных труб.
- Транспланцентарный (его также называют гематогенным). При таком пути инфекция проникает в ткани плода через плаценту. Подобным способом ребенок может заразиться токсоплазмозом и рядом вирусных недугов.
- Контактный, или интранатальный. В этом случае возбудители инфекционных заболеваний попадают на слизистые ребенка в процессе заглатывания околоплодных вод.

Основные симптомы внутриутробной инфекции плода у беременных
Можно выделить следующие признаки, позволяющие предполагать, что у беременной женщины развилась внутриутробная инфекция:
- Высокая температура тела.
- Появление сыпи на кожных покровах (вне зависимости от того, на каком участке тела).
- Увеличение лимфоузлов, болезненные ощущения при надавливании на них.
- Появление одышки, кашля, тянущих ощущений в груди.
- Развитие конъюнктивита или чрезмерная слезоточивость глаз.
- Проблемы с суставами (ноющая боль, припухлость).

Сразу стоит отметить, что далеко не всегда причиной появления подобных симптомов является внутриутробная инфекция. Однако из-за того, что она представляет собой серьезную опасность для ребенка, при обнаружении малейшего подозрения стоит незамедлительно обратиться к врачу для более подробной диагностики. Лучше лишний раз посетить клинику, чем не начать своевременное лечение недуга.
Признаки внутриутробной инфекции у новорожденного
Если заболевание не было продиагностировано при беременности, о его наличии уже после рождения ребенка могут сказать следующие симптомы:
- желтуха, увеличение размеров печени;
- задержки внутриутробного развития;
- катаракта;
- водянка, сопровождающаяся формированием отеков;
- кожная сыпь;
- воспаление легких;
- лихорадка;
- миокардит.

Кроме того, как уже было отмечено, внутриутробная инфекция может стать причиной выкидыша, рождения мертвого ребенка, антенатальной гибели малыша или замирания беременности.
Также стоит отметить, что последствия врожденного инфицирования не всегда протекают по острому типу, при котором полученные проблемы со здоровьем видны сразу же после рождения ребенка (помимо обнаруженных недугов, такие малыши плохо едят, постоянно спят, не проявляют должной активности и т.п.). Бывают также хронические последствия внутриутробных инфекций, не характеризующиеся наличием явных симптомов. Тем не менее, у таких детей могут проявиться отдаленные по времени последствия внутриутробной инфекции: задержки физического и психического развития, проблемы со зрением и слухом.
Кто рискует заразиться сильнее других?
Если вас интересует, откуда берется это заболевание, то ответом будет – практически отовсюду. По сути, подавляющая часть бактерий и вирусов, которые в принципе могут поразить человеческий организм, теоретически способна проникнуть и к плоду. При этом некоторые из них особенно заразны и оказывают особенно негативное влияние на малыша. Также стоит отметить, что практически все вирусы, которые вызывают ОРВИ, не передаются непосредственно плоду. Они могут ухудшить его состояние лишь в том случае, если у матери будущего ребенка очень сильно повысится температура.

Другими словами, главная профилактика внутриутробных инфекций – это крайне внимательное и бдительное отношение беременной к своему здоровью и к здоровью плода. Можно выделить несколько категорий женщин, которым это сделать бывает особенно сложно:
- Сотрудницы здравоохранительной отрасли, особенно те, что непосредственно контактируют с пациентами.
- Сотрудницы детских образовательных учреждений (школ, детских садов, яслей). Сюда же можно отнести и женщин, у которых уже есть дети, посещающие подобные учреждения. Неспроста больных детей советуют ни в коем случае не приводить в сад или школу – в этих учреждениях инфекционные заболевания распространяются моментально.
- Женщины, у которых имеются воспалительные заболевания хронического характера.
- Беременные, ранее неоднократные прибегавшие к абортам.
- Женщины, которые ранее уже были беременны и рожали детей с внутриутробными инфекциями.
- Пациентки, у которых в прошлом были инциденты с антенатальной гибелью плода или рождением малыша с пороками развития.
- Беременные с несвоевременным излитием околоплодных вод.
К сожалению, далеко не все женщины из этих групп риска могут как-то нивелировать вероятность развития внутриутробных инфекций. Можно посоветовать лишь регулярно посещать врача, следить за собой и малышом, а также сделать его первым приоритетом на ближайшие девять месяцев. Вы должны быть готовы к тому, что, возможно, перед вами встанет выбор: продолжать работать и создавать вероятность заражения ребенка, либо уйти в декрет пораньше и с большей вероятностью родить здорового малыша.

Как лечат внутриутробные инфекции?
Какие бы ни были причины этого недуга, при своевременной диагностике можно побороться за здоровье плода. Обычно лечение заболевания выполняется в следующих направлениях:
- Прием медикаментов. Речь идет об антибиотиках, причем пенициллинового ряда, поскольку они наиболее безопасны в период вынашивания плода. Если же речь идет о лечении уже родившегося ребенка, то ему могут вводить антимикробные препараты и ряд других лекарств в зависимости от выявленных отклонений от нормального состояния.
- Грамотный выбор способа принятия родов. Если внутриутробная инфекция была диагностирована заранее, у врача, ведущего беременность пациентки, будет время и достаточно информации, чтобы выбрать наиболее подходящий способ родоразрешения и подготовить к нему будущую маму.
- Наблюдение и лечение детей. Малышей, появившихся на свет с внутриутробной инфекцией, ведут вплоть до 5-6-летнего возраста, назначая им корректирующее лечение при необходимости. Порой речь идет даже о проведении операций, способных исправить ряд врожденных недостатков.

Берегите себя и своего будущего ребенка. А если вы все же столкнетесь с такой проблемой – не паникуйте и четко соблюдайте рекомендации своего врача. Внутриутробную инфекцию нельзя назвать приговором, и при грамотном подходе к ней вы все равно можете стать мамой здорового и жизнерадостного малыша.
Читайте также:


