Анастомозы диафрагмального нерва. Варицаии диафрагмального нерва
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Операция перерезки диафрагмального нерва была предложена Штюрцем в 1911 году. Мыслилось, что она в некоторой степени заменит пневмоторакс, однако простая перерезка довольно часто не давала эффекта. И только после введения Феликсом в 1922 г. так называемого френикоэкзереза эта операция получила большое распространение.
Путем экспериментальных работ и клинических наблюдений было выяснено, что следствие френикоэкзереза не ограничивается параличом диафрагмы. Установлено, что операция на диафрагмальном нерве оказывает не только коллабирующее, но и нейротрофическсе воздействие на туберкулезный процесс. (Это действие в настоящее время фтизиатры выдвигают на первый план).
После этого операции на диафрагмальном нерве стали производиться не только как вмешательства самостоятельные, но и как операции, сочетающиеся с пневмотораксом и другими коллапсотерапевтическими мероприятиями.
В 30-х годах операцию френикоэкзереза заменили более щадящей операцией — алкоголизацией нерва, при которой можно рассчитывать на восстановление движения диафрагмы спустя шесть-восемь месяцев. Кроме того, эта операция почти не сопровождается послеоперационными осложнениями, чего нельзя сказать о френикоэкзерезе.
Простота операции, ее доступность для широкого круга хирургов и фтизиатров, а также широта показаний привели к чрезвычайному распространению этого оперативного вмешательства. Достаточно сказать, что на Украине в 1952 г. было сделано более 1000 алкоголизации. Хотя сейчас эта цифра уменьшилась в несколько раз, но все еще остается большой.
Однако довольно скоро хирургам, а затем фтизиатрам пришлось бить отбой. Было выяснено, что эффективность операций невелика, а калечащие последствия очень значительны и зачастую делают невозможными производство более сложных радикальных операций.
Эффект алкоголизации диафрагмального нерва по сравнению с действием антибактериальных препаратов или других операций незначительный, а вредные последствия ее в отношении изменений функций легкого полностью компрометируют идею самой операции.
Так, Кей установил, что жизненная емкость и максимальная вентиляция легкого после паралича диафрагмы уменьшаются вдвое.
Исходя из низкой эффективности операции на диафрагмальном нерве и тяжелых функциональных расстройств, связанных с ней, мы считаем, что она не должна применяться в лечении туберкулеза. Нужно всегда помнить, что после френикоалкоголизации никакое хирургическое вмешательство на противоположном легком невозможно. Следовательно, безобидная операция, дающая всего 10—15% выздоровлений (Л. К. Богуш), закрывает пути для применения более радикальных вмешательств, в тех случаях, когда в них возникнет необходимость.
В связи с большим распространением операции на диафрагмальном нерве, имевшем место еще несколько лет назад, о ней написано очень много работ и предложена масса способов и оперативных доступов, которые представляют теперь чисто исторический интерес.
Диафрагмальный нерв берет начало от С-3—С-5, идет в виде одной, а иногда двух веточек, спускаясь в переднее средостение по m. scalenus ant. На шее он располагается под влагалищем этой мышцы. Часто он анастомозируется с симпатическим стволом, иногда располагается близко от плечевого сплетения. Вследствие таких анастомозов или вариантов расположения изредка наблюдаются осложнения, связанные с повреждением других нервов, чаще всего симпатического ствола.
Челюстно-подъязычный нерв как донор для восстановления лицевого нерва. Топографо-анатомическое исследование. Ч. I
Представлена хирургическая доступность челюстно-подъязычного нерва, его качественные характеристики – длина, толщина, особенности отхождения от III ветви троичного нерва, разветвления, хирургическая мобильность, способность достигнуть ствола лицевого нерва. Анатомическое исследование проведено в 20 свежих нефиксированных трупах. Во всех случаях челюстно-подъязычный нерв после перемещения доставал до ствола лицевого нерва, у его выхода из шилососцевидного отверстия, и более дистально от ствола, без натяжения. Впервые в мире под руководством проф. А.И. Неробеева нами было прооперировано 17 пациентов с параличами мимической мускулатуры с использованием челюстно-подъязычного нерва в качестве донора для восстановления двигательной функции лицевого нерва. Во всех случаях получены положительные результаты. Доказано, что челюстно-подъязычный нерв является идеальным донором для восстановления функции лицевого нерва.
Ключевые слова: челюстно-подъязычный нерв, лицевой нерв.
Введение
Анатомические особенности челюстно-подъязычного нерва. Челюстно-подъязычный нерв является веточкой заднего деления III ветви троичного нерва (V3). Он отходит от нижнеальвеолярного нерва у места вхождения последнего в нижнечелюстное отверстие, направляется вперед и вниз. Идет в одноименной борозде на внутренней поверхности нижней челюсти. Затем подходит к челюстно-подъязычной мышце, разветвляется в ней и посылает небольшую ветвь к переднему брюшку двубрюшной мышцы (рис. 1).
Материал и методы
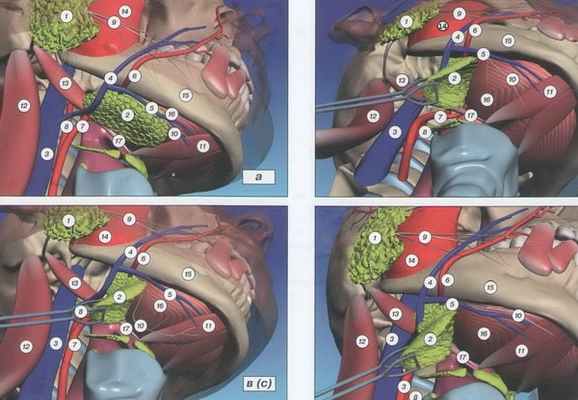
Анатомическое исследование проведено на 20 свежих нефиксированных трупах (8 – мужского пола, 12 – женского). Средний возраст составил 45-75 лет. Исследование проводили с двух сторон в предушно-подчелюстной области, т.е. выполнено 40 исследований. Доступ к челюстно-подъязычному нерву отрабатывали через предушно-подчелюстной и надключичный разрезы. В первом варианте (34 исследования) после классического разреза кожи по Ковтуновичу послойно раздвигали ткани в направлении сверху вниз. Во втором (6 случаев) – после пересечения подкожной мышцы шеи постепенно поднимались вверх до подчелюстного треугольника. Данная методика применялась вначале с целью определения соотношения мышц дна полости рта и челюстно-подъязычного нерва, при этом получается хороший доступ ко всем структурам, что очень важно, учитывая малый диаметр искомого нерва. Однако, установив особенности его расположения, впоследствии мы отказались от этого способа, так как в этом случае сложно подойти к стволу лицевого нерва и изучение продолжали из разреза по Контуновичу. Трупы располагались из положения лежа на спине, каждому индивидуально был произведен с двух сторон разрез кожи в околоушной области полукруглой линией с поворотом кпереди, огибая угол нижней челюсти и продлевая под нижней челюстью до подбородка. Поверхностную фасцию и платизму рассекали и острыми крючками отводили в сторону (рис. 2). Получали доступ к подчелюстной слюнной железе (рис. 3). Железу выделяли и отводили латерально. Выделяли сухожилие двубрюшной мышцы, вдоль нее обеспечивали доступ к переднему брюшку двубрюшной и челюстно-подъязычной мышце. Анатомически челюстно-подъязычный нерв расположен позади железы (рис. 4), внутри тканей, затем проходит от угла нижней челюсти, вдоль заднего полюса железы и вверх вдоль сухожилия двубрюшной мышцы. Далее нерв расщепляется, и одна веточка идет к переднему брюшку двубрюшной мышцы. Доступ к челюстно-подъязычному нерву осуществляется из обнаженной челюстно-подъязычной мышцы. В наших исследованиях у четырех трупов при выделении железы был иссечен челюстно-подъязычный нерв, так как он был неразрывно спаян с капсулой железы. Лишь в двух случаях произведена экстирпация железы справа и слева у трупов, так как патологически измененные железы препятствовали доступу к одноименной мышце. Челюстно-подъязычный нерв у входа в одноименную мышцу выделяли и отсекали (рис. 5). Проводили измерения длины и диаметра при отсечении нерва у нижней границы челюсти. Средняя длина нерва, доступная для выделения, варьирует от 5,5 до 6 см. А средний диаметр составлял от 1 до 1,7 мм (рис. 6). Исследования поводились только на неповрежденных в челюстно-лицевой области и шеи трупах. Во всех случаях после отсечения от мышцы (рис. 7а) челюстно-подъязычный нерв свободно доставал до ствола лицевого нерва, без натяжения (рис.7б). Таким образом, проведенное анатомическое исследование показало, что длина и толщина ветви челюстно-подъязычного нерва соответствуют топографическим условиям формирования анастомоза со стволом лицевого нерва конец-в-конец.
Результаты и обсуждения
Не у всех исследуемых нами трупов удалось обнаружить челюстно-подъязычный нерв. У трех трупов в связи с гипертоническим телосложением и чрезмерно выраженной подкожно-жировой клетчаткой, которая затрудняет доступ к нерву, он не был выделен. Средняя длина челюстно-подъязычного нерва, которая была доступна в области нижней границы нижней челюсти составила 5,5 см (диапазон 5-6 см).Средний диаметр нерва составил 1-1,7мм. Во всех случаях челюстно-подъязычный нерв после перемещения доставал до ствола лицевого нерва, у его выхода из шилососцевидного отверстия и более дистально от стволов, без натяжения.
Известны различные способы принудительной иннервации лицевого нерва. По данным литературы, она выполнялась с использованием подъязычного, добавочного, диафрагмального нервов и нервов шейного сплетения. Однако после забора этих донорских нервов происходят серьезные функциональные нарушения: изменения речи, непроизвольные судороги, связанные с едой (глотания), с движением (поднятием) плеча, смешение диафрагмы, нарушение чувствительности.
В качестве альтернативного источника невротизации нами был изучен челюстно-подъязычный нерв в связи с его близким анатомическим расположением к лицевому нерву. Известно, что челюстно-подъязычный нерв ранее не исследовался как донорский нерв для восстановления лицевого нерва по нескольким причинам. Некоторые исследователи [10] использовали челюстно-подъязычную мышцу и переднее брюшко двубрюшной мышцы для мышечной транспозиции без видимой потери функции или обезображивания.
Челюстно-подъязычный нерв является двигательной ветвью троичного нерва. Он также является легкодоступным и хорошо сопоставимым по диаметру с экстракраниальными ветвями лицевого нерва. Наконец, мышцы лица, иннервируемые лицевым нервом, и мышцы, иннервируемые троичным нервом, объединяет общее эмбриональное происхождение, эти мышцы развиваются з жаберных дуг. Некоторые исследователи [2] сообщали, что частичное восстановление функций мимической мускулатуры при поперечном повреждении лицевого нерва может быть основанием для соединения между троичным и лицевым нервами лица. Кроме того, троичный нерв может быть идеален для реиннервации мимической мускулатуры, потому что лицевое ядро находится во взаимосвязи с мезенцефальным ядром троичного моторного ядра и эти черепные нервы имеют центральные связи. В иностранной литературе сообщали о реиннервации лицевого нерва, был использован m. masseter (жевательный нерв). Анатомически он тонкий и короткий. При его заборе констатировалась полная потеря жевательной мышцы и ухудшалась функция жевания. Ранее нами была выполнена работа по успешной миграции височной мышцы к углу рта. Височная мышца получила двойную иннервацию – из троичного и пересаженного с противоположной стороны лицевого нервов. Используя комбинацию этих нервов, нам удалось добиться вполне удовлетворительных синхронных движений лица.
Установлены различные варианты расположения челюстно-подъязычного нерва.
Челюстно-подъязычный нерв (рис. 8а), выйдя из внутренней поверхности угла нижней челюсти, проходит под внутренней поверхностью железы, вдоль одноименной мышцы, расщепляется и отдает веточку переднему брюшку двубрюшной мышцы.
Челюстно-подъязычный нерв (рис. 8б), выйдя из внутренней поверхности угла нижней челюсти, проходит над верхнем полюсом железы, проходит под v. et. a. submandibularis и подходит к одноименной мышце. В других случаях нерв плотно прилегает к капсуле подчелюстной-слюнной железы и при выделении его может быть ошибочно иссечен у выхода из железы. Челюстно-подъязычный нерв (рис. 8в), выйдя из внутренней поверхности нижней челюсти, проходит позади железы на всем протяжении, доходит до сухожилия дигастрикуса, уходит внутрь на 0,5 см, продвигается вверх вдоль переднего брюшка двубрюшной мышцы и входит в одноименную мышцу.
Челюстно-подъязычный нерв (рис. 8г)проходит между внутренней поверхностью нижней челюсти и a. et. v. submentalis и направляется в одноименную мышцу, затем расщепляется и отдает веточку переднему брюшку двубрюшной мышцы.
Анастомозы диафрагмального нерва. Варицаии диафрагмального нерва
Экстраанатомическое шунтирование грудной аорты у больного с гипоплазией дуги и коарктацией аорты
Коарктация аорты является распространенным врожденным заболеванием, клиническая манифестация которого часто наступает в молодом возрасте. У значительного числа пациентов заболевание остается бессимптомным вплоть до пубертатного периода, когда сужение обнаруживают при обследовании по поводу системной гипертензии. Традиционно различают «взрослый» и «инфантильный» типы коарктации аорты. Первый характеризуется сегментарным сужением аорты дистальнее отхождения левой подключичной артерии, артериальный проток при этом закрыт. Детский («инфантильный») тип отличается открытым артериальным протоком при гипоплазии аналогичного участка аорты. Анатомически коарктация может быть изолированной либо сочетанной с открытым артериальным протоком или другими врожденными пороками сердца. В хирургическом лечении коарктации используются различные методы протезирования и пластики аорты, а также эндоваскулярные технологии, включающие баллонную ангиопластику и стентирование аорты. Из осложнений радикальной коррекции коарктации аорты следует отметить церебральную дисфункцию, особенно при хирургическом вмешательстве по поводу перерыва дуги аорты. Широкая мобилизация аорты повышает риск травмы легочной паренхимы, повреждения возвратного гортанного или диафрагмального нерва, а также риск развития хилогоракса и ишемии спинного мозга. Наиболее драматичным и трудно корригируемым осложнением после хирургического вмешательства на грудной аорте является ишемия спинного мозга с развитием плегии. Степень риска возникновения параплегии коррелирует с длительностью пережатия аорты. Вместе с тем необходимо отметить, что у больных с коарктацией аорты за счет хорошо развитых коллатералей риск развития параплегии минимален. В отдаленном послеоперационном периоде потенциальные осложнения после протезирования грудной аорты включают сужение просвета шунта вследствие неоинтимальной гиперплазии и формирования тромбов, расхождение краев анастомозов с последующим формированием ложных аневризм по мере роста больного, инфекционный процесс. Осложнения чаще встречаются при повторных операциях по поводу рекоарктаций и гипоплазии дуги аорты. Ряд тяжелых осложнений послужил причиной разработки шунтирующих вмешательств. В 1973 г. С. Weldon и соавт. описали методику шунтирования грудной аорты, которая подразумевала формирование анастомозов протеза с дугой аорты или левой подключичной артерией и нисходящей аортой. В дальнейшем другими авторами были предложены другие методы экстраанатомического шунтирования для коррекции сложных или изолированных форм коарктации с применением искусственного кровообращения или без него. Возможные варианты хирургического доступа при экстраанатомическом шунтировании аорты включают право- и левостороннюю торакотомию. Также выполним вариант шунтирования из стернотомического доступа, при этом дистальный анастомоз с нисходящей аортой формируют в условиях искусственного кровообращения. Левосторонняя торакотомия сопровождается определенными трудностями при экспозиции восходящего отдела аорты. В. Аракелян и соавт. из НЦ ССХ им. А.Н. Бакулева, обладающего наибольшим опытом в России в решении этой проблемы, обобщили опыт асцендодесцендного шунтирования через правостороннюю торакотомию без искусственного кровообращения у больных с коарктацией и рекоарктацией аорты. Авторы отмечают низкую частоту осложнений. Преимущество операции состоит в использовании одного доступа вне зоны предшествовавшего хирургического вмешательства. Приводим наблюдение.
Хирургия желудка и двенадцатиперстной кишки
Запишитесь на оперативную хирургию желудка и двенадцатиперстной кишки
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Современная фармацевтическая индустрия шагнула далеко вперед, и теперь многие заболевания, в том числе связанные с проблемами ЖКТ, лечатся лекарствами. Но они эффективны не для всех и не всегда. Оперативная хирургия желудка проводится при обширном кровотечении, показана при прободении язвы. В плановом порядке операции выполняются при злокачественных заболеваниях желудка. В клинике на Яузе проводят оперативное лечение заболеваний желудка любой сложности.
Показания к хирургическому вмешательству
Необходимость в операции при язве желудка возникает вследствие неэффективности медикаментозной терапии. В этом случае остается единственный вариант — хирургия. Вмешательства могут быть как плановыми, так и экстренными. Основными показаниями к операции являются:
- осложненная язва (кровотечение и сужение привратника);
- образование сквозного отверстия в стенке желудка, попадание его содержимого в брюшную полость;
- подозрение на злокачественный характер язвы;
- изъязвления более 3 см в диаметре, не поддающиеся консервативной терапии;
- рецидивы после ушивания прободной язвы.
Противопоказания
Среди противопоказаний есть как относительные, так и абсолютные. Если в первом случае плановые хирургические вмешательства возможны при определенных обстоятельствах, то во втором невозможны в принципе.
К абсолютным противопоказаниям относятся:
- нарушение свертываемости крови;
- многочисленные перенесенные операции на органах брюшной полости в анамнезе;
- гнойный перитонит;
- дыхательная недостаточность на фоне заболеваний легких;
- геморрагический шок;
- выраженная сердечная недостаточность.
При относительных противопоказаниях каждый случай рассматривается индивидуально. Иногда вмешательство переносят на определенное время, когда требуются дополнительные исследования или процедуры, чтобы убедиться в его успешности.
Относительными противопоказаниями являются:
- воспаление брюшины, ограниченное определенным участком;
- последние стадии ожирения;
- диафрагмальная грыжа;
- запущенный рак органов ЖКТ.
Цены на оперативную хирургию желудка и двенадцатиперстной кишки
- Оперативные вмешательства
- Иссечение язвы желудка или двенадцатиперстной кишки 60 000 руб.
- Реконструктивно-восстановительные операции при «болезнях оперированного желудка» (демпинг-синдром, рефлюкс-гастрит, синдром приводящей петли, пептическая язва анастомоза), 1 категория сложности 300 000 руб.
- Ушивание язвы желудка или двенадцатиперстной кишки с использованием видеоэндоскопических технологий 72 000 руб.
- Экстирпация культи желудка 84 000 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:
ОБРАТНЫЙ ЗВОНОК
Подготовка к операции
Помимо стандартного прохождения ФГДС, рентгена и выявления Helicobacter pylori методом ПЦР, пациент должен пройти дополнительные исследования:
- коагулограмма;
- флюорография;
- ЭКГ;
- УЗИ или КТ брюшной полости (для уточнения состояния других органов);
- общий анализ мочи;
- анализ крови (общий, на ВИЧ, сифилис, гепатиты В и С).
После всех обследований следует посетить терапевта, который даст разрешение на операцию при отсутствии противопоказаний. Затем пациент консультируется с хирургом и анестезиологом.
Хирургия: операции при язвенной болезни желудка и двенадцатиперстной кишки
Многие пациенты пугаются, когда узнают, что им требуется операция. Но не все так страшно, как может показаться на первый взгляд. Оперативные вмешательства данных заболеваний проводятся следующими методами:
- Ваготомия. Проводится пересечение ветвей блуждающего нерва. Применяется для уменьшения выработки соляной кислоты, что способствует самостоятельному заживлению язв и поврежденных тканей.
- Пилоропластика. Направлена на расширение патологически суженного просвета между двенадцатиперстной кишкой и желудком. Используется для восстановления нормального прохождения частично переваренной пищи из желудка в тонкий кишечник.
- Удаление части органа по Бильрот I и II. В общей хирургии резекция желудка проводится при помощи этих двух методик. Их отличие друг от друга заключено в способе зашивания культи органа, работе всего ЖКТ после операций. В ходе вмешательства удаляется часть слизистой оболочки, которая интенсивно вырабатывает ферменты и соляную кислоту.
При перфоративной язве желудка общей хирургией показаны экстренные оперативные вмешательства. Метод выбирается исходя из состояния пациента. Варианты операций:
- Удаление части желудка. Данный вид вмешательства наиболее целесообразен. Невозможен, если человек находится в крайне тяжелом состоянии или имеется значительное загрязнение брюшной полости после попадания в нее содержимого желудка.
- Метод Оппеля-Поликарпова. В результате операции перфорационное отверстие закрывается лоскутом из сальника на ножке.
Питание после оперативного вмешательства
В первые 1-2 дня прием пищи и жидкости запрещен. Начиная со следующих суток разрешается выпить стакан воды, далее 300 мл жидкой пищи. Это могут быть бульоны, кисель, морсы. Постепенно рацион расширяется, в него вводится пища в виде водянистых каш, супов, протертых овощей. Затем добавляют густые отварные блюда без специй и соли.
Запрещены консервы, блюда горячего и холодного копчения, грубая пища, газированные и алкогольные напитки. Объем порции на один прием не должен превышать 200 мл.
В клинике на Яузе вы получите профессиональную помощь при проблемах с желудком, требующих оперативного вмешательства. Также гарантированы консультации по ограничениям в послеоперационный период и методам реабилитации.
Записаться на прием специалиста можно, заполнив анкету на сайте или созвонившись с администратором. Врач будет ожидать вас в указанное время.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
2.Шейное сплетение, его топография, ветви, области иннервации.
Шейное сплетение, plexus cervicalis, образовано передними ветвями 4 верхних шейных спинномозговых нервов. Сплетение располагается на уровне четырех верхних шейных позвонков на переднелатеральной поверхности глубоких мышц шеи (мышца, поднимающая лопатку, медиальная лестничная мышца, ременная мышца шеи), будучи прикрыто спереди и сбоку грудино-ключично-сосцевидной мышцей.
Шейное сплетение имеет соединения с добавочным и подъязычным нервами. Среди ветвей шейного сплетения различают мышечные, кожные и смешанные нервы (ветви).
Двигательные (мышечные) нервы (ветви) идут к рядом расположенным мышцам: длинным мышцам шеи и головы, передней, средней и задней лестничным мышцам, передней и латеральной прямым мышцам головы, передним межпоперечным мышцам и мышце, поднимающей лопатку. К двигательным ветвям шейного сплетения относится также шейная петля, аnsa cervicalis. В ее образовании участвует нисходящая ветвь подъязычного нерва — верхний корешок, radix superior, содержащий волокна из шейного сплетения, и ветви, отходящие от шейного сплетения, — нижний корешок, radix inferior. Шейная петля располагается несколько выше верхнего края промежуточного сухожилия лопаточно-подъязычной мышцы, обычно на передней поверхности общей сонной артерии. Волокна, отходящие от шейной петли, иннервируют мышцы, расположенные ниже подъязычной кости (подподъязычные мышцы: грудино-подъязычная, грудино-щитовидная, лопаточно-подъязычная, щитоподъязычная).
От шейного сплетения отходят мышечные ветви, иннервирующие также трапециевидную и грудино-ключично-сосцевидную мышцы.
Чувствительные (кожные) нервы шейного сплетения появляются в подкожной жировой клетчатке под подкожной мышцей шеи. Шейное сплетение дает следующие кожные ветви:
1. Большой ушной нерв, п. auricularis magnus. По наружной поверхности грудино-ключично-сосцевидной мышцы он направляется косо и вперед к коже ушной раковины, наружного слухового прохода и области позадичелюстной ямки.
2. Малый затылочный нерв, п. occipitalis minor, иннервирует кожу нижнелатеральной части затылочной области и задней поверхности ушной раковины.
3. Поперечный нерв шеи, п. transversus colli,. Он иннервирует кожу передней и латеральной областей шеи.
4. Надключичные нервы, пп. supraclaviculares иннервируют кожу в надключичной и подключичной областях.
Диафрагмальный нерв, п. phrenicus, является смешанной ветвью шейного сплетения. Он формируется из передних ветвей III—IV шейных спинномозговых нервов, спускается вниз по передней поверхности передней лестничной мышцы и проникает в грудную полость. Вначале оба нерва идут в верхнем средостении, затем переходят в среднее средостение, располагаясь на боковой поверхности перикарда, кпереди от корня соответствующего легкого. Здесь диафрагмальный нерв лежит между перикардом и медиастинальной плеврой и заканчивается в толще диафрагмы.
Двигательные волокна диафрагмального нерва иннервируют диафрагму, чувствительные — перикардиальная ветвь, г. pericardiacus, — плевру и перикард. Чувствительные диафрагмально-брюишнные ветви, rr. phrenicoabdominates, проходят в брюшную полость и иннервируют брюшину, покрывающую диафрагму. Ветви правого диафрагмального нерва проходят, не прерываясь, через чревное сплетение к печени.
Читайте также:
