Артериальная ангиома. Внутримышечная гемангиома. Гломангиома.
Добавил пользователь Alex Обновлено: 29.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гемангиома: причины появления, симптомы, диагностика и способы лечения.
Определение
Гемангиомой называют гиперплазию сосудов (разрастание клеток сосудистой стенки) – заболевание, которое классифицируется как доброкачественная опухоль (доброкачественное новообразование) и может быть как врожденным, так и появиться в течение нескольких месяцев после рождения ребенка.
Гемангиома кожи у взрослых встречается, но не часто, так как большинство опухолей самостоятельно рассасываются еще в детском возрасте. Если похожее новообразование появилось на коже взрослого человека, где до этого не было никаких поверхностных дефектов, то такая опухоль требует тщательной диагностики.
Если в детстве гемангиома выражена слабо (в виде ссадины или небольшого пятнышка), то во взрослом возрасте под действие определенных факторов она может расти и увеличиваться.
Гемангиомы формируются, как правило, на коже головы, лица, шеи и реже – на туловище и конечностях. Излюбленными локациями на внутренних органах являются печень, кости, легкие.
Гемангиомы кожи чаще представляют собой одиночные новообразования, но бывают исключения. Замечено: если гемангиом на видимых участках тела больше пяти, высока вероятность того, что есть и гемангиома внутренних органов.
Причины появления гемангиом
Причины появления гемангиом до конца не изучены. Согласно одной из теорий, разросшиеся клетки эндотелия могут быть остаточными эмбриональными клетками. Другое предположение заключается в том, что гемангиома начинает расти внутриутробно в условиях хронического недостатка кислорода. Возможно, формирование опухоли могут провоцировать острые инфекции, в том числе респираторно-вирусные, если таковые были у матери в первом триместре беременности. Это лишь теория, потому как гемангиомы возникают и у детей, родившихся от матерей с нормально протекавшей беременностью.
Угрозы выкидыша, предлежание плаценты (очень низкое расположение плаценты в матке, затрудняющее естественные роды), отслойка и воспаление плаценты, обвитие пуповины, преэклампсия (комплекс симптомов, включающий отеки, повышение артериального давления и выявление белка в анализе мочи), возраст матери (старше 38 лет) также являются факторами риска.
Классификация заболевания
Гемангиомы детского возраста подразделяют на врожденные и инфантильные (младенческие).
Нередко крупные гемангиомы можно увидеть во время ультразвукового скрининга. Новорожденный появляется с гемангиомой, которая впоследствии может самостоятельно в течение полутора лет уменьшиться в размере и исчезнуть (быстро инволюционирующая), уменьшиться, но не полностью исчезнуть (частично инволюционирующая) или не измениться совсем (не инволюционирующая). Если врожденная гемангиома растет, то только пропорционально росту ребенка. С равной частотой она встречается как у мальчиков, так и у девочек.
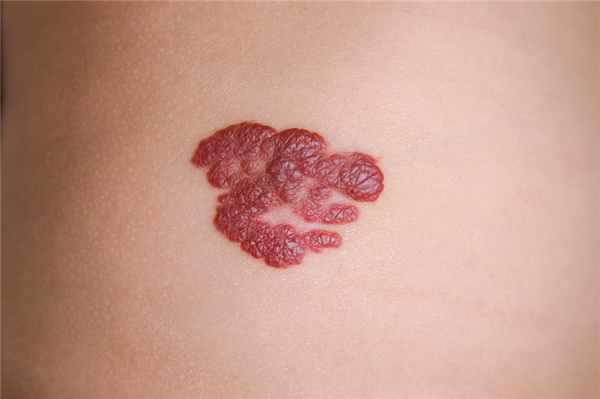
Инфантильная гемангиома
Предшествует такой гемангиоме участок измененной кожи или красное пятно. Рост гемангиомы может продолжаться до шести месяцев жизни ребенка. Затем наступает период остановки роста, он длится в среднем два месяца, а потом происходит фаза медленного уменьшения новообразования, которая может продолжаться до десяти лет.
Младенческая гемангиома встречается у девочек в пять раз чаще, чем у мальчиков.
Инфантильные гемангиомы могут располагаться на коже (простые капиллярные гемангиомы), под кожей (венозные и кавернозные гемангиомы) и быть комбинированными.
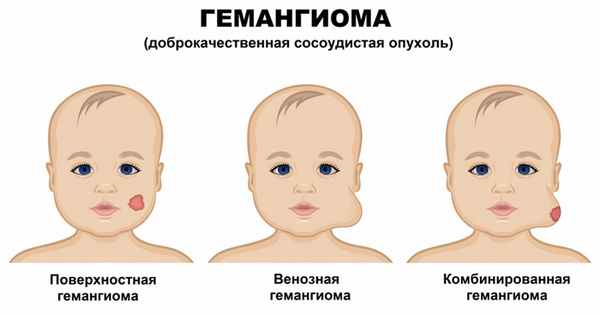
В зависимости от гистологического строения и от калибра сосудов гемангиомы подразделяют:
- на капиллярные,
- венозные,
- кавернозные,
- комбинированные.
Располагается на поверхности кожи и представляет собой густую сеть тесно переплетенных капилляров, выстланных клетками эндотелия. Эта форма встречается в 90-96% случаев, характерна интенсивным разрастанием новых сосудов и считается начальной стадией развития образования.
Образования представлены венами мелкого и среднего калибра. Таким гемангиомам свойственно разрастание вглубь кожи и над ее поверхностью.
Кавернозные, или пещеристые гемангиомы.
Кавернозное образование считается следующим этапом развития венозной формы гемангиомы. Оно состоит из полостей, ограниченных эндотелиальным слоем сосудов и разделенных перегородками. Такая гемангиома формируется в результате переполнения кровью неполноценных капилляров и разрыва их стенок с образованием полостей (каверн) и кровоизлияний (гематом). Кровь, находящаяся в этих полостях, из-за повышения коагуляционных свойств образует мелкие сгустки.
К этому виду гемангиом относят образования, имеющие признаки нескольких форм различной степени выраженности.
- Капиллярная, или поверхностная гемангиома кожи (винное пятно) склонна к разрастанию в окружающие ткани и представляет собой объемное эластичное образование от бледно-розового до насыщенного красного или бордового цвета, с неровными очертаниями, несколько возвышающееся над поверхностью кожи. При надавливании гемангиома бледнеет, но потом быстро принимает исходный вид. При локализации на затылке имеет название «укус аиста», при локализации на лбу - «поцелуй ангела».
Края гемангиомы говорят о стадии ее развития: ровный очерченный край наблюдается в фазе остановки роста и фазе уменьшения опухоли. Во время активного роста края размыты.
Небольшие гемангиомы внутренних органов зачастую никак себя не проявляют и случайно выявляются при проведении исследований, связанных с другими заболеваниями.
Для того чтобы гемангиома печени давала болевые ощущения, она должна достигать внушительных размеров – 5–10 см. Гемангиома позвоночника не вызывает никаких симптомов, если она находится внутри позвонка. Как только она затрагивает надкостницу (оболочку, покрывающую кость) или связки, появляется постоянная боль. Опухоль, сдавливающая корешки спинномозговых нервов, может привести к различным нарушениям чувствительности в конечностях.
Некоторые гемангиомы сразу вызывают симптомы, это объясняется особенностью расположения. Разрастаясь, они быстро нарушают функцию органа. К таким относят гемангиомы гортани, трахеи, опухоли глаз.
Диагностика гемангиомы
Диагностика гемангиомы начинается с опроса пациента и/или его представителей о течении заболевания, первых проявлениях, динамике событий. Затем проводят детальный осмотр сосудистого образования. В зависимости от симптомов и расположения гемангиомы может потребоваться углубленный осмотр узким специалистом (офтальмологом, оториноларингологом и т.д.).
Для уточнения размеров, глубины залегания, строения новообразования показано ультразвуковое исследование с изучением кровотока. Однако при некоторых гемангиомах оно может быть неинформативным.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Гемангиомы и сосудистые мальформации. Современные теории и лечебная тактика Текст научной статьи по специальности «Клиническая медицина»
Обсуждаются основные вопросы клиники и патогенеза гемангиом и сосудистых мальформаций новорожденных. Патология представлена в соответствии с современной международной классификацией сосудистых аномалий. Рассматриваются современные подходы к лечению указанной патологии.
Похожие темы научных работ по клинической медицине , автор научной работы — Гончарова Я.А.
К вопросам клиники, диагностики и лечения сосудистых опухолей челюстно-лицевой области, шеи и свода черепа
Классификационные стратегические подходы в лечении врожденных сосудистых мальформаций: взгляд сосудистого хирурга
Hemangiomas and Vascular Malformations. Current Theories and Therapeutic Management
The basic problems of the clinical picture and the pathogenesis of hemangiomas and vascular malformations of newborns were discussed. Pathology is presented in accordance with current international classification of vascular anomalies. Current approaches to the treatment of this pathology are considered.
Текст научной работы на тему «Гемангиомы и сосудистые мальформации. Современные теории и лечебная тактика»
Питания дитячоТ xipyprii, ¡нтенсивноТ терапп i реатмацп у практиц пед1атра /
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
УДК 616.14/16-006.311.03.-08.031.81 ГОНЧАРОВА Я.А.
Донецкий национальный медицинский университет им. М. Горького
ГЕМАНГИОМЫ И СОСУДИСТЫЕ МАЛЬФОРМАЦИИ. СОВРЕМЕННЫЕ ТЕОРИИ И ЛЕЧЕБНАЯ ТАКТИКА
Резюме. Обсуждаются основные вопросы клиники и патогенеза гемангиом и сосудистых мальформаций новорожденных. Патология представлена в соответствии с современной международной классификацией сосудистых аномалий. Рассматриваются современные подходы к лечению указанной патологии. Ключевые слова: гемангиома, сосудистые мальформации, лечение.
Сосудистые аномалии представляют собой гетерогенную группу врожденной патологии сосудов. Они подразделяются на сосудистые опухоли и мальформации, отличающиеся специфическим строением, патофизиологией, особенностями клинического течения и подходами к лечению. Ге-мангиома является наиболее часто встречающейся сосудистой опухолью. Лимфатические, капиллярные, венозные и артериовенозные мальформации составляют большую часть пороков развития сосудов.
В настоящее время для систематизации сосудистых аномалий используют классификацию Международного общества изучения сосудистых аномалий ISSVA (International Society for the Study Of Vascular Anomalies), принятую в 1996 году [1]. Данная классификация основана на исследованиях гемодинамики, проведенных Mulliken и Glowacki (1982) [2].
Принципиальным вопросом в этой классификации является разделение сосудистых аномалий на сосудистые опухоли и мальформации. Геман-гиома представляет собой эндотелиальную гиперплазию и является доброкачественной опухолью. Мальформация — это дефект строения сосудов, который возникает в процессе эмбрио- и васкуло-генеза.
— другие, редкие гемангиоэндотелиомы;
— приобретенные сосудистые опухоли (пиоген-ная гранулема, гемангиома в виде мишени, микро-венулярная гемангиома и т.д.).
1. Мальформации с медленным кровотоком.
— семейная кожная и слизистых оболочек;
2. Мальформации с быстрым кровотоком:
3. Комбинированные сложные сосудистые маль-формации.
Учитывая, что в последние годы появились новые методы лечения и коррекции данной сосудистой патологии, ведение таких пациентов требует привлечения специалистов различного профиля, а именно педиатров, отоларингологов, дерматологов, гематологов, хирургов, ортопедов и даже психологов.
© Гончарова Я.А., 2013 © «Здоровье ребенка», 2013 © Заславский А.Ю., 2013
Питания дитячоУ xipyprii, ¡нтенсивноУ терапм i реашмацм у практиц пед1атра /
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
Патогенез и клиника
Инфантильная гемангиома является наиболее часто встречающейся опухолью у детей и наблюдается примерно у 10 % населения. Недавними исследованиями показано, что они чаще встречаются у девочек с низким весом, родившихся до 37 недель беременности, преимущественно в результате экстракорпорального оплодотворения [3]. Реже встречаются врожденные гемангиомы, присутствующие при рождении, с пока неясным механизмом образования. Врожденная гемангиома может иметь быструю инволюцию в сравнительно короткий промежуток времени (быстро инволюирующая врожденная гемангиома, или RICH), или же она может вообще не инволюировать (неинволюирую-щая врожденная гемангиома, или NICH).
Патогенез инфантильной гемангиомы до сих пор остается неясным. В настоящее время доминируют две теории. Первая теория указывает на то, что источником растущих эндотелиальных клеток ге-мангиомы является ткань плаценты, проникающая в фетальные мягкие ткани в процессе беременности или рождения [4]. Вторая теория предполагает, что гемангиома развивается из стволовых клеток, что основывается на обнаружении циркулирующих прогениторных и стволовых клеток у пациентов с гемангиомами [5].
Инфантильная гемангиома появляется в первые дни после рождения и обычно представлена четко ограниченным плоским эритематозным или ярко-красного цвета пятном. На этой стадии гемангиому можно спутать с другими сосудистыми образованиями, однако быстрый вертикальный рост геман-гиомы позволяет поставить правильный диагноз. Характерной клинической картиной является одиночный узел в виде клубники либо сливные папулы ярко-красного цвета (рис. 1). Сочный цвет геманги-омы свидетельствует о внутридермальной локализации образования. При подкожной локализации рельеф и границы образования теряют четкость. Подкожная гемангиома имеет синюшный оттенок (рис. 2). Гемангиомы чаще бывают единичными; наличие у новорожденного 5 и более гемангиом
Рисунок 1. Типичная инфантильная гемангиома
требует дополнительного обследования, так как множественные гемангиомы на коже могут быть стигмой гемангиомы печени или других внутренних органов [6].
Локализация на голове и шее в большинстве случаев соответствует иннервации тройничного нерва, а локализация в проекции нижней ветви в 60 % случаев сочетается с заглоточной геманги-омой. Пациентов с сегментным расположением гемангиомы следует обследовать для исключения синдрома PHACES (мальформация головного мозга, гемангиома на лице, артериальные сердечно-сосудистые аномалии, патология глаз, дефект грудины) [7].
В большинстве случаев диагноз гемангиомы ставится клинически, однако в некоторых случаях его следует подкреплять дополнительными инструментальными методами исследования (рентген, доп-плерография, МРТ).
Лечебная тактика. В настоящее время инфантильные гемангиомы принято разделять на непроблемные, которые имеют небольшие размеры и неопасную локализацию, и сложные (проблемные). В отношении непроблемных гемангиом оправдана выжидательная тактика до наступления спонтанного регресса образования. Сложные гемангио-мы характеризуются быстрым ростом, большим объемом, специфической локализацией (лицо, конечности, вблизи естественных отверстий). К сложным гемангиомам также относят геманги-омы с осложненным течением (с изъязвлением, признаками острого воспаления, нагноившиеся гемангиомы). Ведение сложных гемангиом активное. Используют различные виды деструкции и медикаментозное лечение. Наиболее перспективным является сочетание медикаментозного и деструктивного лечения. Из системного медикаментозного лечения применяют внутривенное или
Рисунок 2. Инфантильная гемангиома с подкожной локализацией
Питания дитячоУ xipyprii, ¡нтенсивноУ терапм i реаымацм у практиц пед1атра /
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
пероральное введение кортикостероидных гормонов из расчета 3—4 мг/кг/день. Однако в настоящее время системным лечением 1-й линии является пропранолол. В 2008 году было обнаружено, что применение неселективных р-адреноблокаторов у новорожденных с сердечно-сосудистыми заболеваниями и сопутствующей инфантильной гемангио-мой тормозит пролиферацию гемангиомы. Данное наблюдение было подтверждено множественными исследованиями, которые демонстрировали выраженное уменьшение размеров опухоли в течение 1—2 недель после начала лечения пропранололом [8]. Рекомендуемая доза пропранолола, согласно европейскому патенту и патенту США, — 2— 3 мг/кг/день. Доза разделяется на 2—3 введения в течения дня.
Пропранолол рекомендован для лечения проблемных гемангиом, для которых хирургическое вмешательство или выжидательная тактика неприемлемы. Наиболее эффективно лечение заглоточной, периорбитальной и других объемных геманги-ом. Механизм действия пропранолола остается до конца не выясненным. Предполагается, что он влияет на фактор роста сосудов и гемодинамические цитокины [9].
Однако, несмотря на эффективность применения неселективных р-адреноблокаторов, в 50 % случаев требуется применение комбинированного лечения с различными видами деструкции.
К основным применяемым видам деструкции относят хирургическое иссечение, криодеструк-цию, диатермокоагуляцию (в т.ч. радиоволновую коагуляцию), а также чрескожную лазерную коагуляцию.
Принцип чрескожной лазерной коагуляции — селективный фототермолиз, описанный Андерсоном и Перришем в 1981 году [10]. По такому принципу работают импульсные лазеры на красителе, генерирующие длину волны 585 и 595 нм, а также фотосистемы. При обработке гемангиомы с помощью коротких импульсов происходит быстрое нагревание сосудов до 100 °С и, как следствие, разрушение («взрыв») сосуда, что впоследствии проявляется пурпурой и экхимозами.
Другой вид лазерного воздействия — селективная коагуляция, которая достигается применением длинноимпульсного неодимового лазера с длиной волны 1064 нм. В данном случае сосуды подвергаются медленному прогреванию до температуры 75 °С, что приводит к свертыванию крови и термической денатурации эндотелия. Под действием высокой температуры происходит сокращение сосуда и интраваскулярный тромбоз [11].
Сосудистые мальформации сравнительно редки и представляют собой нарушение строения сосудистой сетки. Чаще всего встречаются лимфатические мальформации, капиллярно-венулярные, венозные и артериовенозные. В отличие от гемангиом сосудистые мальформации никогда не регрессируют.
Лечебная тактика. Производят хирургическое иссечение крупных узлов, в случаях сложностей для хирургического доступа используют склероте-
Рисунок 3. Лимфатическая мальформация:
микрокистозный вариант Рисунок 4. «Винное пятно»
Питания дитячоУ xipyprii, ¡нтенсивно'1 терапм i реашмацм у практиц пед1атра /
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
рапию. В случаях микрокистозных мальформаций могут применяться другие методы деструкции, в частности, абляция углекислотным лазером.
Капиллярные мальформации — спорадически встречающаяся патология сосудов (0,3 % новорожденных), состоящая из расширенных капилляропо-добных каналов. Может появляться на любой части тела, однако преимущественно наблюдается в районе головы и шеи. Могут располагаться медиально и латерально. Медиальные капиллярные мальформа-ции с возрастом обычно светлеют и исчезают, латеральные капиллярные мальформации, или «винные пятна», имеют более затяжное течение. Капиллярные мальформации присутствуют при рождении в виде плоских пятен красного цвета с неровными краями. «Винные пятна» располагаются в проекции иннервации тройничного нерва. Со временем образование может прогрессировать с формированием сосудистых эктазий и за счет вовлечения в процесс глубже залегающих сосудов, что приводит к потемнению пятна и образованию сосудистых узелков (рис. 4).
Капиллярные мальформации могут существовать как в виде изолированной патологии, так и в рамках синдрома. Наиболее часто встречающиеся из них:
— синдром Стурджа — Вебера (Sturge — Weber), характеризующийся сочетанием капиллярной мальформации в области глазной ветви тройничного нерва, лептоменингеальным ангиоматозом и хороидной ангиомой. Симптомы могут быть представлены замедленным развитием, глаукомой;
— синдром Клиппеля — Треноне (Klippel — Trenaunay), характеризующийся множественными лимфатическими, венозными и капиллярными аномалиями.
Диагноз капиллярной мальформации устанавливается клинически, в случае наличия синдромов необходимы дополнительные инструментальные методы исследования и консультации узких специалистов.
Лечебная тактика. Наиболее эффективным является использование лазерных систем, работающих по принципу селективного фототермолиза (длина волны — 585, 595 нм). Обработка лазером многократная, с интервалом между процедурами 3 недели — 1 месяц. В течение нескольких лет после лечения может наблюдаться частичная реваскуля-ризация мальформации, поэтому периодически необходимо проводить поддерживающую обработку.
Венозные мальформации являются мальформаци-ями с медленным кровотоком и встречаются с частотой 1 случай на 10 000 новорожденных. Наличие патологических анастомозов между венами приводит к расширению вен, образованию тромбов, дальнейшему росту образования. Венозные мальформации наблюдаются спорадически, однако есть данные, указывающие на роль генетического фактора в их развитии. В очагах мальформаций также были обнаружены рецепторы к прогестерону, чем можно
объяснить тенденцию к ускорению роста венозных мальформаций в период гормональных изменений. Клинически венозные мальформации представлены объемными спадающимися массами с преимущественной локализацией в области головы и шеи, что может нарушать прохождение воздуха через дыхательные пути вплоть до апноэ в процессе сна.
Лечебная тактика. Наилучшие результаты дает комбинированное лечение с использованием хирургического иссечения, склеротерапии, внутрипо-лостной лазерной коагуляции неодимовым лазером. В последние годы используют системную терапию неселективными ß-адреноблокаторами.
Артериовенозные мальформации — врожденная патология сосудов с быстрым кровотоком. В отличие от других мальформаций артериовенозная при рождении может представлять трудности для диагностики вследствие отсутствия характерной клинической картины на начальных этапах. Пубертат и травма могут стать триггерными факторами для роста гемангиомы. Диагноз в большинстве случаев устанавливается клинически. На коже проявляется ярко-розовыми возвышающимися образованиями с четкими границами, для которых характерна повышенная локальная температура и пульсация. Характерная локализация — центральная часть лица, полость рта, конечности. Рост мальформации сопровождается местной инфильтрацией мягких тканей с последующим их разрушением.
Лечебная тактика. Данная патология является наиболее сложной для лечения. Традиционным лечением является внутрисосудистая эмболизация, позволяющая временно контролировать рост маль-формации, с последующим хирургическими иссечением. После лечения в 93 % случаев возможна реваскуляризация.
Ввиду сложности врожденной сосудистой патологии, которая может вызывать проблемы не только эстетического, но и функционального характера, в отдельных случаях ставя под угрозу жизнь ребенка, лечебная тактика в отношении таких больных должна включать вовлечение узких специалистов различного профиля, что позволяет использовать весь арсенал имеющихся на сегодняшний день хирургических и терапевтических средств.
1. Enjolras O., Riche M.C. Atlas des Hemangiomes et Malformations Vasculaires Superficielles. — Paris: Medsi-McGraw-Hill, 1990.
2. Milliken J.B., Glowacki J. Hemangiomas and vascular malformations in infants and children: a classification based on endothelial characteristics // Plastic and Reconstructive Surgery. — 1982. — Vol. З, M 69. — P. 412-422.
3. Dickinson P., Christou E., Wargon O. A prospective stady of Infantile Hemangiomas with focus on incidence and risk factors // Pediatr. Dermatol. — 2011. — M1З. — P. 470-478.
4. North P.E., Waner M., Brodsky M.C. Are infantile hemangiomas of placental origin? // Ophthalmology. — 2002. — Vol. 4, № 109. — P. 6ЗЗ-6З4.
Питaння дитячо!' xipypriï, iнтeнcивнoï тepaпiï i peamMa^ï y пpaктицi пeдiaтpa I
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
5. Yu Y, FlintA.F, Mulliken J.B., Wu J.K., BischoffJ. Endothelial progenitor cells in infantile hemangioma // Blood. — 2004. — Vol. 4, № 103. — P. 1373-1375.
7. Metry D., Heyer G., Hess C. et al. Consensus statement on diagnostic criteria for PHACE syndrome // Pediatrics. — 2009. — Vol. 5, № 124. — P.1447-1456.
8. Leaute-Labreze C, de la Roque E.D., Hubiche T., Boralevi F., Thambo J.B., Taieb A. Propranolol for severe hemangiomas of infancy // The New England Journal of Medicine. — 2008. — Vol. 24, № 358. — P. 2649-2651.
9. Richter G.T., Friedman A.B. Hemangiomas and Vascular Malformations: Current Theory and Management// Int. J. Pediatr. — 2012. — № 7. — P. 645-658.
10. Баранник М.И., Белянина Е.О. Проблемы и ошибки чрес-кожной лазерной коагуляции сосудов кожи в практике врача-дерматокосметолога // Пластическая хирургия и косметология. — 2011. — № 2. — С. 335-347.
11. Гончарова Я.А. Гемангиомы раннего детского возраста. Тактика ведения // Пластическая хирургия и косметология. — 2012. — № 1. — С. 140-145.
Донецький нацюнальний медичний у^верситет ím. M. Горького
ГEMAHГiOMИ ТA CУДИHHi MAЛЬФOPMAЦiÏ. CÓ4ACHÍ ТEOPiÏ ТA ЛiKУBAЛЬHA ТAKТИKA
Резюме. Обговорюються основш питання клшки та патогенезу геманпом i судинних мальформацш немовлят. Патолопю надано вщповщно до сучасноï мiжнародноï класифшацП судинних аномалш. Розглянуто сучасш тдходи до лшування вказаноï патологи.
Kлючовi слова: геманпома, судинш мальформацП, лшування.
Donetsk National Medical University named after M. Gorky, Donetsk, Ukraine
HEMANGIOMAS AND VASCULAR MALFORMATIONS. CURRENT THEORIES AND THERAPEUTIC MANAGEMENT
Summary. The basic problems of the clinical picture and the pathogenesis ofhemangiomas and vascular malformations of newborns were discussed. Pathology is presented in accordance with current international classification of vascular anomalies. Current approaches to the treatment of this pathology are considered. Key words: hemangioma, vascular malformations, treatment.
Артериальная ангиома. Внутримышечная гемангиома. Гломангиома.
Редкое заболевание, локализуется чаще в коже. Встречается у людей с нарушенным липидным обменом, обычно множественное. Локализуется также в сухожилиях. Представлено мелкими узелками, частью типа ксантелазм.
Юношеская ксантогранулема
Небольшой узелок в толще дермы или подкожной клетчатке. Исчезает спонтанно.
Фиброзная гистиоцитома
Чаще встречается в среднем возрасте, локализуется преимущественно на нижних конечностях. Обычно имеет форму плотного узла до 10см, растет медленно. После хирургического удаления рецидивы редки.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЖИРОВОЙ ТКАНИ
Липома
Одна из самых частых доброкачественных опухолей (30—40%). Может возникнуть всюду, где есть жировая ткань. При локализации в дерме обычно инкапсулированная, в других участках тела слабо отграничена. Озлокачествляться могут опухоли, локализованные в забрюшинном пространстве, другие локализации практически не озлокачествляются. Липомы нередко бывают множественными, иногда развиваются симметрично. Рост их не связан с общим состоянием организма. Опухоль имеет форму узла дольчатого строения. При длительном существовании в липоме могут развиваться дистрофические изменения, обызвествление, оссификация.
Существуют многочисленные варианты зрелых жировых опухолей, которые отличаются от классической липомы как клиническими проявлениями, так и некоторыми морфологическими особенностями.
Миелолипома
Редкая опухоль, чаще встречается в забрюшинном пространстве, клетчатке малого таза, надпочечниках. Не озлокачествляется.
Подкожная ангиолипома
Многочисленные болезненные узлы. Встречается чаще в молодом возрасте у мужчин на передней стенке живота, на предплечье.
Веретеноклеточная липома
Наблюдается чаще у взрослых мужчин (90%). Узел округлой формы, плотный, медленно растущий, чаще локализован в области плечевого сустава, спины. Рецидивы и метастазы после иссечения не описаны, несмотря на тот факт, что опухоль может инфильтрировать окружающие ткани.
В хондро- и остеолипомах выявляют метапластические участки костной и хрящевой ткани.
Доброкачественный липобластоматоз
Подразделяется на узловатую (добр. липобластома) и диффузную (добр. липобластоматоз) формы. Болеют чаще мальчики до 7 лет (88%). Опухоль локализуется на нижней конечности, в области ягодиц и на верхней конечности — надплечье и кисть. Описаны также поражение шеи, средостения, туловища. Опухолевый узел инкапсулированный, дольчатый, шаровидной формы, может достичь 14 см. После хирургического лечения возможны рецидивы, иногда повторные. Метастазы не описаны.
Гебернома (фетальная липома)
Липома из липобластов, псевдолипома — исключительно редкая опухоль, локализуется в местах, где имеется бурый жир (шея, аксилярная область, сина, средостение). Представлен дольчатым узлом обычно маленького размера. Не рецидивирует и не метастазирует.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ МЫШЕЧНОЙ ТКАНИ
Опухоли мышечной ткани делят на опухоли гладких мышц — лейомиомы, и поперечно полосатых — рабдомиомы. Опухоли встречаются достаточно редко.
Лейомиома
Зрелая доброкачественная опухоль. Возникает в любом возрасте у лиц обоих полов. Нередко бывает множественной. Опухоль может озлокачествляться. Лечение хирургическое.
Лейомиома, развивающаяся из мышечной стенки мелких сосудов — небольшие, часто множественные нечетко отграниченные и медленно растущие узлы, часто с изъязвленной кожей, клинически очень напоминает саркому Капоши.
Генитальная лейомиома образуется из мышечной оболочки мошонки, больших половых губ, промежности, сосков молочной железы. Может быть множественной. В опухоли нередко отмечается клеточный полиморфизм. Гормонозависимая. Лечение хирургическое.
Ангиолейомиома из замыкающих артерий
Клинически резко болезненная опухоль, которая при внешних воздействиях или эмоциях может менять размеры. Размеры обычно маленькие, чаще встречается у пожилых людей, на конечностях, вблизи суставов. Характеризуется медленным ростом и доброкачественным течением.
Рабдомиома
Редкая зрелая доброкачественная опухоль, имеет в своей основе поперечно полосатую мышечную ткань. Поражает сердце и мягкие ткани. Представляет собой умеренно плотный узел с четкими границами, инкапсулированная. Метастазов рабдомиомы не описано. Рецидивы крайне редки. Микроскопически различают 3 субтипа — миксоидный, феталный клеточный и взрослый. Выделяют также рабдомиому женских гениталий. Рецидивирует в основном взрослый тип.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ КРОВЕНОСНЫХ И ЛИМФАТИЧЕСКИХ СОСУДОВ
Эти поражения включают в себя различные процессы, значительное число из них рассматриваются в дерматологии. Часть из них относится к порокам развития сосудистой системы опухолевидного характера, часть к истинным опухолям.
Капиллярная ангиома
Истинное новообразование с пролиферацией эндотелиальных клеток.
Доброкачественная гемангиоэндотелиома
Врожденная патология, встречается у новорожденных и грудных детей, чаще у девочек, с локализацией в области головы.
Капиллярная гемангиома
После липомы наиболее частая опухоль мягких тканей, часто бывает множественной, максимальной величины достигает к 6 месячному возрасту, при множественном поражении возможны локализации во внутренних органах
Кавернозная гемангиома
Образование, состоящее из причудливых полостей типа синусоид различной величины. Локализуется в коже, мышцах, внутренних органах. Имеет доброкачественное течение.
Старческая гемангиома
Истинная опухоль, характеризуется пролиферацией капилляров с последующей их кавернизацией с вторичными изменениями.
Гемангиома
Зрелая доброкачественная опухоль сосудистого происхождения, встречается часто. Поражает чаще людей среднего возраста, локализуется на слизистой оболочке носа, губы, на коже лица, конечностей, в молочной железе. Представляет собой четко отграниченный узел серовато-розового цвета 2—3 см. Опухоль нередко может озлокачествляться и перейти в ангиосаркому.
Артериальная ангиома
Конгломерат порочно развитых сосудов, не имеет признаков опухоли.
Гломангиома (гломусная опухоль, опухоль Барре—Массона)
Встречается в виде изолированной опухоли или в виде множественной диссеминированной семейной гломусангиомы. Опухоль доброкачественная, встречается у пожилых людей, в кистях и стопах, чаще в зоне ногтевого ложа. Может поражать кожу голени, бедра, лица, туловища. В единичных наблюдениях отмечена в почках, влагалище, костях. При локализации в коже опухоль резко болезненная. Не рецидивирует и не метастазирует.
Гемангиоперицитома
Встречается редко, может возникнуть в любом возрасте. Локализуется в коже, реже в толще мягких тканей. Имеет вид отграниченного плотного узла красного цвета. Опухоль может озлокачествляться — давая рецидивы и метастазы, считается потенциально злокачественным процессом. Озлокачествление до 20% случаев описано у взрослых. Процесс у детей имеет доброкачественный характер.
Лимфангиома
Наблюдается чаще у детей как порок развития лимфатических сосудов, однако может встречаться в любом возрасте. Чаще локализуется на шее, слизистой полости рта.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ЗАБОЛЕВАНИЯ СИНОВИАЛЬНОЙ ТКАНИ (СУСТАВОВ)
Доброкачественная синовиома без гигантских клеток
Существование доброкачественных синовиом обсуждается. Большинство авторов склоняется к тому, что все синовиомы являются злокачественными независимо от степени зрелости. Опухоль поражает главным образом коленный сустав, в виде небольших плотных узлов. Лечение хирургическое, однако больные должны наблюдаться в течение 5—9 лет. Болезнь может дать рецидивы и метастазы.
Доброкачественная гигантоклеточная синовиома (нодулярный тендосиновиит)
Псевдоопухолевый процесс, встречается достаточно часто. В 15% процесс возникает в области синовиальной оболочки суставов, в 80% — в сухожильных влагалищах, в 5% — в слизистых сумках. Представляет собой узловатое образование, чаще локализованное на пальцах кистей, реже стоп и еще реже в области крупных суставов. Излюбленная локализация — межфаланговые суставы. Чаще встречается у женщин 30—60 лет. При длительном существовании может вызвать атрофию окружающих тканей, в том числе и кости. Процесс часто рецидивиреут, большая часть рецидивов связана с неполным удалением. Метастазов не дает.
Пигментный виллонодулярный синовит
Располагается внутри оболочки суставов, чаще в зоне коленного локтевого и плечевого суставов. Встречается в среднем возрасте. Этиология не ясна.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
Травматическая или ампутационная неврома
Возникает как результат посттравматической гиперрегенерации нерва. Представляет собой небольшой болезненный узел.
Нейрофиброма
Одиночная, медленно растущая доброкачественная опухоль мезенхимальной оболочки нервного ствола любой локализации, но чаще всего развивается на седалищном нерве и межреберных нервах. Возникает у людей любого возраста. Клинически определяется в виде небольших размеров плотно-эластической консистенции с гладкой поверхностью опухолевого узла, при пальпации которого боль иррадирует по ходу нерва. Некоторые опухоли могут достигать больших размеров. Рост опухоли может происходить как к периферии от нерва, так и в толще нервного ствола, что выявляется при ее морфологическом исследовании.
Лечение хирургическое. Прогноз хороший. Особое заболевание — множественный нейрофиброматоз (болезнь Реклингхаузена), которое относится к группе диспластических процессов. Описаны случаи озлокачествления одной из множественных нейрофибром при этом заболевании.
Неврилеммома (невринома, шваннома)
Доброкачественная опухоль шванновской оболочки. Образуется по ходу нервных стволов. Бывает одиночной. Прогноз благоприятный.
Артериальная ангиома. Внутримышечная гемангиома. Гломангиома.
Артериальная ангиома. Внутримышечная гемангиома. Гломангиома.
Артериальная ангиома (гроздевидная, ветвистая) представляет собой конгломерат порочно развитых сосудов. Образование не имеет признаков бластомы. Редко встречающееся образование в коже или клетчатке, представленное клубками толстостенных артериальных стволов. Эластический каркас развит слабо. Наряду с артериями встречаются капилляры и эндотелиальные побеги.
Венозная кавернома (веночная ангиома). Первоначальная фаза иденгич на капиллярной ангиоме, а ее экзофитный вариант - эруптивной ангиоме. Встречается почти исключительно у взрослых обоего пола. Угловатое образование, микроскопически состояшее из полостей, разделенных толстыми перегородками, в которых, кроме коллаюновмх волокон, встречаются пучки гладких мышц, местами образующих структуры, напоминающие мышечную оболочку вены.
Внутримышечная гемангиома располагается в толше мышцы и вызывает ее атрофию и склероз. Микроскопически представлена уродливо развитыми сосудами артериального, венозного и капиллярного типа, расположенными между пучками мышечных волокон и окруженными более или менее массив ными разрастаниями фиброзной и жировой ткани, включающей в себя атро фированные мышечные пучки. Встречаются очаги пролиферации капилляров, внутриеосулистая пролиферация эндотелия, нервные пучки, воспалительные инфильтраты. Наблюдают главным образом у лиц молодого возраста. Многими авторами расценивается как гамартия.
Гломангиома (синонимы ангиомионеврома), гамартома гломусного органа, гломусангиома (опухоль Барре - Массона. гломусная опухоль, ангионеврома, опухоль миоартериального гломуса). Клинически выделяют изолированную гломусную опухоль и множественную диссеминированиую семейную гломусангиому. К этому типу ближо стоит акральная аргериовенозная опухоль. Доброкачественная опухоль. Наблюдается чаше у пожилых людей без различия пола. Локализуется в кистях и стонах, преимущественно на пальцах, чаще в зоне ногтевого ложа. Гораздо реже опухоль поражает кожу голени, бедра, лица, туловища, а также желудок В единичных наблюдениях отмечеиа в почке, влагалище, твердом небе, средостении, костях. При локализации в коже опухоль часто болезненна. Боли возникают и усиливаются при различных внешних раздражениях.
Макроскопически представляет собой узелок диаметром 0,3—0,8 см, редко больше, мягкой консистенции, серо-розового цвета, располагающийся в глубине дермы. Во внутренних органах опухоль может достигать 2—3 см в диаметре, в 5—10% бывает множественной.
Микроскопически состоит из мелких, часто щелевидных, иногда синусоидкого вида сосудоа, выстланных эндотелием и окруженных муфтамк из эпителиоидных клеток, напоминающих гломусные клетки, входящие в состав кожных гемогломусов, главным образом эпителиоидного эндотелиальиого утолщения (канала Суке—Гойера), или даже морфологически идентичных им. Между эндотелием сосудов н слоем элителиоидкых клеток располагается зона отечной, базофильной соединительной ткани, бедной клетками Опухоль богато снабжена нервными стволиками. Нервные волокна располагаются между эпителиоидными клетками, местами оплетая их в виде сети.
На периферии опухоли или в ее толще можно видеть гемогломусы или их остатки в форме сосудов артериального, венозного или замыкающего типа. Иногда опухоль выглядит как гигантский, уродливо сформированный гломус. Опухолевые сосуды довольно полиморфны, количество и расположение эпителиоидных «легок различно, что позволяет выделить солидный, ангиоматозиый и смешанный варианты. Гломусангиому следует дифференцировать от гемангиоперицитомы, капиллярной ангиомы, а также от гемаигиоэндотелиомы. Включать ангиолейомиому в группу гломусных опухолей, как это предлагают некоторые авторы, не следует.
Акральная артерноаенозная опухоль (Carapata-Garcia, Pirez Winkelmann) встречается чаще у взрослых мужчин, достигает размеров нескольких миллиметров. Микроскопически представлена толстостенными, фиброзированными сосудами с эндотелиальиой выстилкой. Стенки напоминают артериальные, но состоят исключительно из волокнистой соединительной ткани, лишены эластики. Встречаются единичные «гломоидные» клетки, между сосудами в строме — немногочисленные нервные волокна Опухоль инкапсулирована, протекает бессимптомно.
Системный гемангиоматоз характеризуется распространенными диспластическнми поражениями сосудистой системы, приводящими к возникновению различных синдромов (болезнь Рандю — Ослера — Вебера, синдром Стерджа — Вебера — Краббе, синдромы Маффуччи, Бурневилля, болезнь Гиппеля — Линдау).
Синдром Маффуччи (кавериома с дисхондроплазией). Встречается у мужчин с детства или выявляется в юности. Узлы подкожной кавериозной ангиомы комбинируются с расширением вен и энхондроматозом.
Гемангиоматоз с врожденным артериовеиозным свищом характеризуется распространенными диспластическими изменениями капилляров, образованием большого количества широких атипичных сосудов. При наличии артериовенозной фистулы возможен гигантизм пораженного органа.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Гемангиома
Гемангиома – это кровяная опухоль или доброкачественное образование, происходящее из сосудов. Лечит гемангиому детский хирург, дерматолог при необходимости нужна консультация других профильных специалистов.
Гемангиома зачастую причиняет косметический дефект, чем представляет собой медицинскую проблему. Однако есть и опасные гемангиомы. Это те, которые прорастают в ткани и расположены на лице или внутренних органах. Современные способы лечения позволяют избавиться от сосудистой опухоли без следа.
Гемангиома формируется в процессе внутриутробного развития. В норме внутри сосудов находится эндотелий или внутренняя выстилка. Под действием неблагоприятных факторов (ОРВИ или другие инфекции матери, прием лекарств, резус-конфликт, высокое артериальное давление) клетки эндотелия во время закладки органов попадают не на свое место. Эндотелиальные клетки в дальнейшем служат источником формирования сосудистой опухоли.
Классификация
Существует несколько классификаций гемангиом. Для практических целей чаще используют деление с учетом морфологических признаков:
- капиллярная или простая – находится поверх кожи, четко отграничена от окружающих тканей, цвет от розового до синюшного, поверхность бугристая, при надавливании бледнеет;
- кавернозная (пещеристая) – находится под кожей, выглядит как бугристый узел, на ощупь мягкая, состоит из небольших полостей, которые наливаются кровью при физическом напряжении. Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;
- комбинированная – есть подкожная и наружная части;
- смешанная – кроме сосудов, содержит и другие ткани, это ангионевромы (с нервной тканью), ангиофибромы (с соединительной) и другие.
Количество гемангиом бывает разным: от одной до нескольких, размер тоже неодинаковый – от точечных до занимающих целую анатомическую область.
Для прогноза важна также скорость роста: различают растущие быстро, медленно растущие и нерастущие совсем.
В подавляющем большинстве случаев (95%) обнаруживаются простые капиллярные гемангиомы, девочки болеют втрое чаще мальчиков. Сами по себе кровяные опухоли риска для жизни не представляют, но они могут прорастать в соседние органы – глаза, нос, уши, трахею. Кроме того, поверхность их легко повреждается даже одеждой, отчего бывают нагноения и язвочки, кровотечение. Это крайне неприятный косметический дефект.
Симптомы гемангиомы
Гемангиому видно у новорожденного сразу либо она проступает в течение первых 3-х месяцев жизни. Кровяная опухоль бурно растет до 6-ти месяцев, позднее рост ее замедляется. Чаще всего поражается волосистая часть головы, лицо, особенно веки, нос и щеки, спина, половые органы, реже конечности. Крайне редко в патологический процесс вовлекаются внутренние органы и кости.
Поверхностные гемангиомы могут прекращать рост самопроизвольно и регрессировать. Обратное развитие опухоли начинается с того, что в центре появляется бледный участок, размер которого постепенно увеличивается, пока гемангиома не исчезнет совсем. Некоторые опухоли проходят к концу первого года жизни, другие – к концу подросткового периода.
Причины гемангиомы
Точная причина возникновения неизвестна до сих пор. Предполагается, что нарушают онтогенез различные неблагоприятные факторы, в том числе плохая экология, вредные привычки, употребление химических лекарств. Исследователи также связывают развитие кровяных опухолей с гормональным статусом, поскольку девочки страдают намного чаще.
Диагностика
В диагностике участвуют несколько специалистов: педиатр, детский хирург и дерматолог. Если опухоль повреждает какой-либо орган, привлекается профильный специалист – детский ЛОР, окулист, уролог, гинеколог и другие.
Для уточнения характера и локализации применяются дополнительные лабораторные и инструментальные методы обследования:
Читайте также:
