Артрографическая, МРТ анатомия локтевого сустава
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Магнитно-резонансная томография (МРТ) является лучшим способом получения детальных снимков органов и тканей организма путем воздействия на пациента радиоволн в сильном магнитном поле. Изображение анализируют с помощью компьютера, на мониторе которого появляются двух- или трехмерные изображения. МРТ суставов проводится с использованием радиоволн и магнитного поля, то есть без рентгеновского облучения. Диагностика может применяться для изучения любого сустава. Чаще всего проводят МРТ позвоночника, и плечевого суставов. Также успешно выполняется исследования тазобедренного, голеностопного, лучезапястного и других суставов. часто является лучшим выбором, поскольку она обеспечивает очень четкие снимки мягких тканей, окружающих кость. Процедура часто используется для диагностики спортивных и профессиональных травм.На обследование лучше надеть удобную одежду, постараться расслабиться, ведь МРТ суставов безболезненная и безопасная процедура. Перед началом диагностического теста следует снять в
Магнитно-резонансная томография (МРТ) является лучшим способом получения детальных снимков органов и тканей организма путем воздействия на пациента радиоволн в сильном магнитном поле. Изображение анализируют с помощью компьютера, на мониторе которого появляются двух- или трехмерные изображения. МРТ суставов проводится с использованием радиоволн и магнитного поля, то есть без рентгеновского облучения. Диагностика может применяться для изучения любого сустава. Чаще всего проводят МРТ позвоночника, МРТ колена и плечевого суставов. Также успешно выполняется исследования тазобедренного, голеностопного, лучезапястного и других суставов. МРТ спины часто является лучшим выбором, поскольку она обеспечивает очень четкие снимки мягких тканей, окружающих кость. Процедура часто используется для диагностики спортивных и профессиональных травм.
Когда рекомендована МРТ суставов
- Врач может порекомендовать МРТ суставов в следующих случаях:
- для обнаружения причин кровотечения, отека или боли в костях и мышцах;
- для идентификации небольших разрывов мышц, связок, сухожилий;
- чтобы представить четкую картину дегенеративных заболеваний, таких как артрит;
- для идентификации опухолей и инфекций в костях, суставах, окружающих мягких тканях.
Как подготовиться к МРТ суставов
На обследование лучше надеть удобную одежду, постараться расслабиться, ведь МРТ суставов безболезненная и безопасная процедура. Перед началом диагностического теста следует снять все украшения, бюгельные зубные протезы, очки, и вместе с другими металлическими предметами оставить вне помещения.
Как проводится МРТ суставов
Пациенту будет предложено лечь на спину. Устройство под названием «катушка» размещается в области сканирования. Различные катушки предназначены для разных частей тела и соответствуют их форме. Никакого дискомфорта от катушки пациент не испытывает.
Иногда, для лучшей визуализации, МРТ суставов выполняется с инъекцией контраста – «красителя». Процедура называется MР-артрография. Она чаще используется при МРТ тазобедренных и плечевых суставов. MР-артрография является наиболее точным способом диагностики травм суставных хрящей и сухожилий, которые зачастую бывают болезненными и нарушают функцию конечности. К тому же их очень трудно диагностировать с помощью других средств. Информация, полученная при MР-артрографии суставов, имеет неоценимое значение для врача при планировании лечения или определении типа операции. MР-артрография занимает больше времени, чем обычное сканирование сустава.
Преимущества МРТ суставов
МРТ суставов позволяет подтвердить диагноз почти во всех случаях. Проведение данного диагностического теста дает возможность обнаружить сочетанные повреждения, которые иначе трудно найти. У пациентов с серьезными травмами боль и дискомфорт препятствуют некоторым клиническим обследованиям. В этих случаях МРТ суставов является качественной альтернативой другим методам исследования. Обращение в клинику «МРТ-Эксперт» – гарантия профессионального проведения МРТсуставов и грамотной расшифровки снимков.
Артрографическая, МРТ анатомия локтевого сустава
Артрографическая, МРТ анатомия локтевого сустава
а) Краткий обзор лучевой анатомии локтевого сустава:
• На дистальном конце плечевой кости выделяют две суставных поверхности:
о Медиально расположен блок, сочленяющийся с локтевой костью
о Латерально расположена головка мыщелка плечевой кости, сочленяющаяся с лучевой костью
о Блок и головка мыщелка плечевой кости отделены межмыщелковым гребнем
о Гиалиновый хрящ с блока продолжается на головку мыщелка плечевой кости
о У верхнего края блока находятся две ямки:
- Располагающаяся сзади ямка локтевого отростка сочленяется с локтевым отростком локтевой кости
- Располагающаяся спереди венечная ямка сочленяется с венечным отростком
- Анатомическим вариантом является отверстие в плечевой кости, обусловленное незаращением перегородки между локтевой и венечной ямками
Рисунок локтевого сустава, латеральный вид: лучевая коллатеральная связка (латеральная коллатеральная связка) отходит от латерального надмыщелка к кольцевой связке. Латеральная локтевая коллатеральная связка по диагонали отходит от заднего края латерального надмыщелка к гребню супинатора локтевой кости, проходя позади головки лучевой кости (где вплетается в кольцевую связку). На рисунке места отхождения лучевой и латеральной локтевой коллатеральных связок отображены раздельно, однако на самом деле они сливаются. Рисунок локтевого сустава, медиальный вид: показаны три пучка локтевой коллатеральной связки (медиальной коллатеральной связки). Передний пучок является наиболее функционально значимым, отходит от медиального надмыщелка к возвышенному бугорку локтевой кости. Этот пучок хирурги-ортопеды часто называют локтевой коллатеральной связкой, игнорируя задний пучок, который участвует в обеспечении ротационной стабильности. Поперечный пучок функционально большого значения не имеет. В составе сложного локтевого сустава выделяют три простых: плечелучевой, плечелоктевой и проксимальный лучелоктевой. Суставные поверхности покрыты единым хрящом. Лучевая коллатеральная связка лежит глубже сухожилия короткого лучевого разгибателя запястья, который отходит глубже и дистальнее начала общего сухожилия разгибателей. Связка вплетается в кольцевую связку, огибающую головку лучевой кости и прикрепляющуюся к локтевой кости. Передний пучок локтевой коллатеральной связки лежит глубже начала общего сухожилия сгибателей. Дистальный край капсулы сустава образован квадратной связкой.
• Проксимальный конец лучевой кости:
о Округлая, несколько вогнутая поверхность (ямка), сочленяющаяся с головкой мыщелка плечевой кости
• Проксимальный конец локтевой кости:
о Локтевой отросток сочленяется с блоком и ямкой локтевого отростка:
- Суставная поверхность получила название блоковидной вырезки
о Венечный отросток: треугольная верхушка переднего края суставной поверхности
о Возвышенный бугорок (sublime tubercle): выступ на медиальном крае локтевой кости:
- Место прикрепления локтевой коллатеральной связки (ЛоКС)
• Плечелоктевой сустав является блоковидным:
о Сустав обеспечивает лишь сгибание и разгибание
• Плечелучевой сустав обеспечивает более сложные движения:
о Сгибание, разгибание, пронацию, супинацию
• Проксимальный лучелоктевой сустав:
о Сочленяющиеся суставные поверхности лучевой и локтевой костей покрыты гиалиновым хрящом
о В суставе возможны пронация и супинация
При артрографии завороты сустава должны быть хорошо растянуты. В этой проекции часто хорошо видны спайки и свободные тела. Возможности визуализации хряща ограничены. Артрография, передне-задняя проекция: в латеральном отделе сустава отмечается дефект наполнения, обусловленный встречающейся в норме латеральной синовиальной складкой. Контрастный препарат заполняет медиальный отдел сустава не полностью. Задний заворот сустава накладывается на передний. Возвышенный бугорок локтевой кости является местом прикрепления локтевой коллатеральной связки (ее переднего пучка). МР-артрография правого локтевого сустава в режиме Т1ВИ, этот же пациент: первые коронарные срезы из шести в направлении сзади наперед. На первом срезе задний заворот сустава имеет форму подковы, окружающей локтевой отросток. В норме капсула сустава спереди и сзади несколько длиннее. Возле нижнего края ямки локтевого отростка определяется передний край локтевого отростка. Локтевая коллатеральная связка отходит от медиального надмыщелка к возвышенному бугорку локтевой кости. Следует отметить, что в норме на задней поверхности головки мыщелка плечевой кости имеется вырезка, получившая название псевдодефекта. Латеральная синовиальная складка является частью протяженной менисковидной структуры, расположенной между головкой мыщелка плечевой кости и головкой лучевой кости. Эту структуру часто называют синовиальным гребнем. Латеральная локтевая коллатеральная связка позади лучевой кости образует петлю, обеспечивая стабильность сустава в заднелатеральном направлении. Лучевая коллатеральная связка прикрепляется к локтевой кости по краям проксимального лучелоктевого сустава. Кроме того, она вплетается в кольцевую связку, огибающую головку лучевой кости с трех сторон. В норме хрящ в центре ямки головки лучевой кости имеет небольшую толщину, вследствие чего при МРТ может не визуализироваться. Синовиальный гребень представляет собой менисковидную структуру между лучевой костью и головкой мыщелка плечевой кости. Суставные поверхности головки мыщелка плечевой кости и блока разделены межмыщелковым гребнем. Лучевая коллатеральная связка прилежит к латеральным краям плечевой и лучевой костей. Она залегает под коротким лучевым разгибателем запястья. Дистальнее связка вплетается в кольцевую связку. Проксимальный лучелоктевой сустав переходите плечелучевой и плечелоктевой суставы. Суставные поверхности плечелучевого сустава спереди продолжаются в суставные поверхности плечелоктевого сустава. МР-артрография правого локтевого сустава, шесть сагиттальных срезов в направлении от латеральной поверхности к медиальной, этот же пациент. Передняя поверхность сустава располагается на срезе с левой стороны. Латеральная синовиальная складка продолжается в переднюю и заднелатеральную складки, образуя менисковидную структуру между лучевой костью и головкой мыщелка плечевой кости, получившую название синовиального гребня. Дорсальный дефект головки не следует ошибочно принимать за костно-хрящевой дефект. Определяются небольшие порции кольцевой связки, огибающей головку лучевой кости. Вогнутая поверхность в центре головки мыщелка плечевой кости получила название ямки. В норме сзади и снизу от кольцевой связки визуализируется жидкость. Как правило, задний заворот сустава, прилежащий к плечевой кости, крупнее, чем передний. На срезе, проходящем через медиальный край головки лучевой кости, визуализируются небольшие фрагменты проксимального лучелоктевого сустава. Латеральная складка локтевого отростка ориентирована вертикально вдоль его латерального края. У этого пациента она несколько утолщена, однако клинически это никак не проявлялось. На вырезке блока локтевой кости всегда имеется небольшая область, лишенная хряща, которую не следует ошибочно принимать за травматический дефект. Венечная ямка и ямка локтевого отростка разделены узкой костной перегородкой. Иногда наблюдается врожденное или приобретенное ее отсутствие, при котором образуется отверстие в плечевой кости. Передняя поверхность суставной капсулы прикрепляется к венечному отростку. Возвышенный бугорок на медиальной поверхности сустава является местом прикрепления локтевой коллатеральной связки (ее переднего пучка). МР-артрография в режиме PD, первые из шести аксиальных срезов в направлении сверху вниз, другой пациент: визуализируется область прикрепления суставной капсулы на большом протяжении. В норме в тыльном верхнем завороте имеется складка. От горизонтальной нижней поверхности медиального надмыщелка отходят сухожилия сгибателей и локтевая коллатеральная связка. Латеральный надмыщелок ориентирован более вертикально, поэтому сухожилия и лучевая коллатеральная связка отходят от его латерального края. Локтевой нерв проходите непосредственной близости от локтевой коллатеральной связки. Об этом следует помнить, чтобы не повредить нерв во время хирургического восстановления данной связки. Визуализируются порции кольцевой связки, огибающей головку лучевой кости. В кольцевую связку вплетается лучевая коллатеральная связка. Локтевая коллатеральная связка залегает под сгибателями. Теперь определяется проксимальный лучелоктевой сустав. Его капсула со стороны локтевой кости заканчивается на срезе, проходящем краниальнее. Нижний заворот сустава лежит глубже супинатора и почти окружает шейку лучевой кости.
б) Внутренние структуры локтевого сустава:
• Суставная капсула:
о Спереди и сзади капсула несколько длиннее, что обеспечивает сгибание и разгибание
о Медиально и латерально капсула натянута более плотно, чтобы предотвратить варусное и вальгусное движение:
- Укреплена медиальной и латеральной коллатеральными связками
о Верхний край: прикрепляется чуть выше ямки локтевого отростка как спереди, так и сзади о Нижний край: метафиз лучевой кости, венечный отросток локтевой кости
о В норме синовиальная оболочка может образовывать складки, которые иногда утолщаются и ущемляются:
- Заднелатеральная плечелучевая (86-100%), передняя (67%), латеральная локтевого отростка (25-33%), латеральная (5-20%)
- Заднелатеральная, передняя и латеральная складки образуют менисковидную структуру, часто называемую синовиальным гребнем
• ЛоКС:
о Также известна как медиальная коллатеральная связка
о Препятствует вальгусной нагрузке, наиболее эффективна при сгибании под углом 50-70°
о Состоит из трех пучков: переднего, заднего и поперечного
о Передний пучок:
- Функционально наиболее значим
- Отходит от нижней поверхности медиального надмыщелка
- Прикрепляется к возвышенному бугорку локтевой кости
- Лежит глубже места отхождения сухожилий сгибателей
о Задний пучок:
- Отходит от медиального надмыщелка, прикрепляется к локтевому отростку
- Лежит глубже локтевого нерва
о Поперечный пучок:
- Функционально не значим
- Отходит в заднепереднем направлении от локтевого отростка
• Лучевая коллатеральная связка (ЛуКС):
о Препятствует варусной нагрузке
о Тоньше, чем ЛоКС
о Отходит от латерального надмыщелка и прикрепляется к кольцевой связке лучевой кости
• Латеральная ЛоКС:
о Также известна как лучевая ЛоКС
о Препятствует движению в заднелатеральном направлении при ротации
о Отходит от латерального надмыщелка позади ЛуКС, прикрепляется к месту отхождения общего сухожилия разгибателей
о Идет косо в задненижнем направлении вокруг шейки и головки лучевой кости
о Вплетается в кольцевую связку
о Прикрепляется дистально к гребню супинатора локтевой кости
• Кольцевая связка лучевой кости:
о Образует петлю вокруг головки лучевой кости
о Прикрепляется к лучевой вырезке локтевой кости спереди и сзади
о Вплетается в лучевую коллатеральную и лучевую локтевую коллатеральную связки
о От связки отходит поверхностная головка супинатора
• Добавочная ЛуКС:
о Может отсутствовать, стабилизирует кольцевую связку, препятствует варусной нагрузке
о Отходит от передней части кольцевой связки
о Прикрепляется к гребню супинатора локтевой кости
• Квадратная связка:
о Горизонтальный фиброзный пучок, натянутый между шейкой лучевой кости и локтевой костью; функциональная его значимость является предметом споров
в) Возможные ошибки:
• Псевдодефект головки мыщелка плечевой кости:
о Задняя суставная поверхность головки мыщелка плечевой кости
о Вдавление в кости, не покрытое хрящом
о В данной области могут возникать костно-хрящевые повреждения; их следует оценивать в режиме Т2 ВИ
• Дефект хряща блоковидной вырезки:
о Небольшой чашеобразный дефект
о Располагается в центре суставной поверхности
Артрография - Крим, Р. Дж.
От издателя
Великолепно иллюстрированное и современное руководство по рентгеновской, ультразвуковой, КТ и МРТ артрографии при травмах и заболеваниях опорно-двигательного аппарата. В книге представлены ключевые концепции и подходы к артрографии плечевого, локтевого, тазобедренного, крестцово-подвздошного суставов, коленного и голеностопного суставов, а также суставов запястья и стопы. Особое внимание уделено последним достижениям в диагностике импинджмента суставной губы вертлужной впадины, нестабильности плечевого и тазобедренного суставов, травм связок голеностопного сустава, а также послеоперационным осложнениям артроскопии.
Предисловие:
С большим удовольствием я представляю второе издание книги Specialty Imaging: Arthrography. Первое издание написано мной десять лет назад, поскольку в то время не было учебника или руководства посвященного тому, как выполнять и интерпретировать артрографию в сочетании с КТ и МРТ. Я была довольна успехом своей рукописи. Книга была выпущена несколькими тиражами, но, в конце концов, перестала публиковаться.
Изменения, коснувшиеся первого издания и вошедшие во второе, отражают как эволюцию моей методологии преподавания, так и достижения в области визуализации опорно-двигательного аппарата (ОДА). Главы этой книги, посвященные технике, были полностью переписаны с учетом анализа трудностей, с которыми сталкиваются врачи, осваивающие выполнение внутрисуставных инъекций. Изучив ошибки при интерпретации данных, я пришла к заключению, что большинство обучающихся испытывает одни и те же трудности, совершая типичные ошибки на пути к достижению мастерства в интерпретации МРТ и КТ-артрограмм. Я добавила клинические примеры и описания, предназначенные для облегчения процесса обучения. Кроме того, для каждого сустава написаны новые разделы, названные «Особенности лучевой анатомии» и предназначенные для обучения специалистов по лучевой диагностике систематической и последовательной оценке проводимого исследования. Каждая глава предлагает подход к изучению интерпретации, сфокусированный на конкретных клинических вопросах. В разделах «Особенности лучевой анатомии» также приводится краткий обзор значимых результатов исследования (и «подводных камней»), которые могут визуализироваться на МР-артрограммах, но непосредственно с самой артрограммой не связаны.
Все прошедшее десятилетие визуализация ОДА стремительно развивалась. Многие изменения отражают технический прогресс. Аппараты для МРТ и КТ значительно усложнились, а ультразвуковая диагностика становится неотъемлемой частью визуализации структур опорно-двигательного аппарата. Еще важнее, чем технологический прогресс, многочисленные существенные концептуальные достижения в нашем понимании заболеваний суставов и сухожилий. Было приятно участвовать в развитии данного направления вместе с моими замечательными коллегами по лучевой диагностике и ортопедии.
Таким образом, второе издание книги Specialty Imaging: Arthrography существенно отличается от первого. Надеюсь, оно будет полезно Вам в практической деятельности.
Я хотела бы поблагодарить выдающийся коллектив Elsevier, особенно Nina Bennett за их помощь и терпение в отношении моих многочисленных доработок к каждой главе.
Хромота на грудную конечность из-за поражения плечевого сустава у собаки. Решения с помощью артрокопии
Хромота из-за патологии плечевого сустава может оказаться одним из самых сложных для диагностики случаев. В большей части хромота обусловлена повреждением мягких тканей. Изменения, видимые на рентгеновских снимках, неспецифичны и не позволяют поставить диагноз, за исключением случаев рассекающего остеохондрита (РОХ). Хотя для визуального исследования мягкотканных структур плеча можно использовать МРТ, артроскопия может служить как для диагностики, так и для лечения и, следовательно, является самым экономически эффективным методом в случаях хромоты у собак, обусловленной патологией плечевого сустава.
Анатомия и биомеханика плечевого сустава
Плечевой сустав – очень подвижный сферический сустав, в котором возможно приведение, отведение, вращение вокруг оси и круговое движение, при этом основными движениями являются сгибание и разгибание. Стабильность плечевого сустава обеспечивается как пассивными механизмами (не требующими затрат мышечной энергии), так и активными (требующими мышечной работы). Нормальный угол при стоянии 135o, а размер суставной впадины лопатки приблизительно соответствует размеру суставной поверхности плечевой кости. Силы, действующие при опоре, в основном сконцентрированы в средней и каудальной части суставной впадины лопатки. Ранее полагали, что за поддержание стабильности сустава ответственны мышцы-вращатели плеча, однако теперь установлено, что значительную роль в стабильности играют суставная капсула и суставно-плечевые связки.
Пассивные механизмы стабилизации сустава включают медиальные (МСПС) и латеральные (ЛСПС) суставно-плечевые связки, суставную капсулу, вогнутую суставную поверхность, усиленную суставным хрящом и суставной губой, силы сжатия между суставными поверхностями и ограниченное количество синовиальной жидкости, стабилизирующей сустав за счет когезии между суставными поверхностями. МСПС спускается от медиальной поверхности надсуставного бугорка лопатки, пересекая плечевой сустав, и прикрепляется к суставной капсуле у места соединения шейки плечевой кости и малого бугорка, тогда как ЛСПС спускается от латерального края суставной впадины лопатки к шейке плечевой кости и каудальной части большого бугорка.
Активные механизмы стабилизации сустава включают двуглавую, подлопаточную, надостную, подостную и малую круглую мышцы (вращающая манжета у человека). Места прикрепления мышц сливаются с капсулой лопаточно-плечевого сустава и связками, таким образом, избирательное сокращение этих мышц позволяет регулировать натяжение суставной капсулы и суставно-плечевых связок, образуя «динамические связки». При одновременном сокращении мышцы-вращатели плеча прижимают головку плечевой кости к суставной впадине лопатки, образуя надежное соединение между ними. За счет избирательного сокращения мышцы-вращатели плеча могут противостоять силам смещения в результате сокращения основных мышц плеча.
Хромота в результате патологии плечевого сустава у собак
Самыми распространенными причинами хромоты, связанной с плечевым суставом, являются нестабильность плечевого сустава, РОХ каудальной части головки плечевой кости и повреждение сухожилия двуглавой мышцы. Артроскопия стала методом диагностики и лечения заболеваний плечевого сустава, так как обеспечивает превосходную визуализацию внутрисуставных структур при минимальной инвазивности.
Артроскопия плечевого сустава
Показания к артроскопии плечевого сустава включают РОХ головки бедренной кости, нестабильность сустава, тендосиновит сухожилия двуглавой мышцы плеча, повреждение сухожилия подлопаточной мышцы и переломы хряща. Благодаря артроскопии плечевого сустава стало возможно диагностировать и лечить причины хромоты, сложно поддававшиеся диагностике ранее. Сухожилие двуглавой мышцы (рис. 1), Y-образная медиальная суставно-плечевая связка (МСПС) (рис. 2) и каудальная часть головки плечевой кости хорошо визуализируются.
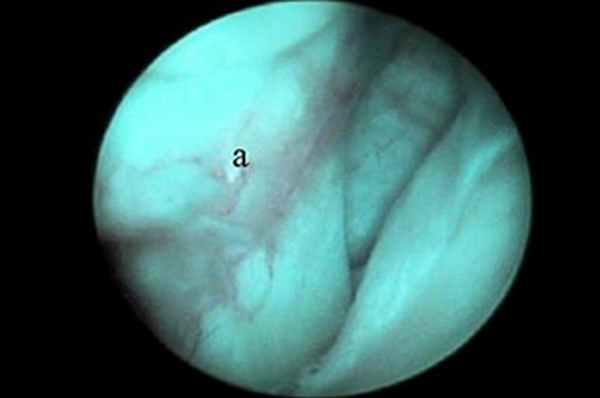 | 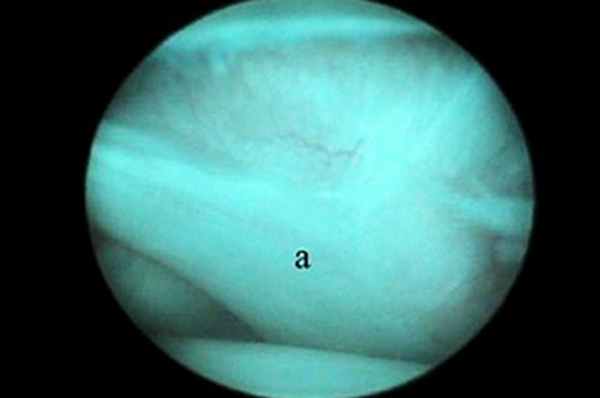 | 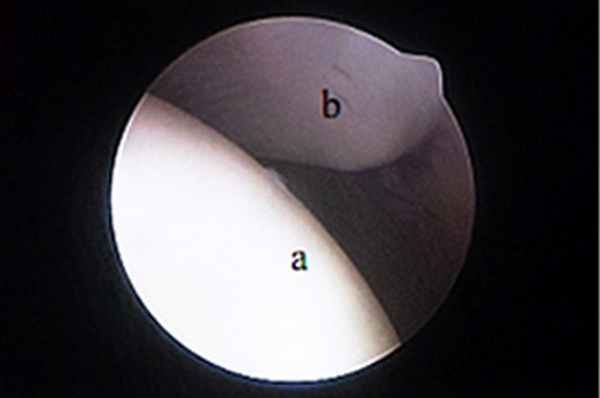 |
| Рис. 1. Место прикрепления сухожилия двуглавой мышцы на надсуставном бугорке хорошо визуализируется с помощью артроскопа. Артроскоп можно продвинуть ниже через межбугорковую борозду для оценки состояния сухожилия по его ходу вдоль борозды. Рис. 2. Медиальная суставно-плечевая связка (МСПС) хорошо визуализируется с помощью артроскопа (а). Рис. 3. Каудальная часть головки плечевой кости (а) и суставная впадина лопатки (b). | ||
Нестабильность плечевого сустава
Нестабильность плечевого сустава – патология, приводящая к хронической хромоте у собак и часто остающаяся недиагностированной. Травма от постоянного напряжения может стать причиной несостоятельности суставно-плечевых связок из-за усталостных изменений и нарушения проприоцептивной функции капсулы. При ортопедическом обследовании можно обнаружить симптом «выдвижного ящика» и увеличение угла отведения.
Артроскопическое исследование позволяет визуализировать суставно-плечевые связки и оценить их целостность с помощью зонда. Это устраняет неопределенность, присутствующую при постановке диагноза нестабильности плечевого сустава по результатам только ортопедического обследования. Медиальная нестабильность плечевого сустава – распространенное нарушение у собак при разрыве МПСП. Диагноз ставится по результатам пальпации под седацией (увеличение угла отведения в плечевом суставе) и артроскопической визуализации разорванной несостоятельной МСПС. Возможные варианты лечения медиальной нестабильности плечевого сустава включают артроскопическое термическое сокращение капсулы (за счет стягивания коллагена) с помощью аппарата для радиочастотной (РЧ) абляции (рис. 4, 5) или наложение швов с медиальной стороны.
Рис. 4. Оценка несостоятельной МСПС.
Рис. 5. Термическое сокращение капсулы с помощью РЧ зонда.
Травма сухожилия двуглавой мышцы
Сухожилие двуглавой мышцы берет начало от надсуставного бугорка и суставной губы плечевого сустава, на краниальной части суставной впадины. Сухожилие проходит через краниомедиальную часть головки плечевой кости по межбугорковой борозде и спускается ниже вдоль плечевой кости, где располагается мышечно-сухожильное соединение. Начало сухожилия находится в пределах сустава, но вне синовиальной оболочки. При этом сухожилие не движется в борозде, а наоборот, плечевая кость движется относительно сухожилия. Синовиальная сумка начинается от плечевого сустава и на большем своем протяжении лежит в межбугорковой борозде. К нарушениям сухожилия двуглавой мышцы относятся частичный или полный разрыв, отрыв сухожилия двуглавой мышцы от надсуставного бугорка, тендинит, разрывы в средней части, разделение сухожилия надвое, вывих сухожилия и тендосиновит.
Тендосиновит двуглавой мышцы – воспаление сухожилия двуглавой мышцы в месте его прикрепления, сухожильного влагалища и суставной сумки в пределах межбугорковой борозды плечевой кости. Воспаление может быть вызвано травмой, суставной мышью в сухожильном влагалище двуглавой мышцы или поражением внутренних структур сустава, например нестабильностью плечелопаточного сустава. Причина первичного повреждения неизвестна, предполагаемые причины включают перегрузку и хроническую многократную травму. Хроническая многократная травма приводит к биомеханическому напряжению и воспалительной реакции. Макроскопические патологические изменения включают гиперемию суставной сумки, приводящую к образованию выпота в суставе, хронический синовит, приводящий к гиперплазии синовиальной оболочки сумки, размягчение хряща межбугорковой борозды с образованием остеофитов по краям и метастатическое обызвествление сухожилия двуглавой мышцы. Возможно образование спаек между сухожилием и сухожильным влагалищем. Гипоксия сухожилия из-за нарушения кровоснабжения способствует хондроидной метаплазии и обызвествлению сухожилия двуглавой мышцы. Нормальное синовиальное пространство и гладкая поверхность скольжения межбугоркового желоба обычно замещается пролиферативной синовиальной оболочкой и в большинстве случаев фиброзными спайками. Иногда в суставе образуется обызвествленная или хрящевая ткань. Болезнь часто поражает крупных собак среднего и пожилого возраста. Хроническая хромота обычно ослабевает в покое, но усиливается при физических нагрузках. Боль, возникающая при скольжении сухожилия вдоль кости, ограничивает амплитуду движения в плечевом суставе во время фазы вынесения конечности. Диагноз ставится на основании болезненности при пальпации кожи над сухожилием в межбугорковом желобе при одновременном сгибании плеча и разгибании локтя, а также по рентгеновским снимкам, на которых можно увидеть обызвествление и остеофиты в межбугорковой борозде, а также ее контуры.
С помощью артрографии с контрастом можно выявить неравномерности и дефекты заполнения по ходу сухожилия, соответствующие пролиферативной синовиальной оболочке, спайкам между сухожильным влагалищем и сухожилием или суставной мыши.
УЗИ считается полезным неинвазивным инструментом оценки сухожилия двуглавой мышцы. Артроскопия – самый рациональный метод лечения таких состояний, так как позволяет визуализировать сухожилие двуглавой мышцы в месте его прикрепления и иссечь сухожилие в пределах борозды артроскопическим способом (рис. 6-8). Кроме того, она позволяет оценить воспаление сухожилия двуглавой мышцы, развившееся вторично на фоне другой внутренней патологии сустава. Для лечения тендосиновита двуглавой мышцы можно применять артроскопическую тенотомию с помощью лезвия скальпеля или прибора для радиочастотной абляции. Это менее инвазивная техника, чем тендодез, при сходных результатах.
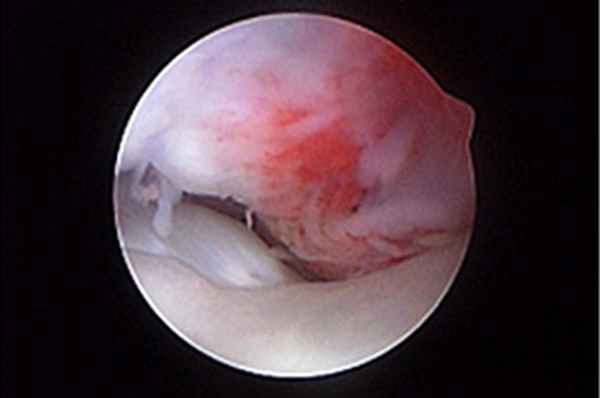 | 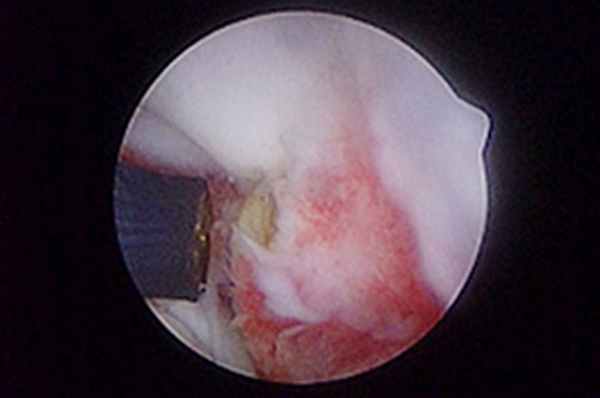 | 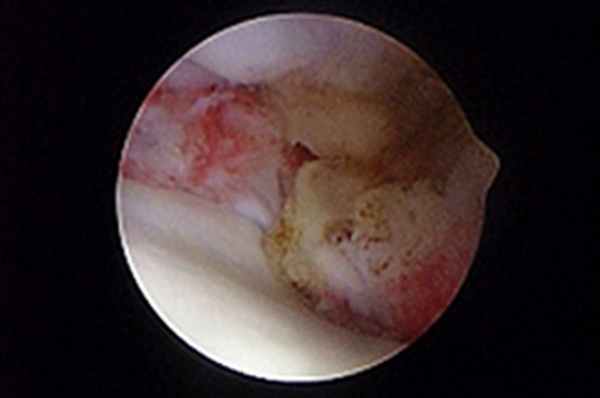 |
| Рис. 6. Тендосиновит в месте прикрепления сухожилия двуглавой мышцы с разрывом волокон и гиперемией сухожилия. Рис. 7. Тенотомия сухожилия двуглавой мышцы с помощью радиочастотного зонда. Рис. 8. Снимок после тенотомии, сухожилие двуглавой мышцы скользит дистально в межбугорковой борозде. | ||
РОХ плечевого сустава
РОХ чаще всего поражает каудальную часть головки плечевой кости, клинические признаки часто развиваются в возрасте 6-12 месяцев. Заболевание может быть двусторонним, однако обычно у собаки развивается односторонняя хромота. К клиническим признакам относится периодическая хромота с сохранением опоры на конечность, болезненностью при разгибании/сгибании плеча и с атрофией плечевых мышц, из-за которой начинает выступать ость лопатки.
Рентгенография – распространенный диагностический инструмент; на снимках в медиолатеральной проекции обычно видны дефекты каудальной части головки плечевой кости. При подозрении на РОХ, если характерные изменения не видны в медиолатеральной проекции, следует сделать снимки при нагрузке, с вращением плеча наружу и вовнутрь. Пораженный участок иногда располагается не на средней линии, поэтому при развороте сустава он может лучше визуализироваться. Также выявить РОХ можно с помощью артрографии.
Хирургическая артротомия с каудолатеральным, краниолатеральным или каудальным доступом для удаления хрящевого фрагмента обычно дает превосходный результат. Однако методом выбора считается артроскопия, позволяющая удалить хрящевой фрагмент при минимальной инвазивности, а также оценить наличие суставных мышей, особенно во влагалище сухожилия двуглавой мышцы, что невозможно с помощью стандартной артротомии. Через каудальное артроскопическое отверстие можно легко визуализировать характерные изменения при РОХ и удалить хрящевой фрагмент. Для удаления каких-либо оставшихся фрагментов хряща и для шлифовки краев хрящевого дефекта можно использовать артроскопический шейвер. Агрессивный кюретаж хрящевого ложа в настоящее время считается неприемлемым из-за повреждения подхрящевой костной пластинки. Исследования возможности восстановления дефектов вследствие РОХ коленного сустава с помощью хрящевых аллотрансплантатов показали успешные результаты.
МР артрография плечевого сустава
Атрограмма выполняется для оценки патологических изменений капсулы сустава. Для оценки суставных изменений, радиолог вводит в полость сустава контрастное вещество. Введение контраста проводится под контролем флюороскопа или УЗИ.
Положение во время введения контраста: правильное расположение плечевого сустава это наиболее важный этап выполнения артрограммы. Положение пациента на спине с наружной ротацией верхней конечности (ладонью кверху), чтобы изолировать длинную головку сухожилия бицепса. Для иммобилизации руки поместите на ладонь подушечку с песком.
Маркеры для введения контраста: поставьте метку на коже над верхнемедиальным квадрантом плечевой кости на стыке с линии сустава.
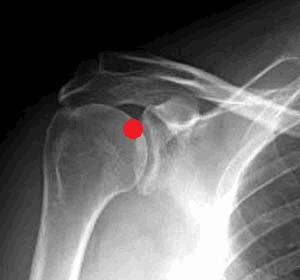
Контрастирование: теперь обработайте помеченную область раствором бетадина и обезбольте кожу и подлежащие ткани 1% раствором лидокаина.
Для проведения всех МР артрограмм при контрастировании применяют иглы A 22 G 3½. Теперь поместите кончик иглы на отметку и при помощи флюороскопа проконтролируйте введение иглы в полость сустава. Теперь введите от 10 до 15мл разведенного магневиста в следующей пропорции: 5мл физиологического раствора, 2мл омнипака, 2мл 1% р-ра лидокаина и 0,1 мл магневиста.
Положение пациента
- Положение пациента лежа на спине головой по направлению к магниту (на спине головой вперед);
- Плечо помещают в катушку для плеча или большую изогнутую катушку и иммобилизуют с помощью подушечек с песком;
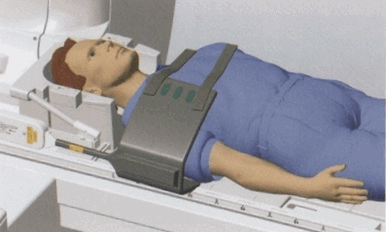
- Центральный луч лазера фокусируется над плечевым суставом или над линией, проходящей через центр катушки.
Предложенные протоколы параметров и планирования исследования
Локалайзер
Первично при планировании последовательности должны быть выполнены снимки в 3 плоскостях. Выдержка снимков менее 25 сек, с получением Т1-взешенных изображений низкого разрешения. При необходимости выполните дополнительные локалайзеры.
Серия T1 vibe 3d с жироподавлением, аксиальный срез 1 mm малое поле обзора (small FOV)
Планирование аксиальных срезов на коронарной плоскости; угловое расположение блока должно быть перпендикулярно плечевому суставу. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (перпендикулярно головке плеча). Эти срезы должны полностью покрывать всю область плечевого сустава (от верхушки акромиально-ключичного сустава и на 2 среза ниже нижней суставно-плечевой связки (the inferior glenohumeral ligament) (суставной капсулы)). Добавление полос насыщения над грудной клеткой поможет предотвратить появление нежелательных артефактов дыхания. Направление фазы исследования должно идти спереди назад, чтобы избежать появления артефактов заворота и дыхания.
Читайте также:
