Асцит
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Асцит – это наличие свободной жидкости в брюшной полости. Наиболее частой причиной асцита служит портальная гипертензия. Симптомы обычно обусловлены растяжением брюшной полости. Диагноз основывается на физикальном осмотре и часто на данных ультразвуковой диагностики или КТ. Лечение включает безнатриевую диету, мочегонные средства и терапевтический парацентез. Асцитическая жидкость может инфицироваться ( спонтанный бактериальный перитонит Спонтанный бактериальный перитонит (СБП) СБП представляет собой инфицирование асцитической жидкости без наличия очевидного источника. Клинические проявления могут включать в себя лихорадку, слабость, симптомы, сопряженные с наличием. Прочитайте дополнительные сведения ), что часто сопровождается болью и лихорадкой. Диагноз инфекции включает анализ асцитической жидкости и посев на культуру. Лечение проводится антибиотиками.
Этиология асцита
Причиной асцита могут быть заболевания печени, обычно хронические, но иногда и острые, также асцит может быть обусловлен причинами, не связанными с патологией печени.
Печеночные причины включают следующие:
Тяжелый алкогольный гепатит Алкогольная болезнь печени Потребление алкоголя высоко в большинстве западных стран. В соответствии с пятым изданием Руководства по диагностике и статистическому учёту психических расстройств, 5-е издание (Diagnostic. Прочитайте дополнительные сведенияПри тромбозе воротной вены асцит обычно не возникает, за исключением случаев сопутствующего гепатоцеллюлярного повреждения.
Внепеченочные причины включают следующие:
Заболевания брюшины (например, карциноматозный или инфекционный перитонит, утечка желчи, вызванная хирургическим вмешательством или другими медицинскими процедурами)
Более редкие причины – это почечный диализ Обзор заместительной почечной терапии (Overview of Renal Replacement Therapy) Почечная заместительная терапия заменяет неэндокринную почечную функцию у больных почечной недостаточностью и иногда используется при некоторых формах отравления. Методы включают пролонгированную. Прочитайте дополнительные сведения , панкреатит Общее описание панкреатита (Overview of Pancreatitis) Панкреатит бывает острым и хроническим. Острый панкреатит – заболевание с выраженным воспалительным компонентом, которое ярко проявляется клинически и гистологически. Хронический панкреатит. Прочитайте дополнительные сведения , системная красная волчанка Системная красная волчанка (СКВ) Системная красная волчанка – хроническое мультисистемное воспалительное заболевание аутоиммунной природы; поражает преимущественно молодых женщин. Наиболее часто заболевание проявляется артралгиями. Прочитайте дополнительные сведения )
Патофизиология асцита
Механизмы комплексные и выяснены не до конца. Факторы включают расширение сосудов внутренних органов, спровоцированное выделением оксида азота, изменение сил Старлинга в портальных сосудах (низкое онкотическое давление из-за гипоальбуминемии и повышенное портальное венозное давление), патологическую задержку натрия в почках (концентрация натрия в моче обычно 5 мЭкв/л [5 ммоль/л]) и, возможно, повышенную продукцию лимфы в печени.
Механизмы, которые, вероятно, участвуют в задержке натрия почками, включают активацию ренин-ангиотензин-альдостероновой системы; повышение симпатического тонуса; внутрипочечное шунтирование с оттоком крови от коркового слоя; повышенное образование оксида азота и изменения в формировании или метаболизме антидиуретического гормона, кининов, простагландинов и предсердного натрий-уретического фактора. Спланхническая артериальная вазодилатация может служить триггером, определенные роли и взаимодействия этих патологических изменений остаются неуточненными.
Симптомы и признаки асцита
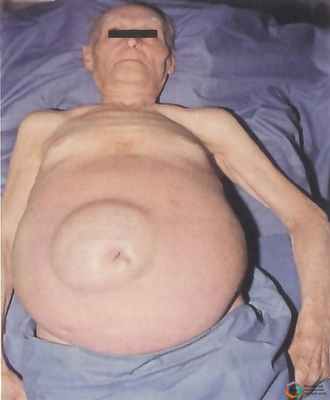
Клинические признаки асцита включают притупление звука при перкуссии живота и ощущение флюктуации при физикальном исследовании. Объемы 1 500 мл могут не выявляться при объективном обследовании. Массивный асцит вызывает напряжение брюшной стенки и уплощение пупка. При заболеваниях печени или брюшины обычно наблюдается изолированный асцит, либо он диспропорционален перифирическим отекам; при системных заболеваниях (например, при сердечной недостаточности) обычно встречается обратная ситуация.
Диагностика асцита
УЗИ или КТ, если очевидных физикальных признаков недостаточно
Часто исследование параметров асцитической жидкости
Диагноз может основываться на физикальном осмотре в случае большого количества жидкости, но визуальные методы исследования более чувствительны. УЗИ и КТ определяют гораздо меньшие объемы жидкости (100–200 мл), чем физикальный осмотр. Также должно возникать подозрение на спонтанный бактериальный перитонит (СБП), если у пациента с асцитом наблюдается также боль в животе, лихорадка или необъяснимое ухудшение состояния. Тем не менее, СБП также может протекать бессимптомно; единственным признаком может быть ухудшение синтетической функции печени или острое повреждение почек Острое повреждение почек (ОПП) Острое повреждение почек представляет собой внезапное снижение функции почек в течение нескольких дней или недель, вызывающее накопление азотистых соединений в крови (азотемия) с или без снижения. Прочитайте дополнительные сведения . Порог лечения должен быть низким, поскольку задержка в лечении приводит к высокой смертности.
впервые диагностированного асцита;
Причина его возникновения не известна.
подозрении на СБП.
Эвакуируется и анализируется приблизительно 50–100 мл жидкости для общего внешнего осмотра, определения содержания белка, подсчета клеток и определения их видов, посева на культуру, и при клинических показаниях проводятся цитология и специальные исследования на кислотоустойчивые микроорганизмы и/или амилазу. По контрасту с асцитом, обусловленным воспалением или инфекцией, асцит при портальной гипертензии характеризуется чистой соломенного цвета жидкостью с низким содержанием белка и полиморфонуклеарных (PMN) лейкоцитов ( 250 клеток/мкл) и, что наиболее надежно, высоким сывороточно-асцитическим альбуминовым градиентом (СААГ), который представляет собой разницу уровня сывороточного альбумина и уровня альбумина асцитической жидкости. СААГ ≥ 1,1 г/дл (11 гр/л) относительно специфичен для асцита, вызванного портальной гипертензией. Если асцитическая жидкость мутная и количество полиморфонуклеарных лейкоцитов > 250 клеток/мкл, то это указывает на СБП, в то время как жидкость с примесью крови дает основания предполагать опухоль или туберкулез. Редкий, подобный молоку (хилезный) асцит является чаще всего признаком лимфомы или окклюзии лимфатического протока.
Лечение асцита
Диета с ограничением потребления натрия
Иногда спиронолактон, возможно, с добавлением фуросемида
Иногда терапевтический парацентез
(См. также Практическое руководство Американской ассоциации по изучению заболеваний печени у взрослых пациентов с асцитом по причине цирроза [AASLD practice guideline Ведение взрослых пациентов с асцитом вследствие цирроза печени]).
Диета с ограничением натрия (2000 мг/день) – это первый и наиболее безопасный метод лечения асцита, связанного с портальной гипертензией Портальная гипертензия Портальная гипертензия – повышенное давление в воротной вене. Наиболее частыми причинами этого состояния являются цирроз (в развитых странах), шистосоматоз (в эндемических областях) или сосудистые. Прочитайте дополнительные сведения . Диуретики должны применяться в случае, если диета с ограничением натрия в течение нескольких дней оказалась неэффективной. Обычно эффективен спиронолактон (в пероральной дозе от 50 мг 1 раз в день до 200 мг 2 раза в день). Петлевой диуретик (например, фуросемид 20–160 мг перорально обычно 1 раз в день или 20–80 мг 2 раза в день) должен быть добавлен при неэффективности спиронолактона. Так как спиронолактон может вызывать задержку калия, а фуросемид, наоборот, способствует его выведению, комбинация этих препаратов часто приводит к оптимальному диурезу с низким риском отклонений в содержании калия. Ограничение в приеме пациентом жидкости показано только при лечении гипонатриемии (сывороточный натрий 125 мЭкв/л [125 ммоль/л]).
Изменения веса тела пациента и количества натрия в моче отражают реакцию на лечение. Уменьшение веса примерно на 0,5 кг/день является оптимальным, так как асцитная жидкость не может выводится быстрее. Более агрессивный диурез уменьшает объем внутрисосудистой жидкости, особенно когда периферические отеки отсутствуют; это истощение может вызвать почечную недостаточность или электролитный дисбаланс (например, гипокалиемию), что может спровоцировать портосистемную энцефалопатию Портосистемная энцефалопатия Портосистемная энцефалопатия – это нейропсихиатрический синдром, который может развиться у пациентов с заболеваниями печени. Часто она связана с высоким содержанием белка в кишечнике или с острым. Прочитайте дополнительные сведения . При наличии периферического отека обычно хорошо переносится более агрессивный диурез до 1 кг/сут. (1) Справочные материалы по лечению Асцит – это наличие свободной жидкости в брюшной полости. Наиболее частой причиной асцита служит портальная гипертензия. Симптомы обычно обусловлены растяжением брюшной полости. Диагноз основывается. Прочитайте дополнительные сведения . Неадекватное уменьшение количества натрия в диете – обычная причина персистирующего асцита.
Терапевтический парацентез может сочетаться с приемом диуретиков. Если удалено более 5 литров асцитической жидкости, на каждый удаленный литр следует ввести 6–8 г 25% альбумина. Альбумин помогает снизить риск постпарацентезной гипотензии (постпарацентезной циркуляторной дисфункции), которая может спровоцировать гепаторенальный синдром Гепаторенальный синдром Заболевание печени часто обуславливает системные симптомы и расстройства. (См. также Структура и функции печени и Обследование пациента с расстройством печени). Гипотензия при тяжелом заболевании. Прочитайте дополнительные сведения . Терапевтический парацентез может уменьшить асцит быстрее, чем диуретики; однако пациенты нуждаются в постоянном приеме диуретиков для предотвращения повторного накопления жидкости в брюшной полости.
Методы аутологичной инфузии асцитической жидкости (например, LeVeen брюшинно-венозный шунт) часто вызывают осложнения и, как правило, больше не используются. Трансъюгулярное внутрипеченочное портосистемное шунтирование (ТВПШ) может снизить портальное давление и оказывает положительный эффект на резистентный к другим методам лечения асцит, ноТВПШ – инвазивный метод, который может вызвать осложнения, включающие портосистемную энцефалопатию и ухудшение гепатоцеллюлярной функции.
Асцит
Асцит - патологическое накопление жидкости в брюшной полости, является одним из основных симптомов декомпенсированного цирроза печени.
Важно!
- 85% больных асцит развивается в исходе цирроза печени
- У 50% больных компенсированным циррозом печени развитие асцита происходит в течение 10 лет
- Асцит является самой частой причиной осложнения цирроза печени у госпитальных больных
- 2х-летняя выживаемость у больных циррозом с асцитом, которые поддаются диуретической терапии, составляет всего 50%
- только 50% из числа резистентных к медикаментозной терапии выживают в течение 6 месяцев.
Классификация асцита (International Ascites Club):
1.По степени развития:
- 1 степень – жидкость в брюшной полости определяется только при УЗИ
- 2 степень – симметричное увеличение живота.
- 3 степень – напряженный асцит.
2.По ответу на медикаментозное лечение:
транзиторный (регрессирует на фоне диуретической терапии)
- резистентный (мочегонная терапия неэффективна).
План обследования больного ЦП с асцитом:
1. Физикальное обследование пациента
2. УЗИ брюшной полости
3. Проведение диагностического лапароцентеза под контролем УЗИ
Осложнения асцита:
- гидроторакс
- повышение давления в воротной вене
- сдавление сосудов (синдром нижней полой вены, компрессия почечных вен)
- формирование грыж (пупочной, белой линии живота)
- смещение органов внутрибрюшинно.
2. Бактериальные осложнения: спонтанный бактериальный перитонит.
3. Метаболические осложнения: нарушение электролитного метаболизма.
4. Гепаторенальный синдром.
Основные принципы лечения:
1. Диета (ограничение потребления натрия с пищей до 2 гр/сутки)
2. Строе ограничение жидкости не показано при содержании сывороточного Na
3. Индивидуальный подбор мочегонной терапии
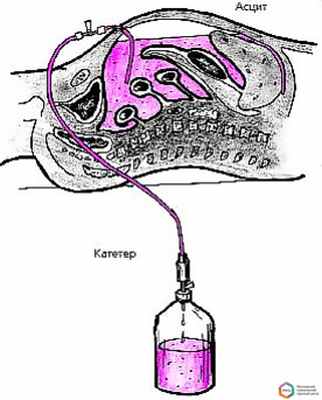
4. Лечебный лапароцентез (см. рисунок)
При неэффективности терапевтических мероприятий показано:
- Трансплантация печени.
- Трансъюгулярное внутрипеченочное портосистемное шунтирование
Важно! Обследование и лечение асцита в исходе цирроза печени проводится только в специализированных клиниках под контролем квалифицированных врачей!
Не откладывайте - обращайтесь за квалифицированной медицинской помощью!
Помните, что правильно и своевременно поставленный диагноз гарантирует эффективность лечения!
Мы подберём лечение для каждого!
Объем исследований определяет врач после очной консультации.
В нашем центре используются доказанные в клинической практике инновационные методы диагностики и проверенные схемы лечения заболеваний печени.
Эффективность нашей работы связана с разработкой и внедрением в практику современных методов обследования и лечения.
Асцит или брюшная водянка
Асцит или брюшная водянка представляет собой значительное скопление транссудата или экссудата в брюшной полости человека.
Как проявляется асцит
Патологическое состояние, скорее, считается осложнением, чем самостоятельным заболеванием. Клиническая картина в деталях отличается в зависимости от первопричины. Но основные характерные черты чрезмерного скопления выпотной жидкости видны невооруженным взглядом. Признаки асцита:
- значительное увеличение живота;
- пупочное кольцо постепенно выпячивается;
- ярко выраженные вздутые венозные сосуды под кожей живота;
- затрудненное дыхание, одышка;
- тяжесть в желудке;
- метеоризм;
- изжога;
- отеки конечностей;
- пупочные и бедренные грыжи;
- геморрой;
- увеличение размеров лимфатических узлов;
- варикозное расширение вен.
Патология проявляется постепенно, в течение нескольких месяцев, или же развивается стремительно. Первые клинические признаки проявляются при образовании литра скопившейся в брюшной полости жидкости. Всего же количество транссудата или экссудата достигает 10-20 литров. Живот при асците выглядит огромным. В горизонтальном положении распластывается в разные стороны. Пациентам тяжело дышать, поскольку диафрагма сдавливается, объем легких уменьшается. Становится трудно вздохнуть.
Почему развивается асцит брюшной полости
В норме в брюшине находится небольшое количество жидкого вещества, схожего по составу с плазмой крови человека. При болезнях нарушаются механизмы выделения или всасывания жидкости, снижается уровень защиты от токсинов. Причинами, вызвавшими тяжелое состояние, оказываются различные заболевания. К ним относят:
- цирроз печени;
- гипертензия в воротниковой вене;
- алкогольный гепатит;
- злокачественное новообразование в брюшной полости;
- сердечная недостаточность;
- печеночная недостаточность;
- гипопротеинемия;
- туберкулез;
- острый панкреатит;
- перитонит;
- заражение грибками или паразитами;
- полисерозит;
- гломерулонефрит;
- болезнь Крона.
К обильному накоплению жидкости ведут воспалительные, метаболические, гидростатические, водно-электролитные и гемодинамические аномалии.

Диагностика и лечение заболевания
Содержимое брюшной полости изучается. По степени инфицированности его разделяют на:
По объему образующейся жидкости выделяют стадии асцита:
- транзиторный (незначительный объем);
- умеренный;
- резистентный (значительный объем).
По итогам медикаментозной терапии различают:
- поддающуюся консервативному медицинскому лечению;
- устойчивую форму.
Диагноз определяется совокупных данных различных обследований:
- визуальный осмотр и пальпация;
- УЗИ брюшной полости;
- рентгенография;
- диагностический парацентез;
- гепатосцинтиграфия;
- КТ и МРТ брюшной полости;
- ангиография;
- коагулограмма.
При абдоминальном парацентезе часть содержимого брюшины отправляется на дополнительное обследование. Определяется число лейкоцитов, нейтрофилов, концентрация белка и альбумина, уровень глюкозы и амилазы, присутствие возбудителя туберкулеза. Проводится цитологический анализ. Когда установлен диагноз асцит, лечение назначается с учетом первоначального заболевания. Пациенту рекомендован постельный или полупостельный режим, бессолевая диета, прием мочегонных, медикаментозная терапия. Все лекарственные препараты назначает только врач.
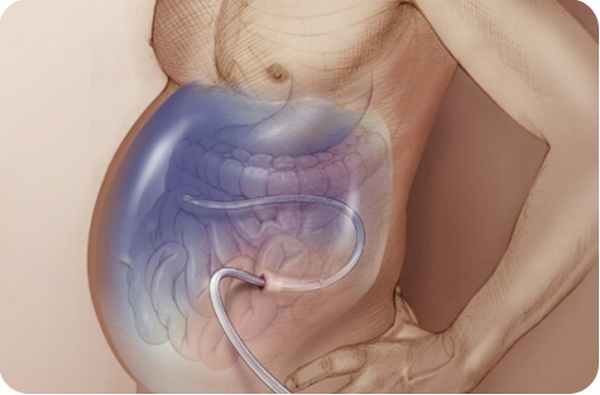
Лапароцентез, проводимый под местной анестезией, облегчает самочувствие больного. Излишняя жидкость откачивается из брюшины через катетер. При малоинвазивном лечении вероятны рецидивы. Специалисты используют хирургические операции — внутрипеченочное шунтирование и пересадку печени — в случаях, когда консервативная терапия не дает результата.
Отсутствие своевременного лечения приводит к ухудшению ситуации, иногда возникают тяжелые последствия: бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром. Важно соблюдать режим питания, ограничить эмоциональные и физические нагрузки, пройти курс терапии основного заболевания.
Жидкость в брюшной полости
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жидкость в брюшной полости: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
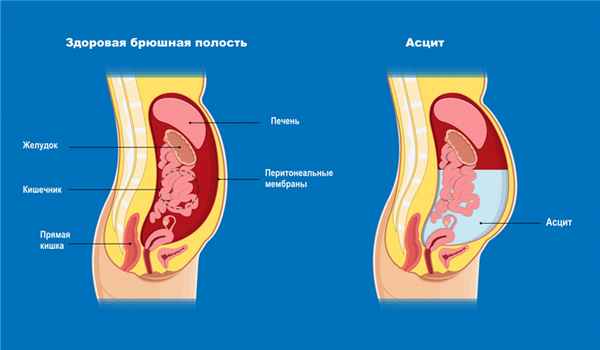
Состояние, при котором накапливается жидкость в брюшной полости, называется асцитом. Очень небольшое количество жидкости присутствует в полости брюшины всегда. Эта жидкость – следствие естественного процесса фильтрации крови через кровеносные сосуды.
Однако при некоторых заболеваниях жидкость либо начинает вырабатываться в избыточном количестве, либо перестает всасываться. В результате она постепенно накапливается в брюшине и давит на внутренние органы, серьезно нарушая их работу.
Разновидности асцита
По объему жидкости:
- небольшое количество;
- умеренное количество;
- значительное количество.
- стерильное содержимое (отсутствие бактериальной составляющей);
- инфицированное содержимое (может быть связано с прободением кишечника или желудка, а также с травмой живота и проникающим ранением);
- спонтанный бактериальный перитонит.
- асцит, поддающийся медикаментозной терапии;
- рефрактерный асцит – то есть не поддающийся лекарственной терапии или возвращающийся вновь спустя короткое время после лечения.
Онкологические процессы в организме также способны стать причиной асцита. Однако, как и в случае с заболеваниями печени, жидкость в брюшной полости появляется лишь по мере прогрессирования болезни. В первую очередь, следует обращать внимание на такие симптомы, как снижение массы тела, аппетита, повышенную утомляемость, болевой синдром, нарушение работы кишечника.
Хронические заболевания сердечно-сосудистой системы приводят к застою крови в левом круге кровообращения, вследствие чего внутрибрюшная жидкость начинает вырабатываться интенсивнее. Появлению асцита всегда предшествует длительная история сердечно-сосудистого заболевания.
Ухудшение состояния происходит постепенно и не очень заметно для больного, поэтому важно не нарушать врачебные предписания и обращаться за врачебной помощью своевременно.
Больного должна насторожить нарастающая слабость, появление или усиление одышки, ночного кашля, изменение привычных цифр артериального давления, появление или увеличение отеков на ногах, которые сначала становятся более выраженными к вечеру, а затем не проходят совсем.
Механизм данного процесса объясняется массивной потерей белка из-за неправильной работы почек и, соответственно, ухудшением всасывания жидкости. Кроме того, отечность присутствует на лице, шее, нижних конечностях, жидкость может скапливаться в грудной полости и полости сердца.
Асцит сопровождает ряд инфекционно-воспалительных заболеваний. По-прежнему довольно часто во врачебной практике встречается туберкулез, течение которого связано с поражением лимфатических узлов брюшной полости, что приводит к сдавливанию внутренних органов, в результате чего наблюдается скопление внутрибрюшной жидкости. Туберкулез обычно начинается с жалоб пациента на повышенную утомляемость, чрезмерную потливость, особенно в ночное время, снижение аппетита и похудение, длительное повышение температуры тела в пределах 37,3–38,3°С. У части больных наблюдаются несильные боли в животе без четкой локализации. Появление таких симптомов требует скорейшего обращения к врачу.
Хронический панкреатит иногда сопровождается асцитом. Такое состояние особенно характерно для людей, злоупотребляющих алкоголем. Накоплению жидкости в брюшной полости предшествуют интенсивные боли в животе.
Длительное голодание может приводить к появлению жидкости в брюшной полости за счет снижения уровня белка и нарушения процесса всасывания жидкости.
В этом случае объем жидкости будет небольшим, однако появление подобного симптома говорит о серьезных нарушениях в работе всего организма. Данное состояние потребует в дальнейшем проведения серьезного и длительного лечения под тщательным контролем множества лабораторных показателей.
Заболевания, приводящие к асциту
Некоторые онкологические заболевания.
Болезни поджелудочной железы.
Недоедание и истощение.
Заболевания эндокринной системы.
Гинекологические заболевания (эндометриоз, кисты и опухоли яичников).
К каким врачам обращаться при асците
Появление жидкости в брюшной полости является симптомом заболеваний, как правило, требующих госпитализации и длительного лечения. Постановкой диагноза и назначением терапии занимаются следующие специалисты: врач-гастроэнтеролог , онколог, кардиолог, эндокринолог, нефролог, пульмонолог, хирург, гинеколог.
Диагностика и обследования при асците
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительной диагностики помогают установить правильный и своевременный диагноз.
- Клинический анализ крови с развернутой лейкоцитарной формулой (для выявления воспалительных изменений при различных инфекционно-воспалительных заболеваниях.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Асцит

Асцит (другое название – «водянка живота») характеризуется избыточным скоплением свободной жидкости в брюшной полости. Основными причинами (механизмами) развития асцита могут стать повышенное давление венозной системы, пониженное содержание альбуминов в плазме крови, гиперпродукция жидкости, а также нарушенный отток лимфы (лимфостаз).
В сутки организм вырабатывает и поглощает в полости брюшины около 1,5 л жидкости. В норме объем жидкости составляет около 150 мл. На начальном этапе состояние редко себя проявляет, а обнаружить его можно только с помощью ультразвукового обследования.
С прогрессированием патологической симптоматики больной ощущает тяжесть в подложечной области, тупые ноющие боли внизу живота. Дальнейшими симптомами асцита становятся:
- затрудненное дыхание, проявляющееся одышкой, ощущением нехватки воздуха;
- расстройство со стороны пищеварительной системы (тошнота, отрыжка, запоры или поносы);
- нарушение мочеиспускания.
В тяжёлой форме процесса самочувствие пациента значительно ухудшается. Вследствие повышения внутрибрюшного давления диафрагма выходит в грудную полость, что провоцирует появление удушья. Нарушенный лимфоотток приводит к развитию выраженных отеков голеней и стоп.
Патологическое состояние часто является признаком онкопроцесса, метастазирования.
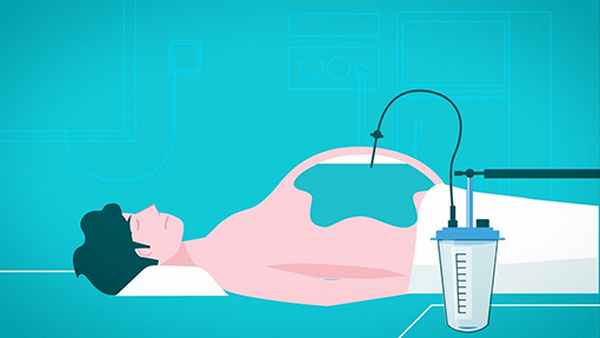

Как лечить асцит
Существуют несколько ведущих методик лечения асцита у больных с онкопатологией:
- Консервативная терапия – основана на восстановлении водно-солевого баланса и снижении накопления избыточной жидкости в брюшной полости. Для этой цели врач назначает антагонисты альдостерона (калийсберегающие) или мочегонные препараты.
- Лапароцентез – лечебно-диагностическая процедура, подразумевающая прокол брюшной стенки под контролем ультразвукового исследования. Применяется как для неотложного выведения патологической жидкости, так и для продолжительного ее выведения (с помощью дренажа).
- Паллиативные хирургические операции – предназначены для улучшения качества жизни. К ним относят перитонеовенозное шунтирование. Оно предусматривает постоянный дренаж брюшной полости с использованием специальной трубки, идущей от живота к шеи (в области яремной вены).
Возможные осложнения
При значительном скоплении жидкости в животе нарушается функциональность внутренних органов. Касается это не только органов брюшной полости, но и дыхательной системы. Ограничение подвижности диафрагмы приводит к легочной недостаточности, образованию выпота в плевральной полости.
Повышение давления в системе воротной вены печени влечет за собой переход бактерий из кишечника в асцитическую жидкость, провоцируя развитие спонтанного бактериального перитонита.
Терминальные (последние) стадии асцита влекут за собой серьезное осложнение – гепаторенальный синдром. Понятие подразумевает под собой нарушение функции выделительной системы вплоть до почечной недостаточности. Точная причина развития этого состояния до конца не изучена. Медики считают, что оно возникает из-за поражения почечного кровотока, избыточного приема мочегонных препаратов и внутривенного введения контраста.
Из-за чего при раке развивается асцит
Патологическая жидкость скапливается в брюшине при поражении онкопроцессом следующих органов:
- придатки, яичники;
- молочные железы;
- матка;
- желудок;
- толстый кишечник (преимущественно толстый).
Асцит при онкологии возникает по причине того, что поражается внутренний слой брюшной полости (брюшина) и оболочка, покрывающая расположенные в ней органы.
К париетальному и висцеральному листкам брюшины крепятся злокачественные клетки, что приводит к нарушенному лимфооттоку и ухудшению всасывания жидкости. Основными причинами патологического состояния становятся новообразования ЖКТ (желудочно-кишечный тракт) и опухоли женской репродуктивной системы.
При поражении раковыми клетками ткани печени действует другой механизм развития водянки. Венозная система печени пережимается, нарушая венозное кровообращение в области кишечника. Подобный вариант протекает сложнее и гораздо дольше. Шестая часть случаев скопления жидкости в брюшной полости при онкопатологиях приходится на вышеописанную форму.
Причина асцита при лимфоме брюшной полости – закупорка и протекание лимфы из внутрибрюшных протоков.
Методы диагностики в Медскан
В клинике Медскан реализуются новейшие диагностические методики визуализации и клинического анализа исследуемой жидкости. Врачи клиники используют следующие методы в своей работе:
- Физикальное обследование. Осмотр пациента позволяет определить примерный уровень накопленной жидкости.
- Биохимический анализ крови – оценивает состояние гепатобилиарной системы (печеночная функциональность), почек. Анализ крови даёт представление о ее свертываемости, об уровне электролитов.
- Рентгенологическое и ультразвуковое обследования органов брюшной полости визуализируют накопленную жидкость.
- КТ, МРТ уточнят наличие асцита.
- Лапароцентез – специальной иглой врач прокалывает брюшную стенку, проводит анализ асцитической жидкости. Процедура помогает установить причину асцита. Также она определяет, инфицирована ли жидкость и присутствуют ли в ней атипичные клетки.
Методы лечения в Медскан
Консервативная терапия мочегонными средствами уместна для лечения слабо выраженных асцитов. Таким способом выводят до 1 литра жидкости в день.
Основной метод лечения асцита при онкологии является лапароцентез в терапевтических целях (устранение патологической жидкости). Исключением является онкопатология яичников. В подобном случае показана циторедуктивная операция (удаление максимального объема новообразования и метастазов) и химиотерапия.
Больным, которым противопоказаны повторяющиеся лапароцентезы, специалисты Медскан назначают перитонеальные порт-системы и катетеры. Людям, страдающим портальной гипертензией (при метастазировании или карциноме) врачи рекомендуют диуретики – мочегонные препараты.

Асцит является следствием печеночных нарушений в 70 % случаев; онкопроцессов – в 23 %; заболеваний сердечно-сосудистой системы – в 7 % случаев. Клинически у больного наблюдается увеличение размеров живота и значительное увеличение массы тела.
В клинике Медскан в Москве оказывается комплексная помощь пациентам с асцитом согласно современным международным протоколам. Наши врачи проведут необходимые диагностические мероприятия, назначат максимально эффективное лечение.
Читайте также:
