Цель лапароскопической дискэктомии. Противопоказания к поясничной дискэктомии.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Подавляющее большинство взрослого населения периодически испытывает боли в позвоночнике. При тяжелых формах остеохондроза развивается сдавление одного или нескольких корешков спинномозговых нервов грыжей диска. В этом случае у пациента развиваются боли «полосой» по всей руке или ноге, нарушается чувствительность, может снижаться сила в определенных мышцах. Вначале проводится консервативное лечение у невролога. При неэффективности лечения в течении 1–2 месяцев показано хирургическое лечение — удаление грыжи диска. Срочно необходимо делать операцию при развитии грубой слабости в конечностях и нарушении мочеиспускания.
Во всем мире и в нашей клинике используются следующие методики удаления грыж дисков:
1. Микрохирургическая дискэктомия
2. Эндоскопическая дискэктомия
3. Удаление грыж дисков из вентрального передне — бокового доступа с последующей фиксацией позвонков имплантатом.
Микрохирургическая дискэктомия — операция проводится со спины через небольшой разрез. Под операционным микроскопом удаляется грыжа диска и освобождается сдавленный корешок. Затем производится ушивание раны.
Клинический пример экстрафораминальной грыжи на уровне L4-5 справа.
МРТ — контроль после микрохирургической дискэктомии – грыжа удалена, корешки освобождены от сдавления.
Эндоскопическая дискэктомия (методика Easy Go) — операция так же проводится со спины. Разрез кожи несколько меньше, мышцы не рассекаются, а раздвигаются специальными дилятаторами. Устанавливается специальный тубус с эндоскопом и проводится удаление грыжи диска. Принципиальных отличий в удалении грыжи диска между микрохирургическим и эндоскопическим методом нет. Послеоперационное ведение схожее. Но эндоскопия менее травматична для для мягких тканей и мышц, позволяет более полноценно обследовать область диска, корешка и дурального мешка(«заглянуть за угол»).
После операции пациенту разрешается ходить в тот же или на следующий день, около месяца используется полужесткий корсет. Ограничиваются наклоны вперед, натуживание, подъем тяжести до месяца со дня операции. Нетрудоспособность для лиц не физического труда около месяца, физического около 2 месяцев.
Удаление грыж дисков из вентрального передне — бокового доступа с последующей фиксацией позвонков имплантатом — операция проводится со стороны живота. После разреза кожи 5–7 см, осуществляется забрюшинный доступ к телам позвонков. Удаляется полностью диск и грыжа диска. Устанавливается имплантат и проводится ушивание раны. Активизация пациента на следующий день, ношение корсета около 2-х месяцев. Сроки нетрудоспособности от 3-х до 6 месяцев.
Фораминальная грыжа диска L5 – S1 до операции.
МРТ – контроль после удаления грыжи диска и спондилодеза имплантатом пористого никелида титана.
Преимуществом данных операций является радикальность – полностью удаляется диск, не бывает рецидивов, нестабильности, меньше рубцово — спаечный процесс в позвоночном канале.
При удалении грыжи шейного отдела разрез проводится по передней поверхности шеи. Удаляется диск, грыжа диска, освобождается от сдавления корешки и спинной мозг. Операция заканчивается установкой имплантата. После операции пациенту разрешается ходить в тот же или на следующий день, около месяца используется полужесткий корсет. Срок нетрудоспособности около 2–3 месяцев.
Дискэктомия
Дискэктомия — это оперативное вмешательство на позвоночнике, которое заключается в частичном или полном удалении межпозвоночного диска. В 95% случае проводится именно полное удаление, потому как при частичном часто возникает осложнение — рецидив межпозвоночной грыжи.
Существует несколько разновидностей данной операции. Основные из них следующие:
Показания к проведению дискэктомии
Все оперативные вмешательства на позвоночнике проводятся в том случае, когда консервативная терапия была не эффективна или эффект от нее был кратковременным. Для дискэктомии характерны следующие показания:
Выраженный болевой синдром при межпозвоночной грыже, длительность которого превышает 1,5 месяца (в случае адекватной консервативной терапии)
Сдавление межпозвоночной грыжей спинного мозга
Сдавление межпозвоночной грыжей корешков спинного мозга с развитие характерных неврологических симптомов (нарушение мочеиспускания, парез или паралич, нарушения кожной чувствительности и пр.)
Обызвествление грыжи межпозвоночного диска (отложение на ее поверхности солей кальция)
Межпозвоночная грыжа крупных размеров (исключение составляют эндоскопические микродискэктомии, которые проводятся при грыже не более 0,6 мм)
Грыжа межпозвоночного диска в сочетании с сужением (стенозом канала позвоночника)
Противопоказания к проведению дискэктомии
Несмотря на то, что данная операция относительно простая и не длительная, она все равно имеет определенные противопоказания. К основным из них относятся:
Нарушение свертываемости крови
Воспалительные или инфекционные заболевания на момент планируемой операции и период в 2 недели после них
Сердечная недостаточность в стадии декомпенсации
Дыхательная недостаточность в стадии декомпенсации
Сахарный диабет в стадии декомпенсации
Наличие положительных результатов от консервативного лечения
Для эндоскопической микродискэктомии характерны немного другие противопоказания:
Межпозвоночная грыжа крупного размера (более 0,6 мм)
Стеноз (сужение) спинномозгового канала (как по причине грыжи, так и по другим причинам)
Перенесенные ранее любые операции на позвоночнике
Ход операции
Для проведения классической дискэктомии и микродискэктомии пациенту делают общий наркоз. В первом случае доступ к позвоночнику зависит от расположения межпозвоночной грыжи. При поражении шейного отдела — это передний или боковой доступ, в грудном отделе — заднебоковой, а при поражении поясничного отдела — задний доступ. Врач рассекает кожу длинной около 10 см, раздвигает специальным инструментом мышцы. При необходимости производится удаление фрагмента дужки у позвонка (ламинэктомия). Далее врач удаляет пораженный межпозвоночный диск и послойно ушивает рану.
При необходимости производится пластика диска специальными трансплантатами (фрагмент из гребня подвздошной кости или искусственный подвижный протез).
Длительность операции занимает не более 2 часов. После чего пациент должен в течение суток лежать на спине. Спустя 3 недели разрешается сидеть, заниматься легкой физической нагрузкой и поднимать вес более 4−5 кг. Еще 1−2 месяца следует носить специальный поддерживающий корсет.
При операции микродискэктомия разрез тканей меньше — до 3 см. инструменты в этом случае также применяются другие, более маленькие. Раздвигаются мышцы и обнажается позвоночник. Подводится специальный микроскоп, из операционного поля отодвигается корешок спинномозгового нерва, при необходимости для улучшения обзора производится разрез (или так называемое «выкусывание») желтой связки. Таким образом открывается доступ к спинномозговому каналу. Производится удаление межпозвоночного диска, который выступает грыжей, и рана послойно ушивается.
Длительность операции не более 1,5 часов. Реабилитация намного проще, чем при классической дискэктомии — после того, как пациент выходит из наркоза, разрешено вставать. В течение первой недели после операции под наблюдением врача постепенно увеличивается нагрузка на позвоночник. Первый месяц после операции запрещено совершать резкие движения, поднимать чрезмерно тяжелые грузы и водить автомобиль.
В случае эндоскопической техники удаления грыжи диска наркоз делают местный. Разрез кожи производится не более 2,5 см (чаще всего менее 1 см). Между дужками позвонков вводится специальная трубочка с камерой на конце. Ход операции врач наблюдает на специальном мониторе. Производится удаление части дужки у позвонка и удаляется грыжевое образование. Далее приборы убирают и рану послойно ушивают. Длительность операции занимает 10−30 минут. После чего пациент может идти домой. В течение 3 недель ограничиваются нагрузки на позвоночник и резкие движения.
Возможные осложнения после дискэктомии
После проведения любой из разновидностей дискэктомии возможно развитие некоторых осложнений. К основным из них относятся:
Повторное возникновение грыжи в соседних межпозвоночных дисках
Кровотечение из поврежденного сосуда
Тромбоз на глубоких венах ног
Нарушение чувствительности кожи и внутренних органов из-за повреждения нервных окончаний
Цель лапароскопической дискэктомии. Противопоказания к поясничной дискэктомии.
Цель лапароскопической дискэктомии. Противопоказания к поясничной дискэктомии.
Целью операции является иммобилизация и стабилизация позвоночного двигательного сегмента, декомпрессия корешков, достижение сегментарного артродеза. При дегенеративно-дистрофических изменениях происходит снижение высоты межпозвоночного пространства, вследствие чего корешок может быть компремирован при выходе из межпозвоночного отверстия. Зачастую это дополнительно сочетается с его компрессией латеральной грыжей.
Выявление компремирующего фактора при фораминальном стенозе лучше всего осуществляется при магнитнорезонансной томографии и на парасагиттальных срезах.
Проведение интеркорпоральной стабилизации кейджами показано при I—II степенях спондилолистеза. Использование этой операции при более выраженных степенях этого процесса нецелесообразно.
В настоящее время показания к проведению подобных операций при стойком болевом синдроме, обусловленном дегенеративными изменениями в межпозвоночных дисках без радикулярной симптоматики, без выраженной сегментарной нестабильности дискутируются.
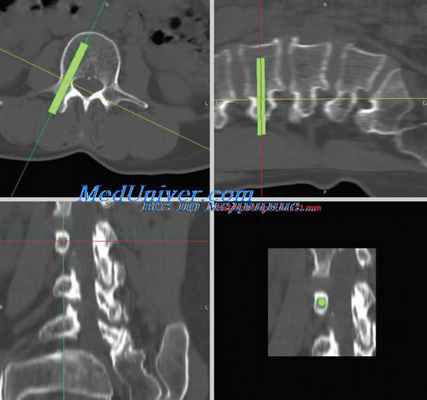
Противопоказаниями к проведению эндоскопической интеркорпоральной стабилизации кейджами в поясничном отделе позвоночника передним доступом являются:
• выраженный остеопороз;
• разрушение конечных пластин тел позвонков;
• дегенеративно-дистрофические процессы в позвоночнике с разрывом задней продольной связки и наличием секвестра в полости спинномозгового канала;
• гипертрофия фасетки;
• стеноз латерального кармана или стеноз спинномозгового канала;
• активный инфекционный процесс в позвонке (спондилит, дисцит или остеомиелит);
• деструктивная опухоль позвонков;
• спондилолистез III—IV степеней;
• выраженное ожирение пациента;
• беременность;
• спаечный процесс в брюшной полости после предыдущих операций на внутренних органах;
• тромбоэмболии в анамнезе, выраженный атеросклероз;
• опухолевые и инфекционные процессы в брюшной полости.
Учитывая, что интеркорпоральную стабилизацию позвоночника кейджами производят преимущественно лапароскопическим доступом, при котором осуществляется пневмоперитонеум, такие операции не могут быть выполнены пациентам, имеющим противопоказания к его проведению.
Перед операцией производится измерение межпозвоночного пространства на спондилограмме, компьютерных и магнитнорезонансных томограммах, и осуществляется предварительный выбор диаметра кейжей и подбор инструментов к ним. Это очень важный этап предоперационной подготовки, от которого зависит эффективность оперативного вмешательства.
Перед операцией особое внимание уделяется подготовке кишечника (очистительная клизма, соответствующая диета накануне операции и др.), так как опорожненный кишечник во время операции будет подвижен, что обеспечит хороший доступ к позвоночнику.
Учитывая значительные изменения в организме человека, которые происходят при проведении пневмоперитонеума, некоторые авторы для уменьшения венозного стаза на время проведения операции используют специальные пневматические антитром-ботические чулки (J.Thalgott, 1997). Автор показал, что использование пневматических антитромботических чулков позволяет значительно снизить частоту тромбоэмболических осложнений.
Выполнив 901 операцию спинальным больным с использованием антитромботических чулков, автор добился снижения частоты возникновения тромбоэмболических осложнений до 0,28% при операциях передними доступами (1 случай на 354 больных) и до 0,19% при операциях задними доступами (1 случай на 547 больных).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Микрохирургическое удаление грыж межпозвоночных дисков
Едва ли не каждый человек имеет те или иные проблемы с позвоночником. Одной из основных причин болей в спине является остеохондроз. Это заболевание характеризуется дегенеративным изменением межпозвоночных дисков. Крайнее проявление нарушения — грыжа межпозвоночного диска (выпячивание либо выпадение фрагментов центральной части диска). Помимо остеохондроза, к грыже межпозвонковых дисков могут привести травма спины и возрастные изменения. Наиболее эффективной методикой лечения этого нарушения является микрохирургическое удаление (микродискэктомия). Данная методика позволяет удалить любую грыжу вне зависимости от её размера и местоположения.
Показания и противопоказания
Микрохирургическое удаление грыж межпозвоночных дисков показано при неэффективности консервативных методов лечения. Абсолютными показаниями к проведению операции являются синдром конского хвоста и прогрессирующая радикулопатия. Противопоказания к операции следующие: онкология, беременность и период лактации, инфекционные заболевания, серьёзные нарушения работы сердечно-сосудистой и дыхательной систем.
Подготовка к операции
Перед назначением операции врач должен убедиться в правильности диагноза, а также изучить картину болезни. Кроме того, пациенту необходимо будет сделать ряд исследований и сдать анализы, чтобы исключить возможные противопоказания к проведению микрохирургического удаления грыжи межпозвоночных дисков. В перечень процедур входит:
- МРТ;
- анализы крови;
- анализы мочи;
- коагулограмма;
- кардиограмма;
- флюорография.
Ход операции и восстановление
Хирургическое вмешательство проводится под перидуальной либо общей анестезией. Микрохирургическая операция проводится с помощью специальной оптики и инструментов. За счёт этого хирург имеет возможность удалить только грыжу, не задевая окружающие ткани и кости. Для доступа к оперируемому участку врач сделает небольшой (до 2 см) разрез. После операции пациента переводят в стационар. Для снижения болевых ощущений врач выпишет анальгетики, а также антибиотики для предотвращения развития послеоперационных осложнений. В большинстве случаев выписка домой возможна уже через пару дней. В течение месяца после микрохирургического удаления грыжи пациенту нужно будет придерживаться ряда ограничений: не поднимать тяжести (не больше 2-3 кг), не делать резких движений. Также налагаются ограничения на вождение автомобиля и работу с оборудованием, вызывающим вибрации. Для ускорения процесса реабилитации рекомендованы физиотерапевтические процедуры. Микрохирургия — это современный и безопасный способ лечения. Опыт проведения микрохирургического удаления грыж межпозвоночных дисков показывает, что положительные результаты достигаются в абсолютном большинстве случаев. Чтобы узнать о процедуре больше и записаться на приём к специалисту «СМ-Клиника» позвоните по телефону, указанному на сайте.
Стоимость предварительная. Точную стоимость операции может определить только хирург на бесплатной консультации.
Операция на позвоночнике: виды, показания, реабилитация
Операция на позвоночнике является серьезным хирургическим вмешательством, требующим высочайшего мастерства хирурга и правильной подготовки пациента. Хорошо спланированное и выполненное по протоколу, оно дает высокий шанс излечения, купирует болевой синдром, восстанавливает двигательную активность и улучшает качество жизни человека.
К оперативному лечению, ввиду его сложности и ответственности, прибегают в самых тяжелых случаях — при быстром прогрессировании заболевания, наличии осложнений и тяжелом течении, например, если был компрессионный перелом.
Операция проводится:
- Планово. После тщательной диагностики, при отсутствии противопоказаний
- Ургентно. По жизненным показаниям, после минимальной подготовки

Виды операций на позвоночнике
Оперативное лечение позвоночника выполняется с помощью множества методов, различающихся объемом, доступом и другими характеристиками. Для каждой патологии существует свой перечень наиболее часто используемых, среди которых как открытые, так и эндоскопические техники:
- Радиочастотная термоаблация
- Нуклеопластика (лазерная, плазменная, гидро-, механическая)
- Лазерная вапоризация
- Эндоскопическое удаление грыжи диска
- Микродискэктомия
Декомпрессивно-стабилизирующие операции предполагают выполнения декомпрессии ( интерламинэктомии, фораминотомии, гемиламинэктомии, ламинэктоми) с последующее стабилизацией:
- Межостистая фиксация
- PLIF (задний)
- ALIF (передний)
- XLIF (латеральный)
- TLIF (трансфораминальный)
Отдельно выполняются операции выполняемые при слабости костной структуры позвонков ( остеопоротическй патологический перелом, гемангома позвонка, метастаз в тело позвонка:
Эти вмешательства заключаются во введении костного цемента ( метакрилата) в пораженный участок тела позвонка через иглу чрезкожно под контролем ЭОПа
Есть и другие виды операций, используемые в современной хирургии при лечении проблем шейного, грудного, крестцового и поясничного отдела. Большинство из них — малоинвазивные эндоскопические, позволяющие быстро и безопасно устранить имеющийся дефект.
Показания к операции
Цервикальный отдел — самый подвижный и богато иннервированный в позвоночнике. Мышечный каркас здесь анатомически недостаточно сильный. Поэтому патология в шейном отделе (межпозвонковая грыжа, спондилолистез) широко распространена и в короткие сроки приводит к осложнениям — нарушению циркуляции крови, шуму в ушах, головокружениям, обморокам, болям, парезам и параличам верхних конечностей. В тяжелой стадии возможны потеря зрения и слуха, дыхательная недостаточность.
Поясничный отдел испытывает наибольшую нагрузку. Повреждение в нем приводит к иррадиирующей боли в ногах, парезу, параличу нижних конечностей, нарушению деятельности органов малого таза. Сильные боли в пояснице также нередко сопровождают патологию поясничного отдела. Без своевременного лечения изменения могут быть необратимыми.
Лечение в медицинском центре “Мирт”
Многопрофильный медицинский центр “Мирт” предлагает широкий спектр медицинских услуг — диагностика, денервация для снятия болевого синдрома, оперативная хирургия, реабилитация.
К нам приходят с вопросами: Опасна ли операция? Сильно ли после нее болит? Нарастет ли хрящ? На все вопросы пациента с удовольствием ответит оперирующий хирург с 10-летним опытом:
Со своей стороны можем гарантировать, что приложим все усилия, и прооперируем быстро и точно. Читайте отзывы на сайте и приходите к нам лично!
Преимущества оперативного лечения в медцентре “Мирт”:
- Эффективность, безопасность
- Сохранение объема функций
- Стационарное лечение 4-7 дней
- Купирование болевого синдрома
- Минимальная частота осложнений
- Минимальная травматизация тканей
- Короткий восстановительный период
Как делают операцию?
Это четко распланированный и отлаженный процесс. Ход оперативного вмешательства осуществляется по заранее составленному протоколу под рентгенологическим и видеоконтролем. Изначально пациент проходит диагностику, чтобы выявить противопоказания. Если их нет, назначается дата операции.
- Перед вмешательством делается легкая премедикация, чтобы снять чувство тревоги
- Проводится обезболивание. Это современный комбинированный севофлюрановый наркоз. За состоянием пациента следит анестезиолог
- Выполняется доступ к операционному полю. При эндоскопических методах размер разреза — 2 см. При декомпрессивно –стабилизирующих вмешательствах размеры разреза больше
- Проводится обработка участков кости, декомпрессия сдавленных нервных корешков, удаление пульпозного ядра
- Заключительный этап – стабилизация , зависит от вида операции
- Проводят контрольную диагностику. Если достигнута цель операции, то накладывают швы
В среднем, работа операционной бригады занимает 1,5-4 часа. Сколько длится, зависит от объемов, степени сложности, доступа и какая выбрана металлоконструкция для вмешательства. Высокотехнологичные эндоскопические методики позволяют сократить длительность лечебного процесса.
Из операционной пациент поступает в палату интенсивной терапии или в стационар. Наблюдение от 4 до 7 суток. Нельзя сидеть. Нужен корсет. На время лечения выдается больничный лист.
Возможно ли лечение грыжи позвоночника без операции?
Пациенты нашего многофункционального центра “Мирт” часто интересуются, можно ли избавиться от болезни без операции? Безусловно, но далеко не в каждом случае. При значительном стенозе или секвестрированной грыже, консервативно вылечиться не удастся.
Современная оперативная хирургия тяготеет к малоинвазивным процедурам. У них хорошая статистика выздоровления. Поэтому бояться операции не стоит.
Послеоперационный период
В зависимости от степени сложности и обширности хирургического вмешательства пребывание в стационаре займет от 4 до 7 дней. При микрохирургическом или эндоскопическом удалении грыжи и, вставать пациенту можно в первые сутки. В более сложных случаях — лишь на 2-3-е сутки.
Нельзя держать спину согнутой, делать крупно-амплитудные движения. В первые две недели все движения должны быть спокойные, размеренные, чтобы не спровоцировать расхождение швов или отторжение вживленных эндопротезов.
Восстановление в послеоперационный период занимает от 2 до 12 мес. Необходимо принимать препараты, рекомендованные лечащим врачом. Придерживаться специальной диеты.
Трудоспособность восстанавливается спустя 2 мес. Некоторым может быть рекомендован легкий труд и сокращенный рабочий день. Категорически запрещены на срок до года любые тяжелые физические нагрузки, в том числе — занятия спортом.
Реабилитация после операции на позвоночнике
Это комплекс процедур, направленный на восстановление полноценного объема движений в позвоночнике. Благодаря проведенной операции удален дефект, мешавший его функционированию, теперь важно убрать последствия, восстановить выносливость и двигательную активность. В этом помогает реабилитация и восстановление позвоночника.
От этих процедур во многом зависит успех лечения — отсутствие осложнений, рецидивов, скорость восстановления тканей. Необходима реабилитация даже после малоинвазивных хирургических вмешательств, поэтому, посещая наш центр, так важно слушать и выполнять все предписания врача-реабилитолога.
Цели периода реабилитации у каждого свои. Если обобщить, они сводятся к:
План реабилитации для каждого пациента создается индивидуально. Одним нужно восстановить объем функций, а другим — буквально учиться ходить заново. Несколько недель нельзя сидеть, поэтому многие процедуры выполняются лежа или стоя.
После операции восстанавливается чувствительность, и может усилиться боль. Ощущение, как будто горят ноги. Обязательно нужно рассказать об имеющейся симптоматике лечащему врачу и реабилитологу. Используя разные подвиды реабилитационной терапии, можно избавиться от дискомфорта!
Физиотерапия
Стимулирует регенеративные процессы, ускоряет ранозаживление, способствует обезболиванию, улучшает микроциркуляцию и остеосинтез. В нашей клинике применяется УВТ, лазеро- и ультразвуковая терапия, гало- и прессотерапия, озоно- и электролечение, квантовая и ударно-волновая методики, магнитотерапия и компьютерное вытяжение позвоночника.
Массаж медицинский
Позволяет восстановить утраченную чувствительность, стимулирует кровообращение, позволяет разработать мышцы.
Пассивная механотерапия
С помощью специальных медицинских роботов мягко и безболезненно разрабатываются неподвижные конечности. Рекомендовано после параличей.
Кинезитерапия
В нашем центре действует сразу два направления — работа на многофункциональных тренажерах и нейромышечная активация. С их помощью осуществляется стабилизация позвоночника за счет активации мышечной цепи — группы глубоких и поверхностных мышц (поперечной мышцы живота, многораздельной мышцы), осуществления правильных движений, формирования двигательного стереотипа и обезболивания.
Занятия протекают безболезненно, комплексно и с постоянным прогрессом — увеличением дозированного лечебного действия. Это позволяет добиваться поставленных целей в короткие сроки.
Специалисты нашего центра хорошо знают и любят свою работу, ежедневно помогая сотням человек возвращаться к привычному образу жизни. Благодаря помощи профессионалов МЦ “Мирт” срок восстановительного лечения минимален, и уже скоро вы сможете наслаждаться всеми красками жизни!
ЛФК после операции на позвоночнике
Это немаловажная часть реабилитации после операции. Упражнения улучшают тонус, кровообращение. Занятия проводятся в зале МЦ “Мирт” на тренажерах и с помощью специального оборудования.
Пациентам необходимы и домашние занятия. Посильная лечебная гимнастика, зарядка, соблюдение режима активности, богатая питательными веществами и витаминами диета. Возможно, потребуются сеансы психотерапии, особенно — после серьезных травм позвоночника.
Комплекс из всех доступных методов и активное сотрудничество врача и пациента на всех этапах после операции — залог быстрого и полноценного выздоровления.
Читайте также:
