Десквамативная интерстициальная пневмония. Иммунология фиброзирующего альвеолита
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Н.С. Лев, Е.А. Ружицкая
ФГУ МНИИ педиатрии и детской хирургии Росмедтехнологий
Понятие интерстициальных болезней лёгких объединяет гетерогенную группу заболеваний, при которых первично поражается интерстиций, альвеолы и периальвеолярные ткани. Заболевания характеризуются двусторонней диссеминацией, прогрессирующей дыхательной недостаточностью, рестриктивным характером вентиляционных нарушений [1, 2].
Единая классификация интерстициальных болезней лёгких отсутствует. Их условно разделяют на болезни с известной этиологий (к ним относится экзогенный аллергический альвеолит, токсический альвеолит) и заболевания с неустановленным этиологическим фактором (фиброзирующие альвеолиты, саркоидоз, различные васкулиты). Кроме этого выделяют, так называемые, вторичные интерстициальные болезни лёгких, развивающиеся при системных поражениях соединительной ткани [3].
Несмотря на полиморфизм клинических и морфологических вариантов и проявлений интерстициальных болезней лёгких, большинство из них начинается с достаточно стереотипных изменений лёгочного интерстиция в виде воспалительной инфильтрации различной степени выраженности, продуктивного альвеолита, в последующем формируется фиброз, темпы прогрессирования которого могут быть различными, и развивается картина «сотового лёгкого».
Эти последовательные процессы являются единым патофизиологическим механизмом, вовлекающим различные типы клеток и широкий спектр растворимых клеточных медиаторов. Течение интерстициальных заболеваний лёгких у детей осложнено тем, что патофизиологические процессы протекают в развивающемся органе [4, 5].
В настоящее время уже стало очевидным, что имеется генетическая предрасположенность к развитию диффузных заболеваний лёгких вследствие избыточного фиброзообразования в ответ на неспецифическое повреждение лёгочного эпителия.
Генетические исследования при интерстициальных болезнях лёгких сосредоточены на поиске врождённых мутаций, доказательстве усиления экспрессии генов, определяющих интенсивность фибропролиферативных процессов, и напротив, супрессии или удаления генов, сдерживающих эти процессы [6].
Несмотря на большое разнообразие клинических форм ИБЛ, для них характерны общие клинические симптомы, при появлении которых у врача должно появиться подозрение на интерстициальную болезнь лёгких.
Вместе с тем, нередко от начала заболевания до постановки окончательного диагноза проходят месяцы, и даже годы. Мы убедились, что у детей респираторные симптомы могут быть нечёткими и длительное время расцениваться как проявления других заболеваний. Болезнь часто начинается исподволь. Порой клинические симптомы вовсе отсутствуют при наличии рентгенологической симптоматики.
Среди клинических проявлений заболевания определяющая роль принадлежит дыхательной недостаточности. Одышка – главный симптом практически всех ИБЛ, имеет место у большинства пациентов, особенно у детей младшего возраста, и является наиболее ранним признаком заболевания. Дыхательная недостаточность вначале возникает или усиливается при физической нагрузке, имеет неуклонно прогрессирующий характер. У некоторых больных одышка сопровождается свистящим дыханием. Эти проявления заболевания ошибочно могут быть приняты за бронхиальную астму.
У больных с интерстициальными болезнями лёгких, как правило, отмечается кашель. Кашель, непродуктивный или со скудной слизистой мокротой.
Цианоз менее постоянный и более поздний признак болезни, возникает или усиливается при физической нагрузке, у маленьких детей при кормлении.
Как правило, в процессе болезни отмечается значительное похудание детей, отставание в росте.
Частым и прогностически неблагоприятным признаком интерстициальных болезней лёгких, как у взрослых больных, так и у детей, является утолщение концевых фаланг пальцев по типу «барабанных палочек», ногти в форме «часовых стекол» («пальцы Гиппократа»). С большим постоянством наблюдаются различные деформации грудной клетки.
Физикальные изменения со стороны лёгких при интерстициальных болезнях достаточно специфичны. У больных на вдохе прослушиваются нежные крепитирующие «целлофановые» хрипы. Они могут быть непостоянными по своей выраженности и локализации. Характерным, по наблюдениям ведущих детских пульмонологов, является несоответствие выраженной одышки относительно небольшим физикальным изменениям в лёгких. Это один из важнейших дифференциально-диагностических признаков, позволяющих клинически отличить интерстициальные заболевания лёгких от других хронических заболеваний бронхолёгочной системы 8.
Клиническая картина заболевания во многом определяется присоединением инфекционно-воспалительного процесса в лёгких. Рецидивирующие воспалительные заболевания бронхолёгочной системы нередко предшествуют и сопровождают течение интерстициальных болезней лёгких у детей.
В поздние стадии заболевания, как правило, отмечаются прогрессирование одышки, формирование лёгочно-сердечной недостаточности за счёт гемодинамических нарушений в малом круге кровообращения.
С большим постоянством у больных определяется артериальная гипоксемия, выявляемая на ранних этапах заболевания лишь при физической нагрузке, а по мере прогрессирования процесса гипоксемия регистрируется и в покое, сопровождается гипокапнией, отражающей особенности дыхательного паттерна больных – частого поверхностного дыхания (rapid shallow breating), гиперкапния появляется в далеко зашедших стадиях болезни. Основным механизмом гипоксемии является вентиляционно-перфузионный дисбаланс, снижение диффузионной способности лёгких.
Важное диагностическое значение при интерстициальных болезнях лёгких у детей отводится функциональным исследованиям внешнего дыхания.
Функциональное исследование лёгких обнаруживает преимущественно рестриктивный тип нарушения вентиляции: снижение основных лёгочных объёмов.
Вместе с тем, рестриктивные нарушения нередко сочетаются с обструктивными, особенно у детей, что, в частности, наблюдается у значительного числа больных с экзогенным аллергическим альвеолитом.
Рентгенологические методы обследования грудной клетки являются важнейшими диагностическими методами при интерстициальных болезнях лёгких. Следует подчеркнуть, что различные нозологические формы ИБЛ имеют свои отличительные особенности рентгенологической картины. Всё большее значение приобретает компьютерная томография высокого разрешения КТВР (high-resolution computed tomography) 12.
На ранних стадиях болезни рентгенологическими и томографическими признаками ИБЛ являются преимущественно усиление и деформация лёгочного рисунка, понижение прозрачности лёгочных полей по типу «матового стекла», мелкоочаговые тени. По мере прогрессирования процесса деформация лёгочного рисунка становится более выраженной, выявляются признаки интерстициального фиброза, полостные образования, формируется картина «сотового лёгкого».
Наиболее точная диагностика большинства ИБЛ возможна при помощи оценки биопсийного материала лёгких. Биопсия лёгких считается в настоящее время «золотым» стандартом в диагностике ИБЛ, позволяющим не только установить диагноз, но и предсказать прогноз заболевания, возможный ответ на терапию [13, 14].
Несмотря на неоспоримую ценность исследования, биопсия показана и возможна далеко не во всех случаях ИБЛ. По данным крупных медицинских центров, биопсия лёгких проводится только у 11-12 % больных с интерстициальными болезнями лёгких [15].
Для косвенной оценки процессов, происходящих в лёгочной ткани, нами использовался метод оценки заживления асептического воспаления кожи («кожное окно») (G. Rebuch, J. Crowley, 1955, в модификации М.А. Капелько, Е.И. Цветковой, 1982).
Исследование «кожного окна» даёт возможность оценить фазы воспалительного процесса (экссудативной, клеточно-пролиферативной, активности фибробластов), выявить особенности миграции в очаг воспаления различных видов фагоцитирующих клеток (нейтрофилов, моноцитов), оценить полноценность межклеточных взаимодействий в ходе воспалительного процесса, зафиксировать наличие аллергии и активность фибропролиферативных реакций.
Следует подчеркнуть, что среди интерстициальных болезней лёгких у детей наибольшее клиническое значение имеет экзогенный аллергический альвеолит. Сведения о распространённости экзогенного аллергического альвеолита в детском возрасте отсутствуют.
В клинике пульмонологии нашего института В.Н. Нестеренко (1995 г.) наблюдала 240 детей с экзогенным аллергическим альвеолитом [16]. В последующем работа в этом направлении продолжилась [17]. В последние годы мы видим значительное увеличение тяжёлых хронических форм этого заболевания.
Экзогенный аллергический альвеолит (ЭАА) представляет собой иммунологически индуцированное воспаление лёгочной паренхимы, при котором в процесс вовлекаются стенки альвеол и верхние дыхательные пути вследствие неоднократного вдыхания разнообразной органической пыли и других веществ [18].
В литературе встречаются и другие названия этой патологии: «гиперчувствительный пневмонит», «ингаляционные пневмопатии», «диффузная интерстициальная пневмония», «интерстициальный гранулематозный пневмонит» и др. В 1932 г. симптоматика аллергического пневмонита была описана J.M. Campbell у 5 фермеров, работавших с заплесневевшим хлебом. Термин «экзогенный аллергический альвеолит» был предложен J. Pepys в 1967 г.
В МКБ-10 под кодами J.67-J.67.9 представлены различные формы ЭАА – гиперсенситивного пневмонита в зависимости от этиологического фактора.
Большинство форм ЭАА рассматриваются как профессиональная патология. Вместе с тем, формирование ЭАА возможно у детей самого разного возраста, контактирующих с различными аллергенами из-за особенностей домашнего микроокружения. Имеются наблюдения развития болезни в первые месяцы жизни ребёнка.
Формирование ЭАА у детей связывается с проживанием в сырых помещениях, тесным контактом с домашними животными и птицами. Наиболее важными из неблагоприятных факторов домашней экологии считаются термофильные актиномицеты и антигены птиц.
ЭАА справедливо рассматривается как иммунопатологические заболевание, в развитии которого ведущая роль принадлежит аллергическим реакциям 3- и 4-го типов (по классификации P.E. Gell, R.R. Coomb, 1968).
Особое значение в диагностике ЭАА придаётся обнаружению специфических преципитирующих антител к «виновному» антигену. У большинства больных с ЭАА определяются преципитирующие IgG к причиннозначимым аллергенам (чаще всего к грибковым, эпидермальным и бытовым аллергенам) в различных титрах. По нашим наблюдениям, обнаружение даже незначительного достоверного уровня преципитирующих антител у детей в сочетании с характерными данными анамнеза и клинической картиной считается достоверным маркером заболевания.
Следует заметить, что при ЭАА, особенно – у детей, могут отмечаться сопутствующие IgE-опосредованные реакции гиперчувствительности немедленного типа, что объясняет нередкое сочетание заболевания с бронхиальной астмой (до 25 % случаев) [16].
ЭАА может иметь различные варианты течения и прогноз: возможно клиническое выздоровление, но вместе с тем, заболевание может приводить к необратимым повреждениям лёгочной архитектоники. Это зависит от многих факторов, включая характер и длительность экспозиции антигена, иммунный ответ пациента, а также своевременность постановки диагноза и адекватное лечение.
Хроническую форму экзогенного аллергического альвеолита, при которой развиваются необратимые фиброзные изменения, необходимо дифференцировать от идиопатического фиброзирующего альвеолита и других интерстициальных болезней лёгких.
В литературе последних лет развернулась широкая дискуссия в отношении различных форм идиопатических интерстициальных пневмоний (ИИП), к которым в настоящее время относят идиопатический фиброзирующий альвеолит (ИФА).
Первые упоминания о заболевании имели место в 1935 г., когда L. Hamman и A. Rich описали несколько больных с быстропрогрессирующей дыхательной недостаточностью и гибелью в течение нескольких месяцев. Термин «фиброзирующий альвеолит», предложенный J. Scadding в 1964 г., отражает основные ключевые признаки заболевания: воспаление и фиброз. В нашей стране наиболее употребителен термин «идиопатический фиброзирующий альвеолит», также отражающий первичность и неясную природу заболевания. Синонимами ИФА являются «идиопатический лёгочный фиброз» – термин, чаще всего используемый в американской литературе, и «криптогенный фиброзирующий альвеолит» (cryptogenic fibrosing alveolitis), получивший большее распространение в Европе, особенно в Великобритании. В 1999 году, а затем в 2002 году были приняты совместные соглашения Американского торакального общества и Европейского респираторного общества по интерстициальным заболеваниям лёгких, сущность которых заключается в том, что были выделены и дифференцированы различные формы идиопатических интерстициальных пневмоний преимущественно по морфологическим признакам. Собственно идиопатический фиброзирующий альвеолит (ИФА) в настоящее время рассматривается как заболевание с морфологической картиной обычной интерстициальной пневмонии [19, 20].
Другие формы интерстициальных пневмоний и в их числе острая интерстициальная пневмония, неспецифическая интерстициальная пневмония, десквамативная интерстициальная пневмония, интерстициальная болезнь с респираторным бронхиолитом и другие типы идиопатических интерстициальных пневмоний являются самостоятельными заболеваниями.
Следует подчеркнуть, что заболевания, относящиеся к группе идиопатических интерстициальных пневмоний, у детей встречаются крайне редко. Это касается и наших наблюдений. Доминирующими в клинической картине являются симптомы тяжёлой дыхательной недостаточности. Болезнь имеет неуклонно прогрессирующее течение, терапия кортикостероидами при этом малоэффективна, что может служить дополнительным критерием при проведении дифференциального диагноза. Средняя продолжительность жизни детей после установления диагноза, по данным американских клиницистов, составляет в среднем 47 месяцев [14].
В педиатрической практике встречаются и другие интерстициальные болезни лёгких – это васкулиты с поражением лёгочной ткани, заболевания, отнесённые к разряду редких, а также системные болезни, в симптомокомплекс которых входит поражение лёгочной ткани [21].
У пациентов с коллагенозами, наряду с интерстициальным поражением лёгких, как правило, удаётся выявить сопутствующее поражение сердца, суставов, кожи, почек, а также специфические иммунологические маркеры, характерные для этой группы заболеваний.
В клиническом симптомокомплексе, наблюдаемом при идиопатическом лёгочном гемосидерозе, выделяется ведущая триада признаков: кровохарканье, железодефицитная анемия, наличие инфильтративных теней на рентгенограммах лёгких. При этом в мокроте, бронхиальных смывах удаётся обнаружить гемосидерофаги – макрофаги, содержащие включения гемосидерина. В случае тяжёлого обострения на рентгенограммах выявляются массивные инфильтративные тени с обеих сторон. При повторных кризах формируется лёгочный фиброз [22, 23].
Аутоиммунные васкулиты (синдром Гудпасчера, гранулематоз Вегенера, синдром Черджа-Стросса и др.), характеризующиеся поражением мелких сосудов, в т. ч. капилляров, могут иметь симптомы, присущие интерстициальным болезням лёгких, сопровождаться диффузными рентгенологическими изменениями в лёгких, наличием крепитирующих хрипов [1, 2].
В заключении следует сказать, что интерстициальные болезни легких характеризуются многообразием нозологических форм у детей и представляют в настоящее время важнейшую проблему. Особенно актуальными является диагностика различных интерстициальных болезней лёгких на ранних, ещё обратимых стадиях заболевания, поиск новых современных подходов к терапии этих угрожающих жизни ребёнка заболеваний.
Десквамативная интерстициальная пневмония. Иммунология фиброзирующего альвеолита
Десквамативная интерстициальная пневмония. Иммунология фиброзирующего альвеолита
Десквамативная интерстициальная пневмония [Liebow et al., 1965] характеризуется тем, что альвеолы равномерно наполнены одноядерными клетками, преимущественно фагоцитарными, но также присутствует некоторое количество пневмоцитов типа II. Альвеолярные стенки утолщены вследствие воспалительно-клеточного инфильтрата, но явного фиброза относительно мало. Имеются большие лимфоидные скопления, которые могут содержать зародышевые фолликулы.
Больные, у которых биопсия показала десквамацию, в ряде случаев прослежены до вскрытия, и гистологическая картина через несколько лет мало отличалась от других форм криптогенного фиброзирующего альвеолита. В других случаях наблюдается смешанная картина с «пристеночными» изменениями в некоторых участках и преобладанием десквамации в других [Scadding, Hinson, 1967].
Можно наблюдать также острые интерстициальиые поражения с воспалительными клетками, состоящими из лимфоцитов, моноцитов и фибробластов или почти исключительно из лимфоцитов или плазматических клеток. Пока не будет выяснен патогенез, нельзя будет сказать, объясняются ли эти различные гистологические изменения вариабельными реакциями организма на один и тот же агент или же их надо рассматривать как раздельные заболевания.
В настоящее время мы знаем только, что все они могут перейти в легочный фиброз, который будет всегда одинаков.

Иммунология фиброзирующего альвеолита
В старых работах было отмечено, что при криптогепном фиброзирующем альвеолите часто повышена СОЭ и увеличено содержание общих сывороточных глобулинов. Эти изменения наблюдались в 40% случаев, описанных Turner-Warwick и Domiach (1965), и были подтверждены Nagaya и соавт. (1969). Чаще, однако, отмечалось повышение уровня отдельных классов иммуноглобулинов, а не общее их повышение [Hobbs, Turner-Warwick, 1967].
Ввиду упомянутых выше сочетаний, очевидно, следовало бы в первую очередь искать неорганоспецифические аутоантитела.
Антиядерные антитела. В нашей лаборатории Haslam (1976) довольно подробно изучал антиядерные антитела в 30 положительных сыворотках. Титры антиядерных антител в общем были выше у женщин, чем у мужчин. При высоких титрах антитела состояли преимущественно из IgG, а при низких — чаще из IgM, хотя в одной и той же сыворотке часто можно было видеть антиядерные антитела типов IgG и IgM (14 случаев, т. е. 46%).
В большинстве случаев отмечалось диффузное иммунофлюоресцептное окрашивание (22 случая, или 73%). В отдельных случаях окрашивание было пятнистым (3 случая, т. е. 10%) и в 6 случаях — периферическим (20%). Антиядерные антитела, способные связывать комплемент, наблюдались с такой же частотой, как при системной красной волчанке, т. е. в 34 % положительных случаев. Клетки LE не были обнаружены.
Антитела против мазков нуклеопротеина встречались не часто и найдены только у 12%. Антитела против ДНК обнаружены у 36% больных с положительными реакциями на антиядерные антитела, и во всех случаях линии преципитации исчезали, если сыворотка предварительно абсорбировалась денатурированным нагреванием, одноцепочечной ДНК. Связывание по методу Фарра с иативной ДНК (эндогенная ДНК клеток Hela) было отрицательным в 37 случаях, исследованных Hughes, Lachmann (1975) и Haslam (1976).
Однако в небольшом числе исследованных случаев связывание по методу Фарра с одноцепочечной ДНК было положительным.
Наблюдение за больными в динамике показало, что антиядерные антитела являются стойкими. Известен только один исключительный случай, когда первоначальные исследования дали проверенные отрицательные результаты, а позднее результат стал положительным. Наряду с этим только случаи с пограничной положительной реакцией (с титрами около 1 : 10) давали результаты, которые были непостоянными с годами.
В подавляющем большинстве случаев реакция оставалась положительной, хотя титр менялся. Конечно, у нас нет данных о наличии антиядерных антител до начала болезни, но они обнаруживались в очень острых случаях уже через несколько недель после появления симптомов. Наличие или отсутствие антиядерных антител, видимо, не влияет па продолжительность жизни больных криптогенным фиброзирующим альвеолитом и на эффективность лечения стероидами [Johnson, Turner-Warwick, 1977].
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Идиопатические интерстициальные пневмонии
Идиопатические интерстициальные пневмонии (ИИП) — группа диффузных воспалительных и/или фибротических заболеваний легких, объединенных на основании сходных клинических, рентгенологических и гистологических признаков, приводящих к снижению легочных объемов и развитию дыхательной недостаточности.
Формы и осложнения
К основным клинико-рентгенологическим формам ИИП, ранее объединенным в единую группу «фиброзирующего альвеолита», относятся:
- идиопатический легочный фиброз;
- неспецифическая интерстициальная пневмония;
- криптогенная организующая пневмония;
- десквамативная интерстициальная пневмония;
- респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких;
- лимфоцитарная интерстициальная пневмония;
- идиопатический плевропаренхиматозный фиброэластоз;
- острая интерстициальная пневмония.
Причины заболевания
Идиопатические интерстициальные пневмонии относят к заболеваниям с неуточненной этиологией. Для ряда ИИП (в частности, идиопатического легочного фиброза) существенную роль играет генетическая предрасположенность. Криптогенная организующая пневмония часто развивается после перенесенных респираторных инфекций (бактериальных, вирусных), в том числе после новой коронавирусной инфекции COVID-19. Респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких, чаще развивается у курящих людей.
Симптомы
Основные симптомы ИИП:
- , усиливающаяся при физической нагрузке;
- сухой и малопродуктивный кашель;
- дискомфорт в грудной клетке при дыхании;
- кровохарканье (редко);
- утолщение концевых фаланг пальцев, деформация ногтей по типу «часовых стекол»; , снижение аппетита.
Стадии протекания
Четкой стадийности в развитии ИИП нет. Тем не менее, при активном течении ИИП конечным этапом их развития является формирование прогрессирующего легочного фиброза с тяжелой дыхательной недостаточностью, значительно ухудшающего прогноз заболевания.
Лечение идиопатических интерстициальных пневмоний
Медикаментозная терапия
Основой терапии большинства подтипов ИИП (за исключением первично фиброзирующих — идиопатического легочного фиброза и плевропаренхиматозного фиброэластоза) является назначение иммуносупрессивной терапии, включающей:
- глюкокортикоиды (преднизолон, метилпреднизолон): первая линия терапии, к преимуществам которой относится быстрое развитие терапевтического эффекта;
- цитостатические препараты (микофенолата мофетил, метотрексат, азатиоприн, циклофосфамид): используются при развитии рецидива после отмены глюкокортикоидов, стероид-зависимости, наличии противопоказаний к использованию глюкокортикоидов (к преимуществам этого вида лечения относится отсутствие выраженных метаболических побочных эффектов).
Пациентам с первично фиброзирующими вариантами ИИП (в первую очередь идиопатическим легочным фиброзом), а также с развитием прогрессирующего легочного фиброза при всех вариантах ИИП рекомендован прием антифибротической терапии (нинтеданиб, пирфенидон), обладающей доказанным эффектом замедления прогрессирования дыхательной недостаточности, снижения риска обострений у данной когорты больных.
Определяющую роль в эффективности всех видов медикаментозной терапии играет ее максимально раннее назначение, с оценкой клинико-лабораторных и рентгенологических параметров в динамике.
Профилактика обострений
Учитывая значимый вклад респираторных инфекций в развитие обострения ИИП, всем пациентам (при отсутствии абсолютных противопоказаний) рекомендована вакцинация против гриппа, пневмококка, SARS-Cov-2 (возбудителя COVID-19).
Также пациенты с ИПП, особенно получающие активную иммуносупрессивную терапию, имеют более широкий спектр показаний к назначению антибактериальной терапии, в том числе профилактической.
Лечение и профилактика сопутствующих заболеваний
Принимая во внимание повышенный риск развития сердечно-сосудистых осложнений у пациентов с ИИП, важно своевременно осуществлять коррекцию модифицируемых факторов риска — назначать антигипертензивную, гиполипидемическую, антиагрегантную и антикоагулянтную терапии.
В связи с повышенной заболеваемостью онкологическими заболеваниями легких (в частности, у пациентов с идиопатическим легочным фиброзом) рекомендован целенаправленный скрининг данной патологии с использованием КТ ОГК.
С целью уменьшения интенсивности кашля всем пациентам с ИИП рекомендован скрининг и по показаниям — терапия гастроэзофагеальной рефлюксной болезни.
Немедикаментозная терапия
При развитии дыхательной недостаточности, снижении сатурации крови кислородом на воздухе в покое ниже 90 % рекомендовано начало постоянной кислородотерапии в домашних условиях с использованием кислородного концентратора.
Всем пациентам с ИИП рекомендована сбалансированная высокобелковая диета, компенсирующая энергетические потери на дополнительную работу дыхательной мускулатуры. Для тренировки дыхательной мускулатуры, уменьшения одышки, повышения толерантности к физическим нагрузкам пациентам с ИИП рекомендована умеренная аэробная физическая нагрузка, дыхательная гимнастика, в том числе с использованием дыхательных тренажеров.
Как происходит лечение идиопатических интерстициальных пневмоний в клинке Рассвет
В клинике Рассвет пациентам с диагнозом ИИП проводится комплексное обследование для определения оптимальной тактики лечения — как основного заболевания, так и сопутствующей патологии.
По результатам диагностики разрабатывается план лечения, включающий как медикаментозную терапию, так и диетические рекомендации, дыхательную гимнастику, план физических нагрузок. На фоне лечения проводится регулярная оценка его эффективности с исследованием клинико-лабораторных и рентгенологических данных.
Какие бывают виды альвеолитов
Под названием альвеолиты подразумевается группа заболеваний воспалительного характера, протекающих в респираторном отделе легкого и поражающих альвеолы. Протекают как самостоятельные болезни или осложнения других патологических процессов. Так альвеолиты сопровождают саркоидоз, СПИД, гепатит, аутоиммунный тиреоидит, цирроз печени, синдром Шегрена.

Какие виды альвеолита выделяют
При длительном воздействии на ткани альвеол токсичными раздражителями возникает хронический воспалительный процесс, что стимулирует образование фиброзной ткани. Альвеолы, в которых начался фиброзный процесс, не участвуют в процессе дыхания. По виду воздействия различных веществ выделяют:
- идиопатический;
- токсический;
- экзогенный аллергический.
Аллергический альвеолит легких вызывается внешними аллергенами:
- термофильными актиномицетами;
- плесенью;
- пылью древесной и шерстяной;
- белковыми антигенами;
- пищевыми антигенами;
- медикаментами.
Попадают в организм раздражители ингаляционными и неингаляционным путем. Существует множество подвидов патологического состояния, разделяемые по виду возбудителя. Выделяются острая, подострая и хроническая формы болезни. Проявляются в значительной мере при длительном контакте с раздражителем. Хорошо поддаются терапии, если исключить аллерген. При долговременных контактах с вредными веществами развивается бронхит, эмфизема легких.
Токсический альвеолит легких возникает из-за воздействия токсических препаратов на дыхательную систему организма, таких как лекарственные химиопрепараты и производственные токсины. Сюда относятся:
- алкирующие цитостатические вещества;
- антибиотики противоопухолевого назначения;
- цитостатики растительного происхождения;
- различные противоопухолевые медикаменты;
- антибактериальные препараты;
- препараты противогрибкового назначения;
- гипотензивные вещества;
- средства от аритмии;
- кислород при длительном вдыхании;
- газы, раздражающие дыхательные пути;
- пары и соли металлов;
- пластмассы;
- нитрогазы.
При длительном воздействии токсинов развиваются патологические осложнения.

Синдром Хаммена-Рича
Альвеолит фиброзирующих легких или синдром Хаммена-Рича или идиопатический фиброз развивается вследствие аутоиммунных отклонений в организме. Болезнь характерна для людей пожилого возраста. Патология прогрессирует. При отсутствии своевременной терапии приводит к дыхательной недостаточности и смерти. Фиброзирующие формы классифицируются по видам пневмонии:
- интерстициальная;
- десквамативная;
- облитерирующий бронхиолит;
- лимфоидная;
- гигантоклеточная.
Как первопричина выступает аутоиммунная реакция организма против собственных клеток. Специалисты отчасти связывают это с наличием вирусной инфекции. В частности, гепатита, вируса Эпштейна-Барра, аденовируса.
Основные признаки и прогнозы
Клиническая картина проявляется одышкой кашлем, выделением значительного количества мокроты, усталостью, болью в мышцах, тахикардией. Для установления точного диагноза врач-пульмонолог назначает клинический анализ крови, рентген грудной клетки, компьютерную томографию, бронхоальвеолярный лаваж, бронхографию, обследование функции внешнего дыхания.
Лечение альвеолита легких назначается медикаментозное, физиотерапевтическое. Рекомендована дыхательная гимнастика, санаторно-курортная терапия. Если не предпринимать активных лекарственных мер, прогноз становится неблагоприятный.
Интерстициальная пневмония
Интерстициальная пневмония - прогрессирующий воспалительный процесс, затрагивающий стенки альвеол и соединительную ткань паренхимы, с возможной вторичной внутриальвеолярной экссудацией и исходом в фиброзную перестройку легочных структур. Заболевание сопровождается усиливающейся одышкой, сухим или с незначительной мокротой кашлем, болью в груди, субфебрилитетом, «теплым» цианозом, сердечно-легочной недостаточностью. Диагностика интерстициальной пневмонии включает анализ данных рентгенографии и КТ легких, дыхательных тестов, биопсии легких. При интерстициальной пневмонии применяются кортикостероиды, цитостатики, оксигенотерапия, ИВЛ.
МКБ-10
Общие сведения
Интерстициальная (идиопатическая интерстициальная) пневмония – первичное острое или хроническое воспаление межуточной ткани легких неясной этиологии, характеризующееся ее фибропролиферативными изменениями и снижением дыхательной функции. Клинико-патологическая классификация выделяет идиопатические интерстициальные пневмонии как отдельную группу интерстициальных болезней легких (ИБЛ), точную распространенность которых сложно оценить из-за редкого установления правильного диагноза.
Среди множества проблем пульмонологии интерстициальная пневмония занимает особое место, т. к. характеризуется длительным тяжелым течением, нередко неблагоприятным исходом из-за неуклонно прогрессирующей фиброзной и склеротической трансформации легких. При интерстициальной пневмонии почти всегда отмечается снижение качества жизни и инвалидизация больных.
Причины
Этиология идиопатической интерстициальной пневмонии до конца не изучена. К заболеванию может быть причастно нарушение иммунологического гомеостаза, а пусковым фактором выступает некий антиген, к которому организм начинает вырабатывать антитела. Развитие данной патологии могут провоцировать инфекционные агенты (микоплазмы, хламидии, пневмоцисты, легионеллы, риккетсии, респираторные вирусы, CMV, вирус герпеса) и определенные виды пыли.
Склонны к интерстициальной пневмонии курящие или ранее курившие лица, ВИЧ-инфицированные и больные СПИДом (преимущественно дети). Лимфоидная форма может сочетаться с аутоиммунными заболеваниями (синдромом Шегрена), иммунопатиями (гипо- и гипергаммаглобулинемиями). Курение – одна из главных причин десквамативной пневмонии и респираторного бронхиолита. Криптогенная организующаяся пневмония имеет обычно идиопатический характер, но возможна связь с коллагенозами или медикаментозной терапией амиодароном, препаратами золота.
Патогенез
Воспаление при интерстициальной пневмонии протекает по типу пневмонита (альвеолита), носит чаще всего иммунный неинфекционный характер, затрагивая, главным образом, альвеолярные стенки и внеальвеолярную соединительную ткань легких, иногда с вторичной организацией экссудата внутри альвеол. Для интерстициальной пневмонии характерно первичное воспаление интерстициальной ткани с накоплением в ней иммунокомпетентных клеток, выделяющих различные повреждающие медиаторы (оксиданты, интерлейкин-1 и др.) на ранней стадии и фиброгенные факторы, вызывающие развитие фибропролиферативных реакций, на поздней стадии.
Классификация
Группа интерстициальных пневмоний включает в себя различные патоморфологические формы заболевания. К ним относятся:
- обычная интерстициальная пневмония (идиопатический легочный фиброз/фиброзирующий альвеолит)
- неспецифическая
- острая (синдром Хаммена–Рича)
- десквамативная (макрофагальная)
- лимфоидная (лимфоцитарная)
- криптогенная организующаяся
- респираторный бронхиолит, ассоциированный с ИБЛ.
Поражение при интерстициальной пневмонии может быть очаговым или диффузным, а по объему может охватывать целую долю или все легкое.
Все варианты интерстициальной пневмонии имеют некоторые патогенетические, морфологические и клинические отличия, особенности течения и прогноза:
- Идиопатический легочный фиброз (ИЛФ). Типичны нарушение архитектоники легких гетерогенного характера, рубцевание интерстициальной ткани, «сотовая» трансформация легких с множеством тонкостенных полостей без содержимого и инфильтрации, фокусы фибробластов.
- Неспецифическая интерстициальная пневмония (НСИП) имеет картину однородных воспалительных изменений интерстиция и фиброза с редким возникновением фибробластических фокусов. При острой интерстициальной пневмонии (ОИП) наблюдаются резкий отек альвеолярных стенок, образование внутри альвеол экссудата и гиалиновых мембран, частое развитие интерстициального фиброза.
- Криптогенная организующаяся пневмония (КОП), или облитерирующий бронхиолит с организующейся пневмонией протекает с сохранением легочной архитектоники, организованным внутриальвеолярным экссудатом и диффузными полипообразными грануляциями в бронхиолах.
- Десквамативная интерстициальная пневмония (ДИП). При десквамативной форме возникает незначительное равномерное воспаление интерстиция легочной паренхимы со скоплением альвеолярных макрофагов в выстилке альвеол.
- Лимфоидная интестициальная пневмония (ЛИП) проявляется сочетанием гомогенной выраженной лимфоцитарной инфильтрации интерстиция и перибронхиальных лимфоидных фолликулов.
- Респираторный бронхиолит. Типична бронхоцентричная миграция альвеолярных макрофагов при минимальных признаках воспаления и фиброза альвеол и интерстиция.
Наиболее часто встречаются идиопатический легочный фиброз и неспецифическая форма интерстициальной пневмонии. ИЛФ более характерен для пожилых мужчин (средний возраст 65 лет), прочие формы ИИП чаще выявляются у пациенток женского пола (35-55 лет), а неспецифическая и десквамативная иногда возникают у детей.
Симптомы интерстициальной пневмонии
Хроническое течение (более 12 месяцев) свойственно ИЛФ и ЛИП; подострое/хроническое – НСИП; подострое (месяцы и годы) – ДИП и РБ; острое/подострое – КОП; внезапное – ОИП. Клинические формы интерстициальной пневмонии сопровождаются малопродуктивным (сухим или с незначительной мокротой) кашлем, затруднением дыхания (ощущением «неполного вдоха») и нарастающей одышкой, сначала выраженной при нагрузках, затем в покое. Возникают боли в груди, эпизоды внезапной нехватки воздуха по ночам. Одышка ограничивает активность пациента, сопровождается быстрой утомляемостью, плохим сном, иногда потерей веса.
Симптомы бронхиальной обструкции при ИЛФ наблюдаются только у 4 % больных, значительно чаще они отмечаются при десквамативной форме. У больных может обнаруживаться «теплый» цианоз кожных покровов, который постепенно охватывает все тело. При КОП, НСИП, ЛИП возможна лихорадка. Проявления криптогенной формы часто напоминают симптомы бактериальной пневмонии. Для ИЛФ, неспецифической, десквамативной и лимфоцитарной интерстициальных пневмоний типичны «пальцы Гиппократа».
ИЛФ имеет незаметное начало с медленным нарастанием одышки и кашля, общей слабости, болей в мышцах и суставах, отсутствием лихорадки и кровохарканья. Прогрессирование этой формы сопровождается похуданием (вплоть до кахексии), развитием дыхательных нарушений, первичной легочной гипертензии. Тяжелая дыхательная недостаточность с проявлениями легочного сердца при ИЛФ может сформироваться за период от 2-х месяцев до 2-х лет.
Симптомы острой интерстициальной пневмонии (синдрома Хаммена–Рича) схожи с клиникой гриппа и острого респираторного дистресс-синдрома. Наблюдается молниеносное течение с быстро прогрессирующей дыхательной недостаточностью и высоким процентом летальных исходов.
Осложнения
Осложнениями интерстициальной пневмонии могут быть карнификация легкого с формированием пневмосклероза, развитие «сотового» легкого, дыхательной и сердечной недостаточности, присоединение вторичной бактериальной инфекции. Стадию «сотового» легкого при интерстициальной пневмонии определяют как прогностически неблагоприятную в плане возникновения рака легкого.
Диагностика
Диагностика интерстициальной пневмонии затруднена, основана на результатах анамнеза, физикального осмотра, рентгенографии и КТ легких, исследования ФВД (спирометрии, бодиплетизмографии); торакоскопической или открытой биопсии легких.
При интерстициальной пневмонии выявляется мягкая крепитация: на ранней стадии, в основном, в прикорневых сегментах легких, на поздней - по всем легочным полям и в верхушках легких. Для ИЛФ типична инспираторная крепитация по типу «треска целлофана». Отмечаются жесткое дыхание, влажные или сухие мелкопузырчатые хрипы в легких. При перкуссии имеется небольшое укорочение звука, соответствующее области поражения. Инструментальная диагностика включает:
- Функциональные дыхательные тесты. Выявляют нарушение вентиляции и расстройства диффузионной способности легких (при ИЛФ - рестриктивного типа с резким и крайне резким снижением легочных объемов).
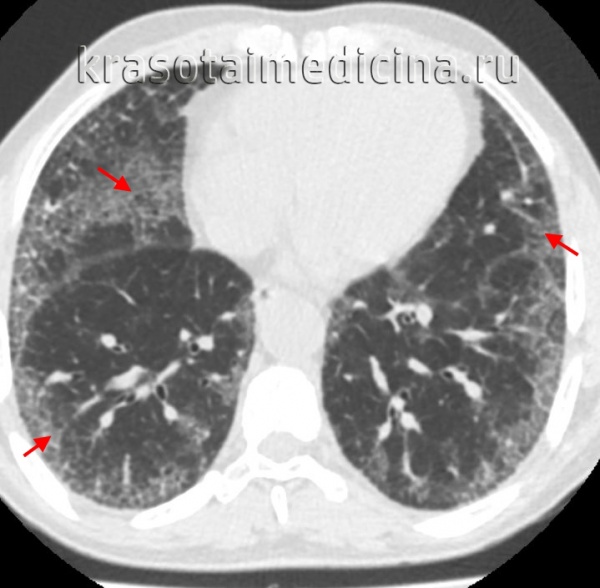
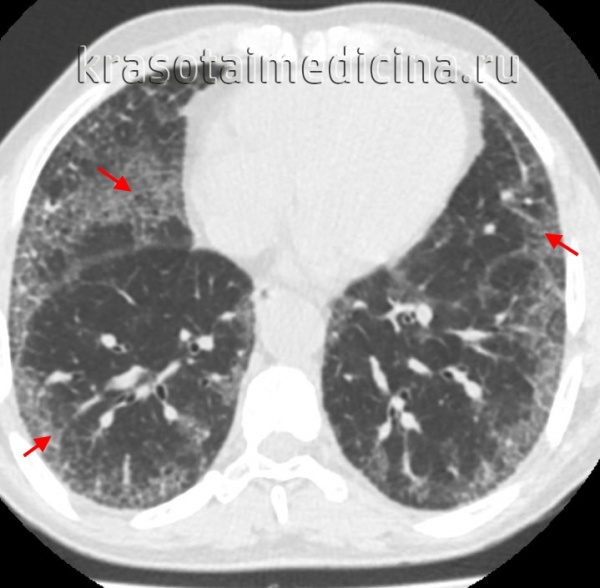
- Рентгенография. Рентгенологическими признаками интерстициальной пневмонии могут являться симметричные полупрозрачные затемнения по типу «матового стекла», в основном в нижних отделах легких; утолщение междолькового и внутридолькового интерстиция; кистозно-фиброзные изменения, периваскулярная и перибронхиальная инфильтрация и тракционные бронхоэктазы.
- КТ высокого разрешения. Помогает уточнить распространенность поражения легочной ткани, оценить стадию, активность и темпы прогрессирования фиброзного процесса.
- Биопсия. Важным этапом диагностики интерстициальной пневмонии является биопсия легкого с гистологическим анализом биоптатов легочной ткани.
- ЭхоКГ. Эхокардиографические симптомы нарушения гемодинамики в малом круге кровообращения отмечаются только при достаточно высоких показателях площади фиброзных изменений в легких.
Дифференциальная диагностика интерстициальной пневмонии проводится с бактериальной пневмонией, туберкулезом, другими ИБЛ. Лечебно-диагностические мероприятия при интерстициальной пневмонии подразумевают взаимодействие пульмонолога, торакального хирурга, врача-рентгенолога, патоморфолога.

КТ ОГК. Интерстициальная пневмония, участки «матового стекла» (красная стрелка) и ретикулярные изменения.
Лечение интерстициальной пневмонии
Ранняя диагностика интерстициальной пневмонии положительно влияет на эффективность лечения и прогноз. В случае острой формы интерстициальной пневмонии поддержание дыхательной функции осуществляется с помощью оксигенотерапии и искусственной вентиляции легких. Лечение других форм базируется на применении глюкокортикостероидов (ГКС) и цитостатиков, способных оказывать выраженное противовоспалительное и иммуносупрессивное действие.
При НСИП, КОП, РБ-ИБЛ, ДИП и ЛИП показаны высокие или средние дозы преднизолона длительным курсом, при необходимости добавление цитостатических препаратов. Отказ от курения - обязательное условие разрешения десквамативной интерстициальной пневмонии и респираторного бронхиолита, ассоциированного с ИБЛ. При ИЛФ используют ГКС-монотерапию и более предпочтительные комбинации с азатиоприном или циклофосфамидом на протяжении как минимум 6 мес. с тщательным мониторингом состояния больного.
В качестве дополнительных применяются антифиброзные препараты (D-пеницилламин, колхицин, интерферон γ-1b). При развитии гипоксемии рекомендована кислородотерапия, при легочной гипертензии – вазодилататоры. Эффективно применение препаратов, влияющих на функциональную активность эндотелия - простагландинов, антиагрегантов, ингибиторов эндотелина-1, антиоксидантов. При формировании «сотового легкого» единственным методом лечения интерстициальной пневмонии является трансплантация легких.
Прогноз
Исход интерстициальной пневмонии зависит от формы заболевания и выраженности фиброза легких. Выживаемость больных в среднем составляет 5-6 лет, при ИЛФ с развитием пневмосклероза и сердечно-легочной недостаточности продолжительность жизни не превышает 3 лет. Острая интерстициальная пневмония даже при своевременном лечении имеет очень высокие показатели смертности - до 50-70%.
Клиническое улучшение и стабилизация состояния пациента в результате лечения неспецифической интерстициальной пневмонии наступает примерно в 75% случаев; около 35% больных имеют 10-летнюю выживаемость. При десквамативной форме улучшение/стабилизация наблюдаются в 2/3 случаев, а 5- и 10-летняя выживаемость достигает 93 и 69%, возможна полная ремиссия.
Большинство случаев лимфоцитарной интерстициальной и криптогенной организующейся пневмонии имеют благоприятный прогноз. РБ-ИБЛ часто разрешается при прекращении курения, в некоторых случаях имеет место упорное прогрессирование с рецидивами. Больным ИЛФ регулярно проводится вакцинация против гриппа и пневмококковой инфекции.
1. Неспецифическая интерстициальная пневмония/ Авдеев С.Н., Авдеева О.Е.// Практическая пульмонология. – 2007.
2. Морфологические особенности и механизмы прогрессирования идиопатических хронических интерстициальных пневмоний: Автореферат диссертации/ Мануйлова Т.Ю. – 2005.
3. Компьютерная томография высокого разрешения в дифференциальной диагностике интерстициальных пневмоний: Автореферат диссертации/ Абович Ю.А. – 2003.
Читайте также:
