Дифференциальная диагностика острого аппендицита. Болезни с которыми дифференцируется аппендицит
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
В большинстве случаев диагностика типично протекающего острого аппендицита относительно проста. Необходимость в дифференциальной диагностике между аппендицитом и другими заболеваниями возникает при наличии тех или иных отклонений от «классической» картины.
Правильная интерпретация атипичных проявлений острого аппендицита, протекающего под маской другого заболевания, иногда бывает весьма сложной. Если заболевание, в пользу которого склоняется клиницист, требует экстренной операции, ошибка в диагностике исправляется на операционном столе и, по большому счету, не влияет на прогноз. Гораздо хуже, когда при наличии острого аппендицита ошибочно устанавливается другой диагноз, при котором показаны выжидательная тактика или исключительно консервативное лечение. Такие случаи чрезвычайно опасны в аспекте развития фатальных осложнений.
Поэтому, если у пациента есть боли в животе, генез которых представляется неясным, врачу (независимо от его специальности) необходимо задаться вопросом: а не аппендицит ли это? Следование данному правилу заметно облегчает формулирование диагностического алгоритма и помогает правильно выстроить порядок необходимых инструментальных исследований.
Существует несколько десятков заболеваний, с которыми приходится дифференцировать острый аппендицит. Приводим особенности дифференциальной диагностики в наиболее частых клинических ситуациях.
Острый аппендицит и острый панкреатит. Сходство этих заболеваний заключается в «миграции» болей из эпигастральной области в правую иодвздошную. При панкреатите это обусловлено отеканием богатого ферментами экссудата из сальниковой сумки по правому боковому каналу в подвздошную ямку и полость таза. Объективное исследование констатирует в таких случаях болезненность, локальное защитное напряжение брюшных мышц и ряд положительных аппендикулярных симптомов.
При остром панкреатите боли в верхних отделах живота носят, как правило, опоясывающий характер. Им часто предшествуют пищевые эксцессы и употребление алкоголя. Панкреатиту свойственна многократная, не приносящая облегчения рвота, тогда как при аппендиците она бывает один- два раза. Общее состояние больных при остром панкреатите в целом более тяжелое, причем с самых первых часов заболевания; выражена интоксикация. Пациенты ведут себя беспокойно. Характерна тахикардия — даже при нормальной температуре тела. Ранний признак панкреатита — вздутие живота (сначала — в эпигастрии); при аппендиците парез кишечника появляется поздно, сопровождая развитие перитонита, и не локализован.
В диагностике острого панкреатита важную роль играет определение повышения содержания амилазы в крови и моче. При ультразвуковом исследовании брюшной полости выявляются увеличение поджелудочной железы, размытый контур ее и отек парапапкреатической клетчатки; может лоцироваться жидкость в сальниковой сумке. Окончательно разрешить диагностические сомнения позволяет лапароскопия.
Острый аппендицит и острый холецистит. При подпеченочном расположении червеобразного отростка клиническая картина острого аппендицита сходна с таковой при остром холецистите. Дифференциальная диагностика начинается с тщательного анализа анамнестических данных.
При холецистите боли обычно очень интенсивные, приступообразные, возникают чаще всего после диетических погрешностей. Характерна их иррадиация в лопатку, плечо, иногда в спину. На высоте болей бывает многократная, не приносящая облегчения рвота. Все перечисленные проявления для аппендицита не свойственны. Основной контингент больных холециститом — женщины старше 40 лет, тогда как аппендицитом чаще страдают более молодые люди. В анамнезе у многих пациентов, страдающих воспалением желчного пузыря, — приступы болей в правом подреберье (желчная колика, холецистит) и подтвержденный при ультразвуковом исследовании холелитиаз.
В диагностике острого холецистита весьма высока ценность эхографических (т.е. выявляемых при УЗИ) симптомов. Это увеличение объема желчного пузыря, утолщение и расслоение стенки, обнаружение конкрементов в его просвете и т.д. Решающая роль в дифференциальной диагностике принадлежит данным лапароскопии.
Острый аппендицит и перфоративная язва желудка и двенадцатиперстной кишки. Обычно болевая симптоматика при перфоративной язве выражена чрезвычайно сильно, быстро развивается яркая картина перитонита. Но в случаях прикрытой перфорации боли в эпигастральной области стихают, а наибольшее беспокойство причиняют боли в правой подвздошной области, обусловленные скоплением химически агрессивного желудочного (дуоденального) содержимого — оно попадает туда через правый боковой канал. Такая динамика болезни может симулировать симптом Кохера. Реже встречаются атипично интенсивные боли в эпигастральной фазе аппендицита. Они могут сопровождаться достаточно выраженными перитонеальными явлениями во всех отделах живота, как при перфоративной язве.
Основным отличием последней от аппендицита выступает выявление свободного газа в брюшной полости — при перкуссии живота (определяется исчезновение печеночной тупости) и обзорной рентгенографии. Если рентгенологические данные отрицательны, а клинически нельзя исключить перфорацию язвы, следует выполнить фиброгастродуоденоскопию (ФГДС). Обнаружение глубокого язвенного дефекта и резкое усиление болей (вследствие попадания инсуффлируемого воздуха в брюшную полость) свидетельствуют в пользу перфоративной язвы. В таких случаях целесообразно выполнить повторную рентгенографию брюшной полости, чтобы документировать появление в ней свободного газа. Последним этапом дифференциальной диагностики становится лапароскопия.
Острый аппендицит и урологические заболевания. При мочекаменной болезни, остром правостороннем пиелонефрите, нефроптозе могут наблюдаться боли в правой подвздошной области. Для почечной колики характерны внезапные, очень интенсивные приступообразные боли, часто ирра- диирующие в бедро, наружные половые органы; учащенное болезненное мочеиспускание; гематурия. При пиелонефрите эпицентр болей расположен в поясничной области; температура тела повышается до 38—39°С, что сопровождается ознобом.
Объективное исследование не выявляет у урологических больных напряжения брюшной стенки и перитонеальных симптомов; характерна болезненность при поколачивании по пояснице. В анализе мочи — микрогематурия (в случае почечной колики) или лейкоцитурия (при пиелонефрите).
Однако у пациентов с воспалением червеобразного отростка, расположенного в малом тазу или ретроцекально, нередко имеются признаки заболеваний почек и мочевыводящих путей. Здесь необходимо применить дополнительные методы исследования. Обзорная урография позволяет выявить тени рентгеноконтрастных конкрементов, размытость контура правой поясничной мышцы. При УЗИ обнаруживаются расширение полостной системы почек и мочеточников, наличие в их просвете конкрементов, утолщение паренхимы почки, патологическая ее подвижность. Если эти методы не позволяют установить окончательный диагноз, следует произвести лапароскопию.
Острый аппендицит и гинекологические заболевания. Заболевания внутренних половых органов у женщин становятся наиболее частой причиной диагностических ошибок, возникающих в процессе диагностики острого аппендицита. Клинические проявления, которые могут симулировать симптомы аппендицита, встречаются при остром сальпипгоофорите, внематочной беременности, разрыве кисты и апоплексии яичника.
В анамнезе больных острым салъпингоофоритом (аднекситом) нередко можно выявить ранее имевшие место воспалительные заболевания гениталий, аборты, частую смену половых партнеров. Заболевание начинается с болей в нижних отделах живота (над лоном), иррадиирующих в поясницу, крестец, иногда в область заднего прохода. Анамнестический симптом Кохера при остром аднексите отрицателен. Нередко бывает фебрильная лихорадка с ознобом.
При пальпации отмечается разлитая болезненность в нижних отделах живота, более выраженная с одной из сторон. Характерен симптом Куленкампфа — наличие перитонеальных явлений (симптомы Щеткина — Блюмберга, Раздольского) при отсутствии напряжения брюшных мышц. Вагинальное исследование выявляет увеличение, болезненность и ограниченную подвижность придатков матки. Смещение шейки матки резко болезненно (положительный симптом Промптова). Выделения из половых путей приобретают патологический характер (желтовато-зеленые, гноевидные, иногда пенистые, обильные, дурно пахнущие).
Картина внематочной беременности в фазе разрыва трубы довольно яркая. Она складывается из внезапных сильных болей в нижних отделах живота, часто иррадиирующих в надплечье и лопатку (френикус-симптом), и симптомов внутреннего кровотечения (головокружение, слабость, тошнота, жажда, обморочное состояние, тахикардия, гипотония и т.д.). Кожные покровы и слизистые бледные, появляется холодный пот.
Пальпация живота болезненна, положителен симптом Куленкампфа. При перкуссии определяется притупление звука в отлогих местах живота. При бимануальном исследовании матка несколько увеличена, размягчена; в проекции придатков с одной стороны определяется болезненное образование. Задний свод уплощен, резко болезней.
Однако в ряде случаев, когда при разрыве трубы имеет место небольшой объем кровопотери, а также в фазе трубного аборта вышеуказанные симптомы выражены слабее или вовсе отсутствуют. Такие ситуации могут привести к ошибочному установлению диагноза острого аппендицита. Для клинициста важно особенно тщательное отношение к сбору анамнеза. Нередко фоном для внематочной беременности становятся хронические воспалительные процессы в маточных трубах, их спаечная деформация, наличие внутриматочного контрацептива («спирали»). Трубная беременность почти всегда сопровождается нарушением менструального цикла. Чаще наблюдаются задержка месячных и появление мажущих кровянистых выделений из половых путей. Характерно появление сомнительных признаков беременности: тошноты, гиперсаливации, слабости, извращения аппетита, нагрубания молочных желез.
Апоплексия яичника — нарушение целостности ткани яичника, сопровождающееся кровотечением в брюшную полость. Источником такого кровотечения чаще всего оказывается желтое тело и образовавшаяся из него киста, реже — строма или граафов пузырек (фолликул). Предрасполагают к возникновению апоплексии воспалительные процессы (ведущие к склерозированию стромы и хрупкости ее сосудов), эндокринные нарушения с исходом в мелкокистозное перерождение яичников.
Данное заболевание наступает обычно среди полного здоровья, как правило, в середине менструального цикла. Провоцирующими моментами могут быть физическое напряжение, травмы, бурный коитус.
В клинической картине ведущий симптом — боли в животе, связанные с раздражением брюшины излившейся кровью. В тех редких случаях, когда кровоиотеря значительна и спонтанной остановки кровотечения не наступает, заболевание напоминает по своему течению внематочную беременность (анемическая форма апоплексии). Для апоплексии характерно отсутствие нарушений менструального цикла и признаков беременности, не бывает кровянистых выделений из влагалища.
В отличие от аппендицита, отсутствует симптом Кохера; зона пальна- торной болезненности локализуется ниже — над лоном и в подвздошнопаховой области справа; отсутствует мышечная защита (но положителен признак Куленкампфа). Нет подъема температуры и воспалительных изменений в анализе крови.
Разрыв кисты яичника характеризуется клиническими проявлениями, сходными с наблюдаемыми при апоплексии.
Невозможность окончательно исключить острый аппендицит при наличии симптоматики вышеуказанных заболеваний женской половой сферы диктует показания к производству диагностической лапароскопии.
Другие заболевания. Помимо рассмотренных заболеваний клиническую картину, сходную с таковой при аппендиците, можно наблюдать при правосторонней нижнедолевой пневмонии, правостороннем плеврите, опоясывающем лишае, межреберной невралгии, инфаркте миокарда, кишечных инфекциях, геморрагическом васкулите и др. В сомнительных случаях требуется проведение соответствующих дополнительных исследований, чтобы избежать непоказанной операции.
Дифференциальная диагностика острого аппендицита. Болезни с которыми дифференцируется аппендицит
Целесообразно сгруппировать те многочисленные заболевания, с которыми приходится считаться педиатру и хирургу при постановке диагноза острого аппендицита.
Первичные перитониты отличаются более бурным началом, рвотой, поносом, высокой температурой, интоксикацией (токсикозом), болезненностью и напряжением мышц всего живота. Благодаря применению сульфаниламидов и антибиотиков первичные перитониты стали относительно редкими.
Вторичные перитониты в анамнезе характеризуются явлениями основного заболевания: пупочного сепсиса, язвы желудка или двенадцатиперстной кишки, язвы кишки при брюшном тифе, энтероколите, инвагинации, непроходимости кишечника. Показана лапаротомия с диагностической и лечебной целью.
Острый неспецифический мезаденит может представить весьма большие трудности для дифференцирования. Правильный диагноз нередко устанавливают только в ходе операции. При мезадените общее состояние легче, локализация болей несколько выше, у края правой прямой мышцы живота, слегка перемещается при повороте тела.
Кроме того, почти всегда отмечаются острые катаральные явления со стороны верхних дыхательных путей, нередко — herpes labialis.
Острое воспаление дивертикула Меккеля протекает подобно острому аппендициту, но боли локализуются более медиально. Правильный диагноз обычно выявляется при операции.
Упомянутые выше заболевания, вызывающие вторичный перитонит, в том числе неспецифический мезаденит и дивертикулит, могут не заканчиваться прободением, а затихать, однако, с явлениями раздражения брюшины. Диагноз помогает уточнить данные анамнеза и особенности каждого из этих заболеваний.
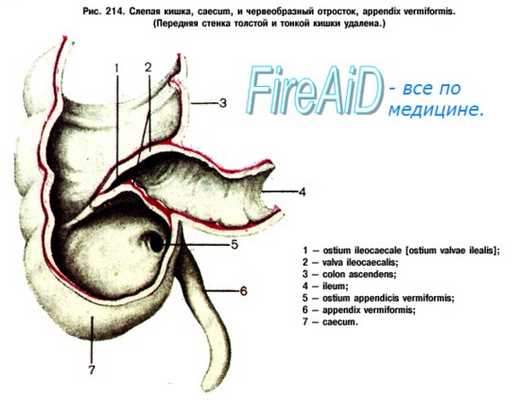
Воспаление лимфатических узлов илеоцекального угла неспецифическое, туберкулезное, псевдотуберкулезное (pseudotuberculosis pasteurella) и вирусное, нередко протекает с явлениями, весьма сходными с картиной острого аппендицита. Дифференцировать позволяют анамнез, некоторые отличия клинической картины, а также серологическое исследование.
В случае сомнения показана диагностическая лапаротомия.
Регионарный энтерит (илеит) иногда начинается остро, и тогда его трудно отличить от острого аппендицита. В большинстве случаев начало его подострое или хроническое, с некоторыми отличиями клинического течения и рентгенологических данных.
Воспалительные заболевания мочевыводящих путей отличаются данными анамнеза, клиническим течением, изменениями в моче. Пиелит и пиелонефрит, чаще встречающиеся у девочек, могут сопровождаться болями в животе и рвотой. Однако болезненность локализуется в области почек, в боку и сзади; в моче много лейкоцитов, температура более высокая.
Камни почек вызывают внезапные приступы болей. При расположении камня в правой почке иногда почечную колику принимают за острый аппендицит. Однако характер болей иной, в момент затихания напряжение мышц исчезает, температура нормальная, в моче много свежих эритроцитов.
Наряду с этим боли при мочеиспускании встречаются при аппендикулярном инфильтрате, расположенном в малом тазу, вблизи мочевого пузыря. Опорожнение последнего вызывает боль, наступающую в конце мочеиспускания, когда пузырь максимально сокращается (С. Д. Терновский).
Диагноз аппендицита уточняют ректальным исследованием.
Другие заболевания и аномалии почек и мочеточников, особенно справа, тоже могут дать повод к смешению с острым аппендицитом. Однако в анамнезе имеются определенные указания на патологию мочевыводящих путей, а в моче — пиурия.
Воспалительные заболевания дыхательных путей с участием легочной, реберной и особенно диафрагмальной плевры нередко дают отчетливые симптомы раздражения брюшины, сопровождающиеся рвотой, болями в животе, запором и метеоризмом. Это наблюдается при пневмониях и плевропневмониях, особенно нижней доли справа. Участие крыльев носа в акте дыхания, кашель, высокая температура с самого начала, аускультация и перкуссия помогают обнаружить заболевание легкого.
При центральных пневмониях диагноз уточняют рентгенологическим исследованием, однако следует иметь в виду, что начало пневмонии рентгенологически не выявляется.
Боли в животе локализуются выше, чем при аппендиците. Защитное напряжение мышц под рукой врача, если ее спокойно держать на животе ребенка, постепенно (через 1—2 минуты) уменьшается.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дифференциальный диагноз.
Врач должен выяснить причину клинической картины острого живота. Предоперационный диагноз острого аппендицита должен быть установлен с вероятностью 85%, что зависит от локализации червеобразного отростка, продолжительности симптомов, а также возраста и пола больного.
Острый мезентериальный аденит.
Наиболее часто наблюдается в детстве; характерна недавно перенесенная, инфекция верхних дыхательных путей и генерализованная лимфаденопатия.
Острый гастроэнтерит.
Заболевание главным образом вирусной этиологии, сочетающееся с диареей, спастической болью в животе и релаксацией между гиперперистальтическими волнами. Гастроэнтерит, вызванный сальмонеллами, является результатом употребления зараженной пищи; характерен для группы больных, утративших трудоспособность. Заболевание, вызванное возбудителем Salmonella typhosa, наблюдается редко; отмечаются такие проявления, как сыпь, несоответствующая брадикардия, лейкопения и положительные результаты выделения культуры.
Заболевания репродуктивной системы у мужчин.
Заболеваниями, которые имитируют абдоминальную боль, могут быть следующие: перекрут тестикул, эпидидимит и семенной везикулит.
Меккелев дивертикул.
Может вызвать симптомы, подобные предоперационной клинической картине острого аппендицита. Требует дивер-тикулэктомии, иногда резекции кишечника.
Инвагинация.
Наиболее распространена у детей до 2 лет. Характерные признаки: желеобразный стул, перемежающиеся приступы спастической боли, пальпируемая в правом нижнем квадранте живота масса, имеющая форму сосиски. Исходно производят попытку редуцировать инвагинацию с помощью бариевой клизмы.
Острый илеит или региональный энтерит.
Ассоциируют с диареей, часто с длительным анамнезом. Однако анорексия, тошнота и рвота нетипичны. При обнаружении при лапаротомии показана аппендэктомия с целью уменьшения последующих неблагоприятных симптомов (не следует выполнять операцию, если в процесс вовлечена слепая кишка, так как увеличивается риск появления послеоперационного свища).
Пептическая язва, подвергшаяся перфорации.
Распространение содержимого верхнего отдела желудочно-кишечного тракта на ложе правой половины толстой кишки (при быстром закрытии перфорационного отверстия) вызывает проявление значительной симптоматики со стороны правого нижнего квадранта.
Дивертикулит или перфоративная карцинома толстой кишки.
Воспаление жирового привеска сальника (ободочной кишки).
Представляет собой вторичный инфаркт в результате перекрута. Характерна боль, но перитонит или обтурация отсутствуют.
Инфекция мочевыделительного тракта.
Камень в мочеточнике.
Присутствуют гематурия и иррадиирующая боль в мошонку или половые губы. Пиелография подтверждает диагноз.
Первичный перитонит
который лечат с помощью антибиотиков, после проведенного парацентеза показывает простую грамположительную флору
Пурпура Шёнляйна—Геноха.
Появляется спустя несколько недель после стрептококковой инфекции; ассоциируют с пурпурой, болью в суставах и нефритом.
Иерсиниоз.
Передается через зараженную пищу, имитирует аппендицит. Campylobacter jejuni обусловливает диарею и боль, кроме того, отмечаются положительные результаты выделения культуры.
Гинекологические заболевания.
Воспалительное заболевание органов малого таза, особенно двустороннее, связывают с болью в нижней половине живота и болезненными сокращениями шейки матки, появляющимися в период между менструациями; окрашивание по Граму выделений из влагалища показывает наличие грамотрицательных диплококков. Разрыв граафова пузырька имитирует аппендицит, сопровождается излиянием достаточного количества крови и жидкости в полость малого таза и появляется в период овуляции. Разрыв при эктопической беременности: присутствуют тубоовариальная масса и гиповолемия; при кульдоцентезе получают кровь, не содержащую сгустки. Для диагностики полезна лапароскопия.
Другая патология.
Перфорации стенки кишки инородными телами, окклюзия мезентериальных сосудов, плеврит, локализованный в правом нижнем отделе грудной клетки, острый панкреатит, гематома брюшной стенки.
ОТБОР ГРУПП при подозрении на острый аппендицит
Группа молодого возраста.
Типично быстрое прогрессирование болезни, характеризующееся высокой лихорадкой и рвотой, с более частыми случаями прободения червеобразного отростка во время постановки диагноза (15-50%).
Группа пожилого возраста.
Характерно обманчиво спокойное течение заболевания, отмечают высокую частоту сопутствующих болезней, поэтому в период постановки диагноза наблюдают от 67 до 90% случаев перфорации аппендикса.
Беременные.
Постановка диагноза у беременных более трудна ввиду смещения червеобразного отростка кверху и латерально беременной маткой. Боль, тошнота, лейкоцитоз — обычные проявления нормально протекающей беременности, однако сдвиг в лейкоцитарной формуле влево указывает на острый процесс. Материнская смертность незначительна. Эмбриональная смертность колеблется в целом от 2 до 5%. Такой высокий показатель, как 35%, наблюдается при сочетании беременности, аппендикулярной перфорации и перитонита.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик "Симптом Бартомье-Мехельсона при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Образцова при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Раздольского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Ровзинга при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом рубашки при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Сидковского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Щеткина-Блюмберга при аппендиците" в ОНЛАЙН режиме.
Показания к операции при остром аппендиците
Экстренной операции подлежат все больные, у которых установлен диагноз острого аппендицита.
При затруднениях в постановке диагноза рекомендуется проведение дополни-тельных методов исследования (лапароскопического, ультразвукового, повторный анализ крови) и пристальное динамическое наблюдение за больным в стационаре в течение нескольких часов с момента поступления. Если по истечении этого времени диагноз остается неясным и нельзя исключить острый аппендицит, показана диагностическая лапаротомия.
Противопоказанием к операции является наличие аппендикулярного инфильтрата без при-знаков абсцедирования и перитонита.
Подготовка к операции
1. Опорожнение желудка и мочевого пузыря.
2. Бритье операционного поля.
3. Премедикация, включающая 1 мл 2% раствора промедола и 1-2 мл 1% раство-ра димедрола. Сердечные т другие средства по соответствующим показаниям.
При наличии выраженной картины перитонита - объем и характер предоперационной подготовки представлен в разделе "Перитонит".
Тактика во время операции
Операция проводится под местной инфильтрационной анестезией по А.В.Вишневскому. Общее обезболивание показано детям, лицам с повышенной реактивно-стью и непереносимостью к новокаину, при перитоните и технических трудностях. Типич-ным является доступ Волковича - Дьяконова. При признаках распространенного перитонита показана срединная лапаротомия.
1. При остом катаральном аппендиците выполняется аппендэктомия с зашивани-ем раны брюшинной стенки наглухо.
2. При флегмонозной форме воспаления отростка без выпота после аппендэкто-мии рана также зашивается наглухо. При наличии выпота после санации брюшная полость дренируется силиконовым дренажом.
3. При гангренозном аппендиците аппендэктомия завершается дренированием брюшинной полости трубкой или ниппельным дренажом для подведения антибиотиков. Во всех случаях деструктивного аппендицита с большим количеством выпота в брюшную по-лость необходимо взять посев на определение чувствительности флоры к антибиотикам и тщательно осушить содержимое. В брюшную полость вводят силиконовый трубчатый дре-наж для антибиотиков. В отдельных случаях (некротическая ткань в ложе отростка, неуве-ренность в гемостазе, вскрытие аппендикулярного абсцесса, воспалительная инфильтрация стенки слепой кишки, ретроцекальное расположение червеобразного отростка и др.) показа-но дренирование брюшной полости с подведением к ложу отростка мягкого перчаточно-марлевого дренажа (Penrose) или "сигарообразного" дренажа.
4. При перфоративном аппендиците производится аппендэктомия, санация брю-шинной полости (раствором фурациллина и др.) и дренирование правой подвздошной об-ласти одним из наиболее часто применяемых дренажей (силиконовая трубка, дренаж Penrose или "сигарообразный" дренаж). При разлитом перитоните кроме того проводится дрениро-вание полости малого таза и левой подвздошной области.
5. Несоответствие клинической картины заболевания с морфологическими на-ходками в отростке диктует необходимость проведения ревизии для установления патоло-гии других органов брюшной области (острый аднексит, сальпингоофарит, пельвиоперито-нит, прервавшаяся внематочная беременность, разрыв яичника, дивертикул Меккеля, тер-минальный илеит, прободная гастродуоденальная язва, острый холецистит, т др.). Выпот с примесью желчи свидетельствует о патологии желчных путей, с примесью остатков пищи и слизи - о прободной язве желудка, геморрагический выпот - о панкреонекрозе, кишечной непроходимости или мезентериальном тромбозе.
6. При обнаружении крови брюшинной полости вначале необходимо исключить прервавшуюся внематочную беременность, разрыв кисты яичника и повреждение органов (печень, селезенка, брыжейка кишечника и др.). Характер заболевания и объем операции уточняется при срединной лапаротомии.
Послеоперационный период
1. Диета: 1-3 день стол 0, 16, 17, с 4-го дня стол 19.
2. После операции по поводу катарального и флегмонозного аппендицита с на-глухо ушитой брюшной раной разрешается вставать и ходить на 2-3 день.
3. Если операция закончена введением микроирригатора, то вставать и ходить раз-решается после его удаления.
4. Дренажные трубки и микроирригаторы удаляются на 3-4 день.
5. Дренажи резино - марлевые подтягиваются на 3 день, удаляются или меняются на 4-5 день.
6. Всем больным в первые сутки после операции вводится промедол 2% раствор - 1мл 1-2 раза.
7. Антибиотики широко спектра действия вводятся внутримышечно и внутрибрю-шинно при деструктивных формах аппендицита и перитонита.
8. Объем инфузионной терапии определяется в зависимости от характера осложне-ний и клинического течения.
9. Сердечно-сосудистые препараты применяются по показаниям.
10. Швы снимаются на 6-7 день.
11. При неосложненных формах и благоприятном течении послеоперационного пе-риода больные выписываются на 7-8 день. При местном и разлитом перитоните сроки пре-бывания в стационаре удлиняются.
Осложнения острого аппендицита
1. Аппендикулярный инфильтрат - это конгломерат воспаленных органов и тка-ней, состоящей из червеобразного отростка, сальника, слепой кишки и прилегающих петель кишечника. Инфильтрат довольно четко формируется к 3-4 дню с момента заболевания. Дифференциальный диагноз следует проводит с опухолью слепой кишки, придатков матки и забрюшинного пространства. Лечение - консервативное (покой, холод, диета - столы 18, 19, антибиотики, новокаиновая паранефральная блокада или блокада по Школьникову, хлори-стый кальций; при тазовом расположении инфильтрата - клизмы из настоя ромашки, эвка-липта, геморроидальные свечи. Позднее - УВЧ, диатермия, протеолитические ферменты. Переход к тепловым процедурам необходим лишь после стихания острых воспалительных явлений (нормализация температуры, лейкоцитоза). Операция при аппендикулярном ин-фильтрате противопоказана. Если во время операции обнаружится плотный аппендикуляр-ный инфильтрат, то его разрушение не допускается, к нему подводят марлевые турунды для отграничения и дренажную трубку для введения антибиотиков. Исходы инфильтрата: а) рас-сасывание в течение 2-3 недель. Плановая аппендэктомия может быть выполнена через 3-6 месяцев. Рецидив приступа острого аппендицита является показанием к немедленной ап-пендэктомии; б) нагноение с образованием аппендикулярного абсцесса.
2. Аппендикулярный абсцесс диагностируется на основании ухудшения общего состояния, высокой интерметтирующей температуры, усиления локальной болезненности, увеличения инфильтрата в объеме, его размягчения. Ухудшаются показатели крови (высокий лейкоцитоз, сдвиг лейкоформулы влево). Показано проведение ультразвукового исследова-ния брюшной полости. Лечение - оперативное. Обезболивание общее. Оперативный доступ выбирается в зависимости от локализации абсцесса. Разрез должен проводится на участке, где произошло спаяние париетального листка брюшины с пиогенной капсулой (внебрю-шинно). Такой подход предупреждает попадание гноя в свободную брюшную полость. По-сле разреза и эвакуации гноя проводится ревизия полости для обнаружения отростка. Поиск червеобразного отростка не является самоцелью, однако, если он лежит свободно, его следу-ет удалить. Полость абсцесса дренируется сигарообразным (В.В.Федоров) дренажом. Анти-биотики вводятся с учетом чувствительности микрофлоры.
Если периаппендикулярный абсцесс своевременно не вскрывается оперативным путем, он может явиться причиной сепсиса, разлитого перитонита. В отдельных случаях возможно выздоровление больных вследствие опорожнения абсцесса в просвет кишки.
3. Разлитой перитонит.
Послеоперационные осложнения
А. Ранние:
1. Осложнения раны брюшной стенки:
а) гематома;
б) инфильтрат:
в) нагноение.
2. Осложнения в брюшной полости:
а) кровотечение;
б) инфильтрат илеоцекальной области;
в) абсцесс (межкишечный, поддиафрагмальный, Дугласова пространства);
г) перитонит;
д) спаечная непроходимость;
е) пилефлебит:
ж) абсцесс печени.
3. Осложнения общего характера:
а) пневмония;
б) сердечно-сосудистая непроходимость;
в) тромбофлебит, тромбоэмболия;
г) сепсис.
Б) Поздние:
1. кишечные свищи;
2. спаечная непроходимость;
3. послеоперационные грыжи.
1. При гематоме, инфильтрате и нагноении раны брюшной полости стенки сни-маются 1-2 шва, рана разводится и дренируется.
2. Кровотечения в брюшную полость чаще возникают из брыжейки отростка. Ди-агностируется кровотечение на основании общих признаков (бледность, липкий пот, тахи-кардия, снижение артериального давления и гемоглобина, уменьшение объема циркулирую-щей крови и гематокрита) и местных симптомов: болезненность при пальпации, выражен-ный симптом Щеткина -Блюмберга при мягкой брюшной стенке, поступление крови по дре-нажу брюшной полости. Лечение - срочная релапаротомия, лигирование кровоточащего со-суда и дренирование.
3. Инфильтрат илеоцекальной области разрешается назначением тепловых про-цедур, новокаиновых блокад, УВЧ, антибиотикотерапии.
4. Абсцессы (поддиафрагмальные, межкишечные, внутритазовые) диагностиру-ются на основании тяжелого септического состояния, высокой температуры, лейкоцитоза со сдвигом лейкоформулы влево, наличия ограниченного болезненного опухолевидного обра-зования в брюшной полости.
Для поддиафрагмального абсцесса характерно высокое стояние купола диафрагмы, горизонтальный уровень жидкости и ослабленное дыхание при аускультации грудной клет-ки на соответствующей стороне, чаще справа.
При тазовом абсцесса ректально определяется болезненный инфильтрат впереди пря-мой кишки.
Лечение абсцессов - оперативное. Обезболивание - общее. Вскрытие поддиафраг-мального абсцесса осуществляется чрезплеврально или внеплеврально с обязательной пред-варительной пункцией. После вскрытия абсцесса и эвакуации гноя рана дренируется трубкой и турундой с активным отсасыванием содержимого.
При межкишечном абсцессе выполняется лапаротомия, удаление гноя и дренирование полости абсцесса.
Тазовый абсцесс вскрывается через переднюю стенку прямой кишки или задний свод влагалища.
5. Лечение перитонита и спаечной непроходимости отражено в соответствующих разделах.
6. Пилефлебит (септический тромбофлебит воротной вены) является одним из тяжелых осложнений острого аппендицита. Лечение пилефлебита: массивные дозы анти-биотиков широко спектра, антикоагулянты, противостафилококковая плазма и гаммаглобу-лин, введение лекарственных препаратов в пупочную вену.
Лечение абсцессов печени - хирургическое по общепризнанной методике.
Реабилитация
При неосложненных формах острого аппендицита трудоспособность восстанавливает-ся через 3-4 недели. Лица, выполняющие тяжелый физический труд, нуждаются в переводе на легкую работу сроком на 1-1,5 месяцев. После длительного дренирования брюшной по-лости сроки нетрудоспособности увеличиваются, продолжительность которых зависит от характера и тяжести перенесенных осложнений.
Статью подготовил MedUniver
Особенности острого аппендицита у детей. Дифференциация детского аппендицита
Оценка течения острого аппендицита у детей затрудняется более быстрым прогрессированием воспалительных явлений и меньшей выраженностью симптомов.
Кроме того, ребенок не умеет о них вовремя сообщить. Отмечена более бурная реакция детей на инфекцию и меньшая резистентность к ней. Положение червеобразного отростка в брюшной полости и по отношению к илеоцекальному отделу кишечника у детей менее типично, чем у взрослых.
Чаще у детей червеобразный отросток расположен в правой поясничной области и под печенью, особенно у детей до 3 лет. Положение отростка зависит от вариантов расположения слепой кишки и взаимоотношения с восходящим отделом толстой кишки. Многообразие положения отростка увеличивается вариантами поворота кишечника, опрокидыванием, подворачиванием и поворотом по оси илеоцекального отдела кишок (А. Р. Шуринок).
У детей до 5 лет начальная часть аппендикулярного отростка в 80% случаев расположена выше пупочно-остной линии, в то время как у 80% взрослых основание отростка находится ниже этой линии.
Таким образом, точки Мак Бурнея и Ланца не имеют большого диагностического значения при остром аппендиците у детей (В. Е. Дейнека).
Большой сальник, который своевременно «сигналпзирует» о воспалительном процессе и старается отграничивать его, у новорожденных и маленьких детей слабо развит.
К 6 месяцам его нижний край на 3,5 см выше пупка, к 2 годам — на 2 см выше пупка, к 10 годам — на 1 см ниже его. Быстрое развитие сальника наступает в период полового созревания (Ф. И. Валькер, С. Р. Слуцкая).
К этому времени слепая кишка опускается значительно ниже в соответствии с ростом восходящей ободочной кишки.
Диагностика острого аппендицита представляет особые трудности у детей грудного и раннего детского возраста (А. П. Биезинь, С. Д. Терневский, А. Р. Шуринок, А. Ф. Дронов, Swenson, Grob).
Заболевание нередко распознается только после прободения (по Gross, в 77—90% случаев).
Следует отметить стертость клинических симптомов, относительную частоту поноса. Тяжелое общее состояние с токсикозом сопровождает прободение с последующим разлитым перитонитом, особенно тяжело протекающим у маленького ребенка. Отграничение воспалительного процесса затруднено вследствие недостаточного развития сальника.
При боковом и ретроцекальном расположении отростка острый аппендицит нередко протекает скрыто с мало выраженными симптомами. Боль локализуется сзади и сбоку и выявляется пальпацией поясницы. При воспалительном процессе вблизи подвздошно-поясничной мышцы наступает вынужденное сгибание нижней конечности в правом тазобедренном суставе.
Специальным приемом пальпации можно легче выявить инфильтрат вблизи подвздошно-поясничной мышцы. В положении ребенка на здоровом боку при разгибании нижней конечности напрягается подвздошно-поясничная мыпща. С целью выявления напряжения подвздошно-поясничной мышцы применяют пробу Яворского.
При расположении воспаленного отростка вмалом тазус самого начала отсутствуют все обычные симптомы: рвота, мышечное защитное напряжение, болезненность.
Если прободение не наступает, то заболевание может пройти под видом недомогания, расстройства пищеварения.
Развитие воспалительного инфильтрата или абсцесра вокруг отростка в непосредственной близости от прямой кишки проявляется болезненными позывами к акту дефекации (тенезмы), повышается температура, отходит жидкий слизистый стул, т. е. отмечается картина энтероколита. При расположении воспалительного инфильтрата вблизи пузыря появляются боли при мочеиспускании и лейкоциты в моче, т. е. создается картина цистита.
Типичные признаки острого аппендицита с рвотой, защитным напряжением мышц, болезненностью возникают с переходом воспаления из полости малого таза в брюшную полость. Нередко местные симптомы появляются слева — так называемый левосторонний аппендицит (Grob), что объясняется анатомическими особенностями органов таза.
Ректальное исследование в таких случаях имеет решающее значение.
Несмотря на слабое развитие большого сальника, у детей после третьего года жизни нередки случаи прикрытого острого аппендицита. Он может протекать в двух вариантах. При первом варианте — с отростком, прикрытым сальником, вначале отсутствуют симптомы, указывающие на наличие воспалительного процесса в брюшной полости. Они появляются позднее, при прорыве в брюшную полость. При втором варианте отмечается двухфазное течение: после рвоты и болезненности в начале заболевания эти симптомы быстро затихают.
Однако вскоре, через несколько дней, они появляются вновь после распространения воспалительного процесса в брюшную полость.
Острый аппендицит нередко возникает на фоне некоторых детских инфекционных заболеваний: кори, скарлатины, а также ангины и гриппозных состояний. В этпх случаях рвоту п боли в животе вначале принимают за симптомы первого заболевания. Острый аппендицит распознается уже после перфорации, с развитием перитонита.
Аппендицит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острый аппендицит: причины появления, симптомы, диагностика и способы лечения.
Определение
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Червеобразный отросток (аппендикс) – это придаток слепой кишки, являющийся важным органом иммунной системы и тесно взаимодействующий с микрофлорой кишечника.
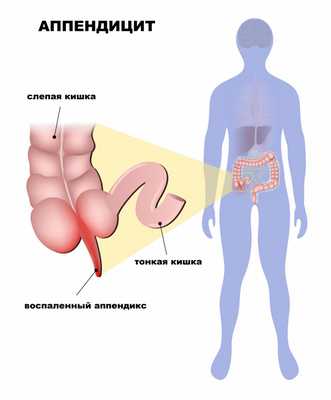
Причины появления острого аппендицита
Основной причиной развития острого аппендицита является нарушение пассажа (продвижения) содержимого из просвета аппендикса. Это может быть обусловлено пищевыми массами, каловыми камнями, глистной инвазией, гипертрофией (разрастанием) лимфоидной ткани, новообразованиями. Секреция слизи в условиях закупорки приводит к повышению давления внутри просвета аппендикса.
Содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого воспалительного процесса.
Классификация заболевания
Клинико-морфологические формы острого аппендицита:
- катаральный (поверхностный, простой),
- флегмонозный,
- гангренозный,
- эмпиема червеобразного отростка.
Обычно пациенты жалуются на боль в животе без четкой локализации (так называемую блуждающую боль), отсутствие аппетита, тошноту, рвоту, редко диарею, повышение температуры тела.
Локализация боли зависит от расположения аппендикса. Например, при восходящем расположении боль ощущается в правом подреберье. При медиальном расположении аппендикса боль локализуется ближе к пупку. При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли. При ретроцекальном расположении боль отдает в правое бедро и даже в правый тазобедренный сустав. Заметим, что червеобразный отросток вблизи внепеченочных желчных ходов может спровоцировать транзиторную желтуху.

Катаральный аппендицит. Симптомом начальной стадии заболевания является постоянная, неинтенсивная, тупая (лишь изредка схваткообразная) боль, заставляющая пациента обратиться за медицинской помощью. В течение нескольких часов боль, постепенно усиливаясь, смещается из эпигастральной области в правую подвздошную – зону локализации аппендикса. Такое смещение называется симптомом Кохера-Волковича и характерно для острого начала аппендицита. На этой стадии температура обычно повышается до 37-37,5°С.
Гангренозный аппендицит – та стадия заболевания, которая характеризуется уменьшением или даже полным исчезновением боли из-за отмирания нервных окончаний в аппендиксе. Температура тела нередко бывает нормальной (ниже 37°С) или даже пониженной (до 36°С). Характерно выраженное учащение пульса – 100-120 ударов в минуту.
Диагностика острого аппендицита
Дифференциальная диагностика
Острый аппендицит необходимо дифференцировать почти от всех заболеваний брюшной полости и забрюшинного пространства (прободной язвы желудка или двенадцатиперстной кишки, острого панкреатита, дивертикулита, кишечных инфекций, почечной колики), а также от заболеваний органов малого таза (инфекций, апоплексии яичника, перекрута кисты яичника, внематочной беременности).
Лабораторная диагностика
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Comp.
Читайте также:
