КТ при бронхогенной кисте
Добавил пользователь Дмитрий К. Обновлено: 31.01.2026
Кисты легких на КТ: причины, диагностика
а) Терминология:
• Киста:
о Сферический участок, ограниченный тонкой (обычно о Термин не используется по отношению к булле, блебу, пневматоцеле, абсцессу, или полости
• Кистозные изменения легких:
о Диффузная и/или мультифокальная кистозная перестройка
(Слева) На аксиальной КТ с КУ у пациента с лимфангиолейомиоматозом в легких визуализируются множественные кисты различного размера, разбросанные в неизмененной легочной ткани. Кисты диффузно распределены, имеют тонкую, но различимую стенку. Сопутствующих узелков в легких не выявлено.
(Справа) На аксиальной КТ без КУ у курильщика с лангергансоклеточным гистиоцитозом визуализируются мелкие узелки и кисты в верхних долях. Некоторые из них имеют толстые узловатые стенки и неправильную форму. (Слева) На аксиальной КТ с КУ у пациента с лимфоидной интерстициальной пневмонией в левом легком визуализируются разбросанные тонкостенные кисты. Лимфоидная интерстициальная пневмония чаще всего возникает на фоне иммунодефицита, преимущественно на фоне болезни Шегрена.
(Справа) На аксиальной КТВР у пациента с идиопатическим легочным фиброзом в базальных отделах с обеих сторон визуализируются множественные сгруппированные кисты в виде «сот» с -, объединенные в слои и имеющие общие стенки. Обратите внимание на сопутствующие тракционные бронхоэктазы, сопоставимые с фиброзом.
б) Визуализация:
• Рентгенография:
о Маленькие кисты легких могут быть неразличимы
о Кистозные поражения легких: диффузные ретикулярные изменения: редко тонкостенные сферические просветления в легких
• КТ/КТВР:
о Позволяет оптимально оценить размер, форму, количество, распределение кист в легких:
- Размер и толщина стенок варьируют
о Приближенные к сферическим участки, заполненные газом
в) Дифференциальная диагностика кист легких на КТ:
• Лимфангиолейомиоматоз: спорадический или ассоциированный с туберозным склерозом: тонкостенные сферические кисты
• Лангергансоклеточный гистиоцитоз с поражением легких: связан с курением: кисты верхних долей легких неправильной формы с узлами в стенках
• Лимфоидная интерстициальная пневмония: синдром Шегрена: кисты, участки снижения пневматизации по типу «матового стекла» и центрилобулярные узелки
• Синдром Берта-Хогга-Дьюба: аутосомно-доминантное заболевание: субплевральные кисты с множественными перегородками, папулы на лице (фиброфолликуломы), злокачественные новообразования почек
• Пневмония, вызванная pneumocystis jirovecii: синдром приобретенного иммунодефицита: затемнения в виде матового стекла, кисты верхних отделов легких
• Болезнь отложения легких цепочек: лимфопролиферативное или аутоиммунное заболевание, характеризующееся отложением легких цепочек иммуноглобулинов: диффузные кистозно-узловые изменения в легких
• Кистозные метастазы: вторичные очаги эпителиальной, мезенхимальной или гемопоэтической опухоли
• Сотовое легкое: фиброз легких, субплевральные кисты
Редактор: Искандер Милевски. Дата обновления публикации: 28.12.2021
КТ при бронхогенной кисте
УЗИ, МРТ при бронхогенной кисте у плода
а) Определения:
• Бронхогенные кисты принадлежат к семейству дупликаци-онных кист передней кишки:
о Бронхогенные, кишечные и нейроэнтерические кисты
б) Лучевая диагностика:
1. Общие сведения:
• Локализация:
о Может локализоваться в средостении или в паренхиме легких
о Более распространена медиастинальная локализация:
- Чаще всего центральная часть средостения
- Характерны паратрахеальная и хилярная локализация, а также вблизи киля трахеи
- Самое часто встречающееся расположение - вблизи киля трахеи
о Локализация в легких:
- Большинство кист располагаются в медиальной трети легкого
- Чаще - в нижних долях
о Реже - в тимусе, диафрагме, шее, перикарде и ретропе-ритонеально
• Размеры:
о Варьируют, но чаще всего небольшие
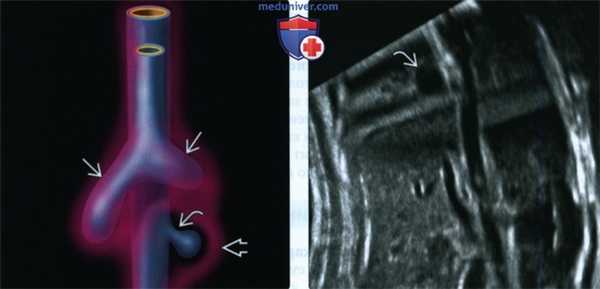
(Слева) Предположительный патогенез бронхогенной кисты. В отличие от нормально развивающихся бронхов патологический добавочный вырост передней кишки не взаимодействует с окружающей эмбриональной мезенхимой (отмечена розовым цветом). Вырост, как правило, разобщается с первичной кишкой, в результате чего образуются слепо оканчивающийся мешок или киста.
(Справа) УЗИ во фронтальной плоскости. Непосредственно над диафрагмой видна расположенная по центру однокамерная киста.
2. УЗИ при бронхогенной кисте у плода:
• Простая однокамерная киста:
- Редко - многокамерная
• Практически всегда солитарная
• Может содержать гиперэхогенный детрит и не иметь четких границ с окружающими тканями
• Может сдавливать пищевод или близлежащие бронхи, особенно при крупных размерах:
о При выраженном сдавлении пищевода может развиться многоводие
о Обструкция бронхов приводит к перерастяжению и повышению эхогенности сегмента легкого дистальнее места обструкции вследствие накопления жидкости:
- Внешний вид может соответствовать картине объемного образования в легком
• При ЦДК кровоток не определяется
3. МРТ при бронхогенной кисте у плода:
• На Т1-ВИ сигнал низкой интенсивности
• На Т2-ВИ сигнал высокой интенсивности
4. Рекомендации по лучевой диагностике:
• Советы по проведению исследования:
о Тщательный поиск нарушений со стороны позвоночного столба:
- При их наличии вероятность нейроэнтерической кисты повышается
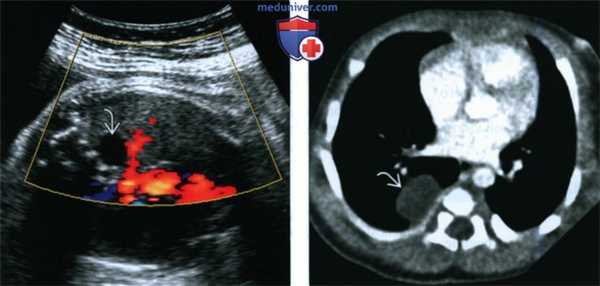
(Слева) Тот же случай. ЦДК, поперечная плоскость. Кровоток внутри кисты не определяется. В связи с близостью расположения к позвоночнику была заподозрена нейроэнтерическая киста, однако аномалии развития спинного мозга выявлены не были.
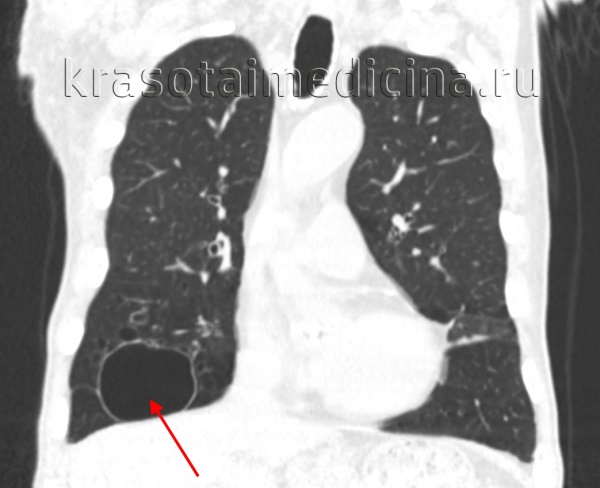
(Справа) КТ с применением контрастного препарата в аксиальной плоскости, выполненная у новорожденного. Визуализируется простая однокамерная киста. Тело прилежащего позвонка не изменено. Образование иссечено у ребенка в возрасте 6 мес., подтвержден диагноз бронхогенной кисты.
в) Дифференциальная диагностика бронхогенной кисты у плода:
1. ВМДП:
• Как правило, имеет более сложное многокамерное строение; однокамерная ВМДП может быть неотличима от бронхогенной кисты
• Встречается чаще
2. Пищеводная дупликационная киста:
• Имеет округлую или трубчатую форму
• Всегда локализуется в задней части средостения
• Может распространяться ниже уровня диафрагмы
3. Нейроэнтерическая киста:
• Возникает при неполном отделении передней кишки от хорды
• Сочетается с аномалиями развития позвоночного столба:
о Полупозвонки, позвонок в виде бабочки, отсутствие позвонков, менингоцеле грудного отдела позвоночника
• Киста сообщается с позвоночным каналом
• Часто двудольная
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Добавочный или патологический вырост передней кишки, возникающий в 26-40 дней беременности:
- Патологический вырост не взаимодействует с окружающей эмбриональной мезенхимой; индукции формирования легочной паренхимы не происходит
- Появление выроста на раннем сроке приводит к образованию кисты в средостении
- Появление выроста на более позднем сроке приводит к образованию кисты в паренхиме легкого
о В результате разобщения выроста с передней кишкой образуются слепо оканчивающийся мешок или киста
2. Гистологические особенности:
• Поскольку патологический зачаток проходит те же этапы развития, что и зачаточные дыхательные пути, его стенки содержат компоненты бронхов (поэтому используется термин «бронхогенная киста»)
• Киста содержит белковоподобную жидкость, вязкую или студенистую по консистенции
д) Клинические особенности:
1. Клиническая картина:
• Самые частые субъективные и объективные симптомы:
о Как правило, является случайной находкой у плода
2. Естественное течение и прогноз:
• Как правило, не влияет на течение беременности
• В редких случаях крупные кисты могут сдавливать органы средостения и приводить к развитию водянки плода:
о Для восстановления проходимости дыхательных путей показано выполнение ЕХ1Т-операции
• У новорожденного возможны дыхательная недостаточность или проблемы при вскармливании
• У детей более старшего возраста киста может впервые проявиться инфицированием
• Симптомы кисты могут отсутствовать на протяжении всей жизни
3. Лечение бронхогенной кисты у плода:
• Описана внутриутробная аспирация крупных кист
• Рекомендовано иссечение кисты в постнатальном периоде
е) Список использованной литературы:
1. Chatterjee D et al: Ex utero intrapartum treatment to resection of a bronchogenic cyst causing airway compression. Fetal Diagn Ther. 35(2): 137-40, 2014
2. Maurin S et al: Bronchogenic cyst: clinical course from antenatal diagnosis to postnatal thoracoscopic resection. J Minim Access Surg. 9(1):25-8, 2013
3. Rios LT et al: Prenatal diagnosis and postnatal findings of bronchogenic cyst. Case Rep Pulmonol. 2013:483864, 2013
4. Bayar UO et al: Management of fetal bronchogenic lung cysts: a case report and short review of literature. Case Report Med. 2010:751423, 2010
Редактор: Искандер Милевски. Дата обновления публикации: 6.10.2021
Бронхогенная киста
Бронхогенная киста – порок развития мелких бронхов, представляющий собой тонкостенное полостное образование, заполненное слизистым секретом бронхиальных желез. Бронхогенная киста может быть бессимптомной или проявляться признаками компрессии трахеи, бронхов, пищевода (кашлем, одышкой, цианозом, болями в груди, дисфагией и др.). В диагностическом отношении наиболее информативны полипозиционная рентгенография, линейная и компьютерная томография, бронхография, бронхоскопия, УЗИ средостения. Лечение бронхогенных кист оперативное – цистэктомия, сегментарная резекция легкого, лобэктомия.
МКБ-10
Общие сведения
Бронхогенная киста - врожденное кистозное образование, имеющее генетическую связь с бронхиальным деревом и повторяющее его морфологическую структуру. Среди всех опухолей легких и средостения удельный вес бронхогенных кист составляет 2-13%. Статистически чаще они выявляются у мужчин молодого и среднего возраста, однако могут клинически обнаруживать себя даже у детей (в т. ч. новорожденных) и подростков. В одних случаях бронхогенные кисты развиваются совершенно бессимптомно, в других – приобретают быстро прогрессирующее и осложненное течение, требующее экстренного хирургического реагирования. Потенциальный риск возникновения осложнений обусловливает необходимость ранней диагностики бронхогенных кист и их своевременного планового лечения.
Причины
Как и другие пороки развития легких, бронхогенная киста формируется в связи с нарушением эмбриогенеза. Считается, что в основе данной патологии лежит дефект разделения первичной кишки на пищеварительную и дыхательную трубки. Какие именно факторы способствуют возникновению данного нарушения доподлинно не известно. Клетки первичной кишки имплантационным путем могут попадать в зачатки любых органов, что обусловливает локализацию бронхогенных кист не только в области трахеи и бронхов, но и сердца, пищевода, поджелудочной железы, диафрагмы и др.
Патанатомия
В большинстве своем бронхогенные кисты имеют округлую или овоидную форму, однокамерную структуру; средний размер образований составляет 6-10 см. Стенка кисты тонкая (3-5 мм), ее внутренняя поверхность представлена мерцательным цилиндрическим эпителием бронхов (реже плоским или кубическим эпителием). Нередко стенка кисты полностью повторяет строение трахеальной или бронхиальной стенки и содержит рыхлую соединительную ткань, слизистые железы, гладкие мышцы, гиалиновый хрящ, сосуды, нервные волокна и жировую ткань. В неосложненных случаях бронхогенные кисты заполнены слизисто-желатинозной, прозрачной или слегка мутноватой жидкостью. При инфицировании содержимое кисты приобретает гнойный характер.
Классификация
В пульмонологии бронхогенные кисты принято классифицировать в зависимости от размера, локализации, связи с трахеобронхиальным деревом и характера течения. Размеры кист варьируют от небольших (менее 5 см в диаметре) до гигантских (до 20 и более см), сдавливающих легочную паренхиму и вызывающих ателектаз доли или целого легкого. В соответствии с местоположением бронхогенные кисты делятся на:
- трахеобронхиальные (паратрахеальные, бифуркационные и прикорневые)
- пищеводные (параэзофагеальные и интрамуральные)
- внутрилегочные
- отшнуровавшиеся бронхогенные кисты, имеющие нетипичную локализацию (околодиафрагмальную, внутриплевральную, парапанкреатическую и др.)
Симптомы бронхогенных кист
Примерно 30% образований развиваются бессимптомно и обнаруживаются при прохождении профилактической флюорографии. У остальных пациентов имеют место различные клинические проявления, обусловленные локализацией, размером кисты и наличием осложнений.
Так, закрытые трахеобронхиальные кисты могут вызывать сухой навязчивый кашель, а сообщающиеся с бронхом - кашель со слизистой мокротой. Наиболее яркую клиническую картину дают бронхогенные кисты, расположенные в области бифуркации трахеи. В этом случае, кроме явлений трахеобронхита, рано развиваются признаки сдавления трахеобронхиального дерева: инспираторная одышка, цианоз, боли в грудной клетке. Бронхогенные кисты пищеводной локализации при достижении определенных размеров вызывают дисфагию. Перикардиальные кисты нередко провоцируют стойкую синусовую тахикардию и экстрасистолию, изменения на ЭКГ в виде очаговой блокады ножек пучка Гиса.
Осложнения
При инфицировании кисты появляется высокая лихорадка, выраженные признаки гнойной интоксикации. При прорыве гнойного содержимого в бронхи возникает кашель с гнойной мокротой, возможно развитие аспирационной пневмонии, а у детей - угроза асфиксии. Среди осложнений бронхогенных кист наиболее часто встречается нагноение, легочное кровотечение, пневмоторакс и гидропневмоторакс, сдавление органов средостения (в т. ч. синдром верхней полой вены), ателектаз легких. Редким, но вполне вероятным осложнением может явиться малигнизация бронхогенной кисты.
Диагностика
В связи с тем, что клиническая симптоматика может отсутствовать, а физикальные данные неспецифичны, решающее значение в диагностике бронхогенных кист принадлежит инструментальным исследованиям. С помощью УЗИ средостения выясняется локализация, форма, контуры, размеры, топографо-анатомические взаимоотношения объемного образования и предполагается его происхождение.
При полипозиционной рентгенографии грудной клетки в типичных случаях определяется шаровидная или овальная гомогенная тень средней интенсивности, с четкими контурами. При наложении тени средостения на тень кисты дополнительно требуется проведение пневмомедиастинографии или рентгенографии пищевода с бариевой взвесью. Установить анатомические взаимоотношения бронхогенной кисты с трахеобронхиальным деревом позволяет бронхоскопия и бронхография. При наличии признаков сдавления верхней полой вены или грудного лимфатического протока целесообразно выполнение флебографии и лимфографии.
Отличительным признаком тонкостенных бронхогенных кист служит изменение их конфигурации и положения при введении газа в средостение или плевральную полость (в отличие от дермоидных кист с толстой стенкой или плотных опухолей средостения). МСКТ грудной клетки в ряде случаев позволяет отказаться от проведения инвазивной диагностики бронхогенных кист и заранее спланировать объем вмешательства, поскольку дает исчерпывающую информацию о локализации и размерах образования.
Полный комплекс диагностических мероприятий обеспечивает точную дифференциальную диагностику еще на дооперационном этапе, позволяя отвергнуть терато-дермоидные образования, тимомы, невриномы, целомические кисты перикарда и др. опухоли средостения.
Лечение бронхогенных кист
Тактика наблюдения и консервативного лечения бронхогенных кист неэффективна и рискованна. Учитывая большую вероятность возникновения серьезных осложнений (перфорации, кровотечения, нагноения, сдавления органов средостения и др.), оптимальным методом является плановое хирургическое вмешательство.
Условно консервативная тактика может применяться на этапе подготовки больных к хирургическому лечению. Она может включать в себя дезинтоксикационную и антибактериальную терапию, бронхоскопическую катетеризацию или чрескожную пункцию кисты с аспирацией гноя и санацией полости при нагноении, дренирование плевральной полости (при прорыве кисты) и т. д.
Объем оперативного пособия варьируется от цистэктомии до сегментарной резекции легкого или лобэктомии. При дренирующейся бронхогенной кисте дефект в стенке бронха ушивается. Наиболее часто торакальными хирургами проводится торакотомия из переднебокового или бокового доступа. В последние годы все чаще удаление бронхогенных кист производится с помощью торакоскопической операции.
Прогноз и профилактика
Исходы операций в большинстве случаев благоприятны. В числе послеоперационных осложнений встречаются бронхиальные свищи, внутриплевральные кровотечения, пневмония, эмпиема плевры. Как правило, они возникают у больных, оперированных по поводу нагноения бронхогенной кисты. Среди детей летальность составляет около 5%.В связи с малоизученностью этиологии врожденных образований рекомендуется избегать тератогенных воздействий в период вынашивания плода.
1. Бронхогенная киста средостения, сообщающаяся с бронхом/Селюкова Н.В., Лазарева Я.В., Ратобыльский Г.В., Лакомкин М.М.// Радиология-практика. – 2003 - №1.
2. Ультразвуковая диагностика бронхогенных кист грудной полости у детей/ Васильева Н.П.// SonoAce International - №13.
3. Бронхогенные кисты у детей/ Литовка В.К., Журило И.П., Весёлый С.В., Сопов Г.А., Латышов К.В., Лепихов П.А.//Украинский журнал хирургии. – 2012 - №2 (17).
Киста легкого
Киста легкого – патологическая полость в паренхиме легкого, заполненная воздухом или жидкостным содержимым. Течение кисты легкого может быть бессимптомным, клинически выраженным (с одышкой, кашлем, тяжестью и болями в груди) и осложненным (инфицированием, пневмотораксом, кровотечением и др.). Основная диагностика кисты - рентгенологическая, включающая обзорную рентгенографию органов грудной клетки, КТ легких, ангиопульмонографию, бронхографию. Лечение легочных кист преимущественно хирургическое - удаление кисты или резекция легкого посредством торакотомии или видеоторакоскопического вмешательства.
Кистами легких называют внутрилегочные полости полиэтиологичного происхождения, обычно содержащие слизистую жидкость или воздух. Ввиду большого разнообразия патоморфологических форм заболевания, судить об истинной распространенности кист легких в популяции довольно сложно. По данным некоторых исследователей, среди всех больных с болезнями органов дыхания пациенты с кистами легких составляют 2,9-5,3%. Кисты легкого встречаются у представителей всех возрастов: от новорожденных младенцев до лиц преклонного возраста. Несмотря на свою доброкачественность, при осложненном течении киста легкого может представлять серьезную угрозу для жизни, поэтому в пульмонологии в отношении данных патологических образований принято проведение хирургической лечебной тактики.
Происхождение врожденных и дизонтогенетических кист легкого связано с дефектами формирования легкого в эмбриональном периоде. Чаще всего такие внутриутробные нарушения включают агенезию альвеол, расширение терминальных бронхиол либо задержку формирования периферических бронхов. Легочные кисты являются структурным компонентом таких врожденных аномалий развития легких, как:
- кистозная гипоплазия
- врожденная долевая эмфизема
- синдром Маклеода и ряд других.
Среди дизонтогенетических кист легких наиболее часты дермоидные кисты и кистозные лимфангиомы, которые также нередко рассматриваются как доброкачественные опухоли легких.
Более распространены в практике торакальных хирургов приобретенные кисты легких, образующиеся в исходе заболеваний паразитарного, инфекционного и неспецифического (поствоспалительного, посттравматического) и иного генеза. К числу паразитарных и инфекционных принадлежат кисты, формирующиеся в легких при эхинококкозе, цистицеркозе, туберкулезе, сифилисе. Причинами возникновения прочих кист могут служить воспалительно-деструктивные процессы: пневмонии, абсцесс легкого, бактериальная деструкция легкого, травмы и ранения легкого, обтурация бронха и пр.
По морфологическим особенностям кисты легких делятся на истинные и ложные. Первые из них всегда врожденные, их внешняя оболочка представлена соединительной тканью с элементами бронхиальной стенки (хрящевыми пластинками, гладкомышечными и эластическими волокнами и др.). Внутренний слой истинной кисты легкого образован эпителиальной выстилкой из клеток кубического и цилиндрического эпителия, продуцирующего слизистый секрет (бронхогенные кисты) или альвеолярного эпителия (альвеолярные кисты). Ложные кисты носят приобретенный характер, а в их стенке отсутствуют структурные элементы бронха и слизистая оболочка.
В зависимости от этиопатогенеза (происхождения и механизмов образования) различают врожденные, дизонтогенетические и приобретенные кисты легких.
- Врожденные кисты формируются еще в антенатальном периоде, и ребенок рождается уже с наличием данного порока развития легкого. Такие кисты обычно выявляются в детском возрасте. К ним относятся: кистозная гипоплазия легких, бронхиолярная эмфизема легких, кистозно измененное добавочное легкое, внутридолевая секвестрация, врожденные гигантские кисты.
- Дизонтогенетические кисты легких также представляют собой врожденные образования, обусловленные нарушением развития бронхолегочных почек в эмбриогенезе. Однако развитие дизонтогенетических кист начинается уже в постнатальном периоде, поэтому патология может выявляться в различном возрасте. К таким образованиям принадлежат дермоидные кисты, бронхогенные кисты, бронхогенные кистаденомы легких.
- Приобретенные кисты образуются на определенном этапе жизни под влиянием заболеваний и травм легких. В их число входят эхинококковая киста легкого, буллезная эмфизема, пневмоцеле, туберкулезные каверны, «тающее легкое», эмфизематозно-буллезная секвестрация легких и др.
Симптомы кисты легкого
Малые и неосложненные кисты легкого носят бессимптомное течение. Клинические признаки появляются при увеличении размеров кист и сдавлении окружающих структур либо вследствие осложненного течения. Большие или множественные кисты сопровождаются тяжестью и болями в груди, кашлем, одышкой, иногда дисфагией.
Переход от бессимптомного течения к осложненному может быть инициирован ОРВИ или пневмонией. При нагноении кисты легкого на первый план выходят признаки тяжелой интоксикации (слабость, адинамия, анорексия) и гектическая лихорадка. На фоне общего недомогания возникает кашель со слизисто-гнойной мокротой, возможно кровохарканье.
Прорыв заполненной гноем кисты в бронх сопровождается откашливанием обильной, иногда зловонной мокроты, улучшением общего состояния, уменьшением интоксикации. Полость кисты освобождается от гноя, однако ее полная облитерация наступает редко. Чаще заболевание приобретает рецидивирующее течение, постепенно приводя к формированию вторичных бронхоэктазов и диффузного пневмофиброза.
При прорыве содержимого кисты в плевральную полость может развиваться клиника спонтанного пневмоторакса, пиоторакса, плеврита. Для осложнений данного типа характерно внезапное появление болей в груди, сильного, приступообразного кашля, нарастающего цианоза, тахикардии и одышки. Возможными исходами подобных осложнений могут стать образование бронхоплеврального свища и хроническая эмпиема плевры.
Воспалительный процесс в дренирующем кисту бронхе способствует образованию клапанного механизма, приводящего к нарастанию давления внутри полости кисты и ее напряжению. Киста быстро увеличивается в размере, сдавливает окружающие сегменты легкого, вызывает смещение органов средостения. Клиническая картина напряженной кисты легкого напоминает клинику клапанного пневмоторакса (одышка, тахипноэ, цианоз, набухание вен шеи, тахикардия). Тяжелое состояние больных обусловлено дыхательной недостаточностью и гемодинамическими нарушениями. В течении напряженной кисты легкого выделяют компенсированную, субкомпенсированную и декомпенсированную стадии. Кроме всего перечисленного, киста легкого может осложняться легочным кровотечением и малигнизацией. При дренирующихся кистах у детей существует угроза асфиксии.
Ввиду отсутствия или скудности симптоматики неосложненные кисты легкого обычно остаются нераспознанными. Они могут стать случайной находкой при профилактической флюорографии. Физикальные данные могут включать укорочение перкуторного звука, ослабление дыхания, иногда – «амфорическое» дыхание.
Основная роль в выявлении кист легкого принадлежит методам рентген-диагностики. Изменения, определяемые при рентгенографии легких, обусловлены видом и происхождением кист. Обычно обнаруживается образование шаровидной формы с четкими контурами. В полости кисты иногда виден горизонтальный уровень жидкости. Для уточнения локализации и происхождения кист применяются МСКТ и МРТ легких.

Результаты бронхографии наиболее информативны в диагностике открытых кист легкого, когда возможно попадание контрастного вещества в полость. При закрытых кистах бронхография и ангиопульмонография позволяет обнаружить кисту по косвенным признакам – в этом случае бронхи и сосуды будут огибать округлую тень в легком. Подтверждение диагноза может быть достигнуто в ходе диагностической торакоскопии.
Кисты легкого следует дифференцировать с доброкачественными и злокачественными опухолями легких периферической локализации, метастазами в легкое, туберкуломой, блокированным абсцессом, ограниченным пневмотораксом, целомической кистой перикарда, опухолями средостения и др.
Лечение кисты легкого
Лечебная тактика в отношении кист легкого, главным образом, хирургическая. Неосложненная киста легкого подлежит удалению в плановом порядке. Вместе с тем, не следует затягивать с оперативным вмешательством, поскольку возникновение осложнений может перевести статус операции в разряд экстренных, что может негативно сказаться на прогнозе и выживаемости. Чаще всего при неосложненных вариантах заболевания производится изолированное удалении кисты или экономная резекция легкого. Операция осуществляется как посредством торакотомии, так и с применением видеоторакоскопии. При распространенных процессах (поликистозе, вторичных необратимых изменениях паренхимы) может выполняться лобэктомия или пневмонэктомия.
При кистах легких, осложненных нагноением, проводится предоперационная медикаментозная подготовка, а оперативное вмешательство выполняется после купирования обострения. В случае развития пио- или пневмоторакса осуществляется экстренное дренирование плевральной полости с последующей местной и системной антибиотикотерапией. Неотложная помощь при напряженной кисте легкого, осложненной дыхательной недостаточностью, заключается в срочном выполнении пункции и трансторакального дренирования кисты под УЗИ-контролем. Во всех этих случаях хирургическое вмешательство осуществляется вторым этапом и носит более радикальный характер.
Прогноз при плановом лечении неосложненной кисты легкого благоприятный; отдаленные послеоперационные результаты хорошие. В случае осложненного течения исход зависит от сроков и полноты оказания первичной помощи. В остром периоде гибель больных может наступить от дыхательной и сердечно-сосудистой недостаточности, массивного кровотечения; послеоперационная летальность достигает 5%. В остальных случаях возможна инвалидизация вследствие стойких вторичных изменений в легких (бронхоэктазов, распространенного пневмофиброза, хронизации гнойных процессов). Таким больным требуется пожизненное диспансерное наблюдение пульмонолога. Профилактика приобретенных кист легкого заключается в предупреждении травм, специфических и неспецифических болезней легких.
1. Врожденные кисты легкого/ Кохно Н.И., Холмс Н.В.// Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. – 2016.
2. Солитарные бронхиальные кисты легких (клиника, диагностика, лечение): Автореферат диссертации/ Коренев А. Е. – 2003.
3. Диагностика полостных образований в легких/ Яковлев В.Н. и соавт.// Клиническая медцина. – 2012. - №7.
4. Хирургическое лечение врожденных солитарных кист легких и его отдаленные результаты: Автореферат диссертации/ Сидоров М.А. – 2012.
Кисты средостения
Кисты средостения – многочисленная группа полостных образований медиастинального пространства врожденного и приобретенного характера. Кисты средостения могут иметь бессимптомное течение или сопровождаться признаками компрессии окружающих органов (бронхов, пищевода, предсердий, артерий), нарушая их функцию. Диагностика кист средостения подразумевает проведение полипозиционной рентгеноскопии и рентгенографии грудной клетки, пищевода, сердца; томографии; бронхоскопии, пневмомедиастинографии, медиастиноскопии, тонкоигольной аспирационной биопсии, УЗИ средостения, парастернальной медиастинотомии. Лечение кист средостения может включать их открытое или торакоскопическое удаление, трансторакальную пункцию кисты с дренированием и склерозированием и др.
Кисты средостения составляют от 14 до 18,5% всей медиастинальной патологии. К кистами средостения относят полостные образования различного генеза, происходящие из разнородных тканей и объединенные анатомо-топографическими особенностями расположения. Преимущественно обнаруживаются у пациентов в возрасте 20-50 лет, при этом с одинаковой частотой у женщин и мужчин.
Кроме кист, в средостении могут развиваться истинные доброкачественные и злокачественные опухоли: тимомы, тератомы, липомы, нейрогенные опухоли, лимфомы, саркомы, лимфогенные метастазы злокачественных опухолей различных органов и др. Проблема диагностики и лечения кист средостения относится к числу наиболее сложных и актуальных разделов пульмонологии и торакальной хирургии.
Анатомия средостения
Под средостением (mediastinum) понимают сложное в анатомическом отношении пространство, расположенное в грудной полости. Спереди границами средостения служат грудина, позадигрудинная фасция и реберные хрящи; сзади - предпозвоночная фасция, передняя поверхность грудного отдела позвоночника и шейки ребер; по бокам - листки медиастинальной плевры; снизу – диафрагма; сверху - условная горизонтальная плоскость, проходящая по верхнему краю рукоятки грудины. Т.о., в медиастинальном пространстве выделяют 3 отдела (переднее, среднее и заднее средостение) и 3 этажа (верхнее, среднее и нижнее средостение).
В средостении сосредоточены жизненно важные органы и анатомические образования (крупные сосуды, нервные стволы и сплетения, лимфатические протоки, бифуркация трахеи и главные бронхи, пищевод, перикард и др.). Поэтому компрессия или инвазия этих структур может сопровождаться различными по проявлениям и нередко угрожающими жизни симптомокомплексами. Кисты средостения могут выявляться в любых отделах и этажах медиастинального пространства.
Классификация кист средостения
Кисты средостения классифицируются по происхождению и локализации. Среди множества кист средостения различают истинные (врожденные, первичные), вторичные (приобретенные).
Врожденные кисты средостения развиваются из мезодермальных образований - целома или передней кишки. К ним относятся целомические, энтерогенные, бронхогенные, дермоидные кисты, кисты тимуса и др. Приобретенные кисты средостения происходят из лимфатических сосудов, различных органов средостения и пограничных областей. В число приобретенных кист средостения входят лимфатические, тимусные, паразитарные (эхинококковые), менингеальные.
Целомические кисты и дивертикулы перикарда
Являются своеобразным врожденным пороком развития и составляют 3,3-14,2% всех медиастинальных новообразований. Наиболее часто кисты перикарда (60%) развиваются в правом кардиодиафрагмальном углу, реже (30%) – в левом кардиодиафрагмальном углу и других отделах средостения (10%). Такие кисты средостения являются полыми тонкостенными образованиями, сходными по строению с тканями перикарда, имеют гладкую поверхность серо-желтого или серого цвета.
Кисты перикарда содержат прозрачную серозную или серозно-геморрагическую жидкость. Целомические кисты перикарда могут достигать диаметра от 3 до 20 и более см. Целомические кисты средостения могут быть однокамерными или многокамерными, сообщаться с полостью перикарда, быть связанными с перикардом посредством ножки или плоскостного сращения. Приобретенные кисты перикарда встречаются редко; обычно имеют воспалительное и травматическое происхождение. Также описаны паразитарные (эхинококковые) кисты перикарда.
Бронхогенные кисты средостения
Встречаются в 30-35% наблюдений. Они также являются пороками эмбрионального развития и формируются из участков дистопированного бронхиального эпителия. Макроскопически представляют тонкостенные образования, заполненные прозрачной, реже бурой жидкостью. При гистологическом исследовании в них обнаруживается хрящевая ткань, соединительнотканные и гладкомышечные волокна слизистые железы.
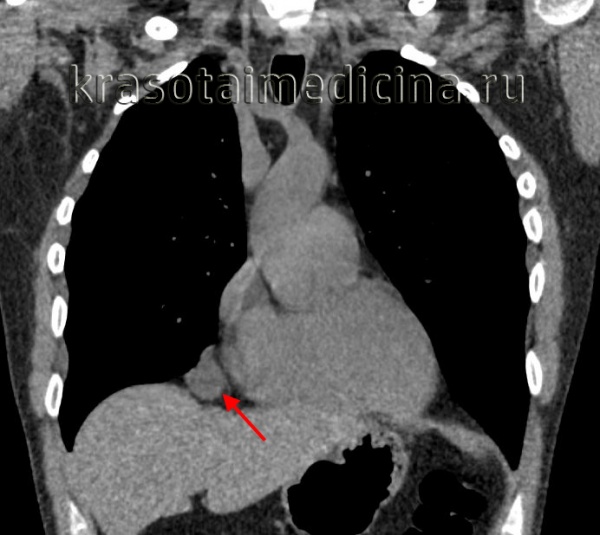
Полость бронхогенной кисты средостения изнутри выстлана эпителием цилиндрического или реснитчатого типа. Внутри кисты содержится прозрачная или мутноватая желатинообразная, вязкая масса, которая, при наличии связи кисты с бронхиальным деревом, может нагнаиваться. Бронхогенные кисты средостения обычно располагаются позади бифуркации трахеи и тесно соприкасаются с трахеей или главными бронхами, иногда - пищеводом. Обычно они имеют однокамерное строение и достигают размеров 7-10 см в диаметре.
Гастроэнтерогенные кисты средостения
Энтерокистомы являются эмбриональными производными из первичной кишки. С учетом микроскопического сходства их структуры с отделами ЖКТ, выделяют пищеводные, желудочные и кишечные кисты. Гастроэнтерогенные кисты средостения встречаются в 0,7-5% случаев. Они представляют собой однокамерные округлые или овоидные образования, с толстыми стенками и ножкой; локализуются преимущественно в заднем средостении. Гастроэнтерогенные кисты средостения содержат мутноватую слизевидную массу. Желудочные кисты могут продуцировать соляную кислоту, что приводит к изъязвлению стенок, кровотечению, язвам и перфорации стенок кисты средостения. В редких случаях в стенке кисты может развиваться рак.
Дермоидные кисты средостения
Кистозные тератомы содержат в своей структуре элементы эктодермы и возникают в процессе нарушения эмбриогенеза. В медицине встречаются дермоидные кисты яичников, брюшной стенки, кожи, забрюшинной клетчатки, печени, почек и др. органов и тканей. Дермоидные кисты обычно расположены в передневерхнем отделе средостения. Величина дермоидных кист средостения может достигать 15-25 см. Форма кистозных тератом обычно неправильная овальная; консистенция эластическая или мягкая. Стенки кисты могут содержать хрящевые и известковые включения. Внутри кисты заключена густая кашицеобразная жирная масса с множеством различных включений (волос, чешуек эпидермиса, кристаллов холестерина, аморфных жиров, зубов).
Кисты вилочковой железы
Могут иметь врожденное и приобретенное (воспалительное, опухолевое) происхождение. Они преимущественно выявляются у детей и людей молодого возраста.
Симптомы кист средостения
Особенности клинических проявлений кисты средостения обусловлены типом и расположением образования, его величиной и скоростью роста. В большинстве случаев симптоматика развивается на том этапе, когда увеличение кисты средостения вызывает компрессию других органов и неизбежное нарушение их функций.
Течение кист перикарда в большинстве случае бессимптомное, гладкое. Нередко они являются находкой при прохождении профилактической флюорографии. Иногда наблюдаются сердцебиение, одышка, сухой кашель, возникающие при перемене положения туловища и физической нагрузке. При осложненном течении целомических кист средостения может иметь место провыв содержимого кисты перикарда в бронх, нагноение и разрывы кисты.
Развитие бронхогенных кист средостения нередко сопровождается надсадным кашлем, одышкой, дисфагией, тупой болью в грудной клетке. При сдавлении кистой дыхательных путей развивается стридорозное дыхание. В случае прорыва бронхогенной кисты средостения в бронх может появиться кровохарканье. При одновременном прорыве кисты в плевральную полость и в бронх, развивается гидропневмоторакс и бронхоплевральный свищ.
Гастроэнтерогенные кисты средостения проявляют себя кашлем, одышкой, тахикардией, дисфагией, болью в груди. Энтерокистомы могут прорываться в трахею, бронхи, плевральную полость, средостение, вызывая развитие кровохарканья, эмпиемы плевры, частых пневмоний, лихорадки неясного генеза, бронхоэктазов, медиастинита.
Более чем в половине случаев дермоидная киста средостения сопровождается различными сердечно-сосудистыми нарушениями: приступами стенокардии, болью в области сердца, тахикардией. У 30% больных признаком дермоидной кисты средостения служит появление продуктивного кашля с выделением кашицеобразной массы, содержащей примесь волос и жира, что наблюдается при прорыве кисты в бронх. У части пациентов отмечается выпячивание грудной стенки в проекции расположения опухоли.
Симптоматика кист вилочковой железы может быть разнообразной – от бессимптомного течения до осложненного. Достигнув известных размеров, кисты могут вызывать медиастинальный «компрессионный» синдром. В некоторых случаях на первый план выходит миастенический синдром. Опасность кист вилочковой железы заключается в риске нагноения, прорыва в плевру, кровотечения.
Наиболее грозным осложнением кист средостения служит так называемый синдром медиастинальной компрессии, частота которого колеблется от 27 до 39%. Сюда может входить компрессия дыхательных путей, синдром верхней полой вены (СВПВ), сдавление пищевода, сердца, возвратного нерва.
При компрессии дыхательных путей развивается стридорозное дыхание, одышка, дыхательная недостаточность. Синдром ВПВ проявляется цианозом кожи лица, видимых слизистых оболочек, шеи, верхних конечностей и грудной клетки; отечностью мягких тканей этой зоны; расширением и напряжением вен шеи; повышением давления в системе ВПВ. Сдавление кистами различных структур средостения может сопровождаться дисфагией, дисфункцией надгортанника, дисфонией, компрессией и дислокацией сердца.
К прочим осложнениям кист средостения относятся их прорывы в полости плевры, бронхи и легкое, кровотечения в средостение и плевральную полость (гемоторакс). Осложненное течение кист средостения несет в себе потенциальную угрозу жизни пациента.
Методы выявления кист средостения включают рентгенологическую, ультразвуковую, томографическую, эндоскопическую, морфологическую диагностику.
- Рентгенологические исследования. Полипозиционная рентгеноскопия и рентгенография грудной клетки, рентгенография пищевода и сердца, пневмомедиастинография позволяют определить локализацию, форму и размеры кисты, ее связь с соседними органами, изменение положения при дыхательных движениях.
- Томографическая диагностика. Для более детальной оценки структуры, толщины стенок кисты, характера содержимого и взаимоотношения с соседними анатомическими образованиями, производится КТ и МРТ средостения.
- Эхография. При медиастинальных новообразованиях в диагностической практике широко используется УЗИ средостения. В диагностике кист перикарда существенно помогает ЭхоКГ, позволяющая дифференцировать кисту средостения от кист легкого, дермоидных кист средостения, аневризмы аорты.
- Бронхологическое обследование. При кистах средостения, демонстрирующих интимную связь с трахеей или бронхами, прибегают к выполнению бронхоскопии и бронхографии.

Если названные методы диагностики не позволяют определиться с нозологией образования, целесообразен переход к инвазивным диагностическим исследованиям:
- Биопсия. Проведение аспирационной тонкоигольной биопсии кисты средостения позволяет осуществить цитологическое исследование полученного пунктата и верифицировать морфологию образования в 80-90% случаев. Тонкоигольная биопсия может выполняться чрескожным, чрестрахеальным, чрезбронхиальным, чреспищеводным доступом.
- Диагностические операции. С целью визуализации и открытой эксцизионной биопсии опухоли средостения может быть предпринята медиастиноскопия, диагностическая торакоскопия, парастернальная медиастинотомия.
Лечение кист средостения
Лечебная тактика в отношении кист средостения сводится к их хирургическому удалению в возможно ранние сроки. Такой подход является профилактикой развития компрессионного синдрома, разрыва и малигнизации кист средостения.
- Открытое удаление кисты средостения может проводиться путем продольной стернотомии (при расположении кисты в переднем средостении), с помощью переднебоковой торакотомии на стороне поражения (при боковом расположении образования), боковой торакотомии (при локализации опухоли в среднем средостении), заднебоковой торакотомии (при расположении кисты в заднем средостении). Открытые операции обеспечивают возможность наибольшей свободы действий и полноценной интраоперационной ревизии раны. При развитии осложнений может потребоваться проведение медиастинотомии.
- Торакоскопическое удаление кист средостения также широко и успешно применяется не только для диагностики, но и для удаления медиастинальных образований. В некоторых случаях используется миниторакотомия с видеоподдержкой.
- Пункционная аспирация. У соматически отягощенных пациентов с низкими функциональными резервами методом выбора служит трансторакальная пункция с дренированием и склерозированием кисты средостения. В качестве склерозантов обычно используется раствор спирта с йодом, глюкозы.
1. Опухоли и кисты средостения (включая патологию вилочковой железы)/ Овнатанян К.Т. Кравец В.М. – 1971.
2. Новообразования средостения: принципы дифференциальной диагностики и хирургического лечения: Автореферат диссертации/ Пищак В.Г. – 2008.
3. Клинические рекомендации по диагностике и лечению больных опухолями средостения и вилочковой желез/ Борисова Т.Н., Бредер В.В., Горбунова В.А., Иванов С.М., Лактионов К.К., Михина З.П., Реутова Е.В., Полоцкий Б.Е., Тюляндин С.А. – 2014.
Читайте также:
