Диффузный полипоз кишечника как наследственный синдром и предраковое заболевание
Добавил пользователь Владимир З. Обновлено: 30.01.2026
Диффузный полипоз кишечника как наследственный синдром и предраковое заболевание
Полипозные синдромы характеризуются наличием/развитием множественных полипов в различных отделах желудочно-кишечного тракта, но часто сопровождаются другими проявлениями. Некоторые полипозные синдромы неизбежно приводят к злокачественной трансформации полипов и развитию рака (например, САТК, АСАТК); другие - не связаны с развитием рака напрямую, но могут служить индикаторами повышенного риска возникновения некоторых кишечных или внекишечных опухолей.
Семейный аденоматоз толстой кишки (САТК, АСАТК)
• Фенотип: множественные аденоматозные полипы по всей толстой кишке, периампулярные дуоденальные полипы, полипы желудка, внекишечные проявления (десмоиды и т.д.).
• Тип наследования: аутосомно-доминантный, почти полная пенетрантность гена.
• Локализация гена: ген аденоматозного полипоза толстой кишки (АРС) локализован в хромосоме 5q21.
• Обычное течение заболевания: почти 100% развитие рака толстой кишки в возрасте 40-50 лет, в 3-12% случаев - периампулярный рак.
• Ассоциированные опухоли: рак толстой кишки, рак в резервуаре, периампулярная аденокарцинома, десмоидные опухоли, рак щитовидной железы.
• Варианты:
- Синдром Гарднера: остеомы, десмоидные опухоли, новообразования щитовидной железы, врожденная гипертрофия пигментного эпителия сетчатки.
- Синдром Турко: опухоли головного мозга.
- Аттенуированная форма САТК (АСАТК): более поздние проявления, более проксимальное расположение полипов.
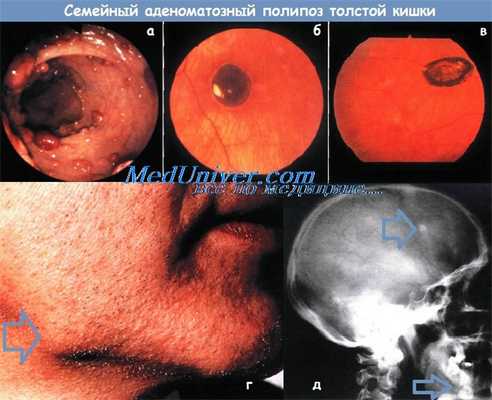
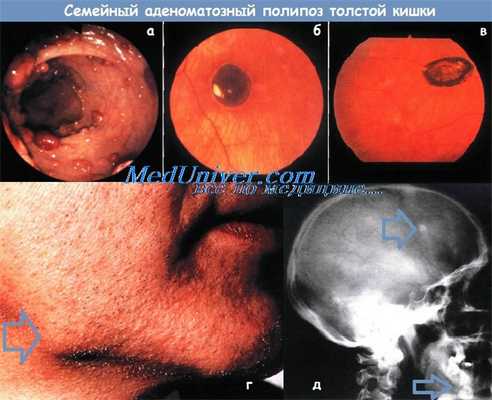
а - Колоноскопическая картина больного полипозом. Видно множество маленьких полипов.
б - Глазное дно при врожденной гипертрофии пигментного эпителия сетчатки.
У данного пациента это единственное поражение (по-липоз отсутствует).
в - Глазное дно больного с полипозом при врожденной гипертрофии пигментного эпителия сетчатки.
Одно из множественных поражений — светлый ореол с нечеткими очертаниями вокруг участка усиленной пигментации.
г - Остеома нижней челюсти у больного полипозом.
д - Рентгенограмма черепа больного полипозом. Видны остеома свода черепа и два таких же очага в нижней челюсти.
MYH-ассоциированный полипоз (МАП)
• Фенотип: часто не отличим от САТК, за исключением несколько меньшего числа полипов толстой кишки, внекишечные проявления присутствуют, но менее выражены, чем при САТК: полипы верхних отделов ЖКТ (=> периампулярный рак), остеомы, изменения зубов, наследственная гипертрофия пигментного эпителия сетчатки и др.
• Тип наследования: аутосомно-рецессивный, почти полная пенетрантность гена.
• Локализация гена: ген репарации MYH, хромосома 1р34-32.
• Обычное течение заболевания: диагноз МАП устанавливается в возрасте около 50 лет, почти в 100% случаев к 65 годам развивается рак.
• Ассоциированные опухоли: рак толстой кишки, периампулярная аденокарцинома, рак молочной железы, рак щитовидной железы.
• Консультация: оба родителя и все дети являются носителями гена.
Синдром Пейтца-Егерса
• Фенотип: гамартомные полипы ЖКТ, в частности его верхних отделов, отложение меланина в коже (например, около рта, на слизистой щек и т.д.).
• Тип наследования: аутосомно-доминантный с различной пенетрантностью гена.
• Локализация гена: LKB1/STK (хромосома 19р13) и другие гены.
• Обычное течение заболевания: у большинства больных бессимптомное, в редких случаях отмечаются синдромы обструкции и кровотечения.
• Ассоциированные опухоли: умеренно повышенный риск развития опухолей ЖКТ и опухолей внекишечной локализации.
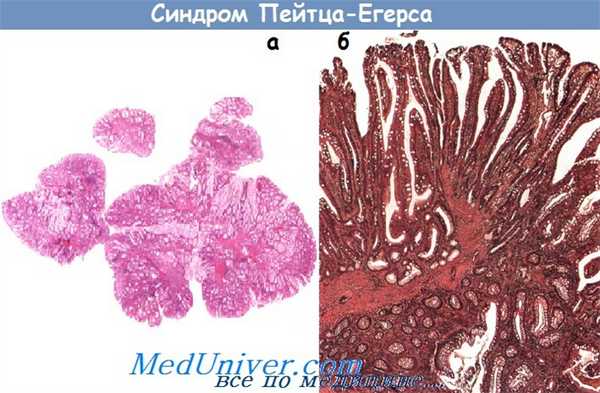
а - Полип при синдроме Пейтца-Егерса. Тотальный микроскопический препарат полипа толстой кишки.
Типичное дольчатое очертание — «голова гидры», плотная пролиферация тесно расположенных очень разветвленных желез слизистой оболочки.
Видны толстые ветвистые пучки гладких мышц в середине каждой дольки верхушки полипа.
б - Микроскопическая картина полипа при синдроме Пейтца-Егерса.
Наблюдается уплотненная и усложненная структура желез, между которыми расположена относительно бедная строма. Через верхушку полипа проходят толстые пучки гладких мышц.
Ювенильный полипоз
• Фенотип: гамартомные полипы, в 15% сочетающиеся с врожденными дефектами развития.
• Тип наследования: аутосомно-доминатный.
• Локализация гена: BMPR1A или SMAD-4 ген (хромосома 18q21) и другие гены.
• Обычное течение заболевания: средний возраст начала заболевания - 18 лет, наиболее частая локализация полипов - ректосигмоидный отдел; симптомы вариабельны: кровотечения из ЖКТ, инвагинация, выпадение прямой кишки, протеиндефицитная энтеропатия.
• Ассоциированные опухоли: значительно повышен риск развития колоректального рака.
• Диагностические критерии: > трех ювенильных полипов, полипоз всего ЖКТ, или любое количество полипов при наличии семейного анамнеза ювенильных полипов.
• Внимание: отдельные ювенильные полипы не малигнизируются.
Синдром Коудена
• Фенотип: синдром множественных гамартом из эктодермальных и в меньшей степени из эндодермальных элементов (трихолеммома — 80% случаев, макроцефалия - 40% случаев, полипоз ЖКТ - только 35% случаев, доброкачественные заболевания щитовидной и молочной желез).
• Тип наследования: аутосомно-доминантный, почти полная пенетрантность гена.
• Локализация гена: ген опухолевой супрессии PTEN, хромосома 10q23.
• Обычное течение заболевания: симптомы заболевания появляются к 20 годам.
• Ассоциированные опухоли: риск развития опухолей ЖКТ не повышен, в 10% случаев возникает рак щитовидной железы, в 30-50% - рак молочной железы.
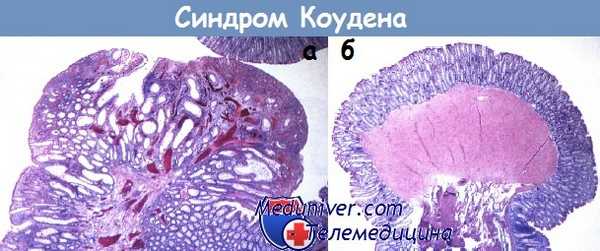
а - Синдром Коудена. Микроскопическая картина типичной гамартомы слизистой оболочки.
Пролиферация ветвистых фокально расширенных желез с умеренным количеством воспаленной стромы, которая может содержать пучки гладких мышц, фокальная эрозированная поверхность.
б - Второй тип гамартом при болезни Коудена — эквивалент лейомиомы мышечной пластинки слизистой оболочки.
Синдром Баннаяна-Райли-Рувалькаба (ранее синдром Рувалькаба-Майра-Смита)
• Фенотип: прогрессивный рост до/после рождения, макроцефалия, задержка умственного и психомоторного развития, другие аномалии; множественные гамартомные полипы ЖКТ; липомы; пигментные пятна на гениталиях.
• Тип наследования: аутосомно-доминантный, почти полная пенетрантность гена.
• Локализация гена: ген опухолевой супрессии PTEN, хромосома 10q23.
• Обычное течение заболевания: педиатрический аналог синдрома Коудена.
• Ассоциированные опухоли: риск развития колоректального рака, других опухолей ЖКТ и опухолей внекишечной локализации не повышен.
Синдром Кронкхайта-Канада
• Фенотип: диффузный полипоз всего ЖКТ (за исключением пищевода), эктодермальные аномалии (например, алопеция, ониходистрофия, гиперпигментация кожи).
• Тип наследования: аутосомно-доминантный.
• Локализация гена: ген опухолевой супрессии PTEN, хромосома 10q23.
• Обычное течение заболевания: диарея, белководефицитная энтеропатия, потеря веса, тошнота, рвота, анорексия, парестезии, тонико-клонические судороги, обусловленные электролитными нарушениями.
• Ассоциированные опухоли: повышенный риск развития рака желудка, толстой и прямой кишки (на момент установления диагноза отмечаются в 15% случаев).
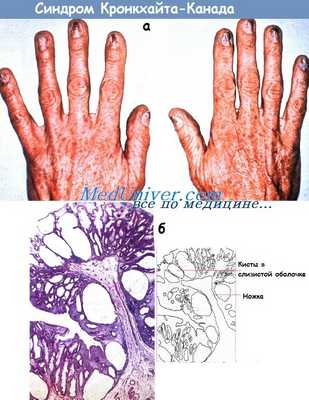
а - Ониходистрофия при синдроме Кронкхайта-Канада.
б - Гистологические проявления синдрома Кронкхайта-Канада.
Кистозные железы не диспластичны и не имеют стромальных элементов, позволяющих отличить их от других форм. Окраска гематоксилин-эозином (х 8).
Синдром гиперпластического полипоза
• Фенотип: множественные гиперпластические полипы всех отделов толстой и прямой кишки, включая крупные (> 1 см) полипы, локализованные прокси-мальнее сигмовидной кишки.
• Тип наследования: неизвестен.
• Локализация гена: неизвестна.
• Обычное течение заболевания: средний возраст 50-70 лет, специфические симптомы отсутствуют.
• Ассоциированные опухоли: повышенный риск развития колоректального рака (чаще проксимальных отделов).
Нодулярная лимфоидная гиперплазия
• Фенотип: множественные лимфоидные полипы всех отделов толстой и прямой кишки.
• Тип наследования: неизвестен.
• Локализация гена: неизвестна.
• Обычное течение заболевания: дети и взрослые, специфические симптомы отсутствуют, иногда сочетается с иммунодефицитом.
• Ассоциированные опухоли: риск развития колоректального рака не повышен.
Дополнительные исследования при полипозах кишечника
Генетическая консультация и тестирование => оценка индивидуального и семейного риска.
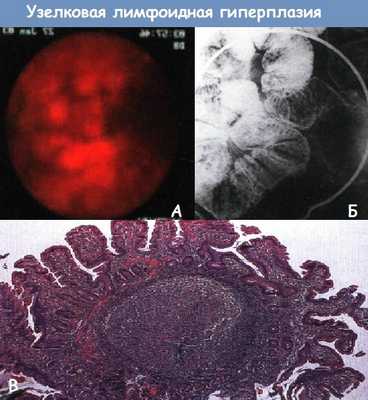
А - Капсульная эндоскопия. Лимфоидная гиперплазия у молодого пациента, неотягощенная другой патологией.
Б - Лимфоидная гиперплазия у пациента с вариабельным неклассифицируемым иммунодефицитом. Пероральная пневмоколонография. Множественные 1-2 мм рентгенопрозрачные дефекты наполнения в небольшом скоплении бария разделены нормальной гладкой слизистой оболочкой
В - Гистологический препарат подвздошной кишки с гиперплазией лимфатических узлов при иммунодефиците. Значительное увеличение пейеровых бляшек (терминальных центров) в подслизистом слое придает слизистой оболочке полиповидный вид
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Семейный аденоматоз толстой кишки (САТК) - причины, признаки, лечение
Семейный аденоматоз толстой кишки (САТК) - это аутосомно-доминантный наследственный синдром почти с полной пенетрантностью гена, проявляющийся в формировании множественных доброкачественных и злокачественных опухолей толстой кишки и опухолей внекишечных локализаций. Вызывается генеративной мутацией гена аденоматозного полипоза толстой кишки (АРС) в хромосоме 5q21, что приводит к образованию дефектного/ нефункционирующего туморсупрессирующего белка АРС. Фенотип варьирует в зависимости от точной локализации мутации АРС.
Начиная с молодого возраста (подростки, начало второго десятилетия жизни), у больных без выполнения профилактической операции формируется более 100, а зачастую и несколько тысяч аденоматозных полипов толстой кишки почти со 100% вероятностью развития колоректального рака (КРР) в возрасте 40-45 лет. Существует аттенуированный вариант САТК (АСАТК) с меньшим числом полипов, более поздним развитием рака и интактной прямой кишкой.
Внекишечные проявления:
• Аденомы двенадцатиперстной кишки у > 80% больных семейным аденоматозом толстой кишки (САТК); периампулярная аденокарцинома - у 3-12% больных САТК = второй по частоте возникновения рак при семейном аденоматозе толстой кишки (САТК), наиболее частая причина смерти, связанной с раком (если риск КРР устранен с помощью профилактической операции).
• Десмоидные опухоли: местноинвазивная/распространенная пролиферация фиброматозных опухолей, возникающая у 10-15% больных семейным аденоматозом толстой кишки (САТК) (в основном, после хирургической травмы); семейный анамнез => основная причина смерти у больных семейным аденоматозом толстой кишки (САТК) (обструкция мочеточников и тонкой кишки, невозможность выполнения других необходимых операций); мутация на специфическом участке АРС, связанная с повышенным риском развития десмоидов.
• Полипы дна желудка: у 30-40% больных семейным аденоматозом толстой кишки (САТК) неаденоматозной природы и без потенциала к озлокачествлению.
• Врожденная гипертрофия ретинального пигментного эпителия (ВГРПЭ): наиболее распространенное внекишечное проявление САТК (60-85% больных САТК) - двусторонние доброкачественные пигментные гамартомы; клинического значения не имеют; дешевый неинвазивный скрининговый тест в семьях с САТК с 95% специфичностью.
• Папиллярный рак щитовидной железы: 1-2% случаев, особенно у молодых женщин.
• Гепатобластома: редкая опухоль у детей, больных САТК.
а) Эпидемиология. Менее 1% от всего колоректального рака (КРР), 1 случай на 7000-10000 новорожденных; в 70-80% случаев - наследственное заболевание (даже если семейный анамнез не всегда очевиден), в 20-30% - новые генеративные мутации.
б) Симптомы семейного полипоза толстой кишки:
• При отсутствии семейного анамнеза: симптомы роста и непрерывного увеличения числа полипов/опухолей - кровотечения, поносы, колоректальный рак в молодом возрасте, возможно внекишечные проявления (остеомы, мальформации зубов, гиперпигментация сетчатки).
• Наличие семейного анамнеза: диагностика и профилактическое лечение до появления симптомов!
в) Дифференциальный диагноз:
• Другие варианты наследственного рака: ННПКРР (аутосомно-доминантный тип), МАП (гомозиготный рецессивный).
• Семейный КРР без идентификации мутантного гена.
• Неаденоматозный полипоз, например, гиперпластический полипоз.
• Диффузная лимфоидная гиперплазия.
г) Патоморфология семейного аденоматоза толстой кишки:
• Макроскопическое исследование: более 100 полипов в толстой кишке, небольшие сидячие полипы, увеличивающиеся в размерах.
• Микроскопическое исследование: аденоматозные полипы.
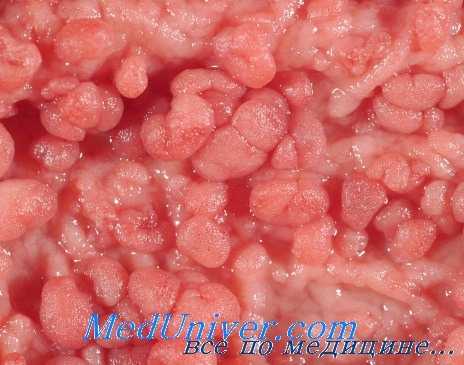
Семейный полипоз кишечника
д) Обследование при семейном полипозе толстой кишки
Необходимый минимальный стандарт:
• Все больные
• Идентификация/лечение членов семьи с риском САТК: запись в истории болезни о консультации и информировании пациента относительно данного заболевания (внимание: возможность судебного иска!)
• Подтверждение аденоматозного характера полипов при биопсии.
• ЭГДС: первое исследование в возрасте 20 лет, последующие - в зависимости от находок.
Пациенты без симптомов/члены семьи при наличии семейного анамнеза:
• Семейный анамнез, генетическая консультация/тестирование (если не было выполнено).
• Ежегодные колоноскопии, начиная с 12-14-летнего возраста, удаление наибольших полипов.
• Скрининг внекишечных опухолей: ЭГДС один-два раза в год.
• В возрасте 15-25 лет или при установленном диагнозе рака или крупном полипе/ тяжелой дисплазии => операция.
Больные с колоректальным раком (КРР) и множественными синхронными полипами:
• Диагностика: ректороманоскопия или сигмоидоскопия + биопсия => множественные аденоматозные полипы.
• ЭГДС: поражение верхних отделов ЖКТ.
• Семейный анамнез.
• Генетическая консультация/тестирование.
• Индивидуальное обследование на наличие спорадического КРР => операция.
Дополнительные исследования (необязательные):
• Такие же, как и при КРР.
• Генетическое тестирование.
• УЗИ щитовидной железы.
а - Колоноскопическая картина больного полипозом. Видно множество маленьких полипов.
б - Глазное дно при врожденной гипертрофии пигментного эпителия сетчатки.
У данного пациента это единственное поражение (полипоз отсутствует).
в - Глазное дно больного с полипозом при врожденной гипертрофии пигментного эпителия сетчатки.
Одно из множественных поражений — светлый ореол с нечеткими очертаниями вокруг участка усиленной пигментации.
г - Остеома нижней челюсти у больного полипозом.
д - Рентгенограмма черепа больного полипозом. Видны остеома свода черепа и два таких же очага в нижней челюсти.
е) Классификация. Варианты синдрома аденоматозного полипоза классифицируются как:
• Синдром Гарднера (АРС мутация в 3' и в конце экзона 15): остеомы, аномалии зубов (форма/число), эпидермальные кисты, десмоидные опухоли, новообразования щитовидной железы, ВГРПЭ.
• Синдром Турко: опухоли головного мозга (медуллобластома, глиобластома).
• АСАТК (аттенуированный САТК): меньшее число полипов, более позднее появление полипов и перерождение в рак, часто интактная прямая кишка.
ж) Лечение без операции полипоза толстой кишки:
• Внимание: в настоящее время неоперативное лечение является исключительно поддерживающим и не может заменить операцию.
• Химиопрофилактика: роль не определена. НПВП являются неселективными ингибиторами ЦОГ-1/ЦОГ-2 или селективными в отношении ЦОГ-2 (например, сулиндак, целекоксиб): уменьшают число полипов толстой кишки, но неясно, снижают ли вероятность или отодвигают время развития рака; нет эффекта при аденомах двенадцатиперстной кишки. Возможные преимущества при десмоидных опухолях: в целом поддерживающее, но не окончательное лечение САТК.
• Ежегодная колоноскопия или полипэктомия (не снимает потребности в профилактическом хирургическом вмешательстве).
• В зависимости от стадии опухоли: адъювантная химиотерапия (рак толстой кишки), химиолучевая терапия (установленный рак прямой кишки) всегда проводится в предоперационном периоде, если запланировано формирование тонкокишечного J-резервуара, чтобы избежать его облучения.
з) Операция при семейном полипозе толстой кишки
Показания:
• Члены семьи больных, страдающих семейным аденоматозом толстой кишки (САТК), без симптомов заболевания: планирование операции в возрасте 15-25 лет.
• Пациенты с симптомами заболевания (случайно установленный диагноз САТК): любая карцинома, прогрессирующая аденома (большой размер или тяжелая дисплазия) или увеличение числа полипов, за исключением случаев множественных метастазов или абсолютных противопоказаний. Внимание: неоадъювантная химиолучевая терапия во всех случаях рака прямой кишки!
Хирургический подход:
• Проктоколэктомия с тонкокишечным J-резервуаром и илеоанальным анастомозом: двойной степлерный шов (общепринятая техника) или мукозэктомия и ручной шов (рак прямой кишки/дисплазия/наиболее дистальные полипы).
• Колэктомия и илеоректальный анастомоз (ИРА): при наличии < 20 полипов прямой кишки и отсутствии признаков рака.
• Проктоколэктомия и илеостома: при наличии противопоказаний к J-резервуару.
и) Результаты лечения семейного аденоматоза толстой кишки:
• Профилактическое хирургическое вмешательство => устранение риска возникновения колоректального рака (КРР) и ампулярного рака при остающемся риске развития десмоидов, опухолей тонкой кишки и резервуара.
• Результаты хирургических вмешательств, выполненных по поводу КРР, ампулярного рака и рака щитовидной железы зависят от стадии опухоли.
к) Наблюдение при полипозе толстой кишки:
• Непрерывное ежегодное наблюдение/скрининг резидуальной слизистой прямой кишки и/или резервуара.
• Частота ЭГДС зависит от вовлечения верхних отделов ЖКТ.
• Рекомендуется включение в регистр наследственного колоректального рака (КРР).
Полип прямой кишки (толстой кишки) - причины, признаки, лечение
Полип - это описательный термин, обозначающий любое возвышающееся образование на слизистой. Характеристика полипа основана на:
• Особенностях прикрепления к стенке кишки (например, полип на ножке, сидячий, плоский).
• Патоморфологических данных (например, гиперпластический, гамартомный или аденома).
• Гистологической картине (например, тубулярный, тубулярно-ворсинчатый, ворсинчатый).
• Характере роста (доброкачественный, злокачественный).
Аденоматозные и крупные гиперпластические («зубчатая форма») полипы считаются потенциально злокачественными, в то время как неаденоматозные полипы (например, гиперпластические, гамартомные, воспалительные) - доброкачественные. Вероятность трансформации аденомы в рак в определенной степени возрастает с увеличением размеров полипа (растущая аденома: > 1 см) и тяжести дисплазии. Когда диспластические клетки выходят за пределы базальной мембраны с инвазией в подслизистыи слой, начинается развитие истинной раковой опухоли с возможным метастазированием.
Неэпителиальные полипы представлены липомами и другими мезенхимальными образованиями.
а) Эпидемиология полипов:
• Заболеваемость: у 25-40% лиц со средней степенью риска старше 50 лет выявляется, по крайней мере, один полип.
• Дистальные полипы являются индикатором 5 кратного повышения риска возникновения более проксимальных новообразований; более чем в 50% случаев растущих аденом проксимальных отделов полипы в дистальных отделах отсутствуют.
• Наличие аденоматозных полипов в 2-4 раза увеличивает риск развития метахронных полипов (по сравнению с общей популяцией). Повторные колоноскопии с интервалом 1-3 года => 3-5% растущих аденом.
б) Симптомы полипов. Полипы (независимо от типа) обычно бессимптомны; крупные полипы => кровь в кале, анемия, инвагинация, обструкция; большие ворсинчатые аденомы => обильное выделение слизи, электролитные нарушения.
в) Дифференциальная оценка риска развития рака из полипа:
• Аденоматозные полипы => риск развития рака: ворсинчатые > тубулярно-ворсинчатые > тубулярные; размеры < 1 см =>3-9%, 1-2 см => 10%, > 2 см => 30-50%.
• Гиперпластические полипы: не увеличивают риск развития рака, за исключением крупных «зубчатых» полипов.
• «Зубчатая» аденома: промежуточная форма между гиперпластическими и аденоматозными полипами => дисплазия и риск возникновения рака.
• Гамартомные полипы: не увеличивают риск развития рака из полипа, но могут служить признаком других факторов риска => полипозные синдромы.
• Воспалительные полипы: не увеличивают риск развития рака из полипа, но хроническое воспаление (язвенный колит, болезнь Крона) => повышает риск развития рака (в том числе и без полипов).
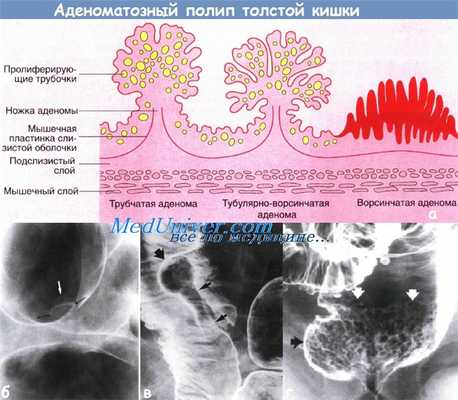
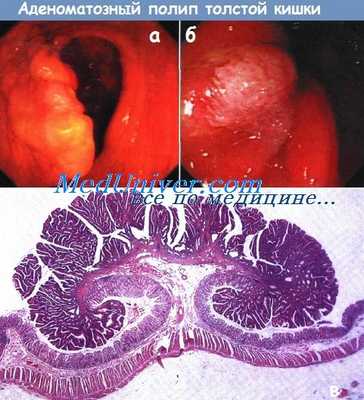
а - Схема строения различных типов аденоматозных полипов толстой кишки
б - Тубулярная аденома размером 6 мм, похожая на шляпу «котелок». Верхушка полипа, обозначенная неровной линией (белая стрелка) — верхняя часть «шляпы».
Вторая неровная линия (черные стрелки) обозначает место, откуда растет ножка полипа в слизистой оболочке — «поля шляпы». Клизма с барием, двойное контрастирование.
в - Тубулярно-ворсинчатая аденома. Верхушка полипа мелкоузловая (показана толстой стрелкой), контур ножки (тонкая стрелка) полипа белого цвета. Клизма с барием, двойное контрастирование.
г - Ворсинчатая аденома прямой кишки. Гладкую слизистую оболочку прямой кишки прерывают полигональные узелки опухоли (показано белыми стрелками).
Плоский характер поражения установлен по отсутствию изменения контура прямой кишки (вид сбоку). Клизма с барием, двойное контрастирование.
г) Патоморфология аденоматозных полипов. По крайней мере, дисплазия низкой степени => дисплазия высокой степени: неправильное ветвление, решетчатая структура желез, потеря полярности, частые митозы:
• Тубулярная аденома: плотно упакованные эпителиальные трубочки с сохраненной апико-базальной дифференцировкой и узкой полоской стромы => небольшая деформация, гиперхромные ядра, редкие фигуры митоза.
• Тубулярно-ворсинчатая аденома: комбинация тубулярного и ворсинчатого компонентов.
• Ворсинчатая аденома: > 80% пальцеобразных выростов.
д) Патоморфология неаденоматозных полипов:
• Гиперпластические полипы: 2-5 мм, наиболее часто выявляются в ректосигмо-идном отделе, часто множественные; удлиненные крипты, неправильное чередование цилиндрических и бокаловидных клеток => папиллярный или зубчатый вид, умеренное количество клеток хронического воспаления.
• Гамартомные полипы: не неопластические, неправильная комбинация тканевых компонентов => имеют вид «швейцарского сыра» - кисты, заполненные слизью. Соединительная ткань с наличием клеток острого и хронического воспаления.
• Воспалительные полипы (псевдополипы).
е) Обследование при полипах
Необходимый минимальный стандарт:
• Скрининг и мониторинг колоректального рака (в соответствии со стандартами).
• Обследование толстой кишки у больных с симптомами.
• Гистологическое исследование удаленных полипов (или биоптатов) => руководство для дальнейшего обследования.
Дополнительные исследования (необязательные). Генетическая консультация при семейном анамнезе/молодом возрасте больного.
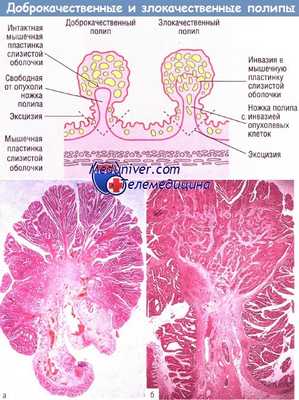
Гистологическая картина различий в строении между доброкачественной и злокачественной аденомой.
Доброкачественная аденома (а), мышечная пластинка слизистой оболочки интактна. Злокачественная аденома (б), инвазия злокачественного эпителия в мышечную пластинку слизистой оболочки.
Близко от основания ножки аденомы видны злокачественные железы в лимфатических сосудах. Окраска гематоксилин-эозином (х 8).
ж) Классификация полипов. Классификация Haggit для малигнизированных полипов => степень опухолевой инвазии в полип на ножке или сидячий полип:
• Полипы на ножке:
- 1 степень: инвазия ограничена верхушкой полипа.
- 2 степень: инвазия в шейку полипа.
- 3 степень: инвазия в ножку полипа.
- 4 степень: инвазия в основание полипа, т.е. в подслизистый слой на уровне кишечной стенки => 10% риск метастазирования в лимфатические узлы (как и при других Т1 опухолях).
• Сидячие полипы => относятся к 4 степени, дополнительно степень инвазии подразделяется по Kudo (Sm1, Sm2, Sm3).
а - Тубулярно-ворсинчатая аденома.
б - Ворсинчатая аденома.
в - Тубулярно-ворсинчатая аденома: гистологический срез через тубулярно-ворсинчатую аденому на короткой ножке.
Заметны утолщение и расширение мышечной пластинки слизистой оболочки на верхушке полипа, непрерывность подслизистого слоя верхушки полипа, ножки полипа и стенки толстой кишки.
з) Неоперативное лечение полипов:
• Эндоскопическая полипэктомия и наблюдение.
• Химиопрофилактика: ингибиторы циклооксигеназы, кальций, аспирин => снижение частоты возникновения метахронных полипов на 35-45%.
• Отсутствие преимуществ резекции по онкологическим принципам: полное удаление (петлей без фрагментации) малигнизированных полипов 1, 2 и 3 степени по Hagitt, хорошо дифференцированных и без лимфоваскулярной инвазии, края > 2 мм.
и) Хирургическое лечение полипов
Показания:
• Любой полип, неподходящий для эндоскопического удаления (помимо прямых противопоказаний).
• Малигнизированный полип с инвазией в подслизистый слой (4 степень по Hagitt, глубокая инвазия на уровень Sm3), края
Хирургический подход:
• Полип толстой кишки: метка татуировкой во время колоноскопии => лапароскопическая или открытая сегментарная резекция (в соответствии с онкологическими требованиями) с первичным анастомозом.
• Полип прямой кишки:
- Трансанальное иссечение или трансанальная эндоскопическая микрохирургия (ТЭМ).
- Низкая передняя резекция (НПР).
к) Результаты лечения полипов:
• Эндоскопическая полипэктомия: снижение заболеваемости раком на 76-90% (в сравнении с историческим уровнем заболеваемости).
• Риск осложнений полипэктомии: перфорация - 0,1-0,3%, кровотечение - 0,5-3% случаев.
Диффузный полипоз ( Диффузный семейный полипоз , Семейный аденоматоз толстой кишки )
Диффузный полипоз – это наследственное заболевание, которое характеризуется наличием большого числа полипов в толстом кишечнике, иногда во всем желудочно-кишечном тракте. Проявляется в молодом возрасте. Основные симптомы – боли в животе, хроническая диарея, наличие слизи и крови в кале, кровотечения из прямой кишки; позже присоединяется анемия и потеря массы тела. Заболевание практически всегда заканчивается малигнизацией. Диагностируется с помощью ректороманоскопии, ирригоскопии, колоноскопии с биопсией подозрительных элементов, молекулярно-генетических исследований. Лечение только хирургическое – резекция пораженного участка кишечника.
МКБ-10
Общие сведения
Риск заболевания резко возрастает среди родственников больных диффузным полипозом. Приблизительно у половины из них выявляют изменения в толстом кишечнике при осмотре, даже если нет явных клинических симптомов. Патология встречается на всех континентах, мужчины и женщины болеют с одинаковой частотой. На сегодняшний день диффузный полипоз хорошо изучен, в том числе выявлены генетические мутации, которые ведут к его возникновению. Поскольку в 100% случаев болезнь заканчивается колоректальным раком, проблема является актуальной, несмотря на небольшую распространенность. Изучением полипоза кишечника занимается проктология.
Причины
Причиной семейного диффузного полипоза является мутация в гене, который находится на длинном плече пятой хромосомы. Ген отвечает за нормальную пролиферацию слизистой оболочки желудочно-кишечного тракта. Дефект ведет к неконтролируемому размножению клеток эпителия, разрастанию отдельных участков слизистой оболочки и возникновению множественных полипов.
Патогенез
Полипы при диффузном полипозе имеют разные размеры и строение: одни небольшого размера, до одного сантиметра, имеют преимущественно железистую структуру, другие больше сантиметра в диаметре, с ворсинчатой поверхностью и дольчатой структурой. Располагаться полипы могут на широкой основе или на ножке, часто сливаются, в местах слияния практически отсутствует нормальная слизистая оболочка. Малигнизацию в аденоматозных полипах выявляют приблизительно в 30% случаев. Ворсинчатые полипы переходят в злокачественную форму в два раза чаще. Признаком малигнизации является увеличение полипа, неровность его поверхности, изменение цвета, появление изъязвлений. Считается, что возникновение раковых опухолей при диффузном полипозе – это только вопрос времени.
Классификация
Специалисты в сфере клинической проктологии используют классификаций диффузного полипоза, учитывающих морфологические изменения в слизистой, распространенность процесса, клиническое течение. По морфологическим признакам аденоматоз разделяют на следующие формы: аденоматозная (полипы мелкие, преимущественно железистой структуры); пролиферативная (полипы большого размера, с дольчатой структурой, покрыты ворсинчатым эпителием); смешанная (включает признаки аденоматозной и пролиферативной форм). Начинается диффузный полипоз в основном с аденоматозной формы, затем переходит в смешанную. Изолированная пролиферативная форма встречается редко. По степени распространения диффузный полипоз разделяют на:
- классический диффузный полипоз с поражением толстого кишечника и прямой кишки;
- синдром Гарднера (поражение кишечника и опухоли мягких тканей);
- синдром Пейтца-Егерса (тотальное поражение желудочно-кишечного тракта, пигментные пятна вокруг рта и на щеках).
По клиническому течению диффузный полипоз разделяют на классический, тяжелый, ослабленный, или аттенуированный.
Симптомы полипоза
Классическая форма диффузного полипоза диагностируется в молодом возрасте, около двадцати лет, хотя первые симптомы могут появиться еще у подростков. Как и при тяжелом течении, больные жалуются на боли в животе, понос со слизью и прожилками крови, потерю аппетита и похудение, периодически может повышаться температура тела. Постепенно у пациентов нарастают проявления анемии, уменьшается количество белка в крови, что может сопровождаться безбелковыми отеками. Кожные покровы бледные, живот болезненный, мягкий. При пальцевом ректальном исследовании специалист-проктолог может выявить множественные полипы в прямой кишке, иногда они даже выпадают из заднего прохода. Первые признаки злокачественного перерождения полипов появляются приблизительно в тридцать лет. Каждые десять лет риск малигнизации увеличивается больше, чем в два раза.
Ослабленная, или аттенуированая форма диффузного полипоза впервые клинически проявляется в 40-45 лет. Симптомы такие же, как и в двух предыдущих случаях, возможна их меньшая выраженность. Первые раковые опухоли выявляют приблизительно в пятьдесят лет. Особая форма диффузного полипоза, описанная как синдром Гарднера, сочетается с опухолями мягких тканей, межмышечных оболочек и остеомами черепа. Иногда можно выявить злокачественные новообразования в надпочечниках и щитовидной железе, кисты сальных желез (синдром Олфилда), а также опухоли мозга (синдром Тюрко). Многие пациенты с синдромом Гарднера впервые обращаются к врачам именно по поводу злокачественных опухолей разной локализации, а диффузный полипоз становится случайной находкой при общем обследовании.
Осложнения
Самым частым осложнением диффузного полипоза является малигнизация, которая возникает практически у всех пациентов. Также возможны воспалительные заболевания толстого кишечника. Кровотечения при диффузном полипозе редко бывают профузными, но постоянная потеря крови даже в незначительных количествах постепенно ведет к развитию железодефицитной анемии. Нарушения пищеварения и всасывания питательных веществ вызывают потерю массы тела, утрату физической активности, белковое голодание, значительное снижение качества жизни.
Диагностика
При диффузном полипозе ободочной и прямой кишки диагноз можно установить уже при проведении аноскопии или ректороманоскопии. Эти методики позволяют увидеть все отделы прямой кишки и дистальный участок сигмовидной. Дальнейшее обследование пациентов с диффузным полипозом включает ирригоскопию с двойным контрастом. Метод позволяет выявить степень распространения процесса в толстом кишечнике, предварительно определить локализацию возможных образований со злокачественным перерождением. Ирригоскопия показана также при нарушении проходимости толстого кишечника. Следующее обследование – колоноскопия, которая позволяет более подробно рассмотреть слизистую оболочку кишечника, выявить подозрительные полипы. Во время колоноскопии обязательно выполняют множественную биопсию полипов с признаками злокачественного перерождения.
В общем анализе крови наблюдаются признаки анемии, при раковом процессе и воспалении значительно повышается СОЭ. В биохимическом анализе крови отмечается уменьшение количества белка. Молекулярно-генетическое исследование позволяет выявить дефектный ген и установить окончательный диагноз.
Дифференцировать диффузный полипоз в детском возрасте нужно, прежде всего, с дизентерией и врожденными дивертикулами. Взрослые пациенты с первыми симптомами диффузного полипоза также часто попадают в инфекционную больницу. И только после бактериологического посева, который исключает дизентерию, им проводят ректороманоскопию, колоноскопию и ставят правильный диагноз. Заболевание следует отличать от единичных полипов (до 10 штук) толстого кишечника, ложных полипов и гранулем при неспецифическом язвенном колите, первичного рака толстой кишки, который возникает в старшем возрасте. Большое значение в постановке диагноза имеет семейный анамнез. Если родственники пациентов с диффузным полипозом попадают в отделение проктологии или в инфекционный стационар с похожими симптомами, в большинстве случаев у них диагностируют это же заболевание.
Лечение диффузного полипоза
Консервативной терапии семейного аденоматоза не существует, лечение только хирургическое. При выявлении заболевания операция является обязательной, так как рано или поздно полипы переродятся в злокачественные опухоли. На начальных этапах, когда поражены только дистальные отделы толстого кишечника и нет признаков малигнизации, можно провести резекцию сигмовидной и прямой кишки (проктосигмоидэктомию) с сохранением сфинктера.
Если диффузный полипоз распространяется на проксимальные отделы толстого кишечника, но еще не переходит в злокачественную форму, показаны следующие операции: колэктомия и создание илеоректального анастомоза, субтотальная колэктомия или гемиколэктомия с асцендоректальным анастомозом, субтотальная гемиколэктомия с брюшноанальной резекцией прямой кишки и подведением к анусу участка восходящей толстой кишки. Все эти операции проводятся с сохранением анального сфинктера, что дает возможность пациенту с диффузным полипозом вести более-менее активный образ жизни. При выявлении раковых опухолей в кишечнике необходимо проводить тотальную колэктомию без сохранения сфинктера и выведением на переднюю стенку живота илеостомы.
Прогноз и профилактика
Поскольку у всех пациентов с диффузным полипозом рано или поздно выявляют рак, прогноз заболевания неблагоприятный. Несмотря на то, что причины семейного аденоматоза изучены довольно хорошо, действенной профилактики заболевания на сегодняшний день нет. В обязательном порядке обследуют всех родственников больного, в том числе детей в возрасте 10-12 лет. Генетики рекомендуют начинать обследование членов семьи больного с молекулярно-генетического анализа для выявления специфических мутаций в геноме.
1. Семейный аденоматоз толстой кишки у взрослых. Клинические рекомендации / Ассоциация колопроктологов России - 2016
2. Семейный аденоматоз толстой кишки: современное состояние проблемы / Кит И.О., Геворкян Ю.А., Солдаткина Н.В. и др. // Терапевтический архив - 2018 - №2
4. Семейный диффузный полипоз толстой кишки / Дунаева В.Н., Севрюкова Т.В. // Бюллетень медицинских Интернет‐конференций - 2013 - Т.3, №3
Полипы кишечника
Полипы кишечника – доброкачественные новообразования, происходящие из железистого эпителия, возвышающиеся над слизистой оболочкой кишки, расположенные на ножке либо широком основании. Большинство полипов имеют бессимптомное течение, однако при достижении больших размеров могут проявляться симптоматикой кишечной непроходимости, признаками роста и изъязвления. При постановке диагноза основное значение придается эндоскопическим методикам с биопсией, также используют рентгенологический метод, анализ кала на скрытую кровь. Из-за высокого риска малигнизации все полипы кишечника рекомендуют удалять оперативным путем.
Полипы кишечника являются очень распространенной патологией желудочно-кишечного тракта. Частота встречаемости полипов в различных отделах кишечника значительно варьирует – большая часть новообразований расположена в толстой и прямой кишке, значительно реже полипы выявляют в тонком кишечнике. Полипы двенадцатиперстной кишки являются крайне редкой патологией – их выявляют не более чем в 0,15% всех ЭГДС. В подавляющем большинстве случаев полип кишечника обнаруживается неожиданно во время эндоскопического обследования.
Учеными до сих пор не выработана единая теория происхождения полипов ЖКТ. Отсутствие характерной клинической картины, общего подхода к лечению полипов также является большой проблемой. Мнения различных авторов в отношении выбора объема и тактики лечения разительно отличаются. На сегодняшний день большинство хирургов склоняются к малоинвазивным эндоскопическим и хирургическим методам удаления полипов кишечника, а консервативная терапия используется только в качестве подготовки к операции. Связано это с высоким риском малигнизации и рецидива полипов (примерно у 30% пациентов). Многие исследования в области гастроэнтерологии направлены на поиск таких методов диагностики, которые позволяли бы заподозрить и выявить полип на ранней стадии, до его перехода в злокачественное новообразование.
Точные причины образования полипов кишечника до сих пор не определены. Факторами риска являются: наследственная предрасположенность, плохая экология, низкий уровень физической активности, неправильное питание (большое количество жиров и углеводов, недостаток клетчатки), дисбактериоз кишечника, частые запоры, дивертикулы и злокачественные опухоли кишечника.
Ученые выделяют три основные теории формирования полипов кишечника: теория раздражения, дисрегенераторная теория, теория эмбриональной дистопии. Если следовать теории раздражения (воспалительной), полипы кишечника являются промежуточным звеном между воспалительными заболеваниями и раком кишечника. Согласно дисрегенераторной теории, при формировании острого воспалительного процесса, либо при травмировании слизистой оболочки кишечника запускаются регенераторные процессы. Каждый раз после этого в слизистой оболочке на микроскопическом уровне остаются следы нарушения процесса регенерации в виде утолщения железистого эпителия. В норме через некоторое время эти процессы устраняются, однако при слишком частом запуске регенерации патологические изменения постепенно накапливаются, приводя к формированию полипов кишечника. Теория эмбриональной дистопии рассматривает полипы кишечника как продукт неправильного эмбрионального развития его слизистой оболочки, из которого в результате воспалительных процессов и травм и формируются полипы.
Полипы кишечника, локализованные в двенадцатиперстной кишке, встречаются крайне редко – описаны единичные наблюдения этой патологии. Практически все пациенты с полипами кишечника данной локализации брались на операцию с подозрением на злокачественную опухоль. Чаще всего полипы расположены в области луковицы ДПК (кислотно-обусловленные) – формируются у пациентов, страдающих гастритом с повышенной кислотностью; реже в районе сфинктера Одди (желче-обусловленные) - у больных желчнокаменной болезнью и холециститом. Среди пациентов с полипами в двенадцатиперстной кишке преобладают люди трудоспособного возраста (30-60 лет) обоих полов.
Полипы кишечника реже всего выявляются в тонкой кишке. В литературе встречаются единичные описания полипов кишечника с данной локализацией, причем у половины пациентов они сочетаются с полипами в других отделах пищеварительного такта (желудке, толстом кишечнике). В начальных отделах кишечника (тонкой кишке) полипы выявляются обычно в возрасте 20-60 лет, несколько чаще у женщин. В основном полипы имеют железистое строение, хотя встречаются и фиброматозные, ангиоматозные полипы кишечника; возможно выявление как одиночных, так и множественных полипов (расположенных компактными группами либо диффузно по всей кишке).
Наиболее частой локализацией полипов кишечника является толстая кишка. Формируются такие полипы кишечника в юношеском возрасте, реже в детском или зрелом. Многие авторы высказываются в пользу наследственной предрасположенности к полипам кишечника с локализацией в толстой кишке. Наиболее распространенной теорией возникновения полипов в толстой кишке является воспалительная. Единичные либо множественные полипы кишечника указанной локализации выявляются у 12-15% населения после 40 лет, составляя более 70% всех доброкачественных новообразований толстого кишечника. У детей и юношей полипы толстой кишки выявляются чаще – у 26%. Примерно у 3% больных полипы кишечника представляют собой предраковое состояние на момент выявления. В 70% случаев полипы локализуются в терминальных отделах толстого кишечника (нисходящая, сигмовидная, прямая кишка), остальные 30% равномерно распределены в восходящей, поперечной части ободочной кишки, печеночном и селезеночном углу. Особых различий по половому признаку не выявлено. Полипы прямой кишки составляют 90% всех случаев полипоза толстого кишечника и у восьми человек из десяти предшествуют раку прямой кишки.
Симптомы полипов кишечника
Полипы кишечника, расположенные в двенадцатиперстной кишке, примерно в 67% случаев никак не проявляют себя. При достижении опухолью больших размеров пациента начинает беспокоить боль, непроходимость кишечника и кровотечения из изъязвленной слизистой оболочки полипа. Боли могут иметь различный характер, но локализуются чаще в эпигастрии, около пупка. Болевой синдром часто сопровождается чувством переполнения желудка, отрыжкой тухлым, тошнотой. Если полип кишечника обтурирует просвет двенадцатиперстной кишки, пища начинает задерживаться в желудке, вызывая клинику высокой кишечной непроходимости: боли становятся схваткообразными, появляется рвота съеденной пищей, при аускультации живота определяется шум плеска. По клинической картине установить диагноз полипов кишечника в ДПК не представляется возможным, так как его симптоматика симулирует опухоль пилорического отдела желудка, желчных ходов или тонкого кишечника.
Полипы кишечника, расположенные в тонкой кишке, обычно имеют очень грозную симптоматику, так как могут приводить к инвагинации, перфорации стенки кишки, кишечной непроходимости, завороту кишки и профузному кровотечению. Очень часто полипы тонкого кишечника малигнизируются. На начальных стадиях заболевания полипы кишечника с данной локализацией могут проявляться метеоризмом, тошнотой, отрыжкой. Часто беспокоят схваткообразные боли, которые могут распространяться от эпигастрия до подвздошной области. При расположении полипа в начальных отделах тонкого кишечника возможно появление неукротимой рвоты. Крупные полипы кишечника могут проявляться четырьмя группами симптомов: острой кишечной непроходимостью (чаще всего связана с инвагинацией, реже с перегибом, заворотом кишки); ростом и изъязвлением полипа (кровотечение у каждого третьего пациента, пальпируемая опухоль); частичной или перемежающейся непроходимостью кишечника; бессимптомной клинической картиной.
Характерных признаков, указывающих на наличие полипов в толстом кишечнике, не существует. Кроме того, полипы кишечника этой локализации часто формируются на фоне другой патологии, воспалительного процесса. Бессимптомное течение полипов кишечника отмечается только при наличии одиночного полипа толстой кишки не более чем у 3% пациентов. У остальных чувство дискомфорта в кишечнике появляется за несколько лет до разворачивания клинической картины полипа. Практически 90% больных отмечают выделение слизи или крови во время дефекации (чем ниже расположен полип, тем ярче кровь, меньше смешивается с каловыми массами); каждый второй отмечает чередование поносов и запоров, сочетание данной симптоматики с тенезмами. На фоне диффузного полипоза клиническая картина настолько яркая, что может имитировать тяжелую кишечную инфекцию. Очень часто отмечаются боли в животе, зуд и жжение в прямой кишке и анусе. На фоне поносов и кишечного кровотечения начинает страдать и общее состояние пациента – появляется слабость, бледность, головокружение, истощение.
Диагностика полипов кишечника
Диагностическая программа при полипах кишечника обычно включает в себя различные рентгенологические методики исследования, эндоскопическое исследование, а также анализ кала на скрытую кровь. Получить направление на обследование можно на консультации гастроэнтеролога, однако для завершения диагностики может потребоваться госпитализация в стационар.
Показанием к консультации врача-эндоскописта и эзофагогастродуоденоскопии является подозрение на полип кишечника или опухоль с локализацией в двенадцатиперстной кишке. Во время исследования обязательно проводится эндоскопическая биопсия (противопоказана пациентам с нарушениями свертываемости крови), а при возможности – удаление полипа. Рентгенологические методики, такие как рентгенография пассажа бария по кишечнику, являются недостаточно информативными при полипах 12-ти перстной кишки – постановка правильного диагноза возможна в 11-45%. Более точные результаты получают при проведении релаксационной дуоденографии, МСКТ органов брюшной полости.
В выявлении полипов кишечника, локализованных в тонкой кишке, широко используются рентгенологические методики (они эффективны в 93% случаев). Наиболее распространена рентгенография пассажа бария по тонкому кишечнику, которая позволяет выявить дефекты наполнения кишечника. Сделать исследование более точным дает возможность релаксация кишечника с помощью спазмолитиков, локальное введение контраста через зонд. Дифференцировать такие полипы кишечника следует с хроническим энтеритом, туберкулезом кишечника.
Для диагностики полипов толстого кишечника используют рентгенологические (ирригография, двойное контрастирование) и эндоскопические (ректороманоскопия, колоноскопия с биопсией) методы, пальцевое исследование прямой кишки, анализ кала на скрытую кровь.
Лечение полипов кишечника
Все пациенты с подозрением на полипы кишечника госпитализируются в отделение гастроэнтерологии или хирургии для проведения обследования и лечения. После верификации диагноза выбирается тактика и объем оперативного вмешательства. Консервативное лечение полипов кишечника возможно только при наличии диффузного полипоза всего желудочно-кишечного тракта, неосложненного ювенильного полипоза, а также в качестве временной меры при подготовке к операции и у ослабленных пожилых пациентов.
Единственным методом лечения полипов ДПК является их удаление. Эндоскопическая биопсия с удалением полипа - предпочтительный метод оперативного вмешательства, позволяет остановить кровотечение из изъязвленной слизистой.
При выявлении полипов тонкого кишечника небольшого размера на ножке производится энтеротомия с удалением полипов. Во всех остальных случаях показана сегментарная резекция тонкой кишки с брыжейкой. Послеоперационная летальность при наличии полипов кишечника данной локализации достаточно высокая – до 15% - что обусловлено поздней диагностикой, развитием инвагинации и разлитого перитонита.
Лечение полипов кишечника, локализованных в его дистальных отделах (толстой кишке) также оперативное. Возможно эндоскопическое удаление полипов (иссечение или электрокоагуляция), сегментарная резекция толстой кишки, а при диффузном полипозе либо малигнизации – радикальная операция (гемиколэктомия, субтотальная либо тотальная колопроктэктомия).
Прогноз и профилактика полипов кишечника
Прогноз полипов кишечника в целом благоприятный при условии их своевременного выявления и удаления. Следует помнить о том, что длительно существующие, большие, а также множественные полипы имеют высокий потенциал малигнизации. Более чем в 30% случаев после удаления полипов кишечника отмечается рецидив в течение нескольких лет, поэтому наличие полипов кишечника в анамнезе требует ежегодного прохождения эндоскопического исследования.
Профилактики полипов кишечника не существует, единственным способом предупредить малигнизацию полипа является регулярное скрининговое обследование всего населения после 40 лет.
Читайте также:
- Показания к фенестрации лабиринта, слухопротезированию. Опыт Люшера
- Воспаление предстательной железы. Причины воспаления простаты
- Жевательный аппарат. Жевательные мышцы и межальвеолярная высота
- Обидоксим (Toxogonin) для лечения отравления нервно-паралитическими веществами
- Лучевая диагностика кисты предстательной железы
