Доброкачественные тимомы. Злокачественность тимом
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Доброкачественные опухоли средостения обнаруживают чаще, чем злокачественные (4:1). Среди доброкачественных новообразований наиболее часты тератомы и невриномы, а среди злокачественных — опухоли лимфоидной ткани. В переднем средостении опухоли регистрируют в 2 раза чаще, чем в заднем.
Классификация • Доброкачественные опухоли •• Тимомы •• Тератомы •• Нейрогенные опухоли (невриномы) •• Соединительнотканные опухоли (липомы, хондромы) •• Сосудистые опухоли (гемангиомы) •• Бронхогенные кисты •• Перикардиальные кисты • Злокачественные опухоли •• Лимфомы •• Герминомы •• Нейробластомы.
Опухоли переднего средостения
• Дермоидные кисты (тератомы) •• Частота. Тератомы чаще выявляют у подростков. В 80% случаев эти опухоли доброкачественные •• Этиология. Тератомы исходят из того же эмбрионального глоточного кармана, что и вилочковая железа (III–IV пары) •• Патологическая анатомия. В состав тератомы входят производные всех зародышевых листков, включая элементы эктодермального, энтодермального и мезодермального происхождения •• Диагноз. Тератомы диагностируют при рентгенографии. На снимках они выглядят как гладкостенные кисты или плотные гомогенные тени, часто с кальцинированными стенками. Внутри опухоли можно обнаружить самые различные структуры (например, зубы). До развития инфекционных осложнений или злокачественных изменений эти кисты обычно бессимптомны ••
Лечение: торакотомия, полное удаление опухоли.
• Тимомы (опухоли вилочковой железы) •• Частота. Среди новообразований передневерхнего отдела средостения у взрослых, тимомы обнаруживают чаще всего. Тимомы могут возникать в любом возрасте, чаще в 50–60 лет. У 40–50% больных тимома вызывает сопутствующую тяжёлую псевдопаралитическую миастению •• Морфология ••• Опухоли тимуса по клеточной природе могут быть лимфоидными, эпителиальными, веретеноклеточными или смешанными ••• 2/3 тимом расценивают как доброкачественные; из них 10% представлено простыми кистами ••• При эпителиальных тимомах прогноз неблагоприятный, при веретеноклеточных тимомах — значительно лучше ••• Легче всего отличить доброкачественную опухоль от злокачественной по её наклонности к поражению смежных тканей. Доброкачественные опухоли инкапсулированы. Злокачественные опухоли инвазивны, они прорастают в близлежащие органы или плевральные полости. Отдалённое метастазирование возникает относительно редко •• Диагноз ••• У большинства пациентов с тимомами симптоматики нет; опухоль обнаруживают случайно при рентгенографии органов грудной клетки. Появление симптомов обусловлено инвазией злокачественной опухоли. Возникают боль в груди, одышка и синдром верхней полой вены ••• Помогают диагностике аномалии, выявленные при рентгенографии, КТ или МРТ органов грудной клетки; сопутствующая тяжёлая псевдопаралитическая миастения. При таких обстоятельствах необходимо исследовать средостение на наличие опухоли тимуса. Наибольшую помощь оказывает боковая рентгенография органов грудной клетки, поскольку в прямой проекции небольшие опухоли могут быть скрыты в тени больших сосудов •• Хирургическое лечение. Большинство опухолей вилочковой железы удаляют через срединный стернотомический доступ (возможна торакотомия) ••• Тимомы, не сопровождаемые тяжёлой миастенией: необходимы обследование средостения и удаление опухоли ••• Доброкачественные опухоли удаляют ••• Злокачественные опухоли. При возможности следует удалить все области распространения опухоли. Когда инфильтрирующую опухоль тимуса невозможно удалить полностью или частично, прибегают к послеоперационной лучевой терапии. Химиотерапия и иммунотерапия не дают клинического эффекта ••• Тимомы, ассоциированные с тяжёлой миастенией, следует удалять целиком вместе с остальной частью тимуса.
• Опухоли из соединительной ткани •• Частота. Занимают третье место среди опухолей средостения •• Морфология. Опухоли представлены фибромами, липомами, хондромами, миксомами •• Диагноз. Обычно у больных жалоб нет. Обычно такие опухоли выявляют рентгенологически. Опухоли локализуются как в верхних, так и в нижних отделах переднего средостения. Они часто не имеют чётких границ, их капсула выражена не во всех отделах •• Лечение хирургическое •• Прогноз благоприятный.
Опухоли заднего средостения
• Нейрогенные опухоли (невриномы) •• Частота. Занимают второе место среди опухолей средостения. Невриномы могут быть проявлением нейрофиброматоза (болезни фон Реклингхаузена) •• Этиология. Опухоли развиваются из нервных элементов симпатического ствола, ветвей блуждающего нерва, оболочек мозга и межрёберных нервов. Чаще располагаются в верхнем средостении •• Морфология. Шванномы, невролеммомы, ганглионевромы, нейрофибромы •• Диагноз. У большинства больных с невриномами жалоб нет. При росте опухоли в просвете спинномозгового канала (в виде песочных часов) возможна неврологическая симптоматика. Диагноз устанавливают рентгенологически, при помощи КТ органов грудной клетки. На снимках опухоли выглядят как округлые чётко очерченные тени, расположенные в области рёберно-позвоночного угла •• Лечение — торакотомия, удаление опухоли ••
Прогноз благоприятный.
• Сосудистые опухоли (гемангиомы, лимфангиомы) встречаются достаточно редко •• Этиология. Опухоли развиваются из элементов стенки кровеносных или лимфатических сосудов •• Морфология. Опухоли представлены сосудистыми образованиями. Достаточно часто происходит их злокачественная трансформация •• Диагноз устанавливают рентгенологически и при помощи КТ •• Лечение хирургическое.
• Бронхогенные кисты выявляют достаточно редко, чаще у женщин •• Они развиваются из смешанных зародышевых зачатков передней кишки или трахеальной почки •• Морфология. Тонкостенные образования, заполненные прозрачным (иногда слизистым) содержимым. Стенка кисты изнутри выстлана мерцательным эпителием •• Диагностика рентгенологическая •• Лечение хирургическое.
• Перикардиальные кисты — тонкостенные образования с прозрачным содержимым, легко разрывающиеся при выделении. Изнутри кисты выстланы однослойным плоским или кубическим эпителием, располагаются в нижних отделах средостения.
Злокачественные опухоли средостения
• Лимфома. У 50% больных с лимфомами (включая болезнь Ходжкена) в процесс вовлечены медиастинальные лимфатические узлы. Из них только у 5% поражение затрагивает исключительно средостение •• Симптомы: кашель, боль в груди, лихорадка и потеря массы тела •• Диагноз подтверждают рентгенографически и биопсией лимфатических узлов. Последнюю выполняют при медиастиноскопии, передней медиастинотомии или торакоскопии •• Хирургическое лечение не показано. Больные подлежат комбинированной химио- и лучевой терапии.
• Герминомы — опухоли, происходящие из эмбриональных зачатков, в норме дифференцирующихся в сперматозоиды и яйцеклетки. Эти новообразования составляют менее 1% всех опухолей средостения. Их метастазы регистрируют в лимфатических узлах, плевре, печени, костях и забрюшинном пространстве •• Гистологические типы ••• Семинома ••• Эмбриональноклеточная саркома ••• Тератокарцинома ••• Хориокарцинома ••• Эндодермальная синусная опухоль •• Симптомы: боль в груди, кашель и осиплость голоса при поражении возвратного гортанного нерва •• Диагноз. Используют различные методы лучевой диагностики (рентгенография, МРТ, КТ органов грудной клетки) •• Хирургическое лечение. По возможности производят полное удаление опухоли •• Вспомогательная терапия. Семиномы очень чувствительны к облучению. При прочих клеточных типах хорошие результаты даёт химиотерапия.
МКБ-10 • C38 Злокачественное новообразование сердца, средостения и плевры • C78.1 Вторичное злокачественное новообразование средостения • D15.2 Доброкачественное новообразование средостения
Код вставки на сайт
Опухоли средостения
Доброкачественные опухоли средостения обнаруживают чаще, чем злокачественные (4:1). Среди доброкачественных новообразований наиболее часты тератомы и невриномы, а среди злокачественных — опухоли лимфоидной ткани. В переднем средостении опухоли регистрируют в 2 раза чаще, чем в заднем.
Классификация • Доброкачественные опухоли •• Тимомы •• Тератомы •• Нейрогенные опухоли (невриномы) •• Соединительнотканные опухоли (липомы, хондромы) •• Сосудистые опухоли (гемангиомы) •• Бронхогенные кисты •• Перикардиальные кисты • Злокачественные опухоли •• Лимфомы •• Герминомы •• Нейробластомы.
Опухоли переднего средостения
• Дермоидные кисты (тератомы) •• Частота. Тератомы чаще выявляют у подростков. В 80% случаев эти опухоли доброкачественные •• Этиология. Тератомы исходят из того же эмбрионального глоточного кармана, что и вилочковая железа (III–IV пары) •• Патологическая анатомия. В состав тератомы входят производные всех зародышевых листков, включая элементы эктодермального, энтодермального и мезодермального происхождения •• Диагноз. Тератомы диагностируют при рентгенографии. На снимках они выглядят как гладкостенные кисты или плотные гомогенные тени, часто с кальцинированными стенками. Внутри опухоли можно обнаружить самые различные структуры (например, зубы). До развития инфекционных осложнений или злокачественных изменений эти кисты обычно бессимптомны ••
Лечение: торакотомия, полное удаление опухоли.
• Тимомы (опухоли вилочковой железы) •• Частота. Среди новообразований передневерхнего отдела средостения у взрослых, тимомы обнаруживают чаще всего. Тимомы могут возникать в любом возрасте, чаще в 50–60 лет. У 40–50% больных тимома вызывает сопутствующую тяжёлую псевдопаралитическую миастению •• Морфология ••• Опухоли тимуса по клеточной природе могут быть лимфоидными, эпителиальными, веретеноклеточными или смешанными ••• 2/3 тимом расценивают как доброкачественные; из них 10% представлено простыми кистами ••• При эпителиальных тимомах прогноз неблагоприятный, при веретеноклеточных тимомах — значительно лучше ••• Легче всего отличить доброкачественную опухоль от злокачественной по её наклонности к поражению смежных тканей. Доброкачественные опухоли инкапсулированы. Злокачественные опухоли инвазивны, они прорастают в близлежащие органы или плевральные полости. Отдалённое метастазирование возникает относительно редко •• Диагноз ••• У большинства пациентов с тимомами симптоматики нет; опухоль обнаруживают случайно при рентгенографии органов грудной клетки. Появление симптомов обусловлено инвазией злокачественной опухоли. Возникают боль в груди, одышка и синдром верхней полой вены ••• Помогают диагностике аномалии, выявленные при рентгенографии, КТ или МРТ органов грудной клетки; сопутствующая тяжёлая псевдопаралитическая миастения. При таких обстоятельствах необходимо исследовать средостение на наличие опухоли тимуса. Наибольшую помощь оказывает боковая рентгенография органов грудной клетки, поскольку в прямой проекции небольшие опухоли могут быть скрыты в тени больших сосудов •• Хирургическое лечение. Большинство опухолей вилочковой железы удаляют через срединный стернотомический доступ (возможна торакотомия) ••• Тимомы, не сопровождаемые тяжёлой миастенией: необходимы обследование средостения и удаление опухоли ••• Доброкачественные опухоли удаляют ••• Злокачественные опухоли. При возможности следует удалить все области распространения опухоли. Когда инфильтрирующую опухоль тимуса невозможно удалить полностью или частично, прибегают к послеоперационной лучевой терапии. Химиотерапия и иммунотерапия не дают клинического эффекта ••• Тимомы, ассоциированные с тяжёлой миастенией, следует удалять целиком вместе с остальной частью тимуса.
• Опухоли из соединительной ткани •• Частота. Занимают третье место среди опухолей средостения •• Морфология. Опухоли представлены фибромами, липомами, хондромами, миксомами •• Диагноз. Обычно у больных жалоб нет. Обычно такие опухоли выявляют рентгенологически. Опухоли локализуются как в верхних, так и в нижних отделах переднего средостения. Они часто не имеют чётких границ, их капсула выражена не во всех отделах •• Лечение хирургическое •• Прогноз благоприятный.
Опухоли заднего средостения
• Нейрогенные опухоли (невриномы) •• Частота. Занимают второе место среди опухолей средостения. Невриномы могут быть проявлением нейрофиброматоза (болезни фон Реклингхаузена) •• Этиология. Опухоли развиваются из нервных элементов симпатического ствола, ветвей блуждающего нерва, оболочек мозга и межрёберных нервов. Чаще располагаются в верхнем средостении •• Морфология. Шванномы, невролеммомы, ганглионевромы, нейрофибромы •• Диагноз. У большинства больных с невриномами жалоб нет. При росте опухоли в просвете спинномозгового канала (в виде песочных часов) возможна неврологическая симптоматика. Диагноз устанавливают рентгенологически, при помощи КТ органов грудной клетки. На снимках опухоли выглядят как округлые чётко очерченные тени, расположенные в области рёберно-позвоночного угла •• Лечение — торакотомия, удаление опухоли ••
Прогноз благоприятный.
• Сосудистые опухоли (гемангиомы, лимфангиомы) встречаются достаточно редко •• Этиология. Опухоли развиваются из элементов стенки кровеносных или лимфатических сосудов •• Морфология. Опухоли представлены сосудистыми образованиями. Достаточно часто происходит их злокачественная трансформация •• Диагноз устанавливают рентгенологически и при помощи КТ •• Лечение хирургическое.
• Бронхогенные кисты выявляют достаточно редко, чаще у женщин •• Они развиваются из смешанных зародышевых зачатков передней кишки или трахеальной почки •• Морфология. Тонкостенные образования, заполненные прозрачным (иногда слизистым) содержимым. Стенка кисты изнутри выстлана мерцательным эпителием •• Диагностика рентгенологическая •• Лечение хирургическое.
• Перикардиальные кисты — тонкостенные образования с прозрачным содержимым, легко разрывающиеся при выделении. Изнутри кисты выстланы однослойным плоским или кубическим эпителием, располагаются в нижних отделах средостения.
Злокачественные опухоли средостения
• Лимфома. У 50% больных с лимфомами (включая болезнь Ходжкена) в процесс вовлечены медиастинальные лимфатические узлы. Из них только у 5% поражение затрагивает исключительно средостение •• Симптомы: кашель, боль в груди, лихорадка и потеря массы тела •• Диагноз подтверждают рентгенографически и биопсией лимфатических узлов. Последнюю выполняют при медиастиноскопии, передней медиастинотомии или торакоскопии •• Хирургическое лечение не показано. Больные подлежат комбинированной химио- и лучевой терапии.
• Герминомы — опухоли, происходящие из эмбриональных зачатков, в норме дифференцирующихся в сперматозоиды и яйцеклетки. Эти новообразования составляют менее 1% всех опухолей средостения. Их метастазы регистрируют в лимфатических узлах, плевре, печени, костях и забрюшинном пространстве •• Гистологические типы ••• Семинома ••• Эмбриональноклеточная саркома ••• Тератокарцинома ••• Хориокарцинома ••• Эндодермальная синусная опухоль •• Симптомы: боль в груди, кашель и осиплость голоса при поражении возвратного гортанного нерва •• Диагноз. Используют различные методы лучевой диагностики (рентгенография, МРТ, КТ органов грудной клетки) •• Хирургическое лечение. По возможности производят полное удаление опухоли •• Вспомогательная терапия. Семиномы очень чувствительны к облучению. При прочих клеточных типах хорошие результаты даёт химиотерапия.
МКБ-10 • C38 Злокачественное новообразование сердца, средостения и плевры • C78.1 Вторичное злокачественное новообразование средостения • D15.2 Доброкачественное новообразование средостения
Тимома
Тимомы — опухоли, которые развиваются из эпителиальных клеток вилочковой железы (тимуса). Этот орган находится в грудной клетке, в области, которая называется передним средостением, в нем происходит созревание и «обучение» иммунных . Тимус функционирует у детей, достигает максимального размера у подростков, а затем постепенно исчезает — происходит его инволюция.


Тимомы могут возникать в любом возрасте, чаще всего у людей 40–60 лет.
Типы тимомы
Термин «тимома» собирательный, он объединяет довольно много разных эпителиальных опухолей. Существуют злокачественные тимомы (иногда их называют раком тимуса) и доброкачественные, причем, четкой границы между ними не существует. Степень злокачественности определяется способностью опухоли прорастать в окружающие ткани.
Чаще всего — примерно в 90% случаев — тимомы возникают в переднем средостении. В 5–10% случаев их обнаруживают в области шеи, в среднем и заднем средостении. Считается, что такое нехарактерное расположение опухоли связано с добавочными дольками тимуса.
Помимо эпителиальных опухолей, в тимусе встречаются новообразования из лимфоидной ткани. Они называются лимфомами. Очень редко в вилочковой железе развиваются нейроэндокринные опухоли.
Почему развивается заболевание?
Причины и факторы риска опухолей вилочковой железы на данный момент изучены недостаточно.
Известно, что 30–40% людей с тимомами параллельно заболевают миастенией гравис — патологией, при которой иммунная система разрушает рецепторы на поверхности поперечнополосатых мышц, в результате чего возникает их слабость, повышенная утомляемость. В 5% случаев тимомы ассоциированы с такими состояниями, как дерматомиозит, истинная эритроцитарная аплазия, синдром Кушинга, системная красная волчанка, синдром неадекватной секреции антидиуретического гормона.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Стадии и типы заболевания
При стадировании инвазивных тимом можно руководствоваться общепринятой международной классификацией TNM. Буквы в этой аббревиатуре, соответственно, обозначают состояние первичной опухоли, наличие очагов поражения в регионарных лимфатических узлах и отдаленных метастазов:
Не удается оценить первичную опухоль.
Первичная опухоль не обнаруживается.
- Опухоль распространяется только на жировую клетчатку, окружающую вилочковую железу (T1a).
- Опухоль проросла в плевру — тонкую оболочку из соединительной ткани, выстилающую изнутри грудную полость и покрывающую легкие (T1b).
Опухоль прорастает в окружающую жировую клетчатку и околосердечную сумку (перикард).
Опухоль прорастает в соседние ткани и органы: легкие, кровеносные сосуды легких, диафрагмальный нерв.
Опухоль прорастает в трахею, пищевод, крупные кровеносные сосуды.
Не удается оценить состояние регионарных лимфоузлов.
Опухолевые очаги в регионарных лимфатических узлах отсутствуют.
Опухолевые очаги в близлежащих лимфатических узлах.
Опухолевые очаги в лимфоузлах в области шеи или внутри грудной полости.
Отдаленные метастазы не обнаружены.
Многие онкологи используют классификацию Masaoka/Koga, она считается наиболее удобной и предусматривает деление всех опухолей вилочковой железы на 4 стадии:
Опухоль находится в пределах тимуса, не прорастает его капсулу.
Опухоль прорастает капсулу органа и распространяется в окружающую жировую клетчатку:
- Прорастание капсулы видно только под микроскопом (IA).
- Прорастание капсулы видно невооруженным глазом (IB).
Опухоль прорастает в соседние органы:
- Вторгается в крупные кровеносные сосуды (IIIA).
- Не вторгается в крупные кровеносные сосуды (IIIB).
- Очаги в лимфатических узлах ().
- Отдаленные метастазы (M1).
Специальная система классификации была разработана в 2004 году экспертами Всемирной Организации Здравоохранения. Она подразумевает деление тимом на шесть типов, в зависимости от гистологического строения:
Веретеноклеточные, или медуллярные, тимомы. Отличаются хорошим прогнозом. Практически все пациенты, у которых установлен такой диагноз, живут 15 лет и дольше.
Смешанные тимомы. Под микроскопом внешний вид опухолевой ткани напоминает тимому B, но в нем присутствуют лимфоциты.
Такие тимомы называют богатыми лимфоцитами, лимфоцитарными, преимущественно кортикальными, органоидными. В них, как следует из названия, много лимфоцитов. Также отличаются хорошим прогнозом. Примерно 90% пациентов остаются живы в течение 20 лет и дольше, после того как у них установлен такой диагноз.
Кортикальная тимома. Напоминает тип B1, в ней также содержится много лимфоцитов, но эпителиальные клетки сильнее отличаются от нормальных. Прогноз выживаемости с момента установления диагноза составляет 60%.
Эти тимомы известны как эпителиальные, атипические, сквамоидные, высокодифференцированный рак тимуса. В опухоли обнаруживаются измененные эпителиальные клетки и небольшое количество лимфоцитов. Прогноз выживаемости — 20%.
Наиболее агрессивная разновидность опухолей вилочковой железы. Клетки в опухолевой ткани совсем не похожи на нормальные, это типичные раковые клетки. Прогноз выживаемости при таких новообразованиях наименее благоприятный. В течение 5 лет выживают 35% пациентов, в течение 10 лет — 28%.
Симптомы
Не все пациенты с опухолями вилочковой железы испытывают симптомы. У 30–50% больных нет жалоб. Возможные проявления тимом:
- Боль, чувство давления в груди.
- Упорный хронический кашель.
- Мышечная слабость.
- Повышенная утомляемость.
- Частые инфекционные заболевания.
- Затруднение глотания.
- Отек руки, лица.
- Опущение век, двоение в глазах.
- Головокружения.
- Снижение уровня эритроцитов и гемоглобина в крови.
Симптомы тимом неспецифичны. Они могут встречаться при многих других заболеваниях. Точный диагноз сможет установить только врач после осмотра и обследования.
Мы вам перезвоним
Методы диагностики
Большинство тимом можно обнаружить с помощью обычной рентгенографии. Опухоль выглядит как тень с ровными краями в верхней половине грудной клетки. Она частично перекрывает тень от сердца, находится преимущественно справа или слева.
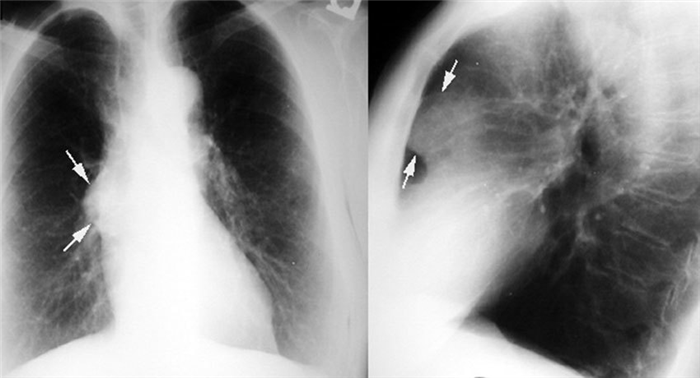
Компьютерная томография помогает уточнить размеры и локализацию тимомы, выявить небольшую опухоль, которая не обнаруживается во время рентгенографии. Увеличение тимуса на снимках, полученных с помощью КТ, также чаще всего свидетельствует о том, что в вилочковой железе присутствует тимома.
Компьютерная томография предпочтительна у пациентов с миастенией. Наиболее информативны снимки, выполненные с внутривенным контрастированием. Они помогают оценить расположение тимомы по отношению к крупным кровеносным сосудам, ее кровоснабжение, правильно спланировать операцию.
Кроме того, врач может назначить для диагностики тимомы МРТ. Это исследование также может быть проведено с контрастом. УЗИ помогает обнаружить очаги в лимфатических узлах.
Зачастую ценную диагностическую информацию позволяет получить . Во время этого исследования в организм вводят специальный радиофармпрепарат, который накапливается в опухолевых клетках и делает очаги видимыми на снимках.
Для подтверждения диагноза выполняют биопсию:
- Тонкоигольная биопсия выполняется с помощью пункции (прокола) специальной иглой. Ее выполняют под местным обезболиванием, под контролем компьютерной томографии.
- Фрагмент опухолевой ткани можно получить во время торакоскопии — эндоскопического исследования плевральной полости с помощью инструмента с миниатюрной видеокамерой, введенного через прокол.
В международной клинике Медика24 применяется современное диагностическое оборудование. Наши врачи в максимально короткие сроки установят точный диагноз и определят оптимальную тактику лечения.
Получить заочную консультацию врача
Лечение тимомы
Основной метод лечения опухолей вилочковой железы — хирургический. Операция может быть выполнена открытым способом (через разрез) или торакоскопически (через прокол в грудной стенке). Врач выбирает вид вмешательства в зависимости от размеров опухоли, ее распространения в соседние структуры и других факторов.
Если опухоль находится в пределах тимуса (стадия I по Masaoka/Koga), помимо удаления тимомы обычно не требуется никакого дополнительного лечения. Если новообразование прорастает в соседние органы, распространяется в лимфатические узлы, после операции назначают химиотерапию, или лучевую терапию, или их сочетание (химиолучевая терапия). Иногда эти виды лечения применяют до хирургического вмешательства, чтобы уменьшить размеры образований и упростить их удаление. Неоадъювантная и адъювантная терапия помогают снизить риск рецидива.
Если опухоль невозможно удалить, например, очень сильного прорастания в соседние структуры, наличия множества метастазов, лечение тимомы проводят химиопрепаратами и/или лучевой терапией.
Обратитесь за помощью к профессионалам в международной клинике Медика24. Наши врачи выполняют хирургические вмешательства любой сложности, проводят лечение тимом и других новообразований противоопухолевыми препаратами последних поколений в соответствии с современными международными рекомендациями.
Прогноз выживаемости
Обычно в онкологии прогноз оценивают по показателю пятилетней выживаемости — проценту пациентов, которые остаются в живых в течение пяти лет после установления диагноза. При тимомах часто используют показатель десятилетней выживаемости, потому что эти опухоли обладают высокой склонностью к рецидивированию даже спустя много лет:
| Стадия по Masaoka/Koga | Пятилетняя выживаемость / Десятилетняя выживаемость |
| I | 90% / 80% |
| II | 90% / 80% |
| III | 60% / 30% |
| IV |
*По данным Мемориального онкологического центра имени Слоуна — Кеттеринга (Memorial Sloan Kettering, США).
Прогноз при тимоме хуже, если пациент испытывает симптомы, потому что при этом обычно опухоль отличается высокой степенью злокачественности. Тем не менее, как правило, на любой стадии и при любом типе тимом пациенту можно помочь. Если опухоль не удается удалить хирургически, медикаментозное лечение и лучевая терапия способны замедлить прогрессирование заболевания, продлить жизнь больного и уменьшить симптомы. Приходите на прием к врачу в международной клинике Медика24, мы обязательно постараемся помочь.
Тимома
Тимомы — группа опухолей средостения, развивающаяся из эпителиальных клеток вилочковой железы. Хотя тимус наиболее активно функционирует у детей, влияя на формирование иммунной системы, а после подросткового возраста уменьшается в размерах, обычно выявляют тимому у взрослых старше 40 лет. Образования носят преимущественно доброкачественный характер — злокачественные диагностируются примерно в трети случаев.
Около 90% всех случаев этой онкологии приходится на тимомы переднего средостения, остальные локализуются в среднем и заднем, а также в области шеи. Причины ее на данный момент точно не известны, предполагают в их числе нарушения в период развития эмбриона, изменения в механизме формирования иммунитета, воздействие радиации, травмы, выявлена связь с рядом заболеваний эндокринной и иммунной систем (синдром Ищенко-Кушинга, красная волчанка, диффузный зоб, миастения гравис и др.)

Нам доверяют 9500 пациентов ежегодно.
Виды тимомы
По гистологическому признаку выделяют несколько типов (первые три — А, АВ, В1 — считаются доброкачественными, следующие — В2, В3, С — относят к злокачественным):
- А — опухоль капсулирована, хорошо дифференцирована;
- АВ — имеются единичные очаги подвергшихся мутациям лимфоцитов;
- В — в зависимости от того, какие ткани преимущественно изменены, подразделяется на В1, В2, В3 — последний также называют высокодифференцированным раком вилочковой железы;
- С — злокачественная тимома, которая агрессивно прогрессирует и дает метастазы в печень, кости, лимфоузлы. Включает в себя различные виды по гистологическому признаку.
Четыре стадии заболевания учитывают, какие ткани и органы вовлечены в онкологический процесс, а также процесс метастазирования:
I — опухоль находится в своей капсуле;
II — в средостении затрагиваются плевра и клетчатка;
III — образование проросло в перикард, легкое, ближайшие магистральные сосуды;
IV — раковые клетки распространяются по соседним органам, выявляются лимфогенные и гематогенные метастазы.

Главный онколог, хирург
Доктор медицинских наук
Опыт работы: Более 30 лет
Тимомы: симптомы и диагностика
Одышка, кашель, болезненные ощущения в груди, отечность верхней половины вены из-за нарушения оттока крови, нарушения в работе иммунитета, в том числе слабость мышц, ночная потливость, субфебрильная температура — все это может быть признаками опухоли. На поздних стадиях наблюдается повышенная утомляемость, потеря аппетита и массы тела и другие проявления раковой интоксикации. Для установления диагноза наиболее информативным методом считается КТ с контрастированием, также могут использоваться рентгенография, МРТ, биопсия.
Тимома: лечение и прогноз
В каждом случае при назначении лечебных мероприятий учитывают специфику опухоли, состояние пациента, анамнез и т.д. Доброкачественные новообразования вилочковой железы, а также рак на ранних (1–2) стадиях, как правило, удаляют хирургическим путем, при этом объем может варьироваться. Если удаление тимомы нецелесообразно из-за наличия метастазов или диссеминации, используют лучевую и химиотерапию, они же выступают как адъювантные методы, призванные снизить риск рецидива заболевания после операции.
Шансы во многом зависят от момента обращения к специалистам. После лечения доброкачественных новообразований выживаемость на горизонте в 20 лет составляет около 80–90%, по прооперированным на ранних стадиях злокачественным прогноз на 5 лет — около 90%, на третьей — не превышает 70%, а на четвертой — 10%.
Тимома
Тимома — это общее название для группы опухолей вилочковой железы (тимуса). Чаще всего они носят доброкачественный характер. На долю злокачественных опухолей приходится около 30% тимом. Выраженность клинической картины может быть самой разной, от бессимптомного течения до выраженной миастении и симптомов компрессии органов средостения. [1,2]
Вилочковая железа частично находится в нижней части шеи, частично — в верхней части средостения. В органе выделяют два типа тканей — эпителиальную (железистую), которая отвечает за синтез тимических гормонов, и лимфоидную, которая представлена Т-лимфоцитами различной степени зрелости.
Таким образом, тимус является уникальным органом, который с одной стороны является железой внутренней секреции, а с другой — органом иммунной системы. В норме вилочковая железа проявляет активность в детском возрасте, играет роль депо Т-лимфоцитов и координирует работу эндокринной и иммунной систем. По мере взросления, тимус замещается жировой тканью. И у людей старше 50 лет сохраняется только 10% активных клеток. [3]
Причины возникновения тимомы
Причины возникновения тимомы неизвестны. Предполагается, что в этом процессе могут принимать участие следующие факторы:
- Нарушения в эмбриональном периоде развития.
- Нарушение синтеза тимопоэтина.
- Нарушение иммунных механизмов.
- Инфекционные заболевания.
- Воздействие ионизирующего излучения.
- Травматические повреждения органов средостения.
- Некоторые аутоиммунные и эндокринные патологии: синдром Иценко-Кушинга, диффузный токсический зоб, миастения и др.
Виды тимомы
Единой классификации тимом на сегодняшний день нет, ввиду большого разнообразия опухолей, развивающихся в вилочковой железе. В 1999 году ВОЗ предложила морфологическую классификацию, в основе которой лежит соотношение лимфоцитарных и эпителиальных клеток. По этой классификации выделяют 6 видов опухоли:
- Тимома типа А — опухолевая ткань представлена дифференцированными клетками без признаков атипии, практически всегда отграничена от окружающих тканей капсулой. Клетки веретенообразные или овальные. Это благоприятный, доброкачественный вариант тимомы, 15-летняя выживаемость при которой составляет 100%.
- Тимома типа АВ морфологически схожа с типом А, но имеются единичные очаги патологических лимфоцитов.
- Тимома типа В — в опухолевой ткани преобладают дендритные и эпителиоидные клетки. Тип В будет разделяться в зависимости от соотношения эпителиальных и лимфоидных клеток, а также от выраженности их атипизма.
- Тимома типа В1 (преимущественно кортикальный тип). По структуре напоминает кортикальный слой вилочковой железы, очаговыми вкраплениями медуллярных клеток.
- Тимома типа В2 (кортикальный тип). В ткани опухоли имеются эпителиальные клетки с признаками атипии и везикулами в ядре.
- Тимома типа В 3 (эпителиальный тип). Опухоль представлена атипичными эпителиальными клетками. Некоторые авторы расценивают ее как высокодифференцированный рак вилочковой железы.
- Тимома типа С — рак тимуса. Представлен разнообразными гистологическими типами рака — светлоклеточный, плоскоклеточный, веретеноклеточный и др. Склонен к агрессивному течению, прорастает в соседние органы, дает метастазы в печень, кости и лимфатические узлы.
Тимомы типа А, АВ и В1 относят к доброкачественным новообразованиям тимуса, тип В2 и В3 — это злокачественные тимомы с относительно благоприятным течением, когда при своевременном обращении возможно полное излечение и 20-летняя продолжительность жизни составляет 40-60%. Тип С называют карциномой тимуса 2-го типа. Как мы уже говорили, это агрессивная опухоль, склонная к быстрому росту и метастазированию.

Стадии тимомы
Для характеристики распространения тимомы применяется классификация Masaoka-Koga. В ее основу положена оценка вовлеченности тканей и органов средостения, а также наличие лимфогенных и гематогенных метастазов.
- 1-2 стадия тимомы — опухоль прорастает за пределы своей капсулы, затрагивает плевру и клетчатку средостения.
- 3 стадия тимомы — опухоль прорастает в перикард, затрагивает легкое или магистральные сосуды, находящиеся в средостении.
- 4А стадия — имеется опухолевая диссеминация по плевре или перикарду.
- 4В стадия — имеются лимфогенные или гематогенные метастазы.
Диагностика тимомы
Заподозрить наличие опухоли можно по характерным клиническим симптомам, после чего пациент направляется на диагностические исследования. Рентген грудной клетки является неспецифическим методом диагностики и позволяет только увидеть расширение тени средостения.
Компьютерная томография с контрастированием — более информативный метод. Он позволяет получить информацию о наличии новообразования, определить его злокачественность, и даже дифференцировать его природу — отличить тимому от лимфомы и др. МРТ не является рутинным методом диагностики тимом, но может использоваться по показаниям, например, при наличии у пациента аллергии на йодсодержащий контраст, применяемый при КТ.
Окончательный диагноз выставляется после морфологического изучения опухолевой ткани. Как правило, ее получают после радикальной операции. Если это невозможно, рассматривают вариант проведения биопсии. Для этого может использоваться толстоигольная или хирургическая биопсия, которая проводится во время лапароскопических операций. Морфологическая верификация необходима для подбора оптимального метода лечения. [4,5]
Симптомы злокачественного новообразования вилочковой железы
Какое-то время злокачественная опухоль вилочковой железы может протекать бессимптомно. На данном этапе обнаруживается случайно, при проведении обзорной рентгенографии грудной клетки или флюорографии. По мере развития процесса, будет возникать и нарастать неспецифическая симптоматика, которая связана с локальным воздействием опухоли на органы груди и средостения:
- Кашель.
- Боль в области груди. Она может быть результатом компрессии органов дыхания, или миастенического синдрома, при котором наблюдается слабость мышц из-за нарушений нейромышечных связей. — нарушение венозного оттока от головы и плечевого пояса из-за компрессии верхней полой вены. Проявляется цианозом кожи и отечностью верхней половины тела, а также расширением вен.
- Нарушение иммунной системы. Тимус является органом, в котором проходят определенные стадии своего развития Т-лимфоциты. При опухолевых процессах происходит нарушение их дифференцировки, что чревато развитием иммунодефицитов или аутоиммунных заболеваний. Самым частым из них является миастения — нарушение нервно-мышечной проводимости, развивающейся из-за воздействия антител на рецепторы ацетилхолина. При этом возникает мышечная слабость и патологическая утомляемость. Миастения характерна для типа лимфом В1-В3 и С.
- Аплазия костного мозга.
- Повышение температуры тела и ночные поты. Эти симптомы затрудняют дифдиагностику, поскольку более характерны для лимфом.
- На поздних стадиях присоединяется канцерогенная интоксикация: общая слабость, потеря аппетита, снижение массы тела.
Лечение тимомы
Лечение доброкачественной тимомы и злокачественной тимомы 1-2 стадии подразумевает хирургическое удаление вилочковой железы. Операция может быть выполнена в следующем объеме:
- Тотальное удаление тимуса вместе с окружающей жировой клетчаткой и лимфатическими узлами.
- Расширенное удаление тимуса — помимо вышеперечисленного объема, проводится еще резекция плевры и полное удаление переднестернальной жировой клетчатки.
При местно-распространенных злокачественных тимомах есть вероятность невозможности проведения радикального вмешательства, поэтому лечение рекомендуют начинать с адъювантной терапии. Обычно используется индукционная химиолучевая терапия с препаратами: циклофосфамидом, доксорубицином и цисплатином. 7
Объем операции будет зависеть от того, какие органы вовлечены в процесс. Может потребоваться резекция легочной ткани, перикарда, протезирование крупных кровеносных сосудов. Такие операции проводятся только на базе специализированных центров, в которых созданы условия для обширных вмешательств на органах грудной клетки. Для уменьшения развития рецидивов проводят послеоперационную лучевую терапию. При неоперабельных опухолях, ключевым методом лечения является химиолучевая терапия. 7
Последствия удаления тимомы
У пациентов, перенесших удаление вилочковой железы, есть риск развития миастенического криза — грозного состояния, при котором нарушается нервно-мышечная проводимость, из-за чего развивается сильная слабость мышц, сопровождающаяся параличами, нарушением дыхания и глотания. В тяжелых случаях возможен летальный исход. Для лечения пациентов применяется искусственная вентиляция легких и антихолинэстеразные препараты длительными курсами. [9]
Прогнозы выживаемости
Прогнозы зависят от гистологического вида тимомы. При доброкачественных тимомах результаты лечения благоприятны, например, при типе В1 20-летняя выживаемость составляет около 90%. У пациентов со злокачественными вариантами тимомы прогноз будет зависеть от стадии распространения опухоли. При 2 стадии 5-летний рубеж переживают около 90% больных, при 3 стадии до 70% и при неоперабельных опухолях только 10%. [9,10]
Доброкачественные тимомы. Злокачественность тимом
Доброкачественные тимомы. Злокачественность тимом
Только при гистологическом исследовании опухолей улавливаются большая зрелость клеточных структур, отсутствие диффузного роста, прорастания капсулы и другие признаки доброкачественной природы новообразования.
Следует отметить, что доброкачественные тимомы ввиду их медленного роста, отсутствия тяжелых симптомов сдавления и прорастания органов средостения, а также метастазирования достигают больших размеров и иногда опускаются вниз, доходя до диафрагмы (Зейболд, Дивиш и др.).
Большинство авторов оценивают каждую тимому как потенциально-злокачественную опухоль (Зейболд, Бредфорд, Эндрас, Кей, Дивиш и др.). Однако все же следует признать, что у определенной части больных (примерно у 20—25%) тимомы длительное время остаются доброкачественными и растут очень медленно.
В нашей клинике было оперировано 3 больных, имевших доброкачественные тимомы.
Больная Е., 35 лет, поступила 23/III 1997 г. с диагнозом кисты средостения. Отмечает боли в правой половине груди, правой височной и затылочной областях, кашель с выделением слизистой мокроты. Эти явления появились в 1949 г. и постепенно усиливаются.
При перкуссии грудной клетки определяется притупление справа по сосковой линии от ключицы до III ребра, здесь же ослабленное дыхание, бронхофония. Ограны кровообращения без особенностей, анализы крови и мочи также.
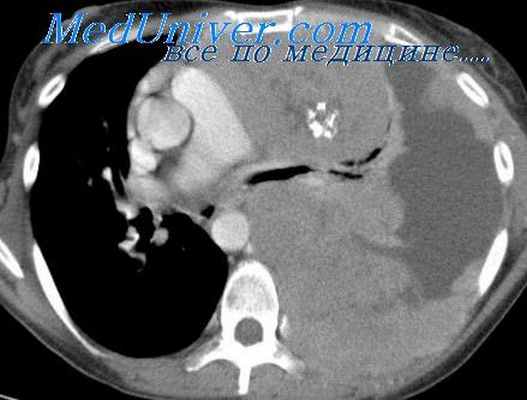
На рентгенограмме в медиальных отделах верхушечной, верхней и средней зоны правого легкого видна интенсивная полуовальная тень, сливающаяся своим медиальным контуром с тенью средостения. На фоне тени имеется плотное включение неправильной формы. В боковой проекции образование это располагается в передневерхнем и задневерхнем отделах средостения.
После наложения искусственного пневмоторакса выяснено, что легкое отошло от тени опухоли, и тогда заподозрена тератома средостения.
10/IV операция. Под интубационным наркозом произведена торакотомия в третьем межреберье справа. Опухоль размером 10x6 см, располагающаяся в верхнем отделе переднего средостения, мобилизована и удалена в пределах здоровых тканей. Послеоперационный период без осложнений. Больная выписана из клиники через 3 недели.
При осмотре опухоль величиной 10 х 6 х 6 см, овальной формы, плотная, на разрезе мясистая, серо-красного цвета. В центре участки известковой плотности размером 3x2 см.
Гистологическое исследование: среди обширных гиалиновых полей располагаются скопления мелких клеток с округлыми ядрами, которые местами образуют концентрические завихрения. Среди гиалиновых полей имеются отложения извести. Диагноз: тимома. Больная осмотрена через 6 месяцев. Состояние ее вполне удовлетворительное.
Аналогичные наблюдения имели место и у других 2 наших больных, с успехом оперированных в 1997 и 1998 гг. В обоих случаях опухоль располагалась в передневерхнем средостении. Клинические симптомы миастении отсутствовали. Операции удаления тимомы закончились благополучно.
Таким образом, в отличие от литературных данных мы встречались чаще с доброкачественными тимомами. Однако нужно отметить, что, не имея длительных отдаленных наблюдений, даже при доброкачественном гистологическом строении опухоли нельзя судить о ее истинной природе.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:
