Дренирование каверны по Мональди. Техника кавернотомии
Добавил пользователь Валентин П. Обновлено: 28.01.2026
КАВЕРНОТОМИЯ (лат. caverna пещера, полость + греч, tome разрез, рассечение; син. спелеотомия) — операция вскрытия туберкулезной каверны в различных органах (легком, почке, предстательной железе). Чаще всего Кавернотомия применяется при туберкулезе легкого.
Показания и Противопоказания
Показания к Кавернотомии зависят от различных условий — длительности существования каверны, ее величины, формы, характера стенки, локализации, состояния больного и др.
К. может быть операцией самостоятельной, предварительной или дополнительной. В качестве самостоятельной она показана при больших (диам. 4—7 см) одиночных периферически расположенных кавернах без резко выраженных фиброзных изменений в окружающей легочной ткани и при заращенной межплевральной щели. Как предварительная операция К. проводится при больших и гигантских кавернах на фоне фиброза, когда для закрытия остаточной полости в легком и бронхиальных свищей необходима торакопластика с мышечной пластикой (см. Торакопластика). Как дополнительная операция К. показана больным с периферически расположенными одиночными кавернами после ранее перенесенной торакопластики или с вновь возникшими кавернами после резекции легкого при отсутствии значительного очагового обсеменения в окружности. Если каверны расположены близко друг от друга (второй и шестой сегменты легкого) и частичная резекция легкого по разным причинам не может быть выполнена, то в таких случаях К. служит методом выбора. К. возможна также у больных с двусторонними поражениями (операция производится в 2 этапа) и на единственном легком (после пульмонэктомии). После операции требуется длительное лечение; вероятны дополнительные вмешательства для закрытия остаточной полости и бронхиальных свищей. Таким образом, К. применяется в тех случаях, когда резекция легкого и торакопластика не показаны.
Противопоказаниями к К. в основном являются тяжелое общее состояние больного, центральное расположение каверны, множественные каверны, обильное очаговое поражение легкого.
Техника операции

Рис. 1. Схематическое изображение линии разреза при операции по поводу каверны верхней доли левого легкого.
К. производят под наркозом. При верхнедолевых кавернах больного укладывают на здоровый бок. Производят вертикальный подмышечный разрез, нижнюю часть к-рого загибают вперед по ходу ребра (рис. 1). Поднадкостнично резецируют верхние 4 ребра, пересекая их спереди у хрящей и сзади возможно ближе к позвоночнику. При нижнедолевых кавернах применяют заднебоковой доступ в положении больного на здоровом боку или на животе. Также резецируют 3—4 ребра от позвоночника до средней подмышечной линии над областью расположения каверны. После резекции ребер межреберные мышечные пучки отслаивают от париетальной плевры, освобождая поверхность легкого, где расположена каверна. Межреберные мышечные пучки сохраняют в качестве пластического материала.
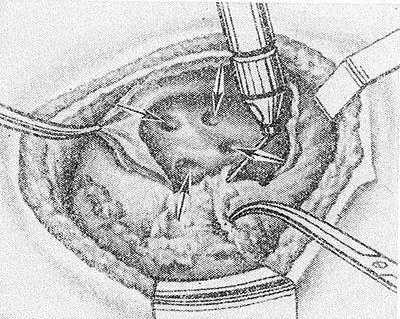
Рис. 2. Схематическое изображение операции иссечения наружной стенки большой каверны: устья дренирующих бронхов, открывающиеся в каверну, указаны стрелками.
При заращенной плевральной полости К. делают одномоментно. Для определения места наиболее близкого прилегания стенки каверны к париетальной плевре Л. К. Богуш предложил ориентироваться по «симптому писка». Этот симптом возникает во время перкуссии легкого кончиком пальца в случаях, когда каверна содержит воздух и дренирующий ее бронх проходим. Производят пробную пункцию каверны: при попадании в нее иглы шприцем удается отсосать воздух или гной. Вскрывают каверну электроножом или термокаутером (см. Термокаустика), а затем широко иссекают наружную стенку, после чего сразу же видны дренирующие бронхи (рис. 2). Из каверны удаляют гнойное содержимое и детрит, смазывают ее стенки 80% р-ром трихлоруксусной к-ты. Операцию заканчивают введением в каверну тампонов, пропитанных р-рами антибиотиков.
У больных со свободной плевральной полостью одномоментное вскрытие каверны противопоказано из-за опасности коллапса легкого и возникновения эмпиемы плевры, поэтому К. у них производят в два этапа. Первый этап операции: после резекции ребер и отслоения межреберных мышечных пучков на париетальную плевру в области каверны накладывают металлическое кольцо диам. 2—3 см. Кольцо служит ориентиром при последующих рентгенологических исследованиях. Рану тампонируют марлей и не зашивают. Через 10— 15 дней, когда образуются плевральные сращения, каверну вскрывают. В некоторых случаях К. сочетают с перевязкой бронхов, кавернопластикой (чаще с ушиванием).
В послеоперационном периоде на фоне общей противотуберкулезной терапии проводится местное лечение каверны. Оно заключается в перевязках со сменой тампонов, обработке стенки каверны 3% р-ром перекиси водорода, р-рами протеолитических ферментов и антибиотиков. Устья бронхов, которые открываются на дне каверны, после появления грануляций прижигают 80% р-ром трихлоруксусной к-ты, 30% р-ром азотнокислого серебра.
Исходы и основные осложнения
После К. могут наблюдаться пневмоторакс, эмпиема плевры, вспышка туберкулезного процесса, воздушная эмболия. Частота их сравнительно невелика.
У 80% оперированных достигается абациллярность и ликвидация туберкулезной интоксикации. Для закрытия остаточной полости и свищей в дальнейшем применяют торакопластику, мышечную или кожно-мышечную пластику, перевязку бронха.
Послеоперационная летальность при К.— 2—5%. Полное клин, излечение наблюдается у 80—86% больных.
Библиография: Богуш Л. К. Кавернотомия у больных туберкулезом легких, М., 1955, библиогр.; Горовенко Г. Г. Хирургическое лечение каверн при туберкулезе легких путем их вскрытия, Киев, 1954, библиогр.; Кавернотомия и другие методы местного лечения легочного туберкулеза, пер. с англ., под ред. Н. Чузо, М., 1972, библиогр.; Стойко Н. Г. О кавернотомии, Пробл, туб., JM& 4, с. 3, 1946; Эннуло Ю. А. Кавернотомия в хирургии туберкулеза легких, Таллин, 1964, библиогр.
Дренирование каверны по Мональди. Техника кавернотомии
Хирургическое лечение больших каверн. История кавернотомии
Лечение больших и гигантских каверн представляет один из самых трудных вопросов хирургии туберкулеза легких. Как известно, искусственный пневмоторакс при наличии большой каверны в подавляющем большинстве случаев оказывается неэффективным. Даже после уничтожения всех сращений большая каверна обычно не спадается, и в результате пневмоторакс не достигает главной цели, т.е. спадения основного очага.
Но, помимо этого, пневмоторакс при наличии такой зияющей каверны таит в себе большие опасности, из которых самая главная — это перфорация каверны со всеми вытекающими отсюда последствиями. Вполне естественно поэтому, что наличие большой каверны фтизиатры нередко считают противопоказанием к применению искусственного пневмоторакса.
Операция искусственного паралича диафрагмы, являясь весьма эффективным вмешательством при небольших и среднего размера свежих кавернах, при больших кавернах обычно не дает успеха и в лучшем случае приводит лишь к уменьшению полости.
Наиболее испытанным методом борьбы с большими кавернами остается попрежнему торакопластика. Однако следует оговориться, что если при небольших и среднего размера кавернах торакопластика в подавляющем числе случаев дает полные результаты, то при больших и особенно гигантских кавернах даже расширенная торакопластика с полным удалением верхних трех ребер в ряде случаев остается безуспешной. Кроме того, для успеха торакопластики большое значение имеет месторасположение каверны.
Торакопластика наиболее показана при кавернах, расположенных в верхнем и отчасти в среднем поле легкого; на каверны же, находящиеся в нижнем поле, она не может оказать никакого влияния.
Таким образом, в некоторых случаях мы обычными методами коллапсотерапии не можем воздействовать на каверну и добиться ее излечения. Это заставило нас пересмотреть вопрос о тех хирургических вмешательствах при туберкулезе легких, которые еще до введения коллапсотерапии довольно безуспешно применялись отдельными хирургами и имели целью непосредственное воздействие ножом на пораженное туберкулезом легкое. Сюда относятся такие операции, как кавернотомия и дренаж каверны.
Результаты этих операций были далеко не утешительными: около 50% больных погибло через непродолжительное время после вмешательства, и лишь в очень редких случаях результаты операции были удовлетворительными. Такой неуспех заставил хирургов отказаться от кавернотомии. Этому в значительной степени способствовало то обстоятельство, что к тому времени появились новые методы хирургического лечения туберкулеза легких, основанные на совершенно ином принципе.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Длительность лечения кавернотомией. Показания к дренированию каверн
Продолжительность лечения колеблется от 4 до 6 месяцев. Чем эластичнее стенка каверны, тем быстрее уменьшается полость. Иногда можно отметить явное уменьшение каверны уже через 2—3 недели, в других же случаях никакой тенденции к уменьшению каверны не наблюдается. Это бывает при старых фиброзных кавернах или слишком больших полостях, вокруг которых совершенно отсутствует легочная ткань.
Когда каверна достигает незначительной величины, дренаж начинает постепенно выталкиваться развивающейся на стенках каверны грануляционной тканью. Там, где путем дренирования не удается добиться полного заживления каверны, улучшение общего состояния и снижение интоксикации позволяют применить другие вмешательства, недоступные до этого из-за плохого состояния больного.
В большинстве случаев больные переносят аспирацию хорошо, однако в некоторых случаях наблюдается повышение температуры, имеющее несомненную связь с аспирацией. В таких случаях следует сокращать длительность аспирации или делать перерыв на 2—3 дня. Если температурная реакция бывает длительной, следует аспирацию прекратить и извлечь дренаж. Иногда аспирация вызывает большее или меньшее кровотечение из каверны. Это также заставляет временно прекратить аспирацию, а при упорных кровотечениях отказаться от нее.
Показания к дренированию каверн
Вначале Мональди ставил очень ограниченные показания к дренированию каверн, считая показанием для этой операции хронические изолированные большие каверны в верхнем поле при обязательном условии облитерации плевральной полости. Вокруг каверны не должно быть выраженных инфильтративных изменений. Однако, как это обычно бывает, показания стали постепенно расширяться, и в работах последних лет имеются указания, что дренирование каверн может производиться при любой их локализации.
Наилучшие результаты, по мнению Мональди, можно получить в следующих случаях:
1) при отсутствии выраженных перикавернозных инфильтраций;
2) при относительной стабильности каверны и торпидности казеозного процесса;
3) при раздутых перенапряженных кавернах с положительным внутрикавернозным давлением;
4) при стенозе дренирующего бронха.
Многочисленные работы авторов в общем подтверждают благоприятное влияние дренирования каверн. Однако отзывы большинства авторов относительно отдаленных результатов операции довольно сдержанные, так как во многих случаях на месте исчезнувшей "каверны вновь появляется полость, сначала небольших размеров, а затем достигающая обычно прежней величины. В последних своих работах Мональди также очень сдержанно отзывается об отдаленных результатах дренирования каверн и указывает, что как самостоятельное вмешательство эта операция не может иметь большого значения.
Из 25 случаев дренирования каверн мы только в двух получили полный клинический эффект, т. е. прочное заживление каверн. В части случаев каверны исчезли и не обнаруживались даже при томографическом исследовании, но через 3—4 месяца на месте исчезнувших каверн появлялся небольшой инфильтрат, сопровождавшийся субфебрильной температурой и плохим общим состоянием, затем возникала небольшая полость, которая, постепенно увеличиваясь, достигала первоначальной величины. В ряде случаев каверны только уменьшались в размере, но полного исчезновения их не происходило.
На основании наших личных наблюдений, а также литературных данных мы приходим к заключению, что дренаж каверны только в редких случаях может привести к окончательному заживлению каверны. Следовательно, самостоятельное значение этой операции очень невелико. Гораздо большее значение она имеет как предварительная операция перед торакопластикой. Торакопластика при гигантских кавернах в целом ряде случаев не дает полных результатов. Путем дренирования каверна может значительно уменьшиться в размерах. Кроме того, благодаря дренажу, происходит очищение стенок каверны, что создает более благоприятные условия для заживления каверны после торакопластики.
Начавшееся вновь применение кавернотомии и дренирования каверн указывает, что в некоторых случаях мы принуждены возвращаться к тем методам, которые имеют целью непосредственное воздействие на пораженное туберкулезом легкое. Сюда же относятся операции удаления доли или даже всего легкого, пораженного туберкулезом, которые в последние годы вновь стали применять с известным успехом хирурги различных стран. Несомненно, что все эти операции будут иметь известное, хотя и очень ограниченное, значение в терапии легочного туберкулеза, но их ни в коем случае нельзя сравнивать с методами коллапсотерапии.
Те прекрасные результаты, которые мы получаем, применяя современные коллапсотерапевтические методы, свидетельствуют, что хирургия туберкулеза легких стоит на правильном пути и что в этом направлении должно продолжаться ее дальнейшее развитие.
В 1938 г. итальянский хирург Мональди вновь вернулся к дренированию каверн в сочетании с аспирацией. Свой метод Мональди обосновал следующим образом:
1. Благодаря аспирации в каверне создается отрицательное давление, которое является необходимым условием для спадения полости. Это отрицательное давление обусловливается вначале закупоркой бронха, в дальнейшем же под. влиянием аспирации наступает стеноз и облитерация бронха.
2. Путем аспирации достигается удаление содержимого каверны, что влечет за собой очищение ее стенок и уменьшение воспалительных явлений вокруг каверны.
3. В результате аспирации множество мелких сосудов легкого становится проходимым, вследствие чего крово- и лимфообращение в стенке каверны улучшается и замедляется; благодаря этому улучшается питание тканей и повышается их жизнеспособность.
4. Наконец, аспирация оказывает влияние и на перикавернозную ткань, вызывая расправление ателектаза и эмфизематозное расширение паренхимы, окружающей каверну, что способствует сближению ее стенок.
Необходимым условием для производства операции является облитерация плевральной полости. Если плевральная полость оказывается свободной, необходимо добиться облитерации ее искусственным путем, для чего предложено введение в плевральную полость различных веществ (кровь, тальк, глюкоза). Мы предпочитаем вызывать ограниченное сращение плевральных листков путем резекции ребра над каверной. После резекции ребра раневую поверхность смазывают иодом и зашивают рану наглухо. Через 2 недели наступает вполне надежная облитерация плевральных листков.
Техника кавернотомии
Для правильного проведения операции необходимо точно определить топографию каверны. Достигается это тщательным рентгенологическим исследованием (передне-задний и боковой снимок). Производится анестезия кожи в месте, соответствующем центру каверны. Затем длинную иглу перпендикулярно продвигают в глубину, причем все время вводят новокаин для анестезии мягких тканей. Когда конец иглы доходит до стенки каверны, то ощущается некоторое препятствие, а затем игла как бы проваливается. Если игла находится в каверне, поршень шприца легко выдвигается, не пружиня. Иглу соединяют с манометром, который обычно показывает атмосферные колебания. Затем иглу извлекают, делают на месте прокола небольшой разрез кожи и в каверну вводят троакар.
По извлечении стилета через канюлю троакара вводят в каверну нелатоновский катетер № 12—14; положение его проверяется перед рентгеновским экраном. Конец катетера должен направляться вниз, к дну каверны. Полоской лейкопласта фиксируют дренаж к грудной стенке и накладывают на него зажим, который не снимается в течение первых суток. Аспирацию начинают через 24 часа, а иногда через 48 часов, причем для этого лучше всего пользоваться водоструйным насосом. Катетер, находящийся в полости каверны, соединяют с водоструйным насосом и манометром. Начиная с нескольких минут, аспирацию постепенно доводят до 4—5 часов в сутки. Не рекомендуется производить сильное разрежение, особенно в первые дни, так как это может вызвать приступы сильного кашля, способствовать появлению геморрагической экссудации и усилить перикавернозное воспаление.
Возможно неблагоприятное влияние чрезмерной аспирации на правую половину сердца. Кроме этих отрицательных моментов, усиленная аспирация может вызвать быстрое, но в то же время кратковременное закрытие полости, так как не успевает произойти достаточное очищение стенок каверны, что является необходимым условием для развития процессов рубцевания и заживления каверны.
Рекомендуется в первые дни поддерживать небольшое отрицательное давление от —10 до — 15, доводя его максимально до —20 —30.
В начале лечения отделяемое из каверны бывает густым, вследствие чего возможна закупорка дренажа. Постепенно густое отделяемое каверны, которое богато клеточными элементами, казеозными массами и содержит туберкулезные палочки, переходит в серозное, похожее на сыворотку крови. Вместе с изменением характера отделяемого постепенно исчезают туберкулезные палочки. По мнению Мональди, до закрытия полости необходимо добиться отсутствия бацилл в отделяемом, так как только при этом условии может произойти прочное заживление каверны. При быстром закрытии бронха туберкулезные палочки в отделяемом каверны могут очень быстро исчезнуть, но в мокроте они иногда еще обнаруживаются.
После дренажа наступает кратковременное нарастание симптомов интоксикации, а затем очень быстро улучшается общее состояние больного, уменьшается кашель, снижаются токсические явления, причем эти благоприятные результаты зависят главным образом от очищения стенок каверны, а не от ее уменьшения.
Техника кавернотомии. Методика кавернотомии
Кавернотомию желательно производить при наличии облитерированной плевральной полости, однако это не обязательно, ибо каждая кавернотомия производится двухмоментным способом.
После точного определения топографии каверны непосредственно над ней резецируют два или три ребра, в зависимости от величины каверны. Величина резецируемых ребер должна быть несколько больше проицируемой на рентгенограмме каверны. После этого перевязывают с обеих сторон и иссекают мышечные пучки вместе с сосудами и нервами. Производится небольшой пневмолиз. Раневую поверхность смазывают иодом и на нее кладут марлевый тампон. Можно оставить рану открытой или же зашить кожу несколькими швами. Этот первый этап операции имеет целью вызвать сращение плевральных листков. Второй этап производится через 12—14 дней. Термокаутером раскрывают каверну на всем протяжении в длину и ширину.
Образовавшиеся после этого четыре лоскута насколько возможно сжигают термокаутером. Таким образом, мы превращаем каверну в плоскую поверхность без всяких бухт и затеков. Если в процессе операции выявляется, что в каком-либо месте каверна заходит за ребро, необходимо его резецировать. После того как каверна раскрыта, из нее удаляют гнойные и казеозные массы, тщательно протирают стенки каверны спиртом и смазывают иодом и в каверну вводят тампоны с мазью Вишневского. Мы придаем мази Вишневского большое значение в последующем лечении каверны.
Она способствует отторжению казеозных масс, очищению стенки каверны и развитию здоровой грануляционной ткани.
Если больной в послеоперационном периоде не лихорадит или лихорадит умеренно, то тампоны можно не извлекать в течение длительного времени (15—20 дней); необходимо только тампоны время от времени разрыхлять и слегка подтягивать, доливая небольшие количества мази. Если у больного высокая температура, тампоны через 3—4 дня следует извлечь и ввести в полость каверны стрептоцид, учитывая, что источником высокой температуры может быть наличие в каверне вторичной микрофлоры. Мы наблюдали в целом ряде случаев очень быстрое снижение температуры после применения стрептоцида. Конечно, высокая температура может быть также следствием тяжелой вспышки процесса после кавернотомии.
Уже через 2—3 недели стенка каверны становится совершенно неузнаваемой: из серой, с грязными налетами и казеозными массами она превращается в розовую поверхность с хорошими грануляциями. Через 1,5 месяца, а иногда и раньше, в отделяемом каверны обычно не удается обнаружить бациллы Коха, в то время как в мокроте они могут еще встречаться. Гистологическое исследование стенки каверны через 3—4 месяца после операции обычно показывает отсутствие в ней каких-либо туберкулезных изменений; следовательно, под влиянием систематического лечения происходит превращение стенки каверны в нетуберкулезную ткань.
Иногда для этого достаточно применения мази Вишневского, в других же случаях, когда заживление происходит медленно и грануляции остаются вялыми, следует прибегать и к другим дезинфицирующим веществам: трихлоруксусной кислоте, крепкому раствору азотной кислоты. Закрытие бронхиального свища или нескольких свищей, открывающихся в каверну, требует довольно длительного времени. Для ускорения этого процесса следует систематически прижигать устье свища крепким раствором ляписа, трихлоруксусной кислотой, термокаутером и т. д.
Однако в целом ряде случаев, особенно при верхнедолевых кавернах, заживления бронхиальных свищей не происходит, несмотря на применяемые мероприятия. В благоприятных случаях сроки окончательного заживления каверны колеблются от 8 до 12 месяцев. Следует отметить, что подход к кавернам, расположенным в нижнем поле, легче, чем к кавернам, расположенным вверху; между тем каверны, расположенные вверху, как наиболее часто встречающиеся, имеют гораздо большее практическое значение. Богуш разработал очень удачный подход к верхнедолевым кавернам. Делают разрез длиной в 12—15 см по средней подмышечной линии, начиная от верхнего края подмышечной впадины. Резецируют отрезки величиной в 6—8 см из IV, III, II ребер и в 2—3 см из I ребра.
После предварительной перевязки удаляют мышечные пучки вместе с сосудами и нервами, а затем производят небольшой пневмолиз. Надавливают пальцем на раневую поверхность в различных местах: в том месте, где каверна прилежит ближе всего, получается характерный писк. В этом месте укладывают небольшое металлическое кольцо, которое при втором этапе операции служит ориентиром. Рану тампонируют и оставляют открытой. Через 12—14 дней осуществляется второй этап операции, который проводится так же, как описано выше. Дальнейшее лечение нисколько не отличается от лечения нижнедолевых каверн.
Читайте также:
