Эффекты сердечных гликозидов. Токсичность сердечных гликозидов
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Форма выпуска, упаковка и состав препарата Строфантин ® К
Раствор для в/в и в/м введения прозрачный, бесцветный или слегка желтоватого оттенка.
| 1 мл | |
| строфантин K | 250 мкг |
Вспомогательные вещества: этанол 96% - 20 мкл, вода д/и - до 1 мл.
1 мл - ампулы бесцветного стекла (10) - коробки картонные.
1 мл - ампулы бесцветного стекла (10) - упаковки ячейковые контурные (1) - пачки картонные.
Фармакологическое действие
Строфантин К - короткодействующий сердечный гликозид, блокирует транспортную Na+/К+-АТФ-азу, в результате содержание ионов натрия в кардиомиоцитах возрастает, что приводит к открыванию кальциевых-каналов и вхождению ионов кальция в кардиомиоциты. Избыток ионов натрия приводит к ускорению выделения ионов кальция из саркоплазматического ретикулума, т.о. внутриклеточная концентрация ионов кальция повышается, что приводит к блокаде тропонинового комплекса, оказывающего угнетающее влияние на взаимодействие актина и миозина.
Увеличивает силу и скорость сокращения миокарда, что происходит по механизму, отличному от механизма Франка-Старлинга, и не зависит от степени предварительного растяжения миокарда; систола становится более короткой и энергетически экономичной. В результате увеличения сократимости миокарда увеличивается ударный и минутный объем крови.
Снижает конечно-систолический объем и конечно-диастолический объем сердца, что наряду с повышением тонуса миокарда приводит к сокращению его размеров и т.о. к снижению потребности миокарда в кислороде.
Отрицательный дромотропный эффект проявляется в повышении рефрактерности атриовентрикулярного узла, что позволяет применять препарат при пароксизмах суправентрикулярных тахикардии и тахиаритмий. При мерцательной тахиаритмии замедляет ЧСС, удлиняют диастолу, улучшая внутрисердечную и системную гемодинамику. Урежение ЧСС происходит в результате прямого и опосредованного действия на регуляцию сердечного ритма. Оказывает прямое вазоконстрикторное действие (в том случае, если не реализуется положительное инотропное действие сердечных гликозидов - у пациентов с нормальной сократимостью или с чрезмерным растяжением сердца); у больных с хронической сердечной недостаточностью вызывает опосредованный вазодилатирующий эффект, снижает венозное давление, повышает диурез: уменьшает отеки, одышку. Положительное батмотропное действие проявляется в субтоксических и токсических дозах. В незначительной степени обладает отрицательным хронотропным действием. При внутривенном введении (в/в) действие начинается через 10 мин и достигает максимума через 15-30 мин.
Фармакокинетика
Кумулятивный эффект практически отсутствует.
Распределение относительно равномерное; в несколько большей степени концентрируется в тканях надпочечников, поджелудочной железы, печени, почек. В миокарде обнаруживается 1% препарата. Связь с белками плазмы крови - 5%.
Выведение . Не подвергается биотрансформации, выводится почками в неизмененном виде. За 24 ч выводится 85-90 % препарата; снижается концентрация в плазме крови на 50% через 8 ч; полностью выводится из организма через 1-3 суток.
Показания препарата Строфантин ® К
- в составе комплексной терапии острой и хронической сердечной недостаточности II функционального класса (при наличии клинических проявлений), III-IV функционального класса по классификации NYHA;
- тахисистолическая форма мерцания и трепетания предсердий пароксизмального и хронического течения (особенно в сочетании с хронической сердечной недостаточностью).
Режим дозирования
Строфантин К применяют внутривенно, внутримышечно, только в неотложных ситуациях при невозможности применения сердечных гликозидов внутрь. Для внутривенного введения используют 0.025% раствор препарата. Его разводят в 10-20 мл 5% раствора декстрозы (глюкозы) или 0.9% раствора натрия хлорида. Введение осуществляют медленно, в течение 5 - 6 минут (т.к. быстрое введение может вызвать шок). Раствор Строфантина К можно вводить и капельно (в 100 мл 5% раствора декстрозы (глюкозы) или 0.9% раствора натрия хлорида), поскольку при этой форме введения реже развивается токсический эффект.
Высшие дозы Строфантина К для взрослых внутривенно: разовая - 2 мл (2 ампулы), суточная - 4 мл (4 ампулы).
При невозможности внутривенного введения препарат применяют внутримышечно. Для уменьшения резкой болезненности при внутримышечном введении предварительно вводят 5 мл 2% раствора прокаина, а затем через ту же иглу - нужную дозу Строфантина К, разведенного в 1 мл 2% раствора прокаина. При внутримышечном введении дозы увеличиваются в 1.5 раза.
Детям: суточные дозы, они же дозы насыщения при применении 0.025 % раствора Строфантина К; новорожденным - 0.06-0.07 мл/кг; до 3 лет - 0.04-0.05 мл/кг; от 4 до 6 лет - 0.4-0.5 мл/кг; от 7 до 14 лет - 0.5-1 мл. Поддерживающая доза составляет 1/2-1/3 дозы насыщения.
Побочное действие
Со стороны ЖКТ: снижение аппетита, тошнота, рвота, диарея.
Со стороны сердечно-сосудистой системы: брадикардия, экстрасистолия, атриовентрикулярная блокада, желудочковая пароксизмальная тахикардия, фибрилляция желудочков.
Со стороны ЦНС: головная боль, головокружение, нарушения сна, утомляемость, нарушение цветового восприятия, депрессия, сонливость, психозы, спутанность сознания.
Прочие: аллергические реакции, крапивница, петехии, тромбоцитопения, тромбоцитопеническая пурпура, носовые кровотечения, гинекомастия. При внутримышечном способе введения болезненность в месте введения.
Противопоказания к применению
- гликозидная интоксикация;
- синдром Вольфа-Паркинсона-Уайта;
- атриовентрикулярная блокада II степени;
- перемежающая атриовентрикулярная или синоатриальная полная блокада;
- повышенная чувствительность к препарату.
С осторожностью: (сопоставляя пользу/риск): атриовентрикулярная блокада I степени, синдром слабости синусового узла без искусственного водителя ритма, вероятность нестабильного проведения по атриовентрикулярному узлу, указания в анамнезе на приступы Морганьи-Адамса-Стокса, гипертрофическая обструктивная кардиомиопатия, изолированный митральный стеноз с редкой частотой сердечных сокращений, сердечная астма у больных с митральным стенозом (при отсутствии тахисистолической формы мерцательной аритмии), острый инфаркт миокарда, нестабильная стенокардия, артериовенозный шунт, гипоксия, констриктивный перикардит, сердечная недостаточность с нарушением диастолической функции (рестриктивная кардиомиопатия, амилоидоз сердца, констриктивный перикардит, тампонада сердца), желудочковая экстрасистолия, выраженная дилатация полостей сердца, "легочное" сердце. Предсердная экстрасистолия из-за возможности ее перехода в мерцание предсердий.
Электролитные нарушения: гипокалиемия, гипомагниемия, гиперкальциемия, гипернатриемия. Гипотиреоз, алкалоз, миокардит, пожилой возраст, почечно-печеночная недостаточность, тиреотоксикоз.
Применение при беременности и кормлении грудью
Препарат противопоказан в период беременности и кормления грудью в связи с отсутствием данных о безопасности применения.
Применение при нарушениях функции печени
Применение при нарушениях функции почек
Применение у детей
Нет возрастных ограничений приема.
Применение у пожилых пациентов
Особые указания
С особой осторожностью применяют у больных с тиреотоксикозом и предсердной экстрасистолией.
С учетом малого терапевтического индекса во время лечения необходимо тщательное медицинское наблюдение и индивидуальный подбор дозы.
При нарушении выделительной функции почек следует уменьшить дозу (профилактика гликозидной интоксикации).
Вероятность передозировки повышается при гипокалиемии, гипомагниемии, гиперкальциемии, гипернатриемии, выраженной дилатации полостей сердца, «легочном» сердце, алкалозе, у пожилых больных. Особая осторожность и электрокардиографический контроль требуются при нарушении атриовентрикулярной проводимости.
При выраженном митральном стенозе и нормо- или брадикардии хроническая сердечная недостаточность развивается вследствие снижения диастолического наполнения левого желудочка. Строфантин К, увеличивая сократимость миокарда правого желудочка, вызывает дальнейшее повышение давления в системе легочной артерии, что может спровоцировать отек легких или усугубить левожелудочковую недостаточность. Больным с митральным стенозом сердечные гликозиды назначают при присоединении правожелудочковой недостаточности либо при наличии мерцательной тахиаритмии. Строфантин К при синдроме Вольфа-Паркинсона-Уайта, снижая атриовентрикулярную проводимость, способствует проведению импульсов через добавочные пути - в обход атриовентрикулярного узла, провоцируя развитие пароксизмальной тахикардии. В качестве одного из методов контроля дигитализации используют мониторинг плазменной концентрации сердечных гликозидов.
При быстром внутривенном введении возможно развитие брадиаритмии, желудочковой тахикардии, атриовентрикулярной блокады и остановки сердца. На максимуме действия может появиться экстрасистолия, иногда в виде бигеминии. Для профилактики этого эффекта дозу можно разделить на 2-3 внутривенных введения или первую из доз вводят внутримышечно. Если больному ранее назначались другие сердечные гликозиды, необходимо до внутривенного введения Строфантина К сделать перерыв (5-24 дней - в зависимости от выраженности кумулятивных свойств предшествующего лекарственного средства).
Влияние на способность к управлению транспортными средствами и механизмами
В период лечения необходимо воздерживаться от вождения автотранспорта и занятий потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций (вождение автомобиля и др.).
Передозировка
Со стороны сердечно-сосудистой системы: аритмии, в том числе брадикардия, атриовентрикулярная блокада, желудочковая пароксизмальная тахикардия, фибрилляция желудочков, желудочковая экстрасистолия (бигеминия, политопная), узловая тахикардия, синоатриальная блокада, мерцание и трепетание предсердий.
Со стороны ЖКТ: анорексия, тошнота, рвота, диарея.
Со стороны ЦНС и органов чувств: головная боль, повышенная утомляемость, головокружение, редко - окрашивание окружающих предметов в зеленый и желтый цвета, ощущение мелькания мушек перед глазами, снижение остроты зрения, скотома, макро- и микропсия; очень редко- спутанность сознания, синкопальные состояния.
Лечение: отмена препарата или уменьшение последующих доз и увеличение интервалов времени между введениями препарата, введение антидотов (димеркаптопропансульфонат натрия), симптоматическая терапия (антиаритмические препараты - лидокаин, фенитоин, амиодарон; препараты калия; м-холиноблокаторы - атропина сульфат). В качестве антиаритмических средств - препараты I класса (лидокаин, фенитоин). При гипокалиемии - в/в введение калия хлорида (6-8 г/сут из расчета 1-1.5 г на 0.5 л 5% раствора декстрозы (глюкозы) и 6-8 ЕД инсулина; вводят капельно, в течение 3 ч). При выраженной брадикардии, атриовентрикулярной блокаде - м-холиноблокаторы. Бета-адреномиметики вводить опасно, ввиду возможного усиления аритмогенного действия сердечных гликозидов. При полной поперечной блокаде с приступами Морганьи-Адамса-Стокса -временная электрокардиостимуляция.
Лекарственное взаимодействие
При применении Строфантина К вместе с барбитуратами (фенобарбитал и др.) кардиотонический эффект гликозида уменьшается. Одновременное применение Строфантина К с симпатомиметиками, метилксантинами, резерпином и трициклическими антидепрессантами повышает риск развития аритмий. Концентрация Строфантина К в плазме крови повышается при одновременном применении хинидина, метилдопа, амиодарона, каптоприла, антагонистов кальция, эритромицина и тетрациклина. На фоне сульфата магния повышается возможность замедления проведения и возникновения атриовентрикулярной блокады сердца. Диуретики (в большей степени тиазидные и ингибиторы карбоангидразы), препарат кортикотропина (адренокортикотропный гормон), глюкокортикостероиды, инсулин, препараты кальция, слабительные, карбеноксолон, амфотерицин В, бензилпенициллин, салицилаты повышают риск развития гликозидной интоксикации. Бета-адреноблокаторы, антиаритмические средства, верапамил могут не только усиливать выраженность снижения атриовентрикулярной проводимости (отрицательное дромотропное действие), но и потенцировать отрицательное хронотропное действие препарата Строфантин К (урежение частоты сердечных сокращений). Индукторы микросомальных ферментов печени (фенитоин, рифампицин, фенобарбитал, фенилбутазон), а так же неомицин и цитостатические средства снижают концентрацию Строфантина К в плазме крови. Гликозидную интоксикацию могут вызывать, за счет развития гипокалиемии, ингибитор карбоангидразы, минералокортикоиды, поэтому при одновременном применении их с сердечными гликозидами требуется регулярно определять содержание калия в плазме крови. Препараты солей калия нельзя применять, если под воздействием сердечных гликозидов появились нарушения проводимости на электрокардиограмме, однако соли калия часто назначают вместе с препаратами наперстянки для предупреждения нарушений ритма сердца.
Антихолинэстеразные препараты усиливают брадикардию при одновременном применении с сердечными гликозидами; эдетовая кислота снижает эффективность и токсичность сердечных гликозидов; не следует применять совместно с сердечными гликозидами трифосаденин; гипервитаминоз, вызванный витамином D, усиливает действие сердечных гликозидов за счет развития гиперкальциемии; есть данные об уменьшении выделения почками сердечных гликозидов под влиянием парацетамола. Глюкокортикостероиды и диуретики повышают риск развития гипокалиемии и гипомагниемии, ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов ангиотензина II - снижают.
Условия хранения препарата Строфантин ® К
Хранить при температуре не выше 25°С. Хранить в недоступном для детей месте.
2.2.1. Сердечные гликозиды
Сердечные гликозиды - сложные безазотистые соединения растительного происхождения, обладающие кардиотонической активностью. Они издавна применялись в народной медицине как противоотечные средства. Более 200 лет назад было установлено, что они избирательно влияют на сердце, усиливая его деятельность, нормализуя кровообращение, в силу чего и обеспечивается противоотечный эффект.
Сердечные гликозиды содержатся во многих растениях: наперстянка, горицвет весенний, ландыш майский, желтушник и др., произрастающих на территории России, а также в строфанте, родиной которого является Африка.
В структуре сердечных гликозидов можно выделить две части: сахаристую (гликон) и несахаристую (агликон или генин). Агликон в своей структуре содержит стероидное (циклопентапергидрофенантреновое) ядро с пяти- или шестичленным ненасыщенным лактонным кольцом. Кардиотоническое действие сердечных гликозидов обусловлено агликоном. Сахаристая часть влияет на фармакокинетику (степень растворимости сердечных гликозидов, их всасываемость, проникновение через мембрану, способность связываться с белками крови и тканей).
Фармакокинетические параметры сердечных гликозидов разных растений существенно отличаются. Гликозиды наперстянки за счет липофильности почти полностью всасываются из желудочно-кишечного тракта (на 75-95%), тогда как гликозиды строфанта, обладающие гидрофильностью, всасываются лишь на 2-10% (остальная часть разрушается), что предполагает парентеральный путь их введения. В крови и тканях гликозиды связываются с белками: следует отметить прочную связь гликозидов наперстянки, что в конечном итоге обусловливает длительный латентный период и способность к кумуляции. Так, в первые стуки выделяется всего лишь 7% дозы введенного дигитоксина. Инактивация сердечных гликозидов осуществляется в печени путем энзиматического гидролиза, после чего агликон с желчью может выделяться в просвет кишечника и повторно реабсорбироваться; особенно характерен этот процесс для агликона наперстянки. Большинство гликозидов выделяется через почки и желудочно-кишечный тракт. Скорость экскреции зависит от длительности фиксации в тканях. Прочно фиксируется в тканях, а следовательно, обладает высокой степенью кумуляции - дигитоксин; гликозиды, не образующие прочных комплексов с белками, действующие непродолжительно и мало кумулирующие - строфантин и коргликон. Промежуточное положение занимают дигоксин и целанид.
Сердечные гликозиды являются основной группой лекарственных препаратов, применяемых для лечения острой и хронической недостаточности сердца, при которой ослабление сократительной способности миокарда приводит к декомпенсации сердечной деятельности. Сердце начинает расходовать больше энергии и кислорода для совершения необходимой работы (снижается КПД), нарушается ионное равновесие, белковый и липидный обмен, ресурсы сердца исчерпываются. Падает ударный объем с последующим нарушением кровообращения, вследствие чего повышается венозное давление, развивается венозный застой, нарастает гипоксия, что способствует учащению сердечных сокращений (тахикардия), замедляется капиллярный кровоток, возникают отеки, уменьшается диурез, появляется цианоз и одышка.
Фармакодинамические эффекты сердечных гликозидов обусловлены их влиянием на сердечно-сосудистую, нервную системы, почки и другие органы.
Механизм кардиотонического действия связывают с влиянием сердечных гликозидов на обменные процессы в миокарде. Они взаимодействуют с сульфгидрильными группами транспортной Na + , К + -АТФазы мембраны кардиомиоцитов, снижая активность фермента. Изменяется ионный баланс в миокарде: снижается внутриклеточное содержание ионов калия и повышается концентрация ионов натрия в миофибриллах. Это способствует увеличению содержания в миокарде свободных ионов кальция за счет освобождения их из саркоплазматического ретикулума и повышению обмена ионов натрия с внеклеточными ионами кальция. Увеличение содержания свободных ионов кальция в миофибриллах способствует образованию сократительного белка (актомиозина), необходимого для сердечного сокращения. Сердечные гликозиды нормализуют метаболические процессы и энергетический обмен в сердечной мышце, повышают сопряженность окислительного фосфорилирования. Как результат - значимо усиливается систола.
Усиление систолы приводит к увеличению ударного объема, из полости сердца в аорту выбрасывается больше крови, повышается артериальное давление, раздражаются прессо- и барорецепторы, рефлекторно возбуждается центр блуждающего нерва и замедляется ритм сердечной деятельности. Важным свойством сердечных гликозидов является их способность к удлинению диастолы - она становится более продолжительной, что создает условия для отдыха и питания миокарда, восстановления энергозатрат.
Сердечные гликозиды способны тормозить проведение импульсов по проводящей системе сердца, вследствие чего удлиняется интервал между сокращениями предсердий и желудочков. Устраняя рефлекторную тахикардию, возникающую вследствие недостаточного кровообращения (рефлекс Вейнбриджа), сердечные гликозиды также способствуют удлинению диастолы. В больших дозах гликозиды повышают автоматизм сердца, могут вызвать образование гетеротопных очагов возбуждения и аритмии. Сердечные гликозиды нормализуют гемодинамические показатели, характеризующие сердечную недостаточность, при этом устраняются застойные явления: исчезает тахикардия, одышка, уменьшается цианоз, снимаются отеки. увеличивается диурез.
Некоторые сердечные гликозиды оказывают седативный эффект на ЦНС (гликозиды горицвета, ландыша). Мочегонное действие сердечных гликозидов в основном обусловлено улучшением работы сердца, однако имеет значение и их прямое стимулирующее влияние на функцию почек.
Основными показаниями к назначению сердечных гликозидов являются острая и хроническая сердечная недостаточность, мерцание и трепетание предсердий, пароксизмальная тахикардия. Абсолютным противопоказанием является интоксикация гликозидами.
При длительном назначении гликозидов возможна передозировка (учитывая медленное выведение и способность к кумуляции). сопровождаемая следующими симптомами. Со стороны желудочно- кишечного тракта - боль в эпигастрии, тошнота, рвота: кардиальные симптомы - брадикардия, тахиаритмия, нарушение атриовентрикулярной проводимости; боль в сердце; в тяжелых случаях - нарушение функции зрительного анализатора (нарушение цветового зрения - ксантопсия, макропсия, микропсия). Снижается диурез, нарушаются функции нервной системы (возбуждение, галлюцинации и др.). Лечение интоксикации начинают с отмены гликозида. Назначают препараты калия (калия хлорид, панангин, калия оротат), так как гликозиды снижают содержание ионов калия в сердечной мышце. В качестве антагонистов сердечных гликозидов по влиянию на транспортную АТФазу в комплексной терапии используют унитиол и дифенин. Поскольку сердечные гликозиды увеличивают количество ионов кальция в миокарде, можно назначать препараты, связывающие эти ионы: динатриевую соль этилен-диаминтетрауксусной кислоты или цитраты. Для устранения возникающих аритмий применяются лидокаин, дифенин, пропранолол и другие противоаритмические средства.
В медицинской практике используются различные препараты из растений, содержащих сердечные гликозиды: галеновые, неогаленовые, но наиболее широко - химически чистые гликозиды, для которых отпадает необходимость биологической стандартизации. Сердечные гликозиды, получаемые из разных растений, отличаются друг от друга по фармакодинамике и фармакокинетике (всасыванию, способности связываться с белками плазмы крови и миокарда, скорости обезвреживания и выведения из организма).
Препараты горицвета весеннего (адонизид) растворяются в липидах и в воде, всасываются из желудочно-кишечного тракта не полностью, обладают меньшей активностью, действуют быстрее (через 2-4 ч) и короче - (1-2 сут), так как в меньшей степени связываются с белками крови. Учитывая выраженный успокаивающий эффект, препараты горицвета назначают при неврозах, повышенной возбудимости (микстура Бехтерева).
Препараты строфанта очень хорошо растворимы в воде, плохо всасываются из желудочно-кишечного тракта, поэтому прием их внутрь дает слабый, ненадежный эффект. Они непрочно связываются с белками плазмы крови, концентрация свободных гликозидов в крови весьма высока. При парентеральном введении они действуют быстро и мощно, не задерживаются в организме. Гликозид строфанта строфантин вводят обычно внутривенно (возможно подкожное и внутримышечное введение). Действие наблюдается через 5-10 мин, длительность эффекта до 2 сут. Применяется строфантин при острой сердечной недостаточности, возникающей при декомпенсированных пороках сердца, инфаркте миокарда, инфекциях, интоксикациях и т.д.
Препараты ландыша по фармакодинамике и фармакокинетике близки к препаратам строфанта. Коргликон содержит сумму гликозидов ландыша, применяется внутривенно при острой сердечной недостаточности (как строфантин). Галеновый препарат - настойка ландыша при приеме внутрь оказывает слабое стимулирующее действие на сердце и успокаивающее на ЦНС, может увеличить активность и токсичность сердечных гликозидов.
Назначаются внутрь или внутривенно (струйно или капельно).
Выпускается в таблетках по 0,00025 г, в ампулах по 1 мл 0,025% раствора.
Вводится внутривенно (на изотоническом растворе натрия хлорида) и внутримышечно.
Эффекты сердечных гликозидов. Токсичность сердечных гликозидов
Эффекты сердечных гликозидов. Токсичность сердечных гликозидов
Сердечные гликозиды изменяют электрическую активность в сердце. В дополнение к повышению силы сокращения сердечные гликозиды изменяют электрическую активность в сердце и прямым, и опосредованным способами.
Сердечные гликозиды опосредованно изменяют частоту сердцебиений, повышая активность блуждающего нерва (вагус, X пара черепно-мозговых нервов) в результате стимуляции афферентных элементов в паравертебральном (узелковом) ганглии и рефлекторного повышения активности дуги блуждающего нерва. Повышенная вагусная импульсация доминирует в наджелудочковой области и вызывает:
• замедление импульсации в СА-узле;
• замедление скорости проведения в АВ-узле (расширение интервала PR на ЭКГ);
• укорочение предсердного потенциала действия. В токсических дозах сердечные гликозиды повышают тонус эфферентных симпатических нервов сердца. Однако частота нервных разрядов неодинакова, что может привести к неравномерности возбудимости миокарда и аритмии, включая блокаду АВ-узла, атриовентрикулярную пароксизмальную тахикардию и экстрасистолы желудочков.
Прямые эффекты сердечных гликозидов на ткань сердца наиболее выражены при высоких дозах и обусловлены потерей цитоплазматического К+ вследствие ингибирования Nа+/К+-АТФазы. Продолжающийся выход цитоплазматического К+ во внеклеточное пространство снижает мембранный потенциал покоя клетки, в результате:
• повышается автоматизм;
• снижается скорость проведения в сердце;
• повышается рефрактерный период АВ-узла.
С повышением концентрации сердечных гликозидов концентрация свободного Са2+ достигает токсического уровня, насыщая механизм секвестрации СР, что вызывает колебания уровня свободного Са2+ в клетке вследствие Са2+-индуцированного высвобождения Са2+ из СР и колебания мембранного потенциала (колебательные постпотенциалы). Последние могут вызвать аритмии, включая одиночные и множественные экстрасистолы желудочков и тахиаритмии.
Сердечные гликозиды увеличивают периферическое сосудистое сопротивление в результате прямой вазоконстрикции и центрально опосредованного повышения симпатического тонуса. При ЗСН существующее повышенное периферическое сосудистое сопротивление уменьшается по мере продолжения лечения. Улучшение гемодинамики, происходящее в результате увеличения сердечного выброса, проявляется в диурезе (из-за увеличения почечного кровотока).
Все сердечные гликозиды имеют низкий терапевтический индекс, поскольку их фармакотерапевтическое и токсическое действие связано с повышением концентрации цитоплазматического Са2+. Наиболее тяжелым побочным эффектом являются сердечные аритмии.
Помимо сердца, токсические эффекты сердечных гликозидов затрагивают другие органы и системы, однако обычно это происходит только при длительной терапии. Наиболее частыми побочными эффектами, не относящимися к сердцу, могут быть:
• действие на ЖКТ (раздражение желудка);
• действие на ЦНС вследствие стимуляции вагусной афферентации и хеморецепторной триггерной зоны (тошнота, рвота, диарея, анорексия);
• другие влияния на ЦНС (нарушения зрения, головная боль, головокружение, утомляемость, галлюцинации). Особенно часто эти явления возникают у пожилых пациентов.
К редким побочным эффектам относятся эозинофилия и кожная сыпь, а также гинекомастия у мужчин (предполагают, что она возникает вследствие либо гипоталамической стимуляции, либо периферического эстрогенного действия сердечных гликозидов).
Определению причин токсичности помогает мониторинг концентрации сердечных гликозидов в плазме. Фармакокинетика отдельных сердечных гликозидов варьирует в зависимости от их липофильности.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Первым растением, из которого был выделен препарат, была обычная наперстянка. В 1775 году Уильям Витеринг (ботаник по образованию) описал клинический случай: женщина, страдавшая водянкой, избавилась от отеков и одышки, принимая настой трав на основе наперстянки. Витеринг начал исследования по изучению влияния наперстянки при водянке и одышке. В результате исследования были стандартизированы препараты листьев наперстянки и даны рекомендации по отбору больных для лечения. К сожалению, главные принципы У. Витеринга — осторожность в назначении препарата и стандартизация процесса его приготовления (порошок из сухих листьев) — были проигнорированы, что привело к большому числу случаев выраженных побочных реакций и, как следствие, к отказу от препарата примерно на 100 лет. С конца ХІХ века предпринимались усилия по борьбе с выраженностью интоксикации, в том числе и методом снижения доз. Однако ни один из методов не привел к разработке безопасных методов лечения. Кроме того, неясными были показания к назначению препарата. Так, к концу ХІХ века большинство врачей считали наперстянку мочегонным средством, а в ряде случаев — мочегонным препаратом с выраженным рвотным эффектом. Многие министерства здравоохранения исключили это средство из применения и обозначали его в качестве ядовитого соединения. К счастью, как бывает в истории, черные полосы сменяются белыми и наоборот.
Опытный химик-фармацевт и просто талантливый ученый Карл Шееле вместе со своим товарищем, композитором эпохи барокко Мишелем Ламбером, придумал незатейливый план по введению этого препарата в фармакопею. При очередном заседании академии наук (кстати, на которое был приглашен и французский композитор не только как видный культурный деятель, а, скорее всего, как сторонник развития науки и спонсор), что называется, атаковали по всем фронтам чиновников того времени. Им не удалось ввести наперстянку в качестве официального средства, но они затронули актуальную проблему ее лечебных свойств, и им разрешили ее официально держать у себя в лаборатории. Пройдет еще пару лет, и ученый Ройер выделит основной действующий компонент, который и заложил основу применения сердечных гликозидов.
Мишель Ламбер, а впоследствии и сам Шееле были разочарованы тем, что фармакопея не внесла наперстянку в свой официальный перечень лечебных препаратов, и вскоре решили заниматься другой проблематикой.
Только в начале ХХ века был отмечен положительный инотропный эффект препаратов наперстянки. Положительный инотропный эффект был окончательно доказан только в 60-х годах ХХ века работами Е. Сонненбрик. Последнее из известных к настоящему времени свойств сердечных гликозидов — влияние на симпатический тонус, то есть нейромодуляторное свойство, — было описано Ф. Фергюсоном в 1989 году.
Описанные характеристики сердечных гликозидов очертили круг применения этих препаратов в современной кардиологии, выдвинув их на первые позиции для больных с хронической сердечной недостаточностью (ХСН).
Все препараты, кроме дигоксина, в настоящее время либо имеют историческое значение, либо очень ограничены в применении. Применение короткодействующих сердечных гликозидов для внутривенного введения (строфантин-К) ограничено только тахисистолической формой мерцательной аритмии.
Дигоксин
Дигоксин — сердечный гликозид, содержится в наперстянке шерстистой.
Фармакологические эффекты
Инотропное действие. Во время деполяризации, предшествующей сокращению, в кардиомиоцит поступают ионы Na+ и Ca2+. Вошедший в клетку Na+ вызывает выделение Ca2+ из саркоплазматического ретикулума. Чем больше Ca2+ в цитоплазме, тем сильнее сокращение (высвобождаемый из саркоплазматического ретикулума Ca2+ ингибирует белковый комплекс «тропонин — тропомиозин», тормозящий взаимодействие актина и миозина, то есть препятствующий сокращению), при этом он также связывается с тропонином и катализирует сокращение. Во время реполяризации и расслабления кардиомиоцитов Ca2+ закачивается обратно в саркоплазматический ретикулум, а также выводится из клетки Na+-, Ca2+-насосом и Ca2+-АТФазой сарколеммы.
Активность насоса зависит от концентрации Na+ в клетке. Сердечные гликозиды, подавляя мембранную Na+, К+-АТФазу, замедляют выведение Na+ и приводят к его накоплению в цитоплазме. Таким образом, происходит снижение трансмембранного электрохимического градиента для Na+, от которого зависит выведение кальция в фазу реполяризации. В связи с этим в саркоплазматический ретикулум закачивается больше Ca2+ (при последующей деполяризации его уровень в цитоплазме будет выше, что приведет к повышению сокращения миокарда).
Хромотропный и батмотропный эффекты. Установлено, что влияние сердечных гликозидов на проводимость в предсердиях и желудочках, а также на автоматизм водителей ритма различного порядка неодинаково, поскольку оно складывается из прямого и опосредованного влияния через нервную систему. Кроме того, эффект зависит от концентрации сердечных гликозидов в плазме. Различают терапевтический диапазон концентрации сердечных гликозидов (до 2 нг/мл) и диапазон, превосходящий терапевтический.
В пределах терапевтического диапазона СГ:
— уменьшают автоматизм клеток синоатриального и АВ-узлов;
— повышают их максимальный диастолический потенциал (это объясняют повышением парасимпатического и снижением симпатического тонуса);
— удлиняют эффективный рефрактерный период АВ-узла;
— снижают скорость АВ-проведения.
В пределах диапазона концентраций, превосходящих терапевтический уровень, сердечные гликозиды вызывают:
— в ряде случаев остановку генерации ритма синоатриальным узлом;
— повышение симпатического тонуса;
— увеличение автоматизма (проявляется проаритмогенный эффект токсических доз сердечных гликозидов);
— возникновение наджелудочковых и желудочковых аритмий.
Неоднократное повышение автоматизма в сочетании со снижением проводимости способствуют развитию аритмий вплоть до фибрилляции желудочков.
Нейромодуляторный эффект. У пациентов со сниженной фракцией выброса происходит повышение симпатического тонуса, которое отчасти обусловлено снижением чувствительности барорефлекса, что приводит к уменьшению барорефлекторного подавления симпатического тонуса.
В настоящее время снижение чувствительности барорефлекса принято считать одной из причин стойкого повышения уровня норадреналина, ренина и антидиуретического гормона. Повышение уровня нейрогормонов — катализатором прогрессирования ХСН.
Ф. Фергюсон в 1989 году установил, что после инфузии сердечного гликозида возрастают кровонаполнение предплечья и сердечный индекс, уменьшается частота сердечных сокращений (ЧСС) и снижается симпатическая посылка к мышцам (показатель симпатического тонуса). Автор считает, что этот эффект не связан с положительным инотропным действием, поскольку добутамин, вводимый в контроле, вызывал повышение сердечного индекса и не уменьшал симпатическую посылку к мышцам. Таким образом, эксперимент Ф. Фергюсона показал, что дигоксин принимает участие в подавлении избыточно активированных нейрогуморальных систем.
Таким образом, в настоящее время считают, что дигоксин как представитель класса сердечных гликозидов дает одномоментно 3 эффекта:
Фармакокинетика
Всасывание. Из желудочно-кишечного тракта дигоксин всасывается пассивно, степень биологической активности составляет 70 %. Прием пищи замедляет всасывание, но не влияет на его степень. Одновременный прием таблеток дигоксина с большим количеством растительных волокон (например, с отрубями) ухудшает всасывание препарата. Некоторые кишечные бактерии (Eubacterium lentum) превращают дигоксин в неактивные метаболиты (например, дигидроксидигоксин), снижая ожидаемый эффект препарата. В таких ситуациях возможен переход на внутривенный путь введения препарата, однако этот путь не рекомендуют из-за непредсказуемости действия.
Выведение. 50–70 % от величины дозы дигоксина выводятся через почки, внутривенно введенный дигоксин выводится из организма в неизмененном виде, остальное количество выводится в виде метаболитов. Выведение через почки зависит от состояния клубочковой фильтрации. Обычно период полувыведения составляет 1,5–2 дня, при олигурии — 4–6 дней. Проведение гемодиализа или гемоперфузии не приводит к ускорению выведения дигоксина.
Показания к применению и дозировка
Дигоксин считают препаратом первой линии у больных с мерцательной аритмией (в первую очередь из-за его способности снижать ЧСС и изменять проводимость).
Мощное положительное инотропное действие гликозидов отмечают при их применении в высоких дозах (для дигоксина 0,375 мг/сутки). Однако назначение высоких доз чревато развитием интоксикаций и негативно влияет на прогноз больных хронической сердечной недостаточностью.
Больным с массой тела более 85 кг дигоксин назначают в дозе менее 0,375 мг/сутки, больным с массой тела менее 55 кг — менее 0,125 мг/сутки. При развитии у больного хронической почечной недостаточности дозу дигоксина снижают пропорционально снижению скорости клубочковой фильтрации.
Пожилым больным дозу дигоксина следует изначально снижать до 0,0625–0,125 мг/сутки.
У женщин гликозидные интоксикации возникают чаще, поэтому дозу препарата следует снижать.
Применение дигоксина у больных с хронической сердечной недостаточностью и синусовым ритмом
До 90-х годов ХХ века в кардиологии отсутствовала доказательная база по оценке эффективности применения дигоксина у больных с ХСН и синусовым ритмом. В мае 1993 года завершилось исследование PROVED, а в 1995 г. — исследование RADIANCE. В исследованиях оценивалось влияние отмены препарата на течение ХСН. При включении в исследование все больные не менее 6 месяцев получали дигоксин. На следующем этапе исследования дигоксин у половины больных отменили, то есть перевели на плацебо. Сопоставление групп показало, что больные, продолжавшие принимать дигоксин, имели в 6 раз меньше риск развития декомпенсации. Толерантность к нагрузкам в группе дигоксина за период наблюдения достоверно не изменилась, а в группе отмены (то есть в группе плацебо) достоверно снизилась: на 28 с у больных с І–II ФК NYHA и на 112 с у больных с III–IV ФК NYHA. Фракция выброса при отмене дигоксина достоверно снижалась, однако достоверного различия в снижении фракции выброса у больных с І–II и III–IV не было.
По данным исследований предполагают:
— что cердечные гликозиды клинически высокоэффективны у лиц с ХСН, синусовым ритмом и фракцией выброса Ј 35 %;
— клинический эффект наиболее выражен у больных с тяжелой ХСН (III–IV);
— влияние дигоксина на клиническую картину и уровень фракции выброса не взаимосвязаны.
Однако эти исследования не показали влияние дигоксина на выживаемость больных с ХСН и синусовым ритмом.
В 1997 году завершилось 5-летнее исследование Di6 DIG, в котором у 7788 больных эффект дигоксина оценивали в сравнении с плацебо. Сопоставление групп через 5 лет показало, что в группе дигоксина общая смертность составила +1 %, смертность от прогрессирования ХСН — –10 %.
При этом дигоксин достоверно уменьшал заболеваемость и число госпитализаций, связанных с обострением ХСН, на 28 %.
Наиболее эффективна терапия дигоксином у лиц с фракцией выброса менее 25 %, кардиоторакальным индексом более 55 %, с ХСН неишемической этиологии.
Таким образом, дигоксин по результатам трех исследований стали рассматривать как препарат, снижающий заболеваемость, но не изменяющий смертность.
В 2006 году опубликован вторичный анализ данных об участниках исследования DIG, в рамках которого выполнена оценка влияния применения дигоксина на частоту развития неблагоприятных клинических исходов у больных с ХСН, наблюдавшихся амбулаторно и имевших либо сниженную функцию левого желудочка, либо сохраненную систолическую функцию.
При выполнении повторного вторичного анализа данных об участниках исследования DIG А. Ahmed и соавторы учитывали концентрацию дигоксина в сыворотке крови (КДСК). Данные исследования показывают, что концентрация препарата в крови и смертность имеют прямую зависимость (рис. 1). Результаты этого исследования свидетельствуют о том, что по сравнению с применением плацебо прием дигоксина в дозе, которая через 1 месяц обеспечивала низкую КДСК (0,5–0,9 нг/мл), приводит к статистически значимому снижению относительной и абсолютной частоты госпитализаций по поводу утяжеления ХСН на 38 и 9,8 % соответственно, что в целом совпадает с результатами предыдущего анализа. Кроме того, установлено статистически значимое снижение общей смертности на 23 %. Это соответствовало снижению абсолютного риска смерти на 3,6 %, что, очевидно, имеет клиническое значение и не совпадает с результатами основного исследования. Результаты проведенного исследования также свидетельствуют о том, что прием дигоксина в дозе, которая обеспечивает высокую КДСК (более 1,0 нг/мл), по сравнению с плацебо приводит к увеличению смертности, однако статистическая значимость различий исчезала после учета ряда дополнительных факторов. Причем при высокой КДСК (выше 1,0 нг/мл) также отмечалось статистически значимое снижение частоты госпитализаций. Следует отметить, что при выполнении анализа с учетом КДСК не было выявлено взаимодействия между эффективностью применения дигоксина и полом больных.
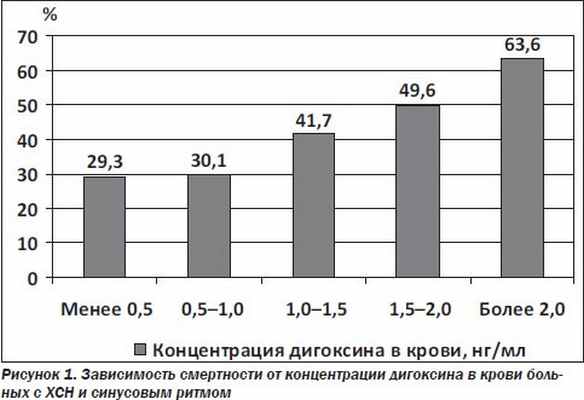
Таким образом, дигоксин у больных с ХСН всегда должен применяться в малых дозах до 0,25 мг/сут- ки (для больных с массой тела более 85 кг — до 0,375 мг/сутки, при массе тела менее 55 кг — до 0,125 мг/сутки). Однако даже при использовании невысоких доз (до 0,25 мг/сутки) сохраняется риск развития интоксикации (и в первую очередь нарушений ритма), что обусловливает особую осторожность при назначении дигоксина больным с ишемической болезнью сердца, ХСН и синусовым ритмом.
Токсическое действие сердечных гликозидов
Сердечные гликозиды являются потенциально одними из самых токсичных препаратов. Они имеют исключительно малый терапевтический индекс — токсическая доза составляет 50–60 % от терапевтической. У каждого четвертого больного, принимающего препараты сердечных гликозидов, отмечаются симптомы отравления. Причинами этого могут быть:
1) низкий терапевтический индекс;
2) несоблюдение имеющихся принципов использования сердечных гликозидов;
3) комбинация с другими препаратами:
— при использовании сердечных гликозидов совместно с диуретиками происходит потеря калия, способствующая гипокалийгистии, что значительно снижает порог возбудимости кардиомиоцитов, и в результате возникает нарушение сердечного ритма (экстрасистолия);
— совместное применение препаратов сердечных гликозидов с глюкокортикоидами также ведет к потере калия с соответствующим нарушением ритма сердечных сокращений;
4) тяжелые поражения печени и почек (места биотрансформации и экскреции гликозидов);
5) индивидуальная высокая чувствительность больного к сердечным гликозидам, особенно при инфаркте миокарда.
Механизм развития интоксикаций сердечными гликозидами заключается в том, что токсические концентрации сердечных гликозидов, существенно снижая активность мембранной АТФазы, нарушают функцию калий-натриевого насоса. Ингибирование фермента приводит:
а) к нарушению возврата ионов калия в клетку, а также к накоплению в ней ионов натрия, что способствует повышению возбудимости клетки и развитию аритмий;
б) увеличению входа и нарушению выхода ионов кальция, что реализуется гиподиастолией, ведущей к уменьшению сердечного выброса.
Симптомы интоксикации
1. Аритмии (экстрасистолии): предсердные, из АВ-узла, желудочковые.
2. Нарушения проводимости: синоатриальная блокада, атриовентрикулярные блокады (частичная, полная, поперечная).
II. Внекардиальные (экстракардиальные):
1. Со стороны ЖКТ: снижение аппетита, тошнота, рвота, боли в животе. Это наиболее ранние симптомы интоксикации со стороны ЖКТ.
2. Неврологическая симптоматика (ее связывают с чрезмерной брадикардией, возникающей при передозировке сердечных гликозидов): адинамия, головокружение, слабость, головная боль, спутанность сознания, афазия, галлюцинации.
3. Зрительные нарушения: нарушение цветоощущения, «дрожание предметов» при их рассматривании, падение остроты зрения.
При остром отравлении сердечными гликозидами следует немедленно отменить препараты с одновременным назначением активированного угля, промыванием желудка, также следует назначить солевые слабительные.
Особую роль при передозировке играют препараты калия, они показаны при повышении автоматизма АВ-узла или миокарда желудочков (даже при нормальном уровне К+ в сыворотке крови). Однако при повышении автоматизма миокарда желудочков назначение препаратов калия справедливо только при отсутствии АВ-блокад.
В типичных ситуациях при интоксикации внутривенно капельно вводят 2–4 г калия в виде хлорида калия (2–4 %).
При опасных для жизни нарушениях ритма целесообразно назначать лидокаин и фенитоин. Эти препараты не влияют на АВ-проводимость. Наиболее эффективно болюсное введение 100 мл раствора лидокаина с последующим капельным введением. Следует с осторожностью назначать амиодарон, так как он повышает концентрацию дигоксина, и b-адреноблокаторы, так как они резко замедляют АВ-проводимость, что крайне опасно при гликозидной интоксикации.
Современный принцип борьбы с гликозидной интоксикацией основан на применении так называемого антидигоксина (Fab-фрагменты антител барана к дигоксину). Дозу рассчитывают на основе общепринятой дозы дигоксина или его концентрации в организме.
Профилактика интоксикации сердечными гликозидами
1. Соблюдение принципов назначения сердечных гликозидов и индивидуализация лечения больного.
2. Рациональная комбинация сердечных гликозидов с другими лекарственными средствами.
3. Постоянный контроль ЭКГ (удлинение интервала PQ, появление аритмий).
В первом периоде (первые 8 дней лечения) необходимо проведение обязательного контроля ритма и проводимости. Идеальным вариантом считают проведение холтеровского мониторирования ЭКГ. Возникновение нарушений ритма не всегда служит показанием к отмене препарата (в ряде случае вполне достаточно снизить дозу препарата), однако мониторирование состояния больного, ритма и проводимости становится обязательным, то есть целесообразна госпитализация. Появление на ЭКГ «корытообразного» снижения сегмента ST выступает маркером высокого уровня концентрации препарата крови. В данном случае также необходимо мониторирование состояния больного (дозу дигоксина целесообразно снизить).
4. Диета, богатая калием (курага, изюм, бананы, печеный картофель).
Противопоказания к приему сердечных гликозидов
Различают абсолютные и относительные противопоказания к применению сердечных гликозидов. Абсолютным противопоказанием является интоксикация сердечными гликозидами. Относительными противопоказаниями являются:
2) атриовентрикулярные блокады;
4) желудочковая пароксизмальная тахикардия. Иногда положительный инотропный эффект может определять противопоказания к назначению препаратов сердечных гликозидов — субаортальный и изолированный митральный стеноз при синусовом ритме.
Сердечные гликозиды
К сердечным гликозидам (могут быть растительного, полусинтетического или синтетического происхождения) относятся соединения специфической химической структуры, которые при гидролизе расщепляются на сахара (гликоны) и бессахаристую часть (агликоны или генины). Сердечные гликозиды содержатся во многих растениях (наперстянка, горицвет, желтушник, строфант, олеандр, морозник, ландыш, обвойник), хотя большинство из них в настоящее время исключено из номенклатуры лекарственных средств. В клинической практике применяются в основном гликозиды наперстянки, строфанта и ландыша
- Гликозиды наперстянки (дигоксин, ланатозид С), получаемые из листьев наперстянки шерстистой (Digitalis lanata), оказывают кардиотоническое действие (усиливают силу сокращения сердца в систолу, удлиняют период диастолы), тормозят частоту сердечных сокращений, снижают возбудимость проводящей системы сердца и замедляют проведение электрических импульсов. При этом повышают возбудимость миокарда, что при передозировке может привести к нарушениям сердечного ритма.
- Строфантин увеличивает силу и скорость сокращения миокарда, снижает частоту сердечных сокращений, угнетает атриовентрикулярную проводимость и повышает возбудимость сердечной мышцы. При сердечной недостаточности увеличивает ударный и минутный объем сердца, улучшает опорожнение желудочков, что ведет к уменьшению размеров сердца и снижению потребности миокарда в кислороде.
- Препараты ландыша содержат ряд гликозидов, основными из которых являются конваллятоксин и конваллязид. Гликозиды ландыша отличаются низкой стойкостью и практически не обладают кумулятивным эффектом. При пероральном применении (настойка, экстракт) действуют слабо, при внутривенном введении оказывают быстрое и сильное влияние на сердечную деятельность.
Фармакологическое действие
Кардиотоническое действие сердечных гликозидов обусловлено свойствами входящих в состав молекулы агликонов. Остатки сахаров кардиотонической активностью не обладают, но влияют на степень растворимости гликозидов, способность проникать через клеточные мембраны, связываться с белками плазмы крови и тканей и, соответственно, на токсичность.
По физико-химическим свойствам сердечные гликозиды подразделяют на полярные и неполярные. Полярные (основной представитель — строфантин) плохо всасываются в пищеварительном тракте, поэтому их применяют внутривенно. В основном выделяются почками, поэтому при нарушении выделительной функции дозу снижают. Оказывают относительно кратковременное действие.
Неполярные (липофильные) гликозиды (основной представитель — дигитоксин) хорошо всасываются в кишечнике и выводятся с желчью. Применяются перорально или ректально (в форме суппозиториев).
Промежуточные гликозиды (основной представитель — дигоксин) хорошо всасываются в пищеварительном тракте, в основном мере выделяются почками. Можно применять как перорально, так и внутривенно.
Таким образом, сердечные гликозиды:
- усиливают систолические сокращения сердца и сокращают длительность систолы вследствие прямого действия на сердце;
- удлиняют диастолу, замедляют ритм сердца, улучшают приток крови к желудочкам и повышают ударный объем сердца;
- снижают возбудимость проводящей системы сердца, замедляют проводимость по пучку Гиса и атриовентрикулярную проводимость;
- усиливают диурез, что обусловлено общим улучшением кровообращения.
Показания к применению и способ введения
- Сердечная недостаточность, особенно вследствие перегрузки миокарда при гипертензии, поражения сердечных клапанов и атеросклеротических изменений. Сердечные гликозиды применяют при начальной или скрытой сердечной недостаточности как профилактическое и лечебное средство для устранения функциональных нарушений и предотвращения развития явной недостаточности сердца.
- Выраженная аритмия (мерцательная аритмия, трепетание предсердий), пароксизмальная предсердная и узловая атриовентрикулярная тахикардия. Перед применением сердечных гликозидов причина аритмии должна быть точно установлена. При желудочковой тахикардии применение сердечных гликозидов повышает опасность фибрилляции желудочков.
Выбор препарата и способа введения зависит от показаний. При острой сердечно-сосудистой недостаточности, внезапно возникшей декомпенсации и в других случаях, когда необходима немедленная помощь, сердечные гликозиды вводят внутривенно.
При хронической сердечной недостаточности, а также для поддерживающей терапии после устранения явлений острой сердечно-сосудистой недостаточности применяют пероральные препараты (дигитоксин, дигоксин).
Обычно при хронической сердечной недостаточности лечение проводят в 2 фазы:
I фаза («насыщающая») — достижение компенсации сердечной деятельности; назначают парентеральные или пероральные препараты;
II фаза («поддерживающая») — поддержание достигнутой компенсации; назначают пероральные средства; эта фаза может быть длительной, иногда пожизненной.
Побочное действие
Применяемые в высоких дозах сердечные гликозиды могут вызвать тошноту и рвоту, что обусловлено их непосредственным влиянием на рвотный центр и хемочувствительные рецепторные зоны, а также раздражающим действием на слизистую оболочку желудка. Рвотный эффект может быть обусловлен рефлексами, возникающими при возбуждении рецепторов сердца. Возможны потеря аппетита, понос, нарушения со стороны ЦНС (головная боль, беспокойство, бессонница, депрессивные явления, нарушения зрения).
При введении в подкожную жировую клетчатку растворы сердечных гликозидов оказывают раздражающее действие.
Общие противопоказания к применению сердечных гликозидов
Выраженная брадикардия, атриовентрикулярная блокада различной степени, синдром Адамса — Стокса — Морганьи, стенокардия (относительное противопоказание). С осторожностью назначают при инфаркте миокарда (применение возможно только при выраженной сердечной недостаточности с дилатацией миокарда).
При шоке или отсутствии признаков сердечной недостаточности сердечные гликозиды противопоказаны.
NB! Препараты сердечных гликозидов относятся к категории сильнодействующих, поэтому при их применении необходима осторожность! В связи со способностью к кумуляции токсическое действие может проявляться при длительном применении в обычных дозах
Токсичность сердечных гликозидов
Передозировка сердечных гликозидов может привести к резкой брадикардии, политопной экстрасистолии, бигеминии или тригеминии, замедлению предсердно-желудочковой проводимости. Токсические дозы могут вызвать трепетание желудочков и остановку сердца.
Применение препаратов кальция повышает токсичность сердечных гликозидов, а препаратов калия — снижает. Соответственно, одновременное длительное применение калий-истощающих диуретиков повышает риск токсичности сердечных гликозидов, применение калийсберегающих диуретиков — снижает.
NB! Препараты сердечных гликозидов обладают высоким потенциалом межмедикаментозных взаимодействий с серьезными, иногда опасными для жизни последствиями.
Перед применением внимательно ознакомьтесь с инструкцией!
Читайте также:
