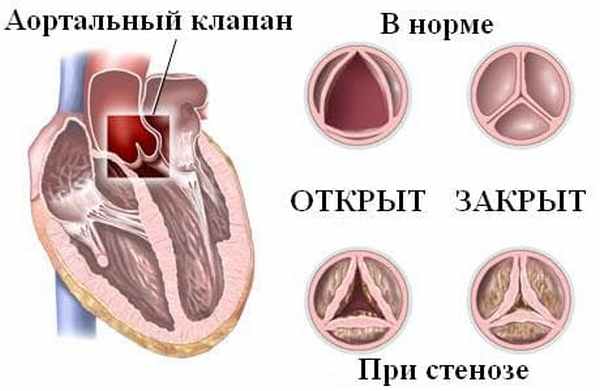
ЭхоКГ аортального клапана при стенозе
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Аортальный стеноз – это сердечная патология, которая проявляется сужением аорты в области клапана, что затрудняет отток крови из левого желудочка. Сегодня это одно из самых распространенных сердечных заболеваний. Среди всех патологий сердца и сосудов на долю стеноза аорты приходится четверть случаев.
Аортальным стенозом чаще болеют мужчины. Женщины от этого недуга страдают в 4 раза реже. При этом очень редко это заболевание встречается изолировано, чаше оно сочетается с иными патологиями клапанов сердца.
Типы и стадии аортального стеноза
По причине возникновения сердечной патологии в медицине выделяют:
- врожденный стеноз (обычно диагностируется в возрасте до 30 лет);
- приобретенный стеноз (проявляется в возрасте старше 60).
По размерам просвета аорты выделяют следующие стадии стеноза:
1 степень (площадь просвета орты составляет 1,6 - 1,2 см², систолическое давление между клапаном и левым желудочком не превышает 10–35 мм рт.ст);
2 степень (отверстие просвета аорты сужено до 1,2-0,75 см², давление составляет 36–65 мм рт.ст);
3 степень (размер отверстия не превышает 0,74 см², систолическое давление выше 65 мм рт.ст).
В зависимости от выраженности нарушения существует иная классификация:
1 стадия – это компенсированный стеноз, который чаще всего никак не проявляется и требует только регулярного наблюдения, оперативное вмешательство не показано;
2 стадия – сердечная недостаточность вызывает сильную усталость, отдышку и головокружение. Данные объективных исследований говорят о наличии патологи, систолическое давлении составляет 36–65 мм рт.ст. Рекомендовано хирургическое лечение.
3 стадия – коронарная недостаточность относительного характера. Имеет выраженные симптомы - отдышка, головокружение и потеря сознания. Рекомендовано оперативное вмешательство.
4 стадия – явно выраженная сердечная патология. Пациентов беспокоит ночная астма и сильная отдышка. Хирургическая коррекция приносит меньший эффект и не рекомендуется в большинстве случаев.
5 стадия – пограничное между жизнью и смертью состояние, которое ненадолго компенсируется таблетками, но быстро возвращается в свое русло и прогрессирует. Проведение операции запрещено.
Что вызывает аортальный стеноз?
Врожденный порок
- наличие соединительной ткани под клапаном;
- развитие фиброзной пленки;
- аномальное трехстворчатое строение клапана;
- одностворчатое строение клапана;
- суженое кольцо артерии.
Приобретенный порок
- поражение стенок клапана ревматойдного генеза;
- выраженный атеросклероз аорты;
- системная красная волчанка;
- артрит ревматойдного генеза;
- нарушение функции почек;
- повышенный холестерин.
К явным причинам, вызывающим аортальный стеноз относятся все вредные привычки – курение, прием алкоголя и наркотиков.
Симптомы аортального клапана
- отдышка;
- хроническая усталость;
- головокружение;
- частые потери сознания;
- тахикардия;
- сердечная астма - тяжелая отдышка во время сна;
- отечность;
- ощущение тяжесть в области печении.
На разных стадиях болезни эти симптомы проявляются с разной интенсивностью. Они могут быть усилены сформировавшимися осложнениями. Для аортального стеноза характерны следующие вторичные патологии: развитие инфекционного эндокардита, нарушение кровообращения в головном мозге, сердечная аритмия, инфаркт.
Обследование при аортальном стенозе
Грамотный кардиолог заподозрит сердечный порок уже при первом осмотре пациента. У него будет отмечаться сильная бледность, связанная со спазмом периферических сосудов. Пульс при стенозе редкий и невыраженный, а в области груди можно нащупать легкое дрожание, вызванное затрудненным прохождением крови через суженое отверстие аорты. При выслушивании сердца и легких обнаруживается свистящий шум и влажные хрипы.
Для уточнения диагноза пациенту назначают ЭКГ, ЭхоКГ, рентгенограмму или компьютерную томографию, катетеризация полости сердца, коронарная ангиография.
Лечение аортального стеноза
Если пациенту был диагностирован стеноз, ему рекомендуют сократить физическую нагрузку, снизить количество употребляемой соли в пищу и регулярно посещать кардиолога.
Существует два вида лечения патологии:
- консервативное или медикаментозное;
- хирургическое.
Прием медикаментов, конечно, не расширит просвет аорты, однако значительно улучшить кровообращение и состояние пациента. Если заболевание прогрессирует, необходимо провести хирургическую операцию. Ее надо сделать до того, как появится левожелудочковая недостаточность. Иначе оперативное вмешательство чревато осложнениями.
Обычно при незначительном сужении аорты, операции откладывают до совершеннолетия, ожидая окончания фазы роста организма. Однако иногда срочная операция требуется даже новорожденным детям.
АОРТА И АОРТАЛЬНЫЙ КЛАПАН
Относительная аортальная недостаточность (сифилитический аортит, расслаивающая аневризма аорты, анкилозирующий спондилит, болезнь Марфана, аорто-артериит и др.).
Одномерная ЭхоКГ:
- Диастолическая вибрация передней створки митрального клапана (рис.130).
- Диастолическая вибрация межжелудочковой перегородки.
- Диастолическая вибрация аортальных створок (это специфичный, но мало чувствительный признак аортальной недостаточности, обычно наблюдается при инфекционном эндокардите или перфорации аортальной створки).
- Утолщение створок (обычно характерно для ревматической аортальной недостаточности.
- Отсутствие полного смыкания створок в диастолу (это неспецифичный признак, чаще всего наблюдается при синдроме Марфана).
- Преждевременное открытие аортального клапана.
- Преждевременное закрытие аортального клапана (преждевременное закрытие и открытие аортального клапана связано с перегрузкой левого желудочка объемом и давлением).
- Визуализация эхосигнала от аортального клапана в выходном тракте левого желудочка в диастолу.
- Уменьшение величины открытия митрального клапана (уменьшение амплитуды ДЕ, при этом пик Е может не визуализироваться).
- Преждевременное закрытие митрального клапана (С точка митрального клапана появляется раньше зубца Q ЭКГ).
- Задержка открытия митрального клапана.
- Изменение кинетики межжелудочковой перегородки (раннедиастолическое выгибание перегородки в сторону правого желудочка.
- Дилатация корня аорты.
- Объемная перегрузка левого желудочка (увеличение КДД, КСД, экскурсии межжелудочковой перегородки и задней стенки левого желудочка).
Двухмерная ЭхоКГ:
- Отсутствие полного смыкания створок в парастернальной поперечной проекции на уровне магистральных сосудов.
- Пролапс аортального клапана.
Допплер-ЭхоКГ:
- Появление диастолического регургитантного потока в выходном тракте левого желудочка 1-4 степени градации.
- При регистрации диастолического регургитантного потока можно определить конечно-диастолическое давление в левом желудочке (Рд ЛЖ).
- Расчет фракции регургитации (ФР) в процентах.
Критерии оценки тяжести аортальной недостаточности:
- Величина объемной перегрузки левого желудочка :
- Если конечно-систолический диаметр левого желудочка превышает 55 мм показана замена аортального клапана протезом;
- Больные с КСД от 50 до 54 мм нуждаются в постоянном наблюдении в течении 4-6 мес;
- У больных с КСО менее 50 мм возможно консервативное лечение.
- Фракция выброса. Если фракция выброса левого желудочка меньше 25%, имеет место тяжелая аортальная недостаточность, застойная сердечная недостаточность и высокий риск летального исхода.
- Преждевременное закрытие митрального клапана - ассоциируется с плохим прогнозом.
- Регургитантный поток 4 градации ассоциируется с плохим прогнозом.
Дифференциальный диагноз:
- Диастолическое трепетание митрального клапана может наблюдаться при:
- отрыве хорд от митральных створок,
- фибрилляции предсердий,
- тромбозе левого желудочка,
- у здоровых лиц с дисфункцией хорд митрального клапана или поперечными трабекулами в левом желудочке.
- Диастолическое трепетание аортального клапана при аортальной недостаточности может отсутствовать при:
- митральном стенозе,
- тяжелой аортальной недостаточности из-за короткой диастолы.
Аортальный стеноз
- Ревматический клапанный стеноз (спаяние и кальцификация обычно происходит по краям створок).
- Фиброкальцифицирующий аортальный стеноз (дегенеративные изменения клапана связаны с деструкцией коллагена и накоплением в створках кальциевых депозитов: этот процесс начинается в области синусов Вальсальвы и распространяется на створки).
- Врожденный клапанный стеноз (см).
Конечным результатом всех вышеперечисленных форм клапанного стеноза аорты является сращение комиссур и сужение аортального отверстия. Когда развивается дегенерация и кальцификация клапана практически не возможно дифференцировать эти состояния.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Амплитуда открытия аортального клапана меньше, чем 15 мм (поскольку при наличии множественных эхосигналов от створок трудно идентифицировать величину сепарации, данный критерий используется только при двухмерной ЭхоКГ).
- Утолщение аортальных створок.
- Множественные линейные эхосигналы от створок в систолу и диастолу.
- Плотные эхосигналы от стенок аорты.
- Гипертрофия левого желудочка и/или дилатация левого желудочка.
- Уменьшение EF наклона передней створки митрального клапана (косвенно характеризует снижение комплайнса левого желудочка).
- Диастолическое трепетание передней створки митрального клапана.
- Уменьшение экскурсии аорты.
- Дилатация корня аорты.
- Плотный эхосигнал от левого атриовентрикулярного кольца.
Двухмерная ЭхоКГ:
- Систолическая сепарация между передней (правой коронарной) створкой и задней (некоронарной) створкой меньше 1,5 см.
- Утолщенные аортальные створки в парастернальной проекции длинной оси левого желудочка или поперечном сечении на уровне магистральных сосудов (Этот феномен более отчетливо визуализируется в диастолу, причем правая коронарная створка повреждается значительно чаще, чем левая).
- Выгибание аортальных створок за линию смыкания (пролапс аортальных створок в выходной тракт левого желудочка)(рис.131).
Допплер-ЭхоКГ:
- Наличие турбулентного потока крови за створками аортального клапана (скорость потока превышает 1,5 м/с).
- Оценка величины градиента обструкции по уравнению Бернулли
- Расчет поперечного сечения аорты по формуле Kevin. W.
- Позволяет выявить сопутствующую недостаточность аортального клапана.
- Оценка систолической функции левого желудочка.
Оценка тяжести стеноза аорты:
- Степень рестрикции аортальных створок: сепарация створок менее 8 мм свидетельствует о тяжелом стенозе, более 12 мм - легкий или умеренный стеноз.
- Гипертрофия левого желудочка.
- Систолический градиент: умеренный стеноз градиент обструкции не превышает 50 мм рт. ст., выраженный стеноз - 50-80 мм рт.ст., резкий стеноз - более 80 мм рт.ст.
- Если скорость максимального систолического потока за аортальными створками более 4 м/с - показано протезирование аортального клапана, от 3 до 4 м/с - наблюдение и интенсивное лечение в течение нескольких месяцев с повторным контролем, менее 3 м/с - консервативное лечение.
- Если происходит увеличение градиента обструкции на 8 мм рт.ст. в год и сужение площади клапана на 0,1см2 - имеет место прогрессирование стеноза.
Дифференциальный диагноз:
- Склероз аортальных створок: при этом состоянии створки утолщены, но не имеют ограничения движения.
- Фиброз и кальцификация корня аорты: при этом состоянии трудно визуализировать структуру аортальных створок.
- Низкий сердечный выброс: при этом состоянии уменьшается сердечный выброс и если створки склерозированы, то отличить от аортального стеноза практически невозможно.
Расслаивающая аневризма аорты
Отслоение интимы и медии, приводящее к формированию ложного канала, идущего на протяжении в сосуде. Обычно в 70 % случаев наблюдается повреждение проксимальной части аорты, в 10 % - дуги и в 20 % - нисходящей аорты.
Выделяют следующие типы:
а) Тип I - расслоение на уровне восходящей аорты, дуги аорты и нисходящей аорты,
б) Тип II - расслоение восходящей аорты,
в) Тип III - расслоение нисходящей аорты (De Bakey).
ЭхоКГ критерии:
- Дилатация корня аорты более чем 42 мм.
- Сепарация структур передней стенки аорты (16-21 мм) и задней стенки (10-13 мм).
- Параллельное движение сепарированных аортальных стенок.
- Наружная стенка толще, чем внутренняя стенка.
- Отслоившаяся интима визуализируется в виде тонкой структуры латеральней аортальных створок.
- Среднесистолическое прикрытие аортального клапана.
- Аортальная недостаточность (при I и II типах De Bakey).
- Нормальная величина открытия аортального клапана.
Сопутствующие изменения:
- Аортальная недостаточность при III типе.
- Перикардиальный выпот, вплоть до тампонады перикарда.
Допплер-ЭхоКГ:
- Наличие потока в канале свидетельствует о необходимости срочного хирургического лечения, при отсутствии потока-возможно терапевтическое лечение.
- Устанавливает сопутствующую степень стеноза или недостаточности аортального клапана.
Дифференциальный диагноз:
- Тяжелая аортальная недостаточность.
- Синдром Марфана.
- Дилатация синусов Вальсальвы.
- Склероз аортального корня.
Аневризма синусов Вальсальвы
- Болезнь Марфана.
- Аортоартериит.
- Надклапанный стеноз аорты.
Правый коронарный синус повреждается в 69 % и обычно прорывается в правое предсердие или правый желудочек. Некоронарный синус повреждается в 26 % и обычно прорывается в правое предсердие. Левый коронарный синус повреждается в 5 % случаев.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты на уровне синусов Вальсальвы (более 40 мм).
- Признаки сдавления левого предсердия.
- Увеличение дистанции от аортальных створок к подлежащей стенке во время систолы.
- Систолическое выбухание аортальной стенки.
- Гемодинамические проявления в зависимости от того какой синус Вальсальвы поврежден и имеет ли он прорыв. Наличие объемной перегрузки правого предсердия и желудочка, преждевременное открытие клапана легочной артерии характерно для прорыва синуса Вальсальвы в правое предсердие, объемная перегрузка левых отделов наблюдается при прорыве синуса в левый желудочек или предсердие.
Двухмерная ЭхоКГ:
- Выбухание одного или нескольких синусов в парастернальной проекции короткой оси на уровне аортального клапана.
- Непосредственная визуализация аневризмы синуса и места его прорыва.
Допплер-ЭхоКГ:
- Позволяет установить наличие прорыва синуса Вальсальвы в соответствующую камеру сердца и величину регургитантного сброса.
- Оценка систолической функции левого желудочка.
Синдром Марфана
Наследственно детерминированное заболевание соединительной ткани аутосомно доминантного типа. Наиболее часто при синдроме Марфана встречаются различные изменения аорты и митрального клапана (рис.132).
Аневризматическая
дилатация
восходящей аорты
при синдроме
Марфана (схема).
ЭхоКГ критерии:
- Дилатация восходящей аорты.
- Дилатация синусов Вальсальвы (чаще повреждается правый коронарный синус - 69%, некоронарный - в 26%, левый коронарный - в 5%).
- Недостаточность аортального клапана (относительная, связана с большой дилатацией аортального корня) (см. аневризма синуса Вальсальвы).
- Пролапс митрального клапана.
- Митральная недостаточность (обусловлена миксоматозной дегенерацией клапана и/или дилатацией левого атриовентрикулярного отверстия).
Допплер-ЭхоКГ:
Выявление клапанной (митральной, аортальной) регургитации и степени ее выраженности.
Клапанный стеноз аорты
Клапанный стеноз аорты — врожденный порок сердца, при котором отмечается срастание створок аортального клапана. Частота встречаемости порока колеблется от 2% до 8% среди всех ВПС и 2,5% - среди всех критических состояний у новорожденных. Ранее основным методом лечения пациентов с клапанным стенозом аорты был хирургический. С тех пор как в 1983 году было предложено в лечении клапанного стеноза аорты применять транслюминальную баллонную вальвулопластику, метод стал операцией выбора у новорожденных, в том числе, находящихся в критическом состоянии. При клапанном стенозе аорты левый желудочек не способен адекватно поддерживать необходимый для нормальной жизнедеятельности сердечный выброс. Если компенсаторных возможностей левого желудочка не хватает, развивается тяжелая застойная сердечная недостаточность, которая без экстренного хирургического вмешательства приводит к летальному исходу.
В диагностики порока применимы такие методы как рентгенграфия органов грудной клетки и эхокардиография (ЭхоКГ) . На рентгенограммах в первые два дня после рождения отмечается умеренная увеличение тени сердца, в ряде случаев диагностируется картина интерстициального отека легких. Метод ЭхоКГ позволяет: - определить локализацию и характер обструкции выводного отдела левого желудочка; выявить морфологические особенности аортального клапана; оценить степень выраженности стеноза; измерить диаметр фиброзного кольца клапана аорты; оценить функциональное состояние левого желудочка; обнаружить другие сопутствующие ВПС. Наиболее важным в принятии решения вопроса о сроках выполнения операции — градиент систолического давления на клапане аорты, который также определяется по данным ЭхоКГ.
Баллонная вальвулопластика клапанного аортального стеноза новорожденным показана при наличии симптомов недостаточности кровообращения, плохо корригирующихся медикаментозной терапией и градиенте пикового систолического давления между ЛЖ и аортой > 50 мм рт. ст.
Противопоказаниями к проведению баллонной дилатации аортального стеноза мы считаем:
- Недостаточность аортального клапана более 2 степени.
- Моностворчатый аортальный клапан.
- Участие структур митрального клапана в формировании обструкции выводного тракта ЛЖ.
- Синдром гипоплазии левых отделов сердца и аорты.
- Инфекционный эндокардит.
Решение о возможности выполнения баллонной вальвулопластики каждый раз принимается оперирующим врачом — специалистом по рентгенэндоваскулярным методам диагностики и лечению.
В лечении критического клапанного стеноза аорты в настоящее время с успехом применяются эндоваскулярные методы — баллонная вальвулопластика. Суть операции заключается в том, что используя в качестве доступа бедренную артерию через стенозированный клапан аорты в полость левого желудочка проводится проводник, затем по нему же проводится баллонный катетер, который в последствии раздувается и разрывает сросшиеся между собой створки аортального клапана. Длительность операции редко превышает 1 час. Новорожденным пациентам операция выполняется в условиях общей анестезии, пациентам старшего возраста — под в/в.
В настоящее время, операция сопровождается низкой летальностью и числом осложнений.
Аортальный стеноз: причины, диагностика и лечение
Аортальный стеноз - самый частый порок сердца у пожилых людей, приводящий к приступам стенокардии, потери сознания и аритмии.
5.00 (Проголосовало: 4)
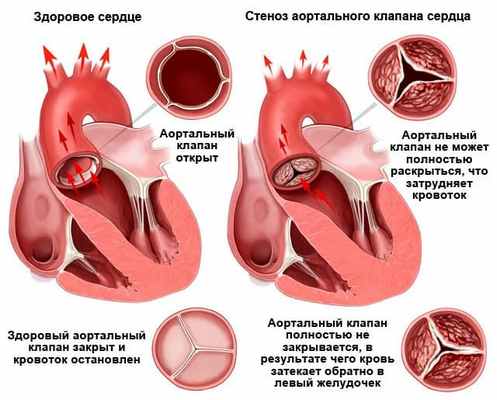
Аортальный стеноз – это самый частый порок сердца у пожилых людей, который возникает при сужении начального отдела аорты и приводит к нарушению оттоку и доставки крови из левого желудочка ко всему организму.
При этом возникает градиент давления между аортой и левым желудочком, что в конечном итоге вызывает его гипертрофию (утолщение)и нарушение питания. Это может проявляться болями и развитием аритмии. Уменьшенный сердечный выброс приводит к развитию обмороков и приступов стенокардии.
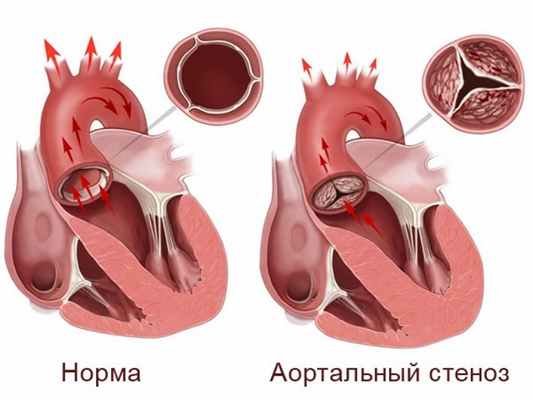
По локализации аортальный стеноз (АС) может быть:
- клапанный (врожденное или приобретенное поражение створок аортального клапана);
- подклапанный (препятствие кровотоку возникает в выносящем тракте левого желудочка, например при гипертрофической кардиомиопатии);
- надклапанный (сужение расположено выше аортального клапана, чаще врожденного характера).
Причины развития клапанного аортального стеноза
- Дегенеративный (возрастной) кальциноз аортального клапана;
- Изменения двустворчатого аортального клапана (врожденный порок сердца);
- Ревматизм, ревматоидный артрит, системная красная волчанка;
- Гиперпаратиреоз (повышение функции паращитовидных желез);
- Терминальная почечная недостаточность.
Сравнительная характеристика ревматического и дегенеративного (возрастного) аортального стеноза (АС)
| Признак | Ревматический АС | Дегенеративный АС |
|---|---|---|
| Возраст проявления | 20-50 лет | старше 60 лет |
| Анамнез | Ревматизм | Не отягощен |
| Характер поражения клапана | Краевые сращения створок | Утолщение створок |
| Постенотическая аневризма аорты | Крайне редко | Почти всегда |
| Поражение других клапанов | Часто | Редко |
Появление симптомов (стенокардия, потеря сознания, одышка) увеличивает риск развития жизнеопасных аритмий и внезапной смерти. Выживаемость при этом составляет 15-50% в течение 5 лет.
Не смотря на то, что двустворчатый аортальный клапан относят к врожденным порокам сердца, его клиническое проявление дебютирует обычно в 40-50 лет, когда развивается вторичная дегенеративная кальцификация створок и помощь может быть уже запоздалой. Поэтому современная медицина предлагает проводить эхокардиографию (узи сердца) в качестве профилактического исследования у детей на первом году жизни и в 5-7 лет.
Диагностика аортального стеноза
1. Опрос и осмотр пациента врачом-кардиологом - клинический диагноз аортального стеноза может быть заподозрен на основании данных опроса пациента и изучения анамнеза. При осмотре выявляется систолический шум в проекции аортального клапана, который проводится на сосуды шеи.
2. Электрокардиография - не позволяет поставить диагноз, однако отражает изменения в сердце, возникающие при аортальном стенозе, а именно:
- гипертрофия миокарда левого желудочка
- признаки нарушения питания миокарда в виде депрессии сегмента ST/T в грудных отведениях.
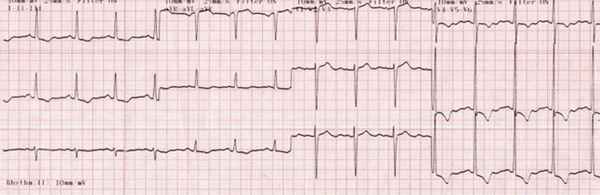
3. Тест с физической нагрузкой - проводится только при отсутствии симптомов и позволяет выявить лиц с высоким риском внезапной смерти у физически активных пациентов.
4. Эхокардиография (УЗИ-сердца) - является основным методом диагностики и оценки прогноза больных с аортальным стенозом. При этом возможна визуализация структур корня аорты и выносящего тракта левого желудочка, оценка подвижности створок и их состояния, определение локализации стеноза.
В норме площадь отверстия аортального клапана у взрослого составляет 3-4 см2, хотя имеются отклонения от этого показателя в зависимости от размеров тела пациента.
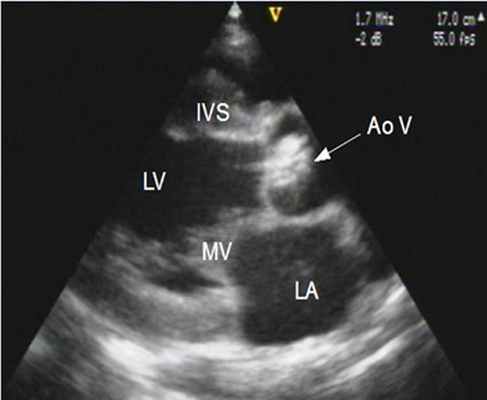
Тяжесть аортального стеноза
| Показатель | I степень | II степень | III степень |
|---|---|---|---|
| Максимальная скорость через АК, м/с | 2,5-3,0 | 3-4 | Более 4 |
| Средний градиент давления, мм рт ст | До 20 | 20-40 | Более 40 |
| Площадь отверстия АК, см2 | Более 1,5 | 1,0-1,5 | Менее 1,0 |
Лечение аортального стеноза
I. Медикаментозная терапия - не существует адекватной терапии тяжелого стеноза при наличии клинических проявлений. Проводится с целью:
- контроля симптомов и уменьшения степени трансклапанного градиента давления (бета-адреноблокаторы);
- снижения прогрессирования сердечной недостаточности (ингибиторы АПФ);
- терапия статинами - снижает скорость прогрессирования дегенеративного АС и атеросклероза в целом;
- последующая антикоагулянтная (кроворазжижающая) терапия после оперативного вмешательства.
II. Оперативное лечение - оказывает положительное влияние на выживаемость и прогноз при наличии показаний.
Виды оперативных вмешательств
1. Баллонная валвулопластика - является малоинвазивной операцией, которая заключается в том, что внутрисосудистым доступом проводится проводник до сердца с последующим раздуванием баллона в проекции аортального клапана.
- у пожилых гемодинамически нестабильных пациентов как промежуточный этап перед протезированием АК, при наличии тяжелой сопутствующей патологии или необходимой экстренной некардиальной операции;
- у молодых пациентов при градиенте давления более 60 мм рт ст, даже при отсутствии симптомов или при градиенте давления более 50 мм рт ст при желающих выполнять большие физические нагрузки, в том числе женщины, планирующие рожать.
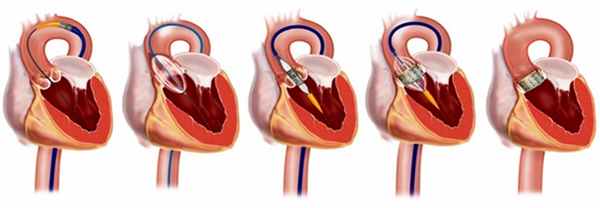
2. Протезирование АК - операция проводится на открытом сердце и заключается в установке механического или биологического протеза клапана.
- наличие симптомов при тяжелом аортальном стенозе;
- появление симптомов или снижение АД во время нагрузочного теста;
- отсутствие симптомов при снижении фракции выброса ЛЖ менее 50% по ЭХО-КГ
- прогрессирование стеноза у бессимптомных пациентов более 0,3 м/с в год при скорости кровотока через клапан более 4 м/с;
- запланированное вмешательство на аорте (аорто-коронарное шунтирование) или других клапанах сердца.
Таким образом, аортальный стеноз, являясь одним из наиболее распространенных пороков сердца, клинически проявляется лишь на поздних этапах своего развития, когда помощь человеку становится не всегда возможной. Поэтому регулярное проведение ЭХО-КГ (УЗИ-сердца) является важным этапом в ранней диагностике этого недуга.
Аортальный стеноз: лечение, операция, пластика аортального клапана
При патологии аортального клапана частота осложнения в виде инфекционного эндокардита выше, чем при патологии митрального клапана. Двустворчатый аортальный клапан – самый частый врожденный порок сердца (распространенность - 2%). При обнаружении данной аномалии в детском возрасте пациенты должны в течение всей жизни находиться под наблюдением кардиолога, а при появлении клинической симптоматики аортального стеноза - так же и кардиохирурга.
Этиология:
- Воспалительные поражения: ревматизм, системная склеродермия, аортоартериит.
- Дегенеративные процессы: миксоматозная дегенерация.
- Атеросклероз.
- Инфекционные процессы: инфекционный эндокардит.
- Врожденная патология: двустворчатый аортальный клапан.
Отмечается тенденция к увеличению частоты инволюционных (дегенеративно-атеросклеротических) причин аортального стеноза, что привело к увеличению возрастных пациентов старше 60-65 лет, нуждающихся в хирургической коррекции аортального порока.
При врожденном или ревматическом поражении клапана отмечается длительный латентный период без клинических проявлений. Летальность и риск осложнений существенно увеличиваются с появлением симптомов заболевания. При стенокардии, обмороках и проявлениях сердечной недостаточности, обусловленной систолической дисфункцией левого желудочка средняя продолжительность жизни 5, 3 и 2года соответственно. При бессимптомном течении риск внезапной смерти невелик (даже при тяжелом аортальном стенозе), тогда как при наличии симптомов 15 – 20% больных умирают внезапно.
Скорость прогрессирования поражения аортального клапана:
- легкий аортальный стеноз (площадь отверстия аортального клапана -1.2 – 2 см 2 ) становится тяжелым, требующим протезирования аортального клапана, за 10 лет – у 10% больных, за 25 лет – у 38%;
- при умеренном бессимптомном аортальном стенозе (площадь отверстия аортального клапана – 0.75 – 1.2 см 2 ) протезирование аортального клапана через 10 лет требуется в 25% случаев;
- бессимптомный тяжелый аортальный стеноз (площадь отверстия аортального клапана < 0,75 см 2 ) обычно прогрессирует быстрее; у 30 – 40% больных в течение 2-х лет появляются симптомы и возникает потребность в протезировании аортального клапана.
Мерцательная аритмия, аортальная недостаточность (спонтанная или вызванная инфекционным эндокардитом), митральная недостаточность и острый инфаркт миокарда ускоряют декомпенсацию.
При неосложненном течении аортального стеноза характерная аускультативная картина: систолический шум в точке Боткина и на основании сердца справа, проводится на сосуды шеи, ослабление 2-го тона за счет аортального компонента. Интенсивность систолического шума может уменьшаться при развитии систолической дисфункции левого желудочка и не является критерием тяжести порока. Часто течение аортального стеноза осложняется патологией митрального клапана («митрализация»).
Диагностика аортального стеноза
- ЭКГ;
- Рентгенография грудной клетки;
- Коронароангиография - проводится при показаниях к хирургическому лечению или подозрении на коронарный атеросклероз;
- МСКТ восходящей аорты с контрастированием – показано при постстенотическом расширении корня аорты;
- ЭхоКГ. ЭХОКГ позволяет определить: структуру клапана (двустворчатый клапан, утолщение створок, фиброз, кальциноз, вегетации), характер его движения (подвижность створок, степень открытия) и площадь отверстия; изменения корня аорты (постстенотическая дилатация), объем левого желудочка, выраженность гипертрофии левого желудочка, нарушения локальной сократимости левого желудочка (указывающие на ИБС), ФВ, объем левого предсердия, состояние других клапанов. Доплеровское исследование позволяет с высокой точностью определить градиент давления между аортой и левым желудочком.
- умеренный стеноз 1 – 1.4см 2
- тяжелый стеноз < 1 см 2
- критический стеноз < 0,75 см 2
Средний систолический градиент между аортой и ЛЖ на уровне аортального клапана менее 50 мм рт. ст. – гемодинамически малозначимый аортальный стеноз, 50 – 80 мм рт.ст. – умеренный аортальный стеноз, более 80 мм рт.ст. – резкий аортальный стеноз.
Показания к хирургическому лечению (протезированию) аортального стеноза
(Американская Ассоциация сердца, Американская коллегия кардиологов)
- Класс I: Состояния, при которых есть доказательства и/или общее согласие, что процедура или метод лечения является благоприятным, полезным и эффективным.
- Класс II: Состояния, при которых есть противоречивые доказательства и/или расхождение во мнениях о полезности/эффективности процедуры или метода лечения.
- Класс IIА: Вес достоверность/мнение в пользу полезности/эффективности.
- Класс IIБ: Польза/эффективность менее хорошо установлены достоверностью/мнением.
- Класс III: Состояния, при которых есть доказательства и/или общее мнение, что процедура/метод лечения не полезны, не эффективны, а в некоторых случаях могут быть вредны.
Кроме того, уровни достоверности в поддержку рекомендаций изложены следующим образом:
- Уровень достоверности А: Данные получены из многочисленных рандомизированных клинических испытаний.
- Уровень достоверности В: Данные получены из единичных рандомизированных исследований или нерандомизированных испытаний.
- Уровень достоверности С: Только единодушное согласие экспертов, отдельные исследования случаев и стандарты лечения.
КЛАСС I
1. Протезирование аортального клапана показано симптомным пациентам с тяжелым аортальным стенозом (Уровень достоверности: B).
2. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции аорто-коронарного шунтирования (АКШ). (Уровень достоверности: С).
3. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции на аорте или других клапанах сердца. (Уровень достоверности: C).
4. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом и систолической дисфункцией ЛЖ (ФВ менее 50%). (Уровень достоверности: C).
КЛАСС IIА
Протезирование аортального клапана показано пациентам с умеренным аортальным стенозом, при операции АКШ, операции на аорте или других клапанах сердца. (Уровень достоверности: B).
КЛАСС IIБ
1. Протезирование аортального клапана показано асимптомным пациентам с тяжелым аортальным стенозом и патологическим ответом на нагрузку (например, развитие симптомов гипотензии). (Уровень достоверности: C).
2. Протезирование аортального клапана показано возрастным пациентам с тяжелым асимптомным аортальным стенозом, если существует высокая вероятность быстрого прогрессирования (возраст, кальциноз). (Уровень достоверности: C).
3. Протезирование аортального клапана показано пациентам с легким аортальным стенозом, при операции АКШ, когда есть признаки умеренной - тяжелой кальцинации клапана, способной привести к быстрому прогрессированию. (Уровень достоверности: C).
4. Протезирование аортального клапана показано асимптомным пациентам с крайне тяжелым аортальным стенозом (площадь аортального клапана менее 0.6 cм2, средний градиент более 60 мм рт.ст. и скорость потока более 5.0 м/с), когда ожидаемая операционная летальность пациентов составляет менее 1.0%. (Уровень достоверности: C).
КЛАСС III
1. Протезирование аортального клапана не показано для предупреждения внезапной смерти у асимптомных пациентов с аортальным стенозом у кого нет ни одного показателя из списка рекомендаций Классов IIА/IIБ. (Уровень достоверности: B).
2. У возрастных пациентов с тяжелым, симптомным, кальцинированным аортальным стенозом протезирование аортального клапана является единственным эффективным методом лечения.
3. Молодые пациенты с врожденным или ревматическим аортальным стенозом могут быть кандидатами на вальвулотомию. Хотя нет единого мнения относительно оптимального срока проведения операции у асимптомных пациентов, для большинства пациентов можно разработать рациональные рекомендации.
Протезирование аортального клапана
За последние годы в хирургическом лечении клапанов сердца наблюдался значительный прогресс. Усовершенствование техники (в т.ч. аппаратов искусственного кровообращения), разработка единых стандартов и протоколов как предоперационного обследования, так и хода операции позволили снизить риски периоперационных осложнений, сделав саму операцию на клапанном аппарате сердца более безопасной, чем отказ от операции и попытка жить с дисфункцией клапана.
Виды хирургического лечения: операции по замене клапана сердца
Принципиально существует два вида операции на клапанах сердца: протезирование искусственным или биологическим протезом и пластика собственного клапана. Вполне естественно, что собственный клапан человека после удачной реконструкции функционирует лучше, чем искусственный протез. Но в случае невозможности сохранения собственного клапана единственный выход – замена его на протез.
Виды клапанов, используемых при протезировании

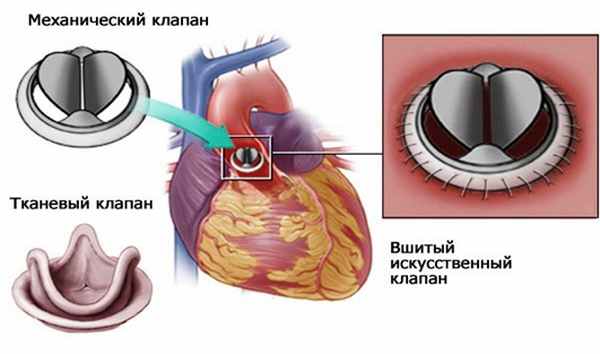
- Биологические клапаны. Могут быть выполнены из тканей животного или человека (гетеротрансплантаты, гомотрансплантаты, аутотрансплантаты). Биологические клапаны могут содержать некоторые искусственные компоненты для обеспечения поддержки клапана и его размещения. Основное преимущество такого клапана в отсутствии необходимости в пожизненной антикоагулянтной терапии (постоянном строгом приеме препаратов, значительно разжижающих кровь и требующем постоянной сдачи анализов крови), а основной минус – ограниченный срок службы (15 – 20 лет).
- Механические клапаны. Состоят целиком из механических элементов (титана и пиролитического углерода) и разработаны таким образом, чтобы заменять пациенту функции его собственного клапана. Механический клапан очень надёжен и долговечен, предназначен для многолетней полноценной работы, что является основным преимуществом, однако требует от пациента постоянного приема антикоагулянтов.
При протезировании аортального клапана доступ к клапану осуществляется посредством рассечения аорты в восходящем отделе (поперечная аортотомия). После иссечения створок аортального клапана и тщательной декальцинации фиброзного кольца последнее прошивается П-образными швами. С целью предотвращения прорезывания фиброзного кольца швы укрепляют тефлоновыми прокладками. Для выбора размера имплантируемого протеза диаметр фиброзного кольца измеряют специальными калибраторами. Выбранный протез имплантируют в аортальную позицию путем прошивания его оплетки. После фиксации протеза оценивают подвижность запирательных элементов механического протеза или коаптацию створок биологического клапана. При отсутствии ограничений их подвижности рассеченную аорту герметизируют двумя рядами швов.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также: