ЭхоКГ диагностика легочной гипертензии
Добавил пользователь Владимир З. Обновлено: 27.01.2026
ЭхоКГ диагностика легочной гипертензии
а) Метод оценки скорости струи трикуспидальной регургитации:
1. Трансторакальная эхокардиография. При ультразвуковом исследовании из апикальной четырехкамерной позиции, а также вдоль короткой оси сердца из парастернальной и субкостальной позиции после выявления трикуспидальной регургитации с помощью цветового допплеровского картирования удается точно измерить скорость транстрикуспидальной струи регургитации.
Зная максимальную скорость регургитации, с помощью упрощенного уравнения Бернулли (ΔP=V 2 ) можно рассчитать разницу давления между правым желудочком и правым предсердием. Прибавляя к этому значению величину давления в правом предсердии, соответствующего центральному венозному давлению, можно определить систолическое давление в правом желудочке, которое при отсутствии стеноза клапана легочной артерии соответствует систолическому давлению в легочной артерии.
В тех случаях, когда с помощью непрерывноволновой спектральной допплерографии не удается добиться качественного исследования кровотока через несостоятельный трехстворчатый клапан, для усиления эхо-сигнала в периферическую вену вводят эхоконтрастное вещество, не проникающее через легочные капилляры.
Следует помнить, что у больных с дефектом мембранозной части межжелудочковой перегородки сброс крови слева направо влияет на результат определения скорости кровотока через трехстворчатый клапан с помощью непрерывноволновой спектральной допплерографии и расчетное систолическое давление в правом желудочке может оказаться завышенным.
2. Чреспищеводная эхокардиография. Если диагностика легочной гипертензии с помощью трансторакальной ЭхоКГ оказывается невозможной, рекомендуется выполнить ЧПЭ. Определение давления в легочной артерии играет важную роль в уточнении причины расширения правого желудочка.
Всегда, когда при трансторакальной ЭхоКГ исследовать трехстворчатый клапан бывает трудно и поэтому невозможно судить, имеется ли у больного трикуспидальная недостаточность (например, после стернотомии, при деформации грудной клетки, а также у больных, которым проводится интенсивная терапия или искусственная вентиляция легких), следует выполнить ЧПЭ; при этом методе исследования возможности варьировать плоскость лоцирования сердца больше.
Точность диагностики недостаточности трехстворчатого клапана и расчета давления в правом желудочке с помощью этого метода исследования такая же, как при трансторакальной ЭхоКГ.
Возможности ЧПЭ ограничены у больных с митральной недостаточностью, у которых струя регургитации направлена вдоль межпредсердной перегородки.
В этих случаях эхо-сигнал митральной регургитации может «примешиваться» к эхо-сигналу недостаточности трехстворчатого клапана и стать причиной получения слишком высокого значения скорости кровотока, т.е. ошибочной диагностики легочной гипертензии.
Спектральный допплеровский анализ профиля кровотока через легочный ствол у больного с легочной гипертензией. Наряду с укорочением времени ускорения потока крови отмечено частичное (мезосистолическое) замедление кровотока в легочной артерии. Спектральный допплеровский анализ профиля кровотока у больного с легочной гипертензией. Время ускорения потока в ранней фазе изгнания в легочную артерию укорочено до 70 мс.
б) ЭхоКГ клапана легочной артерии и профиля кровотока в легочной артерии. Информативность исследования клапана легочной артерии с помощью ЭхоКГ в М-режиме в диагностике легочной гипертензии ограничена. Однако часто у больных с легочной гипертензией удается выявить мезосистолическое движение частичного закрытия этого клапана.
Время ускорения кровотока в фазе раннего изгнания крови в легочную артерию при повышенном давлении в легочной артерии укорочено. Длительность этой фазы менее 90 мс считается патологической; она тем меньше, чем выше давление в легочной артерии.
ГИПЕРТЕНЗИЯ
Различают первичную и вторичную легочную гипертензию. В зависимости от преимущественной стороны поражения выделяют артериальную, венозную и смешанные формы гипертензии.
Первичная легочная гипертензия (прекапиллярная)-ставится только методом исключения вторичных форм заболевания.
Основные причины вторичной легочной гипертензии :
- Врожденные пороки сердца
- Приобретенные пороки сердца
- Хронические бронхолегочные заболевания (обструктивные заболевания легких, интерстициальные заболевания легких, гранулематозное поражение легких, грибковые и паразитарные заболевания легких)
- Первичные заболевания миокарда
- Вено-окклюзивная болезнь легких
- Тромбоэмболическая болезнь легких
- Артерио-венозные свищи легких
- Персистирующая фетальная циркуляция
- Коллагеновые сосудистые заболевания
- Серповидноклеточная анемия
- Артериальная гипоксемия в сочетании с гиперкапнией
- Хронические заболевания печени
Легочная гипертензия развивается при ВПС с большим артериовенозным сбросом крови и наблюдается при больших дефектах межжелудочковой перегородки (ДМЖП), транспозиции магистральных сосудов сочетающейся с ДМЖП, общем артериальном стволе, открытом атриовентрикулярном канале, единственном желудочке, а также в более поздних стадиях развития ребенка при открытом артериальном протоке, дефекте аортолегочной перегородки.
Классификация легочной гипертензии
Классификация легочной гипертензии, применительно к врожденным порокам сердца, разработана В.И. Бураковским с соавт.(таблица ).
В данной классификации больные разделены на группы в зависимости от стадии гипертензии, от отношения систолического давления в легочном стволе к системному артериальному давлению, от сброса крови по отношению к минутному объему малого круга кровообращения, от отношения между общим легочным сосудистым и периферическим сопротивлением.
По времени развития легочной гипертензии при ВПС выделяют 3 категории больных.
- 1. Больные с так называемым врожденным комплексом Эйзенменгера, при котором сохраняется эмбриональное строение легочных сосудов. Легочная гипертензия выявляется с рождения ребенка.
- 2. Больные, у которых очень рано, в возрасте от 1 до 2 лет, развиваются необратимые структурные изменения в легочных сосудах.
- 3. Больные, у которых длительное время сохраняется большой артериовенозный сброс крови с поздним развитием легочной гипертензии (иногда после 30 лет).
Стадия гипертензии Отношение систолического давления в легочном стволе к системному артериальному давлению % Сброс крови по отношению к минутному объему малого круга кровообращения Отношение общего легочного сосудистого сопротивления к системному % 1А До 30 30 До 30 1Б 30 30 30 II До 70 в среднем 50-60 30 IIIA 70 40
ЭхоКГ критерии легочной гипертензии
Одномерная ЭхоКГ (рис.139):
Эхокардиограмма при
первичной легочной
гипертензии:
небольшой
инфундибулярный
стеноз, гипертрофия и
дилатация правого
желудочка,
уменьшение полости
левого желудочка,
относительная
недостаточность
трикуспидального
клапана.
- Отсутствие или уменьшение А волны клапана легочной артерии (при присоединении правожелудочковой недостаточности волна вновь появляется).
- Уменьшение EF наклона створки легочной артерии (малоспецифичный признак).
- Среднесистолическое прикрытие створки легочной артерии.
- Изменение кинетики перегородки (в раннюю систолу перегородка движется парадоксально, затем быстро совершает заднее движение.
- Задержка открытия клапана легочной артерии.
- Увеличение скорости открытия клапана легочной артерии.
- Пологий EF наклон передней створки митрального клапана (при нормальном движении его задней створки).
- Гипертрофия передней стенки правого желудочка.
- Гипертрофия межжелудочковой перегородки.
- Систолическое трепетание створок клапана легочной артерии.
- Дилатация правого желудочка.
Двухмерная ЭхоКГ (рис.140):
- "Вдавливание" перегородки в полость левого желудочка в парастернальной проекции длинной и поперечной оси сканирования.
- Дилатация ствола легочной артерии.
- Дистолическое выбухание створок клапана в выходной тракт правого желудочка.
Допплер ЭхоКГ:
Уточняет величину легочной гипертензии и позволяет количественно определить основные гемодинамические показатели: легочное сосудистое сопротивление, давление в легочной артерии.
Артериальная гипертензия
Эхокардиография позволяет объективно оценить тяжесть артериальной гипертензии по наличию гипертонического сердца. Повышенная нагрузка на левый желудочек ведет к его гипертрофии, расширению путей оттока, нарушению коронарного кровоображения.
Журнал «Медицина неотложных состояний» 2(3) 2006
Ультразвуковое исследование при диагностике легочной гипертензии и способ определения ее тяжести
Авторы: Р.Я. АБДУЛЛАЕВ, В.В. НИКОНОВ, г. Харьков
Версия для печати
Все заболевания, вызывающие перегрузку правого желудочка давлением, объемом или нарушающие систолическую и/или диастолическую его функцию, рано или поздно приводят к нарушению гемодинамики правых отделов сердца с развитием легочной гипертензии. Легочная гипертензия может быть первичной, развиваться медленно, например, при обструктивных заболеваниях легких, митральных пороках, дефекте межжелудочковой и межпредсердной перегородки, а также остро при массивной тромбэмболии легочной артерии (ЛА). Мелкие повторные тромбоэмболии постепенно, медленно способствуют повышению давления в ЛА. Ультразвуковое исследование сердца является эффективным методом диагностики причин легочной гипертензии.
Известно, что форма правого желудочка анатомически сложная, его оценку с помощью метода УЗИ следует производить в различных сечениях: из парастернального подхода c визуализацией пути притока и изгнания, по короткой оси сердца, а также в сечениях четырех камер из верхушечного и субкостального доступов. Ультразвуковое исследование морфологии правых отделов сердца должно всегда дополняться оценкой состояния правожелудочковой гемодинамики по данным ультразвуковых допплеровских методов. Эхокардиографические признаки легочной гипертензии любого происхождения неспецифичны. Они включают гипертрофию миокарда и дилатацию полости правого желудочка, перегрузки его объемом. По мере прогрессирования легочной гипертензии, объемной перегрузки и дилатации правого желудочка развивается гемодинамически значимая трикуспидальная недостаточность, обусловливающая увеличение правого предсердия. На одномерной эхокардиограмме легочная гипертензия может отображаться в виде среднесистолического прикрытия или зазубренности клапана легочной артерии, также уменьшения или отсутствия волны «а». При отсутствии сопутствующих заболеваний миокарда и патологии клапанов левых отделов сердца в случаях легочной гипертензии любой этиологии левый желудочек на ЭхоКГ выглядит относительно небольшим. Исследование, выполненное из верхушечного или из субкостального доступов, демонстрирует при значительной легочной гипертензии дилатацию правого желудочка и прогибание межжелудочковой перегородки в сторону небольшого левого желудочка (рис. 1, 2).
При хроническом тромбозе и при легочной гипертензии иного происхождения (хроническое легочное сердце, пороки сердца) давление в малом круге кровообращения может достигать более высоких значений, поскольку правый желудочек постепенно адаптируется к перегрузке давлением. В случаях же небольшой острой тромбоэмболии ветвей ЛА давление в ней может не увеличиваться. При подострой массивной тромбоэмболии среднее давление в ЛА увеличивается до 40 мм рт.ст., а систолическое давление в ЛА возрастает до 70 мм рт.ст. и более.
Тромбоэмболия легочной артерии является одним из тяжелых осложнений острого трансмурального инфаркта и сопровождается умеренным повышением давления в легочной артерии. Когда развивается легочная гипертензия различной степени тяжести, ЭхоКГ-изменения включают в разном сочетании признаки увеличения размеров правого желудочка и его систолической дисфункции, усиление выраженности трикуспидальной и легочной клапанной недостаточности, дилатацию ЛА, другие признаки повышения давления в легочной артерии и сопутствующие изменения хода нормального контура и динамики сокращений межжелудочковой перегородки.
Следует иметь в виду, что при острой тромбоэмболии, если среднее давление в ЛА увеличивается до 30-40 мм рт.ст., то это соответствует тромбированию около 40% легочного сосудистого русла. Столь массивная тромбоэмболия всегда вызывает острую правожелудочковую недостаточность. Для эпизода острой массивной тромбоэмболии ЛА характерно быстрое развитие описанных выше ЭхоКГ-изменений на фоне появления внезапной одышки и выраженных системных гемодинамических нарушений. Иногда у таких больных в правых отделах сердца при ЭхоКГ-исследовании удается визуализировать проходящие тромбы. Основным источником тромбоэмболий в ЛА являются тромбы из глубоких вен нижних конечностей. У этих больных при наличии открытого овального окна в МПП создаются гемодинамические предпосылки для попадания тромбов из правого в левое предсердие и развития эпизодов пародоксальной системной эмболии. Незаращение овального окна в МПП может быть обнаружено с помощью цветного допплеровского и контрастного ЭхоКГ-исследований сердца. В случаях тромбоза глубоких вен нижних конечностей и при обнаружении тромбов в правом предсердии показано срочное лечение больных антикоагулянтами. Использование тромболитических препаратов противопоказано у больных с парадоксальной системной эмболией при наличии тромбоза в правом предсердии. Хирургическое извлечение тромбов из предсердия с одновременным ушиванием овального окна считается у таких пациентов более эффективным методом лечения, оно назначается также при обнаружении подвижных тромбов в стволе или крупных ветвях легочной артерии.
При трансторакальном ЭхоКГ-исследовании ствол ЛА можно видеть из парастернального доступа по короткой оси сердца. При хорошем ультразвуковом окне ЛА удается визуализировать из этого доступа вплоть до ее бифуркации. Тромбы в просвете легочной артерии видны в продольном и поперечном сечении сосуда (рис. 3). Чувствительность метода ЧПЭхоКГ в диагностике тромбоэмболии ЛА достигает 88%. Специфичность метода ЧПЭхоКГ в диагностике легочной тромбоэмболии составляет 97%. Следует учитывать, что тромбы в стволе и в правой ветви ЛА выявляются на ЭхоКГ технически легче, чем тромбы в левой ее ветви. Проведение ЧПЭхоКГ-исследования показано всем больным, у которых по данным изотопного исследования вентиляции / перфузии (V/Q) имеются вероятность промежуточной тромбоэмболии ЛА и какие-либо признаки тромбоза глубоких вен бедра.
Легочная гипертензия любого происхождения отражается на форме кривой ИВ допплеровского спектра кровотока через легочную артерию. Для регистрации легочного кровотока в ИВ-режиме опрашиваемый объем помещают сразу же над легочным клапаном в стволе ЛА. В норме допплерограмма легочного систолического потока имеет симметричную форму с примерно одинаковым наклоном обоих участков нарастания и замедления скорости. В норме время ускорения потока в ЛА составляет 134 ± 24 мс, а отношение времени ускорения ко времени изгнания крови из правого желудочка равно 0,45 ± 0,05 мс. При повышении давления в ЛА возрастает наклон восходящей части спектральной кривой скорости кровотока. Сокращается время ускорения легочного артериального кровотока. Степень сокращения времени ускорения легочного кровотока в наибольшей мере коррелирует со значениями среднего давления в ЛА. На основании этой корреляции был предложен метод определения среднего давления в ЛА по формуле: MPAP = 79 – 0,45 (AccT), где MPAP — среднее давление в ЛА; AccT — время ускорения легочного кровотока. При этом следует иметь в виду, что время ускорения потока зависит от величины сердечного выброса и от частоты сердечных сокращений. Так, например, при ДМПП из-за высокого объемного кровотока через ЛА время его систолического ускорения может оставаться в пределах нормы, тогда как давление в ЛА увеличивается. При частоте ритма сердца менее 60 и более 100 сокращений в минуту в расчеты необходимо также вносить поправку на ЧСС. Иногда при легочной гипертензии на кривой допплеровского сигнала легочного систолического кровотока обнаруживается дополнительный зубец. Появление среднесистолической зазубренности на допплеровском спектре потока систолического легочного изгнания является малочувствительным, но специфичным признаком легочной гипертензии (специфичность этого показателя достигает 100%). Другой признак — сокращение времени ускорения до значений менее или равных 90 мс — имеет 89% чувствительности, уровень положительной предсказательной диагностической ценности при легочной гипертензии составляет 80%.
Допплер ЭхоКГ-исследование, проведенное в ИВ допплеровском режиме, позволяет количественно определить уровень систолического давления в ЛА. Для этого измеряют значение максимальной скорости трикуспидального систолического потока регургитации и далее по уравнению Бернулли определяют систолический градиент давления между правым желудочком и правым предсердием (dP = 4V2). К полученным значениям желудочково-предсердного градиента давления нужно затем прибавить давление в правом предсердии (в норме равное 5 мм рт.ст.; но при дилатированной НПВ, которая коллабирует на вдохе менее 50%, оно равно 10 мм рт.ст.). Полученный результат будет отражать систолическое давление в ЛА. С методической точки зрения очень важно регистрировать на кривой непрерывноволнового (НВ) допплеровского потока максимальную скорость трикуспидальной недостаточности. Для этого направление ультразвукового луча НВ Допплера должно быть параллельным направлению основной струи клапанной регургитации, что следует контролировать с помощью метода цветного допплеровского картирования. В противном случае расчетные значения давления в легочной артерии могут быть существенно заниженными. Поскольку трикуспидальная недостаточность наблюдается у большинства больных с легочной гипертензией, то проведение у них контрастирования правых отделов сердца кавитированным физраствором с целью усиления допплеровского спектра потока регургитации обычно не требуется. На практике максимальное систолическое давление в ЛА считают нормальным, если в покое оно не превышает 25 мм рт.ст. При повышении его до 35 мм рт.ст. легочное артериальное давление считают минимально увеличенным. Давление 36-45 мм рт.ст. свидетельствует о небольшой степени легочной гипертензии. Умеренная легочная гипертензия характеризуется повышением уровня давления 46-55 мм рт.ст., а выраженная — более 55 мм рт.ст. Рис. 4 демонстрирует расчет систолического давления в ЛА на допплеровском спектре трикуспидальной регургитации у больного с легочной гипертензией вследствие повторных тромбоэмболий в ЛА.
У больных легочной гипертензией часто развивается недостаточность клапанов ЛА. Ее можно зарегистрировать в любом из допплеровских режимов исследования (ИВ, НВ и при цветном допплеровском сканировании). Скорость потока диастолической легочной регургитации зависит от диастолического градиента давления между ЛА и правым желудочком. Исследования показали, что максимальная скорость диастолической легочной регургитации хорошо отражает значения среднего давления в ЛА. Среднее давления в ЛА оценивается по формуле: PAEDP = 4 х PRpeak (V)2, где PAEDP — среднедиастолическое давление в легочной артерии; PRpeakV — максимальная скорость легочной регургитации. Например, если максимальная скорость легочной регургитации равна 2,5 м/с, то среднее давление в ЛА = 4 х 2,5 х 2,5 = 25 мм рт.ст.
Скорость конечно-диастолического потока легочной регургитации отражает конечно-диастолический градиент давления между ЛА и правым желудочком. Поскольку давление в правом желудочке в конце диастолы становится равным давлению в правом предсердии (RAP), то диастолическое давление в ЛА можно определить по формуле: PAEDP = 4 х ED Reg (V)2 + RAP, где PAEDP — конечно-диастолическое давление в легочной артерии; RAP — давление в правом предсердии.
Таким образом, ультразвуковое исследование сердца позволяет определить косвенные признаки легочной гипертензии, метод Допплер ЭхоКГ — вычислить значения максимального систолического, среднего и диастолического давления в ЛА.
Роль современных методов эхокардиографии в диагностике легочной гипертензии
В работе представлены диагностические возможности современных эхокардиографических методов в исследовании структурно-функционального состояния правого желудочка, различные способы расчетов давления в легочной артерии, а также приведены нормативные показатели согласно последним рекомендациям Европейского и Американского обществ по эхокардиографии. Предложен алгоритм обследования больных с различной степенью легочной гипертензии, включающий применение новых эхокардиографических технологий.
Известно, что легочная гипертензия (ЛГ) ухудшает прогноз различных сердечно-сосудистых заболеваний. Наиболее неблагоприятной в этом ряду является идиопатическая легочная гипертензия (ИЛГ). Диагностика ИЛГ основана, главным образом, на результатах катетеризации правых отделов сердца и легочной артерии. Однако инвазивность данного метода обусловливает необходимость поиска альтернативных путей для ранней диагностики ЛГ. Эхокардиография (ЭхоКГ), являясь доступным неинвазивным методом, позволяет не только определить уровень ЛГ, но и ответить на ряд дифференциально-диагностических вопросов. Комплексная ЭхоКГ дает возможность получить подробную информацию о структурно-функциональном состоянии сердца у больных с ЛГ различной этиологии. С помощью современных эхокардиографических технологий становится возможным по-новому исследовать правый желудочек (ПЖ), что ранее представляло трудности.
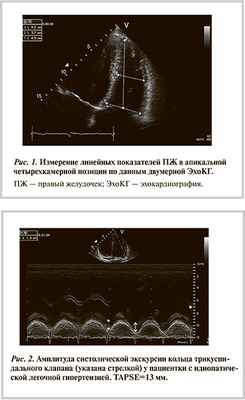
Всплеск интереса к изучению ПЖ возник после публикации ряда исследований, доказывающих влияние функции ПЖ на прогноз у пациентов с различными сердечно-сосудистыми заболеваниями. Показано, что правожелудочковая дисфункция неблагоприятно влияет на исходы заболеваний у пациентов с ЛГ различной этиологии, в том числе с ИЛГ [1], инфарктом миокарда ПЖ [2], хронической сердечной недостаточностью (ХСН) [3, 4], тромбоэмболией легочной артерии и ее ветвей [5, 6]. Доказано значение объема, систолической и диастолической дисфункций и массы миокарда ПЖ в определении прогноза у пациентов с ЛГ [1, 4].
В настоящее время не вызывает сомнения важность комплексной оценки состояния правых и левых отделов сердца при различных заболеваниях сердечно-сосудистой системы, однако оценка структуры и функции ПЖ до настоящего времени остается сложной задачей. Трудности анализа связаны прежде всего с особенностями геометрической формы и строения ПЖ — более выраженной трабекуляцией и меньшей толщиной стенок по сравнению с левым желудочком.
В рекомендациях Американского (ASE) и Европейского (EAE) обществ по ЭхоКГ, опубликованных в 2005 г. [7], основные измерения относились к исследованию левых отделов сердца, и лишь небольшой их раздел касался ПЖ и правого предсердия. В 2010 г. по результатам многоцентровых исследований с участием большого числа больных и в связи с получением новых данных о роли ПЖ в центральной гемодинамике были разработаны и созданы отдельные рекомендации по эхокардиографической оценке правых камер сердца [8]. Они более подробно освещают вопросы измерения ряда необходимых параметров, оценки систолической и диастолической функций ПЖ, в том числе с помощью современных эхокардиографических технологий, таких как тканевая допплеро-графия миокарда (ТДМ) и трехмерная эхокардиография (3D-ЭхоКГ). В новых рекомендациях с учетом данных последних исследований скорректированы некоторые количественные критерии, а также уделено особое внимание необходимости комплексного подхода не только к определению размеров, объемов, но и к исследованию параметров систолической и диастолической функций ПЖ. Однако стандартизация протокола по оценке правых отделов сердца до сих пор не завершена. Отчасти это связано с небольшим количеством крупных исследований с использованием современных эхокардиографических технологий, а также с появлением новых эхокардиографических методов (технология speckle tracking, 3D Strain), применение которых требует дальнейшего изучения.
В статье приводится обзор диагностических возможностей различных эхокардиографических технологий в оценке состояния ПЖ, а также предложен алгоритм обследования больных с легочной гипертензией различной этиологии.
Стандартная одно- и двумерная ЭхоКГ. Попытки измерения ПЖ с использованием ЭхоКГ предпринимались с момента открытия возможностей ультразвука в кардиологии. Еще в 1980 г. G. Louridas и соавт. [9] показали, что при измерении в одномерном режиме размеры ПЖ у здоровых людей и пациентов с хроническим легочным сердцем существенно различались. Однако измерения в М-режиме не всегда точны, так как зависят от угла сечения ПЖ ультразвуковым лучом, поэтому использование двумерной ЭхоКГ стало новой важной ступенью в изучении правых камер сердца. В настоящее время для полного и всестороннего изучения структуры ПЖ рекомендовано использовать все режимы ЭхоКГ и все ультразвуковые доступы, позволяющие визуализировать правые отделы сердца: левый парастернальный (длинная и короткая ось), апикальный четырехкамерный и субкостальный.

Из линейных размеров прежде всего доказана необходимость оценки диаметров выносящего тракта правого желудочка (ВТПЖ) — дистального и проксимального [10, 11]. Особенно важны измерения ВТПЖ у пациентов с ЛГ, приводящей к перегрузке объемом правых отделов сердца. Нужно помнить, что у пациентов с выраженной деформацией грудной клетки размеры ВТПЖ могут быть искажены.
Толщину свободной стенки ПЖ рекомендовано измерять из субкостального доступа, желател.
Легочная гипертензия: симптомы и лечение
Легочная гипертензия – это заболевание сердечно-сосудистой системы, характеризующееся высоким кровяным давлением в легочной артерии. Давление повышается из-за сужения стенок артерий, ведущих от сердца к легким. Из-за этого сердце вынуждено работать интенсивнее, чтобы перекачивать кровь через легкие. Дополнительное усилие в конечном итоге приводит к ослаблению сердечной мышцы и развитию серьезной сердечной недостаточности.
Легочная гипертензия может быть опасной для жизни. Хотя некоторые ее виды неизлечимы, при своевременной диагностике лечение легочной гипертензии уменьшает проявление симптомов и улучшает качество жизни.
Код легочной гипертензии по МКБ 10 – I27.0.
Симптомы легочной гипертензии
Признаки легочной гипертензии появляются медленно. Их можно не замечать месяцами или даже годами. Симптомы усиливаются (или проявляются ярче) по мере прогрессирования болезни. Они включают:
- одышку, сначала во время физических нагрузок, а затем и в состоянии покоя;
- усталость;
- головокружение;
- обмороки;
- давление или боль в груди;
- отек лодыжек, ног и, в конечном итоге, брюшной полости (асцит);
- синюшный цвет губ и кожи (цианоз);
- учащенный пульс и сердцебиение.
Степени легочной гипертензии
В зависимости от стадии развития заболевания, выделяют его степени.
- Легочная гипертензия 1 степени. Клинические проявления отсутствуют, физические нагрузки переносятся хорошо, но на некоторых участках легочной артерии есть признаки нарушения кровообращения, которые можно обнаружить только при специальном обследовании.
- Легочная гипертензия 2 степени. Физические нагрузки начинают приносить дискомфорт. Беспокоит одышка, слабость, головокружение. В состоянии покоя самочувствие нормальное.
- Легочная гипертензия 3 степени. Даже легкая физическая нагрузка причиняет сильный дискомфорт.
- Легочная гипертензия 4 степени. Все симптомы легочной гипертензии ощущаются даже в состоянии покоя, человек не может вести привычный образ жизни.
Причины легочной гипертензии
Легочная гипертензия подразделяется на пять групп в зависимости от причины.
Группа 1: легочная артериальная гипертензия.
- Неизвестная причина (идиопатическая легочная артериальная гипертензия).
- Генетическая мутация (наследственная легочная артериальная гипертензия).
- Употребление некоторых рецептурных диетических препаратов или запрещенных препаратов.
- Проблемы с сердцем с рождения (врожденный порок сердца).
- Другие состояния, такие как заболевания соединительной ткани (склеродермия, волчанка и др.), ВИЧ-инфекция или хроническое заболевание печени (цирроз).
Группа 2: легочная гипертензия, вызванная левосторонним пороком сердца.
- Левостороннее заболевание сердечного клапана.
- Отказ нижней левой камеры сердца (левого желудочка).
Группа 3: легочная гипертензия, вызванная заболеванием легких.
- Хроническая обструктивная болезнь легких.
- Легочный фиброз.
- Обструктивное апноэ во сне.
- Длительное пребывание на большой высоте у людей, которые подвержены более высокому риску легочной гипертензии.
Группа 4: тромбоэмболическая легочная гипертензия, вызванная хроническими тромбами.
- Хронические тромбы в легких (легочная эмболия).
- Другие нарушения свертывания крови.
Группа 5: вторичная легочная гипертензия, вызванная другими заболеваниями.
- Заболевания крови.
- Воспалительные заболевания.
- Нарушения обмена веществ, включая болезнь накопления гликогена.
- Заболевания почек.
- Опухоли, давящие на легочные артерии.
- Синдром Эйзенменгера.
Легочная гипертензия у детей может быть всех вышеописанных форм. Однако наиболее часто у них встречается легочная артериальная гипертензия, развившаяся вследствие пороков сердца и идиопатическая легочная гипертензия.
Факторы риска
По мере взросления увеличивается риск развития хронической легочной гипертензии. Заболевание чаще диагностируется у людей в возрасте от 30 до 60 лет. Однако идиопатическая форма чаще встречается у молодых людей.
Другие факторы, которые могут повысить риск легочной гипертензии, включают:
- семейную историю болезни;
- лишний вес;
- нарушения свертываемости крови или наличие тромбов в легких в семейном анамнезе;
- воздействие асбеста;
- генетические нарушения, в том числе врожденные пороки сердца;
- жизнь на большой высоте;
- использование некоторых препаратов для снижения веса;
- употребление запрещенных и наркотических средств;
- использование селективных ингибиторов обратного захвата серотонина, используемых для лечения депрессии и тревоги.
Диагностика легочной гипертензии
Легочную гипертензию сложно диагностировать на ранней стадии, поэтому ее редко выявляют при обычном медицинском осмотре. Даже симптомы более поздней стадии легочной гипертензии часто схожи с другими заболеваниями сердца и легких.
Врач проводит медицинский осмотр и задает вопросы о медицинском и семейном анамнезе. После чего назначаются медицинские исследования, которые помогут поставить диагноз "легочная гипертензия" и определить ее причину. Тесты на легочную гипертензию могут включать:
- анализы крови;
- рентгенограмму грудной клетки;
- электрокардиограмму (ЭКГ);
- эхокардиограмму (иногда во время тренировки на велотренажере или беговой дорожке);
- катетеризацию правых отделов сердца;
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- тест легочной функции (измеряет, сколько воздуха могут удерживать легкие, а также поток воздуха в легкие и из них);
- полисомнограмму (во время сна);
- гистологическое исследование биопсийного материала открытого легкого;
- генетические тесты (если результат теста положительный, врач может порекомендовать пройти обследование и другим членам семьи).
Лечение легочной гипертензии
На современном этапе развития медицинской науки уже разработаны эффективные фармакологические методы контроля легочной гипертензии. Главное – вовремя назначить лечение, потому как при декомпенсации препараты не эффективны.
Лекарства от легочной гипертензии нет, но врачи могут назначить лечение, которое поможет максимально уменьшить симптомы и замедлить прогрессирование болезни.
Если легочная гипертензия вызвана другим заболеванием, необходимо, по возможности, устранить основную причину.
Рекомендации по лечению легочной гипертензии включают прием следующих медикаментов: расширители кровеносных сосудов (вазодилататоры), стимуляторы гуанилатциклазы, антагонисты рецепторов эндотелина, блокаторы кальциевых каналов, варфарин, диуретики.
Рекомендации врачей могут включать кислородную терапию для снижения легочной гипертензии. Врач может посоветовать вам чаще дышать чистым кислородом, особенно если вы живете на большой высоте или страдаете апноэ во сне. Некоторым людям с легочной гипертензией требуется постоянная кислородная терапия.
Если лекарства не помогают, рассматривается хирургический вариант лечения – операция на сердце. В этом случае хирург создает отверстие между верхней левой и правой камерами сердца (предсердиями), чтобы уменьшить давление в правой части сердца.
В некоторых случаях возможна трансплантация легкого или сердца-легкого, особенно для молодых людей, страдающих идиопатической легочной артериальной гипертензией.
В «Клинике уха, горла и носа» проводится лечение легочной гипертензии у взрослых и детей. Звоните для консультации или записывайтесь на прием к нашим пульмонологам.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
Читайте также:
