ЭхоКГ при эндокардите протеза клапана сердца
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Летальность при инфекционном эндокардите (ИЭ) остается высокой (15-25%), несмотря на внедрение в диагностику заболевания эхокардиографии, применение новых антибактериальных препаратов широкого спектра действия, хирургического лечения эндокардита. Худшие результаты лечения отмечаются при остром ИЭ, при котором развиваются тяжелые осложнения, препятствующие оказанию помощи в полном объеме. Примером успешного лечения острого ИЭ может быть следующее клиническое наблюдение. Больной А., 16 лет, поступил в ревматологическое отделение НМХЦ 11.03.08г. с жалобами на повышение температуры тела до 38С, умеренную головную боль в затылочной области ,боль в икроножных мышцах, сердцебиение и выраженную общую слабость. Заболел остро 23.02.08, когда ночью появилась выраженная головная боль в затылочной области на фоне повышения температуры тела до 40,5С. В последующие дни сохранялась лихорадка, появились выраженная слабость, артралгии, миалгии, из-за чего не смог самостоятельно передвигаться. 26.02.08 появились геморрагические высыпания на коже правой стопы, ладонных поверхностях кистей, что в сочетании с упорной головной болью было подозрительно на менингококковый менингит. Скорой помощью госпитализирован в инфекционную больницу с диагнозом менингит.
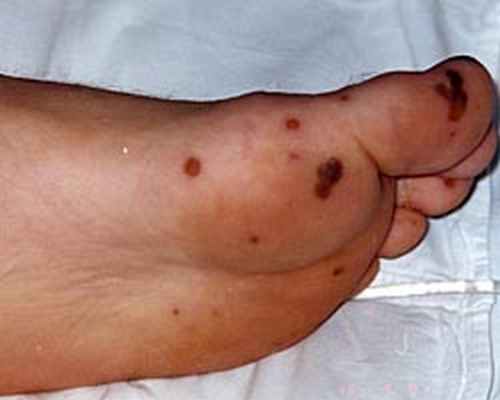
В ан. крови: гем. 134 г/л, л. 16,1х109/л, СОЭ 21 мм/час. В ан. мочи: белок 0,2 г/л, лейкоцитов 12-17 в п/зр, эритроцитов до 25 п/зр. Посев крови и ликвора от 26.02.08 – роста микрофлоры нет. При исследовании спинномозговой жидкости цитоз 288/3, белок 13 г/л. Учитывая слабо выраженный цитоз, заподозрен вторичный характер менингита, предполагался инфекционный эндокардит. Выполнено ЭхоКГ (06.03.08): вегетации на передней створке митрального клапана. Диагностирован инфекционный эндокардит, назначена антибактериальная терапия ванкомицином 2 г/сут, таваником 1 г/сут. Однако сохранялась лихорадка более 38,0С. В связи с этим 11.03.08 переведен в ревматологическое отделение НМХЦ для дальнейшего лечения. При поступлении состояние средней тяжести. Температура тела при осмотре 37,8 С. На коже правой стопы высыпания по типу геморрагических некрозов кожи. В легких дыхание везикулярное, проводилось во все отделы, хрипов нет, ЧДД 16 в мин. Тоны сердца звучные, на верхушке систолический шум, проводящийся в левую подмышечную область. Живот мягкий, безболезненный, печень выступала из-под края реберной дуги на 2см. Селезенка перкуторно увеличена, не пальпировалась. Ан. крови 12.03.08: гем. 129 г/л, л. 10,4х109/л, п-6%, с – 59%, л – 30%, м – 4%, э-1%, тромбоциты 324 тыс., СОЭ 40 мм/час. Посевы крови и ликвора роста микрофлоры не дали. Исследование ликвора от 12.03: прозрачный, без осадка, белок 0,34 г/л, цитоз 10/3, подтвердило положительную динамику течения менингоэнцефалита. Рентгенологическое исследование органов грудной клетки без патологии. УЗИ органов брюшной полости – увеличение селезенки 13х 6 см.
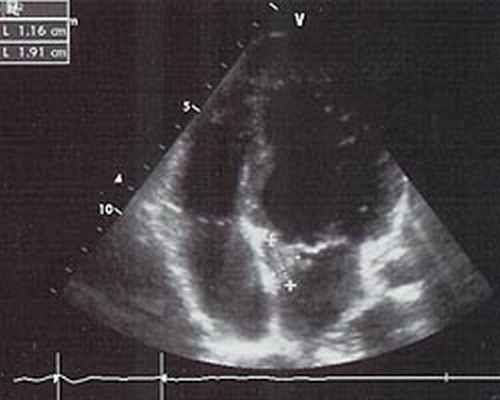
Трансторокальная ЭхоКГ ( 11.03.08): у основания передней створки митрального клапана со стороны левого предсердия конгломерат вегетаций размером 1,9х1,1 см, митральная регургитация 3 ст.
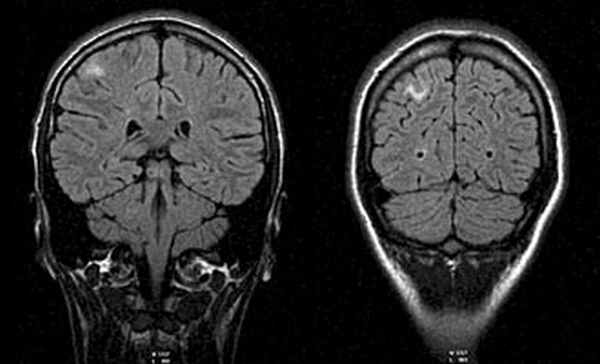
МРТ головного мозга (11.03.08): в белом веществе головного мозга субкортикально в лобно-теменной области справа определяются округлые и линейные очаги с перифокальным отеком размерами от 3 до 10 мм.
У пациента подтвержден диагноз острого инфекционного эндокардита, недостаточность митрального клапана 3 ст, церебральная эмболия с развитием менингоэнцефалита. Была продолжена терапия ванкомицином и таваником, на фоне которой сохранялась фебрильная лихорадка до 38,5С, в связи с чем проведена смена антибактериальной терапии на линезолид 1,2 г/сут. Однако на фоне терапии сохранялась лихорадка 37,8С. Наличие неконтролируемой инфекции, перенесенная эмболия, наличие крупной вегетации на митральном (наиболее эмбологенном) клапане, явились показанием к протезированию клапана. Осмотрен кардиохирургом. На 7 сутки пребывания в стационаре больному выполнена операция (академиком РАН Шевченко Ю.Л.) санации камер сердца, протезирование митрального клапана протезом Мединдж – 25 в условиях искусственного кровообращения и фармакохолодовой кардиоплегии. Интраоперационно у основания передней створки митрального клапана обнаружен абсцесс диаметром до 1 см. В послеоперационном периоде продолжена терапия ванкомицином 2 г/сут, ципрофлоксацином 0,8 г/сут. На фоне терапии сохранялась лихорадка до 37,9С. В связи с этим пациенту выполнена компьютерная томография органов грудной клетки:
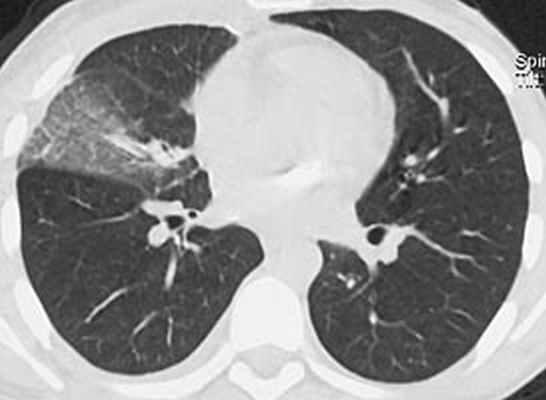 | 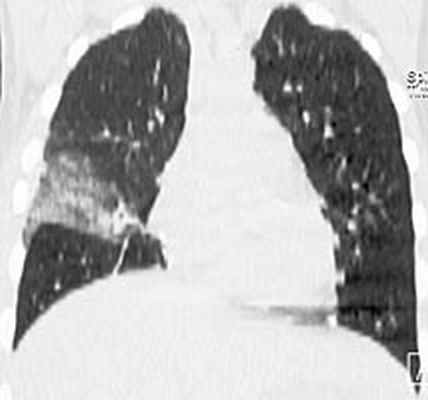 |
В средней доле правого легкого массивный участок снижения воздушности легочной ткани с очагами инфильтрации, занимающий практически весь объем доли. Диагностирована госпитальная пневмония в средней доле правого легкого. Учитывая сохраняющуюся лихорадку, проведена смена комбинированной антибактериальной терапии на тиенам 2 г/сут в сочетании с линдацином 2г/сут. Лишь после назначения авелокса 0,4 г/сут с римфапицином 0,6 г/сут достигнута стойкая нормализация температуры тела, исчезновение инфильтративных изменений в легких. Нормализовались лабораторные показатели: гем. – 126 г/л, лейк. 8,1х109/л, п - 1%, с – 38%, СОЭ 12 мм/час. Контрольная чрезпищеводная ЭхоКГ без патологии. В течение последующих 1,5 лет рецидива инфекции не было. Температура тела, ЭхоКГ, лабораторные показатели в норме. Клиническое наблюдение представлено острым по началу инфекционным эндокардитом, при котором летальность приближается к 100%. Антибактериальная терапия как и в нашем наблюдении, редко бывает эффективной. Обычно в ранние сроки, особенно при поражении митрального клапана, развиваются множественные эмболии. Хирургическое лечение должно выполнятся как можно раньше, промедление с операцией могло привести к развитию новых более грозных осложнений, которые могли стать непреодолимым препятствием к хирургическому лечению. Современная оперативная техника позволяет не дожидаться санации клапана антибиотиками, а провести хирургическую санацию очага внутрисердечной инфекции в ранние сроки заболевания при наличии показаний к операции.
© 2022 ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России. Использование материалов сайта полностью или частично без письменного разрешения строго запрещено.
Статьи
Трансторакальная эхокардиография (обычное исследование, при котором датчик находится на поверхности грудной клетки), безусловно, достигла больших успехов. Однако в ряде случаев ее проведению мешают акустические препятствия на пути ультразвукового луча, которые локализуются вне сердца (ребра, легкие, мышцы, подкожно-жировая клетчатка) или в самом сердце (протезированные клапаны, кальциноз). Использование чреспищеводного (трансэзофагиального) ультразвукового доступа позволяет преодолеть все эти трудности: пищевод непосредственно прилежит к левому предсердию (расположенному кпереди от пищевода) и нисходящему отделу аорты (расположенному кзади от пищевода). Метод, позволяющий увидеть то, чего нельзя увидеть при трансторакальной эхокардиографии – чреспищеводная эхокардиография.
Этот метод исследования дает максимальное разрешение при визуализации структур сердца. В частности, только методом чреспищеводной эхокардиографии можно выявить наличие тромбов в ушках предсердий. Значительно лучше, чем при трансторакальном исследовании, при чреспищеводной эхокардиографии обнаруживаются образования в камерах сердца (тромб, опухоль), детально описываются их размеры, конфигурация, место прикрепления. Чреспищеводная эхокардиография является лучшим методом для обнаружения и описания вегетаций на створках клапанов сердца (разрастаний, которые бывают при некоторых заболеваниях), врожденных и приобретенных пороков сердца, состояния протезов сердечных клапанов. Поэтому чреспищеводная эхокардиография получает все большее клиническое применение для распознавания опухолей и тромбов в предсердиях, патологии протезированных клапанов, инфекционного эндокардита, болезней аорты, врожденных пороков сердца, а также для интраоперационного (во время операции) мониторинга функции левого желудочка.
Чреспищеводное исследование не так легко выполнимо технически, как трансторакальное, поэтому его проведению всегда должно предшествовать тщательное трансторакальное исследование сердца и обследование пищевода.
В Центре им. Н. А. Семашко данное исследование проводится на современном ультразвуковом сканере Aloka SSD 5500 (Япония) при помощи современного трансэзофагиального датчика.
Показания к чреспищеводной эхокардиографии
- Подозрение на абсцесс корня аорты, клапанных колец, парапротезную фистулу при инфекционном эндокардите
- Подозрение на дисфункцию протезированного клапана (особенно в митральной позиции)
- Исследование митрального клапана перед реконструктивной операцией, вальвулопластикой и после них
- Исследование структур, удаленных от передней грудной стенки
- Подозрение на расслаивающую аневризму аорты
- Подозрение на тромбы левого предсердия
- Поиск источника эмболии артерий большого круга кровообращения
- Подозрение на инфекционный эндокардит в отсутствие вегетаций при трансторакальной ЭхоКГ
- Низкая нформативность трансторакальной ЭхоКГ
Подготовка к исследованию.
В течение 4-6 часов перед исследованием пациент не должен есть, пить и курить. Съемные зубные протезы должны быть удалены.
Относительными противопоказаниями к исследованию являются заболевания пищевода: злокачественные новообразования, дивертикул пищевода, фистулы, стриктуры, варикозное расширение вен пищевода, воспалительные заболевания пищевода, кровотечение из верхней части желудочно-кишечного тракта.
Техника проведения исследования
Введение датчика в пищевод проводится врачом-эндоскопистом. Для уменьшения рвотного рефлекса производят поверхностную анестезию глотки (аэрозоль Лидокаина 10%). При интубации пищевода пациента лежит на левом боку.
Общее время нахождения датчика в пищеводе обычно не превышает 7-12 минут.
При гастроскопии (ФГДС) вероятность перфорации пищевода менее одного случая на три тысячи исследований. При чреспищеводной эхокардиографии она еще меньше, так как исследованию не подвергают пациентов с какой-либо патологией пищевода. К другим нечастым осложнениям чреспищеводной эхокардиографии относятся нарушения ритма сердца, сосудистые реакции (например, снижение АД).
Адрес: 163000, г. Архангельск, пр. Троицкий 115 | 163000, г. Архангельск, наб. Сев. Двины 66 | 163020, г. Архангельск, ул. Адмиралтейская 2
ЭхоКГ при эндокардите протеза клапана сердца
ЭхоКГ при эндокардите протеза клапана сердца
Поскольку обсуждению эндокардита посвящена отдельная глава, здесь мы рассмотрим его в общих чертах у больных с имплантированным клапанным протезом сердца.
а) Выявление вегетаций. Эхокардиографическим признаком эндокардита при имплантированном клапанном протезе, как и при естественных клапанах сердца, являются вегетации. В случае каркасных биологических клапанных протезов, а тем более при имплантированном механическом искусственном клапане чувствительность трансторакальной ЭхоКГ в выявлении вегетаций очень низкая, однако существенно возрастает при выполнении ЧПЭ.
Так, по данным одного исследования частота выявления вегетаций с помощью трансторакальной ЭхоКГ составила 27%, а при выполнении ЧПЭ - 77%. Однако чувствительность ЧПЭ в этом случае также ниже, чем у больных, которым протезирование клапана сердца не выполняли. Дифференцировать вегетации следует от неинфицированных тромбов и упомянутых выше причин, вызывающих подвижные эхо-сигналы при протезированном клапане сердца.
При имплантированном биологическом клапанном протезе изменения створок клапана, вызванные дистрофическим процессом, порой трудно бывает отличить от вегетаций, а при лоцировании протеза митрального клапана за вегетации можно ошибочно принять также остатки створок или хорд иссеченного естественного клапана. Вегетации иногда увеличиваются в размерах настолько, что могут ограничивать экскурсию запирающего элемента механического клапанного протеза.
ЧПЭ больного с крупными вегетациями на протезе митрального клапана:
а - Биологический клапанный протез.
б - Поворотно-дисковый клапанный протез. ЧПЭ с дегенеративными изменениями биологического клапанного протеза. Утолщение створок протеза затрудняет дифференцирование от эндокардита:
а - Протезированный аортальный клапан.
б - Протезированный митральный клапан. ЧПЭ биологического протеза, имплантированного в аортальную позицию; абсцессы клапанного кольца.
б) Осложнения. Типичным осложнением при инфицировании клапанного протеза является образование парапротезных абсцессов. Частота выявления таких абсцессов с помощью трансторакальной ЭхоКГ низка у больных, которым протезирование не выполняли, и в силу ряда причин значительно ниже при протезированном клапане сердца. Хотя при ЧПЭ частота выявления паравальвулярных абсцессов при эндокардите естественных клапанов довольно высокая, при протезированном клапане она остается низкой.
Наиболее частым осложнением парапротезных абсцессов является формирование парапротезных фистул, вызывающих парапротезную недостаточность. Появление новой парапротезной фистулы или увеличение уже имевшейся следует всегда рассматривать как признак эндокардита клапанных протезов. Как и в случае эндокардита естественных клапанов, при эндокардите клапанных протезов также могут образоваться свищи между камерами сердца, которые можно выявить при ЭхоКГ.
В целом, диагностировать эндокардит и его осложнения у больных с протезированными клапанами сердца значительно труднее, чем у больных с естественными клапанами. Если диагноз вызывает сомнение, то и в этом случае большую ценность представляет ЭхоКГ в динамике.
Публикации в СМИ
Инфекционный эндокардит (ИЭ, бактериальный эндокардит) — воспаление эндокарда микробной этиологии, ведущее к нарушению функций и деструкции клапанного аппарата; при поражении инфекционным процессом артериовенозного шунта (например, открытого артериального протока) или участка коарктации аорты говорят об инфекционном эндартериите. Характерное проявление воспаления — вегетации, располагающиеся на створках клапанов или на эндокарде свободных стенок сердца. Различают острый (длительностью от нескольких дней до 1–2 нед) и подострый ИЭ.
Статистические данные. Распространённ ость составляет 14–62 случая на 1 млн человек в год (по данным США).
Этиология
• Микроорганизмы (чаще бактерии, в связи с чем инфекционный эндокардит называют также бактериальным) •• Стрептококки (прежде всего зеленящий) и стафилококки — 80% случаев. Другие этиологические факторы — грамотрицательные бактерии Haemophilus species, Actinobacillus actinimycetecomitans, Cardiobacterium hominis , Eikenella corrodens, Kingella kingae (по первым буквам своих названий объединяют общим термином «HACEK») •• Грибы Candida , Aspergillus , риккетсии, хламидии и др.
• При остром ИЭ причиной воспаления обычно бывает золотистый стафилококк, поражающий нормальные створки (первичный ИЭ), что быстро приводит к их деструкции и возникновению метастатических очагов.
• Подострый ИЭ вызывается обычно зеленящим стрептококком и возникает на поражённых створках (т.е. вторичный ИЭ, например, при недостаточности клапанов или стенозе отверстия). Для него не характерно образование метастатических очагов.
• Отмечены особенности клинического течения и различия в этиологических факторах обычного ИЭ, ИЭ у наркоманов, употребляющих наркотики внутривенно, а также ИЭ клапанных протезов.
• В 30–40% случаев ИЭ развивается первично на неизменённых клапанах. Возбудители первичного ИЭ обычно более вирулентны (стафилококки, грамотрицательные микроорганизмы), поэтому он хуже поддаётся антибактериальной терапии.
Патогенез
• Преходящая бактериемия: часто появляется при обычной чистке зубов, сопровождающейся кровотечением, удалении зубов, прочих стоматологических вмешательствах; причиной бактериемии могут быть вмешательства на мочеполовой сфере, жёлчных путях, ССС , ЛОР-органах, ЖКТ .
• Первичное повреждение эндотелия в результате воздействия на него высокоскоростного и турбулентного потока крови (наиболее подвержены травматическому воздействию участки эндотелия в области изменённых клапанов сердца).
• Адгезия тромбоцитов с отложнеием фибрина (небактериальный эндокардит). Циркулирующие бактерии оседают в области небактериального тромботического эндокардита и размножаются.
• Размножившиеся бактерии, продолжающие оседать тромбоциты и нити фибрина формируют вегетации, создавая защитную зону, куда не могут проникнуть фагоциты и одновременно из кровотока диффундируют питательные элементы, что в совокупности формирует идеальные условия для роста микробных колоний.
• Активная инфекция распространяется в соединительную ткань сердца, приводя к её деструкции, что проявляется отрывом и прободением створок клапанов, отрывом сухожильных нитей.
• Фиксирующиеся на клапанах микроорганизмы вызывают иммунные нарушения •• Появление в крови ЦИК (90–95%), снижение содержания комплемента •• В почках часто выявляют отложения иммуноглобулинов на базальных мембранах, исчезающие после успешного лечения •• Иммунопатологические реакции, приводящие к развитию гломерулонефрита, миокардита, васкулита и дистрофическим изменениям внутренних органов.
• Метастазы инфекции с возникновением микроабсцессов в различных органах.
• Тромбоэмболии в различные органы.
Факторы риска • Искусственные клапаны сердца • ВПС • Ревматические и другие приобретённ ые поражения клапанов • Гипертрофическая кардиомиопатия • Пролапс митрального клапана с клапанной регургитацией • Любые диагностические и лечебные процедуры с применением катетеров, эндоскопических инструментов • Стоматологические процедуры • Операции, затрагивающие слизистую оболочку дыхательных путей, ЖКТ , мочевых путей при наличии инфекции данных органов • Физиологические роды при наличии инфекции родовых путей • Наркомания.
Патоморфология • Вегетации чаще располагаются в левых отделах сердца — на митральном и аортальном клапанах. У лиц, внутривенно применяющих наркотики, преимущественно поражается трёхстворчатый клапан. Необходимо учитывать, что вегетации возникают чаще при наличии недостаточности клапана, чем стеноза. При этом они располагаются преимущественно на предсердной стороне митрального клапана или желудочковой стороне аортального клапана • Вегетации эндокарда представлены организованным фибрином, осевшими тромбоцитами, колониями микроорганизмов • Часто поражён аортальный клапан, реже митральный (деструкция клапана — перфорация, отрыв створок, разрыв сухожильных хорд) • Характерны микотические аневризмы как результат прямой инвазии микроорганизмами стенки аорты, сосудов внутренних органов, нервной системы • Инфаркты, абсцессы и микроабсцессы обнаруживают в сердце и в различных органах.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Симптоматика обычно развивается через 2 нед после эпизода бактериемии
Общие проявления. Интоксикационный синдром: лихорадка, озноб, ночная потливость, повышенная утомляемость, анорексия, снижении массы тела, артралгии, миалгии.
Сердечные проявления. Шумы недостаточности клапанов в результате деструкции створок, сухожильных нитей или стеноза отверстий из-за обструкции отверстий клапанов вегетациями больших размеров. Появление новых или изменение характера имевшихся ранее шумов в сердце отмечают у 50% больных, причём значительно реже у пожилых людей. Необходимо учитывать, что шум может отсутствовать в течение длительного времени при наличии других проявлений. Шума обычно не бывает при поражении трёхстворчатого клапана.
Внесердечные проявления
• Иммунопатологические реакции в виде •• гломерулонефритов •• полиартритов •• кровоизлияний •• пятен Рота (кровоизлияний в сетчатку глаза с белым центром) •• узелков Ослера (болезненных очагов уплотнения в коже и подкожной клетчатке красноватого цвета, представляющие собой воспалительные инфильтраты, обусловленные поражением мелких сосудов) •• пятен Джейнуэя (красные пятна или болезненные экхимозы на подошвах и ладонях).
• Пальцы в виде «барабанных палочек» и ногти в виде «часовых стёкол».
• Гепатоспленомегалия и лимфаденопатия.
• Тромбоэмболии, приводящие к инфарктам различных органов ( лёгк их при правосторонних ИЭ, головного мозга, почек, селезёнки при левосторонних ИЭ). Частота их появления при подостром ИЭ составляет 12–40%, при острой форме заболевания — 40–60% (инфаркт мозга возникает у 29–50% больных ИЭ).
• Нагноительные осложнения в виде абсцессов (3–15% больных), микотических аневризм при грибковой этиологии.
• У 20% больных ИЭ поражается центральная или периферическая нервная система в результате разрыва сосуда или тромбоэмболий, менингита, энцефалита. Описаны случаи эмболических абсцессов мозга и субдуральной эмпиемы. Иногда возникает поражение глаз, связанное с эмболиями, васкулитом сосудов сетчатки, иридоциклитом, панофтальмитом, отёком диска зрительного нерва.
Лабораторная диагностика
• Анализ крови: •• умеренная нормохромная анемия (чаще при подострой форме заболевания) •• увеличение СОЭ , иногда до 70–80 мм/ч (несмотря на эффективное лечение увеличение СОЭ сохраняется в течение 3–6 мес; наличие нормальной СОЭ не исключает диагноза ИЭ) •• лейкоцитоз со сдвигом лейкоцитарной формулы влево •• диспротеинемия с увеличением уровня g -глобулинов, реже a 2 -глобулинов •• ЦИК •• СРБ •• РФ (y 35–50% больных подострым ИЭ, в большинстве случаев острого ИЭ остаётся отрицательным) •• увеличение концентрации сиаловых кислот.
• В анализах мочи обнаруживают микрогематурию и протеинурию, несмотря на отсутствие клинических проявлений поражения почек. При развитии гломерулонефрита возникает выраженная протеинурия и гематурия.
• Гемокультура. Бактериемия при подостром ИЭ является постоянной. Количество бактерий в венозной крови составляет от 1/мл до 200/мл при подострой форме заболевания. Для выявления бактериемии рекомендуют трижды производить забор венозной крови в объём е 16–20 мл с интервалом 1 ч между первой и последней венепункциями. При выявлении возбудителя необходимо определить его чувствительность к антибиотикам.
• ЭКГ . Могут быть выявлены нарушения проводимости ( АВ -блокада, синоатриальная блокада) у 4–16% больных, возникающие в результате очагового миокардита или абсцесса миокарда на фоне ИЭ. При эмболическом поражении венечных артерий могут быть выявлены инфарктные изменения ЭКГ .
• ЭхоКГ — вегетации (выявляют при их размере не менее 4–5 мм). Более чувствительным методом выявления вегетаций считают чреспищеводную ЭхоКГ . Кроме вегетаций, с помощью данного метода можно выявить перфорацию створок, абсцессы, разрыв синуса Вальсальвы . ЭхоКГ используют также для наблюдения за динамикой процесса и эффективностью лечения.
Диагностика
• Ранее классическими признаками ИЭ считалась триада: лихорадка, анемия и шум в сердце. В настоящее время данное мнение изменилось. Это связано со своевременной диагностикой и лечением ИЭ (до появления выраженной анемии), а также с особенностями клинического течения ИЭ.
• В типичных случаях диагностика ИЭ не представляет существенных трудностей. Лихорадка, субфебрилитет с ознобом и познабливанием, появление шумов в сердце или их изменение, увеличение селезёнки, изменение формы пальцев или ногтей, эмболии, изменения в моче, а также анемия, увеличение СОЭ позволяют заподозрить это заболевание. Большое значение имеет выделение возбудителя ИЭ, позволяющее не только подтвердить диагноз, но и выбрать противомикробную терапию.
• Критерии диагностики ИЭ, разработанные Службой эндокардита Университета Дюка •• Большие критерии ••• Выявление типичных для ИЭ микроорганизмов — зеленящего стрептококка, S . bovi , HACEK, S . аureus или энтерококка в двух отдельных пробах крови, выделение микроорганизмов в пробах крови, взятых с интервалом 12 ч, или положительный результат в 3 пробах крови, взятых с промежутком времени между первой и последней не менее 1 ч ••• Признаки вовлечения эндокарда при ЭхоКГ : осциллирующие внутрисердечные массы на створках, прилегающих к ним участках или на имплантированных материалах, а также по току регургитирующей струи крови, абсцесс фиброзного кольца, появление новой регургитации •• Малые критерии ••• Предрасполагающие факторы со стороны сердца или внутривенное применение наркотиков ••• Лихорадка более 38 °С ••• Тромбоэмболия артерий крупного калибра, септический инфаркт лёгк ого, микотическая аневризма, внутричерепное кровоизлияние, кровоизлияние в конъюнктиву, пятна Джейнуэя ••• Гломерулонефрит, пятна Рота , узелки Ослера, РФ ••• Положительные результаты бактериологического исследования крови, не соответствующие большим критериям, или серологические признаки активной инфекции ••• ЭхоКГ -изменения, не соответствующие большим критериям •• Диагноз «инфекционный эндокардит» считается определённ ым при наличии или двух больших критериев, или одного большого и трёх малых критериев, или пяти малых критериев. Вероятный ИЭ — признаки, не подпадающие под категорию « определённ ый «ИЭ», но и не подходящие под категорию «исключённый». Исключённый ИЭ исключается при исчезновении симптомов через 4 дня антибактериальной терапии, отсутствии признаков ИЭ при оперативном вмешательстве или по данным аутопсии.
ЛЕЧЕНИЕ
Тактика ведения. Необходима госпитализация пациента с обязательным соблюдением постельного режима вплоть до разрешения острой фазы воспалительной реакции. Лечение в стационаре проводят до полной нормализации температуры тела и лабораторных показателей, отрицательных результатов бактериологического исследования крови и исчезновения клинических проявлений активности заболевания.
Антибактериальная терапия
• Основные принципы применения антибиотиков •• Назначение препарата, оказывающего бактерицидное действие •• Создание высокой концентрации антибиотиков в вегетациях •• Введение антибиотиков в/в , длительная антибактериальная терапия •• Соблюдение режима введения антибиотика для предупреждения рецидива заболевания и резистентности микроорганизмов.
• При отсутствии данных о возбудителе инфекции, невозможности его идентификации проводят эмпирическую терапию. При острой форме ИЭ назначают оксациллин в комбинации с ампициллином (2 г в/в каждые 4 ч) и гентамицином (1,5 мг/кг в/в каждые 8 ч). При подостром ИЭ используют следующую комбинацию: ампициллин по 2 г в/в каждые 4 ч в сочетании с гентамицином по 1,5 мг/кг в/в каждые 8 ч.
• В зависимости от вида микроорганизма применяют различные антибиотики •• Пенициллинчувствительные стрептококки: минимально ингибирующая концентрация менее 0,1 мкг/мл, зеленящий стрептококк, S . bovis , pneumoniae , pyogenes групп А и С — продолжительность лечения — 4 нед ••• Бензилпенициллин (натриевая соль) по 4 млн ЕД каждые 4 ч в/в ••• Цефтриаксон в дозе 2 г в/в 1 р/сут ••• Ванкомицин в дозе 15 мг/кг в/в каждые 12 ч •• Относительно пенициллинустойчивые стрептококки: минимально ингибирующая концентрация более 0,1 и менее 1 мкг/мл — продолжительность лечения — 4 нед ••• Бензилпенициллин (натриевая соль) по 4 млн ЕД в/в каждые 4 ч + гентамицин по 1 мг/кг каждые 12 ч в/в ••• Ванкомицин в дозе 15 мг/кг в/в каждые 12 ч •• Пенициллинустойчивые стрептококки: минимально ингибирующая концентрация более 1 мкг/мл; E. faecalis , faecium, другие энтерококки — длительность лечения 4–6 нед ••• Бензилпенициллин (натриевая соль) по 18–30 млн ЕД в день в/в непрерывно или разделённый на равные дозы каждые 4 ч + гентамицин 1 мг/кг в/в каждые 8 ч ••• Ампициллин в дозе 12 г/сут в/в непрерывно или разделённый на равные дозы каждые 4 ч + гентамицин по 1 мг/кг в/в каждые 8 ч ••• Ванкомицин по 15 мг/кг в/в каждые 12 ч + гентамицин в дозе 1 мг/кг в/в каждые 8 ч •• Стафилококки — продолжительность лечения 4–6 нед ••• Метициллинчувствительные (цефазолин по 2 г в/в каждые 8 ч, ванкомицин в дозе 15 мг/кг в/в каждые 12 ч) ••• Метициллинрезистентные — ванкомицин по 15 мг/кг в/в каждые 12 ч •• Стафилококки на клапанных протезах — продолжительность лечения 4–6 нед: ванкомицин в дозе 15 мг/кг в/в каждые 12 ч + гентамицин по 1 мг/кг в/в каждые 8 ч + рифампицин по 300 мг перорально каждые 8 ч •• Группа HACEK — продолжительность лечения 4 нед ••• Цефтриаксон по 2 г в/в 1 р/сут ••• Ампициллин в дозе 12 г/сут в/в непрерывно или разделённый на равные дозы каждые 4 ч + гентамицин по 1 мг/кг в/в каждые 12 ч •• Neisseria — продолжительность лечения 3–4 нед ••• Бензилпенициллин (натриевая соль) по 2 млн ЕД в/в каждые 6 ч ••• Цефтриаксон по 1 г в/в 1 р/сут •• Pseudomonas aeruginosa , другие грамотрицательные микроорганизмы — продолжительность лечения 4–6 нед ••• Пенициллины широкого спектра действия ••• Цефалоспорины третьего поколения ••• Имипенем+циластатин + аминогликозид
Хирургическое лечение. Несмотря на правильное лечение ИЭ у 1/3 пациентов приходится прибегать к хирургическому лечению (протезирование клапанов и удаление вегетаций), независимо от активности инфекционного процесса.
• Абсолютные показания •• Нарастание сердечной недостаточности или её рефрактерность к лечению •• Устойчивость к антибактериальной терапии в течение 3 нед •• Абсцессы миокарда, фиброзного клапанного кольца •• Грибковая инфекция •• Эндокардит искусственного клапана.
• Относительные показания •• Повторные эмболизации вследствие деструкции вегетаций •• Сохранение лихорадки, несмотря на проводимую терапию •• Увеличение размеров вегетаций в ходе лечения.
Осложнения • При прогрессировании заболевания возможно развитие других осложнений со стороны сердца •• Абсцесс фиброзного кольца в результате распространения инфекции со створок; может заканчиваться разрушением фиброзного кольца •• Диффузный миокардит в результате иммунного васкулита. Помимо сердечной недостаточности, возможны различные аритмии и другие изменения ЭКГ •• Сердечная недостаточность (55–60% больных), которая при остром ИЭ возникает внезапно или значительно усиливается (следствие деструкции створки или отрыва сухожильных нитей). Сердечная недостаточность может появиться и у больных с подострой формой заболевания •• ИМ в результате тромбоэмболии венечных артерий •• Абсцесс миокарда (септический инфаркт) вследствие метастазирования, характеризуется признаками, напоминающими ИМ • Эмболия сосудов головного мозга, лёгк их, сонных артерий • Менингит • Септические инфаркты и абсцессы лёгк их • Инфаркты селезёнки • Гломерулонефрит • ОПН .
Диспансеризация. Осмотры нужно проводить 1 р/мес в течение 6 мес а затем 2 р/год с обязательным проведением ЭхоКГ .
Течение современного ИЭ имеет следующие особенности • Лихорадка может отсутствовать • Возможно начало с длительной лихорадки без явного поражения клапанов • Длительное течение с поражением одного органа, например почек, печени, миокарда • Более часто возникает у пожилых людей, наркоманов, больных с протезированными клапанами сердца • У лиц группы высокого риска возможна эффективная антибиотикопрофилактика ИЭ.
У ряда больных возможен рецидив ИЭ с появлением соответствующей симптоматики.
Прогноз. При отсутствии лечения острая форма ИЭ заканчивается летально в течение 4–6 нед, при подостром течении — через 6 мес (основа деления ИЭ на острый и подострый). Неблагоприятными прогностическими признаками ИЭ считают следующие • Нестрептококковая этиология заболевания • Наличие сердечной недостаточности • Вовлечение аортального клапана • Инфекция клапанного протеза • Пожилой возраст • Вовлечение фиброзного клапанного кольца или абсцесс миокарда.
Профилактика. При наличии предрасполагающих факторов к развитию ИЭ (пороки сердца, протезы клапанов, гипертрофической кардиомиопатии) рекомендуют проводить профилактику при ситуациях, вызывающих преходящую бактериемию.
• При стоматологических и других манипуляциях на ротовой, носовой полостях, среднем ухе, сопровождающихся кровотечением, рекомендуют проводить профилактику гематогенного распространения зеленящего стрептококка. Для этого применяют амоксициллин в дозе 3 г внутрь за 1 ч до вмешательства и 1,5 г через 6 ч после него.
• При аллергии на пенициллины используют 800 мг эритромицина или 300 мг клиндамицина за 2 ч до процедуры и 50% от первоначальной дозы через 6 ч после неё.
• При желудочно-кишечных и урологических вмешательствах проводят профилактику энтерококковой инфекции. С этой целью назначают ампициллин в дозе 2 г в/м или в/в в сочетании с гентамицином в дозе 1,5 мг/кг в/м или в/в и амоксициллин в дозе 1,5 г внутрь.
Сокращение. ИЭ — инфекционный эндокардит
МКБ-10 • I33 Острый и подострый эндокардит
Приобретенные пороки сердца (ППС)
Отделения хирургического лечения ППС на Рублевском шоссе д.135
Отделения хирургического лечения ППС на Ленинском проспекте д. 8.к.7
Пороки клапанов сердца
Пороки клапанов сердца характеризуются повреждением или дефектом одного из четырех сердечных клапанов: митрального, аортального, трикуспидального или легочного.
Митральный и трикуспидальный клапаны контролируют поток крови между предсердиями и желудочками (верхняя и нижняя камеры сердца). Легочный клапан управляет потоком крови от сердца к легким, а аортальный клапан регулирует кровоток между сердцем и аортой, и, следовательно, кровеносные сосуды к остальному телу. При нормальной функции клапанов сердца кровь течет с должной силой в нужном направлении в нужное время.
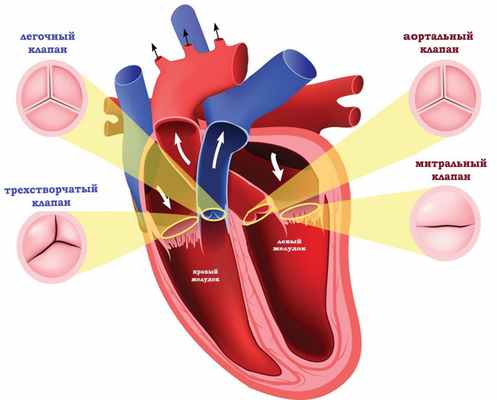
При пороке сердца нарушается функция клапана, он может становиться слишком узкими (стеноз), из-за чего полностью не открывается, или расширяться и не может полностью закрыться (недостаточность). Суженный клапан препятствует току крови из камеры сердца, в то время как при его недостаточности кровь возвращается обратно в камеру, из которой она ранее вышла. Нарушение функции клапана приводит к увеличению и утолщению сердечной мышцы – снижается ее эластичность и эффективность.
Чаще всего встречаются пороки митрального и аортального клапанов.
Степени тяжести порока сердца бывают разные. В легких случаях симптомы могут отсутствовать, а в запущенных случаях порок может привести к застойной сердечной недостаточности и другим осложнениям. Лечение зависит от степени заболевания.
Причины пороков клапанов сердца
Причин много. Некоторые из них присутствуют при рождении (врожденные), а другие могут быть приобретены в более позднем возрасте:
- старение клапанов: ткань сердечного клапана может деградировать с возрастом на фоне атеросклероза, потерять эластичность и стать твердой;
- ревматизм;
- бактериальный эндокардит;
- высокое кровяное давление;
- инфаркт миокарда;
- опухоли сердца
- системные заболевания (ревматоидный артрит, системная красная волчанка, сифилис);
- лучевая терапия, применяемая для лечения рака.
Симптомы, которые могут появляться по причине порока клапанов сердца
Симптомы при заболеваниях сердца могут возникать внезапно, в зависимости от того, насколько быстро болезнь развивается. При медленном течении заболевания сердце может приспособиться, и вы можете не заметить начало каких-либо симптомов. Важно понимать, что тяжесть симптомов неравнозначно тяжелому пороку клапана сердца и наоборот, симптомы могут вообще отсутствовать при тяжелых пороках.
Симптомы заболевания сердца включают:
- Одышка при физических нагрузках, быстрая утомляемость
- Отеки конечностей, быстрое увеличение веса за счет скопления жидкости
- Сердцебиение или перебои в работе сердца
- Боль в груди
- Головокружение или обморок
- Лихорадка (при инфицировании клапана)
Для выявления и лечения заболеваний клапанов сердца важна правильная и своевременная диагностика.
Диагностика пороков
Определить порок клапанов сердца можно прислушиваясь к характерным звукам, известным как шумы в сердце.
Для полной диагностики порока нужно пройти одно или несколько из следующих исследований:
- Электрокардиограмма (ЭКГ) показывает электрическую активность сердца, регулярность сердечных сокращений, утолщение (гипертрофию) и повреждение сердечной мышцы от ишемической болезни сердца.
- Рентген грудной клетки показывает увеличение камер сердца вследствие нарушения функции клапанов сердца.
- Эхокардиограмма (ЭхоКГ) – золотой стандарт в современной диагностике. На ЭхоКГ звуковые волны, отражающиеся от сердца, записываются и преобразуются в изображения. Снимки могут выявить аномальный размер, форму и движение сердца, дисфункцию клапанов.
- Коронарография, которая представляет собой введение катетера в сердце для оценки состояния сосудов, кровоснабжающих сердце.
Пороки митрального клапана
Встречаются три типа нарушения функции митрального клапана:
- Пролапс митрального клапана - это когда обе створки клапана увеличены и выпячиваются, что мешает им равномерно закрываться.
- Недостаточность - это когда створки клапана не закрываются плотно, поэтому кровь просачивается обратно в левое предсердие сердца. Недостаточность может произойти внезапно (острая) или, что чаще, постепенно со временем (хроническая). Острая недостаточность митрального клапана часто вызвана повреждением сердца, например, инфарктом или инфекционным эндокардитом.
Существует множество причин, по которым может развиться хроническая недостаточность митрального клапана. Симптомы включают усталость, одышку при физической нагрузке и в положении лежа, перебои в работе сердца.
Стеноз - створки митрального клапана утолщаются, становятся жесткими и даже могут срастаться. Из-за этого происходит сужение отверстия клапана. Среди взрослых пациентов стеноз чаще встречается у женщин, в основном причиной является ревматизм. Симптомы включают одышку при физической нагрузке, отеки нижних конечностей, сердечные аритмии. У некоторых пациентов в левом предсердии образуются сгустки (тромбы). Эти сгустки могут перемещаться по кровеносным сосудам и повреждать мозг, селезенку или почки.
Пороки аортального клапана
Недостаточность аортального клапана возникает, когда створки клапана не смыкаются и кровь возвращается обратно в левый желудочек сердца. У пациента может быть значительная аортальная недостаточность в течение долгих лет без развития выраженных симптомов. Признаки болезни проявляются как сердцебиение, одышка при физической нагрузке или в положении лежа (может быть внезапная сильная одышка посреди ночи), боли в груди.
Стеноз аортального клапана чаще поражает мужчин, чем женщин. Это состояние, когда створки утолщаются, становятся жесткими и сливаются вместе, что сужает клапан и препятствует нормальному оттоку крови из сердца в аорту и остальную часть тела. Стеноз аортального клапана обычно не вызывает симптомов до тех пор, пока отверстие клапана не сузится примерно до одной трети от нормы. Симптомы включают одышку при нагрузке, боль в груди и обмороки.
Недостаточность трехстворчатого клапана
Это порок сердца, характеризующийся неполным смыканием створок трехстворчатого клапана и обратным током крови из правого желудочка в правое предсердие.
Причиной поражения трехстворчатого клапана, как и других клапанов сердца, может быть ревматизм, миксоматоз, инфекционный эндокардит или травма грудной клетки.
Недостаточность трехстворчатого клапана также может быть не связана с поражением самого клапана, а возникнуть вследствие длительного течения митрального и аортального пороков, при отсутствии или неправильном их лечении.
Лечение пороков клапанов сердца
Лечение пороков клапанов сердца будет зависеть от типа и тяжести состояния и может включать медикаментозное лечение или операцию.
Если порок сердца значимый и лекарства не помогают, выполняются операции по восстановлению или замене клапана сердца. В настоящее время хирургия клапанов сердца стремится к выполнению клапансохраняющих операций. Благодаря усовершенствованию техники реконструктивных операций, возможно восстановить клапан даже при инфекционном эндокардите. В других случаях производится замена клапана искусственным протезом.
Искусственные клапаны сердца
Искусственные клапаны сердца со времен изобретения значительно усовершенствовались, и в настоящее время на вооружении кардиохирургов имеются протезы, которые могут максимально приближенно выполнять функцию собственного клапана.
В зависимости от состава искусственные клапаны сердца бывают механическим и биологическим. Механические клапаны изготавливают полностью из синтетических материалов, их достоинства - прочность, долговечность и износостойкость. Недостаток – необходимость пожизненного приема антикоагулянтов (препараты для разжижения крови), для предотвращения образования тромбов.
Искусственные протезы сердца
Биологические клапаны изготавливаются из тканей сердца животных, и обработаны специальными растворами, повышающими износостойкость и препятствующими иммунному отторжению после имплантации. Преимущества биологических протезов – отсутствие необходимости пожизненного приема антикоагулянов. Недостаток – быстрый износ, ограничение в возрасте пациента. Биологические протезы рекомендованы пациентам старше 70 лет, их срок работы около 10-15 лет.
Операция на сердце
В большинстве случаев на операции хирург чтобы достичь сердца, делает разрез посередине грудины, использует аппарат искусственного кровообращения для циркуляции крови по телу во время операции, останавливает и открывает сердце, чтобы добраться до пораженного клапана, затем восстанавливает или заменяет клапан.
Так же выполняются операции на клапанах сердца через небольшой разрез на правой стороне грудной клетки с использованием видеоподдержки.
Пациентам с аортальным стенозом возможно выполнение протезирования аортального клапана биологическим протезом через бедренную артерию или верхушку сердца – без разреза грудины и остановки сердца. Проводят такую операцию возрастным пациентам с высоким риском стандартной открытой операции на сердце. В таком случае имплантируют только биологические протезы.
После операции на сердце
Всемирная организация здравоохранения (ВОЗ) определила здоровье как не только отсутствие болезней и недугов, но также наличие физического, психического и социального благополучия. Целью операции на сердце является не только продление жизни, но и улучшение функциональной мобильности и качества жизни.
Операция на открытом сердце – серьезное вмешательство, после которой нужно время для полного восстановления. Оно зависит от возраста и общего состояния здоровья человека, а также от сложности операции.
При своевременном обращении за хирургической помощью возможно избежать послеоперационных осложнений и пройти короткий путь восстановления практически в 100 % случаях.
В течение первых двух недель пациент чувствует усталость и слабость, общее состояние постепенно восстанавливается в течение следующего месяца. На этот период нужно ограничить тяжелые физические нагрузки, отказаться от спорта. Нужно выходить из дома не реже 2 раз в день для небольшой прогулки и стараться каждый день немного увеличивать нагрузки. Грудина полностью заживает в течение двух месяцев, после чего можно будет вернуться к обычным бытовым нагрузкам.
Для многих пациентов возвращение домой после операции на сердце большое облегчение, для некоторых это может быть довольно пугающим. Выполняйте рекомендации лечащего врача, вовремя принимайте назначенные препараты, от этого зависит длительность и качество Вашей жизни.
Читайте также:
