Эндокринная патология при пороке сердца. Гипотиреоз при пороке сердца
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Стаж по специальности Эндокринология - 18 лет.
В настоящее время заболевания кардиологической системы имеют тесную взаимосвязь с эндокринной системой, а следовательно особенности течения и лечения при сопутствующей эндокринной патологии. ( Например: по Эндокринологии - Сахарный диабет, Гипотиреоз, Тиреотоксикоз , а по Кардиологии - Ишемическая болезнь сердца, Артериальная гипертония, Аритмия и т.д….)
Поэтому крайне важно для успешного лечения пациента Одновременность, Своевременность и Согласованность назначений, которых специалисту одного профиля Эндокринолог или Кардиолог или Терапевт) сделать очень затруднительно.
Имея специализации по кардиологии (высшая категория), эндокринологии (высшая категория) и терапии, Сергей Николаевич подбирает наиболее правильное лечение и эффективные обследования, учитывая особенности диагнозов пациента.
Более 15 лет Сергей Николаевич занимается ведением кардиоэндокринных патологий.
Умения и навыки:
Кардиология: Диагностика , лечение, профилактика заболеваний сердечно-сосудистых заболеваний : ИБС, Гипертоническая болезнь, нарушения сердечного ритма ( Аритмии, Блокады), миокардиты. пороки сердца. Миокардиодистрофии. корекция нарушений липидного, метаболического обменов, снятие, расшифровка ЭКГ, интепретация ЭХО-КГ, УЗИ сосудов, КТ и МРТ сердца и сосудов.
Эндокринология: Диагностика и лечение заболеваний эндокринной системы: щитовидной железы (тиреотоксикоз, гипотиреоз, узловой зоб, эндемический зоб, хронический аутоиммунный тиреоидит, подострый и послеродовый тиреоидит), патологии фосфорно-кальциевого обмена (остеопороз, гиперпаратиреоз, гипопаратиреоз), патологии углеводного обмена (сахарный диабет 1 и 2 типа, нарушение толерантности к глюкозе, нарушенная гликемия натощак, гиперинсулинизм, инсулинорезистентность), патологии надпочечников (гиперальдостеронизм, феохромоцитома, надпочечниковая недостаточность, врожденная дисфункция коры надпочечников), нейроэндокринной патологии (акромегалия, болезнь и синдром Иценко- Кушинга, несахарный диабет, гиперпролактинемия.
В 1999 году окончил Уральскую государственную медицинскую академию по специальности "Педиатрия"
В 2000 году окончил интернатуру по терапии с углубленным изучением эндокриналогии
С сентября 2001 года по декабрь 2001 года профессиональная подготовка по эндокринологии, Екатеринбург 576 часов;
С сентября 2002 года по декабрь 2002 года профессиональная подготовка по кардиологии в Екатеринбург 576 часов;
В октябре 2005 года выездной аттестационный цикл по специальности «терапия», Пермь 144 часа;
В ноябре 2005 года выездной цикл по теме «Диабетология», Москва 144 часа;
В ноябре 2006 года «Эхокардиография» повышение квалификации, Екатеринбург 144 часа;
В октябре 2007 года выездной аттестационный цикл по специальности «эндокринология», Москва. 144 часа;
В сентябре- октябре 2008 года аттестационный цикл по специальности «кардиология», Екатеринбург. 288 часов;
В апреле 2011 года аттестационный цикл по специальности «эндокринология» город Екатеринбург. 144 часа;
В 2010 году присвоена 1 категория по специальности эндокринология;
В 2011 году 1 категория по специальности кардиология;
В октябре 2012 года повышение квалификации по организации здравоохранения «Экспертиза качества медицинской помощи», Екатеринбург;
В сентябре- октябре 2013 года аттестационный цикл по специальности «кардиология», Екатеринбург. 288 часов;
В мае 2015 года аттестационный цикл по специальности «эндокринология», Екатеринбург. – 144 часа;
В октябре 2015 года присвоена высшая категория по специальности эндокринология;
Эндокринная патология при пороке сердца. Гипотиреоз при пороке сердца
Эндокринная патология при пороке сердца. Гипотиреоз при пороке сердца
Гипотиреоз — понижение функции щитовидной железы. По степени тяжести может быть легким, средним и тяжелым (микседема). Он наблюдается при полном или частичном отсутствии щитовидной железы, характеризуется задержкой роста, нарушением развития лицевого скелета (плоская переносица, короткий и курносый нос), одутловатостью лица, утолщением кожи, задержкой ядер окостенения, развития психики, резкой заторможенностью.
Описываются характерные изменения сердечно-сосудистой системы (Л. Уилкинс, 1963; М. А. Жуковский, 1967): брадикардия, низкое пульсовое давление, понижение систолического давления при относительно высоком диастолическом. На ЭКГ отмечаются низкий вольтаж зубцов, особенно QRS. увеличение времени внутрижелудочковой проводимости. Ro. Gerovene (1963) при врожденной микседеме обнаружили наряду с низким вольтажем зубцов преобладание электрической активности правого желудочка и явления гипокальциемии (укорочение электрической систолы и PQ, куполообразный характер сегмента ST).
Диагноз гипотиреоза ставится на основании комплекса всей клинической картины заболевания, включая физиологические и биохимические данные (снижение основного обмена, повышение холестерина крови до 275—600 мг при норме 125—300, снижение экстрагированного бутанолом йода до 2—3,5 мг на 100 мг при норме 4,5—8 мг),
В литературе мы не встретили клинических наблюдений сочетания врожденных пороков сердца и заболеваний щитовидной железы. Секционные наблюдения Wiland (1956) касаются 2 случаев аномалии щитовидной железы (отсутствие ее и расположение в подъязычной области). Mori (1964) описал одного больного с врожденной струмой.
Мы наблюдали 2 больных с врожденной микседемой, у одного из них отмечалась трикуспидальная атрезия, второго — открытый артериальный проток.

Приводим краткие выписки из истории болезни.
Больная С, 3 года 2 мес, поступила в Институт хирургии им. А. В. Вишневского АМН СССР 8.VIII 1964 г. с жалобами на одышку, цианоз, быструю утомляемость.
Врожденный порок сердца и цианоз обнаружены со дня рождения, с 8 месяцев диагностирована микседема, в связи с чем девочка получала лечение тиреоидином.
При обследовании: немного отстает в физическом развитии (рост 94 см, вес 14,6 кг). Выражен цианоз кожи и слизистых. В легких изменений нет. Границы сердца расширены. II тон над легочной артерией ослаблен, в IV межреберье слева у грудины выслушивается дующий систолический шум. Пульс 100 ударов в 1 мин., ритмичный. Артериальное давление 95/60 мм рт. ст. Живот мягкий, безболезненный. Печень не увеличена.
Рентгенологически: легочный рисунок обеднен. Корни не пульсируют. Сердце увеличено по длиннику, верхушка закруглена. В косых положениях выявляется увеличение левого желудочка. Анализ мочи в норме.
Анализ крови: гем 82%, эр. 6910000, цв. пок. 0,59, лейк. 7250. э. 0,5%, п. 5%. е. 41%. и. 4,5%, РОЭ 0.
ЭКГ — левограмма. Синусовая тахикардия. Удлинение электрической систолы желудочков (QRS 0,10).
Ангиокардиограмма: контрастное вещество последовательно заполняет правое и левое предсердие, левый желудочек, аорту, легочную артерию.
Диагноз: трикуспидальная атрезия. 21.VIII 1964 г. произведена операция: наложение кава-пульмонального анастомоза. Послеоперационный период протекал без осложнений.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Фибрилляция предсердий при субклинической форме гипертиреоза (патогенез, клиника, лечение, прогноз)
Выполнен анализ данных литературы, посвященных особенностям проявления сердечно-сосудистой патологии при субклинических нарушениях функции щитовидной железы. Описаны распространенность и факторы риска развития гипо- или гипертиреоза, приведены современные представления о патогенезе нарушений в сердечно-сосудистой системе при тиреоидной патологии, особенно при ее субклинических формах. Влияние гормонов щитовидной железы на сердце приводит к положительному инотропному, хронотропному, дромотропному и батмотропному эффектам, что, в свою очередь, проявляется повышением частоты сердечных сокращений, а также улучшению проведения возбуждения по миокарду, повышению возбудимости сердечной мышцы и уменьшению системного периферического сопротивления. Скрытое течение тиреоидной патологии рассматривается в качестве независимого фактора риска в отношении развития фибрилляции предсердий на фоне кардиоваскулярной патологии. Установлено, что тиреоидные гормоны реализуют как кратковременные, так и долговременные кардиотропные эффекты. Краткосрочные эффекты являются результатом влияния тиреоидных гормонов на сердечно-сосудистую систему и манифестируют тахикардией, предсердной экстрасистолией, фибрилляцией предсердий. Долговременные эффекты обусловлены увеличением нагрузки на сердце с вовлечением левого желудочка, что проявляется нарушением характеристик диастолы и систолы, особенно при физической нагрузке. Клинические проявления субклинического гипотиреоза зависят от индивидуальной чувствительности к избытку тиреоидных гормонов. Полагают, что скрытое течение гипертиреоза служит независимым фактором риска в отношении развития фибрилляции предсердий на фоне ряда болезней сердечно-сосудистой системы, в частности ишемической болезни сердца, артериальной гипертензии и пороков сердца. Сделан вывод, что кроме лабораторного контроля функции щитовидной железы для уточнения диагноза при отсутствии клинических признаков следует выполнять ультразвуковое исследование железы, оценку сердечного ритма, при необходимости – радиоизотопное сканирование. Рассмотрены современные подходы к лечению субклинической тиреодиной патологии, в частности необходимость применения тиреостатиков при субклиническом гипертиреозе в тех случаях, когда наблюдаются эпизоды фибрилляции предсердий. При кардиальных нарушениях в комплекс лечения включают β-адреноблокаторы (предпочтительнее неселективные). В ряде ситуаций показано хирургическое лечение, в частности при наличии признаков субклинического гипертиреоза на фоне большого узлового зоба. Рассмотрены подходы к прогнозированию заболевания на основании оценки уровня антител. Имеющиеся рекомендации в отношении комплекса лечебно-диагностических мероприятий при бессимптомном течении патологии щитовидной железы противоречивы по ряду пунктов. Большинство специалистов считают оправданным целенаправленный скрининг популяций, подверженных влиянию факторов риска нарушения тиреоидной функции. Сделано заключение о необходимости совершенствования системы диспансерно-динамического наблюдения данной категории пациентов (регулярные осмотры у эндокринолога и кардиолога, определение концентрации тиреотропного гормона).
Бокерия О.Л., Волковская И.В. Фибрилляция предсердий при субклинической форме гипертиреоза (патогенез, клиника, лечение, прогноз). Анналы аритмологии. 2013. Т. 10. № 4. С. 201-209. DOI:10.15275/annaritmol.2013.4.4.
Тахикардия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тахикардия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
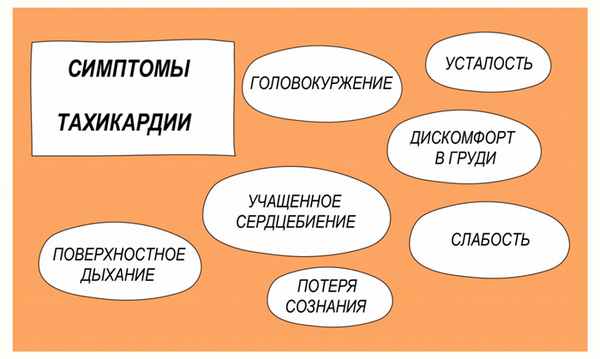
Тахикардия – состояние, при котором частота сердечных сокращений составляет более 100 ударов в минуту. Тахикардия не является самостоятельным заболеванием, а представляет собой симптом (проявление) некоторых заболеваний. Кроме учащенного сердцебиения это состояние характеризуется одышкой, слабостью, болью в груди, иногда потерей сознания.
Разновидности тахикардии
Одна из классификаций разделяет тахикардию на физиологическую и патологическую.
Для физиологической тахикардии характерно отсутствие поражения сердечной мышцы и проводящих путей сердца. Такой вид тахикардии можно назвать компенсаторным, так как развиваются она в ответ на повышение потребности организма в кислороде, например, во время занятий спортом, психоэмоционального напряжения, нахождения на высокогорье и т.д.
Для физиологической тахикардии характерны следующие проявления:
- изменения частоты сердечных сокращений носят преходящий характер (не являются постоянными);
- присутствует очевидная связь с провоцирующим фактором (стрессом, сильным волнением, физическими нагрузками);
- по завершении действия провоцирующего фактора частота сердечных сокращений постепенно приходит в норму;
- отсутствуют патологии со стороны сердечно-сосудистой системы (например, врожденные пороки сердца, перенесенные инфаркты, поражения клапанного аппарата сердца и прочих нарушений ритма сердца).
- Гиперфункция щитовидной железы (гипертиреоз, тиреотоксикоз, диффузный токсический зоб).
- Заболеваний надпочечников с их гиперфункцией и, как следствие, повышенным выбросом адреналина в кровь.
- Поражения проводящих путей сердца вследствие перенесенного инфаркта, врожденной патологии клапанного аппарата сердца.
- Наличие анемии (снижения уровня гемоглобина крови).
- Поражения сердечной мышцы (например, миокардит, перикардит).
- Гормональная перестройка организма (беременность, климактерический период).
Дисфункция коры надпочечников, или болезнь Аддисона, при которой надпочечники не могут вырабатывать достаточное количество гормонов. Их дефицит приводит к тому, что почки начинают быстро выводить с мочой натрий и воду, возникает обезвоживание организма, нарушается водно-электролитный баланс, загущается кровь, замедляется циркуляция и кровоснабжение периферических тканей. На фоне этих изменений происходят патологические изменения сердечно-сосудистой системы.
При анемии увеличение числа сердечных сокращений обусловлено необходимостью поддерживать необходимый уровень кислорода в крови в условиях дефицита гемоглобина.
При снижении уровня гемоглобина увеличение частоты сердечных сокращений позволяет «прогонять» кровь с кислородом к тканям быстрее, что дает возможность частично поддерживать необходимый уровень оксигенации. Выделяют несколько видов анемий, в том числе связанных с патологией костного мозга (например, апластические анемии, лейкозы), с недостатком микроэлементов (железодефицитная, В12- и фолиеводефицитная анемии), анемии вследствие кровопотери (хронической и острой).
При подозрении на развитие анемии вследствие острой кровопотери необходимо незамедлительно обратиться за медицинской помощью.
Тахикардии беременных обусловлены как увеличением потребности организма матери и плода в кислороде, так и ростом потребления сывороточного железа, фолатов, цианокобаламина.
Тахикардия может развиться на фоне приема некоторых лекарственных препаратов, употребления кофе и кофеинсодержащих продуктов, энергетических напитков, содержащих таурин, табакокурения.
К каким врачам обращаться
При подозрении на патологию щитовидной железы или надпочечников нужно обратиться к эндокринологу. Для лечения состояний, связанных с нарушением работы сердца, – к кардиологу. При наличии анемии - к терапевту или гематологу. Беременные женщины наблюдаются в женской консультации, где врач – акушер-гинеколог может своевременно выявить патологию и назначить лечение.
Диагностика и обследования при тахикардии
При обращении пациента с симптомами, характерными для тахикардии, необходимо выяснить, является ли тахикардия первопричиной ухудшения самочувствия, побудившей пациента обратиться к врачу, или она вторична и имеется основное заболевание.
При наличии подозрений на патологию щитовидной железы определяют в крови уровень гормонов щитовидной железы (Т3 – трийодтиронин, Т4 – тироксин и их свободные фракции) и уровень тиреотропного гормона.
Синонимы: Свободный трийодтиронин. Free T3. Краткое описание исследуемого вещества Трийодтиронин свободный Трийодтиронин свободный (Т3св.) относится к тиреоидным .
Гипотиреоз

Щитовидная железа – основной элемент эндокринной системы человека. Она оказывает прямое либо косвенное воздействие на работу практически всех внутренних органов и систем. Именно поэтому важно знать о том, какие патологии могут быть связаны с данным органом, как они проявляются и в чем их опасность. Одна из таких патологий – гипотиреоз.
Гипотиреоз: основные характеристики
Гипотиреоз – это одна из возможных форм сбоя функции щитовидной железы. При такой патологии резко снижается количество гормонов, продуцируемых железой, что не может не сказаться на общем состоянии человека.
Все процессы, протекающие в организме, нарушаются. В норме тиреоидные гормоны контролируют энергетический обмен на клеточном уровне во всех внутренних органах человека. Их нехватка приводит к уменьшению поглощения тканями кислорода и снижению расхода энергии. Нарушение синтеза различных клеточных ферментов приводит к патологиям состояния и строения самих клеток.
Нельзя сказать, что гипотиреоз имеет большое распространение. По статистике он встречается примерно в 1% случаев, среди беременных женщин – в 2% случаев, среди людей пожилого возраста частота возрастает до 10%.
Виды и стадии развития гипотиреоза
Различают два вида гипотиреоза: врожденный и приобретенный. В 99% случаев патология появляется в течение жизни, и только у 1% новорожденных диагностируется врожденная форма заболевания.
Стадии гипотиреоза классифицируются в зависимости от того, каким именно фактором вызвана патология:
1. Первичный. Наиболее распространенный вид заболевания (примерно 95% случаев). К появлению патологии приводит непосредственно поражение щитовидной железы, ее тканей и клеток. Также первичный гипотиреоз может стать следствием функционального сбоя железы.
2. Вторичный – следствие поражения гипофиза. Одна из долей гипофиза (расположен в головном мозге) выделяет тиреотропный гормон (TTГ). Этот гормон стимулирует и поддерживает работу щитовидной железы. Нарушение работы гипофиза снижает уровень выработки TTГ. Как следствие – сбой функции щитовидной железы.
3. Третичный – следствие дисфункции гипоталамуса. Он также расположен в головном мозге и, как и щитовидка, является элементом эндокринной системы человека. Гипоталамус стимулирует работу гипофиза при выработке TTГ. Сбой в функции гипоталамуса приводит к ослаблению функции гипофиза, а значит и к нарушению функции щитовидной железы.
4. Периферический – наиболее редкая, но опасная и тяжелая форма заболевания. Обычно имеет врожденную форму. Этот вид гипотиреоза вызван пониженной чувствительностью тканей внутренних органов к ТТГ. В то же время у пациента не наблюдаются сбои в работе органов эндокринной системы.
Причины возникновения заболевания
Причин возникновения гипотиреоза много. К основным можно отнести:
- Воспаление щитовидной железы, или аутоиммунный тиреоидит (чаще всего встречается у беременных женщин).
- Операции на щитовидке. В некоторых случаях гипотиреоз проявляется после удаления железы, полностью или частично.
- Аномалия развития щитовидной железы – врожденное отсутствие или неправильное формирование органа.
- ОРВИ – гипотиреоз может стать следствием инфекционного заболевания.
- Терапия радиоактивным йодом (при борьбе с онкологическими заболеваниями).
- Поражение организма тиреотропными токсинами.
- Побочное действие некоторых лекарственных препаратов.
- Дефицит йода в тяжелой форме либо избыток йода.
Как проявляется гипотиреоз?
То, как будет проявляться гипотиреоз, зависит от степени его развития. Довольно часто заболевание протекает скрытно. К примеру, субклинический гипотиреоз может не вызывать жалоб у беременных женщин, а также у женщин после родов.
Симптомы гипотиреоза средней или тяжелой степени могут иметь неспецифический характер. Так, например, аритмия может возникать из-за сбоев в работе щитовидной железы, а не из-за первичных поражений сердца, как кажется изначально.
К другим симптомам гипотиреоза относятся:
- увеличение массы тела;
- снижение температуры тела;
- нарушение работы ЦНС. Больные часто жалуются на ухудшение памяти, повышенную сонливость, в их движениях, речи и мышлении отмечается некая заторможенность. Иногда наблюдаются приступы необоснованной паники;
- анемия, недостаток витамина В;
- снижение количества сокращений сердца (брадикардия), артериальная гипотония, сердечная недостаточность (в тяжелых случаях);
- нарушение работы пищеварительной системы. Может отмечаться снижение аппетита, запоры и другие признаки сбоев в работе ЖКТ;
- отечность;
- кратковременная остановка дыхания во сне.
Все перечисленные симптомы характерны для множества других заболеваний. Многие беременные женщины испытывают подобные явления в период вынашивания плода, при этом причины их совсем не обязательно связаны с гипотиреозом.
Какие осложнения может вызвать гипотиреоз?
Осложнения гипотиреоза могут быть следующими:
- Острая или хроническая форма сердечной недостаточности.
- Кретинизм.
- Гипотиреодная кома – наиболее сложное, а в ряде случаев даже смертельное осложнение. Она может стать следствием отсутствия какого-либо лечения патологии либо ее некачественного лечения. Симптомами гипотиреодной комы являются уменьшение мочевыделения, холодная кожа, желтушный цвет кожи, снижение артериального давления.
Гипотиреоз при беременности
Рассматривая гипотиреоз беременных, нужно разделить его на два вида:
- Субклинический – опасный в первую очередь потому, что протекает скрыто, бессимптомно. Во время беременности он может практически не беспокоить женщину. Обнаружить такой гипотиреоз можно только при помощи лабораторных исследований. Главный маркер патологии – увеличение ТТГ на фоне нормального уровня общего тетрайодтироксина. Субклинический гипотиреоз не повод для прерывания беременности или для какой-либо паники, которая также благоприятно на ребенке не скажется. Довольно часто женщины при гипотиреозе рожают вполне здоровых детей.
- Аутоимунный – вызван воспалением щитовидной железы. У беременной женщины может отмечаться увеличение железы (гипертрофическая форма) или замещение пораженных ее участков соединительной тканью (атрофическая форма).
Особенности планирования беременности при гипотиреозе
При планировании беременности нельзя упускать из внимания наличие у женщины диагноза гипотиреоз. Специалисты центра репродукции «Генезис» в Санкт-Петербурге при такой патологии назначают специальную профилактическую терапию, способствующую минимизации последствий дисфункции щитовидной железы.
Если женщина, обратившаяся в центр репродукции «Генезис» для планирования беременности, ранее не страдала гипотиреозом, она все равно проходит специальные клинические обследования на выявление данной патологии (так как симптомы могут быть и скрытыми).
В ходе беременности женщинам рекомендуется периодически проверять состояние щитовидной железы, контролировать гормональный фон, следить за своим самочувствием и проявлением симптомов патологии.
Последствия гипотиреоза для беременной женщины и ребенка
Осложнения гипотиреоза нужно рассматривать прежде всего при изучении темы беременности. Они могут коснуться как самой женщины, так и ее ребенка. Особенно опасен гипотиреоз в первом триместре беременности, когда у эмбриона только формируются внутренние органы и системы.
Гипотиреоз беременной женщины может привести:
- к появлению на свет новорожденного с низкой массой тела;
- к умственной отсталости ребенка или к его физическому недоразвитию;
- к аномалиям строения тела ребенка;
- к врожденному гипотиреозу у ребенка.
Гипотиреоз при беременности грозит ребенку серьезной патологией центральной нервной системы. Это может быть либо умственная отсталость, либо, в крайнем случае, кретинизм. Такой ребенок будет отставать в росте, половом развитии, его иммунитет будет не способен к активной борьбе с вирусными инфекциями. Кроме того, у таких детей часто диагностируются пороки сердца, патологии внутренних органов, функциональные поражения щитовидной железы.
Если говорить об опасностях для самой женщины, стоит выделить следующие:
- самопроизвольное прерывание беременности (выкидыши, замирание развития плода);
- отслойка плаценты до завершения второго или третьего триместра беременности, выраженное кровотечение;
- слабая родовая деятельность (отсутствие схваток, медленное раскрытие шейки матки);
- анемия, дефицит железа.
Диагностика гипотиреоза
Как известно, проблемами эндокринной системы занимается врач-эндокринолог, соответственно для диагностики гипотиреоза обращаться нужно именно к этому специалисту. Сделать выводы о наличии или отсутствии у пациента такого диагноза врач сможет после визуального осмотра, изучения жалоб и результатов анализов.
Анализы направлены в основном на определение гормонального фона у пациента, а также на выявление в крови антител щитовидной железы. Также делается стандартный биохимический анализ крови, проводится УЗИ щитовидной железы.
Лечение гипотиреоза
С тех пор как ученые научились искусственно создавать тиреоидный гормон, появился и эффективный метод излечения гипотиреоза. Заключается он в замещении дефицитных гормонов щитовидной железы на их искусственный аналог (левотироксин).
Дозировка лекарственного препарата зависит от:
- возраста человека с диагностированным гипотиреозом;
- степени развития и вида гипотиреоза;
- наличия сопутствующих заболеваний.
В случаях, когда гипотиреоз становится следствием какого-либо другого (основного) заболевания, гормонотерапия может и не понадобиться. После устранения основной патологии функция щитовидной железы зачастую восстанавливается самостоятельно. В среднем период лечения гипотиреоза составляет 2–4 месяца. У пожилых людей положительный эффект от лечения может наступить позднее.
Пациентам с удаленной щитовидной железой требуется пожизненный прием препаратов, содержащих левотироксин.
Беременным женщинам, а также женщинам, только планирующим беременность, синтетический гормон также назначается. Грамотно компенсированный гипотиреоз при беременности не приведет к серьезным проблемам со здоровьем ни у ребенка, ни у мамы.
Профилактические меры для предупреждения гипотиреоза
Конкретных профилактических мер для предупреждения гипотиреоза пока не существует. В основном под профилактикой понимают некоторые мероприятия, направленные на коррекцию уже имеющихся нарушений:
- Проводится периодический контроль гормонов щитовидной железы (в том числе и при планировании ребенка).
- Назначаются йодсодержащие препараты (только при выявлении дефицита йода и только по рекомендации врача).
- Проводится профилактика инфекционных заболеваний (назначаются препараты, процедуры, способствующие укреплению иммунитета).
Такую патологию как гипотиреоз не стоит игнорировать и недооценивать ее серьезность. Это заболевание в отсутствие лечения существенно ухудшает качество жизни и сказывается на здоровье и самого больного, и его потомства.
Читайте также:
