Этиология и патогенез хронического риносинусита
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
В Научно-клиническом отделе заболевания носа и глотки применяются современные консервативные и хирургические методы лечения заболеваний полости носа, сопровождающихся следующими признаками:
- затруднением носового дыхания (искривление перегородки носа, хронический, в том числе "медикаментозный" ринит, острые и хронические синуситы, гайморита)
- снижением обоняния (полипозный риносинусит)
- патологическим отделяемым из полости носа
Также в нашем Центре практикуются "беспункционные" методы лечения острого и хронического синусита, в том числе с применением эндоскопических технологий, и проводятся эндоскопические трансназальные операции в полости носа, на околоносовых пазухах, носоглотке и основании черепа, в том числе по поводу новообразований, без "наружных" разрезов.
Диагностика и лечение синусита и гайморита, а так же других воспалительных заболеваний полости носа и околоносовых пазух проводятся в соответствии с Европейскими Рекомендациями по лечению риносинусита (EuropeanPositionPaperonRhinosinusitisandNasalPolyposis) последнего пересмотра. Для определения тяжести и распространенности воспаления в околоносовых пазухах используется компьютерная томография.
Синусит
Синусит – это заболевание околоносовых пазух. Существует несколько видов синусита в зависимости от локализации патологического процесса:
- Прилив крови к лицу/припухлость лица.
- Заложенность носа.
- Гной в носовой полости.
- Температура.
- Выделения из носа/бесцветные выделения.
- Головная боль.
- Неприятный запах изо рта.
- Усталость.
- Зубная боль.
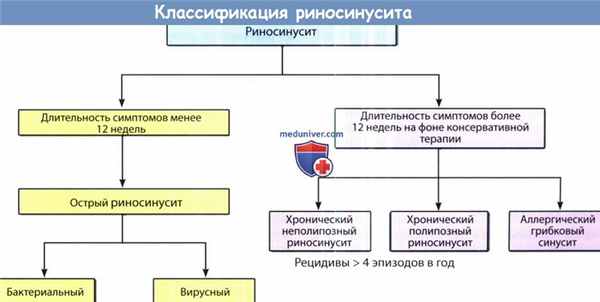
- Различия между хроническим и острым риносинуситом
- Когда нужно обратиться к врачу
- Причины хронического воспаления
- Факторы риска
- Осложнения хронического риносинусита
- Диагностика
- Лечение хронического риносинусита
- Лекарственная терапия
- Хирургическое лечение
Хронический риносинусит - распространенное заболевание, при котором продолжается длительный воспалительный процесс слизистой околоносовых пазух (12 недель и более).
Различия между хроническим и острым риносинуситом
Хронический риносинусит характеризуется длительным течением, обычно протекает без выраженного повышения температуры. Острое состояние всегда сопровождается высокой температурой, начинается неожиданно и имеет более выраженные болезненные симптомы.
Основные симптомы при хроническом риносинусите:
- ;
- нарушение носового дыхания, ощущение отека в носу;
- постназальный синдром (накапливание или стекание слизи в горле, необходимость отхаркивания слизи);
- припухлость и отек мягких тканей щек, век, носа, лба;
- ухудшение (отсутствие) обоняния, вкуса.
- оталгия (ушная боль);
- боль, распространяющаяся в верхнюю челюсть и зубы;
- болезненность в горле; (может ухудшаться ночью);
- халитоз (гнилостный запах);
- усталость;
- тошнота.
- высокая температура;
- припухлость, покраснение век;
- выраженная головная боль;
- нарушение сознания (спутанность);
- изменения зрения (двоение или снижение остроты зрения);
- затруднение при движении головы.
- длительный аллергический отек слизистой полости носа;
- частые респираторные инфекции;
- деформации перегородки;
- гипертрофия средних носовых раковин;
- длительный отек неаллергического характера (медикаментозный ринит);
- хронический воспалительный процесс в области верхних зубов (периодонтит, одонтогенные кисты);
- инородные тела (пломбировочный материал, материал для синуслифтинга, корни зубов и др.);
- новообразования в полости носа или околоносовых пазух;
- другие заболевания: муковисцидоз, гастроэзофагеальный рефлюкс, ВИЧ инфекция, иммуннодефицитные состояния.
- курение;
- расстройство иммунной системы;
- частый контакт с раздражающими веществами (химические вещества, дым, взвесь мелких частиц, пыль, аллергены).
- Менингит (воспаление оболочек головного и спинного мозга);
- Сепсис. Генерализованная инфекция;
- Другие инфекционные осложнения. Иногда воспаление распространяется на кости (остеомиелит) или кожу (целлюлит);
- Орбитальные осложнения. Если инфекция проникает в глазницу, это может вызвать снижение зрения или необратимую слепоту.
- Частичная (или полная) потеря обоняния. Затруднение попадания одорантов в обонятельную щель и воспаление обонятельного нерва могут привести к временной или постоянной потери восприятия запахов.
- избегайте инфицирования верхних дыхательных путей;
- уменьшите контакт с людьми, страдающими респираторными заболеваниями (простуда, ОРВИ);
- если симптомы простуды затянулись (7 и более дней) - не затягивайте поход к врачу;
- управляйте своей аллергией. Работайте с врачом над тем, чтобы держать симптомы под контролем;
- избегайте табачного дыма, загрязненного воздуха, вовремя заменяйте фильтры в автомобиле, производите своевременную очистку кондиционера;
- увлажняйте воздух в доме при низкой влажности;
- избегайте переохлаждений.
- – воспаление слизистой оболочки лобной пазухи – воспаление слизистой оболочки верхнечелюстной пазухи – воспаление слизистой оболочки решетчатой пазухи – воспаление слизистой оболочки клиновидной пазухи
Причины синусита
Наиболее часто воспалительные заболевания околоносовых пазух или синуситы возникают на фоне «банального насморка».
Длительно сохраняющийся отек слизистой оболочки полости носа вследствие вирусного или бактериального воспаления приводит к «блоку» соустий околоносовых пазух, то есть затруднению оттока отделяемого из пазух в полость носа. Далее при отсутствии адекватного лечения, в полости пазух скапливается слизь, которая в дальнейшем нагнаивается и приводит к развитию гнойного синусита. На этом этапе к «заложенности» носа присоединяется слизисто-гнойное отделяемое из носа, снижение обоняния, может появиться тяжесть в проекции околоносовых пазух, усиливающаяся при наклоне головы. На данном этапе необходима консультация специалиста и назначение комплексной – системной антибактериальной и местной противовоспалительной терапии для восстановления дренажной функции пазух.
В ряде случаев при лечении острых и хронических синуситов в нашем Центре практикуется малотравматичная методика – баллонная синусопластика (остиопластика), заключающаяся в расширении естественных соустий околоносовых пазух с помощью специального баллонного катетера и последующим удалением вязкой слизи из полости пазухи с помощью аспиратора.
Полипозный риносинусит
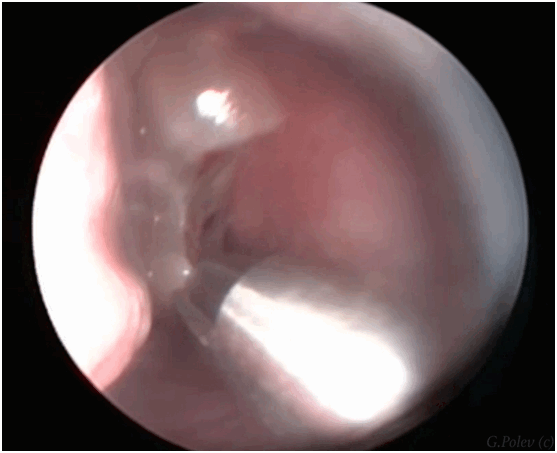
Другой распространенной формой синусита является полипозный риносинусит. Полипы, своего рода участки «разрастания» слизистой оболочки, могут быть следствием особой аллергической предрасположенности, могут блокировать соустья околоносовых пазух, вызывая развитие аллергического синусита. В других случаях полипы сами являются следствием хронического воспаления слизистой оболочки околоносовых пазух (так называемые «не-аллергические» или «не-эозинофильные» полипы). Наиболее частыми симптомами являются затруднение носового дыхания (при распространенном полипозном процессе).
![удаления полипов в полости носа]()
Фрагмент эндоскопической операции удаления полипов в полости носа с помощью микродебридера (шейвера).
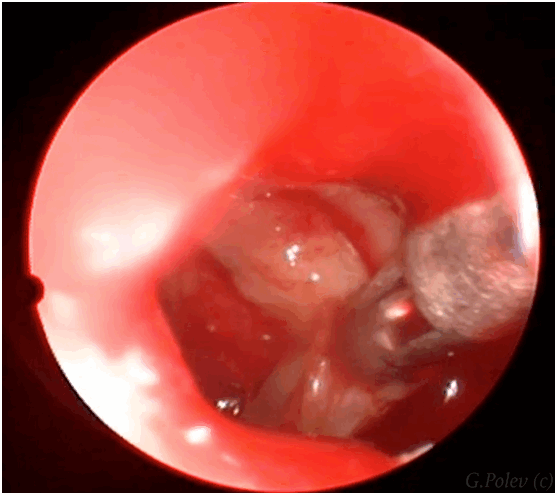
В ряде случаев в полости пазухи формируется единичный полип, чаще всего он не беспокоит пациента до тех пор, пока не блокирует общий носовой ход, однако в ряде случаев (при подготовке пациента к стоматологическим манипуляциям – синус-лифтингу и имплантации) – его необходимо удалить.
![синусит фото удаление полипа из верхнечелюстной пазухи]()
Синуситы, связанные со стоматологическими вмешательствами
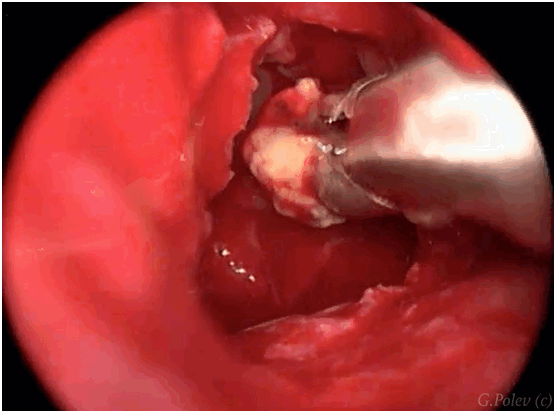
Отдельной группой выделяются синуситы, связанные со стоматологическими вмешательствами. Одной из наиболее распространенных ситуаций является инородное тело верхнечелюстной пазухи в связи с избыточным пломбированием каналом зубов верхней челюсти.
![синусит фото удаление пломбировочного материала из верхнечелюстной пазухи]()
Фрагмент эндоскопической операции – удаление пломбировочного материала из верхнечелюстной пазухи через расширенное естественное соустье.
В ряде случаев в околоносовых пазухах развиваются воспалительные кисты, содержащие слизь, гной и в редких случаях даже зачатки зубов. При небольших размерах тактика выжидательная, операцию необходимо делать по показаниям, при наличии симптомов.
Хронический риносинусит
Аллергические реакции, бронхиальная астма, иммунодефицитные состояния - наиболее частые причины хронических риносинуситов. При аллергии на пыль, пыльцу растений или плесень, возникает вазомоторный ринит, который служит пусковым механизмом в развитии хронических синуситов. Исследования, проводившиеся в США, показали, что 80% пациентов с аллергическими ринитами и 75% пациентов с бронхиальной астмой страдают также и от синуситов.
Развитию хронических риносинуситов в значительной мере способствуют холодный, сырой климат и загрязненная окружающая среда.Также как и в случае острых синуситов, в патогенезе хронического воспаления немаловажную роль играют иммунодефицитные состояния (СПИД, муковисцидоз), а также носовые полипы.
Иногда синуситы возникают как побочная реакция на некоторые медикаменты, например, нестероидные противовоспалительные средства.
У людей, страдающих хроническим риносинуситом, могут проявиться такие симптомы:
![астма]()
Среди других симптомов:
Субъективные симптомы при хроническом гайморите чаще всего носят неопределенный характер (неприятные ощущения в глотке, носоглотке и гортани). Жалобы больного сводятся обычно к одностороннему насморку, часто с гнойным отделяемым, которое нередко имеет неприятный запах. Иногда этот запах является единственным симптомом заболевания, В других случаях секрет бывает слизистым и только в случаях обострения становится гнойным. Головные боли при стойкой заложенности носа имеют разлитой, неопределенный характер, но могут локализоваться на стороне поражения в области челюстной пазухи, в виске или глазнице. Иногда больные жалуются на ослабление памяти, быструю утомляемость при умственной работе. Часто на стороне поражения обоняние ослаблено или совсем отсутствует.
Диагностика хронического риносинусита
При риноскопии наблюдаются гипертрофия слизистой оболочки, отечные полипы и гнойное отделяемое в области среднего носового хода. Окончательный диагноз ставится после проведения рентгенологического исследования. Методом выбора в диагностике хронического синусита является рентгеновская компьютерная томография.
Лечение хронического риносинусита
Лечение данного вида синуситов представляет собой достаточно трудную задачу, т.к. зачастую присутствующие в синусах микроорганизмы плохо реагируют на антибиотикотерапию. Обычно назначаются стероидные противовоспалительные препараты (орально или в виде носового спрея), для уменьшения воспаления и отека, хотя они и обладают рядом нежелательных побочных эффектов.
Теплый влажный воздух может облегчить заложенность носа. Паровая ингаляция (теплый пар кипящей воды) также может облегчить симптомы.
![lungs-39981__340]()
Теплые компрессы уменьшат боль в носу и пазухах. Солевые носовые капли можно использовать без рецепта. Нерецептурные противоотечные носовые капли или аэрозоли помогут облегчить симптомы, однако, их не следует использовать дольше срока, указанного в инструкции.
В случаях, когда синусит является следствием другого, более серьезного заболевания (например, бронхиальной астмы или аллергической реакции) лечение начинают с устранения этой причины.
При неэффективности медикаментозного лечения прибегают к хирургической операции. Главной задачей при выполнении оперативного пособия при хронических синуситах является механическое восстановление проходимости верхних дыхательных путей и дренажной и вентилирующей функции естественных соустий носовых синусов (удаление полипов и серозного содержимого полостей, расширение естественных соустий параназальных синусов и др). В детской практике часто практикуется удаление аденоидов для облегчения носового дыхания. Наиболее современным и безопасным хирургическим методом лечения хронических синуситов является применение функциональной эндоскопической синусной хирургии.
В нашей больнице проводятся все виды хирургического пособия при хронических ринитах и синуситах, в том числе эндовидеоскопические.
Операции проводятся как под местной анестезией, так и под общим эндотрахеальным наркозом, в том числе используется севорановый наркоз в сочетании с управляемой гипотонией, что в сочетании с современными хирургическими технологиями позволяет добиться хороших отдаленных результатов при этом виде патологии носа.
Необходима предварительная запись!
«Чёрная речка» автобус №211 до ул. Борисова,
автобус №211Э до ул. Борисова«Старая деревня» автобус №216А до ул. Борисова
«Проспект Просвещения» маршрутное такси №к827 до ул. Борисова
«Парнас» маршрутное такси №к600 до ул. Борисова
«Беговая» автобусы №211, №211Э, №216А до ул. Борисова
Хронический синусит (хронический риносинусит)
Хронический риносинусит - распространенное заболевание, при котором продолжается длительный воспалительный процесс слизистой пазух носа (12 недель и более).
![Хронический синусит (хронический риносинусит)]()
3.50 (Проголосовало: 10)
Также при хроническом воспалении может появится кашель с иррадиирующими (отдающими) болями в ухо, верхнюю челюсть, зубы.
Другие симптомы хронического риносинусита:
Когда нужно обратиться к врачу
Запишитесь на прием к врачу, если явления синусита продолжаются 7 дней и более.
Обратитесь к врачу экстренно при следующих симптомах:
Причины хронического воспаления
Главной причиной развития хронического воспаления верхнечелюстных пазух является нарушение их нормального дренажа. Это происходит из-за длительного инфекционного или неинфекционного отека (аллергия, медикаментозный отек) в области гаймороназального соустья или нарушения мукоцилиарного клиренса. Также фоном для формирования хронического воспаления служат анатомические препятствия в носу, которые нарушают нормальный дренаж (искривление перегородки, увеличение средних носовых раковин).
Итого, основные причины хронического синусита:
Факторы риска
Вероятность развития риносинусита в хроническую форму повышается, если есть один или несколько из следующих факторов:
Осложнения хронического риносинусита
Продолжительное воспаление несет много опасностей, так как пазухи близко расположены к таким важным структурам, как глаза и головной мозг:
Диагностика
Для выявления хронической формы риносинусита врачу потребуется опросить вас, провести физический осмотр, риноскопию (осмотр при помощи носового зеркала). Но для определения тактики лечения потребуется провести дополнительные исследования.
Дополнительные методы диагностики:
Лечение хронического риносинусита
Целью лечения является уменьшение количества обострений синусита, уменьшение или исчезновение симптомов заболевания. Основная терапия нацелена на улучшение дренажа околоносовых синусов, а также на улучшение работы местного иммунитета слизистых. Для этого нужно устранить блокирование синусоназальных соустий, уменьшить вязкость слизистого секрета, провести иммунотерапию. Иногда для очистки пазух требуется хирургическое лечение.
Лекарственная терапия
Первым этапом лечения хронического риносинусита является консервативная терапия.
Она включает в себя:
Хирургическое лечение
При низкой эффективности консервативной терапии показано хирургическое лечение хронического риносинусита. Оно направлено на устранение механического препятствия дренажа пазухи (увеличенная носовая раковина, деформированная перегородка носа, анатомическое сужение области соустья пазухи, полип в области соустья и др.), а также на очищение пазух от инородных включений (грибковые тела, корни зубов, пломбировочный материал, материал для синуслифтинга), кист, полипов.
Эндоскопическая хирургия пазух
Для этой процедуры врач использует оптическую систему, состоящую из тонкой трубки с увеличительными объективами и камерой, которая переводит изображение на экран. Хорошая визуализация оперируемой области, возможность изменить угол обзора обеспечивает деликатное и безопасное устранение препятствия на выходе из пазухи, а также позволяет очистить ее от инородных включений.
Проведенное оперативное лечение создает лишь условия для улучшения дренажа и очистки, поэтому необходимо продолжить послеоперационное лечение для достижения продолжительного эффекта.
Профилактика
Придерживайтесь следующих действий, чтобы уменьшить риск хронического риносинусита:
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.Хронический риносинусит
Хронический риносинусит — воспаление слизистой оболочки околоносовых пазух (ОНП) и полости носа длительностью более 12 нед., сопровождающееся двумя или более симптомами, к которым относятся затруднение носового дыхания (заложенность носа) или выделения из носа.
Кроме того, могут присутствовать:
± головная боль с преимущественной локализацией в области ОНП;
± снижение или отсутствие обоняния; а также:
-эндоскопические признаки: – слизисто-гнойные выделения и/или отек слизистой оболочки в среднем либо верхнем носовом ходе; и/или
КТ-признаки: – утолщение слизистой оболочки остиомеатального комплекса и/или ОНП.
Классификация. Существуют следующие варианты классификаций.
-вызванный бактериально-грибковыми ассоциациями;
-нозокомиальный, на фоне назогастральной интубации и искусственной вентиляции легких.
По гистологическим характеристикам патологического процесса:
Специфические формы ХРС:
- на фоне системных заболеваний (гранулематоз Вегенера, муковисцидоз, синдромы Черджа—Стросс, Картагенера, Янга, первичные и вторичные иммунодефицитные состояния);
-на фоне опухолевого процесса;
- синдром «немого» синуса.
Грибковые поражения ОНП:
инвазивные формы:неинвазивные формы:
-хроническая – поверхностный синоназальный микоз,
– «грибковый шар» (син.: синулит, мицетома),
ХРС — полиэтиологическое заболевание. Единой теории патогенеза в настоящее время нет. Среди причинных и предрасполагающих к развитию ХРС факторов выделяют следующие:
1. Анатомические аномалии строения полости носа и ОНП: (искривление перегородки носа, булла средней носовой раковины, гиперпневматизация решетчатой буллы, гиперпневматизация супрабуллярной клетки (agger nasi), инфраорбитальная клетка (Галлера), парадоксальный изгиб средней носовой раковины, аномалии строения крючковидного отростка, дополнительное соустье верхнечелюстной пазухи (ВЧП)).
2. Хронический ринит.
4. Непереносимость нестероидных противовоспалительных препаратов.
5. Иммунодефицитные состояния и др.
Патогенез. Современная концепция патогенеза ХРС подразумевает, что хроническое воспаление в ОНП практически всегда бывает следствием нарушения их аэрации и частичной или полной блокады их выводных путей. Согласно этой концепции, ведущую роль в патогенезе ХРС играют патологические изменения в области среднего носового хода — остиомеатального комплекса. Узость и сложность анатомии данной области служит важным предрасполагающим фактором в патогенезе ХРС. Патогенные микроорганизмы в этих условиях получают возможность более длительного контакта со слизистой оболочкой, а также благоприятную среду для жизнедеятельности.
Клиника. ХРС клинически проявляется стойкими выделениями из носа, затруднением носового дыхания, головной болью или болью в области проекции ОНП. Менее характерны снижение обоняния, заложенность ушей, гипертермия, общее недомогание и кашель (в особенности у детей). Боль локализуется в лице, области переносья и надбровья, может иррадиировать в верхние зубы. Для сфеноидита характерна боль в центре головы и затылке (каскообразная боль). Выделения бывают слизистыми, гнойными и могут отходить при сморкании либо стекать по задней стенке глотки. В период ремиссии головная боль отсутствует, но носовое дыхание периодически или постоянно бывает затрудненным, сохраняются слизистые или слизисто-гнойные выделения из носа. Мучительное ощущение постоянного стекания очень вязкого секрета по задней стенке носоглотки (постназальный синдром) встречается у большинства пациентов с ХРС. При выраженном обострении ХРС интенсивность указанных симптомов возрастает, присоединяются признаки общей интоксикации. Возможны развитие реактивного отека век, легкая отечность мягких тканей лица. У детей ХРС часто сочетается с гипертрофией и хроническим воспалением глоточной миндалины и может проявляться неспецифическими симптомами: упорным кашлем и шейным лимфаденитом.
Диагностика. Диагноз ХРС устанавливают на основании:
результатов лабораторных и инструментальных методов исследования.
Пациенты с ХРС обычно не могут точно указать давность заболевания и не связывают его начало с какими-то конкретными событиями. Исключение составляют больные с одонтогенным и грибковым верхнечелюстным синуситом в анамнезе, перенесшие стоматологические манипуляции.
Основным методом объективной диагностики ХРС служит передняя риноскопия и эндоскопия, при которых на фоне диффузной застойной гиперемии и отека слизистой оболочки полости носа выявляется наличие патологического отделяемого в области выводных отверстий вовлеченных в воспалительный процесс ОНП. Рентгенография, УЗИ и диафаноскопия ОНП в настоящее время считаются малоинформативными методами и рекомендуются только в случае невозможности проведения КТ. Пункцию (трепанопункцию) пораженных пазух выполняют с диагностической целью (обычно при заборе аспирата для культурального исследования). Результаты посева мазков со слизистой оболочки среднего носового хода не могут считаться диагностически значимыми. Компьютерная томография (КТ) ОНП рекомендуется всем пациентам с ХРС. КТ не только позволяет установить характер и распространенность патологических изменений, но и выявляет индивидуальные особенности анатомического строения полости носа и ОНП, приводящие к развитию и рецидивированию ХРС. С помощью КТ можно визуализировать структуры остиомеатального комплекса, которые невидны на обычной рентгенограмме. Особое значение КТ приобретает при планировании оперативного вмешательства по поводу ХРС. КТ помогает не только уточнить распространенность процесса в ОНП, но и определить деформации перегородки носа, а также другие анатомические аномалии, невидимые при передней риноскопии. Корреляция КТ с операционными находками составляет 96,5 %.
Магнитно-резонансная томография (МРТ) не относится к основным методам диагностики ХРС. МРТ показана при подозрении на грибковый или опухолевый характер поражения ОНП. МРТ служит наиболее информативным методом при дифференциальной диагностике между мозговой грыжей (менингоэнцефалоцеле) и опухолью или воспалительным процессом в области крыши решетчатого лабиринта.
Микробиологическая диагностика служит важной, но далеко не всегда определяющей составляющей диагностического алгоритма при ХРС. Методика забора материала имеет особенности. Следует учитывать, что посевы со слизистой оболочки полости носа, среднего носового хода и пораженного синуса могут отличаться, что нередко служит ошибочным критерием для выбора антибактериальной терапии. Выявление при ХРС того или иного возбудителя и подбор антибактериальных средств с учетом его резистентности не могут гарантировать эффективность лечения.
Лечение. С учетом полиэтилогичности заболевания в каждом конкретном случае ХРС метод консервативного или хирургического лечения следует выбирать индивидуально. Среди лекарственных средств доказанной эффективностью обладают только интраназальные глюкокортикостероиды (ГКС), ирригационная терапия (носовой душ с изотоническим раствором) и, в какой-то степени, антибиотики.
Цели медикаментозной терапии при ХРС:
- купирование воспалительного процесса;
-по возможности элиминация патогенного возбудителя из полости носа и пораженных воспалительным процессом ОНП;
-восстановление нормальных механизмов вентиляции и клиренса ОНП;
- нормализация или улучшение качества жизни пациента.
В соответствии с современными клиническими рекомендациями курс пероральной антибактериальной терапии назначают эмпирически только при обострении ХРС (когда клинические проявления заболевания аналогичны острому бактериальному риносинуситу), продолжительность такого курса должна составлять 12–15 дней. Используют ингибитор-защищенные аминопенициллины, макролиды, цефалоспорины III–IV поколения или респираторные фторхинолоны, при этом обращают внимание на то, какие антибиотики и как давно пациент получал в предшествующие 30 дней до лечения.
Противогрибковые препараты могут применяться для промывания пораженных ОНП при аллергическом (эозинофильном) грибковом риносинусите: раствор амфотерицина В в разведении 100 мг/мл в течение 4–12 нед. Системные противогрибковые препараты назначают при инвазивных грибковых синуситах. При неинвазивных формах грибкового риносинусита, в частности при «грибковом шаре», назначение противогрибковых средств не требуется, т. к. полного удаления грибковых масс из пораженной пазухи при операции достаточно для выздоровления.
Муколитики назначают для стимуляции мукоцилиарного клиренса, изменения реологических свойств и ускорения эвакуации патологического секрета из ОНП. Предпочтительным при ХРС является применение ацетилцистеина и карбоцистеина.
С учетом весьма ограниченного арсенала действительно эффективных консервативных методов лечения ХРС роль хирургического лечения при этом заболевании остается значительной. Показания к хирургическому лечению при ХРС:
-наличие анатомических аномалий строения полости носа и решетчатого лабиринта;
-неинвазивная форма грибкового синусита («грибковый шар»);
-инвазивная форма грибкового синусита;
-внутричерепные и орбитальные осложнения;
-неэффективность адекватной медикаментозной терапии.
Основные цели оперативного вмешательства при ХРС — коррекция анатомических аномалий развития, удаление необратимо измененных тканей, полипов, кист, инородных тел из ОНП, восстановление проходимости естественных отверстий ОНП. В хирургическом лечении ХРС превалирует тенденция к минимальной инвазивности. Необходимость в так называемых радикальных хирургических вмешательствах с использованием наружного доступа (операция Колдуэлла—Люка на ВЧП, операция Риттера—Янсена на лобной пазухе и др.) в настоящее время практически отпала. Менее травматичные функциональные эндоскопические вмешательства с использованием специального микроинструментария и мягкотканных шейверов дают лучшие результаты. Они сопровождаются меньшим числом осложнений, реже обусловливают прогрессирование заболевания и развитие бронхиальной астмы, чем классические операции, при которых радикально удаляют слизистую оболочку, а нередко и носовые раковины. Особенно нежелательно выполнять операции на ОНП без соответствующей медикаментозной подготовки и в момент обострения риносинусита. Идея внутриносовой эндоскопической хирургии ОНП (FESS) базируется на концепции W. Messerklinger, которая полагает, что в основе патогенеза хронического ХРС лежит нарушение вентиляции ОНП, вызванное аномалиями и локальной патологией в остиомеатальном комплексе. Хирургическое вмешательство в «ключевой» области, удаление патологических тканей, блокирующих отверстия ОНП и восстановление их аэрации, способствуют ликвидации воспалительного процесса.
Прогноз. При хроническом ХРС, протекающем без осложнений, прогноз в большинстве случаев благоприятный и зависит от выраженности морфологических изменений и длительности процесса. Консервативное лечение не всегда приводит к выздоровлению, поэтому при его неэффективности требуется хирургическое лечение. При одонтогенном и грибковом риносинусите прогноз благоприятный только при условии своевременно выполненного оперативного вмешательства
Этиология и патогенез хронического риносинусита
Этиология и патогенез хронического риносинусита
Несмотря на активно проводимые исследования, этиология хронического риносинусита до конца не выяснена. Отсутствие единой терминологии, различные подходы к лечению и дизайну исследований привели к тому, что долгое время у врачей отсутствовало достаточное понимание данного заболевания.
Сейчас мы знаем, что хронический риносинусит представляет собой группу гетерогенных заболеваний с различной этиологией и патогенезом. У пациентов с хроническим риносинуситом (ХРС) в слизистой полости носа и околоносовых пазух происходят сложные воспалительные изменения. Разница в клиническом проявлении заболевания объясняется различиями в клеточном составе, типе Т-лимфоцитарного ответа и схемах перестройки тканей. Роль бактерий в патогенезе как полипозного, так и неполипозного хронического риносинусита противоречива. В случаях неполипозного риносинусита всегда следует исключать иммунодефицит. Непереносимость аспирина сопровождает только полипозный процесс. В случае аллергического грибкового риносинусита должны присутствовать IgE и IgG сенсибилизация к грибам, а также аллергический муцин.
Факторами риска хронического риносинусита являются аллергический ринит, большой стаж курения, иммунодефицит, нарушения функции ресничек, рецидивирующие инфекции верхних дыхательных путей, системные заболевания (включая васкулит Черджа-Стросса, саркоидоз и гранулематоз Вегенера), а также аномалии анатомии.
При всех формах болезни часто присутствует аллергия на пылевых клещей, тараканов и плесень, возможно, объяснением этого является возбуждение протеаз-активируемых рецепторов. Важно отметить, что блокада остиомеатального комплекса любым процессом (полипы, гранулематозные заболевания, аллергия, отек слизистой) могут приводить к развитию боли или давления в лицевой области, затруд-нению носового дыхания, нарушения потока воздуха.
Каждая форма заболевания имеет различный патогенез и по-разному отвечает на медикаментозное лечение, поэтому ниже каждая рассмотрена по отдельности.
![Классификация риносинуситов]()
а) Причины и патогенез хронического неполипозного риносинусита. Хронический неполипозный риносинусит является самой распространенной формой хронического риносинусита (ХРС). Вызывать воспалительные изменения слизистой околоносовых пазух могут различные факторы, включая аллергические, инфекционные, иммунологические, а также структурные. Анализ смывов околоносовых пазух демонстрирует высокое содержание нейтрофилов, содержание же эозинофилов, базофилов и тучных клеток понижено. Гистологические изменения слизистой представлены утолщением базальной мембраны, отеком, гиперплазией бокаловидных клеток, инфильтрацией нейтрофилов и макрофагов.
Характерным является и цитокиновый профиль хронического неполипозного риносинусита. Повышены уровни CD4+ Th1-лимфоцитов и лимфоцит-ассоциированных интерлейкинов, интерлейкин-1β (ИЛ-1β), гамма-интерферон (ИФН-γ), фактор некроза опухолей-а (TNF-а) и бета-трансформирующий фактор роста (TGF-β). Повышением уровня TGF-β обусловлен характерный фиброз при хроническом неполипозном риносинусите, этот цитокин отсутствует при полипозном риносинусите.
Роль бактериального воспаления спорна. Дизайн исследований часто страдает из-за неадекватного подбора пациентов, метода забора культур и предыдущего приема антибиотиков. Рецидивирующая или хроническая бактериальная инфекция может приводить к изменению нормальной анатомии. На хронически воспаленных поверхностях могут встречаться организованные скопления бактерий внутри экстрацеллюлярных полимеров. Эти микроколонии бактерий уничтожить крайне сложно, они могут становиться причиной рецидивирующих инфекций.
![Факторы риска развития хронического риносинусита]()
б) Причины и патогенез хронического полипозного риносинусита. Хронический полипозный риносинусит является второй самой распространенной формой ХРС. Как видно из определения, необходимо присутствие полипов. Полипы представляют собой отечные, полупрозрачные массы в полости носа и околоносовых пазухах, они лишены болевых окончаний. Существует два основных вида полипов: решетчатые и антрохоанальные. Наиболее распространены решетчатые полипы, исходящие из решетчатого лабиринта через область остиомеатально-го комплекса с обеих сторон. Антрохоанальные полипы, напротив, исходят из верхнечелюстной пазухи в средний носовой ход одной стороны. Аллергическое воспаление при антрохоанальном полипе встречается реже. Односторонний полипоз встречается редко, он должен насторожить врача в отношении более серьезных заболеваний: инвертированной папилломы и злокачественных новообразований.
При гистологическом исследовании полипозной ткани обнаруживается дегенерация эпителия с утолщением базальной мембраны. Присутствуют эозинофильная инфильтрация, фиброзные и отечные изменения, уменьшение сосудистой и железистой тканей, нервные волокна не определяются. Зрелые полипы формируют псевдокисты, окруженные фибробластами и воспалительными клетками.
Воспалительная инфильтрация при муковисцидозе и цилиарной дискинезии имеет свои особенности. Чаще присутствуют лимфоциты и нейтрофилы, а не эозинофилы. Присутствие подобной клеточной инфильтрации у детей должно стать поводом для дальнейшего обследования.
Клеточный и цитокиновый профиль полипозного риносинусита также отличен от неполипозного процесса. Его характеризует активация CD4+ Th2-лимфоцитов, повышение уровня ИЛ-5, ИЛ-13 и гистамина, отсутствие TGF-β. ИЛ-5 и ИЛ-13 являются ключевыми цитокинами пролиферации и выживания эозинофилов. Подобный клеточный и цитокиновый профиль указывает на роль аллергии в развитии полипоза.
И хотя точная причина полипозного риносинусита неизвестна, скорее всего, полипоз представляет собой гетерогенную группу заболеваний с различной этиологией, включая аллергическую и инфекционную, а также повышенную чувствительность к аспирину. Роль аллергии практически несомненна, атопия наблюдается у 60% пациентов с полипозом. К тому же, при исследовании полипозной ткани определяется повышение уровня IgЕ. В этиологии полипозного риносинусита предположительно играют роль локальная продукция IgE и аллергическая реакция I типа.
Уникальную подгруппу взрослых с полипозным риносинуситом представляют пациенты с непереносимостью аспирина, аспириновой астмой и аспириновым ринитом (триада Самтера). Нарушение продукции циклооксигеназы-1 ведет к избыточной продукции лейкотриенов в реакции распада арахидоновой кислоты. Прием аспирина приводит к развитию бронхоспазма и ринита в течение от 30 минут до 4 часов. Даже если пациенты не принимают аспирин, астма, ринит и полипоз продолжают медленно прогрессировать. Важно вовремя распознать и лечить данный вид гиперчувствительности, т. к. у этих пациентов более чем 10-кратно повышена вероятность повторного удаления полипов. Диагноз ставится на основе теста с лизин-аспирином, который проводит аллерголог-иммунолог. Десенсибилизация и длительная терапия аспирином эффективна у 60% больных.
По-прежнему спорна роль бактериальной инфекции и активации суперантигена. Некоторые исследования показывают значимое повышение количества S. aureus у пациентов с полипозом и аспириновой астмой по сравнению с контрольной группой. S. aureus продуцирует энтеротоксин, действующий как непосредственно активирующий Т-лимфоциты суперантиген при атопическом дерматите. Также отмечается повышение энтеротоксин-специфического Ig Е. Этот IgE не обнаруживается в крови, что свидетельствует о том, что к развитию полипоза приводит локальная аллергическая реакция I типа внутри околоносовых пазух.
в) Причины и патогенез аллергического грибкового синусита. Патогенез аллергического грибкового синусита изучен недостаточно, но вероятной причиной являются инфекционный и/или аллергический процесс. Предположительно, к развитию отека, эозинофильной инфильтрации и формированию аллергического муцина ведет сложный комплекс реакций, сочетающий IgE-опосредованную реакцию немедленного типа и отложение иммунных комплексов III типа. Доказательством этого является наличие специфичных грибковых IgE и IgG как на местном, так и на системном уровнях. Также повышен общий уровень Ig Е. При гистологическом исследовании слизистой обнаруживается эозинофильная инфильтрация.
Аллергический муцин, располагающийся в пазухах, может иметь различный цвет, от светло-коричневого до темно-зеленого. Консистенция обычно вязкая, подобная арахисовому маслу. Его функция неясна. В аллергическом муцине содержатся дегранулированные эозинофилы, кристаллы Шарко-Лейдена (побочный продукт дегрануляции эозинофилов) и гифы грибов, последние, впрочем, определяются не всегда.
Грибки, присутствующие при аллергическом грибковом синусите, относятся к семейству черных грибков и распространены повсеместно. Поскольку мы постоянно сталкиваемся с ними в окружающей среде, контакт с грибком не является причиной развития болезни. Как у детей, так и у взрослых наиболее часто выделяются представители родов Bipolaris и Curvularia. У взрослых также играют важную роль Alternaria и Aspergillus.
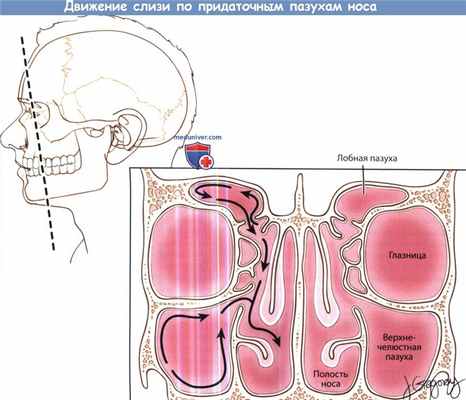
![Движение слизи по придаточным пазухам носа]()
Иллюстрация движения слизи по придаточным пазухам носа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также: