Нейрофиброма на МРТ
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Последнее время мы получаем много вопросов не только по программе раннего доступа к препарату Селуметиниб, но и по плексиформным нейрофибромам в целом. Поэтому сегодня мы публикуем ответы детского онколога Национального медицинского исследовательского центра детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева Юлии Александровны Мареевой на самые частые вопросы относительно плексиформных нейрофибром.
- Что такое плексиформная нейрофиброма? Каким образом и в каком возрасте она обычно проявляется? В чем ее опасность? Влияет ли ее наличие на другие системы и функции организма?
Плексиформная нейрофиброма (ПН)– доброкачественная опухоль, которая формируется в области крупных периферических нервов, в связи с чем чаще всего ПН не видна на поверхности. Однако, в некоторых случаях она образуется под кожей или на поверхности кожи. Термин “плексиформная” происходит от латинского слова plectere, означающего “плетение” или “переплетение”, что связано с инфильтративным типом роста (прорастанием в нормальные ткани), которая гистологически выглядит как сплетение или сеть. ПН являются патогномоничными (одним из характерных признаков) для нейрофиброматоза 1-го типа (NF1).
Плексиформные нейрофибромы могут появиться в любом возрасте, в том числе могут присутствовать с рождения. Иногда их не сразу можно заметить, а только по мере роста ребенка.
Если ПН не расположена вблизи жизненно важных анатомических структур (сосуды, соседние органы и тд), то она не опасна. При локализации ПН вблизи жизненно важных структур и увеличении ее размеров могут появиться такие клинические симптомы, как болевой синдром, неврологическая симптоматика, деформация, нарушение функции органа.
2. Может ли обычная нейрофиброма превратиться в плексиформную?
ПН сразу возникает вдоль глубинно расположенных периферических нервов и имеет характерное гистологическое строение. Обычная кожная нейрофиброма не может трансформироваться в плексиформную.
3. Как быстро прогрессирует плексиформная нейрофиброма?
У разных пациентов ПН могут вести себя не одинаково, но обычно это медленный рост в течение нескольких лет.
4. Возможно ли самостоятельно отличить обычную (нейро)фиброму от плексиформной?
Если у пациента с НФ 1 типа, по данным обследования (КТ, МРТ, УЗИ), имеет место образование, которое располагается вдоль нервных сплетений и крупных периферических нервов, вероятнее всего, он столкнулся с ПН. Иногда можно увидеть только поверхностно-расположенную часть ПН, при этом весь объем образования и истинное расположение можно оценить только по данным КТ, МРТ. Это основные отличия ПН от подкожных нейрофибром.
5. К какому врачу необходимо обратиться, чтобы подтвердить наличие плексиформной нейрофибромы? Какие нужны обследования? МРТ, УЗИ, биопсия?
Пациент должен наблюдаться мультидисциплинарной командой специалистов, включая хирурга, онколога, офтальмолога, ортопеда и тд. Диагностика ПН осуществляется посредством МРТ или КТ с внутривенным КУ (контрастным усилением), УЗИ в некоторых случаях также может быть информативным. Если отмечается быстрый рост образования, появление клинических симптомов или настораживающая рентгенологическая картина – показана биопсия образования.
6. Возможно ли диагностировать плексиформную нейрофиброму в рамках дистанционного консультирования (телемедицины)?
В рамках телемедицинской консультации возможно заподозрить диагноз НФ 1 типа, опираясь на клинические проявления (пятна цвета «кофе с молоком», подкожные нейрофибромы и тд) и жалобы, назначить необходимые обследования и выявить/исключить образования, которые могут находиться вне зоны видимости при внешнем осмотре (например, образования вдоль спинного мозга, внутричерепное расположение образования). При наличии длительного анамнеза образования и клинической или генетической картины НФ 1 типа – диагноз ПН может быть очевиден.
Также, в рамках дистанционной консультации, можно предоставить результаты уже проведенного обследования (биопсии, если проводилась, МРТ, КТ, УЗИ).
7. Чем грозит невнимательное отношение к наличию плексиформной нейрофибромы?
В 10% случаях ПН могут приобретать злокачественный характер, поэтому необходимо тщательное наблюдение за внешними признаками ПН (быстрый рост образования, нарастание болевых ощущений и т.д), а также регулярное обследование и осмотр специалистами.
8. Какие доступны варианты лечения? Возможно ли полностью удалить плексиформную нейрофиброму?
К сожалению, не всегда возможно полное хирургическое удаление, вследствие характера роста и расположения ПН (см. выше). После хирургического лечения зачастую наблюдаются рецидивы ПН. В связи с этим, хирургическое вмешательство рассматривается в качестве возможной опции в случаях, когда ПН становятся симптоматическими (болевой синдром, сдавление анатомических структур и тд) и/или вызывают значительный эстетический дефект.
Для терапии жизнеугрожающих неоперабельных ПН у пациентов с НФ 1 типа возможно применение таргетной терапии МЕК-ингибиторами, которая может быть врачами профильных федеральных центров в рамках консилиума по жизненным показаниям.
9. Есть ли разница в подходе к лечению внешних и внутренних плексиформных нейрофибром?
Принципиальной разницы в лечении нет. Есть разница в наблюдении. Если за внешне расположенными ПН легко наблюдать самостоятельно, осуществляя внешнюю визуальную оценку, то для оценки ПН, расположенных не на поверхности, необходимо использовать диагностические методы (КТ/МРТ/УЗИ).
10. Может ли потребоваться операция? Нужно ли оперировать плексиформную нейрофиброму сразу или лучше наблюдать за ростом?
См. ответ к вопросу 8. ПН не требуют хирургического удаления, если нет клинических симптомов. Поверхностно расположенные ПН могут приводить к эстетическим дефектам, в связи с чем наиболее часто подвергаются хирургическому удалению при отсутствии клинических симптомов. При быстром увеличении размеров ПН и подозрении на озлокачествление всегда необходимо проведение биопсии с последующим определением тактики лечения по результатам гистологического заключения
11. Что делать, если плексиформная нейрофиброма является неоперабельной? На что обращать внимание и у каких врачей наблюдаться?
При стабильных размерах и отсутствии клинических проявлений (которые могут быть различными, в зависимости от локализации ПН: болевой синдром, нарушения дыхания, неврологическая симптоматика, функциональные нарушения и т.д.) пациент с неоперабельной ПН может быть оставлен под наблюдением. Обращать внимание необходимо на появление жалоб, изменение размеров и/или скорости роста ПН. Пациент с ПН должен наблюдаться мультидисциплинарной командой специалистов в составе онколога, хирурга, невролога, офтальмолога, при необходимости – ортопеда, врача ЛФК.
12. Как на фармакологическом уровне работает новый препарат «Коселуго»?
Нейрофиброма на МРТ
Нейрофиброма на МРТ
а) Терминология:
• Плексиформная нейрофиброма (ПНФ): инфильтративная экстраневральная опухоль:
о Встречается исключительно при нейрофиброматозе 1 типа (НФ1)
• Симптоматическая нейрофиброма (СНФ): Округлое/овоидное подкожное объемное образование:
о Обычно одиночное, не связано с НФ1
б) Визуализация нейрофибромы:
• Общие характеристики:
о Плексиформная нейрофиброма (ПНФ): плохо отграниченное от окружающих структур червеобразное мягкотканное объемное образование с инфильтративным характером роста у пациента с НФ1
о Плексиформная нейрофиброма (ПНФ): глазница (ЧН VI), кожа волосистой части головы, околоушная слюнная железа
о Симптоматическая нейрофиброма (СНФ): хорошо отграниченное от окружающих структур объемное образование округлой/овальной формы в области кожи волосистой части головы
о Симптоматическая нейрофиброма (СНФ): кожа, корешки спинномозговых или периферических нервов (редко, если вообще когда-либо, поражаются черепные нервы [ЧН])
• КТ:
о Инфильтрация плексиформной нейрофибромой (ПНФ) черепного нерва VI пары
о Может привести к расширению верхней глазничной щели
о Может распространяться интракраниально в пещеристый синус
о Практически никогда не проникает за пределы кармана Меккеля
о Накопление контраста от умеренно- до высокоинтенсивного
• МРТ:
о Инфильтративный характер роста, изоинтенсивный на Т1-ВИ сигнал
о Гиперинтенсивный на Т2-ВИ сигнал
о Высокоинтенсивное, несколько гетерогенное контрастирование
(а) На рисунке аксиального среза изображена распространенная плексиформная нейрофиброма правой половины лица и правой глазницы, вызывающая экзофтальм.
(б) МРТ, Т2-ВИ, режим подавления сигнала от жира, аксиальный срез: в области правого пещеристого синуса определяется крупное многодольчатое объемное образование с распространением через заметно расширенную верхнюю глазничную щель. Обратите внимание на вовлечение кожи волосистой части головы справа. Плексиформные нейрофибромы (ПНФ), локализующиеся внутри и вокруг глазниц, кожи волосистой части головы, редко имеют такую степень вовлечения внутричерепных структур. (а) МРТ, постконтрастное Т1 SPGR-изображение, косая саггитальная реконструкция: у четырехлетнего мальчика с прогрессирующей левосторонней лицевой мышечной слабостью определяется аномальное накопление контрастна вдоль барабанного и нисходящего сосцевидного сегментов левого лицевого нерва.
(б) Интраоперационная фотография при резекции симптоматической нейрофибромы (СНФ) левого лицевого нерва лица. Пациенту была выполнена левосторонняя мастоидэктомия из доступа через среднюю черепную ямку, визуализируется увеличенный в размерах лицевой нерв, который будет подвергнуть резекции единым блоком.
в) Дифференциальная диагностика:
• Шваннома
• Метастатическое поражение
• Злокачественная опухоль оболочек периферических нервов (ЗООПН)
• Саркома
г) Клиническая картина нейрофибромы:
• 2-12% плексиформных нейрофибром (ПНФ) подвергаются злокачественной дегенерации до злокачественной опухоли оболочки периферического нерва (ЗООПН)
д) Диагностическая памятка:
• Выполните поиск других визуализационных признаков НФ1 (глиома зрительного нерва/зрительных путей, скелетные и сосудистые дисплазии, поражение БВ, спинальная дуральная эктазия, латеральные спинальные менингоцеле и т.д.)
Факоматозы и их диагностика
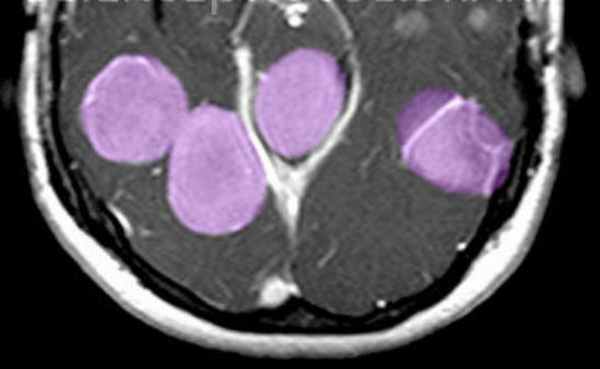
МРТ головного мозга. Т1-взвешенная МРТ с контрастированием. Множественные менингиомы при нейрофиброматозе 2 типа. Цветовая обработка изображения.
Факоматозы (нейрокожные нарушения) – это группа врожденных дисплазий эмбриональной эктодермы (кожи, центральной и переферической нервной систем, глаза) и эндодермы (эпителиальной выстилки желудочно-кишечного тракта).
К факоматозам относят:
- Нейрофиброматоз тип I (болезнь Реклингхаузена)
- Нейрофиброматоз тип II
- Туберозный склероз (синдром Бурневиля)
- Болезнь Гиппель-Линдау
- Синдром Стурге-Вебера
- Редкие заболевания – синдром Клиппеля-Треноне-Вебера, синдром Протея, синдром Ослера-Рандю-Вебера, синдром Вайбурна-Масона, болезнь Фабри, синдром кожной гемангиомы, атаксия-телеангиэктазия (синдром Луи-Бара), менингоангиоматоз (синдром Ульмана), нейрокожный меланоз, гипомеланоз Ито, синдром эпидермального невуса, базальноклеточный невус.
Все перечисленные заболевания выявляются при МРТ головного мозга.
Нейрофиброматоз I типа (болезнь Реклингхаузена) имеет аутосомно – доминантный тип наследования (50%), сцепленный с 17 парой хромосом, или с её спонтанными мутациями. Частота заболевания составляет один на 4000 населения. Диагностическими критериями служат (National Institutes of Health, 1988) не менее 6 кожных пятен (макулы цвета “кофе с молоком” размером не менее 5 мм в пре- и 15 мм в послепубертатном периоде), и не менее 2 любых нейрофибром, либо одна плексиформная (подкожная) нейрофиброма, множественные веснушки в подмышечных и паховых областях, костные дисплазии (истончение кортикального вещества длинных трубчатых костей с коксартрозом или без него, дисплазия клиновидной кости ), двухсторонние глиомы зрительных нервов, 2 или более пигментированные гамартомы радужной оболочки глаза (узлы Лиша) и наличие ближайшего родственника с этим заболеванием. Для постановки диагноза достаточно наличия 2 из перечисленных критериев. Кроме того, характерны следующие сопутствующие патологии: невриномы, кожные нейрофибромы, макроцефалия, астроцитомы, множественные менингиомы, кифосколиоз, саркома Юинга, сирингомиелия. Из опухолей головного мозга наиболее часто (в 5-15% случаев НФ I) встречается пилоцитарная астроцитома зрительного нерва и тракта . На МРТ астроцитома видна в виде утолщения зрительного нерва. Образование изоинтенсивно или немного гипоинтенсивно на Т1-взвешенных МРТ и гиперинтенсивно на Т2-взвешенных МРТ. Среди других локализаций астроцитома может быть в стволе, гипоталамусе, III желудочке. Редко обнаруживаются анапластические астроцитомы полушарий и мозжечка. У детей при НФ I встречаются очаги , напоминающие гамартомы. Они выявляются в ножках мозга, мосте, бледном шаре, среднем мозге, зрительном бугре, продолговатом мозге, реже белом веществе полушарий и мозжечка. На Т2-взвешенных МРТ очаги слегка гиперинтенсивны, на Т1-взвешенных МРТ изоинтенсивны белому веществу, за исключением бледного шара, где они тоже чуть гиперинтенсивны. Они не превышают 15 мм в размерах, не вызывают масс-эффекта и не контрастируются. Предположительно, очаги представляют собой участки изменённого миелина.
Третьим образованием диагностируемым при нейрофиброматозе I типа является нейрофиброма, обычно расподоженная в орбите и распространяющаяся в полость черепа и на кавернозный синус. Нейрофиброма слегка гиперинтенсивнее мышцы на Т1-взвешенных МРТ и выраженно гиперинтенсивнее на Т2-взвешенных МРТ. Кистозный компонент опухоли может давать сниженный сигнал в ее центре на Т1-взвешенных томограммах. При нейрофиброматозе I типа встречается также эктазия твердой мозговой оболочки в расширенном слуховом канале и стеноз водопровода. Эктазию важно не путать с невриномой. Стеноз водопровода не связан с опухолевой компрессией, но приводит к гидроцефалии.
Нейрофиброматоз II типа также имеет аутосомно-доминантный тип наследования, но сцепленный с 22 парой хромосом. Его частота составляет один на 100 тыс. населения. Диагностическими критериями служат (National Institutes of Health, 1988) двухсторонние невриномы слуховых нервов, выявляемые на КТ или МРТ, либо сочетание наследственной предрасположенности (наличие двухсторонних неврином у ближайшего родственника) с односторонней невриномой или двумя другими типичными опухолями (плексиформная нейрофиброма, менингиома, глиома, невринома любой локализации) плюс кожные пятна. В отличие от НФ I кожные пятна единичные и не служат главным критерием, а опухолевое поражение ассоциируется не с астроцитомами, а с невриномами и менингиомама. Сопутствующими патологиями являются менингоангиоматоз, глиальные узлы, эпендимальные эктопии, гипертрофический глиоз зрительного нерва, сирингомиелия, комплекс Арнольда-Киари. Типичная невринома развивается из шванновской оболочки слуховых нервов (VIII пара), обычно с обеих сторон , реже тройничного нерва или других. При МРТ невриномы гипо- или изоинтенсивны белому веществу на Т1-взвешенных МРТ и изо- или гиперинтенсивны на Т2-взвешенных МРТ. Хорошо усиливаются гадолинием. Менингиомы, как правило, сопутствуют невриномам. Локализация не отличается от случаев не связанных с нейрофиброматозом, но встречается также нетипичное поражение сосудистого сплетения. Картина менингиом при нейрофиброматозе II типа имеет все типичные признаки.
Туберозный склероз (синдром Бурневиля) встречается реже нейрофиброматоза. Его частота по данным литературы составляет около одного на 180 тыс. населения. От 20 до 40% случаев туберозного склероза унаследованы по аутосомно- доминантному типу, остальные возникли вследствии мутаций предположительно 9 и 11 пар хромосом (тип 1), либо 19 пары (тип 2). Поражение может затрагивать практически любые органы. Патогномоничными поражениями ЦНС являются корковые узлы в головном мозге и множественные субэпендимальные глиальные узлы , а также внутрижелудочковая гигантоклеточная астроцитома, встречаются сопутствующие аномалии – агенезия мозолистого тела, пахигирия, аневризмы. Характерны дерматологические проявления в виде множественных ангиофибром лица в форме «бабочки», бледные пятна на лице и груди, фибромы кожи, под ногтями и сетчатке глаза. Из других проявлений встречаются множественные ангиолипомы почек и печени, рабдомиомы сердца, лимфангиоматоз лёгких, костные склеротические и кистозные изменения. Диагноз туберозного склероза ставится при наличии у пациента 2 из перечисленных характерных признаков.
Корковые узлы – самое частое проявление туберозного склероза. Они расположены в коре головного мозга, деформируют её, захватывают прилегающее белое вещество и подвергаются кальцификации . При МРТ узлы изоинтенсивны серому веществу на Т1-взвешенных МРТ и чуть гиперинтенсивнее его на Т2-взвешенных. Контрастирование наблюдается в 5% случаев. В белом веществе обнаруживаются тяжи , отходящие радиально от желудочков. Корковые узлы и тяжи нередко называют «гамартомами», хотя они представляют собой скорее демиелинизацию и кальцификацию, чем истинную гетеротопию.
Туберозный склероз. Гамартомы. КТ, Т2-зависимая МРТ и FLAIR
Субэпендимальные, то есть проецирующиеся в желудочек, но растущие со стороны паренхимы мозга, узлы чаще расположены рядом с хвостатым ядром или гипоталамической бороздой сразу за отверстием Монро, реже в области III, IV желудочков и Сильвиева водопровода. На Т2-взвешенных томограммах субэпендимальные узлы умеренно гиперинтенсивны и часто содержат кальцинаты . От астроцитом их отличает не столь яркий сигнал и меньшие размеры. Контрастирование при введении препаратов гадолиния иногда наблюдается и в субэпендимальных узлах , и всегда в астроцитомах.
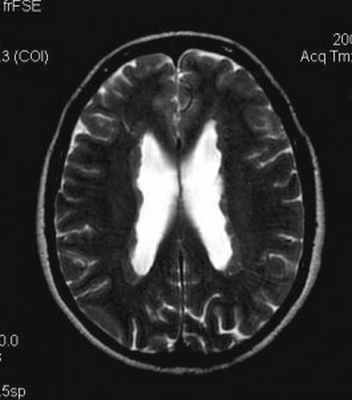
Туберозный склероз. Субэпендимальные узлы. Аксиальная Т-зависимая МРТ.
Болезнь Гиппеля – Линдау представляет собой симптомокомплекс, состоящий из гемангиобластом ЦНС (40% случаев) и сетчатки глаза (45%), и висцеральных проявлений в виде кист почек (75%), печени и поджелудочной железы. Диагноз ставится при наличии двух и более гемангиобластом или одной гемангиобластомы и висцеральных изменений, либо только висцеральных проявлениий при наличии семейной наследственности. Болезнь Гиппеля-Линдау в 20% случаев имеет врожденное семейное происхождение с аутосомно-доминантным типом наследования, в остальных связана с мутацией 3 пары хромосом. Частота примерно 1 случай на 36 тыс. населения. Кроме гемангиобластом и характерных висцеральных изменений при болезни Гиппель – Линдау встречается сопутствующие патологии: карцинома почки (более четверти наблюдений) и поджелудочной железы, феохромоцитома (около 10%, часто двухсторонняя), рабдомиома сердца, кисты лёгких, эпидидимит.
Гемангиобластомы при болезни Гиппеля – Линдау всегда множественные и примерно в половине случаев локализуются в мозжечке, реже стволе, спинном мозге и полушариях. При мозжечковой локализации опухоль чаще расположена поверхностно. При МРТ определяется неоднородный узел, гиперинтенсивный на Т2-взвешенных и изо- или гипоинтенсивный на Т1-взвешенных МРТ. В ряде случаев визуализируются патологически расширенные сосуды, имеющие характерное отсутствие сигнала. Кальцификации узлов не наблюдается. Гемангиобластомы хорошо контрастируются гадолинием. Чисто солидные гемангиобластомы наблюдаются только в 10% случаев. Окружающая узел киста гиперинтенсивна на томограммах обоих типов взвешенности, так как содержит примесь белка.
Синдром Стурге – Вебера ненаследуемое заболевание, ее морфологическим субстратом является ангиоматоз, связанный с тем, что сохраняются синусоидальные эмбриональные сосуды. Таким образом, синдром Стурге – Вебера представляет собой аномалию развития в “чистом” виде. Артериальный и венозный ангиоматоз приводят к избыточной васкуляризации оболочек мозга, кальцификации оболочечных артерий. Поражаются мягкие мозговые оболочки, обычно затылочной доли, причем с одной стороны (75% случаев). Кора мозга над ангиомой атрофируется и кальцифицируется . Нередко выявляется патологически расширенная кортикальная вена. Описано также увеличение сосудистого сплетения, гемиатрофия мозга на стороне поражения, ускорение и нарушение миелинизации, мегалэнцефалия и гидроцефалия. В постановке диагноза помогает наличие невуса кожи лба, который расположен по ходу первой ветви тройничного нерва, с той же стороны, что и очаг в мозге. Из других проявлений заболевания встречаются костные – ипсилатеральная гипертрофия черепа и синусов, глазные – ипсилатеральный экзофтальм, глаукома (30%), колобома радужной оболочки, гемангиома сосудистого сплетения глаза, висцеральные – ангиоматоз щитовидной железы, лёгких, поджелудочной железы, печени, почек, кишечника. Клинически синдром проявляется контрлатеральным гемипарезом, гомонимной гемианопией, судорогами (80% случаев) и умственной отсталостью (60%). При МРТ выявляется хорошо контрастирующийся ангиоматозный клубок сосудов, утолщенная оболочка, расширенная кортикальная вена и, иногда, расширенное сосудистое сплетение.
МРТ СПб дает место выбора выполнения МРТ головного мозга. При МРТ в СПб мы выступаем за комплексный подход к диагностике факоматозов с исследованием всех их проявлений. Обычно факоматозы лучше видны в высоких полях, но многие, особенно, опухоли видны и в низкопольных открытых МРТ.
Нейрофиброма спинальная
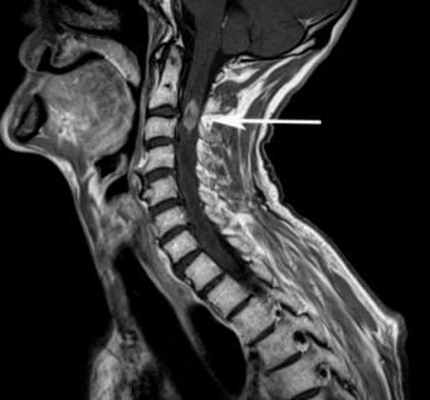
Нейрофиброма – доброкачественная опухоль периферического нерва, которая развивается из вспомогательных клеток нервной ткани (шванновских клеток) и клеток соединительной ткани организма (фибробластов).
Локализованная в области позвоночника — спинальная нейрофиброма, — чаще всего доброкачественная опухоль. Но, ввиду значительно выраженных симптомов, пациенту с таким диагнозом чаще всего требуется радикальное лечение. К тому же, нейрофиброма, являясь доброкачественной опухолью, тем не менее, изредка трансформируется в злокачественную форму.
Частотность возникновения нейрофибром одинакова у взрослых и у детей. Они локализуются в основном в коже и соединительной ткани (подкожной клетчатке), а также в мягких тканях, корешках спинного мозга, средостении, желудочно-кишечном тракте, почках, других органах и тканях.
Множественные нейрофибромы встречаются при нейрофиброматозе. В таком случае многочисленные опухоли развиваются в различных частях тела. Такую вероятность следует учитывать при выявлении спинальной нейрофибромы, проводя комплексную диагностику на предмет наличия других нейрофибром в организме.
Нейрофиброма поражает любые нервы, в том числе спинномозговые корешки и «конский хвост», однако чаще располагается под кожей в виде мягких образований, иногда красноватого цвета (если поражаются кожные нервы, проявляется множественными эластичными легко узлами, которые легко прощупываются). Наиболее часто у больных на коже множественные появляются пятна светло-коричневого цвета диаметром более 1,5 см. Практически всегда в подмышечных впадинах образуются пятна, похожие на веснушки.
Лечение
Тактика наблюдения
В случае, если нейрофиброма, локализованная в области позвоночника, не сдавливает спинной мозг и не проявляет себя значительной симптоматикой, онколог, оценивая предполагаемую эффективность лечения и риски во время его проведения, может избрать тактику наблюдения, во время которого пациент будет регулярно проходить обследования для выявления динамики роста опухоли. Такой подход позволяет начать лечение в том случае, когда будет выявлена опасный рост опухоли.
Радикальное лечение
В таком случае пациенту требуется радикальное лечение спинальной нейрофибромы. Одним из методов является хирургическое удаление опухоли им поврежденных тканей. Нейрохирургические операции спинальных опухолей и опухолей головного мозга осуществляются специалистами высокого класса в условиях современно оборудованных операционных.

Радиохирургическая система КиберНож для неинвазивного лечения опухолей
Все более широкое применение в мировой практике лечения спинальных опухолей (в т.ч. нефрофибромы) получает радиохирургия на КиберНоже. Поэтому в тех случаях, когда размер новообразования позволяет применить дистанционную стереотаксическую радиохирургию, предпочтение отдается КиберНожу.
Точность радиохирургической системы КиберНож позволяет доставить высокую дозу излучения, разрушающую клетки опухоли точно в ее объем (определяется на пространственной цифровой 3D-модели, составляемой на базе снимков КТ- и МРТ-исследований).
Достигается это за счет основного преимущества радиохирургического лечения — объем дозы высокого излучения составляется из точек пересечения одиночных тонких пучков, которые доставляются из различных положений компактным линейным ускорителем, размещенным на роботизированном манипуляторе КиберНожа.
При этом здоровые ткани, окружающие клетки нейрифибромы, получат значительно меньшую безопасную (толерантную) дозу ионизирующего излучения.
Сам сеанс (полный курс лечения спинальной нейрофибромы на КиберНоже обычно составляет 1-3 фракции) длится 15-40 минут, в зависимости от сложности формы и размера опухоли позвоночника. В это время пациент удобно лежит на подвижной кушетке, вокруг которой двигается манипулятор КиберНожа, занимая каждое из заданных планом лечения положений. Полного ограничения подвижности не требуется — небольшие смещения положения заданной зоны доставки во время легких движений пациента (например, при дыхании), корректируются системой слежения КиберНожа, что повышает безопасность и точность лечения.
Преимущества КиберНожа
Радиохирургия на КиберНоже проводится амбулаторно и не требует проведения наркоза. Во время сеанса лечения нейрофибромы на КиберНоже пациент находится в сознании, а после завершения фракции (15-30 минут) может вернуться к привычному распорядку своей жизни. Количество фракций (сеансов) лечения на КиберНоже зависит от множества индивидуальных факторов, поэтому длительность, состав терапии и стоимость лечения определяются для каждого пациента его лечащим врачом.
Диагностика
Описанные выше симптомы спинальной нейрофибромы характерны и для других спинальных опухолей. Поэтому тактика обследования — аналогична.
Задача выявления опухолевого процесса решается с помощью магнитно-резонансной томографии (МРТ) того отдела позвоночника, для повреждения которого характерна симптоматика. При необходимости, пациенту может быть введено контрастное вещество, повышающее информативность полученных снимков. В случае, если наличие опухоли подтверждено, пациенту может быть показана компьютерная томография (КТ), которая требуется для выявления патологических изменений позвоночного канала либо спинного мозга.
Окончательный ответ о типе опухолевых клеток (а значит, и о ее злокачественности) дает биопсия, при которой производится забор части опухоли для дальнейшего изучения.
Симптомы спинальной нейрофибромы
Симптоматика спинальной нефрофибромы в большей степени связана со сдавливанием растущей опухолью спинного мозга, что обуславливает:
- мышечная слабость (преимущественно, нижних конечностей);
- нарушения при ходьбе, вплоть до регулярных падений;
- снижение чувствительности конечностей к температуре, к боли;
- дисфункция кишечника и/или мочевого пузыря;
- параличи различной локализации и степени тяжести (в зависимости от локализации растущей нефрофибромы);
- деформация позвоночника (в т.ч. сколиоз).
Также, у пациентов с нейрофибромой проявляется склонность к эпилептическим припадкам, умственная отсталость, наблюдается высокий риск спонтанных мутаций.
ЛЕЧЕНИЕ НЕЙРОФИБРОМАТОЗА ЗА РУБЕЖОМ – ОПЕРАЦИЯ, ПРОГНОЗЫ ВРАЧЕЙ, КЛИНИКИ
Нейрофиброматоз – это редкое наследственное заболевание, которое встречается у 1 человека на 25,000. Оно проявляется без симптомов и может быть опасно для жизни и здоровья. Из нашей статьи вы сможете узнать на какие признаки стоит обратить внимание, как лечат нейрофиброматозы и в каких клиниках можно провести операцию.
Слушать статью:
Симптомы нейрофиброматоза ↓
Диагностика нейрофиброматоза ↓
Хирургия нейрофиброматоза ↓
Прогноз жизни при нейрофиброматозе ↓
Клиники и цены ↓
ЧТО ТАКОЕ НЕЙРОФИБРОМАТОЗ?
Нейрофиброматоз – это генетическая болезнь, которая передается по наследству и вызывает развитие опухолей тканей нервной системы. Они могут образовываться в головного мозге, спинном мозге или периферических нервах. Большинство опухолей – доброкачественные. Злокачественные нейрофибромы развиваются в 3% случаях.
Существует два типа заболевания. Нейрофиброматоз 1 типа называют болезнью фон Реклингхаузена. При этом диагнозе часто образовываются нейрофибромы – это опухоли периферических нервов. Болезнь Реклингхаузена является распространенной формой нейрофибромы и встречается у 1 человека из 3,500.
Нейрофбироматоз 2 типа вызывает развитие опухолей в клетках Шванна, которые формируют миелиновую оболочку нервных клеток. Шванноматоз является менее распространенной формой нейрофибромы и диагностируется у 1 человека на 40,000.
Причины нейрофиброматоза связаны с мутациями в генах NF1, NF2 и SMARCB1 / INI1, которые контролируют деление клеток.
СИМПТОМЫ НЕЙРОФИБРОМАТОЗА
Около трети людей не жалуются на симптомы нейрофиброматоза на начальной стадии. Тем не менее первые признаки нейрофиброматоза 1 типа можно заметить в детстве, чаще всего до 10 лет. Шванномы второго типа развиваются позже, в возрасте от 20 до 24 лет. Симптомы нейрофиброматоза у взрослых редко ярко проявляются. Его можно узнать по следующим признакам:
веснушки в области паха или подмышек;
наросты на оболочке глаза;
ухудшение слуха;
светло-коричневые пятна на коже;
деформации костей;
Внешне нейрофиброматоз легко перепутать с родимым пятном. Нейрофиброматоз с поражением головного мозга проявляется у людей в признаках нарушения внимания, координации, мышления и ориентации в пространстве. Для того чтобы убедиться в диагнозе нужно проконсультироваться у специалиста.
ОСЛОЖНЕНИЯ ПРИ НЕЙРОФИБРОМАТОЗЕ
Болезнь Реклингхаузена вызывает осложнения в работе множества органов. Если оставить заболевание нейрофиброматоза без лечения, тогда осложнения будут включать:
когнитивные нарушения мышления, обработки информации, ориентации в пространстве;
развитие опухолей оболочек черепа, глиом, менингиом;
повышенный риск развития рака груди у женщин;
недовольство своей внешностью и психологические проблемы с принятием себя;
неправильное развитие скелета, ломкость костей;
ухудшение зрения;
гормональные нарушения;
развитие порока сердца или гипертонии;
феохромоцитому – доброкачественную опухоль надпочечников;
Нейрофиброматоз может оказывать влияние на беременность. У большинства женщин с этим видом нейрофиброматоза беременность протекает нормально. Однако, им важно наблюдаться у врача, который знаком с болезнью, так как нейрофиброматоз при беременности может провоцировать увеличение опухоли нервов.
Осложнения при нейрофиброматозе второго типа включают в себя:
частичную или полную потерю слуха;
развитие доброкачественных патологий мозга;
снижение зрения;
появление мелких доброкачественных опухолей кожи.
Шванномы 2 типа, которые развиваются в спинном мозге могут вызвать паралич, если оставить их без лечения.
Нейрофиброматоз обычно протекает безболезненно. Если человек страдает от сильных болей, ему необходимо обследоваться на шванноматоз.
ДИАГНОСТИКА НЕЙРОФИБРОМАТОЗА
Обследование при нейрофиброматозе обязательно включает консультацию с неврологом, кардиологом, онкологом, офтальмологом и ортопедом. При диагностике заболевания важна история болезни пациента и его близких родственников. Если в анамнезе семьи есть случаи нейрофиброматоза, тогда с высокой вероятностью он может быть у пациента.
Магнитно-резонансная томография (МРТ) головного мозга является основным методом диагностики нейрофиброматоза. При нейрофиброме головного мозга МРТ дает максимально точный результат. В качестве дополнительных методов обследования врач может назначить рентген или компьютерную томографию (КТ).
В зарубежных клиниках существуют пренатальные тесты для определения нейрофиброматоза Реклингхаузена. Их точность превышает 90%. Тест на определение нейрофиброматоза 2 типа до рождения ребенка также доступен за рубежом, однако его точность составляет всего лишь 65%.
КАК ЛЕЧАТ НЕЙРОФИБРОМАТОЗ В ЗАРУБЕЖНЫХ КЛИНИКАХ?
Злокачественные нейрофиброматозы 1 типа лечат химиотерапией и лучевой терапией. Лечение направлено на ослабление симптоматики и улучшение состояния пациента. Так, человеку может быть показана лучевая терапия для уменьшения размера глиомы зрительного нерв. В зарубежных клиниках возможно хирургическое лечение нейрофиброматоза, однако оно связано с рисками для здоровья пациента. В большинстве случаев операции при нейрофиброматозе назначают для облегчения симптомов. Так, многим пациентам показана хирургия для исправления сколиоза.
Нейрофиброматоз второго типа обычно лечат хирургическим путем. Если опухоль размером до 1 сантиметра, врач может полностью ее удалить и сохранить слух. При удалении шванном до 2 сантиметров хирург устанавливает кохлеарный имплант, который усилит слух пациента. Чем больше опухоль, тем труднее врачам сохранить слух. Если шваннома распространилась на значительную часть ствола мозга, операция может облегчить симптомы.
КАК ПРОЯВЛЯЕТСЯ И ЛЕЧИТСЯ НЕЙРОФИБРОМАТОЗ У ДЕТЕЙ?
Поступление в школу ребенка с этим диагнозом можно после обследования у невролога. Он проверит уровень IQ, развитие пространственного мышления и речи. В целом, дети с нейрофиброматозом головного мозга живут так же, как их однолетки. Болезнь развивается медленно и часто не мешает нормальному развитию ребенка. Болезнь Реклингхаузена у детей проявляется в 10-летнем возрасте. Нейрофиброматоз у детей проявляется в виде симптомов:
большой размер головы;
гидроцефалия;
частые головные боли;
болезни сердца;
низкая успеваемость в школе;

Детский нейрофиброматоз лечит консилиум врачей. В него входят педиатр, онколог, кардиолог, дерматолог, отоларинголог, окулист и невролог. Участие междисциплинарной команды врачей важно, так как болезнь нейрофиброматоз влияет на развитие всех органов ребенка.
При нейрофиброматозе 1 типа у детей возможно лечение иммунотерапией. Весной 2020 года FDA одобрило препарат Коселуго. Он помогает замедлить деление клеток опухоли. Лекарство можно назначать детям после 2 лет.
ЖИЗНЬ С НЕЙРОФИБРОМАТОЗОМ
Люди с нейрофиброматозом могут получить образование, работать и жить нормальной жизнью. Заболевание важно лечить, так как его симптомы ухудшаются со временем. Те, кто живет с нейрофиброматозом испытывают трудности в обучении, так как болезнь часто приводит к развитию синдрома дефицита внимания и гиперактивности. Пациенты с подтвержденным нейрофиброматозом могут оформить инвалидность и получать материальную поддержку от государства.
ПРОДОЛЖИТЕЛЬНОСТЬ ЖИЗНИ ПРИ НЕЙРОФИБРОМАТОЗЕ
Нейрофиброматоз – это заболевание при котором прогноз жизни благоприятный. Большинство людей с нейрофибромой первого и второго типа имеют нормальную продолжительность жизни. В среднем люди с нейрофиброматозом живут больше 65 лет.
СКОЛЬКО СТОИТ ДИАГНОСТИКА И ЛЕЧЕНИЕ НЕЙРОФИБРОМАТОЗА ЗА РУБЕЖОМ?
Турция
Испания
Германия
Израиль
В КАКИХ КЛИНИКАХ ЛЕЧАТ НЕЙРОФИБРОМАТОЗ?
Лечение нейрофиброматоза в Турции самое недорогое в Европе. Сделать операцию возможно в клиниках Лив Улус, Мемориал Шишли, Аджибадем Атакент, Коч, Американском госпитале.
Лечение нейрофиброматоза в Израиле популярно среди пациентов из СНГ. Чаще всего они обращаются в медицинский центр им. Сураски (Ихилов), клинику Ассута, госпиталь им. Хаимы Шиба.
Лечение нейрофиброматоза в Испании успешно проводят в клиниках сети Quironsalud: Текнон, Кирон Мадрид, Кирон Барселона, Кирон Торревьеха. Хорошие показатели успеха лечения нейрофибром в университетской клинике Наварры.
Лечение нейрофиброматоза в Южной Корее успешно проходит в медицинском центре Асан, госпитале Сунчонхян, клинике Анам. Успешность удаления нейрофибромы в Корее может сравниться с качеством лечения нейрофиброматоза в Америке.
Лечение нейрофиброматоза в Германии проходит в университетской клинике Людвига-Максимилана, клинике Фрайбурга.
Резюме
Нейрофиброматоз – это опухоль, которая развивается в центральной или периферической нервной системе и имеет сильную наследственность.
Есть два вида нейрофиброматоза: болезнь Реклингхаузена и шваннома 2 типа. Первый тип проявляется в 10 лет, а второй тип развивается после 20 лет.
Симптомы нейрофиброматоза на начальных стадиях незаметны для человека. С возрастом они ухудшаются и могут включать пятна на коже, головную боль, деформации скелета, проблемы с сердцем. Пациенты с нейрофиброматозом испытывают трудности в обучении.
Нейрофиброматоз диагностируют при помощи МРТ, КТ, рентгена и УЗИ.
Злокачественные нейрофибромы лечат химиотерапией и лучевой терапией. Для нейрофиброматозов небольших размеров показана хирургия. На поздних стадиях заболевание не лечится, но операция может ослабить неприятные симптомы.
Нейрофиброматоз часто развивается у детей. В зарубежных клиниках детскую нейрофиброму лечат хирургией и иммунотерапией.
Средняя продолжительность жизни у людей с нейрофиброматозом составляет 65 лет. Она на 7 лет меньше, чем продолжительность жизни здоровых людей (72 года).
Вылечить нейрофиброматоз можно в клиниках Израиля, Германии, Турции, Испании и Южной Кореи.
Оставляйте свою заявку для записи на диагностику и лечение нейрофиброматоза за рубежом. Врачи-координаторы MediGlobus предложат вам удобные и недорогие варианты и помогут с организацией медицинской поездки.
Читайте также:
