Гепатоциты. Строение гепатоцитов. Образование желчи.
Добавил пользователь Валентин П. Обновлено: 23.01.2026
Гепатоциты. Строение гепатоцитов. Образование желчи.
Гепатоциты имеют неправильную многоугольную форму. Средний диаметр клеток — 20-25 мкм. Различают апикальную (билиарную) поверхность гепатоцита, обращенную в просвет желчного капилляра, и базальную (васкулярную) поверхность — в сторону синусоидного капилляра. Своими латеральными поверхностями гепатоцитоты формируют печеночные балки. В центральной части клетки лежит одно-два округлых ядра. Часть из них представляет собой крупные, полиплоидные ядра. Причем число таких ядер увеличивается с возрастом и может достигать в старости 80%.
В цитоплазме хорошо развита гранулярная эндоплазматическая сеть, участвующая в синтезе белков крови. Метаболизм углеводов связан с гладкой эндоплазматической сетью, которая рассеяна в цитоплазме в виде трубочек и пузырьков. Вблизи этих элементов гладкой эндоплазматической сети выявляются гранулы гликогена. Цитоплазма гепатоцитов изобилует митохондриями, число которых в одной клетке превышает 1000. Комплекс Гольджи хорошо развит. Встречаются пероксисомы, лизосомы, а также различные включения (жировые, пигментные и др.).
Количество включений в гепатоцитах находится в связи с фазами пищеварения. После приема пищи резко возрастает количество гликогена, увеличивается число липидных включений. Для печени характерен выраженный суточный ритм: синтез и выделение желчи интенсивнее происходят днем, а гликоген в большом количестве накапливается ночью. Больше гликогена образуется в клетках, расположенных около центральной вены, а желчи — в гепатоцитах на периферии дольки.
Гепатоциты располагаются обычно в виде двух тесно прилегающих друг к другу рядов, образуя при этом печеночные балки. Между апикальными (билиарными) поверхностями двух гепатоцитов образуется щелевидное пространство с диаметром 0,5-1 мкм. Эти межклеточные узкие щели называют желчными капиллярами. Последние начинаются слепо и в своей начальной части собственной стенки не имеют. Однако ближе к периферии дольки формируются канальцы Геринга — желчные проточки, стенка которых представлена как гепатоцитами, так и эпителиоцитами проточков (холангиоцитами).
По мере увеличения калибра стенка проточка становится сплошной, выстланной однослойным эпителием, в составе которого располагаются малодифференцированные камбиальные холангиоциты. По проточкам желчь попадает в междольковые желчные протоки, выстланные однослойным кубическим эпителием. При обычных методах окраски желчные капилляры не выявляются, но обнаруживаются при импрегнации солями серебра, гистохимической реакцией на щелочную фосфатазу и другими методами.
Таким образом, вырабатывая желчь, печень функционирует как экзокринная железа. Вместе с тем она выделяет в кровь такие вещества, как глюкоза, мочевина, белковые фракции и др., что характеризует печень как эндокринный орган. Из гепатоцитов эти вещества поступают через базальную (синусоидную) поверхность клетки. Между гепатоцитом и гемокапилляром здесь располагается перисинусоидное пространство Диссе, в которое гепатоцит выделяет белки, глюкозу, мочевину и другие вещества в процессе осуществления метаболических функций.
В печеночной дольке существуют две системы, не связанные между собой и действующие по принципу противотока: желчеотводящая, по которой желчь идет от центра на периферию дольки, и кровеносная, по которой кровь движется от периферии к центру дольки. Между желчными и кровеносными капиллярами нет непосредственного соединения, и в условиях нормы желчь не поступает в кровоток. Просвет желчного капилляра является замкнутым благодаря наличию между образующими его соседними гепатоцитами межклеточных контактов нескольких типов — плотных, щелевых и десмосом. В просвет желчного капилляра выступают микроворсинки, образованные на билиарной поверхности гепатоцитов.
Базальная поверхность гепатоцитов обращена в сторону перисинусоидного пространства Диссе. В это пространство выступают также многочисленные микроворсинки, что увеличивает активную поверхность гепатоцитов. Само перисинусоидное пространство, представляет собой узкую щель (шириной 0,2-1 мкм). Если одну стенку его образует базальная поверхность гепатоцитов, то другую — стенка синусоидного гемокапилляра. В пространстве Диссе находятся жидкость, богатая белками, а также аргирофильные фибриллы, единичные фибробласты, отростки звездчатых клеток и др. В нем обнаружены особые мелкие клетки — перисинусоидальные липоциты, или клетки Ито. Они обладают способностью накапливать в цитоплазме липиды и депонировать жирорастворимые витамины. Эти клетки называют также жиронакапливающими, или жирозапасающими, клетками. Их рассматривают как особый тип соединительнотканных интерстициальных клеток.
С функциями клеток связывается синтез и секреция белков коллагена и участие в развитии цирроза печени. В перисинусоидальном пространстве располагаются pit-клетки, относящиеся к большим гранулярным лимфоцитам (натуральные киллеры), которые выделяют вещества, стимулирующие пролиферацию гепатоцитов, участвуют в защитной функции.
Стенка внутридольковых синусоидов выстлана эндотелием, в котором, кроме плоских и тонких эндотелиоцитов, имеются многочисленные вкрапления более крупных звездчатых клеток. Последние известны под названием звездчатые макрофагоциты, или клетки Купфера. Это производные моноцитов крови и представляют собой печеночные макрофаги. В цитоплазме этих клеток много пиноцитоз-ных и фагоцитозных пузырьков, плотных телец (вторичных лизосом). Печеночные макрофаги способны поглощать из крови циркулирующие вещества, накапливать их в цитоплазме, захватывать и переваривать бактерии, обломки эритроцитов. Они способны к амебоидному движению и могут выходить в просвет синусоидов. Набухая, эти клетки выполняют роль сфинктеров синусоидных капилляров.
Эндотелиоциты соединяются в пласт при помощи плотных межклеточных контактов. В выстилке синусоидных капилляров обнаружено наличие мелких отверстий, посредством которых сообщаются между собой просвет синусоидов и пространство Диссе. Поры имеют диаметр около 100 нм. Участки истонченной цитоплазмы эндотелиоцитов, где концентрируются эти отверстия, называют ситовидными пластинками. Они играют роль фильтра. В стенке внутридольковых синусоидных кровеносных капилляров на большом протяжении отсутствует базальная мембрана, что облегчает проникновение веществ из крови в перисинусоидное пространство и в обратном направлении.
Эндотелий синусоидных гемокапилляров, печеночные макрофаги, структуры в перисинусоидном пространстве составляют вместе гепатогематический барьер, или гистион, через который происходит обмен веществ между эпителием печени и кровью.
Наряду с классическими представлениями о строении печеночной дольки, имеются и другие трактовки ее гистоархитектуры. Так, согласно одной из гипотез, элементами дольки являются не печеночные балки, а пластины, состоящие из одного слоя гепатоцитов. Печеночные пластины отгораживают, как стенками, цилиндрические синусоидные пространства (лакуны), по которым протекает кровь.
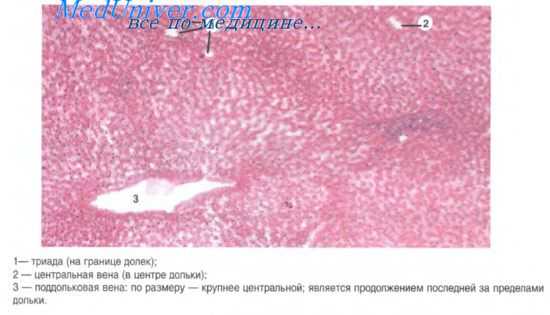
Кроме классических печеночных долек, описаны так называемые портальные дольки и печеночные ацинусы. Центром портальной дольки признается триада, а периферическими ориентирами являются центральные вены трех смежных долек. В целом портальная долька имеет форму треугольника. В ее пределах кровь течет по направлению от центра на периферию. Печеночный ацинус образуют сегменты двух соседних классических долек, расположенных между близлежащими центральными венами. Ацинус имеет ромбовидную форму. У острых углов ромба находятся центральные вены, а у тупого — триада.
Эти представления о структурно-функциональных единицах печени помогают понять особенности поражений разных отделов печеночной дольки в условиях патологии.
Возрастные изменения печени характеризуются понижением метаболической и пролиферативной активности гепатоцитов, накоплением в их цитоплазме липофусцина и дистрофическими явлениями. Между печеночными дольками разрастается соединительная ткань. Иногда это сопровождается явлениями цирроза печени.
Реактивность и регенерация печени. Ткани печени отличаются высокой чувствительностью к действию повреждающих факторов. Действие ОВ, ионизирующей радиации, комбинированных повреждений приводит к резкому нарушению кровообращения в печени, связанного с его особенностями в этом органе. Нарушается интеграция гепатоцитов в составе печеночных балок, в клетках снижается количество гликогена, изменяется активность окислительно-восстановительных ферментов, подавляется фагоцитарная активность печеночных макрофагов. На месте гибнущих гепатоцитов разрастается рыхлая волокнистая соединительная ткань.
Эпителий печени проявляет способность к физиологической и репаративной регенерации. При удалении в эксперименте на животных до 70% массы печени уже через 2 недели происходит полное восстановление. Этот феномен наблюдается каждый раз при многократных резекциях, проводимых с интервалом около месяца. Однако высокая регенерационная способность печени не характерна для человека. В целом, гепатоциты и холангиоциты относятся к растущей клеточной популяции.
Гепатоцит
В гепатоците различают васкулярный полюс, в котором при помощи микроворсин осуществляется эндоцитоз (захват веществ извне и введение их в клетку) и экзоцитоз, и билиарный полюс, где при помощи микроворсин происходит выделение веществ из клетки.
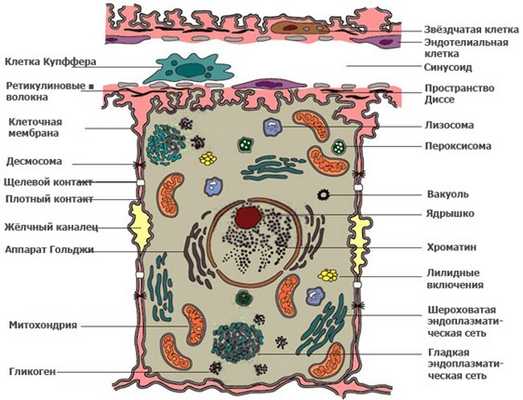
Клетка состоит из оболочки, цитоплазмы и внутриклеточных структур - органоидов. Обычно в центральной части клетки расположено ядро
Цитоплазматическая мембрана гепатоцита
Отдел мембраны, прилегающий к синусу, занимает 40-50% поверхности всей оболочки. Мембрана высокоактивна в отношении избирательного переноса веществ из крови в гепатоцит, а также из гепатоцита в кровь. Контакт между двумя соседними гепатоцитами осуществляется при помощи латеральной мембраны, занимающей 30-40% поверхности клетки. Большое количество щелей в этой мембране способствует обмену веществ между двумя соседними гепатоцитами.
В сторону желчных ходов обращена канальцевая мембрана, занимающая около 10% поверхности клетки. Мембрана образует большое количество выростов, особенно богатых щелочной фосфатазой, γ-глутамилтрансферазой и 5-нуклеотидазой, получившими вследствие этого название мембранозависимых ферментов. Ферменты обнаруживаются в различных органоидах и отделах клеток. Большинство ферментов локализуется преимущественно в определенных отделах гепатоцита.
Цитоплазма (цитозоль, гиалоплазма) составляет большую часть клетки и содержит различные органоиды, в частности пластинчатый комплекс (тельца Гольджи).
В цитоплазме обнаруживаются следующие ферменты: аланинаминотрансфераза (АлАТ); часть фермента аспартатаминотрансфераза (АсАТ); лактатдегидрогеназа (ЛДГ); сорбит-дегидрогеназа (СДГ); или L-идитолдегидрогеназа; орнитин-карбамоилтрансфераза (ОКТ); часть фермента аргиназа (Apr); часть фермента алкогольдегидрогеназа (АлДГ); γ-глутамилтрансфераза или γ-глутамилтранспептидаза (ГГТФ или ГГТП); фруктозобисфосфат-альдолаза (АЛД), глутатионтрансфераза.
Митохондрии размещены в основном около ядра и в зоне гранулярного эндоплазматического ретикулума у васкулярного полюса гепатоцита. Они производят основную энергию, необходимую для жизнедеятельности клетки. Гепатоцит особенно богат митохондриями; количество их в одной клетке достигает тысячи. В них осуществляются в значительной мере цикл Кребса, окислительное фосфорилирование и окисление жирных кислот. Клинические наблюдения над колебаниями активности глутаматдегидрогеназы дают основание предполагать прямую связь части митохондрий с пребилиарными образованиями клетки.
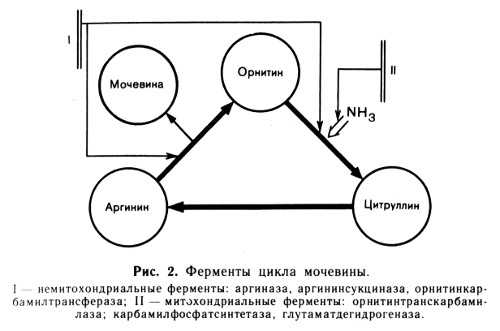
Ферменты, сосредоточенные в основном в митохондриях: часть фермента аспартатаминотрансфераза (АсАТ), глутаматдегидрогеназа (ГлДГ), часть фермента алкогольдегидрогеназа (АлДГ), карбамоилфосфатсинтетаза (КФС), орнитин-транскарбамилаза (ОТК).
До последнего времени информация по расположению ферментов внутри клетки находила применение обычно лишь в чисто диагностическом плане. Сейчас эти данные начали использовать для объяснения патогенеза отдельных синдромов. Такой подход оказался очень плодотворным при расшифровке синдрома Рея, который возникает преимущественно у детей до 10 лет под влиянием вирусных инфекций (ветряная оспа, грипп и др.) и интоксикаций (в первую очередь афлотоксином, возможно, ацетилсалициловой кислотой) и представляет собой своеобразный вариант острого жирового гепатоза с развитием тяжелых форм портально-печеночной недостаточности. Обнаружено избирательное поражение митохондрий гепатоцитов с нарушением митохондриального отрезка преобразования мочевины. Блокада двух ферментов цикла мочевины - орнитиновой транскарбамилазы и карбамоилфосфатсинтетазы - ведет к исчезновению цитруллина в печени. Таким образом, возникает перерыв последовательных преобразований в цепи аммиак - мочевина. Крайне резко возрастает концентрация аммиака сыворотки крови. Обычно при этом заболевании наблюдается тяжелая энцефалопатия, нередко регистрируется гипогликемия и рвота.
В противоположность синдрому Рея при печеночноклеточной коме в основном подавляется активность внемитохондриальных ферментов, участвующих в цикле преобразования мочевины: аргининсукцинатсинтетазы, аргининсукциназы и аргиназы
Специального обсуждения заслуживает термин "микросомы" или "микросомная фракция" . По современным представлениям, к микросомам относят фрагменты мембран эндоплазматической сети, как гладкой, так и гранулярной. С момента четкого выделения двух видов эндоплазматической сети (см. ниже) несколько аморфные представления о микросомах, казалось, должны были бы в значительной мере потерять свое значение. Однако по традиции этот термин продолжают достаточно широко использовать в клинической практике. Так, выделяют премикросомальную, микросомальную и постмикросомальную желтуху, подразумевая под ними нарушения пигментного обмена до или после преобразований билирубина в гладком эндоплазматическом ретикулуме, т. е. желтуху, протекающую преимущественно с повышением в сыворотке крови концентрации билирубина, еще не подвергавшегося конъюгации, с повышением концентрации конъюгированного (прямого) билирубина и гипербилирубинемии, а также желтухи, прямо связанные с нарушением конъюгации билирубина.
Гранулярный эндоплазматический ретикулум расположен в основном вокруг ядра и митохондрий. Основу зернистой цитоплазматической сети составляют цистерны, наружная поверхность которых усеяна рибосомами. В них образуются плазмопротеины, за исключением иммуноглобулинов. Синтезируемые белки, в первую очередь альбумины и фибриноген, и большая часть глобулинов через пластинчатый аппарат Гольджи выводятся из гепатоцитов в кровь. Здесь же синтезируются и основные факторы свертывания крови.
Ферменты, сосредоточенные преимущественно в гранулярном эндоплазматическом ретикулуме: холинэстераза (ХЭ), холестерол-лецитин - ацилтрансфераза.
Гладкий эндоплазматический ретикулум, или гладкая цитоплазматическая сеть, расположен вокруг ядра и митохондрий и около билиарного полюса гепатоцита. В нем осуществляются биотрансформация и конъюгация как веществ эндогенного происхождения, так и чужеродных для организма соединений (ксенобиотиков). С деятельностью этого органоида в значительной мере связано образование и накопление гликогена. Предполагается, что преимущественно здесь же осуществляется детоксикационная функция печени. В частности, в этих органоидах происходит конъюгация (соединение) токсических веществ с глюкуроновой кислотой, таким путем вещества из жирорастворимых переходят в водорастворимые. Здесь, в частности, осуществляется конъюгация билирубина. Предполагается, что цитохром Р-450, играющий важную роль в преобразовании лекарств и иных ксенобиотиков, в основном сосредоточен в этой фракции. Индикатором Р-450 служит антипириновая проба. Белковая часть глико- и липопротеидов образуется в гранулярном эндоплазматическом ретикулуме и поступает в гладкий эндоплазматический ретикулум, где используется для синтеза этих сложных белков. В этом процессе участвует также пластинчатый комплекс.
В гладком эндоплазматическом ретикулуме обнаруживают глюкозо-6-фосфатазу, билирубингликозилтрансферазу (УДФ-глюкуронилтрансферазу).
Пластинчатый комплекс (аппарат Гольджи) частично с помощью лизосом осуществляет транспорт из клетки ряда веществ, образующихся в эндоплазматическом ретикулуме. Часть этих веществ претерпевает во время транспортировки существенные преобразования. В частности, под влиянием гликозилтрансфераз к молекулам белка присоединяются углеводные комплексы. Таким путем синтезируется часть гликопротеидов или гликозаминогликанов.
Ферменты, сосредоточенные в пластинчатом комплексе, пока в сыворотке крови обычными методами не обнаружены.
Лизосомы - мембранные пузырьки, богаты кислыми гидролазами, осуществляющими расщепление крупных молекул как внутри-, так и внеклеточного происхождения. Такая судьба, в частности, ожидает нередко и бактерии, внедрившиеся в гепатоцит. Лизосомы тесно связаны с пластинчатым комплексом, часто расположены вблизи билиарного полюса, участвуют в секреции желчи. При обычно врожденном нарушении ферментных систем лизосом искажаются нормальные превращения (катаболизм) ряда липидов и гликогена. В случае подобных нарушений эти вещества начинают накапливаться в клетках, вызывая ряд заболеваний, в частности болезнь Гоше, связанную с врожденной недостаточностью лизосомного фермента глюкозилцерамид-β-глюкозидазы (Р - glc). Велика заинтересованность лизосом в патологических процессах при болезни Вильсона - Коновалова.
Резкие изменения pH среды и повреждения лизосом могут приводить к активации гидролаз и разрушению клетки. Таковы, в частности, элементы патогенеза субмассивных и массивных некрозов печени.
Ферменты, сосредоточенные в основном в лизосомах: кислая фосфатаза, катепсин D, β-глюкуронидаза, β-гексозаминидаза, α-глюкозидаза, рибонуклеаза, дезоксирибонуклеаза.
Микроворсинки билиарного полюса гепатоцита формируют истоки желчных канальцев, играют важную роль в выведении продуктов жизнедеятельности гепатоцитов.
Ферменты, сосредоточенные в основном в микроворсинках: щелочная фосфатаза (ЩФ), 5-нуклеотидаза (5-НТ), аланинаминопептидаза (ААП), γ-глутамилтрансфераза или γ-глутамилтранспептидаза (часть ее сосредоточена в цитоплазме).
Взаимоотношения желчных капилляров (канальцев) и микроворсинок играют важную роль в нормальной секреции желчи. Стенки желчного капилляра образованы канальцевыми отделами мембран гепатоцитов. От места появления эпителия желчного хода и формирования таким путем самостоятельной стенки желчного канала этот отрезок желчевыводящих путей называется мельчайшим желчным протоком.
Печень. Развитие печени. Строение печени.
Печень — самая крупная железа человека — ее масса составляет около 1,5 кг. Она выполняет многообразные функции и является жизненно важным органом. Чрезвычайно важными для поддержания жизнеспособности организма являются метаболические функции печени, в связи с чем ее называют биохимической лабораторией организма. В печени образуется желчь, необходимая для всасывания жиров и стимуляции перистальтики кишечника. В сутки выделяется около 1 л желчи.
Печень является органом, выполняющим роль депо крови. В ней может депонироваться до 20% всей массы крови. В эмбриогенезе печень выполняет кроветворную функцию.
Развитие печени. Зачаток печени возникает в конце 3-й недели эмбриогенеза из энтодермальной выстилки вентральной стенки средней кишки. Выпячивание этой стенки разрастается, образуя эпителиальные тяжи в мезенхиме брыжейки. Позднее тяжи подразделяются на краниальный и каудальный отделы, из которых соответственно формируются печень и желчный пузырь с протоками.
В гистогенезе происходит гетерохронная дивергентная дифференцировка печеночных эпителиоцитов (гепатоцитов) и эпителиоцитов желчных проточков (холангиоцитов). Начиная со второй половины эмбриогенеза, в печени формируются структурно-функциональные единицы — печеночные дольки. Образование долек — это результат сложных взаимодействий между эпителием и внутрипеченочной соединительной тканью с развивающимися синусоидными кровеносными капиллярами.
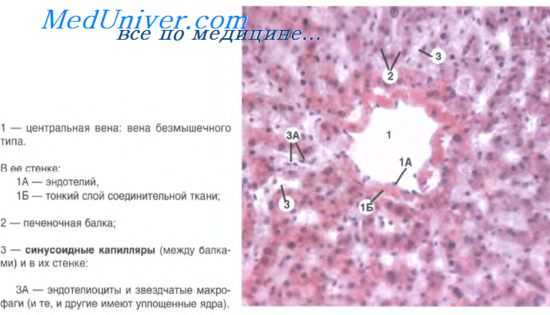
Строение печени. В печени различают эпителиальную паренхиму и соединительнотканную строму. Структурно-функциональными единицами печени являются печеночные дольки числом около 500 тыс. Печеночные дольки имеют форму шестигранных пирамид с диаметром до 1,5 мм и несколько большей высотой, в центре которой находится центральная вена. В связи с особенностями гемомикроциркуляции гепатоциты в разных частях дольки оказываются в различных условиях обеспечения кислородом, что отражается на их строении.
Поэтому в дольке выделяются центральная, периферическая и находящаяся между ними промежуточная зоны. Особенностью кровоснабжения печеночной дольки является то, что отходящие от вокругдольковой артерии и вены внутридольковые артерия и вена сливаются и далее смешанная кровь по гемокапиллярам перемещается в радиальном направлении по направлению к центральной вене. Внутридольковые гемокапилляры идут между печеночными балками (трабекулами). Они имеют диаметр до 30 мкм и относятся к синусоидному типу капилляров.
Таким образом, по внутри-дольковым капиллярам смешанная кровь (венозная — из системы воротной вены и артериальная — из печеночной артерии) течет от периферии к центру дольки. Поэтому гепатоциты периферической зоны дольки оказываются в более благоприятных условиях снабжения кислородом, чем таковые в центре дольки.
По междольковой соединительной ткани, в норме слабо развитой, проходят кровеносные и лимфатические сосуды, а также выводные желчные протоки. Как правило, междольковая артерия, междольковая вена и междольковый выводной проток идут вместе, образуя так называемые триады печени. Собирательные вены и лимфатические сосуды проходят в некотором отдалении от триад.
Эпителий печени состоит из гепатоцитов, составляющих 60% всех клеток печени. С деятельностью гепатоцитов связано выполнение большей части функций, свойственных печени. При этом нет строгой специализации между печеночными клетками и потому одни и те же гепатоциты вырабатывают как экзокринный секрет (желчь), так и по типу эндокринной секреции многочисленные вещества, поступающие в кровоток.
Гистология печени и ее функциональная анатомия
Печеночная артерия и воротная вена проходят в печени с лимфатическими сосудами и желчными протоками. Ветви всех этих сосудов пронизывают толщу паренхимы и, наконец, сливаются с ветвями центральных дольковых вен в портальных трактах. Микроскопически ацинус выглядит как цилиндр ткани диаметром примерно 1 мм, окружающий каждую центральную вену.
С точки зрения гистологии принято считать, что долька включает в себя центральную отводящую вену и радиально расположенные пластинки гепатоцитов, ведущие к периферическим портальным трактам. Альтернативная и более предпочтительная точка зрения состоит в определении ацинуса как основной функциональной единицы печени.
Таким образом, портальный тракт включает в себя дистальные ветви печеночной артерии, желчный проток и ветви воротной вены, лимфатическую и соединительную ткани, окруженные пограничной пластинкой гепатоцитов. Данная концепция важна для понимания патофизиологии печени, которая естественным образом делится на зоны (зоны Раппапорта 1—3).
В них происходит постепенное сокращение снабжения кислородом в направлении от портального тракта к центральной вене. Таким образом, зона 3 наиболее чувствительна к повреждению, и именно там при сильном повреждении печени наиболее вероятно развитие некроза ткани.
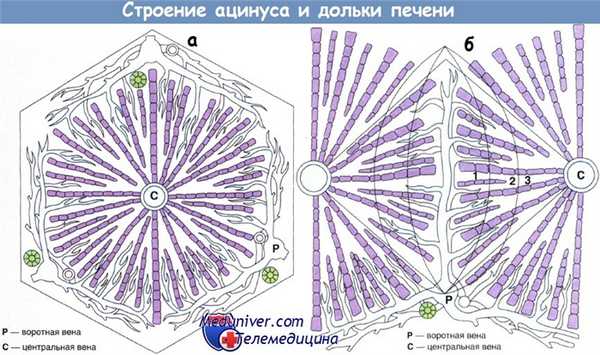
а - Структура ацинуса
б - Строение дольки, при котором воротная вена располагается на периферии структурной единицы. Кровь оттекает от портального пространства по направлению к центральной вене.
Относительная гипоксия в зоне 3 (по сравнению с зонами 1 и 2) означает, что данная область наиболее чувствительна к действию повреждающих факторов:
1 — воротная вена; 2 — центральная вена
Внутри портального тракта располагаются крупные и мелкие желчные протоки, называемые соответственно перегородочными и междольковыми. Эти протоки соединяются с желчными канальцами дольковой паренхимы через протоки и канальцы Геринга. Внутри портальных трактов обычно присутствует небольшое количество макрофагов и лимфоцитов, однако наличие плазматических клеток и полиморфно-ядерных лимфоцитов указывает на патологический процесс.
В дольковой паренхиме проходит центральная вена, там же находятся пластинки гепатоцитов. Между пластинками гепатоцитов расположены синусоиды, выстланные эндотелием. Эндотелиальные клетки и гепатоциты разделены пространством Диссе, которое в живых тканях можно обнаружить только с помощью электронной микроскопии. Кроме эндотелиоцитов существуют два других основных типа синусоидальных клеток.
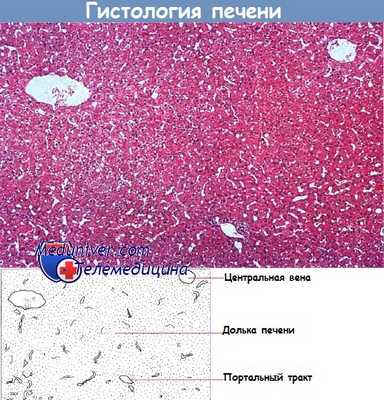
На срезе печени здорового взрослого человека заметны расходящиеся пластинки печеночных клеток между портальными трактами и центральными венами.
Окраска гематоксилин-эозином (х 75)
Клетки Купфера, производные мононуклеарнофагоцитарной системы, служат основными «мусорщиками» печени. Клетки Ито, или звездчатые клетки, также находятся внутри пространства Диссе. Давно было известно, что их основная функция — накапливание жира (например, при гипервитаминозе витамина А и других жирорастворимых витаминов), однако в настоящее время стало ясно, что они выполняют и другие, более важные, функции.
Данные клетки начинают активно сокращаться при опасности повреждения печени и, таким образом, влияют на поддержании синусоидальной микроциркуляции, например при ишемии. Они также являются основными клетками, отвечающими за депонирование матрикса в цитоплазме при фиброзе, в ходе которого происходит их дифференцировка в фиброгенные миофибробласты — основные мишени действия фиброгенных агентов, преобразующих бетафактор роста.
Гепатоциты — клетки многоугольной формы с круглым ядром и хорошо различимыми ядрышками. В норме они содержат гликоген, часто — некоторое количество липофусцина (пигмент старения) и иногда — вакуоли с липидами. Каждый гепатоцит имеет межклеточную поверхность, примыкающую к синусоидам и пространству Диссе, и канальцевую поверхность. Желчные канальцы проходят между клетками печени, сливаются в желчные протоки внутри портальных трактов, формируя сеть.
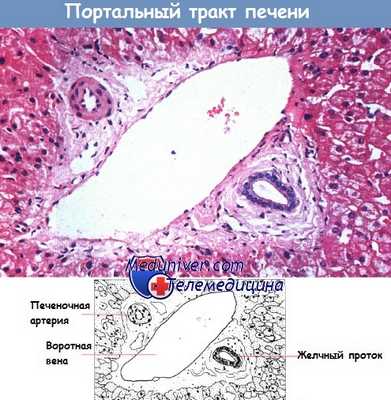
Срез здоровой печени, демонстрирующий составляющие портального тракта.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Основы ультразвуковой анатомии печени. Профессор В. А. Изранов. Анатомия печени. Профессор Э. С. Кафаров
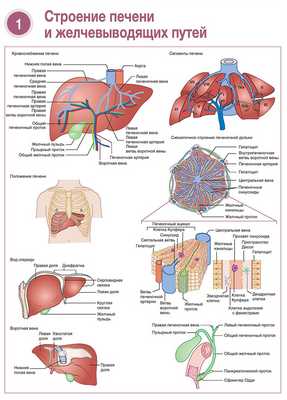
Развитие печени начинается на 3-й неделе внутриутробного развития с закладки полого отростка эндодермы, отходящего от двенадцатиперстной кишки. Закладка печени «отпочковывается» от желчных компонентов. Печеночная часть содержит бипотентные клетки-предшественники, которые в дальнейшем дифференцируются в гепатоциты либо клетки билиарного эпителия. Последние образуют пластинчатые структуры — ранние пластины желчных протоков, которые благодаря интенсивной пролиферации клеток быстро растут и внедряются в прилегающую ткань мезодермы (формирующуюся мезенхимальную часть брыжейки кишечника). Здесь они встречаются с капиллярным сплетением, берущим начало от пупочной вены и формирующим синусоиды. Эпителиальные клетки располагаются рядами, образуя печеночные балки. Между балками из мезенхимы закладываются кровеносные сосуды и первые форменные элементы крови. Между клетками сохраняются щели, из которых впоследствии образуются желчные канальцы. Образование желчи начинается на 12-й неделе. Клетки Купфера дифференцируются из моноцитов периферической крови, а звездчатые клетки печени (ЗК) — из субмезотелиальных клеток.
Анатомия печени и желчных путей
Печень — самый крупный внутренний орган, ее масса составляет 1,2-1,5 кг. Она покрыта соединительнотканной (глиссоновой) капсулой. Печень проецируется в правом верхнем квадранте живота и снаружи защищена реберной дугой. Верхняя граница органа соответствует V ребру (уровню сосков). При дыхании печень движется содружественно с диафрагмой, к которой она фиксирована. В печени выделяют две доли — правую и левую. Правая доля большего размера, на ее задней поверхности выделяется небольшая хвостатая доля, на нижней поверхности — небольшая квадратная доля. Правая и левая доли спереди разделены серповидной связкой (ligamentum falciforme), сзади — венозной связкой (ligamentum venosum), а книзу переходят в круглую связку печени (igamentum teres), представляющую собой заросший венозный проток. Между правой и левой долями проходит средняя печеночная вена. В печени выделяют восемь сегментов в соответствии с разветвлениями правой, левой и средней печеночных вен.
Правый и левый печеночный желчные протоки сливаются в области ворот печени, образуя общий печеночный проток. Желчный пузырь располагается выше поперечно-ободочной кишки. Тело желчного пузыря суживается, переходя в шейку и затем в пузырный проток. При слиянии пузырного протока с общим печеночным образуется общий желчный проток — холедох. Общий желчный проток располагается кпереди от воротной вены и кзади от проксимальной части двенадцатиперстной кишки. В нисходящей части двенадцатиперстной кишки холедох соединяется с главным панкреатическим протоком, образуя общую фатерову ампулу. Скопления продольных и круговых мышечных волокон, окружающих терминальную часть общего желчного протока, проходящую в толще стенки двенадцатиперстной кишки, образуют сфинктер Одди. Этот сфинктерный механизм регулирует выделение желчи в просвет. В просвете двенадцатиперстной кишки выход из ампулы, окруженный сфинктерными волокнами, определяется как выпуклость и носит название большого (фатерова) сосочка.
Кровоснабжение и лимфоотток
Печень получает двойное кровоснабжение — из воротной вены и печеночной артерии. Примерно 25% крови поступает по печеночной артерии, отходящей от чревного ствола. Доля притекающей по воротной вене крови составляет 75%; в печень поступает венозная кровь из всего желудочно-кишечного тракта и селезенки. Оба приносящих сосуда входят в печень в области ворот (porta hepatis). Здесь воротная вена и печеночная артерия разделяются на правую и левую ветви, которые кровоснабжают соответствующие доли, сегменты, дольки; в области портальных трактов эти сосуды переходят в синусоиды. После прохождения через синусоиды кровь поступает в центральные вены, которые, сливаясь, образуют притоки правой и левой печеночных вен, впадающих в нижнюю полую вену. Хвостатая доля получает отдельное кровоснабжение из портальной вены и печеночной артерии, а выносящие печеночные вены непосредственно впадают в нижнюю полую вену.
Кровоснабжение желчного пузыря происходит из пузырной артерии, венозный отток идет в пузырную вену. Желчные протоки получают кровоснабжение, главным образом, из задней дуоденальной и правой печеночной артерий.
Лимфоотток от ткани печени происходит в портальные тракты, затем протоки сливаются в более крупные сосуды, образующие печеночные лимфатические протоки.
Микроскопическое строение печени
Паренхима печени состоит из микроскопических структурных единиц — долек (ацинусов), имеющих форму шестиугольника. Печеночный ацинус является не только структурной, но и функциональной единицей. В центре дольки располагаются центральные венулы, в области полюсов — портальные тракты с триадой сосудов. В соответствии с этим в печеночном ацинусе выделяют три зоны:
• зону 1 — перипортальную. Кровь здесь наиболее обогащена кислородом и при этом наиболее подвержена повреждениям от токсинов, поступающих в печень с кровью. Клетки зоны 1 выполняют большинство метаболических функций;
• зону 2 — промежуточную;
• зону 3 — центральную, расположенную ближе всего к центральной вене. Клетки в этой зоне подвержены ишемическому повреждению.
Гепатоциты располагаются в виде балок, расположенных радиально по отношению к центральной вене. Кровеносные капилляры — синусоиды — расположены между рядами гепатоцитов и характеризуются наличием фенестрированного эндотелия. Между гепатоцитами и эндотелиальными клетками синусоидов расположено перисинусоидальное пространство Диссе, в котором находятся клетки Купфера и ЗК печени. Клетки Купфера представляют собой специализированные печеночные макрофаги и проявляют высокую фагоцитарную способность. ЗК печени содержат запасы витамина А и в ответ на повреждение продуцируют коллаген. На поверхности гепатоцитов, обращенной в просвет синусоидов, имеются микроворсинки, которые увеличивают площадь поверхности для повышения эффективности транспорта кислорода, питательных веществ и др. Желчные канальцы представляют собой пространство между двумя рядами гепатоцитов, ограниченное межклеточными плотными контактами (zonulae occludentes). Желчные канальцы переходят в промежуточные канальцы Геринга (холангиолы), которые сливаются в портальных трактах с образованием мелких междольковых желчных протоков.
Аномалии строения
Доля Риделя — аномалия, характеризуемая языковидным удлинением (выростом) правой доли печени. Вырост при дыхании может опускаться далеко вниз, до правой подвздошной ямки. Доля Риделя — достаточно распространенная аномалия, у женщин встречается чаще и, как правило, не сопровождается патологическими проявлениями.
Читайте также:
