Гипогонадизм у женщин: причины, симптомы и лечение
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Гипогонадизм – синдром, сопровождающийся недостаточностью функций половых желез и нарушением синтеза половых гормонов. Гипогонадизм, как правило, сопровождается недоразвитием наружных или внутренних половых органов, вторичных половых признаков, расстройством жирового и белкового обмена (ожирением или кахексией, изменениями костной системы, сердечно-сосудистыми нарушениями).
Различают мужской и женский гипогонадизм.
Причины
Среди врожденных форм гипогонадизма основная роль отводится хромосомным и генетическим аномалиям, среди приобретенных форм - травмам и токсическим воздействиям, а также опухолям головного мозга.
Вторичный гипогонадизм возникает вследствие снижения секреции гонадотропных гормонов и недостаточной стимуляции ими половых желез. Вторичный гипогонадизм может развиться также при болезни Иценко-Кушинга, микседеме, опухолях коры надпочечников и других эндокринных заболеваниях. Признаки гипогонадизма могут появиться и при некоторых неэндокринных заболеваниях, например при циррозе печени. Гипогонадизм может возникнуть при пороке развития половой системы у мужчин - крипторхизме.
Симптомы
Симптомы гипогонадизма зависят не только от степени недостаточности в организме половых гормонов, но и от возраста (включая внутриутробный период жизни), в котором возникло заболевание. Различают эмбриональные, допубертатные и постпубертатные формы гипогонадизма.
Если дефицит андрогенов возник в раннем эмбриональном периоде (до 20-й недели), то это приводит к тяжелой патологии – гермафродитизму (одновременное наличие у организма мужских и женских половых признаков и репродуктивных органов).
Допубертатные, так же как и эмбриональные, формы гипогонадизма сопровождаются отсутствием (или слабой выраженностью) вторичных половых признаков и формированием евнухоидного синдрома.Больные с этим синдромом, как правило, отличаются высоким ростом, непропорциональным телосложением (длинные конечности, относительно укороченное туловище). Скелетная мускулатура развита слабо, часто наблюдается отложение подкожно-жировой клетчатки по женскому типу.
Постпубертатные формы гипогонадизма характеризуются исчезновением вторичных половых признаков у исходно здоровых половозрелых мужчин. У них уменьшается оволосение на лице и теле, волос на голове становится тоньше, половые функции нарушаются. У некоторых больных наблюдаются вегетативно-сосудистые расстройства, повышенная утомляемость.
Симптомы женского гипогонадизма: аменорея (отсутствие менструации более 6 месяцев), нарушение менструального цикла (нерегулярность менструального цикла, скудные менструации и т.д.), узкий таз, недоразвитие внутренних половых органов, недоразвитие вторичных половых признаков (гипоплазия молочных желез, скудное оволосение на лобке, в подмышечных впадинах, нарушено отложение жировой клетчатки по женскому типу), полное отсутствие вторичных половых признаков в случае, если заболевание возникло в раннем детском возрасте.
Диагностика
При диагностике гипогонадизма, помимо общего осмотра, необходимо провести гормональное обследование и выполнить МРТ головного мозга. Также информативным методом является УЗИ органов малого таза.
Наиболее простым и доступным косвенным способом диагностики гипогонадизма является определение так называемого костного возраста с помощью рентгенологического метода. Дефицит андрогенов, имеющийся при гипогонадизме, приводит к торможению процессов окостенения хряща и остеопорозу. Поэтому почти у всех таких больных отмечаются изменения костно-суставной системы. Поскольку созревание скелета зависит от насыщенности организма половыми гормонами, то костный возраст непосредственно отражает степень половой зрелости организма.
Стандартный хромосомный анализ должен быть проведен всем пациентам с первичным врожденным гипогонадизмом для исключения возможных хромосомных нарушений.
Лечение
Если гипогонадизм является проявлением другой эндокринной патологии, необходимо проводить лечение основного заболевания (пролактинома, гипотиреоз, тиреотоксикоз, болезнь Иценко-Кушинга и др.). В дополнительном назначении андрогенных препаратов такие пациенты не нуждаются.
Если гипогонадизм является самостоятельным заболеванием, пациенты нуждаются в проведении постоянной заместительной терапии препаратами андрогенов (первичный, вторичный гипогонадизм), либо препаратами гонадотропинов (вторичный гипогонадизм), т.е. назначение препаратов носит пожизненный характер.
Оперативное лечение гипогонадизма состоит в трансплантации яичка, низведение яичка в случае крипторхизма, при недоразвии полового члена - фаллопластике. В косметических целях проводится имплантация синтетического яичка (при отсутствии неопустившегося яичка в брюшной полости). Операции осуществляются с использованием микрохирургической техники.
Гипогонадотропный гипогонадизм у женщин
Заболевания репродуктивной системы у женщин могут быть вызваны не только непосредственными сбоями в работе органов, но и гормональным дисбалансом. Основным веществом, контролирующим работу яичников, является эстроген, вырабатываемый под влиянием сигналов из гипофиза. Недостаток этого гормона приводит у гипогонадизму. Результатом могут стать сбои в работе всего организма.
Гипергонадотропный гипогонадизм у женщин
Этот подвид заболевания чаще всего провоцируется врожденными аномалиями развития яичников или их повреждением. При этом наблюдается резкое снижение уровня эстрогена. Гипофиз замещает эти вещества гонадотропином, что приводит к его переизбытку. Причинами такого состояния могут быть:
- механическое повреждение органов;
- врожденные патологии развития;
- перенесенные заболевания;
- радиационное облучение;
- операции на яичниках;
- опухоли.
Основным признаком заболевания является аменорея — отсутствие менструаций, которое не связано с наступлением менопаузы. Часто результатом этого нарушения становится снижение или отсутствие либидо, проблемы с фертильностью.
Симптомы заболевания
По сравнению с мужчинами, у женщин гипогонадизм имеет значительно менее ярко выраженные внешние проявления. Преимущественно он сказывается на работе репродуктивной системы — способности к зачатию и вынашиванию ребенка. При этом он в меньшей мере сказывается на общем уровне развития и самочувствия. Основными симптомами заболевания являются:
- нерегулярный менструальный цикл;
- аменорея;
- снижение полового влечения;
- бесплодие;
- повышенное оволосение тела и лица;
- недостаточное развитие вторичных половых признаков.
Гипогонадизм у женщин встречается несколько реже, чем у мужчин. Часто это заболевание обнаруживается не как самостоятельный недуг, а вследствие диагностики бесплодия или проблем с менструациями.
Причины гипогонадизма у женщин
Эта патология может иметь врожденный или приобретенный характер. В первом случае она обусловлена негативным влиянием на плод в утробе матери. Приобретенный гипогонадизм может быть вызван такими факторами:
- заболеваниями мозга;
- воспалительными процессами в яичниках;
- опухолями;
- травмами живота;
- операциями на половых органах;
- химическими отравлениями.
В некоторых случаях заболевание бывает спровоцировано расстройствами работы головного мозга. В этом случае не происходит передача сигналов от ЦНС внутренним органам половой системы, и выработка гормонов не осуществляется.
К какому врачу обратиться?
Заболевание обычно не представляет угрозы жизни женщины, однако проблемы половой и детородной сферы могут значительно снизить ее качество. Для поиска решения проблемы следует обратиться к врачу:
Гипогонадизм

Гипогонадизм — патологическое состояние, развивающееся на фоне дисфункции тестикул у мужчин и яичников у женщин. Заболевание приводит к недоразвитию внутренних и наружных половых органов, вторичных половых признаков. Часто страдающие от синдрома пациенты сталкиваются с нарушениями жирового и белкового обмена.
Мужской гипогонадизм
Заболевание протекает в хронической форме. Лечение направлено на нормализацию выработки половых гормонов и устранение симптомов патологии. Терапевтический курс разрабатывается эндокринологами совместно с урологами.
Классификация патологии
Врачи выделяют два типа гипогонадизма. Первичная форма заболевания развивается на фоне дефекта половых желёз, провоцирующего угнетение функций текстикулярной ткани. Патологический процесс становится следствием хромосомных нарушений, возникших в период внутриутробного развития плода. В раннем возрасте мальчики могут проявлять психический инфантилизм.
Вторичный гипогонадизм формируется при структурных изменениях в гипофизе пациента. Мозговой придаток теряет свои регулирующие функции, что приводит к недостаточной выработке половых гормонов в организме мужчины. Течение заболевания осложняется психическими расстройствами.
Причины мужского гипогонадизма
Заболевание развивается при снижении секреторной функции яичек, нарушении процесса гормонального синтеза или изменениях в тканях гипофиза. Первичная форма патологии обуславливается:
- врождённым недоразвитием половых желёз, которые вызвано генетическими дефектами;
- воздействием на организм токсинов (препаратов для химической терапии, алкоголя, отравляющих веществ) или ионизирующего излучения при лучевой терапии;
- вирусными и бактериальными инфекциями;
- травмами половых желёз.
Отдельные случаи гипогонадизма рассматриваются врачами как идиопатические — точные причины снижения секреторной функции яичек у пациентов остаются неизвестными.
Симптомы патологии
Клиническая картина заболевания определяется возрастом пациента и степенью андрогенной недостаточности. Пороки внутриутробного развития плода могут приводить к формированию двуполых наружных половых органов.
Поражения половых желёз в допубертатном возрасте становится причиной задержки полового развития. Мальчики отличаются высоким ростом, чрезмерно удлинёнными конечностями, недоразвитой грудной клеткой и плечевым поясом. Скелетная мускулатура остаётся слабой. Некоторые пациенты сталкиваются с признаками ожирения по женскому типу и гипогенитализмом. Мужчины страдают от гинекомастии, отсутствия волосяного покрова на лице и теле. Часто заболевание осложняется эректильной дисфункцией и отсутствием влечения к женщинам.
Диагностика заболевания
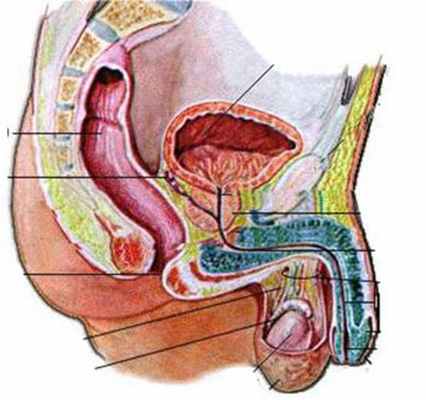
Уролог проводит осмотр пациента и фиксирует в анамнезе антропометрические данные. Важная часть диагностики — оценка степени полового созревания мужчины. Пальпация гениталий позволяет врачу обнаружить клинические симптомы гипогонадизма.
Лицам, страдающим от дисфункции желёз, назначаются различные анализы. Изучение эякулята в лабораторных условиях направлено на выявление признаков олиго– или азоспермии. Исследования крови дает возможность понять количество гормонов (тестостерона, пролактина и эстрадиола), вырабатываемых половыми железами.
Лечение мужского гипогонадизма
Терапевтический курс для пациента разрабатывается эндокринологом после консультаций с урологом. Терапия позволяет устранить причину заболевания и компенсировать отставание в развитии, которое проявилось у ребёнка до начала пубертатного периода. Назначение гормональных препаратов детям призвано предотвратить злокачественное перерождение текстикулярных тканей и развитие бесплодия.
Состав терапевтического курса зависит от клинической формы гипогонадизма. Большинство мужчин получают препараты тестостерона в виде инъекций. В отдельных случаях страдающим от патологии назначаются модуляторы рецепторов эстрогена и ингибиторы ароматазы.
Женский гипогонадизм
Женщины, страдающие от рассматриваемого заболевания, сталкиваются с недоразвитием и гипофункцией яичников. Первичная форма патологии развивается на фоне врождённых дефектов половых желёз. Недостаток половых гормонов вызывает ускоренный синтез гонадотропинов. При анализе крови сотрудники лабораторий фиксируют низкий уровень эстрогенов. Их недостаток приводит к атрофическим изменениям половых органов и молочных желёз. Повреждения яичников, проявившееся до наступления пубертатного возраста, приводит к отсутствию у девушек вторичных половых признаков.
Причины развития заболевания
Заболевание первичной формы становится следствием врождённых генетических нарушений, инфекционных поражений, воздействия ионизирующего облучения, хирургических вмешательств, синдрома поликистозных яичников и т. д. Вторичный гипогонадизм развивается у женщин на фоне патологии гипоталамуса и гипофиза. Этот процесс приводит к недостаточной секреции гонадотропинов, регулирующих функцию половых желёз. Гипоталамо-гипофизарная дисфункция — осложнение, проявляющееся при воспалительных процессах в головном мозге или быстром росте злокачественных новообразований.
Симптомы женского гипогонадизма
Женщины репродуктивного возраста могут столкнуться с нарушением менструального цикла и аменореей. Дисфункция яичников приводит к недоразвитию гениталий и молочных желёз, отсутствию волосяного покрова лобке. Развитие патологии до начала пубертатного периода становится причиной отсутствия у девушек вторичных половых признаков. Постпубертатное развитие гипогонадизма провоцирует прекращение менструаций и атрофию тканей наружных половых органов.
Диагностика патологии
Диагностические процедуры включают в себя гинекологический осмотр и серию лабораторных анализов. Исследование биоматериалов позволяет убедиться в повышенном уровне гонадотропинов в крови (фолликулостимулирующего и лютеинизирующего гормонов). Сонография продемонстрирует признаки гипоплазии матки и уменьшения яичников.
Лечение женского гипогонадизма
Пациентки, страдающие от первичной формы заболевания, получают заместительную гормональную терапию на основе препаратов этинилэстрадиола. На следующем этапе лечения девушкам назначаются эстрогены и гестагены. Гормональная терапия противопоказана женщинам, проходящим лечение на фоне злокачественных поражений молочных желёз, органов репродуктивной системы, почек, печени и т. д.
Гипогонадизм женский
Гипогонадизм женский — это патологическое состояние, проявляющееся нарушением функций яичников. При этом наблюдается недостаток эстрогенов – половых гормонов, а также сбои в циклической работе яичников. В зависимости от причин, различают первичный и вторичный гипогонадизм. Эти заболевания по-разному проявляются клинически.
Стаж работы 24 года.
Статья проверена заместителем генерального директора, врачом акушер-гинекологом Дмитриевым Дмитрием Викторовичем.
- Причины женского гипогонадизма
- Признаки и симптомы женского гипогонадизма
- Диагностика женского гипогонадизма
- Лечение женского гипогонадизма
- Профилактика женского гипогонадизма
- Нет времени читать?
| Лечением данного заболевания занимается | гинеколог |
| Акция до 26 августа | Обследование для женщин со скидкой 30% |
| МКБ-10: E23 | Гипофункция и другие нарушения гипофиза. |
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Причины женского гипогонадизма
Причины женского гипогонадизма кроются в недостаточном синтезе эстрогенов (женский половой гормон). Под воздействием гонадотропина увеличивается продуцирование ЛГ (лютеинизирующий гормон) и фоллитропина (фолликулостимулирующий гормон). Повышенный уровень ЛГ является нормальным для климактерического периода, но это патология для женщин в репродуктивном возрасте. В норме лютропин повышается у женщин только при овуляции. Постоянный сдвиг ФСГ в сторону повышения приводит к снижению либидо, сексуальной холодности, торможению созревания фолликулов, бесплодию.
Концентрации гормонов в менструальном цикле
Все это характерно для первичного гипогонадизма у женщин, причинами которого могут быть:
- врожденные генетические патологии;
- аномалия развития, гипоплазия яичников;
- инфекции (венерические инфекции, туберкулез);
- резекция яичников;
- аутоиммунные патологии;
- радиация, облучение;
- синдром тестикулярной феминизации;
- СПКЯ.
Причиной вторичного гипогонадизма является гипоталамо-гипофизарные заболевания, чаще всего новообразования или нейроинфекции. Это может быть арахноидит, менингит, энцефалит, нейроглиомы, астроцитомы и другие виды опухолей головного мозга, поражающие гипоталамо-гипофизарную область. При этом гонадотропины, влияющие на функцию яичников, не синтезируются вообще либо наблюдается их существенный недостаток. Симптомы и лечение женского гипогонадизма зависят от причины возникновения заболевания.
В зависимости от причин возникновения, различают такие формы заболевания:
- Первичный гипогонадизм (гипергонадотропный).
Основной причиной является органическое нарушение самого яичника, произошедшее вследствие аномалий развития, поликистоза, инфекционных или аутоиммунных поражений. При такой форме патологии в гипофизе вырабатывается избыточное количество гормона гонадотропина, который оказывает непосредственное влияние на яичник. Но так как он поврежден, ответная реакция на данную стимуляцию не возникает. Вследствие этого уровень гонадотропина в крови значительно возрастает. - Вторичный гипогонадизм (гипогонадотропный).
При такой форме нарушается функция яичников, однако, признаков их патологии нет. Причиной этому могут быть заболевания гипоталамуса и гипофиза вследствие инфекционных поражений, различных травм, злокачественных или доброкачественных новообразований, ишемии.
В данном случае гипофиз не вырабатывает гормоны гонадотропины, или их секреция значительно уменьшается. Следовательно, нарушается функция яичников, так как отсутствует их стимуляция. Установить форму патологии по клиническим проявлениям невозможно, поэтому пациенткам обязательно назначаются все необходимые обследования для выяснения причины женского гипогонадизма.
Признаки и симптомы женского гипогонадизма
Клинические проявления патологии зависят от степени выраженности недостатка женских половых гормонов, а также от возрастного периода, в котором началось заболевание.
Гипогонадизм, возникший у девушек до периода полового созревания. Проявляется в виде недоразвития органов репродуктивной системы (гипоплазии органов малого таза и молочных желез). У женщины могут наблюдаться деформации скелета, нарушение размера и формы таза. Характерные симптомы женского гипогонадизма — отсутствие вторичных половых признаков. К ним относят оволосение в подмышечных и лобковой области, рост груди, начало менструации, формирование женственной фигуры за счет отложения жировой ткани на бедрах и ягодицах.
При осмотре у больной наблюдаются:
- недостаточное оволосение тела;
- узкий таз;
- отложение жировых масс по мужскому типу;
- небольшие молочные железы;
- плоские ягодицы;
- нарушение менструаций.
Гипогонадизм, возникший после периода полового созревания. У женщин наблюдаются такие проявления, как нерегулярные менструации или даже полное их прекращение. Со временем происходит атрофия органов репродуктивной системы, редеют волосяные покровы в подмышечных впадинах и на лобке. Появляются симптомы климакса: сухость слизистых оболочек, остеопороз, внезапные приливы, повышенная потливость.
Относительно нарушения цикла возможны такие варианты
- Гипоменорея — уменьшение количества менструальной крови (до 50 мл).
- Гиперменорея (меноррагия) — регулярно повторяющиеся маточные кровотечения (до 100 мл).
- Олигоменорея — ослабление месячных с длительными интервалами (40–180 дней), при котором кровь выделяется всего 2–3 дня.
- Полименорея — месячные с коротким циклом (до 21 дня).
- Аменорея — отсутствие менструальных выделений: ранее отсутствие (с 14-ти лет, когда неразвиты вторичные половые признаки), отсутствие месячных к 16-ти годам при развитых половых признаках, отсутствие месячных у женщин на протяжении года и более.
Для постановки точного диагноза «женский гипогонадизм» учитываются все признаки, а не только нарушение цикла. В обоих случаях к клиническим проявлениям гипогонадизма у женщин присоединяется и бесплодие. Причиной этому является угнетение функциональной деятельности яичников и нарушение созревания яйцеклетки.
Последствиями гипогонадизма у женщин могут быть следующие патологические состояния:
- Ожирение.
- Снижение сексуальной активности.
- Остеопороз – патология костной ткани, характеризующаяся повышенной ломкостью костей.
- Быстрая утомляемость, связанная с дефицитом микроэлементов и витаминов на фоне гормонального сбоя.
- Анемия.
Женщины, болеющие сахарным диабетом, ВИЧ-инфекцией, перенесшие хирургическое вмешательство по поводу злокачественной опухоли больше подвержены заболеваемости гипогонадизмом.
Диагностика женского гипогонадизма
При подозрении на патологию, пациентке назначается обследование для подтверждения диагноза.
Диагностика женского гипогонадизма включает:
- Осмотр у гинеколога.
- УЗИ органов полости малого таза.
- Анализы крови на гормоны.
- УЗИ молочных желез.
Дополнительно может быть назначена денситометрия (определение плотности костных тканей) и рентгенография, что требуется для выявления остеопороза. Помимо этого, в диагностику женского гипогонадизма входят дополнительные обследования. Например, для оценки степени минерализации костей назначается денситометрия. Анализ мочи берется для выявления кетостероидов – веществ, образующихся в результате метаболизма андрогенов.
При подозрении на гипофизарную опухоль проводится МР-сканирование или компьютерная томография. При постановке окончательного диагноза учитывается анамнез, жалобы пациентки, результаты диагностики, характерные симптомы женского гипогонадизма.
Лечение женского гипогонадизма
Лечение патологии зависит от ее формы, причины возникновения, а также возраста, в котором она началась. Основной задачей лечебных мероприятий является снижение проявлений дефицита эстрогенов. В основном пациенткам назначают терапию, замещающую выработку необходимых гормонов организмом, если нет противопоказаний. Препараты, дозировки и схема приема определяется для каждой женщины индивидуально врачом. Как лечить гипогонадизм у женщин с тяжелыми нарушениями сердечно-сосудистой системы, наличием злокачественных новообразований? В данном случае заместительная терапия, как правило, не назначается. Лечение женского гипогонадизма подбирается индивидуально, в зависимости от конкретного случая.
Заболевание требует обязательного лечения, поскольку осложнения женского гипогонадизма, могут привести к бесплодию. Причем терапию нужно начинать как можно раньше еще в подростковом возрасте. Если этого не сделать, то возможна задержка полового развития у девочек-подростков, недоразвитие внутренних половых органов. Так, среди осложнений женского гипогонадизма встречаются гипоплазия матки, фаллопиевых труб, дисфункция яичников. Кроме того, наблюдаются деформации костей скелета, малокровие, заболевания сердца и сосудов.
Восстановить репродуктивную функцию при первичном гипогонадизме очень сложно, хотя есть возможность при своевременном обнаружении заболевания провести заместительную терапию для правильного развития вторичных половых признаков. В некоторых случаях используя импульсную замещающую гормональную терапию, удается добиться нормального менструального цикла.
При вторичном гипогонадизме, нормальное развитие половых органов позволяет на фоне заместительной терапии женщине забеременеть и выносить ребенка. Здесь требуется постоянный контроль и коррекция доз препаратов.
Профилактика женского гипогонадизма
При первичной форме заболевания профилактика женского гипогонадизма может быть пренатальной и заключается в тщательном обследовании женщины на хромосомные патологии, инфекционные заболевания. Выявление таких болезней, как туберкулез, сифилис являются относительным противопоказанием для беременности. Во избежание развития у плода гипогонадизма следует планировать беременность после полного излечения или достижения стабильной клинической ремиссии. Беременная должна вовремя встать на учет, регулярно посещать врача на протяжении беременности.
Необходимо также выполнять рекомендации акушера-гинеколога:
- вести здоровый образ жизни;
- правильно питаться;
- отказаться от вредных привычек.
Профилактика женского гипогонадизма также заключается в бережном отношении к своему здоровью, своевременному выявлению и лечению заболеваний, приводящих к нему. Необходимо с осторожностью выбирать половых партнеров, использовать барьерные методы контрацепции, а при обнаружении симптомов инфекционного заболевания обратиться к врачу. Терапия должна быть полноценной и адекватной, чтобы полностью вылечить болезнь и не допустить ее перехода в хроническую форму. Особое значение приобретают заболевания половых органов инфекционного и воспалительного характера, которые могут привести к поражению тканей яичника, необходимости его резекции. Это могут быть ЗППП, аднекситы, оофориты, перитониты на фоне аппендицита, перфорации желудка, кишечника и другие болезни.
Удаление обеих яичников, при отсутствии адекватной замещающей терапии приведет не только к появлению симптоматики гипогонадизма и раннему климаксу, но и полностью исключит возможность женщины самостоятельно забеременеть. Конечно, можно воспользоваться вспомогательными репродуктивными технологиями и программой донорства яйцеклеток. В случае вторичного гипогонадизма, есть возможность путем стимуляции яичников добиться созревания фолликулов. Если у больной обнаружена опухоль и требуется химио- или лучевая терапия лучше заранее обеспокоиться и сделать забор и криоконсервацию яйцеклеток. Это позволит после лечения использовать качественный, неповрежденный биоматериал, для того чтобы забеременеть и родить.
У Вас есть вопросы? Получите квалифицированный ответ от ведущих специалистов клиники.
Причины, симптомы и методы лечения гипогонадизма
Под гипогонадизмом понимают синдром, характеризующийся гипофункцией половых желез (гонад). Патологические изменения вызваны снижением уровня выработки половых гормонов.
Характерными признаками гипогонадизма являются недоразвитие органов репродуктивной системы. Данной аномалии часто сопутствуют заболевания сердечно-сосудистой системы и патологии костной ткани. Обычно имеют место нарушения метаболизма липидов и протеинов, при которых часто появляется истощение или наоборот – ожирение.
Гипогонадизм у детей провоцирует отставание ребенка в физическом и половом развитии. В ряде случаев особенно отчетливо синдром «расцветает» у подростков в период, когда в норме должно начаться активное половое созревание.
Мужской гипогонадизм
Гипогонадизм у мужчин бывает первичным и вторичным. Если у пациента диагностированы проблемы со стороны репродуктивной функции, то примерно в половине случаев выявляется именно гипогонадизм.
Развитие первичного гипогонадизма часто обусловлено дисфункцией яичек на фоне патологических изменений их тканей. Гипоплазия (частичное недоразвитие) или аплазия (полное отсутствие органа) являются следствием хромосомных нарушений. Патология проявляется резким дефицитом или полным прекращением выработки тестостерона, вследствие чего нарушается формирование первичных и вторичных половых признаков.
Патологии, сопровождающиеся врожденным первичным гипогонадизмом:
- гипоплазия тестикул;
- неопущение яичек в мошонку;
- ложный гермафродитизм (невосприимчивость тканей к мужским половым гормонам);
- некоторые генетические заболевания.
Патологии, вызывающие приобретенный вторичный гипогонадизм:
- опухолевые новообразования тестикул;
- травматические повреждения тестикул (в том числе и в ходе хирургических вмешательств);
- ложный синдром Клайнфельтера.
Вторичный гипогонадизм связан с патологическими изменениями в структуре гипофиза или нарушениями со стороны областей гипоталамуса, которые отвечают за регуляцию функций гипофиза. Он также может быть как врожденным, так и приобретенным.
Формы гипогонадизма (по срокам появления андрогенной недостаточности):
- эмбриональная;
- допубертатная (с момента рождения до 12-летнего возраста);
- постпубертатная.
Обратите внимание: При гипогонадизме у мужчин возможно уменьшение продуцирования спермы на фоне достаточно высокого уровня тестостерона. В редких случаях отмечается пониженный уровень этого андрогена при нормальном уровне выработки семенной жидкости.
Гипогонадизм у женщин
Развитие данного синдрома у представительниц прекрасного пола обусловлено снижением функциональной активности яичников.
Первичный гипогонадизм у женщин обусловлен ранними структурными нарушениями органов репродукции – гипоплазией яичников в эмбриональном периоде или повреждением их ткани вскоре после появления девочки на свет. При этом в организме образуется крайне мало эстрогенов, что вызывает недоразвитие органов репродуктивной системы и молочных желез, а также приводит к первичной аменорее. При существенной дисфункция яичников в допубертатном периоде почти не развиваются вторичные половые признаки.
Причины первичной формы синдрома:
- врожденная гипоплазия;
- инфекции;
- поликистоз яичников;
- хирургическое удаление яичников;
- лучевое поражение;
- генетически обусловленные нарушения;
- аутоиммунные процессы.
Вторичная разновидность синдрома вызывается нарушениями со стороны гипоталамо-гипофизарной системы. Как следствие, прекращается образование и выделение гонадотропинов (гормонов, отвечающих за регуляцию функций яичников) или наблюдается их резкий дефицит.
Возможные причины вторичного женского гипогонадизма:
- опухоли мозга, воздействующие на гипофиз и (или) гипоталамус);
- инфекционные и воспалительные заболевания головного мозга (арахноидит, менингит, энцефалит.
При развитии синдрома в пубертатном периоде или после его окончания болезнь приводит к атрофии тканей органов репродуктивной системы и прекращению менструаций. Синдром является частой причиной того, что женщина не может забеременеть.
Лечение гипогонадизма
Базовый метод борьбы с заболеванием – заместительная терапия, предполагающая назначение пациенту гормональных препаратов.
Консервативное лечение гипогонадизма у мужчин находится в компетенции специалистов-андрологов, а у женщин данной патологией занимаются гинекологи-эндокринологи.
Терапевтическая тактика при гипогонадизме у мужчин в каждом конкретном случае сугубо индивидуальна. Врач обязательно учитывает форму патологии, возраст пациента и наличие у него сопутствующих заболеваний. Главной задачей терапии является предупреждение отставания в половом созревании, а также профилактика бесплодия и злокачественного перерождения яичек.
По показаниям проводится хирургическое вмешательство. Оперативное лечение последствий гипогонадизма может предполагать трансплантацию тестикул, протезирование яичка (с целью устранения косметического дефекта), а также пластику пениса при его недоразвитии.
Лечение первичной разновидности синдрома у женщин предполагает назначение этинилэстрадиола и ряда противозачаточных таблеток, содержащих гестагены и эстрогены.
Узнать, где проводится лечение гипогонадизма у мальчиков, вы можете на нашем сайте Добробут.ком.
Читайте также:
