Гистогенез сетчатки эмбриона. Морфология сетчатки плода
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
В нервной системе тела нейронов объединяются в структуры трех типов:
Сетевидные сплетения.
Это филогенетически самая древняя форма объединения нейронов. Она представлена диффузной сетью, в которой нейроны своими отростками соединяются друг с другом в различных направлениях. Сетевидную нервную систему имели кишечнополостные. У млекопитающих такая форма организации нейронов существует в виде интрамуральных сплетений в стенках многих внутренних органов (таких как сердце, печень, кишечник) и экстрамуральных сплетений, вынесенных из ЦНС и из самих внутренних органов (например, солнечное сплетение, брыжеечное и тазовое сплетения и т.д.).
Ядерный (узловой или ганглионарный тип).
Это скопления нервных клеток, отростки которых образуют пучки, имеющие определенное направление. Эти пучки могут объединяться в нервные стволы. Такой тип организации нервной системы наблюдается у червей и характерен для беспозвоночных животных. У высших позвоночных к этому типу скоплений нейронов относятся ядра серого вещества головного и спинного мозга, а также периферические нервные ганглии.
Экранный тип.
Это высший тип организации нервных центров. Нейроны, выполняющие сходные функции, образуют мантийный слой, кору, которая покрывает полушария конечного мозга и мозжечка. Таким же образом располагаются и нейроны сетчатки глаза. В коре представлены рецептивные поля пространств, на которые, как на экран, проецируются нервные импульсы. В толще коры нейроны одного или нескольких типов располагаются слоями, между которыми имеется множество ассоциативных связей.
Этот тип нервных центров филогенетически самый молодой. Он появляется у позвоночных. У рыб возникает древняя кора (или палеокОртекс), которая функционирует как обонятельный центр.
В связи с переходом к наземному существованию происходит дальнейшее развитие и усложнение коры: у высших рыб и амфибий появляется старая кора (или архикортекст). У земноводных, птиц и низших рептилий архикортекс покрывает палеокортекс.
У высших рептилий появляется группа нейронов, образующая новую кору (или неокортекс). У млекопитающих она интенсивно развивается, оттесняет старую кору и в ходе эволюции становитсяпреобладающей в коре головного мозга.
У человека неокортекс достигает наибольшего развития и становится высшим иерархом нервной системы, центром обучения, памяти, интеллекта и главным центром управления всем организмом.
При этом участок архикортекса, который называется гиппокамп, отвечает за сексуальное и агрессивное поведение, а также участвует в процессах сохранения памяти. Небольшой участок палеокортекса располагается на базальной поверхности больших полушарий и входит в системы обонятельного анализатора.
2)Процессы, лежащие в основе эмбриогенеза нервной ткани; гистогенез, морфогенез, системогенез.
Нервная ткань образуется из нейроэктодермы, которая дифференцируется в:
А) Нервную трубку зародыша, которая дает начало всем элементам ЦНС (т.е.нейронам и клеткам глии).
Б) Нервный гребень, клетки которого мигрируют по всему телу зародыша и дают начало нейронам сенсорной, симпатической и парасимпатический нервных систем, шванновским клеткам, а также пигментным клеткам кожи, клеткам надпочечников, синтезирующим адреналин, соединительнотканным и скелетным структурам головы.
Нервная трубка играет главную роль в развитии нервной ткани. Она исходно образована одноклеточным слоем нейрального эпителия, клетки которого интенсивно делятся. Результатом гистогенеза нейроэктодермы является образование:
Они мигрируют в средний (плащевой) слой нервной трубки и дают начало нейронам ЦНС. Положение, которое занимают молодые нейроны в слоях формирующейся нервной трубки и определяет направление их дальнейшей специализации. Нейроны образуют отростки (аксоны и дендриты) и с их помощью устанавливают между собой связи – синапсы. В них переходит передача сигналов от клетки к клетке с помощью специальных веществ – нейромедиаторов.
Таким образом, 2 важнейших процесса, которые происходят на начальных этапах развития зародыша – это адресная миграция нервных клеток и направленный рост их отростков. Эти процессы обеспечивают жесткость организации мозга. Формируется сложная упорядоченная системы, в которой каждый элемент индивидуален и имеет свое место. Срок жизни образовывающихся нервных клеток равен сроку жизни индивидуума. Физиологическая гибеоль нейронов в зрелом организме происходит в значительно меньшем объеме, чем в эмбриогенезе. В среднем, в течение жизни мозг человека теряет около 0,1% всех нейронов.
Свободные спонгиобласты.
Они также мигрируют в периферические слои нервной трубки и в дальнейшем дифференцируются в клетки макроглии, а именно:
А) Астроциты. Они заполняют промежутки между нервными клетками и их отростками, выполняя при этом трофическую и опорную роль. Также астроциты участвуют в метаболизме нейромедиаторов. Они входят в состав гемато-энцефалического и нейро-ликворного барьера.
Б) Олигодендроциты. Они формируют миелиновые оболочки нервных волокон в ЦНС, на периферии эту функцию выполняют шванновские клетки. Миелиновые оболочки выполняют по отношению к аксонам изолирующую функцию.
Немигрирующие спонгиобласты эпендимы.
Они остаются в слое клеток, который выстилает просвет нервной трубки. После завершения митотических и миграционных процессов в нервной трубке, его клетки формируют эпителиоподобный пласт, выстилающий желудочки мозга и центральный канал. За этим слоем сохраняется название эпендима. Она входит в состав гемато-ликворного барьера, а также совместно с астроцитами образует нейро-ликворный барьер.
Гистогенез сетчатки эмбриона. Морфология сетчатки плода
Гистогенез сетчатки эмбриона. Морфология сетчатки плода
В той части первичного глазного пузыря, из которой образуется светочувствительная область сетчатки (pars optica retinae), ядра сначала распределены довольно равномерно по всей ее толщине. К пятой неделе эмбрионального развития происходят первые изменения в положении ядер, в результате которых образуется внутренний слой, свободный от ядер, и наружный ядерный слой.
Внутренний слой соответствует краевому слою стенки головного мозга, а наружный ядерный слой соответствует плащевому слою и подобно ему содержит нейробласты и спонгиобласты. Примерно в середине шестой недели развития некоторые клетки, составляющие наружный ядерный слой, начинают перемещаться к центру. Это перемещение, начавшееся вблизи центра глазной чаши, быстро распространяется дальше и в результате к концу седьмой недели образуется клеточная зона, называемая внутренним слоем нейробластов.
В процессе своего образования внутренний слой нейробластов оказывается отделенным узкой неклеточной зоной [транзиторный слой Шиевича (Chievitz)] от клеток, которые остаются в первоначальном положении и составляют наружный слой нейробластов.
В конце третьего месяца отдельные крупные клетки внутреннего слоя нейробластов начинают двигаться еще дальше внутрь и образуют новый слой. Это — ганглиозные клетки, имеющие длинные отростки аксонов, которые видны над внутренней поверхностью сетчатки. Волокна этих клеток сближаются друг с другом по направлению к глазному стебельку и образуют волокнистый слой, который расположен под слоем, составленным ганглиозными клетками.
Затем волокна покидают глазное яблоко в том месте, где оно соединяется с глазным стебельком, и идут вдоль глазного стебелька, образуя зрительный нерв.
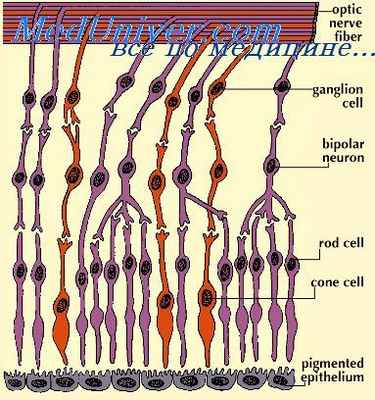
В ходе перемещения клеток из наружного слоя нейробластов к их внутреннему слою постепенно исчезает временный слой Шиевича. Когда этот процесс закончится, то можно увидеть три совершенно определенные ядерные зоны, разделенные тонкими волокнистыми слоями. Если рассматривать эти ядерные зоны снаружи внутрь, то они располагаются в следующем порядке: ганглиозный клеточный, внутренний ядерный и наружный ядерный слои.
На схеме, показывающей расположение элементов сетчатки, виден ход дифференцировки закладок этих слоев.
Крупные клетки ганглиозного слоя являются проводящими элементами. Из большинства клеток внутреннего ядерного слоя возникают биполярные нейроны, которые передают импульсы от палочек и колбочек к ганглиозным клеткам. В этом слое есть также ядра веретенообразных опорных клеток нейроглиального типа (мюплеровские клетки) и клеток, которые посылают свои отростки горизонтально, соединяя группы светочувствительных клеток.
Ядра наружного слоя — это в основном ядра двух типов фоторецепторов — палочек и колбочек, которые приобретают окончательную дифференцировку позднее. Детали их гистогенеза исключительно полно разобраны в книге Иды Манн «Развитие глаза человека».
Эта дифференцировка происходит в обратном порядке по отношению к направлению прохождения нервных импульсов. Сначала дифференцируются ганглиозные клетки и их нервные волокна, идущие к зрительным центрам головного мозга.
Светочувствительные клетки — палочки и колбочки — приобретают свое окончательное строение в самую последнюю очередь. Благодаря этому весь сложный механизм зрения может вступить в действие сразу же, как только светочувствительные элементы начнут функционировать, ибо проводящая система уже создана.
К чувствительному слою сетчатки снаружи примыкает пигментный слой. Он представляет собой вначале наружный листок двухстенной глазной чаши. Клетки пигментного слоя образуют отростки, которые располагаются между палочками и колбочками. Перемещение зерен пигмента в эти отростки частично прикрывает светочувствительные элементы, когда свет очень яркий. При слабом свете происходит обратное перемещение пигмента от вершин палочек и колбочек, позволяя тем самым световым лучам свободно падать на них.
Продолжительность миграции пигмента определяет необходимое время для приспособления, или адаптации, глаза к слабому свету после очень яркого.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эволюция сенсорной функции сетчатой оболочки в эмбриогенезе и первых лет жизни
Развитие сенсорной функции сетчатки начинается в эмбриогенезе уже на стадии зрительного пузыря.
Происходит образование будущих слоев сетчатки. При этом созревание сетчатки происходит от внутренних слоев к наружным. Ганглиозные клетки сетчатки формируются рано, первыми, а фоторецепторы уже полностью созревают последними. Развитие морфологии сетчатки сопровождается одновременным образованием большого количества очень сложных межклеточных контактов. Основные нервные контакты, их большинство, определяются в сетчатке уже пятимесячного плода. При этом функциональные синапсы располагаются в двух плексиформных слоях, ядра нейронов — в трех ядерных слоях.
Из множества вытягиваний плазматической мембраны образуются наружные сегменты фоторецепторов. Созревание фоторецепторов начинается с образования дисков наружных сегментов, которые содержат зрительный пигмент. Развитие наружных сегментов продолжается до 7 мес эмбрионального периода. В эти сроки развития глаза плода становятся чувствительными к лучам света.
К 4-5 мес в области фовеа происходит утолщение слоя ганглиозных клеток сетчатки. Последней в сетчатке созревает фовеа. В фовеальной области наружный ядерный слой значительно шире, чем в других отделах сетчатки. Он состоит полностью из созревающих колбочек.
Ядра ганглиозных клеток сетчатки в процессе развития смещаются радиально от центра фовеа. Колбочки зоны фовеа начинают изменять свою форму, что связано со смещением ганглиозных клеток от центра фовеа. Развитие фовеальной области, связанное с перераспределением клеток и изменением формы колбочек, продолжается длительно — до четырехлетнего возраста ребенка. В связи с недостаточной дифференцировкой зрительно-нервной системы сетчатки предметное зрение у новорожденных фактически отсутствует. Острота зрения у детей в первые недели и месяцы жизни очень низкая. Острога зрения у детей имеет определенную возрастную эволюцию. В первый месяц жизни ребенка она равна 0,008 = 0,03. В четырехлетнем возрасте острота зрения равна 0,7-1,0.
Дневной свет обычно называют белым светом. В его состав входит весь видимый солнечный спектр. Первая отчетливая реакция на зеленый, красный и желтый цвета определяется у ребенка в VI мес жизни.
Определять границы поля зрения у детей первых лет жизни очень трудно. Объективно определить границы поля зрения у них можно методом пупилломоторных реакций и методом оптико-кинетического нистагма. У детей шестилетнего возраста границы зрения по всем параметрам примерно на 10 % уже, чем у взрослых. Затем эти границы постепенно расширяются, достигая нормальных показателей в первые годы школьной жизни.
В сетчатке глаза человека имеется очень сложная структура мозаики фоторецепторов. Эта мозаика отражает эволюцию зрения, которая направлена на оптимизацию зрительного восприятия окружающего мира.
Что нужно знать о сетчатке глаза, ее заболеваниях и лечении?
Сетчатка глаза — один из его важнейших элементов, наличие заболеваний сетчатки существенно влияет на состояние зрения человека в целом.
Специалисты «Клиники доктора Шиловой» предлагают современную диагностику состояния сетчатки глаза и, на ее основе, лазерное, хирургическое и медикаментозное лечение заболеваний и травм сетчатки.
Наши опытные офтальмологические хирурги, современное оборудование и передовые технологии лечения сетчатки глаза гарантируют прекрасный результат.
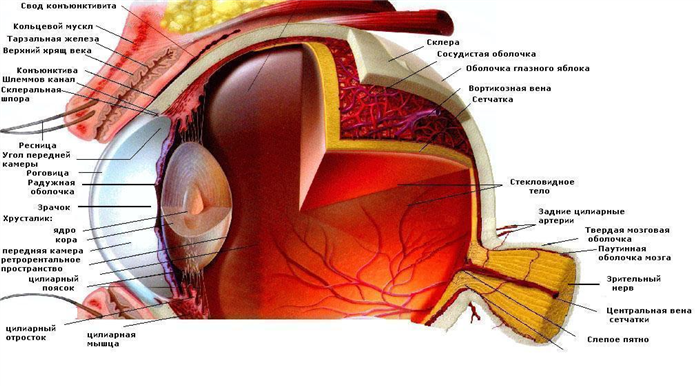
Глаз изнутри выстлан тонкой светочувствительной оболочкой — сетчаткой (латинское название retína). Сетчатка прилегает к стекловидному телу глаза внутренней стороной, а внешней — к глазному яблоку. Фоторецепторные клетки зрительной части сетчатки обеспечивают восприятие, обработку и преобразование полученной информации в нервные импульсы и их передачу в головной мозг. Слепая часть сетчатки не имеет фоточувствительных клеток и состоит из радужковой и ресничной частей.
Сетчатка глаза взрослого человека составляет примерно 22 мм в диаметре и покрывает до 70–80% площади внутренней оболочки глазного яблока, а ее толщина на разных участках составляет от 0,07 до 0,5 мм.
Схематическое строение человеческого глаза представлено на рисунке ниже. Зрительная часть сетчатки состоит из неоднородных слоев (пигментный, фотосенсорный, зернистые и сплетениевидные слои, волокна зрительного нерва и ганглионарные клетки), наружная и внутренняя поверхность отделена пограничными мембранами.
Сетчатка развивается во внутриутробном периоде в качестве части головного мозга, вынесенного наружу для визуального восприятия мира. С момента зарождения плода эта чувствительная оболочка состоит из нервных клеток и кровеносных сосудов, постепенно усложняясь и превращаясь в тонкий механизм улавливания и преобразования световых импульсов в нервные.
Структура сетчатки позволяет преобразовывать полученную световую информацию в сигналы для головного мозга, который переводит эти импульсы в изображения. Фоторецепторный слой сетчатки состоит из палочек и колбочек, захватывающих лучи света. Палочки дают возможность видеть даже при тусклом свете, а колбочки отвечают за цвета и четкость деталей.
Механизм функционирования сетчатки
Механизм зрения представляет собой сложный процесс, длящийся между тем всего доли секунд в рамках одного цикла. Роговая оболочка глаза принимает свет и преломляет его, а зрачок регулирует яркость. Хрусталик фокусирует свет на сетчатку, колбочки и палочки которой поглощают его и отправляют в мозг в виде нервного импульса, а мозг воспринимает их в виде готового изображения. Так формируется центральное и периферическое зрение, обеспечивающие уверенную ориентацию в пространстве и четкое различение предметов на разных расстояниях.
От слаженной работы всех составляющих элементов глаза и в том числе сетчатки зависит полнота и качество жизни человека. Иногда в сложной структуре глаза и его функционировании случаются сбои, поэтому при каком-либо зрительном дискомфорте рекомендуем обращаться к опытным офтальмологам клиники доктора Шиловой для выявления проблемы и скорейшего назначения лечения.
Диагностика и лечение заболеваний сетчатки
Своевременное обращение к офтальмологу позволяет решить проблему легко и быстро и максимально сохранить природное зрение и здоровое состояние сетчатки глаза. Чем раньше начато лечение сетчатки глаза, тем оно эффективнее и экономически выгоднее для пациента.
Сетчатка глаза не имеет нервных окончаний, поэтому болезненными ощущениями она не просигнализирует. Понять, что что-то не так можно по снижению качества зрения. Оно может наступить при следующих распространенных травмах и заболеваниях сетчатки: отслоение или разрыв, нарушение кровотока, ретинит, ретинопатия, помутнение вследствие травмы, дистрофия и дегенерация сетчатки, аномалии развития.
Поэтому если вы испытываете дискомфорт в области глаз, отмечаете странные изменения (пелена и туманность, вспышки в виде искр, «мушки», искажения букв, головокружения при зрительной нагрузке и пр.), чувствуете ухудшение зрения — запишитесь на диагностику к офтальмологу. Современные методы исследований, опыт врачей и прекрасная оборудованность глазной клиники профессора Татьяны Шиловой позволят точно поставить диагноз и выявить возможные осложнения, назначив лечение на самом раннем этапе заболевания.
Врожденная катаракта форум форумок

Катаракта (cataracta; греч. katarrhaktes водопад) — заболевание глаз, характеризующееся помутнением хрусталика. Различают первичные (врожденные и приобретенные) и вторичные катаракты.
Врожденная катаракта (рис. 1) могут быть наследственными (доминантный тип наследования) или возникать во внутриутробном периоде в результате воздействия на плод различных инфекционных (например, вируса краснухи) или токсических факторов. Наиболее распространенная приобретенная катаракта — старческая катаракта (рис. 2), механизм развития которой окончательно не выяснен. Предполагают, что при старческой катаракте имеют значение нарушение тканевого дыхания и окислительных процессов, а также обеднение тканей витаминами С, В2, цистеином.
Причинами возникновения приобретенной КАТАРАКТЕ могут быть также химическая или механическая, в т.ч. контузионная, травма глаза (травматическая КАТАРАКТА); воздействие на глаз ионизирующего излучения, например при лучевой терапии глаза, глазницы или лица, вследствие профессионального облучения или аварийных ситуаций (лучевая КАТАРАКТА); отравление нафталином, динитрофенолом, таллием, ртутью, спорыньей и др. (токсическая КАТАРАКТА); эндокринные расстройства, нарушения обмена веществ. Среди приобретенных выделяют осложненные КАТАРАКТЫ, развивающиеся в результате тех или иных заболеваний глаз, например при близорукости, увеите (рис. 3).
К вторичной КАТАРАКТЕ относят изменения, возникающие в глазу в результате неполного рассасывания хрусталиковых масс при его механическом повреждении или после операции экстракции хрусталика в случае неполного удаления катарактальных масс либо капсулы хрусталика.
Помутнение хрусталика является результатом биохимических нарушений, которые возникают в связи с повреждением его волокон. По локализации и морфологическим особенностям помутнения хрусталика КАТАРАКТУ разделяют на переднюю полярную, заднюю полярную, веретенообразную, слоистую, или зонулярную, ядерную, кортикальную и полную (рис. 4). При врожденных КАТАРАКТАХ встречаются все перечисленные морфологические формы, при приобретенных — ядерная, кортикальная и полная.
Среди старческих КАТАРАКТ преобладает кортикальная форма. В ряде случаев (например, после увеита) помутнение локализуется в области заднего полюса хрусталика и напоминает чашу (так называемая чашеобразная КАТАРАКТА).
Клиническая картина. Основным проявлением КАТАРАКТЫ является снижение остроты зрения. При помутнениях хрусталика, располагающихся в области зрачка, расстройство зрения появляется очень рано. Если процесс начинается в экваториальной области хрусталика, острота зрения в течение длительного времени может оставаться нормальной.
В клиническом течении старческой КАТАРАКТЫ выделяют четыре стадии: начальной, незрелой (набухающей), зрелой и перезрелой КАТАРАКТЕ В стадии начальной КАТАРАКТЕ при кортикальной форме больные жалоб не предъявляют, и изменения хрусталика (образование субкапсулярных вакуолей, расслоение хрусталиковых волокон) выявляются только при биомикроскопии глаза. В ряде случаев больные начинают хуже видеть, перед глазами появляются «летающие мушки». При ядерной форме старческой КАТАРАКТЕ центральное зрение нарушается рано, причем больше страдает зрение вдаль, может возникнуть временная близорукость. Длительность течения этой стадии различна: у одних больных она исчисляется годами, у других процесс быстро прогрессирует, и через 2—3 года наступает стадия незрелой КАТАРАКТЕ В этой стадии нарастают явления набухания хрусталика, помутнение захватывает значительную часть коры хрусталика, снижается зрение. При исследовании методом бокового освещения выявляется серо-белая окраска хрусталика. Вследствие набухания хрусталика уменьшается глубина передней камеры.
Стадия незрелой КАТАРАКТЕ может длиться годами. Постепенно хрусталик теряет воду, становится более гомогенным и более темным, передняя камера — более глубокой. Возникает стадия зрелой КАТАРАКТЕ В этой стадии отчетливо видна фигура хрусталиковой звезды, представляющая собой интенсивное помутнение в области хрусталиковых швов. Предметное зрение исчезает, определяется лишь светоощущение с правильной проекцией света. При биомикроскопическом исследовании полного оптического среза получить не удается.
В стадии перезрелой КАТАРАКТЕ измененные хрусталиковые волокна подвергаются дистрофии, полному распаду и гомогенизации. Корковое вещество превращается в разжиженную массу молочного цвета, которая постепенно подвергается резорбции. Объем хрусталика уменьшается, глубина передней камеры увеличивается. Плотное ядро хрусталика в силу тяжести опускается вниз (картина морганиевой КАТАРАКТЕ). В дальнейшем, если не производится операция, кортикальные слои хрусталика могут полностью рассосаться, в капсуле останется лишь небольшое ядро.
Лучевая катаракта может быть единственным симптомом лучевого поражения глаза (при небольших поглощенных дозах излучения) или сочетается с поражением других тканей глаза и его придатков. Клинически в развитии лучевой катаракты различают два периода: латентный (от момента облучения до появления помутнений) и период прогрессирования, заканчивающийся стабилизацией развития помутнений или полным помутнением хрусталика. Длительность латентного периода, интенсивность помутнения и скорость прогрессирования процесса зависят от дозы ионизирующего излучения, продолжительности экспозиции, вида излучения и возраста больного. Наименьшая доза однократного облучения хрусталика, вызывающая развитие лучевой КАТАРАКТЕ, составляет 2 Гр, при фракционированном (многократном) облучении она увеличивается до 4—5 Гр. При однократном облучении в дозах 6—8 Гр первые клинические признаки обнаруживаются примерно через 8 мес. — 2 года после облучения.
При исследовании хрусталика в проходящем свете и при биомикроскопии выявляется центрально расположенное скопление точечных и штриховидных помутнений и вакуолей, локализующихся преимущественно у заднего полюса (между капсулой и корой) и в меньшей степени у переднего. При дальнейшем развитии лучевая КАТАРАКТА при исследовании в проходящем свете представляет собой ячеистое, резко отграниченное округлое или неправильной формы помутнение, при биомикроскопии у заднего полюса имеющее форму мениска. Помутнение под передней капсулой появляется позже и не достигает такой интенсивности как у заднего полюса. Степень понижения остроты зрения зависит от величины помутнения.
Клинические особенности травматических КАТАРАКТ определяются тем, нарушена или нет целость капсулы хрусталика. При контузии глаза без нарушения целости капсулы хрусталика может образоваться так называемая розеточная КАТАРАКТА (субкапсулярные помутнения хрусталиковых волокон, расходящихся от его швов в виде лепестков). Разрыв капсулы приводит к развитию (быстрому или постепенному) тотальной катаракты.
Среди КАТАРАКТ при эндокринных расстройствах наиболее часто встречается диабетическая КАТАРАКТА Она развивается при тяжелой форме сахарного диабета у лиц молодого возраста. Возникает одновременно на обоих глазах и быстро прогрессирует. Своевременное лечение инсулином может несколько задержать ее развитие.
Из врожденных КАТАРАКТ наиболее распространена слоистая. Она характеризуется помутнением одного или нескольких слоев хрусталика. КАТАРАКТА может быть обнаружена сразу после рождения или развиться в течение первого года жизни ребенка. При широком зрачке и боковом освещении она имеет вид мутного серого диска с четко очерченным или снабженным зубчатыми отростками краем. Слоистая катаракта чаще поражает оба глаза и сопровождается резким снижением остроты зрения. Полярные КАТАРАКТА представляют собой остатки эмбриональных образований — зрачковой мембраны, артерии стекловидного тела. При передней полярной КАТАРАКТЕ помутнение располагается в центре передней поверхности хрусталика; при задней полярной КАТАРАКТЕ — у заднего его полюса. Полярные КАТАРАКТЫ почти всегда двусторонние. Зрение при них снижается незначительно или совсем не нарушается.
Вторичная КАТАРАКТА имеет вид пленки в области зрачка, образованной задней и остатками передней капсулы хрусталика. Нередко между листками капсулы хрусталика располагаются остатки хрусталиковых масс.
Одним из осложнений КАТАРАКТЫ является так называемая факолитическая глаукома. Она развивается при перезрелой КАТАРАКТЕ вследствие всасывания распадающегося вещества хрусталика при его набухании, а также увеличения его объема, в результате чего происходит нарушение оттока внутриглазной жидкости (см. Глаукома). При выпадении катарактальных масс в переднюю камеру глаза и задержке их рассасывания может возникнуть так называемый факогенный, или факоанафилактический, иридоциклит, что обусловлено повышенной чувствительностью к хрусталиковому белку.
Диагноз устанавливают на основании жалоб больного на нарушение зрения, исследования зрительной функции, а также результатов специальных офтальмологических исследований — методами бокового освещения, проходящего света и биомикроскопии. С целью исключения заболеваний сетчатки (например, отслойки сетчатки) и стекловидного тела (например, гемофтальма) показано определение поля зрения, в ряде случаев проводят ультразвуковое и электрофизиологическое исследование. При понижении зрения до светоощущения необходимо тщательное исследование проекции света и поля зрения.
Лечение КАТАРАКТЫ осуществляет офтальмолог. Консервативное лечение проводят амбулаторно, оно показано лишь в начальных стадиях заболевания для предупреждения прогрессирования процесса. Назначают витамины (аскорбиновую кислоту, рибофлавин), аминокислоты (глутатион, цистеин), ферменты (цитохромы и др.). Все перечисленные вещества в различных комбинациях входят в состав капель (вицеин, витайодурол, витафакол и др.). Цистеин и препараты, содержащие его (например, вицеин), противопоказаны при чашеобразных КАТАРАКТАХ При этой форме катаракты назначают инстилляции раствора рибофлавина мононуклеотида, рекомендуют ограничивать общую и локальную инсоляцию.
Показанием к оперативному лечению, которое проводят в условиях офтальмологического отделения стационара, служит снижение остроты зрения до такой степени, когда нарушается трудоспособность больного. Оно заключается в извлечении (экстракции) из глаза помутневшего хрусталика, его проводят экстракапсулярным или интракапсулярным методами. Наибольшее распространение, особенно в связи с внедрением микрохирургической техники, получил экстракапсулярный метод, сущность которого заключается в удалении передней капсулы с последующим выведением ядра хрусталика и вымыванием (аспирацией) кортикальных масс; заднюю капсулу оставляют в глазу. Его преимуществом является сохранение предвитреальной диафрагмы, а также меньшее, по сравнению с интракапсулярным методом, число осложнений со стороны стекловидного тела и сетчатки. Этому методу принадлежит основное место при оперативных вмешательствах при КАТАРАКТЕ в детском и юношеском возрасте, что обусловлено анатомическими особенностями хрусталика.
При интракапсулярном методе экстракции помутневший хрусталик извлекают из глаза целиком в неповрежденной капсуле. Наиболее эффективным методом интракапсулярного удаления хрусталика является криоэкстракция. Сущность способа заключается в примораживании хрусталика к инструменту (криоэкстрактору), охлажденному до температуры — 30—50°. Примораживание вещества хрусталика обеспечивает прочное сцепление его с инструментом и извлечение его в неповрежденной капсуле.
Применяется также лечение КАТАРАКТЕ с помощью низкочастотного ультразвука — факоэмульсификация. Ядро хрусталика дробят с помощью ультразвука до состояния эмульсии, которая затем вымывается (аспирируется) из глаза. При некоторых видах врожденных КАТАРАКТЕ, а также при вторичных КАТАРАКТЕ применяют лазерное лечение.
После оперативною вмешательства по поводу КАТАРАКТЕ возникает состояние, называемое афакией, характеризующееся гиперметропией и неспособностью аккомодации. Оптическая коррекция афакии проводится с помощью очков, контактных линз, операции кератофакии и имплантации искусственного хрусталика (интраокулярной линзы).
Прогноз КАТАРАКТЕ при своевременном оперативном лечении, как правило, благоприятный.
Библиогр. Волков В.В. и Шиляев В.Г. Комбинированные поражения глаз, Л. 1976, библиогр.; Федоров С.Н. Имплантация искусственного хрусталика, М. 1977; Шмелева В.В. Катаракта, М. 1981; Шульпинич Н.Б. Биомикроскопия глаза, с. 142, М. 1974.
Форумы на лабрадор.ру: Врожденная катаракта - Форумы на лабрадор.ру
Добрый день всем!
Давно читаю ваш форум, теперь вот возникла потребность, что называется спросить совета. Наш шоколабрик появился у нас 26.02, сейчас ему 2.5 месяца. Буквально через пару дней после того, как у нас появился новый член семьи муж заметил у щенка белое пятно внутри глаза, но оно вроде было плохо видно на тот момент, надо было присматриваться. Созвонились с заводчиком, ну вроде мы на карантине, нечего собаку тревожить, отсидимся дома и тогда к врачу. Но больная голова рукам покоя не дает, да и пятно стало более четким чтоли, начала искать офтальмологов. Не без вашего форума конечно поехали к Перепечаеву К.А. вчера. Диагноз: 1.заднекапсулярная центральна катаракта (левый),
2.персистирующая гиалоидна система-аномальный кровеносный сосуд врастающий в задний полюс хрусталика,
3. Транционное отслоение сетчатки по ходу гиалоидной артерии
Его схема лечения на 1 этапе (уже в течении 7-9 дней) лазером обрубить этот сосуд и в 7-9 месяцев оперировать катаракту.
Жизненный опыт подсказал, что лучше иметь несколько мнений и опять же благодаря этому форуму нашли Копенкина Е.П. и уже сегодня съездили к нему. Сначала он без особых разбирательств посмотрел и сказал, мол врожденная катаракта не прогрессирует, ничего делать не надо, мол идите домой. Я ему заключение Перепечаева, вроде согласились закапать, подождали - смотрим, диагноз Перепечаева подтвердился все таки. Но опять, если сейчас оперировать может выйти боком и вообще возможно это не будет прогрессировать, так что через месяц на повторный осмотр и там решим. И Эмоксипин капать 1 месяц.
Решили еще к кому-нибудь податься. А пока на перепутье,не знаем что делать. Конечно квалификация, опыт и перспективы Копенкина более радужные, ну немного. А вдруг время упустим, упустим глазик. И к кому еще съездить? У нас еще проблема 2-я прививка должна быть сегодня, отложили на день, пока с глазами не разберемся, так что времени не много.
Фух, трудности нас не пугают, своих не бросаем - будем бороться, но так не хочется время упустить.
Врожденная катаракта и киста глаза у эмбриона. Анофтальмия - циклоп. Врожденная катаракта у ребенка форум
Врожденная катаракта и киста глаза у эмбриона. Анофтальмия - циклоп
Термином «катаракта » называется такое состояние, при котором хрусталик теряет свою прозрачность и становится мутным или светонепроницаемым. В большинстве случаев это является результатом дегенеративных изменений, проявляющихся в старческом возрасте. Однако иногда случается, что у родившегося ребенка хрусталики остаются мутными или же становятся вторично непрозрачными в процессе развития. Это состояние известно как врожденная катаракта.
Недавно было показано, что краснуха у беременной женщины, вызывая лишь незначительные видимые нарушения здоровья матери, может быть причиной врожденной катаракты у ее ребенка. По-видимому, катаракты наиболее часто встречаются, когда болезнь захватывает второй и третий месяцы беременности. Это не удивительно, так как в указанный период развития образование хрусталика эмбриона происходит наиболее быстро и он в это время наиболее уязвим для любого патологического агента, проходящего через плацентарный барьер из кровеносной системы матери в кровеносную систему зародыша.
Этот факт является первым установленным примером того, каким образом специфический местный врожденный дефект зародыша обусловливается известным заболеванием материнского организма во время беременности.
Одним из любопытных. хотя и редких врожденных дефектов глаза является глазная киста, при которой происходит выпячивание части глазного яблока вместе с сетчаткой. Наиболее вероятно, что подобные кисты образуются в самом слабом месте — в области смыкания сосудистой щели вокруг входящей гиалоидной артерии. Они могут быть значительного размера, смещая в сторону зрительный нерв, вызывая иногда сильное выпячивание глаза из орбиты.
Сродни этим кистам является, возможно, такое состояние, при котором сетчатка чрезмерно развивается и собирается в складки внутри глазного яблока.
Способность наружного слоя сетчатки собирать гранулы пигмента может быть выражена слабее, чем это наблюдается в норме, когда гранулы пигмента накапливаются в избытке. Недостаточность пигментации препятствует осуществлению механизма защиты светочувствительных клеток сетчатки от яркого света. Крайняя степень — отсутствие пигментации — наблюдается у альбиносов. Глаза таких людей можно легко узнать, ибо отсутствие пигмента в радужной оболочке придает им бледную водянисто-голубую окраску.
В случаях, когда круговой венозный синус (шлеммов канал) ли пространства Фонтана, впадающие в него, недоразвиваются, вследствие чего не происходит нормального оттока внутриглазной жидкости, возникает врожденная глаукома. Повышение внутриглазного давления при глаукоме может служить причиной непоправимого повреждения сетчатки и привести к полной слепоте.
Среди крайних нарушений развития. которые, к счастью, очень редки, наблюдается полное или почти полное отсутствие хрусталика (афакия), отсутствие целого глаза (анофтальмия) и слияние двух глаз, в результате чего образуется один средний глаз (циклопия). У одноглазых индивидуумов слияние глаз может быть полным или же могут наблюдаться разные степени удвоения. Обычно этот дефект сопровождается нарушениями развития и других структур передней части головы.
Циклопии обычно сопутствует цилиндрическая хоботообразная форма носа. В очень редких случаях две носовые закладки не сливаются друг с другом, а из каждой развивается отдельное цилиндрическое образование, представляющее половину носа. Такие двойные хоботки могут располагаться самым различным образом относительно циклопического глаза.
- Читать далее "Ухо эмбриона. Слуховой пузырек плода"
Оглавление темы "Развитие глаза и органа слуха у эмбриона":
1. Хрусталик эмбриона. Образование и развитие хрусталика у плода
2. Радужная оболочка и цилиарный аппарат эмбриона. Сосудистая оболочка и склера
3. Роговица и камеры глаза эмбриона. Стекловидное тело плода
4. Гистогенез сетчатки эмбриона. Морфология сетчатки плода
5. Образование глазного нерва эмбриона. Проводящие пути к зрительным центрам плода
Читайте также:
