Гормональные нарушения и развитие атеросклероза. Подагра, наследственность в развитии атеросклероза.
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Какова связь маркеров системного воспаления и ИБС? Какие выделяют фракции липопротеинов? Диагностика, лечение и профилактика атеросклероза остаются важнейшей задачей современной медицины, от решения которой во многом зависит успех борьбы с такими забо
Какова связь маркеров системного воспаления и ИБС?
Какие выделяют фракции липопротеинов?
Диагностика, лечение и профилактика атеросклероза остаются важнейшей задачей современной медицины, от решения которой во многом зависит успех борьбы с такими заболеваниями, как инфаркт, инсульт и другие сердечно-сосудистые осложнения. Доказанная в ходе Фрамингамского исследования, проведенного в начале 60-х годов, взаимосвязь между нарушениями липидного обмена и развитием атеросклероза, в частности коронарной (ишемической) болезни сердца, была подтверждена во многих последующих работах.
В настоящее время выявлен целый ряд факторов риска развития атеросклероза и ишемической болезни сердца (ИБС), к которым относятся:
- нарушения липидного обмена;
- артериальная гипертензия;
- курение;
- избыточная масса тела;
- наследственность;
- нарушение толерантности к углеводам;
- мужской пол;
- повышение уровня маркеров, указывающих на наличие воспалительных изменений.
У одного пациента чаще всего выявляются два или более фактора риска. При этом, даже если каждый в отдельности показатель увеличен незначительно, но налицо два-три или более факторов риска, то вероятность развития сердечно-сосудистых заболеваний возрастает в геометрической прогрессии [1].
В практике для оценки этого суммарного риска используются рекомендованные Европейским обществом кардиологов таблицы, в которых учитываются такие факторы, как пол пациента, курение, возраст, уровень АД, уровень холестерина. Эти показатели выражаются в процентах и указывают на вероятность развития осложнений ИБС или летального исхода за десять лет. Оценка этого суммарного риска является решающей для определения тактики профилактических и лечебных мероприятий. В качестве величины, указывающей на необходимость активных профилактических и лечебных мероприятий, принят риск в 20% за десять лет. Особенно важное значение эти факторы риска приобретают у пациентов, уже страдающих ИБС.
К сожалению, в таблицах не могут быть учтены все факторы риска. При наличии этих факторов у больных с сахарным диабетом еще более возрастает опасность развития осложнений. До сих пор нет полной определенности относительно значения таких факторов, как гиподинамия, возраст больных. В ходе исследования LA-VA Study (Los-Angeles Veteran Administration Dietary Study) проводилось лечение энтеросорбентом холестирамином в сочетании с ниацином (лекарственной формой никотиновой кислоты с медленным высвобождением) на фоне строгой гипохолестериновой диеты. На протяжении восьми лет было выявлено снижение смертности у лиц моложе 65 лет, тогда как у лиц старше 70 лет эффект отсутствовал. Многие исследователи по-разному оценивают значимость дислипидемии как одного из важнейших факторов риска сердечно-сосудистых заболеваний у пациентов старше 80 лет. Исследования эффективности гипохолестеринемической терапии в этой возрастной группе проводятся в настоящее время.
В последнее время большое значение придается наличию маркеров, указывающих на воспалительные изменения. Классические патофизиологические исследования продемонстрировали присутствие воспалительных клеток, таких как моноциты, макрофаги и Т-лимфоциты, на всех стадиях развития атеросклероза. Эти морфологические изменения предшествовали дисфункции эндотелиальных клеток, вызывая адгезию молекул при взаимодействии с воспалительными клетками.
В последние годы доказано, что появление маркеров системного воспаления, таких как СРБ (С-реактивный белок), фибриноген и др., предшествует развитию сердечно-сосудистых осложнений [6, 7]. Эти изменения могут выявляться и у больных с нестабильной стенокардией еще до развития очаговых изменений миокарда. Их наличие у больных с высоким уровнем общего холестерина (ОХС) и холестерина липопротеинов низкой плотности (ХС-ЛПНП) резко повышает риск возникновения осложнений. Исследование ЕСАТ (European Concerted Action on Thrombosis and Disabilities Angina Pectoris Study) продемонстрировало увеличение риска развития сердечно-сосудистых осложнений у больных со стабильной стенокардией и высоким уровнем СРБ по сравнению с аналогичными больными и низким уровнем СРБ [5]. По данным Berk, у 90% больных с нестабильным течением стенокардии был выявлен повышенный уровень СРБ, а при стабильной стенокардии этот показатель оказался повышен только у 13% больных [4]. Liuzzo показал, что у больных с нестабильной стенокардией и повышенным уровнем СРБ чаще наблюдались ишемические атаки, такие пациенты нуждались в хирургическом лечении и у них в большем проценте случаев развился острый инфаркт миокарда (ОИМ), чем у аналогичной группы больных с нестабильной стенокардией и пониженным уровнем СРБ [8]. В ходе проведенного в 1998 году исследования SHHS (Scottish Heart Health Study) на примере почти 10 тыс. пациентов была доказана тесная взаимосвязь повышенного уровня фибриногена плазмы крови с развитием ИБС и смертностью от сердечно-сосудистых заболеваний [10]. Возможно, именно эти изменения помогут объяснить случаи развития атеросклероза у больных с нормальными показателями ОХС и ХС-ЛПНП.
Для более адекватного анализа нарушений липидного обмена важно оценивать не только уровень ОХС в крови, но и уровень ХС-ЛПНП, холестерина липопротеинов высокой плотности (ХС-ЛПВП), их соотношение, индекс атерогенности, уровень триглицеридов (ТГ), а также уровень Апо-белков А и В, от которых зависит транспортная функция липопротеинов. По своим физическим свойствам липопротеины плазмы крови подразделяются на следующие фракции: хиломикроны, липопротеины очень низкой плотности (ЛПОНП), липопротеины промежуточной плотности (ЛППП), ЛПНП, ЛПВП.
Индекс атерогенности определяется как отношение разности ОХС и ХС-ЛПВП к ХС-ЛПВП. Еще более важным является определение уровня не липопротеинов, а Апо-белков, входящих в их состав. Однако в настоящее время эти методы только начинают внедряться в клиническую практику. Нормальные показатели уровня основных липидов представлены в табл. 1.
Для удобства запоминания нормальных показателей можно использовать правило один-два-три-четыре-пять, в котором:
- менее 5 — уровень общего холестерина;
- менее 4 — индекс атерогенности;
- менее 3 — уровень ХС-ЛПНП;
- менее 2 — уровень ТГ;
- более 1 — уровень ХС-ЛПВП.
Данные нормативы, кроме индекса атерогенности, представлены в ммоль/л. В литературе также встречаются измерения показателей холестерина и триглицеридов в мг/дл. Для перевода мг/дл в ммоль/л необходимо величину, измеряемую в мг/дл, разделить на 38,7 (для холестерина) и на 88,5 (для триглицеридов).
Однако в практической медицине у большинства больных с ИБС или с многочисленными факторами риска развернутое исследование липидного профиля не проводится или проводится не в полном объеме. Так, количество больных с ИБС, у которых исследовался липидный профиль, в США в 1999 году составило всего 44% (из 48 586 больных); целевой уровень ХС-ЛПНП менее 100 ммоль/л (100 мг/дл), рекомендованный Американской ассоциацией кардиологов, был достигнут лишь у 25% этих больных [9]. Достижение данного уровня всего у одной четверти больных демонстрирует отсутствие настороженности и недооценку важности значения своевременной коррекции этих показателей. Мы не располагаем аналогичными данными по России, но трудно себе представить, чтобы результат оказался более обнадеживающим.
Крайне важным, на наш взгляд, является отношение к нормативным показателям. Описываемой во многих руководствах и учебниках тактики, предусматривающей назначение пациентам с гиперхолестеринемией немедикаментозного лечения в течение двух месяцев с последующим повторным исследованием липидограммы, следует придерживаться лишь в случаях, когда речь идет о первичной профилактике ИБС или больных ИБС со стабильным течением стенокардии. В случаях выраженной дислипидемии, сочетающейся с клинической картиной прогрессирующего течения стенокардии и/или изменениями при функциональных пробах, необходимо проводить быстрое и достаточно агрессивное лечение. Соглашаясь с важностью проведения немедикаментозного лечения у данного контингента больных в полном объеме, мы вынуждены акцентировать внимание на необходимости одновременного начала лекарственной терапии. При выраженной гиперхолестеринемии у таких больных возлагать надежды на эффективность немедикаментозного лечения означает упустить время и подвергнуть больного дополнительному риску. То же можно сказать о медикаментозном лечении гипохолестеринемическими средствами у больных с острым коронарным синдромом (нестабильной стенокардией и Q-необразующим ИМ) при нормальных или незначительно повышенных уровнях ОХ и ХС-ЛПНП. Это объясняется тем, что статины обладают не только гипохолестеринемическим действием. Так, у пациентов с нестабильной стенокардией понижение уровня ОХ при терапии статинами сопровождалось улучшением эндотелиальной функции сосудов, отмечавшимся через шесть недель (Dupurs J. et al, 1999) [11].
В зависимости от повышения той или иной фракции холестерина и/или триглицеридов выделяют пять типов дислипидемий (по Фридриксону) [2]. Классификация ВОЗ с предположительной степенью риска развития атеросклероза, основанная на классификации Фридриксона, представлена в табл. 2.
Наиболее атерогенны, опасны в плане развития сердечно-сосудистых заболеваний и широко распространены дислипидемии IIА, IIБ и IV типа. Если невозможно провести развернутый анализ липидограммы, эти типы дислипидемий можно выявить и путем определения только ХС и ТГ.
Данные, позволяющие выявить тип дислипидемий по уровню этих показателей, представлены в табл. 3.
Эта классификация, достаточно простая и понятная для клиницистов, все же имеет ряд недостатков. Так, в нее не вошел ХС-ЛПВП, значение которого для решения вопроса о тактике лечения и прогнозе является крайне важным.
Не менее значимым представляется и определение причин возникновения дислипидемии, которые подразделяются на первичные и вторичные [3].
Первичные гиперхолестеринемии обусловлены наследственными нарушениями липидного обмена. При семейной гиперхолестеринемии по наследству передаются «дефектные» гены, ответственные за синтез рецепторов к ЛПНП. При гомозиготной форме синтез рецепторов полностью нарушен. Это приводит к невозможности захвата ЛПНП и быстрому накоплению их в крови. Для этой формы характерны клинические проявления уже в раннем детстве, она сопровождается развитием сосудистых осложнений и образованием сухожильных ксантом. При гетерозиготной форме количество рецепторов значительно снижено, но они все-таки имеются, поэтому заболевание развивается медленнее и атерогенные осложнения проявляются к 25-30 годам. Это чаще всего IIA тип дислипидемии со значительным повышением уровня ОХ, ХС-ЛПНП и нормальным уровнем ТГ. В клинической картине у таких больных часто встречаются ксантомы и ксантелазмы. Также весьма распространена в этой группе семейная комбинированная и полигенная гиперхолестеринемия. Семейная гиперлипидемия III типа встречается значительно реже. Случаи семейной гиперальфахолестеринемии обычно не сопровождаются развитием атеросклеротических заболеваний и не представляют угрозы для больного.
Вторичные дислипидемии встречаются значительно чаще. Они либо обусловлены нарушением питания, когда имеет место избыточное потребление пищи, богатой холестерином, либо возникают в результате таких заболеваний, как гипотиреоз, нефротический синдром, подагра, сахарный диабет, ожирение и др. Нарушения липидного обмена могут возникнуть или усугубиться на фоне лечения других заболеваний такими препаратами, как тиазидовые диуретики, иммуносупрессоры. Роль b-блокаторов ограничивается повышением уровня ТГ и некоторым снижением уровня ХС-ЛПВП. Отрицательное проатерогенное действие при этом значительно уступает положительному эффекту b-блокаторов как антиишемических, антиаритмических и гипотензивных средств [3].
Дислипидемии являются одной из наиболее важных причин развития атеросклероза, поэтому их своевременная диагностика и правильное лечение могут замедлить процесс развития атеросклероза и уменьшить риск сердечно-сосудистых осложнений.
Литература
1. Либов И. А., Черкесова С. В., Ройтман А. П. Современные аспекты дислипопротеинемий и практические подходы к их лечению // Московский медицинский журнал. № 3. 1998. С. 34-37.
2. Томпсон Г. Р. Руководство по гиперлипидемии. MSD, 1990.
3. Шпектор А. В., Васильева Е. Ю. Кардиология: ключи к диагнозу. Видар, 1996, с. 295-309.
4. Berk B. C., Weintraub W. S., Alexander R. W. Elevation of C-reactive protein in «activ» coronary artery disease // Am. J. Cardiol. 1990: 98: 2219-2222.
5. Haverkate F., Thompson S. G., Pyke S. D. M. et al, for the European Concerted Action on Thrombosis and Disabilities Angina Pectoris Study Group. Prodaction of C-reactive protein and risk of coronary events in stable and unstable angina // Lancet. 1997; 349: 462-466.
Гормональные нарушения и развитие атеросклероза. Подагра, наследственность в развитии атеросклероза.
СД 1-го и 2-го типов (при котором нарушается метаболизм углеводов и толерантность к глюкозе) занимает первое место среди гормональных нарушений, которые способствуют развитию атеросклероза и ИБС (за счет выраженных морфологических поражений коронарных артерий). СД резко ускоряет развитие атеросклероза и является ФР ИБС (около 20% больных ИБС страдают СД). 75% преждевременной летальности от СД обусловлено атеросклерозом. Он — основное осложнение СД, а ИБС — главная причина заболеваемости и летальности при СД. Повышенный синтез инсулина - феномен, ответственный за ускоренные темпы развития атеросклероза. Пациенты с СД составляют 1/3 больных с острым коронарным синдромом (ОКС). Многие больные с СД 2-го типа имели безболевой ИМ и нередко «тихую» ишемию миокарда. Внутрибольничная летальность от ИМ у пациентов СД в 2 раза выше, чем у больных без наличия СД. Больные с СД относятся к группе высокого риска.
Чем тяжелее протекает СД и чем чаще наблюдается его декомпенсация, тем значительнее гиперхолестеринемия и выше концентрация атерогенных липопротеинов (ЛП) в крови больных. СД связан с метаболическими нарушениями, касающимися транспорта, синтеза и метаболизма липопротеинов. Нарушение липидного обмена у больных СД 2-го типа характеризуется триадой - ростом ТГ (более 2,3 ммоль/л), мелких и плотных фракций ХСЛПНП и снижением ХСЛПВП. Гипертриглицеридемия — частое и характерное проявление инсулинрезистентности и метаболического синдрома.
Артериальная гипертензия также чаще отмечается у больных СД, чем у лиц без такового (отчасти это обусловлено диабетической нефропатией).
Атеросклероз у больных СД часто поражает не только коронарные артерии, но и артерии мозга (особенно глазного дна), почек и нижних конечностей за счет ангиопатий, сопутствующих СД. Последний также благоприятствует развитию тромбозов вследствие усиления агрегации тромбоцитов.

Определенную роль в развитии атеросклероза играют гормональные контрацептивы. Любая дисфункция половых желез также оказывает атерогенное влияние (негативное) на обмен липидов и поэтому требует коррекции. Заметно воздействует на липидный обмен и щитовидная железа. Ее гиперфункция сопровождается снижением содержания ХС и атерогенных ЛПНП в сыворотке крови больных. Наоборот, при снижении функции щитовидной железы уровни ХС и атерогенных ЛПНП повышаются и атеросклероз прогрессирует.
Подаграв развитии атеросклероза.
Представляет собой нарушение пуринового обмена. При ней резко повышаются уровни мочевой кислоты (продукт метаболизма пуриновых оснований) и ТГ, возникают иммунные нарушения, поражаются не только суставы, но и сосуды преимущественно почек, сердца и легких. Рост уровня мочевой кислоты обычно комбинируется с другими ФР атеросклероза (ожирение, гиперлипидемия, СД 2-го типа). Поражение артерий при подагре создает дополнительные условия для ускоренного развития в них атеросклероза. Так, поражение коронарных артерий может ухудшать кровообращение миокарда. Поэтому наличие подагры — отягощающий фактор в развитии атеросклероза и ИБС.
Наследственность в развитии атеросклероза.
Наследственность у отдельных людей (в семьях с ранним развитием ИБС) может иметь весьма важное значение и выявлять этот ФР следует как можно раньше. Наследственная (семейная) гиперхолестеринемия обусловлена наследственными дефектами — недостатком или дисфункцией рецепторов для ЛПНП на поверхности гепатоцитов (дефекты гена рецепторов ЛПНП или гена, кодирующего ключевые ферменты метаболизма липидов), вследствие чего полностью (или частично) теряется способность транспорта ХСЛПНП внутрь печеночных клеток (и удаления их из крови). В результате в крови резко повышается концентрация ХСЛПНП, они в большом количестве проникают в стенку артерий, где модифицируются и окисляются, а затем поглощаются макрофагами. Все это благоприятствует раннему и ускоренному развитию атеросклероза, ИБС и преждевременной смерти уже в молодом возрасте. Данное генетическое нарушение проявляется в гомо- или гетерозиготной формах.
Липиды повышают риск развития ИБС не только через формирование атеросклеротической бляшки, но и через другие механизмы. Так, отмечается взаимосвязь между определенными типами липидов и тромбообразованием. Это может объяснять более низкий риск формирования ИБС улиц, употребляющих в пищу морскую рыбу, богатую ненасыщенными жирами (снижающими агрегацию тромбоцитов).
Новые факторы риска развития атеросклероза:
• СРП (С-реактивный протеин) — показатель системного воспаления, в том числе и в стенке сосуда, где формируется атеросклероз. Его ускоренное развитие инициирует СРП, способствующий повышенному захвату ХСЛПНП макрофагами «чистилыциками» в стенках артерий;
• гомоцистеин (производное метаболизма фолиевой кислоты) образуется при метаболизме метионина (экзогенной аминокислоты). Гипергомоцистеинемия — фактор развития атеросклероза у молодых людей, отмечается у 20% больных с имеющейся патологией на базе атеросклероза, в том числе и таковой периферических артерий. Гипергомоцистеинемия повреждает эндотелий сосудов (нарушается выделение N0 клетками эндотелия); стимулирует пролиферацию ГМК в артериях, образование тромбов посредством активации белка С; ускоряет местные воспалительные реакции. Высокий уровень гомоцистеина в моче (более 15 мкмоль/л) — независимый фактор развития ССЗ;
• фибриноген (фактор гемостаза) опосредованно ускоряет развитие атеросклероза за счет активирования формирования тромбоза, стимулирования агрегации тромбоцитов и пролиферации ГМК.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Патогенез атеросклероза. Дислипидемия. Гипертриглицеридемия.
Патогенез атеросклероза тесно связан с гиперхолестеринемией — врожденным или приобретенным нарушением липидтранспортной системы, выражающимся в качественном и/или количественном изменении ЛП плазмы крови. Механизмы развития гиперхолестеринемии — избыточное поступление ХС с пищей (животного происхождения) или его образование в организме, нарушение выведения ХС из организма.
Раличают дислипидемию (широкий термин, охватывает все нарушения уровня липидов и ЛП в крови) и гиперлипопротеинемию (указывает на повышение в крови одного или нескольких классов ЛП).
У большинства лиц имеется первичная гиперлипидемия либо генетическая (наследственная), либо полигенная (неизвестной этиологии) как результат нарушения многих генов, нерационального питания и других внешних факторов. Частая причина повышения уровня ХС — первичная «полигенная» гиперхолестеринемия, реже — семейная гиперлипидемия. На эти два варианта приходится более 90% всех дислипидемий.
При первом варианте в меньшей степени, чем при втором, повышается ХС и при клинически выраженном атеросклерозе не находят одного из следующих факторов: повышения ХСЛПНП более 3,0 ммоль/л, ТГ более 2,0 ммоль/л и снижения ХСЛПВП менее 1,0 ммоль/л, также не наблюдается и раннего развития ксан-том. В ряде случаев дислипидемия (чаще гиперхолестеринемия или гипертриглицеридемия) может быть вторичной, обусловленной плохо леченным гипотиреозом или СД, обструктивны-ми заболеваниями желчных путей (первичный билиарный цирроз печени), нефротическим синдромом и ХПН, врожденной или приобретенной липодистрофией, приемом ряда ЛС (ГКС, контрацептивов, анаболиков, тиазидов, Р-АБ), низкой физической активностью и ожирением.
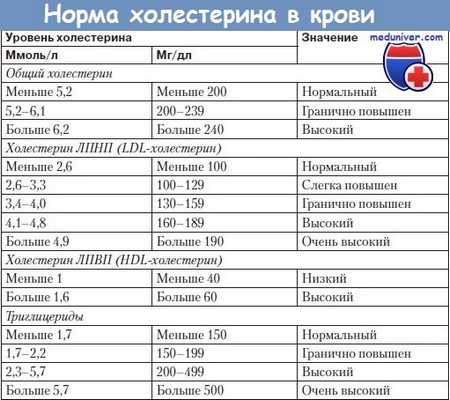
В крови имеются две основные фракции липидов: ХС (входит в состав ЛП) и нейтральные жиры (ТГ). Они транспортируются ЛП шарообразной формы, которые состоят из ядра (эфи-ры ХС и ТГ) и поверхностной части (фосфолипиды, свободный ХС и специфические белки апопротеины). ТГ, попадая с пищей, в тонкой кишке под действием липазы поджелудочной железы расщепляются на жирные кислоты и моноглицериды. ТГ могут откладываться в жировых клетках (95% всех ТГ сосредоточено в жировой ткани) и, разлагаясь, служат энергетическим резервом. В печени избыток жирных кислот и глюкозы превращается в ТГ, поступающие в кровь, а затем образовываются жировые запасы.
Гипертриглицеридемия (особенно в комбинации с другими ФР) является независимым ФР атеросклероза и ИБС, но все же играет меньшую роль в его развитии, чем ХСЛПНП. Выделяют нормальный уровень ТГ (менее 1,7 ммоль/л), погранично высокий (2,3—5,7 ммоль/л) и крайне высокий (более 5,7 ммоль/л). Связь гипертриглицеридемии и повышенной заболеваемости ИБС — нелинейная (на нее также влияют уровни ОХС и ХСЛПНП). Она максимальная при уровне ТГ 1,6-2,5 ммоль/л. По мере увеличения их концентрации заболеваемость ИБС снижается. Так, уровень ТГ более 5,7 ммоль/л предсказывает высокий риск развития ИБС (особенно у мужчин). При уровне ТГ более 2,0 ммоль/л у больного следует исключить наличие метаболического синдрома.
В теле взрослого имеется около 140 г ХС (из них 130 г приходится на ХС тканей): 80% составляет свободный ХС клеточных мембран и 10% — депонированный внутриклеточно эстери-фицированный ХС. В норме большая часть ХС (до 1,0 г) образуется в организме (его синтез идет в клетках почти всех органов и тканей) и до 0,5 г поступает в организм человека с пищей. Так, потребление 0,3 г ХС с пищей приводит к повышению его концентрации в крови только на 10-15%.
В сутки в организме человека обновляется до 1,0 г ХС: окисляется в клетках печени (желчные кислоты) и столько же выделяется с желчью и далее с калом или с кожным жиром. В больших количествах ХС образуется в печени (80%) — основном поставщике эндогенного ХС, стенке тонкой кишки (15%) и кожи (5%). Свободный ХС идет на образование новых клеточных мембран (особенно много ХС в клетках ЦНС), стероидных гормонов, витамина D и желчных кислот. Пищевой ХС, проходя через ворсинки тонкого кишечника, превращается в эфиры ХС, затем вместе с ТГ с составе хиломикронов (ХМ) транспортируется в лимфу, кровь и далее в печень.
В клетке имеется два пула ХС: один — структурный, входящий в состав плазматических мембран, и второй — свободный (цитоплазматический), когда клетка избыточно перегружается образующимся ХС (по той или иной причине). Внутри клетки свободный ХС находится в течение ограниченного времени (так как обладает токсическим действием) и его избыток активно из нее выводится. Нарушение выделения свободного ХС из клетки ведет к ее гибели. Липиднормализующие ЛС не могут значительно снизить мембранный пул ХС, но зато могут воздействовать на пул цитоплазматического («излишнего») ХС клеток.
ЛП плазмы классифицируются по степени их плотности: ХМ (наименьшая плотность), ЛПОНП, ЛПНП и ЛПВП. Плотность определяется содержанием ТГ (обусловливают низкую плотность) и апопротеинов (обеспечивают высокую плотность). Важно не только абсолютное содержание липидов, но и соотношение атерогенных (ЛПОНП и ЛПНП) и антиатерогенных (ЛПВП), которое точнее отражает состояние липидного обмена и течение атеросклероза.
Имеется два пути метаболизма ХС — экзогенный (доля которого в общем пуле незначительна) и эндогенный. Выделяют четыре звена метаболизма ХС:
• синтез ХС или его всасывание из кишечника и поступление в печень. При атеросклерозе избыточный синтез ХС и ТГ приводит к избыточной продукции атерогенных ЛП печенью;
• транспорт ХС в клетки сосудов, органов и тканей;
• транспорт ХС из этих клеток обратно в печень;
• метаболизм ХС в клетках печени и выведение продуктов метаболизма с желчью в кишечник, а затем из организма.
Транспорт ХС в организме осуществляется ЛП. В сыворотке крови, исследуемой натощак, основная часть ХС содержится в ЛПНП (ХСЛПНП), а большая часть ТГ - в ЛПОНП. ЛПОНП и, особенно, ЛПНП — атерогенные, так как осуществляют транспорт ХС в клетки и участвуют в формировании атеросклеротических бляшек. Наоборот, антиатерогенные ЛПВП способны транспортировать ХС из периферических тканей (клеток) в печень, содействуя регрессии атеросклеротических бляшек.
Факторы риска атеросклероза. Классификация факторов риска атеросклероза.
Атеросклероз — заболевание многофакторное. Этиология и патогенез атеросклероза пока точно не выяснены, но повышенный уровень липидов в плазме и АГ - два основных фактора риска (ФР), вызывающих развитие атеросклероза. На естественное течение атеросклероза наслаиваются принесенные цивилизацией ФР (быстрый темп жизни, постоянные стрессы и др.), которые существенно ускоряют его течение (благоприятствуя нарушениям нервно-эндокринной регуляции липидного обмена) и стремительную эволюцию человека к фатальному финалу. Атеросклероз — «плата» за неразумное использование возможностей современной жизни и за переоценку собственных биологических способностей.
Факторы риска одни и те же для атеросклероза и для ИБС. Факторы риска необязательно являются этиологическими, их значение в разаитии атеросклероза можно определить как потенциальное (могут оказать или не оказать своего действия). Чаще роль ФР проявляется при их комбинации (чем больше ФР у человека, тем вероятнее развитие атеросклероза). На практике полностью исключить эти ФР нельзя, но можно реально уменьшить их количество или силу. На этом и базируется профилактика и немедикаментозное лечение атеросклероза. В настоящее время все чаще используют термин «атеротромбоз», указывающий на тесную взаимосвязь этих составляющих.
Факторы риска разделяют согласно алгоритму NCEP (1996):
• на повышающие вероятность развития ИБС (кроме повышенного уровня ХС липопротеидов низкой плотности — ХСЛПНП) — возраст (мужчины старше 45 лет; женщины старше 55 лет или в случае наступления преждевременной менопаузы или без проведения эстрогензамещающей терапии), семейные случаи ИБС в раннем возрасте (ИМ или внезапная смерть в возрасте до 55 лет у отца или других родственников первого поколения), курение сигарет (более 10 в сутки) в настоящее время, АГ (АД более 140/90 мм рт. ст. или использование ЛС для снижения АД), снижение липопротеидов высокой плотности (ЛПВП) менее 0,9 ммоль/л и наличие сахарного диабета (СД) (при нем ухудшается состав липидов крови и используется диета, богатая жирными продуктами). Ожирение не вошло сюда вследствие того, что обычно сочетается с АГ, гиперлипидемией и СД;
• снижаюшие вероятность развития ИБС — высокий уровень («хороших») ХСЛПВП более 1,6 ммоль/л;
• неуправляемые - возраст (старше 45 лет), пол, раса и отягощенная наследственность (раннее начало ИБС);
• управляемые (существенные) — гиперхолестеринемия, АГ, курение сигарет (более 10 в сутки), СД, множественные отрицательные эмоции, гиподинамия, нерациональное питание (с высоким содержанием жиров), ожирение (масса тела, превышающая идеальную на 20%), гормональные нарушения, подагра, хроническая почечная недостаточность (ХПН), гипотиреоз (нарушается состав липидов крови), высокий уровень С-реактивного протеина и мочевой кислоты, «стрессорный» А тип личности. На них можно влиять изменением образа жизни и приемом лекарственных средств (ЛС);
• на фактор риска тромбоза - хронические воспалительные состояния, злокачественные опухоли, болезни крови, антифосфолипидный синдром.
Основные факторы риска: гиперхолестеринемия, также повышенная концентрация ХСЛПНП, триглицеридов (ТГ) и низкий уровень ХСЛПВП; АГ; курение, СД 2-го типа; ожирение и тромбогенные факторы (высокие уровни фибриногена, фактора свертывания VII и низкая фибринолитическая ативность). На практике большее значение придается первым трем ФР. Перенесенный эпизод ишемии при наличии одного из клинических проявлений атеротромбоза существенно повышает риск ишемии в том же самом сосудистом участке или в другом месте.
Атеросклероз - симптомы и лечение
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 25 лет.
Над статьей доктора Зафираки Виталия Константиновича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. [1]
Чем опасен атеросклероз
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это происходит либо медленно и постепенно — в силу роста атеросклеротических бляшек, либо остро — при развитии тромбоза сосуда. Тромбоз сосудов может приводить к инфаркту миокарда, инсульту, гангрене нижней конечности.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих "болезней", хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности — об атеросклерозе артерий нижних конечностей ("перемежающаяся хромота"), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг — об ишемическом атеротромботическом инсульте.
Факторы риска атеросклероза
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору — обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, [2] и те, которые обусловлены образом жизни. [3]
В случаях, связанных с "генетическими поломками", никаких других причин для развития атеросклероза может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. [2]
Холестерин и атеросклероз
"Генетическими поломками" вызвана так называемая семейная гиперхолестеринемия, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его — образование атеросклеротических бляшек в стенках сосудов.
Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни.
Количество холестерина, поступающего с пищей, для развития атеросклероза не играет сколь-нибудь существенной роли, вопреки существовавшим в течение многих десятилетий представлениям [4] . Поэтому нет никаких научных обоснований для ограничения холестерина в пище, и вся рекламная шумиха вокруг борьбы с пищевым холестерином лишена смысла. Дело в том, что почти весь холестерин образуется внутри нас — во многом под влиянием того, что мы едим, и определённые виды пищи (фаст-фуд, многие полуфабрикаты, жирное мясо и жирные молочные продукты, маргарины, продукты с пальмовым маслом и др.) способствуют ускоренному синтезу нашего собственного холестерина.
Сам по себе холестерин — жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз — системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка — скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
Атеросклероз коронарных артерий
Если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая "стенокардия напряжения" — боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке — ходьбе, беге, подъеме тяжестей.
Атеросклероз артерий нижних конечностей
Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название "перемежающаяся хромота", при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Атеросклероз сосудов головного мозга
Наиболее серьёзными проявлениями атеросклероза сосудов головного мозга является ишемический инсульт и транзиторная ишемическая атака.
Симптомы инсульта и транзиторной ишемической атаки могут быть сходными, но при транзиторной ишемической атаке они проходят в течение 24 часов, а при инсульте — более стойкие. Симптомы в основном проявляются нарушениями со стороны двигательной и/или чувствительной сферы:
- онемением или слабостью мышц лица, руки или ноги, чаще на одной стороне тела;
- внезапным появлением проблем с речью или пониманием речи;
- внезапным появлением проблем со зрением;
- головокружением, нарушением координации движений;
- появлением сильной головной боли по неизвестной причине.
Наличие и сочетание симптомов зависит от локализации очага поражения в мозге и может не исчерпываться перечисленными [12] .
Атеросклероз почечной артерии
Атеросклероз почечных артерий может приводить к артериальной гипертензии, в том числе устойчивой к лечению.
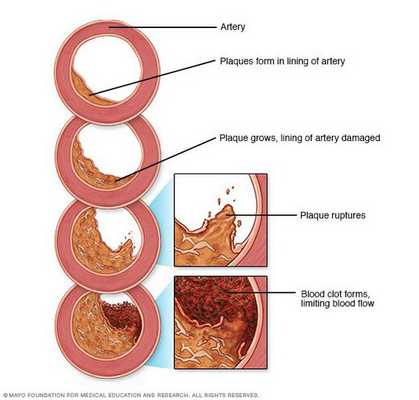
Патогенез атеросклероза
Рост атеросклеротических бляшек — процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа — например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны — при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их "покрышка") в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. [5] В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом — инфаркт (например, инфаркт миокарда или инфаркт мозга — инсульт, возникающий при атеросклерозе сосудов головного мозга).
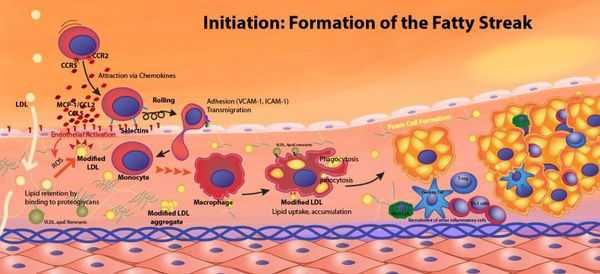
Классификация и стадии развития атеросклероза
Выделяют две стадии развития атеросклероза: субклиническую и симптомную.
Длительное время атеросклероз протекает бессимптомно, эта стадия называется "субклиническим атеросклерозом". На этом этапе с помощью инструментальных методов диагностики можно обнаружить атеросклеротические бляшки, часто в той или иной степени суживающие просвет сосуда.
Появление симптомов (например, стенокардия напряжения, перемежающаяся хромота, ишемический инсульт и др.) соответствует понятию "симптомный атеросклероз" или "атеросклеротическое сердечно-сосудистое заболевание" и симптомной стадии атеросклероза.
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро — а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба — столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный "западный" образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. [6] Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. [3] К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. [3] Высоким риск считается, если он превышает 5%. 5% — вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин — в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое "липидограмма" (входит в понятие "биохимический анализ крови"). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания "атеросклероз", но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза — сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение). [7]
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы — в случае хронического поражения этих сосудов речь идет о "стенокардии напряжения", которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию — рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант. [8]
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны — мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
Какой врач лечит атеросклероз сосудов
В зависимости от того, со стороны какого органа имеются симптомы, следует обратиться:
- к неврологу (головная боль, потеря чувствительности, слабость мышц);
- к кардиологу (боли в грудной клетки, одышка, изменение пульса или артериального давления);
- к сосудистому хирургу ( хроническая тазовая боль , онемение в конечностях).
Обратим ли атеросклероз сосудов
Медикаментозное лечение атеросклероза
Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины [4] (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Оперативное лечение. Как подготовиться к операции
Главное перед операцией — это по возможности достигнуть компенсации тех серьёзных хронических заболеваний, которые имеются (сахарный диабет, хроническая обструктивная болезнь лёгких, хроническая сердечная недостаточность и др.). Это задача лечащего врача. Хотя в неотложных ситуациях операция проводится в срочном порядке по жизненным показаниям. За несколько дней до плановой операции лечащим врачом могут быть отменены некоторые лекарства, снижающие свёртываемость крови.
Диета
В основном, рекомендуется свести к минимуму продукты, которые содержат в больших количествах насыщенные жиры и трансжиры. Опознавательным признаком этих жиров является твёрдая консистенция при комнатной температуре.
Народные методы лечения атеросклероза
Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других "лечебных" мер, не способны лечить атеросклеротическое поражение сосудов.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
- снижение артериального давления;
- оздоровление питания;
- прекращение курения;
- устранение ожирения и малоподвижности. [3]
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. [11] Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса — стента, которая проводится через прокол в сосуде, а может быть и "большая" операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце — шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его — прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.
Читайте также:
