Хирургическая анатомия верхнечелюстной пазухи
Добавил пользователь Валентин П. Обновлено: 29.01.2026
В связи с тем, что практически вся визуализация при хронических синуситах осуществляется при помощи КТ, настоящая статья посвящена КТ анатомии, а так же обсуждаются наиболее частые анатомические варианты. До ознакомления со статьей читателям рекомендуется повторить анатомию данной области.
АНАТОМИЯ
Понимание анатомии полости носа и ее аномалий является важным, так как оно ведет к пониманию рентгенологической анатомии, необходимой для планирования хирургического доступа.
Полость носа
Полость носа согревает и увлажняет вдыхаемый воздух и отфильтровывает мелкие инородные тела, которые в нем содержатся, прежде чем воздух попадет в легкие. Выстилает ее тот же самый цилиндрический эпителий, который выстилает воздухоносные пути легких — трахею и бронхи. Этот эпителий секретирует слизь, покрывающую стенки полости носа, которая участвует в процессе мукоцилиарного клиренса, при котором мелкие инородные частицы выводятся наружу.
В полость носа также дренируются придаточные пазухи, кроме того, она обеспечивает поступление воздуха к обонятельному эпителию в обонятельных карманах, участвуя тем самым в акте распознавания запахов. Обонятельные карманы (пазухи) расположены в верхних носовых ходях, медиально от парных верхних носовых раковин. Полость носа окружена воздухоносными, выстланными слизистой оболочкой полостями, называемыми придаточными пазухами носа, которые включают в себя парные верхнечелюстные (гайморовы), лобные, решетчатые и клиновидные пазухи. Пазухи напрямую сообщаются с полостью носа, в которую выводится их секрет, выделяемый слизистой оболочкой стенок пазух. Реснички эпителия мерцают по направлению к естественным дренажным отверстиям, обеспечивая выведение секрета из полостей пазух в нос. Дном полости носа является твердое небо. На латеральных стенках имеются спиралевидные складки слизистой, покрывающие носовые раковины и дренирующие придаточные пазухи отверстия. Искривленные поверхности носовых раковин увеличивают контакт вдыхаемого
воздуха со слизистой. Крыша полости носа состоит из решетчатой пластинки в центре и по бокам – нижних стенок ячеек решетчатой кости. Посередине полость носа разделена на две половины перегородкой, которая частично – костная и частично – хрящевая, и выстлана, в отличие от латеральных стенок, плоским эпителием.
Придаточные пазухи
Парные лобные, верхнечелюстные, решетчатые и клиновидные пазухи окружают полость носа. Решетчатые пазухи формируют крышу, а верхнечелюстные – латеральные стенки. Лобные располагаются спереди и сверху, а клиновидные – сзади и сверху от решетчатых. Основные дренирующие отверстия — передние остиомеатальные комплексы (ОМК) (см. Рис.1), которые дренируют лобные и верхнечелюстные пазухи и передние и средние трети решетчатых.
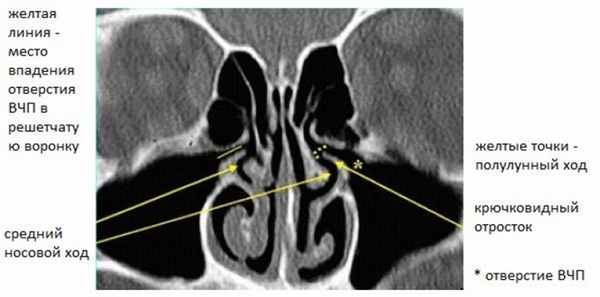
Рисунок 1. КТ полости носа. Нормальный передний остиомеатальный комплекс Хорошо видна анатомия решетчатой воронки и крючковидного отростка.
Крючковидный отросток (КО) и латеральная стенка полости носа формируют решетчатую воронку (РВ). Вышеуказанные пазухи дренируются в РВ через разные отверстия. Отверстие верхнечелюстной пазухи (ВЧП) и карман (или проток) лобной пазухи (ЛП) (см. Рис. 2) открываются в самую переднюю часть ОМК, хорошо и постоянно видны на КТ сканах.
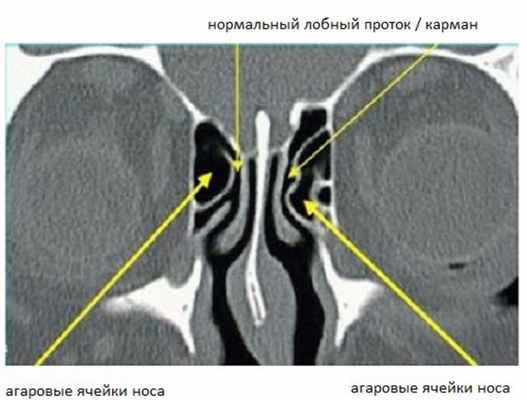
Рисунок 2. КТ полости носа. Лобная пазуха открывается в средний носовой ход сразу латерально от передней части средней носовой раковины. Самые передние решетчатые ячейки называются «агаровые ячейки носа».
Другие отверстия формируются из передних и средних групп решетчатых ячеек и тоже открываются в РВ, но не видны даже на 2 мм фронтальных КТ. Когда в процесс вовлечены лобные, верхнечелюстные пазухи, а также передние и средние ячейки решетчатых лабиринтов, такой паттерн называется инфундибулярным паттерном. Данный паттерн наиболее часто встречается при хроническом синусите.
Задний ОМК (Рис. 3) расположен в сфеноэтмоидальном кармане, дренирует задние решетчатые ячейки и клиновидные пазухи.
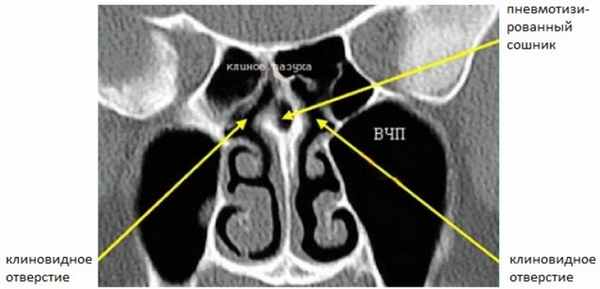
Рисунок 3. КТ полости носа. Сошник разделяет два отверстия клиновидных пазух, которые расположены в сфеноэтмоидальном кармане. Сошник пневматизирован (норма).
Сошник разделяет два отверстия клиновидных пазух. При хроническом синусите этот комплекс вовлекается реже, потому что в нем более редко встречаются анатомические варианты. Сагиттальная реконструкция ОМК, демонстрирующая искривленный край полулунного хода с нижней складкой слизистой, покрывающей крючковидный отросток показана на рисунке 4. Также здесь виден лобный карман.
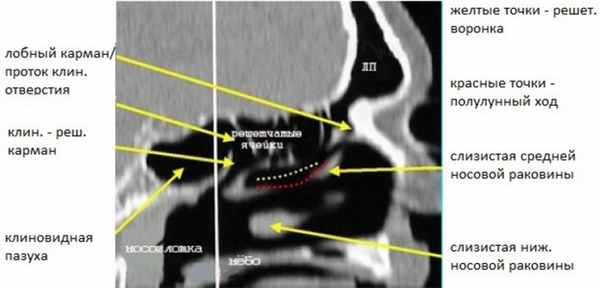
Рисунок 4. КТ полости носа. Реконструированное сагиттальное изображение ОМК демонстрирует искривленный край полулунного хода с нижней складкой слизистой, покрывающей крючковидный отросток. Виден также лобный карман/проток.
Носовая перегородка
Передняя верхняя часть носовой перегородки состоит их хряща. Задняя верхняя ее часть состоит из перпендикулярной пластинки решетчатой кости, а нижняя часть состоит из сошника и носового гребня верхней челюсти и небных костей. Костная часть носовой перегородки часто пневматизирована. При раздутии пневматизированной части, она может нарушать ток воздуха в клиновидные отверстия (которые прилежат к обеим сторонам сошника на фронтальных КТ) в клиновиднорешетчатых карманах. Шипы и искривления носовой перегородки могут нарушать ток воздуха, особенно если компримируют слизистую носовых раковин или латеральной стенки полости носа. Грубые искривления носовой перегородки могут деформировать носовые раковины и совсем прекращать ток воздуха.
Латеральная стенка
Анатомия латеральной стенки носовой полости достаточно сложная и большинство анатомических аномалий встречается именно в ней. Обычно у человека имеется 3 носовых раковины: верхняя, средняя и нижняя. Иногда имеется 4-ая носовая раковина, самая верхняя. Пространства между носовыми раковинами вдоль их наружных краев и боковой стенкой носовой полости называются носовыми ходами. Нижняя носовая раковина прикрепляется к латеральной стенке полости носа и в нижний носовой ход открывается только носослезный проток. Бóльшая часть вдыхаемого воздуха проходит через средний, а не нижний носовой ход. Функционально средний носовой ход является наиболее важным, так как в него открываются ВЧП, ЛП и передние и средние ячейки решетчатых лабиринтов. Большинство анатомических вариантов встречаются в среднем носовом ходе и области носовой раковины. Задние ячейки решетчатых лабиринтов и клиновидные пазухи открываются в верхний носовой ход.
Крючковидный отросток
Крючковидный отросток (КО), который формирует переднюю часть ОМК является одной из самых важных костных структур. КО действует как воздушный клапан, предотвращая прямое попадание воздуха в ВЧП и обеспечивая нормальный мукоцилиарный клиренс. Простой аллергический или даже вирусный ринит, а также анатомический вариант КО может вести к сужению РВ, результатом которого является нарушение нормального дренажа придаточных пазух. Эта костная структура является центральной в функциональной эндоскопической хирургии придаточных пазух носа (FESS), так как это первая структура, которую при FESS идентифицируют и удаляют. КО начинается из латеральной стенки полости носа, иногда от нижней носовой раковины и выступает в область воздушного потока. Его верхний край прикрепляется к дну передних решетчатых ячеек и затем уменьшается в высоту по направлению к носоглотке, верхним свободным краем формируя полулунный ход, который открывается прямо в средний носовой ход.
Дно орбиты или медиальная стенка располагаются кнаружи от КО, а РВ лежит между ними,
открываясь непосредственно в ВЧП через ее отверстия в переднем, среднем и верхнем углу.
Несколько решетчатых ячеек, а также лобные пазухи тоже дренируются в РВ. Лобный карман, или проток открывается в переднюю решетчатую часть среднего носового хода.Увеличение так называемых холмовых, бугорковых клеток носа(«agger nasi cells»), наиболее впереди расположенных решетчатых ячеек, может вызывать сужение данного дренирующего канала. Таким образом, обе лобные и ВЧП, а также передние и среднеи решетчатые ячейки открываются в РВ.
Автор: Charles Lee, MD, Руководитель отделения диагностической радиологии Университета Кентукки.
Анатомия верхнечелюстной пазухи.
Верхнечелюстные пазухи (sinus maxillaris) - парные, расположены в теле верхней челюсти, самые крупные, объем каждой из них в среднем равен 10,5-17,7 см3. Внутренняя поверхность пазух покрыта слизистой оболочкой толщиной около 0,1 мм, последняя представлена многорядным цилиндрическим мерцательным эпителием. Мерцательный эпителий функционирует таким образом, что продвижение слизи направлено по кругу кверху к медиальному углу пазухи, где расположено соустье со средним носовым ходом полости носа. В верхнечелюстной пазухе различают переднюю, заднюю, верхнюю, нижнюю и медиальную стенки. Для стоматолога – хирурга наибольшее значение имеет нижняя.
Нижней стенкой, или дном пазухи, является альвеолярный отросток верхней челюсти, и оно обычно соответствует луночкам четырех задних верхних зубов. Это дает возможность при надобности вскрыть верхнечелюстную пазуху через соответствующую зубную лунку. Дно верхенечелюстной пазухи при средних ее размерах лежит примерно на уровне дна полости носа, но нередко располагается и ниже последнего. При увеличении объема верхнечелюстной пазухи и опускании ее дна в сторону альвеолярного отростка нередко наблюдается выстояние в пазуху корней зубов, что определяется рентгенологически или при операции на верхнечелюстной пазухе. Эта анатомическая особенность увеличивает возможность развития одонтогенного гайморита. Иногда на стенках верхнечелюстной пазухи имеются костные гребешки и перемычки, разделяющие пазуху на бухты и очень редко на отдельные полости. Обе пазухи нередко имеют различную величину.
Верхнечелюстная пазуха может быть двух типов: склеротического и пневматического. При склеротическом типе верхнечелюстной пазухи (малые ее размеры) она отделена от зубов толстым слоем костной ткани, который может быть нарушен развитием патологических процессов в кости (остеомиелит, кисты, опухоли и др.). При пневматическом типе верхнечелюстной пазухи последняя может располагаться очень близко от корней зубов (моляров и премоляров), отделяясь тонкой костной пластинкой, а иногда лишь слизистой оболочкой.
В результате предшествующих патологических процессов, которые наблюдаются вокруг зуба, данная слизистая оболочка может быть плотно сращенной с периодонтом и повреждаться при операции удаления зуба, что может повлечь за собой возникновение носовых кровотечений.
Взаимоотношение корней зубов верхней челюсти с дном верхнечелюстной пазухи.
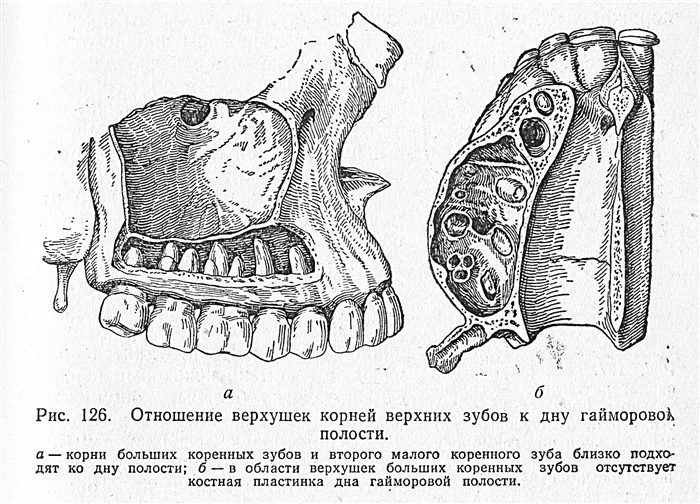
Корни зубов верхнего зубного ряда иногда определенным образом связаны с носовой полостью и верхнечелюстной пазухой. Знание этого очень важно для стоматолога, так как при резекции верхушек корней могут быть вскрыты данные образования.
Корни верхних медиальных резцов могут по-разному располагаться по отношению к дну носовой полости. У людей с брахицефалической формой головы, широким лицом и небольшой высотой альвеолярного отростка корень медиального верхнего резца подходит очень близко к губчатому слою костного неба и дну носовой полости, отделяясь от нее только тонким слоем кости. У длинноголовых людей с узким лицом и высоким альвеолярным отростком верхушка корня находится в отдалении от носовой полости.
Корни латеральных верхних резцов – обычно небольших размеров и, как правило, не подходят близко к носовой полости. Корни обоих резцов, особенно латерального, со стороны преддверия полости рта покрыты очень тонким слоем кости, образующей зубные альвеолы.
Верхушки корней верхних клыков – при плоском небе у людей с широким лицом нередко достигают уровня дна носовой полости вблизи носовой вырезки. В редких случаях при широкой носовой полости и низком распространении альвеолярной бухты верхнечелюстной пазухи верхушка верхнего клыка подходит к ее дну.
Корни малых и больших верхних коренных зубов могут иметь тесные топографоанатомические соотношения с верхнечелюстной пазухой. Первый премоляр только при сильном развитии пазухи может очень близко подходить к ее нижней стенке. Второй премоляр при значительном развитии альвеолярной бухты верхнечелюстной пазухи нередко отделяется от полости пазухи тонким слоем кости. Редко при большой пазухе с ее небной бухтой дно альвеолы 2 премоляра может находиться в полости бухты, причем верхушка корня отделена от полости только слизистой оболочкой.
Корни больших коренных зубов могут иметь 3 формы соотношения с верхнечелюстной пазухой: при узком лице и небольшой пазухе корни как премоляров, так и моляров отстоят от дна полости довольно далеко, при большой пазухе корни 1 и 2 моляров, а иногда и 2 премоляра и 3 моляра отделены от верхнечелюстной пазухи слизистой оболочкой и тонкой костной пластинкой, в редких случаях при особенно глубокой альвеолярной бухте верхнечелюстной пазухи верхушки коней 2 или 3 моляра выступают в полость и отделены от нее только слизистой оболочкой, которая их покрывает. Верхушки корней 1 нижнего премоляра при короткой челюсти очень близко подходят к нижнечелюстному каналу, при этом они проецируются ниже челюстно-подъязычной линии. Вплотную к стенке нижнечелюстного канала могут подходить 2 и 3 нижние моляры.
Верхнечелюстная синусотомия
Верхнечелюстные пазухи являются одними из четырех парных околоносовых синусов человека. У маленьких детей верхнечелюстные пазухи не развиты, их полное развитие и формирование происходит к 4-5 годам.
Верхнечелюстные пазухи сообщаются с полостью носа через естественные соустья, через которые в пазухи поступает воздух при дыхании, а также осуществляется выведение слизи из верхнечелюстных пазух. Также они участвуют в формировании тембра голоса. В норме пазухи выстланы слизистой оболочкой, в составе которой имеются специальные бокаловидные клетки. Эти клетки постоянно продуцируют слизь, которая в определенном направлении оттекает в полость носа через естественное соустье.
При нарушении проходимости соустья могут возникать заболевания верхнечелюстных пазух:
- кисты пазухи,
- острый и хронический верхнечелюстной синусит (гайморит по старой классификации) и ряд других.
Жалобы пациентов при заболеваниях верхнечелюстной пазухи могут быть различными: от полного отсутствия симптомов до выраженного нарушения состояния с головной болью, затруднением дыхания и выделениями из носа.
Диагностика заболеваний верхнечелюстных пазух (гайморита)
Для диагностики заболеваний верхнечелюстных пазух производится:
- осмотр,
- эндоскопическое исследование полости носа,
- компьютерная томография, оценка результатов которой позволяет установить точный диагноз и определить необходимый объем операции.
Верхнечелюстная синусотомия – золотой стандарт в лечении заболеваний верхнечелюстных пазух
Для восстановления проходимости соустья и удаления из пазухи патологического содержимого применяются хирургические методы лечения. Одним из золотых стандартов является эндоскопическая верхнечелюстная синусотомия. При данной операции с помощью эндоскопической техники осматривается полость носа, область естественного соустья. С помощью специального тонкого ножа обеспечивается доступ к соустью, которое затем расширяется. Через расширенное соустье пазуха осматривается, удаляется киста, полипы, инородные тела из пазухи. Все этапы операции выполняются исключительно под контролем эндоскопа и с максимальным сохранением нормальной анатомии носа.
В том случае, когда выполнить верхнечелюстную синусотомию в силу анатомических причин не представляется возможным, прибегают к использованию доступа через переднюю поверхность верхней челюсти. Выполняется маленький разрез слизистой, обязательно в вертикальном направлении, чтобы не повредить веточку нерва, который проходит в этом месте. Затем с помощью бора выполняется маленькое отверстие в передней стенке верхнечелюстной пазухи. Все остальные этапы операции осуществляются только под контролем эндоскопической техники: осматривается пазуха, удаляется все патологическое содержимое, осматривается и, при необходимости, расширяется естественное соустье, после чего рана ушивается.
Видеоэндосокпическая стойка
Видеоэндоскопическая стойка представляет собой современную полифункциональную систему, которая позволяет с помощью камеры и оптики высокого разрешения выполнять хирургические вмешательства в полости носа и околоносовых пазухах. Хороший обзор операционного поля позволяют выполнить хирургическое вмешательство в необходимом объеме и свести к минимуму риск осложнений.
Возможности видеоэндоскопической стойки позволяют вести видео- и фотоархивирование выполненных вмешательств.
Что происходит после операции?
В послеоперационном периоде может наблюдаться затруднение дыхания через оперированную половину носа, скудные слизистые выделения. В случае доступа через переднюю стенку пазухи может присутствовать умеренный отек мягких тканей щеки.
Длительность пребывания в стационаре зависит от состояния послеоперационной раны и общего состояния пациента и составляет 2-5 дней. В послеоперационном периоде необходимо периодически наблюдаться у оториноларинголога и соблюдать режим щадящей физической активности в течение двух недель.
В Беларуси на высоком профессиональном уровне производится реабилитация пациентов после операций на ЛОР-органах.
Хирургическая анатомия верхнечелюстной пазухи
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского», Москва, Россия
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Отделение болезней уха, горла и носа ГКБ №1 им. Н.И. Пирогова
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
ГБУЗ "Московский научно-практический центр оториноларингологии" Департамента здравоохранения Москвы
Анализ хирургических доступов при удалении кист верхнечелюстной пазухи
Журнал: Российская ринология. 2016;24(3): 3‑5
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Цель — изучить распространенность хронического кистозного верхнечелюстного синусита и частоту применяемых хирургических доступов к пораженной пазухе при лечении данной патологии. Материал и методы. Проанализирован архивный материал, включающий 12 094 истории болезни пациентов, проходивших хирургическое лечение в пяти крупных ЛОР-клиниках Москвы в течение 2014 г. Результаты. Установлено, что за год было проведено 659 хирургических вмешательств по удалению кисты верхнечелюстной пазухи, что составляет 34,1% от общего числа операций по поводу хронического верхнечелюстного синусита и 4,1% от общего числа хирургических вмешательств на ЛОР-органах. Применялись следующие хирургические доступы: эндоназальный (через средний носовой ход) — в 188 (28,5%) наблюдениях, экстраназальный (через переднюю стенку пазухи) — у 454 (68,9%) пациентов, комбинированный — в 17 (2,6%) случаях. Вывод. Отмечена целесообразность разработки рекомендаций по выбору оптимального хирургического доступа при кистах верхнечелюстной пазухи.
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского», Москва, Россия
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Отделение болезней уха, горла и носа ГКБ №1 им. Н.И. Пирогова
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
ГБУЗ "Московский научно-практический центр оториноларингологии" Департамента здравоохранения Москвы
Киста верхнечелюстных пазух (КВЧП) — одно из наиболее распространенных заболеваний в оториноларингологической практике. Удельный вес КВЧП в структуре патологии околоносовых пазух (ОНП) составляет 18,1% [1]. Лечебная тактика при КВЧП зависит от наличия и выраженности клинических проявлений заболевания.
Пациенты с ретенционными кистами, не вызывающими каких-либо симптомов, в специальном лечении, как правило, не нуждаются и подлежат диспансерному наблюдению. КВЧП больших размеров, оказывающие давление на стенки пазухи и вызывающие головную боль с рефлекторным нарушением носового дыхания, подлежат удалению [2].
На сегодняшний день существует три основных подхода при хирургическом лечении верхнечелюстного синусита: унцинатэктомия с/без формирования антростомы в среднем носовом ходе, доступ через переднюю (лицевую) стенку верхнечелюстной пазухи по Калдвеллу—Люку и антротомия с формированием стойкого назоантрального соустья в области нижнего носового хода. В отношении КВЧП обычно применяются два доступа к верхнечелюстной пазухе: эндоназальный (через средний носовой ход) и экстраназальный (через переднюю стенку пазухи). При выборе метода вскрытия пораженного синуса при КВЧП учитывается ее локализация (место ее крепления к стенке пазухи). Так, при ее расположении на задненижней, верхней и латеральной стенках пазухи показан эндоназальный доступ, при передненижней локализации — экстраназальный доступ [3]. Необходимо отметить, что решение о выборе того или иного доступа должно приниматься с учетом возможности качественного удаления КВЧП и минимального риска развития послеоперационных осложнений.
Цель исследования — изучить распространенность хронического кистозного верхнечелюстного синусита и частоту применяемых хирургических доступов к пораженной пазухе при лечении данной патологии.
Материал и методы
Нами проведен ретроспективный анализ 12 094 историй болезни пациентов, проходивших хирургическое лечение в пяти крупных ЛОР-клиниках Москвы в течение 2014 г. Выбранные клинические учреждения были сопоставимы по оснащению современным оборудованием и квалификации медицинского персонала, участвующего в лечении пациентов с КВЧП. При анализе историй болезни учитывали клинический диагноз, показания к операции и объем проведенного хирургического вмешательства. У пациентов с КВЧП мы изучали применяемые врачами хирургические доступы к верхнечелюстной пазухе.
В зависимости от специфики стационара все больные были разделены на две группы: 1-ю группу составили 3765 пациентов, находившихся на лечении в клиниках с плановой госпитализацией; 2-ю группу — 8329 человек, получавших лечение в многопрофильных стационарах со смешанным каналом госпитализации.
Результаты и обсуждение
Анализ данных архивного материала показал, что за 2014 г. в пяти крупных оториноларингологических клиниках Москвы были пролечены 12 094 пациента с патологией ЛОР-органов, которым было проведено 16 115 хирургических вмешательств, при этом прооперированы 3391 ОНП, из них 1933 — верхнечелюстных (табл. 1).
Таблица 1. Количество операций по поводу удаления КВЧП в структуре хирургических вмешательств на ЛОР-органах в пяти крупных ЛОР-стационарах Москвы за 2014 г. (n=12 094)
Как видно из представленных в табл. 1 данных, за год было проведено 659 хирургических вмешательств по удалению КВЧП, что составляет 4,1% от общего числа операций на ЛОР-органах за этот период. При этом в 1-й группе больных удаление КВЧП было выполнено в 350 случаях, во 2-й группе — в 309, что составляет 6 и 3% соответственно.
Изучив хирургические доступы при удалении КВЧП, мы отметили, что эндоназальная методика применялась в 188 (28,5%) случаях, экстраназальная — у 454 (68,9%) человек, комбинированная — в 17 (2,6%) наблюдениях (табл. 2).
Таблица 2. Частота применения различных хирургических доступов при удалении КВЧП в 5 крупных ЛОР-стационарах Москвы за 2014 г. (n=659)
В результате анализа полученных данных установлено, что в 1-й группе больных в 183 (52,3%) случаях был использован эндоназальный доступ к КВЧП, в 167 (47,7%) — экстраназальный доступ.
При этом в учреждении, работающем на коммерческой основе, при удалении КВЧП в 100% случаев использовался эндоназальный хирургический доступ. В учреждениях, работающих по системе обязательного медицинского страхования, эндоназальный доступ для удаления КВЧП применялся в 40 (19,3%) наблюдениях, экстраназальный — в 167 (80,7%) случаях. В учреждениях со смешанным каналом госпитализации удаление КВЧП через средний носовой ход было проведено у 5 (1,6%) пациентов, через переднюю стенку синуса — в 287 (92,9%) случаях. Комбинированный подход был использован при хирургическом вмешательстве на 17 (5,5%) верхнечелюстных пазухах.
Наше исследование показало, что КВЧП является частой патологией. Так, удаление КВЧП составляет 34,1% от общего числа операций по поводу хронического верхнечелюстного синусита и 4,1% от общего числа хирургических вмешательств на ЛОР-органах.
Выводы
Анализ полученных нами данных свидетельствует о наличии существенных различий в подходах к выбору хирургического доступа при удалении КВЧП. При этом в некоторых учреждениях выявлено разнообразие вариантов используемых вмешательств, что, по-видимому, связано с оценкой локализации кисты и определением оптимального хирургического доступа. Обращает на себя внимание и тот факт, что в этих учреждениях не использовалась комбинированная методика хирургического вмешательства при КВЧП, что может свидетельствовать о правильности выбора метода лечения.
Наряду с этим в коммерческом учреждении в 100% случаев для удаления КВЧП применялся эндоназальный доступ, а в многопрофильных стационарах, оказывающих в том числе экстренную ЛОР-помощь, у большинства (92,9%) пациентов с данной патологией была выполнена экстраназальная операция на верхнечелюстной пазухе.
Таким образом, полученные данные свидетельствуют о том, что хирургическая тактика при лечении КВЧП в ряде оториноларингологических учреждений отличается однообразным подходом при выборе доступа к верхнечелюстной пазухе. Можно предположить, что при этом не в полной мере учитывается локализация КВЧП, что подтверждается применением в ряде случаев комбинированного хирургического доступа. Это свидетельствует об актуальности разработки клинических рекомендаций, определяющих методику хирургического доступа к верхнечелюстной пазухе при ее кистозном поражении.
Топографическая анатомия и оперативная хирургия лица
1. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ЛИЦА
Основными
областями лица
являются:
Передняя область лица:
- область глазницы;
- область носа;
- область рта;
- подбородочная
область.
Боковые области лица.
Особенности слоев
лица
(ассиметрично у 97%)
Кожа – тонкая, имеет
волосяные фолликулы,
сальные и потовые
железы.
Подкожная клетчатка
бок. областей имеет
соединительно-тканные
тяжи к собственной и
поверхн. фасциям.
Клетчаточные
пространства лица
Мышцы лица
Клетчаточные пространства
лица
Межмышечное клетчаточное
пространство - связь щечной
области с подглазничной;
Жировое тело щеки (Биша) –
связь с височным,
подглазничным, околоушным,
окологлоточным
пространством;
Межкрыловидное пространство (в
глубине крыловидной мышцы) –
связь с соседними областями;
Окологлоточное пространство –
связь с ложем околоушной
железы, дном полости рта;
Заглоточное пространство – с
ложем подчелюстной слюнной
железы, клетчаткой шеи и
парафарингеальным
пространством.
5. Лимфатическая система головы
Затылочные лимфатические узлы принимают Лиму
от затылочной области;
Сосцевидные лимфатические узлы принимают
лимфу от наружного уха, части теменной и височной
областей;
Поверхностные околоушные лимфатические узлы
принимают лимфу от лобной и части височной и
теменной областей;
Нижнеушные глубокие лифоузлы принимают лимфу
от наружного слухового прохода, барабанной
перепонки и ушной раковины;
Внутрижелезистые глубокие лимфоузлы
осуществляют отток от околоушной железы;
Щечный узел, передние, задние, нижние и верхние
поднижнечелюстные лимфатические узлы берут
лимфу от соответствующих отделов лица;
Подбородочные, язычные и заглоточные лимфоузлы
также обеспечивают забор лимфы от
соответствующих областей.
Иннервация:
двигательные ветви
лицевого нерва
(мимическая
мускулатура) – ветви:
височная, скуловая,
щечная, краевая и
шейная – большая
гусиная лапка.
В ложе околоушной
железы образует
сплетение –
plexus parotideus
Чувствительные
ветви тройничного
нерва
- глазничный нерв
- верхнечелюстной
нерв
- нижнечелюстной
нерв
8. Топография нервных окончаний на лице
Лицевой нерв – выходит из вещества
околоушной железы и радиально от козелка
уха отдает конечные веточки мимическим
мышцам (большая гусиная лапка);
Ветви тройничного нерва: надглазничный
– через верхнеглазничную вырезку на
уровне верхнеглазничного края;
Подглазничный – на 1 см ниже нижнего края
глазницы по среднезрачковой линии;
Подбородочный – из одноименного
отверстия на нижней челюсти.
Область глазницы
(по margo supra и
infraorbitalis)
- передний отдел
(веки);
- задний отдел
(глазное яблоко и
вспомогательный
аппарат).
Слезная железа расположена в
наружно-верхнем отделе глазницы.
В медиальном углу глаза расположено
слезное озеро, соединяющееся через
носослезный проток с нижним носовым
ходом.
Небные миндалины (лимфатическое
кольцо Пирогова-Вальдейера)
представлены шестью миндалинами:
двумя небными, язычной, непарной
глоточной ( у глоточного отверстия
евстахиевой трубы) и двумя трубными у
глоточных отверстий слуховых труб.
11. Патология области орбиты
Гнойное воспаление сальных желез века (ячмень);
Отек параорбитальной клетчатки (серд.
недостпаточность);
Гематома (флегмона) параорбитальной клетчатки;
Гн. процессы клетчатки в зоне медиальной стенки
глазницы приводят к воспалению решетчатого
лабиринта и флегмоне придаточных пазух носа
(гайморит).
Перелом основания черепа (симптом очков).
Неврит (невралгии) нижнеглазничного нерва.
12. Врожденные пороки лица
Макростомия – горизонтальная расщелина
(врожденный дефект мягких тканей угла рта и щеки),
приводящая к расширению ротовой щели.
Колобома – косая боковая щель лица от
внутреннего угла глаза до нижней губы.
Расщелина верхней губы – дефект верхней
челюсти, искривление носовой перегородки и
уплощение крыла носа.
Расщелина твердого неба – частичное:
расщепление язычка, мягкого неба или твердого
неба; полное + незаращение альвеолярного отростка
верхней челюсти
13. Область носа
Придаточные пазухи носа
Верхнечелюстная
(Гайморова) пазуха носа
(полость имеет 5 стенок,
санация через
трепанацию передней
стенки);
Лобная пазуха (в толще
лобной кости)открывается
в средний носовой ход;
Клиновидная пазуха (в
теле клиновидной кости)
сообщается с верхним
носовым ходом;
Решетчатый лабиринт
(открывается в средний и
верхний носовой ход).
15. Патология пазух носа
• Гнойное воспаление Гайморовой пазухи
(гайморит),
• прорастание опухолью, эмфизема глазницы;
• Гнойное воспаление лобных пазух (фронтит);
• Воспаление клиновидной пазухи – синус-тромбоз и
неврологическая симптоматика;
• При гнойном расплавлении решетчатого
лабиринта - поражение полости глазницы и
черепа.
• Кровотечение из венозных сплетений Кисельбаха.
16. Остановка носового кровотечения
Задняя тампонада : проведение резинового
катетера через носоглотку и выведение его через
ротоглотку; установление тампона у хоан (задняя
тампонада по Беллоку);
Полость рта
Преддверие
(снаружи губы и щеки,
изнутри – десны и
зубы);
Собственно полость рта
(Сверху – твердое и
мягкое небо; спереди и
с боков – десны и
зубы;
снизу – корень языка).
19. Зубы
Каждый зуб состоит из коронки зуба и корня зуба.
Полость внутри коронки заполнена пульпой зуба,
постепенно переходит в шейку и канал корня зуба (в
нем проходят сосуды и нервы).
Формула постоянных зубов: резцов с каждой
стороны по два, клыков по одному, малых коренных
по два, и больших коренных по три. Общее
количество постоянных зубов 32
Зубы верхней челюсти снабжаются кровью из
верхнечелюстной артерии через задние верхние
альвеолярные артерии. К передним зубам верхней
челюсти отходят ветви от подглазничной артерии –
верхние передние и средние альвеолярные артерии.
Зубы нижней челюсти снабжаются кровью от
нижней альвеолярной артерии (ветвь
верхнечелюстной артерии). Конечная ветвь,
подбородочная артерия, входит в подбородочную
область через одноименное отверстие.
Язык
Отделы: кончик, тело, корень,
спинка, нижняя поверхность.
На корне слизистой: 7-11
валикообразных сосочков
(выводные протоки подчелюстной
слюнной железы);
Мышцы: переплетаются, подходя
от костей (подбородочной,
шиловидной, подъязычной);
Кровоснабжение: язычная
артерия ( ветвь наружной
сонной) и вена (a.и v.lingvalis)
Иннервация: подъязычный,
язычный, языко-глоточный,
блуждающий нервы.
21. Патология языка
Ранение, сопровождающееся обильным
кровотечением;
Смещение языка назад и вниз приводит к
асфиксии (при переломе нижней челюсти);
Воспаление сосочков (абсцесс корня
языка);
Раковая опухоль языка.
22. Губы
Границы:
Сверху – перегородка
носа;
Снизу – подбородочногубная складка;
С боков – носогубные
складки.
Кровоснабжение:
ветви a.и v.facialis;
Иннервация:
губная ветвь
n.infraorbitalis и
n.mentalis.
Боковая область лица
Околоушножевательная область
Границы:
верхняя: скуловая дуга;
нижняя: нижний край
нижней челюсти;
передняя: жевательная
мышца;
задняя: линия от
сосцевидного отростка
к углу нижней челюсти.
Околоушная железа
Расположена в зачелюстной
ямке (спереди - ветвь
нижней челюсти; сзади сосцевидный отросток;
сверху-наружный .слуховой
проход).
Расположены: наружная
сонная артерия,
занижнечелюстная вена,
ушно-височный и лицевой
нервы.
Околоушный проток железы
(точки: козелок уха – угол
рта)
Варианты выводного
протока околоушной
слюнной железы
А). Полное поперечное
расположение протока
Б). Дугообразное
расположение протока
В). Расположение под
углом сверху вниз
Г). Расположение под
углом снизу вверх.
Проекции протоков:
1. Околоушная железа
2. Околоушный проток
3. Околоушный сосочек
4. Поднижнечелюстная
железа и проток (5)
6. Подъязычная железа и
проток (7)
1
2
4
3
5
6
7
27. Переломы верхней челюсти.
Перелом верхней челюсти по Лефору-1:
проходит через основание грушевидного
отверстия, по дну верхнечелюстных пазух,
над альвеолярным отростком.
Перелом по Лефору-2 проходит поперечно
через корень носа по внутренней стенке
глазницы.
Перелом по Лефору-3 – по линии
носолобного шва, верхней глазничной щели
через височный отросток скуловой кости.
28. Лечение переломов нижней челюсти:
1. Принять меры для предупреждения асфиксии (при
двойном переломе подбородочной области).
Смещение отломков обуславливается направлением
тяги мышц.
2. В зависимости от вида перелома и типа смещения
отломков производят установку отломков
посредством наложения стандартной бинтовой
пращи, прикрепленной эластическим вытяжением к
головной повязке-шапочке, специальным аппаратам
(шины Рудько,Ванкевича),либо для соединения
отломков стальной проволокой или жилкой.
3.При линейных и крупнооскольчатых переломах
нижней челюсти используется костный шов.
(используют проволоку, щипцы и кусачки,
металлические стержни).
ОПЕРАЦИИ НА
ЛИЦЕ
Особенности разрезов: в
направлении ветвей
лицевого нерва.
На веках – параллельно их
краям;
На щеках – параллельно
носогубной складке;
На губах – перпендикулярно
границе красной каймы
На носу – продольно
носовой перегородке или
поперечно ей над
носовыми отверстиями;
На языке – продольно
30. Особенности ПХО ран лица
• Ранние сроки;
• Экономное иссечение тканей по ходу
нерва;
• В средней зоне – глухой шов; в боковой
– пластиночный с дренированием;
• При больших дефектах – «обшивание»
тканей
31. Источники и пути проникновения инфекции
Одонтогенные
гнойно-воспалительные заболевания
кожи;
инфицированные раны;
гематомы;
флегмоны смежных областей
Операция при гнойном паротите
Разрез над очагом флюктуации;
Разрез (+контрапертура) радиально от козелка уха;
Рассечение капсулы «тупым путем» сохраняя ветви
лицевого нерва;
«Ленточное» дренирование.
Вскрытие лобной пазухи
(Операция Киллиана)
- удаление передней и
нижней стенок пазухи
Этапы: - задняя тампонада
носовой полости;
- разрез по брови;
- снятие надкостницы;
- вскрытие лобной пазухи
долотом
- удаление перегородок,
лобного отростка и слезной
кости;
- выскабливание ячеек
решетчатой кости:
- дренаж выводят через
отверстия носа;
- ушивание раны наглухо.
40. Трепанация верхнечелюстной (Гайморовой ) пазухи
Показания:
Хронические гаймориты, не поддающиеся
консервативному лечению;
инородные тела ( и корни зубов);
механические повреждения стенок пазухи;
доброкачественные опухоли.
Операция Кэдвэлл-Люка
(создание соустья между
Гайморовой пазухой и средним
ухом.)
Этапы:
- оттянуть верх. губу кверху;
- разрез по переходной складке до
кости;
-
долотом отслаивается надкостница;
- вскрытие пазухи у места отхождения
скулового отростка верхней челюсти;
-
выскабливание слизистой;
- выкусывание отверстия в носовой
стенке до нижнего носового хода;
- санация и дренирование носового хода
или марлевый тампон в
верхнечелюстную пазуху.
Операция при абсцессе
корня языка
Разрез – по средней линии
между подбородком и
подъязычной костью;
- расширение m.digastricus
корнцангом;
- достижение корня языка;
- вскрытие и дренирование
гнойника.
Читайте также:
