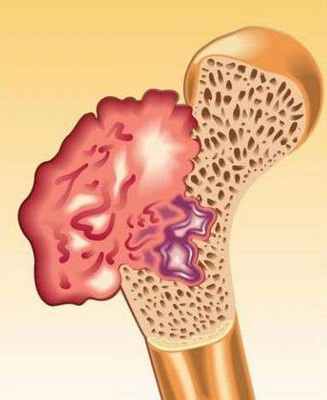
Хондрома. Хондросаркома. Остеогенная саркома.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Хондросаркома (chondrosarcoma) — опухоль, злокачественный потенциал которой может быть различным.
Существуют самые разнообразные формы опухоли, которые занимают промежуточное положение: от медленно растущей с малым злокачественным потенциалом до быстро растущей с высоким злокачественным потенциалом, метастазирующей, вызывающей опухолевую интоксикацию.
Хондросаркома подразделяется следующим образом:
1) первичная:
2) вторичная, возникающая при озлокачествлении диспластических процессов:
хондроматоз костей — болезнь Олье—Маффуччи;
костно-хрящевые экзостозы;
хондромы;
хондробластомы;
хондромиксоидная фиброма.
По строению хондросаркомы, кроме типичной, подразделяют на мезенхимальные, дедифференцированные, анапластические, светлоклеточные. Хондросаркомы выделены из группы остеогенных сарком в 1925 г. Keiller, в 1930 г. — Phemister, который отметил присущие им отличия. Источниками развития хондросарком могут являться островки хрящевой ткани, оставшиеся от периода эмбрионального или раннего постнатального развития кости, а также недифференцированные мультипотентные клетки мезенхимального происхождения.
По данным разных авторов, хондросаркомы составляют 7,6—16 % всех злокачественных опухолей костей; по D.C.Dahlin — 11 %, причем первичные хондросаркомы наблюдаются в 90 % случаев, вторичные — в 10 %. По нашим наблюдениям, процент вторичных хондросарком значительно выше.
Вторичные хондросаркомы несомненно встречаются намного чаще, чем это принято считать. Далеко не всегда возможно морфологически доказать, что вначале была доброкачественная хрящевая опухоль или диспластический процесс, которые затем озлокачествились. Дело в том, что после удаления хондросарком больших размеров патологоанатомы в силу различных причин удовлетворяются установленным диагнозом «хондросаркома», и если не ведется специальной научной работы, такой диагноз удовлетворяет и лечащих врачей. Наши наблюдения убеждают нас в том, что вторичные хондросаркомы встречаются значительно чаще, чем это фиксируется документально. Вторичные хондросаркомы на нашем материале возникали на основе костно-хрящевых экзостозов у 66 больных, дисхондроплазии — у 16, обызвествляющихся внутрикостных хондром — у 12, длительно существующих хондром и хондроматоз костей кистей и стоп — у 26 больных, озлокачествления хондробластом — у 8, озлокачествления хондромиксоидной фибромы — у 4, всего более 132 случаев.
Таким образом, по нашим данным, больные с вторичными хондросаркомами составили 27,7 %, если же к этому числу прибавить количество хондросарком, возникших из энхондром, то этот процент, по нашему мнению, составит не менее 40. Мы не согласны с авторами, которые говорят, что вторичные хондросаркомы относительно редки, к сожалению, доказать переход хондромы (о которой больной часто и не знал) в хондросаркому невозможно. Мы участвовали с группой сотрудников ВОН Ц в исследовании по разработке дифференциальной диагностики вторичной хондросаркомы кости с помощью ЭФМ, в память которой вводилось 85 признаков, но использовать это в повседневной работе невозможно.
Недостаточно тщательный анализ клинико-рентгенологических данных и морфологическое исследование только одного участка опухоли не позволяют выявить истинное количество вторичных хондросарком. D.C.Dahlin (1978) указывает, что хондросаркомы чаще встречаются у мужчин (62 %). Из 384 больных только у одного хондросаркома обнаружена в возрасте 9 лет, у 5 пациентов — во втором десятилетии; возраст наибольшего числа больных составил от 30 до 60 лет.
Мы наблюдали 476 больных с хондросаркомами. Из них в возрасте от 16 до 20 лет — 41 больной, от 21 года до 30 лет — 83, от 31 года до 40 лет — 115, от 41 года до 50 лет — 127, от 51 года до 60 лет — 72, от 61 года до 70 лет — 30 и от 71 года до 80 лет — 8 больных. Наиболее часто хондросаркома наблюдалась в костях таза (137 больных, или 28,8 %); бедренная кость была поражена у 109 больных (22,9 %), что составляет более 51,7 % наблюдаемых пациентов; плечевая кость — у 52 (11,1 %), лопатка — у 42 (8,8 %), грудина — у 20 (4,2 %), большеберцовая кость — у 20 (4,2 %), пястные кости — у 16 (3,3 %), фаланги пальцев — у 13 (2,7 %), крестец — у 10 (2,1 %), хондросаркома синовиальной оболочки суставов — у 6 (1,2 %), пяточная кость — у 3, таранная — у 1, прочие кости стопы — у 5, кости запястья — у 1, шейный отдел позвоночника — у 2, грудной — у 5, поясничный — у 5, копчик — у 1 больного. Таким образом, у 316 больных (66,4 %) хондросаркома поражала кости таза, позвоночника, лопатки, ребер, бедренной, плечевой и большеберцовой костей, оперативные вмешательства на которых сопряжены с большими техническими трудностями и для производства сохранных операций необходима специальная подготовка хирургов.
J.Hollander, D.C.Dahlin, F.H.Sim (1976) описали больную, которой по поводу хондросаркомы бедренной кости была произведена ампутация. В ткани хондросаркомы обнаружены метастазы аденокарциномы. Появились боли в животе; через 1,5 года при повторной лапаротомии обнаружена аденокарцинома в головке поджелудочной железы.
Как показали наблюдения С.Т.Зацепина и Л.П.Кузьминой, длительное существование хондром фаланг пальцев кисти, даже ногтевой, приводит у части больных пожилого возраста к развитию хондросарком (26 больных). Хондросаркомы чаще бывают центральными и реже периферическими, значительная часть периферических опухолей — вторичные.
Клинические проявления хондросарком начинаются с припухлости, позднее возникают несильные боли, поэтому больные только через несколько месяцев обращаются к врачам. У молодых людей клинические проявления могут наступать быстро и сопровождаться интенсивными болями. Медленно развивающиеся хондросаркомы лопатки, плеча, ребер, костей таза иногда достигают больших размеров.
Отсутствие онкологической настороженности мешает поставить диагноз при первых клинических проявлениях, хотя любое увеличение размеров кости, ее вздутие или появление образования, примыкающего к кости, должно служить показанием к обследованию больного.
Рентгенологическая картина при развитии центральных и периферических хондросарком различна. При центральных имеется очаг деструкции обычно в метадиафизарном отделе кости, которая при этом вздувается. На фоне деструкции кости часто видны мелкие обызвествления, в поздних стадиях развития опухоли преобладает деструктивный процесс, выходящий за пределы кости и иногда значительно превышающий по размерам внутрикостный очаг. Для периферических хондросарком характерно изменение структуры участка кортикального слоя кости с наличием процессов деструкции и участков обызвествления, а также мягкотканного компонента.
Несмотря на длительный период изучения хондросарком (первая специальная русская работа А.Соболева появилась в 1873 г., т.е. более НО лет назад, под названием «Остеоидная хондрома»), данные, касающиеся морфологии, классификации, клиники, уточнены лишь в последние годы, а многие вопросы еще подлежат изучению. Мы уже указали, что хондросаркомы различны по своему течению. Это давало повод часть хондросарком считать хондромами. Н.Н.Трапезников в 1968 г. писал, что «. в группе хрящевых опухолей типа хондром понятие доброкачественности является весьма условным».
Длительно существовало клинико-морфологическое понятие «пролиферирующая хондрома». Такой диагноз ставили, когда морфологи обнаруживали достаточно активную хрящевую опухоль. Мы хорошо помним период, когда это понятие существовало, и как в связи с улучшением диагностики хондром и хондросарком в патологоанатомическом отделении ЦИТО от этого диагноза отказались. Более тщательное исследование опухоли и ее различных участков позволило отнести опухоль к хондромам или хондросаркомам и отказаться от диагноза «пролиферирующая хондрома». Такой дифференцированный ответ морфологов более правильно ориентирует хирургов и помогает выбрать наиболее рациональный адекватный метод хирургического лечения.
Появились объективные клинико-морфологические данные, на основании которых хондросаркомы стали подразделять на группы в зависимости от степени зрелости [Simmons, 1939; Meyerding H.W., 1983]. Наиболее широко принятое деление хондросарком на три группы — высокой, средней и низкой степени злокачественности — вошло в практику после работ L.W.O'Neel и V.Ackerman (1951, 1952), D.C.Dahlin и E.D.Henderson (1956) и др. Установить степень зрелости хондросаркомы (высокая, средняя и низкая) следует до операции на основании клинико-рентгенологических и морфологических данных. Это необходимо для решения вопроса о характере, объеме и методике оперативного вмешательства. Наш опыт показал, что при правильно выполненных резекциях костей у больных с хондросаркомами высокой степени зрелости, как правило, не бывает ни местных рецидивов, ни отдаленных метастазов, тогда как при хондросаркомах средней степени зрелости развиваются местные рецидивы (около 15 %) и метастазы в легкие.
У больных с хондросаркомами низкой степени зрелости с резко выраженной анаплазией клеток прогноз как для жизни, так и для проведения сохранной операции неблагоприятен. После обширных резекций таза у таких больных быстро возникает рецидив.
Ввиду особой важности подразделения хондросарком в зависимости от степени зрелости мы приводим таблицу, предложенную С.И.Липкиным (1966), позволяющую произвести дифференцирование (табл. 24.1). Он возражает против разделения хондросарком на группы в зависимости от степени злокачественности на основании морфологических признаков и предлагает подразделять их по степени зрелости.
Таблица 24.1. Гистологические особенности хондросарком различной степени зрелости [Липкий С.И., 1966]
| Детали гистологического строения | Степень зрелости опухоли | ||
| высокая | средняя | низкая | |
| Соотношение основное вещество/клетки | Относительная мало- клеточность. В неко- торых случаях клетки преобладают над ос- новным веществом | Многоклеточность. В редких случаях основное вещество преобладает над клетками | Многоклеточность |
| Капсулы клеток | Выражены четко в большинстве случаев | Выражены нечетко, иногда отсутствуют | Выражены нечет- ко, часто отсутст- вуют |
| Клетки с круп- ными пухлыми ядрами | Относительно редко встречаются не на всех участках | Часто встречаются на большинстве участков | Большинство кле- ток |
| Одно- и много- ядерные гигант- ские клетки | Немногочисленные, встречаются редко | Многочисленные, встречаются часто, изредка отсутствуют | Многочисленные, встречаются часто |
| Митозы | Обычно отсутствуют, изредка встречаются единичные | Встречаются отно- сительно редко, не- многочисленные | Многочисленные, встречаются редко |
| Основное вещество | Плотное или рыхлое | Плотное или изред- ка полужидкое | Рыхлое или полу- жидкое |
| Обызвествление | Встречается часто, выражено в значи- тельной степени | Встречается часто, выражено в различ- ной степени | Встречается редко, выражено слабо |
| Костеобразование на основе хряща | Встречается часто, иногда имеет сходство с нормальным энхонд- ральным остеогенезом | Встречается редко, костные структуры имеют уродливый характер | Отсутствует в большинсте случаев |
А.А.Запорожец (1959) отметил одну из бесспорных особенностей хондросарком, а именно: способность ткани хондросарком к имплантации. Если при операции нарушена целость опухоли, то можно считать почти 100 % вероятность возникновения рецидива хондросаркомы средней и низкой степени зрелости.
Повреждение хондросаркомы высокой степени зрелости не всегда ведет к ее рецидиву (обязательны смена инструментов и более широкое иссечение тканей в том месте, где произошло нарушение целости опухоли). При возникновении имплантационного рецидива в зоне оперативного вмешательства появляется рецидивный узел, при пальпации которого часто определяются четкие границы, однако это впечатление обманчиво, так как, кроме основного узла, в его окружности в рубцах бывают рассеянные мелкие клинически не определяемые рецидивные узлы.
Попытка иссечь только определяемый рецидивный узел часто приводит к повторному нарушению абластики и радикализма, поэтому в таких случаях повторную операцию, если это возможно, следует выполнять более широко, иссекать не только рецидивный узел, но и всю зону — рубцы после первой операции, при этом необходимо обследовать легкие, так как в значительном проценте случаев в них развиваются метастазы.
Рецидивные узлы хондросарком бывают более злокачественными, чем первичная опухоль, их инвазивность больше. По мнению D.V.Phemister (1930), B.L.Coley и N.L.Higinbotham (1954) и нашим данным, хондросаркомы метастазируют значительно реже остеогенных сарком, и это происходит у большого числа больных только в тех случаях, когда первичные опухолевые узлы достигают больших или громадных размеров, что связано с биологическими особенностями опухоли.
Метастазирование хрящевых опухолей Т.П.Виноградова (1962, 1964) объясняла тем, что хондромукоид основного вещества хрящевой ткани в процессе рассасывания попадает вместе с хрящевыми клетками в тканевые щели. Вместе с хондромукоидом опухолевые хрящевые клетки могут попадать в кровяное русло и давать начало как местному внутрисосудистому опухолевому росту, так и развитию метастазов.
Миксоматозный компонент в хондросаркомах встречается или в незначительном количестве, или придает опухоли жидкую консистенцию. Многие патологоанатомы не считают, что это свидетельствует о большой злокачественности хондросаркомы. Для оперирующего хирурга жидкая консистенция хондросаркомы связана со значительными техническими трудностями.
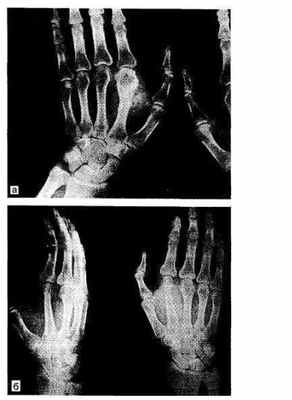
Рис.24.1. Хондросаркома II пястной кости левой кисти (а). Удаленная II пястная кость замещена IV плюсневой костью (б).
При производстве пункционной биопсии, а особенно трепанобиопсии опухоль жидкой консистенции изливается через образовавшееся отверстие, что обусловливает возникновение рецидива. Поэтому такую опухоль лучше не пунктировать, а если это необходимо, то сначала ее надо заморозить, взять материал для исследования, дождаться срочного цитогистологического ответа и удалить ее до оттаивания, так как эти опухоли богаты сосудами, сильно кровоточат и кровь выдавливает опухолевые массы в рану.
Повышенное кровоснабжение опухоли, согласно данным А.В. Смолянникова, Д.С. Саркисова, А.А. Пальцына (1984), свидетельствует о высокой степени ее злокачественности. Хирургическая практика подтверждает это. Большие и очень большие хондросаркомы часто имеют на своей поверхности выросты различной величины, как бы вторичные опухолевые отростки, которые располагаются в пространствах, оказывающих меньшее механическое сопротивление: пространствах, выполненных рыхлой соединительной тканью, — вдоль сосудистых пучков, нервов, мочеточников, запирательных отверстий и т.д., что очень осложняет их удаление, так как их содержимое имеет более жидкую консистенцию. Мы наблюдали больного, у которого из громадной хондросаркомы, развившейся из ребра, произошла инвазия опухолевых масс в нижнюю полую вену (описание представлено С.И.Липкиным). Подобное наблюдение описал L.Borrotta и др. в 1977 г. J.Hollander! и др. описали в 1978 г. случай, когда аденокарцинома поджелудочной железы метастазировала в хондросаркому бедренной кости.
Лечение. Согласно опыту многочисленных клиник лучевое воздействие на хондросаркому не оказывает положительного терапевтического воздействия (скорее — отрицательное). Химиотерапия также не дает положительных результатов, поскольку хрящевые клетки окружены основным веществом, для растворения которого требуется не менее 6 различных ферментов.
Последние данные говорят о положительном результате химиотерапии у больных с мезенхимальными саркомами, хорошо васкуляризованными и резко отличающимися от других форм. Основным методом лечения является хирургический. При далеко зашедших процессах при достижении опухолями громадных размеров и при рецидивах иногда единственным методом остается ампутация. Нашим больным при хондросаркомах верхнего конца бедра и костей таза были произведены 66 межподвздошных экзартикуляций (оставление небольшой части подвздошной кости может быть источником рецидива и ухудшает 5— 10-летние отдаленные результаты) и 61 обширная резекция костей таза с сохранением конечности.
У ряда больных были показания к транслюмбальной ампутации (ниже II поясничного позвонка). С родственниками 3 больных мы беседовали, но они категорически отказались от этой операции, как и сами больные, которые еще хорошо ходили; 6 больным была произведена межлопаточно-грудная ампутация, а 38 — межлопаточно-грудная резекция — эту операцию необходимо широко пропагандировать. 25 больным выполнены ампутации конечностей на различном уровне и 12 — ампутации пальцев. Остальным пациентам были произведены различные другие сохранные операции (рис. 24.1, 24.2).
Хондросаркомы метастазируют сравнительно редко, наиболее часто в легкие, реже в лимфатические узлы. Больных с метастазами в легкие мы направляли в Центр хирургии, где 8 человек были оперированы, 3 из них умерли.
Результаты лечения больных со злокачественными опухолями приводятся во многих работах. Однако при анализе материала авторов почти всегда можно обнаружить, что он неоднороден или недостаточно тщательно изучен гистологически, несравнимы применявшиеся методы лечения и т.п., поэтому мы всегда очень осторожно относимся к процентным оценкам хороших или плохих результатов.
То же самое можно сказать и относительно хондросарком, поскольку исход зависит не только от степени зрелости опухоли, но и от локализации (таз, позвоночник, грудина, ребра, лопатка, верхний или нижний конец бедренной, большеберцовой костей, пястных костей или фаланг пальцев) и от других причин, поэтому к выбору операции надо подходить строго.
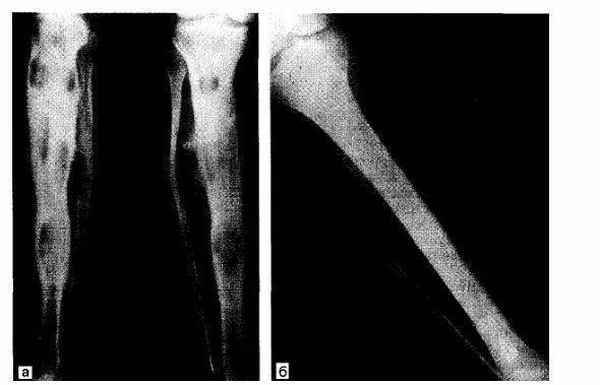
Рис.24.2. Хондросаркома 3 /4 большеберцовой кости. а — удаление здоровых тканей с опухоли по типу «снимания чулка с молнией»; б — замещение дефекта аллотрансплантатом.
Хондрома и Хондросаркома. Лечение в Италии
Италия – красивейшая страна, которой удалось создать одну из самых лучших в мире систем здравоохранения. По мнению известного международного агентства BLOOMBERG Италия уверенно входит в тройку мировых лидеров в медицине, уступая только Гонконгу и Сингапуру, и оставляя далеко за собой систему здравоохранения Германии.
Что представляют собой хондрома и хондросаркома?
Хондромы и хондросаркомы являются радиорезистентными опухолями, поэтому облучение данных опухолей не приносит желаемого результата. Имеющаяся в Италии технология облучения опухолей Адротерапия, позволяет преодолеть данную резистентность и добиться положительных результатов. Адротерапия успешно борется с саркомами шеи и головы, черепными хондромами о хондросаркомами.
Хондрома - это опухоль хрящевой ткани с доброкачественным течением, локализуется обычно в метаэпифизарных отделах длинных трубчатых костей, чаще в области коленного сустава, в костях таза, лопатке, изредка в телах позвонков. Встречается преимущественно в молодом возрасте, клиническое течение хондромы обычно благоприятное, но нельзя исключить опасность ее озлокачествления и трансформации в хондросаркому.
Хондросаркома – злокачественная опухоль, исходным элементом которой также является хрящевая ткань, на сегодняшний день в мире считается одной из самых распространенных опухолей скелета и составляет 10-12% всех злокачественных новообразований костей.
Встречается хондросаркома преимущественно в у лиц среднего возраста (40-60 лет), поражает как плоские кости плечевого и тазового пояса, так и трубчатые кости. Может возникать как на неизмененных костях, так и и вследствие перерождения некоторых доброкачественных новообразований.
Классификация хондросарком
По происхождению хондросаркомы делят на:
центральные (поражающие кость изнутри);
периферические (растущие по наружной поверхности кости).
опухоли, возникшие при озлокачествлении доброкачественных образований: хондром, хондробластом, хондромиксоидных фибром, костно-хрящевых экзостозов, хондроматоза костей.
По степени злокачественности хондросаркомы подразделяют на высокодифференцированные и низкодиференцированные
Клинические проявления хондросаркомы
Клиническая картина зависит и степени дифференцировки опухоли, ее вида и стадии процесса.
Течение высокодифференцированной хондросаркомы обычно длительное. Начальными симптомом ее является появление боли, которая постепенно нарастает и усиливается в ночное время. Однако интенсивность боли не столь велика, как при остеогенной саркоме. При пальпации определяется округлая или овальная крупнобугристая опухоль, располагающаяся обычно у сустава. Окружающие ткани обычно не изменены и лишь при запущенных состояниях отмечается повышение местной температуры и расширение подкожных вен над зоной опухоли. При расположении опухоли возле сустава движения в нем обычно затруднены. Общее состояние больных, даже при наличии значительной опухоли, долгое время остается вполне удовлетворительным. Только при очень больших опухолях и их метастазах развиваются явления интоксикации. Изменения со стороны крови также наступают в поздних стадиях заболевания. Обычно опухоль метастазирует в легкие, очень редко в другие органы. Регионарные метастазы в лимфатические узлы не наблюдаются.
Более агрессивный рост и более стремительное течение патологического процесса проявляют низкодифференцированные разновидности хондросаркомы. Болевой синдром быстро нарастает и отличается постоянством , устойчив к действию аналгетиков. Все проявления низкодифференцированной формы опухоли, как общие, так и местные, нарастают гораздо быстрее, чем при опухоли с более высокой степенью дифференциации.
Метастазирование происходит преимущественно гематогенным путем и наблюдается чаще при низкодифференцированных формах хондросарком. Метастазами, в основном, поражаются легкие, а также печень и головной мозг. Периостальные (наружные) хондросаркомы характеризуются особым типом метастазирования.
Вокруг таких опухолей возникает реактивная зона, отделяющая здоровые ткани от новообразования. При прорастании этой зоны периферические хондросаркомы образуют сателлитные узлы (прыгающие метастазы), представляющие собой группы злокачественных клеток, утративших связь с основной опухолью и образующих очаги как в реактивной зоне, так и в толще окружающих здоровых тканей.
Диагностика хондросаркомы
Так как клинические симптомы при хондросаркоме неспецифичны, диагноз ставится на основании дополнительных исследований.
Рентгенологическое обследование - при центральных локализациях опухоли выявляется очаг деструкции неправильной формы, обычно с нечеткими очертаниями, с мелкими очажками обызвествления, кость вокруг очага вздута. Периферические хондросаркомы на рентгенограммах выглядят, как контрастные очаги бугристой формы с нечеткими границами, расположенные на наружной поверхности кости.
Для уточнения разновидности и степени диференцировки новообразования, с целью гистологического исследования, выполняется пункционная биопсия. Материал обычно забирается из разных участков опухоли.
Обычно для точной диагностики перечисленных исследований бывает достаточно. При необходимости в отдельных случаях могут быть использованы дополнительные методы диагностики: компьютерная или магнитно-резонансная томография кости, а также остеосцинтиграфия. Обязательным также является выполнение рентгенограммы органов грудной клетки для выявления метастазов в легкие.
Поскольку большинство хондросарком проявляют устойчивость к лучевой терапии и химиотерапии, основным способом лечения при этом заболевании является хирургическое удаление опухоли.
Оперативное вмешательство является радикальным и проводится по всем правилам абластики и антибластики. Абластика подразумевает полное удаление опухоли в пределах здоровых тканей, а антибластика - это совокупность приемов, направленных на предотвращение рассеивания раковых клеток в ране или за пределами операционного поля.
В зависимости от локализации и размеров опухоли проводятся: резекция части кости, удаление кости с последующим эндопротезированием, а также, в тяжелых случаях, ампутация конечности или экзартикуляция.
В случаях, когда опухоль труднодоступна и ее удаление невозможно, или при общих противопоказаниях к оперативному вмешательству , проводится химио- и лучевая терапия. Эти методы направлены на замедление роста хондросаркомы, являются лишь паллиативными и не обеспечивают излечения.
Прогноз при хондросаркоме всегда очень серьезный, однако, чем раньше выявлено заболевание и проведено оперативное лечение, тем лучше отдаленные результаты.
Все наши структуры находятся в г. Милан на расстоянии 20-25 минут от центра города, в случае необходимости международные отделы клиник готовы оказать поддержку в транспортировке, бронировании гостиницы и других вопросах
Вся информация содержащаяся на сайте носит информативный характер, и не является публичной офертой или рекомендацией.
Хондрома. Хондросаркома. Остеогенная саркома.
Хондрома. Хондросаркома. Остеогенная саркома.
При цитологическом исследовании опухолей хряща, как правило, можно видеть то или иное количество типичных хрящевых клеток. Клетки круглые или овальные, значительно реже вытянутые и звездчатые Размеры клеток самые различные, что зависит от места их расположения и отношения к межуточному веществу. Ядра клеток хондромы преимущественно мелкие, чаще темные, обычно округлые или комковатые, но бывают и неправильной формы с зазубренными краями с точечным строением хроматина.
Ядра занимают центральное положение в клетке. Встречаются клетки с крупными пузыревидными светлыми ядрами, имеющими более нежную структуру и содержащие мелкое ядрышко. В препаратах присутствуют также в различном количестве двуядериые хрящевые клетки. Ядра в них имеют сплющенную с одной стороны или бобовидную форму н более плотную структуру. Цитоплазма их нежно-голубого тона, рыхлая, с нечеткими контурами, часто в ней определяются вакуоли различных размеров. В ряде клеток встречается зернистость с базо-фильным оттенком. Иногда клетки имеют звездчатую, отростчатую и веретенообразную форму.
Кроме того, в препаратах содержится в том или ином количестве основное вещество — хондромукоид.
Хондросаркома.
При исследовании мазков, полученных при пункции хондросаркомы, соотношение основного вещества и клеток часто отличается преобладанием последних, однако в других полях зрения эти соотношения могут быть иными. Основное вещество, имея различную плотность, на цитологических препаратах характеризуется неравномерной окраской. Иногда оно окрашено в базофильиые тона, лишь с отдельными оксифильными полосками, иногда же оно сохраняет более однородные малиновые тона. Клетки располагаются в основном веществе разрозненно, хаотично, редко можно встретить их скопления.
Форма клеток самая различная, они могут быть округлыми, вытянутыми, овальными, неправильных очертаний, отростчатыми. Часто при цитологическом исследовании затруднения в постановке диагноза связаны с тем, что большинство клеток подобны зрелым. Как указывают многие авторы, зрелость клеток заметно изменяется от периферии опухоли к ее центру. В центре опухоли находятся наиболее зрелые клеточные формы. Ядра клеток хондросаркомы неоднородны как по величине, так и по интенсивности их окраски. Располагаются в центре клетки, обычно имеют округлую форму, темную окраску с нечеткой структурой хроматина. Более крупные ядра бывают чаще округлой, реже овальной формы, окрашиваются в более светлые тона, чем мелкие ядра, имеют структурированный хроматин.
При цитологическом исследовании препаратов хондробластомы наблюдают в том или ином количестве молодые клетки округлой или многогранной формы с крупными круглыми ядрами, которые располагаются центрально, занимая большую часть клетки. Структура хроматина в них мелкозернистая, часто различимы ядрышки, цитоплазма слабобазофильная. Обычно они располагаются в синевато-сиреневом основном веществе. Помимо вышеописанных клеток, которые квалифицируются как молодые хрящевые клетки — хондробласты, в препаратах в меньшем количестве встречаются одноядерные, значительно реже двуядериые зрелые хрящевые клетки.
При цитологическом исследовании препаратов остеогенной саркомы в пунктате часто определяют примесь элементов периферической крови. Клетки опухоли располагаются разрозненно среди эритроцитов и лейкоцитов, реже можно наблюдать их скопления. Встречаются двуядериые клетки крупных и средних размеров. Клетки не всегда имеют четкие границы, чаще они слабо контурированы. Цитоплазма обычно нежио-базофильная. Чаще она имеет вид небольшого ободка вокруг ядра. Ядра крупные, овальной или округлой формы, встречаются ядра лапчатого вида, чаще расположены эксцентрично Хроматин мелкозернистый, распределен равномерно. В части ядер просматриваются гипертрофированные нуклеолы.
В доброкачественных гигантоклеточных опухолях среди элементов крови располагаются гигантские клетки типа остеокластов с большим количеством центрально расположенных ядер круглой или овальной формы. Хроматин в ядрах представлен в виде мелких зерен. В части ядер различимы ядрышки. Число ядер в одной клетке колеблется от 10 от 60. Цитоплазма гигантских клеток окрашивается неравномерно в розово-синие или серо-синие тона, не всегда хорошо контурируется, вследствие чего границы клеток плохо различимы. Помимо гигантских многоядерных клеток, в препаратах в большом количестве видны одноядерные, реже двуядерные клетки типа остеобластов.
Эти клетки обычно округлой или овальной формы с ядром, часто содержащим ядрышки; цитоплазма их окрашивается в базофильные тона. У некоторых клеток окаю ядра наблюдается просветление: ядра расположены центрально. Эти клетки по всем морфологическим признакам соответствуют описанным в литературе одноядерным остеобластическим клеткам, характерным для остеобластокластомы. В одноядерных и гигантских многоядерных клетках обнаруживается бурый пигмент (гемосидерин).
При цитологическом исследовании материала злокачественной гигантоклеточной опухоли обращает на себя внимание следующее: остеокласты по своему строению не отличаются от остеокластов, встречаемых в нормальных тканях и доброкачественных опухалях, но их значительно меньше до нескольких клеток в препарате. Напротив, одноядерные клетки (типа остеобластов) имеют существенные отличия. Одноядерных клеток, типичных для доброкачественной остеобластокластомы, почти нет.
В мазках обнаруживается большое количество крупных, округлых, вытянутых, отростчатых, иногда веретенообразных клеток с резко базофильной цитоплазмой и резким полиморфизмом. Гиперхромное ядро занимает почти всю клетку и содержит 1-3 нуклеолы. Цитоплазма чаще имеет вид узкого ободка. Встречаются "голые" ядра и неправильные фигуры деления одноядерных клеток.
- Вернуться в оглавление раздела "гистология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Саркома костей
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Что такое саркома костей?
Филиалы и отделения, где лечат саркомы костей
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Хирургическое отделение онкологической ортопедии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение комбинированного лечения опухолей костей, мягких тканей и кожи
Заведующий отделения: Александр Александрович Курильчик
Контакты: 8 (484) 399 31 30
Введение
Опухоли костей – это обобщающее понятие, которое включает в себя все доброкачественные и злокачественные новообразования, поражающие скелет человека.
Скелет - совокупность костей человеческого организма. Служит опорой мягким тканям, точкой приложения мышц, вместилищем и защитой внутренних органов. Скелет взрослого человека состоит из 205—207 костей. Почти все они объединяются в единое целое с помощью суставов, связок и других соединений.
Статистика саркомы костей (эпидемиология)
Первичные злокачественные опухоли костей составляют 0,001% от всех впервые выявленных злокачественных новообразований. В России заболеваемость первичными злокачественными опухолями костей составляет 1,03 случая на 100 тыс. населения, что соответствует данным по заболеваемости в других странах.
Морфологическая классификация опухолей костей:
- Доброкачественные опухоли костей
- Остеома
- Остеоид — остеома
- Остеохондрома
- Хондрома.
- 2. Злокачественные опухоли костей
- Злокачественная фиброзная гистиоцитома
- Остеосаркома
- Саркома Юинга;
- Хондросаркома.
- Метастазы в кости опухолей различных локализаций
- Пограничные опухоли костей – Гигантоклеточная опухоль.
Стадии и симптоматика саркомы костей
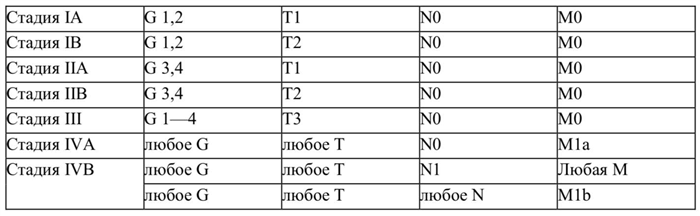
Клиническая классификация TNM
Т - первичная опухоль
Тх - оценка первичной опухоли невозможна.
Т0 - первичная опухоль не обнаружена.
Т1 - опухоль размером до 8 см в наибольшем измерении.
Т2 - опухоль размером более 8 см в наибольшем измерении.
Т3 - множественные опухоли в кости первичного очага.
N - регионарные лимфатические узлы
Nx - состояние регионарных лимфатических узлов оценить невозможно.
N0 - метастазов в регионарных лимфатических узлах нет.
N1 - метастазы в регионарных лимфатических узлах имеются.
М - отдаленные метастазы
Мх - наличие отдаленных метастазов оценить невозможно.
М0 - отдаленных метастазов нет.
M1 - наличие отдаленных метастазов:
М1а - метастазы в легкие;
M1b - метастазы иной локализации.
G - гистопатологическая дифференцировка
Gх - степень дифференцировки не может быть установлена.
G1 - высокая степень дифференцировки.
G2 - средняя степень дифференцировки.
G3 - низкая степень дифференцировки.
G4 - недифференцированные опухоли.
Боль – самый ранний признак. Для начала болезни характерна тупая, ноющая боль без четкой локализации в кости. Дальнейшее развитие заболевания приводит к появлению невыносимо сильной боли, пик приходится на ночное время, не купируется обычными анальгетиками. У более чем половины пациентов на месте роста опухоли пальпируется припухлость по плотности мягче костной ткани. Пораженная конечность отекшая, может быть покраснение кожи.
Причины возникновения саркомы костей и факторы риска
К факторам риска развития сарком костей можно отнести предшествующую лучевую терапию, состояние иммунодефицита, болезнь Педжета, болезнь Олье, доброкачественные опухолевые поражения кости так же могут приводить к злокачественной трансформации. Однако, у большинства пациентов специфических этиологических факторов не выявляется.
Диагностика саркомы костей
·Для верификации онкопроцесса поразившего кость и определения дальнейшей тактики лечения, необходимо определить гистологический тип опухоли. “Золотым стандартом” - является выполнение трепан-биопсии либо открытой биопсии.
·Компьютерная томография легких. Наиболее часто саркомы костей метастазируют в легкие, а разряжающая возможность флюорографии и рентгеновского исследования невелика, поэтому пациентам с саркомами костей необходимо выполнение компьютерной томографии органов грудной клетки.
·Компьютерная томография или магнитно-резонансная томография первичного очага опухоли. Эти исследования позволяют адекватно оценить распространенность опухолевого процесса, прилежание опухоли к магистральным сосудисто-нервным структурам, степень вовлечения прилежащих мягких тканей.
·Ультразвуковое исследование брюшной полости, печени, прилежащих зон регионарного лимфооттока. Саркомы костей редко метастазируют в печень и регионарные лимфотические коллекторы (3-5%) и наличие метастазов в них является неблагоприятным прогностическим фактором, однако проводить исследование этих областей так же необходимо.
·Сцинтиграфия костей. Второй по частоте развития метастазов сарком костей точкой являются кости, поэтому проведение сцинтиграфии для таких пациентов обязательно.
·Так же необходимо диагностировать и вовремя назначить коррегириующую терапию сопутствующих хронических либо впервые выявленных заболеваний – сахарный диабет, различные кардиальные патологии, нарушения дыхания, нарушения работы почек и прочие.
Лечение саркомы костей
В первую очередь следует рассматривать возможность выполнения органосохранных операций. Главным условием операбельности пациентов является радикальность и абластичность удаления опухоли, что гарантирует отсутствие местного рецидива.
Сотрудники ФГБУ «НМИЦ радиологии» Минздрава России владеют всеми современными методиками органосохранной хирургии опорно – двигательного аппарата:
· Эндопротезирование онкологическим эндопротезом плечевого сустава.
· Эндопротезирование онкологическим эндопротезом тазобедренного сустава.
· Эндопротезирование онкологическим эндопротезом коленного сустава.
· Тотальное эндопротезирование бедренной кости.
· Модульное эндопротезирование вертлужной впадины после удаления опухолей костей таза.
· Эндопротезирование тел позвонков на всех уровнях позвоночного столба.
· Эндопротезирование онкологическим эндопротезом лучезапястного сустава.
· Эндопротезирование онкологическим эндопротезом локтового сустава.
· Реконструкция удаленных фрагментов костей при помощи ауто/аллопластики.
· Резекция костей плечевого пояса (лопатка, ключица).
· Резекции ребер и грудной стенки.
· Использование собственной кости пациента для замещения дефекта после операции.
· Онкологическое эндопротезирование, металлолстеосинтез.
· Расширенные операции при массивных опухолях плечевого пояса (межлопаточно-грудная ампутация).
При невозможности выполнения органосохранных операций необходимо выполнение калечащих операций в радикальном объеме. Ампутация или экзартикуляция конечности выполняются в следующих случаях:
- обширное первично-множественное распространение опухоли;
- вовлечение в опухолевый процесс магистрального сосудисто-нервного пучка.
- технически исключающий проведение реконструктивно-пластического этапа операции;
- прогрессирование на фоне предоперационной химиотерапии;
- отказ пациента от органосохранной операции;
- жизненные показания к экстренной хирургии – распад опухоли, кровотечения.
Так же в клинической практике лечения злокачественных поражений костей применятся лучевая и химиотерапия.
Осложнения противоопухолевого лечения саркомы костей и их коррекция
Одним из главных типов осложнений после выполненных операций являются инфекционные и механические. Данные проблемы являются актуальными не только, для онкоортопедии но и для классической травматологии - ортопедии. Разработаны и внедрены алгоритмы по борьбе с данными типами осложнений.
Особенности реабилитации после лечения саркомы костей
Реабилитация пациентов, которым было проведено хирургическое лечение по поводу опухолевого поражения костей в нашем отделении – является одной из приоритетных задач для врачей нашего центра. Этот процесс включает себя большое количество специалистов: онкологов, врачей ЛФК, неврологов и даже психологов. Хорошее психоэмоциональное состояние пациента, является одним из главных факторов для более быстрой реабилитации больного. Для каждого пациента подбирается индивидуальный план реабилитационных мероприятий. Как правило на 2-3 сутки после операции пациент встает на ноги и начинает получать минимальные нагрузки. C каждым днем нагрузка увеличивается, под чутким контролем врачей. В большинстве случаев пациент, получивший у нас лечение, покидает нас на своих ногах и с огромной мотивацией на быстрое выздоровление.
Прогноз заболевания саркомы костей
Важно понимать, что течение болезни индивидуально и не всегда возможно предугадать его течение. Оно может благоприятным или неблагоприятным, но бывают исключения из правил, как их плохих, так и из хороших. Неблагоприятными факторами, которые могут влиять на выживаемость являются: высокая степень злокачественности, размеры первичной опухоли, локализация опухоли в костях таза и позвоночнике, слабая реакция опухоли не проводимую химиотерапию, выраженная сопутствующая патология. При проведении правильного лечения общая пятилетняя выживаемость больных с высокозлокачественными саркомами костей составляет до 75%. При опухолях низкой степени злокачественности она выше и может достигать 90%.
Филиалы и отделения, в которых лечат саркомы костей
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, лекарственного и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Хирургическое отделение онкологической ортопедии МНИОИ им. П. А. Герцена - филиал ФГБУ «НМИЦ радиологии» Минздрава России
Контакты: (495) 150 11 22
Отделение комбинированного лечения опухолей костей, мягких тканей и кожи МРНЦ имени А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России
Саркомы костей: лечение и диагностика
Саркомы костей лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Общие сведения о происхождении сарком костей
К раку костей относят группу различных по особенностям клинического течения новообразований (от крайне медленно развивающихся до быстро растущих и рано метастазирующих опухолей).
Саркомы костей могут локализоваться в любых костях скелета. Однако наиболее часто поражаются длинные трубчатые кости, преимущественно бедренная, большеберцовая и плечевая. Реже поражаются кости таза, лопатка и ребра.
Вторичные (метастатические) опухоли костей встречаются в клинической практике значительно чаще первичных. При этом метастазами преимущественно поражаются позвонки, ребра, кости таза и др.
Наиболее часто метастазирует в кости рак молочной железы, легкого, предстательной железы, почки и щитовидной железы.
Какие бывают формы рака костей
Остеосаркома
Одна из наиболее распространенных форм злокачественных новообразований костной ткани. Опухоль обычно возникает у детей, подростков, лиц молодого возраста, у мужчин несколько чаще, чем у женщин. Остеосаркома может развиться в любой кости скелета, однако излюбленной ее локализацией являются длинные трубчатые кости и особенно нижних конечностей, в основном образующих коленный сустав.
Клинически различают две формы остеосаркомы: быстро развивающиеся опухоли с острым началом заболевания, резкими болями и более медленно развивающиеся опухоли с менее яркими клиническими проявлениями. При быстро растущих формах опухоли обнаружение легочных метастазов возможно во время первичного обследования.
Остеосаркома отличается от других сарком костей агрессивностью. Об этом свидетельствует ее склонность к быстрому росту, раннему гематогенному метастазированию. Метастазы обычно клинически проявляются спустя 6 – 12 месяцев от появления первых признаков заболевания. Наиболее часто метастазами поражаются легкие.
Саркома Юинга (костно-мозговая опухоль)
Занимает второе место по заболеваемости среди злокачественных новообразований костей, возникающих в подростковой и детской возрастных группах.
Опухоль чаще развивается на втором десятилетии жизни и достаточно редко у детей младше 5 лет. Мальчики болеют чаще. В противоположность остеосаркоме, саркома Юинга более склонна к поражению диафизов кости, а также плоских костей, включая кости таза, лопатку, ребра и тела позвонков.
Наиболее излюбленной локализацией саркомы Юинга являются длинные трубчатые кости конечностей и кости таза. Для клинической картины саркомы Юинга, наряду с появлением болей в пораженной кости, часто характерно наличие лихорадки, лейкоцитоза и ускоренной СОЭ. Отмечается местная гиперемия кожи.
Саркома Юинга приводит к быстрому разрушению кости, распространяется по костно-мозговому каналу, прорастает в окружающие ткани и рано метастазирует в кости, легкие, печень и др. органы. Метастазы в лимфатические узлы наблюдаются до 20 % случаев.
Хонросаркома — первичная злокачественная опухоль кости хрящевой природы.
У взрослых хондросаркома является вторым по частоте после остеосаркомы видом рака костей. В структуре первичных опухолей костей хондросаркомы занимают 10-20 %. Они могут возникать и как вторичные опухоли в результате малигнизации доброкачественных остеохондром или энхондром. Опухоль возникает обычно у лиц старше 40 лет, несколько чаще развивается у мужчин.
Хондросаркомы могут поражать любую кость скелета, однако преобладающей локализацией опухоли являются кости таза и бедренная кость. Нередко хондросаркома развивается в плоских костях, таких как лопатка, ребра, кости таза и черепа. Клиническое течение ходндросарком относительно медленное, но встречаются и быстрорастущие варианты заболевания.
Метастазы хондросаркомы развиваются в относительно поздние сроки. Для клинической картины характерно возникновение болей в пораженной области. При поражении костей таза симптомокомплекс включает в себя картину вовлечения нервных корешков, заключающийся в болевом синдроме и нарушении функции тазовых органов.
Cтатистика
Злокачественные опухоли костей в структуре онкологической заболеваемости составляют примерно 1 % от всех злокачественных новообразований. Первичные злокачественные опухоли костей наблюдаются в любом возрасте, но чаще всего в 15–40 лет.
По данным некоторых авторов, наиболее часто заболевают дети, подростки, лица молодого возраста, причем в подростковом и юношеском возрасте (до 20 лет).
Среди злокачественных опухолей костей наиболее часто встречается остеосаркома (50-60 %), на втором месте – саркома Юинга, далее следуют хондросаркома, фибросаркома и др.
У части больных злокачественные опухоли развиваются в результате малигнизации доброкачественных и опухолевидных образований.
Последние десять лет в Беларуси ежегодно регистрировалось от 90 до 140 случаев злокачественных опухолей костей.
Группы риска и факторы, предрасполагающие к развитию сарком костей
Причины развития опухолей костей изучены недостаточно. Нередко опухоли развиваются после травмы. Однако в настоящее время склонны считать, что травма просто привлекает внимание к уже существующей опухоли и не играет значительной роли в этиологии болезни, но способствует ее быстрому росту.
Саркомы могут развиваться в кости ранее подверженной облучению ионизирующей радиацией с целью лечения других злокачественных новообразований. Радиоиндуцированные саркомы костей обычно развиваются спустя не менее 3 лет после облучения.
Симптомы
Для злокачественных опухолей костей характерны следующие симптомы:
- деформация кости;
- появление хромоты, ограничение подвижности в суставе, прилежащем к опухоли;
- наличие болей, усиливающихся ночью (необязательный признак);
- общая и местная температурная реакция (более характерна для саркомы Юинга);
- наличие глубоко расположенной не смещаемой опухоли в мягких тканях вблизи кости.
Профилактика и раннее выявление сарком костей
Специфической профилактики опухолей костей нет. К процессам склонным к трансформации в злокачественные опухоли костей относят фиброзную дистрофию, хондромы, костно-хрящевые экзостозы и болезнь Педжета (деформирующий остеоз). По данным различных авторов частота их малигнизации может достигать 15 %.
Лечение предопухолевых заболеваний костей хирургическое. При множественном поражении костей необходимо проходить ежегодные контрольные осмотры у ортопеда-травматолога для раннего выявления малигнизации.
Диагностика рака костей
Ведущим методом диагностики рака костей является рентгенологическое исследование.
Наиболее значимыми рентгенологическими признаками злокачественной опухоли являются:
- наличие очага разрушения (деструкции) кости;
- наличие периостальной реакции в виде характерного козырька, длинных нитеобразных спикул, расположенных перпендикулярно по отношению к кости, появление рядом с пораженной костью, а также мягкотканного компонента с участками обызвествления.
Методы обследования перед назначением лечения
Диагноз сарком костей устанавливаются на основании данных морфологического исследования фрагмента опухоли, полученного путем биопсии и рентгенологического исследования.
Биопсия опухоли может быть выполнена путем трепанобиопсии (взятие материала опухоли с использованием толстой иглы, в том числе под рентгенологическим контролем) или открытой биопсии.
Обязательным является выполнение рентгенографии всей пораженной кости, а также КТ или МРТ. Эти исследования могут повторяться в процессе химиотерапии для оценки ее эффективности.
Для уточнения распространенности опухоли и выработки оптимальной тактики лечения проводится инструментальное обследование:
- КТ органов грудной клетки;
- ультразвуковое исследование органов брюшной полости;
- остеосцинтиграфия;
- биопсия костного мозга (при саркоме Юинга).
Стадии сарком костей
Классификация используется для наиболее часто встречающихся опухолей костей (остеосаркома, саркома Юинга, хондросаркома и др.). Стадия устанавливается на основании гистологического исследования и данных инструментального обследования (рентгенография, остеосцинтиграфия и др.).
- I стадия Все низкозлокачественные опухоли без метастазов;
- II стадия Все высокозлокачественные опухоли без метастазов;
- III стадия Все опухоли без метастазов с наличием нескольких очагов в одной кости;
- IV стадия Все опухоли с наличием метастазов в отдаленных органах и/или регионарных лимфатических узлах.
Методы лечение рака костей
В настоящее время принципы лечения некоторых видов злокачественных опухолей костей претерпели существенные изменения. Радикальные хирургические вмешательства могут являться самостоятельными методами лечения исключительно при высокодифференцированных (низкозлокачественных) опухолях (хондросаркома, фибросаркома, паростальная саркома).
Лечение низкодифференцированных (высокозлокачественных) опухолей (остеосаркома, саркома Юинга и др.), учитывая их высокую склонность к гематогенному метастазированию, предусматривает проведение после операции длительных курсов химиотерапии с целью профилактики развития метастазов или их лечения. При лечении радиочувствительных костных опухолей (саркома Юинга, лимфосаркома кости) используется лучевая, которая в сочетании с химиотерапией может излечить опухоль без операции.
Хирургическое лечение
Хирургическое вмешательство является главным составным элементом почти любого комплекса лечебных мероприятий при опухолях костей. К радикальным операциям при саркомах костей относятся ампутация, экзартикуляция и органосохраняющие операции.
Ампутации и экзартикуляции выполняют при далеко зашедшем опухолевом процессе (распад опухоли с выраженной интоксикацией, кровотечение из эрозированных магистральных сосудов, патологические переломы с выраженным болевым синдромом).
К расширенным радикальным операциям относятся межподвздошно-брюшное вычленение и межлопаточно-грудная ампутация, которые могут применяться при низкозлокачественных опухолях с более благоприятным прогнозом в случаях невозможности органосохраняющего лечения.
При опухолях, поражающих кости конечностей, предпочтение отдается органосохраняющим операциям с применением индивидуального эндопротезирования, а также костной пластики, в том числе микрохирургической аутотрансплантации кости.
Противопоказаниями к органосохраняющим оперативным вмешательствам являются:
вовлечение в опухолевый процесс основного сосудисто-нервного пучка на большом протяжении; патологические переломы с инфицированием и обсеменением тканей опухолевыми клетками;
обширное опухолевое поражение мышц.
Лучевое лечение
Лучевая терапия при злокачественных опухолях костей применяется редко, за исключением лечения саркомы Юинга и лимфомы кости. Иногда лучевое лечение используют при невозможности удалить опухоль или ее метастазы.
Химиотерапия
Химиотерапия широко применяется при лечении высокозлокачественных опухолей костей.
Целью химиотерапии до хирургического вмешательства (неоадъювантная химиотерапия) является воздействие на микрометастазы и уменьшение размеров опухоли.
Еще одним достоинством неоадъювантной химиотерапии является возможность на основании ответа опухоли на предоперационные курсы лечения определить ее чувствительность к используемым препаратам и при необходимости изменить схему лечения после операции.
Целью послеоперационной химиотерапия является подавление роста и уничтожение микроскопических метастазов (адъювантная химиотерапия) или лечение уже развившихся отдаленных метастазов (лечебная химиотерапия).
Обычно проводится от четырех до 10 курсов послеоперационной химиотерапии, в зависимости от вида опухоли.
При лечении остеосаркомы наиболее высокая эффективность установлена для комбинаций, включающих доксорубицин, цисплатин, ифосфамид, метотрексат. При лечении саркомы Юинга хорошо себя зарекомендовали и широко используются комбинации доксорубицина, винкристина, ифосфамида, дактиномицина, этопозида и циклофосфана.
При эффективности химиотерапии и наличии одиночных метастазов в легком, возможно их хирургическое удаление.
Наблюдение и обследование после проведенного лечения
При высокозлокачественных саркомах контрольные осмотры у онколога проводятся:
- в течение первых двух лет после завершения лечения – каждые 3 месяца;
- в течение третьего года – каждые четыре месяца;
- в течение четвертого и пятого года каждые 6 мес. и далее – ежегодно.
При низкозлокачественных саркомах наблюдение проводится каждые 6 мес. в течение 2-х лет и далее ежегодно.
Читайте также:
