Хроническая болезнь почек
Добавил пользователь Morpheus Обновлено: 29.01.2026
Хроническая болезнь почек — это медленно прогрессирующее (от нескольких месяцев до нескольких лет) ухудшение способности почек фильтровать метаболические продукты жизнедеятельности, поступающие из крови (снижение почечной функции).
Причины
- Диабетическая нефропатия
- Гипертонический нефросклероз
- Первичные и вторичные гломерулопатии
- Метаболический синдром
- Наследственные нефропатии (поликистоз почек)
- Обструкция мочевыводящих путей (опухоли, камни,пузырно-мочеточниковый рефлюск, доброкачественная гиперплазия предстательной железы)
- Аутоиммунные заболевания (системная красная волчанка)
- Сосудистая патология почек (стеноз почечной артерии, фибромышечная дисплазия)
Симптомы
- Потеря массы тела и анорексия
- Утомляемость и общая слабость
- Апатия, хроническая усталость
- Низкое артериальное давление
- Стоматит
- Частое мочеиспускание ночью (никтурия)
- Желто-коричневый цвет кожи
- Мышечные подергивания и судороги
- Ощущение покалывания в руках и ногах, онемение
- Синдром беспокойных ног
- Потеря чувствительности в определенных участках тела
- Острый артрит с болью в суставах
- Отеки и задержка жидкости
- Спутанность сознания, вялость
- Снижение ясности ума
- Эпилептические припадки
По мере ухудшения почечной функции человек может чувствовать утомляемость и общую слабость, у него может снизиться ясность сознания. У некоторых людей происходит потеря аппетита и возникает одышка. Анемия тоже способствует возникновению усталости и общей слабости. Накопление продуктов обмена веществ также вызывает тошноту, рвоту и неприятный вкус во рту, что может привести к недостаточному питанию и потере массы тела.
У людей с хронической болезнью почек, как правило, чаще образуются кровоподтеки, а кровотечение после порезов продолжается дольше обычного. Хроническая болезнь почек также уменьшает способность организма сопротивляться инфекциям. Подагра может вызвать острый артрит с болью в суставах и отеками.Тяжелое нарушение функции почек приводит к тому, что в крови в высоких концентрациях накапливаются продукты обмена веществ.
Повреждение мышц и нервов может вызывать мышечные подергивания, мышечную слабость, спазмы и боль. Человек может чувствовать ощущение покалывания в руках и ногах и терять чувствительность в определенных участках тела. Затем может развиться синдром беспокойных ног. В результате может возникнуть энцефалопатия, что может привести к спутанности сознания, вялости и судорогам.
Сердечная недостаточность служит причиной одышки. Перикардит может вызвать боль в груди и низкое артериальное давление. У людей с запущенной формой хронической болезни почек обычно развиваются желудочно-кишечные язвы и кровотечение. Кожа становится желто-коричневой, и иногда концентрация мочевины настолько высока, что она кристаллизуется от пота, образуя белый порошок на коже. Некоторые люди ощущают зуд во всем теле.
Возможные осложнения
- Развитие ацидоза
- Анемия
- Подагра
- Повышенное артериальное давление
- Сердечная недостаточность
- Перикардит (воспаление околосердечной сумки)
- Развитие атеросклероза
- Нарушение формирования и поддержание костной ткани (ренальная остеодистрофия)
- Повышение риска переломов
Диагностика
С учетом причины заболевания и имеющихся симптомов врач может назначить следующие виды обследования:
- анализы мочи;
- бактериальный посев мочи;
- различные анализы крови;
- ультразвуковое исследование (УЗИ) почек;
- ультрасонографию;
- биопсию (иногда).
Лечение
Лечение зависит от причины и симптомов болезни, тяжести течения, а также наличия сопутствующих заболеваний и медикаментозной терапии, получаемой по сопутствующей патологии. С учетом этого врач может назначить:
Хроническая болезнь почек: что надо знать
Хроническая болезнь почек ( ХБП) — это симптомокомплекс, развившийся вследствие уменьшения числа и изменения функции нефронов, что приводит к изменению выделительной и инкреторной деятельности почки. В результате нарушается поддержание гомеостаза внутренней среды, что проявляется изменением всех обменных процессов: водно-электролитного , белкового, углеводного, липидного. Вследствие этого нарушается работа всех систем организма: сердечно-сосудистой , дыхательной, пищеварительной, кроветворной и других.
Вот несколько фактов о ХБП:
- Заболевание широко распространено ( 10−13% взрослого населения)
- 20% пациентов с ХБП — это люди старше 60 лет
- ХБП — это летальное заболевание, до заместительной почечной терапии доживают немногие, по статистике, 1 из 30 человек, остальные погибают раньше от сердечно-сосудистых осложнений
- Гибель даже 50% нефронов ( т.е. структурных единиц почки) — а их 2 миллиона, не сопровождается клиническими и лабораторными проявлениями. Т. е. ни пациент, ни врач не могут знать, что половина почки не работает
- При гибели 70% нефронов, когда начинается задержка креатинина и мочевины в организме, человек также не предъявляет никаких жалоб. И только врач на основе лабораторных данных сможет поставить диагноз
- Клинические проявления болезни возникают только на последних стадиях заболевания
Давайте поближе познакомимся, что это за орган — почки.
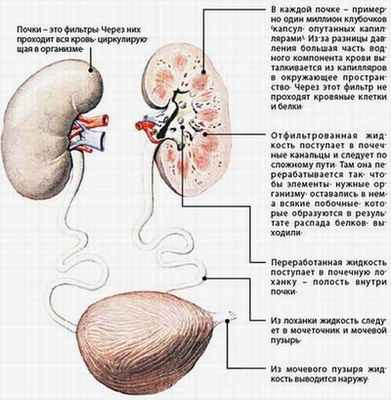
Почки входят в состав мочевыделительной системы, в которую, помимо почек, входят мочеточники, мочевой пузырь и мочеиспускательный канал.
Если рассмотреть строение почки более прицельно, то можно увидеть, что это орган бобовидной формы, в котором различается вещество почки ( паренхима) и канальцевая система почки — лоханка с чашечками, переходящая в мочеточник.
Паренхиму почки делят на корковое вещество, расположенное с внешней стороны органа. И мозговое вещество, расположенное внутри органа. В корковом веществе различают клубочковый аппарат почки. В мозговом веществе — систему выделенных канальцев почки.
Как я уже упоминала ранее, структурной единицей почки является нефрон, состоящий из почечного тельца или клубочка. Внутри клубочек представлен сосудистым клубочком, снаружи клубочек покрывает капсула Боумена-Шумлянского , состоящая из двух слоев эпителиальных клеток. Между слоями есть просвет, который переходит в просвет канальца. В почках происходит процесс образования и выведение мочи — конечных продуктов обмена веществ, которые почки фильтруют из крови. Соответственно, чем меньше фильтрующих почечных телец-нефронов , тем больше продуктов обмена остается в крови ( одними из которых являются креатинин и мочевина). Появляется почечная недостаточность.
Физиологически при старении организма количество нефронов уменьшается почти до половины, происходит атрофия почек. А если еще у человека есть заболевания, которые ведут к снижению почечной функции, то это вдвое, втрое и более раз отягощает картину.
Есть так называемые факторы, которые ведут к развитию хронической болезни почек. Такие факторы могут быть немодифицируемые, т. е. человек не может на них повлиять. Это пожилой возраст, мужской пол, исходно малое число нефронов ( низкая масса тела при рождении), расовые и этнические особенности и наследственный факторы ( в том числе семейный анамнез по ХБП). И модифицируемые факторы, т. е. на которые может повлиять человек. К ним относят: сахарный диабет, артериальная гипертензия, аутоиммунные болезни, хроническое воспаление ( системные инфекции), инфекции и конкременты мочевых путей, обструкция нижних мочевых путей, лекарственная токсичность, высокое потребление белка, табакокурение, ожирение и метаболический синдром, беременность, дислиполпротеидемия.
Как было сказано выше, клинические проявления хронической болезни почек возникают на поздних стадиях, это исход заболевания.
Клинические проявления хронической болезни можно обозначить тремя синдромами: астеническим, дистрофическим и желудочно-кишечным синдромом.
При астеническом синдроме больной жалуется на слабость, быструю утомляемость, вялость, нередко выраженную апатию, значительное ограничение, а в далеко зашедших случаях полную утрату трудоспособности.
При дистрофическом синдроме у больного появляется сухость и мучительный зуд кожи, связанный с выделением через кожу кристаллов мочевины, выраженная слабость, значительное похудание. Лицо у такого человека одутловатое, бледно-серого цвета. Мышцы атрофичны, сила и тонус их резко снижены. Характерно похудание, возможна кахексия.
При желудочно-кишечном синдроме обращает на себя внимание сухость и горечь во рту, отсутствие аппетита, тошнота и рвота, тяжесть и боли в подреберьях после еды, поносы, повышенная кислотность желудочного сока с дальнейшем снижением, желудочно-кишечные кровотечения, стоматит, паротит, энтероколит, нарушение функции печени, жажда, мучительная икота.
Также для хронической болезни почек характерна анемия-снижение гемоглобина. Уровни гемоглобина менее 135 г/л для взрослых мужчин ( для мужчин в возрасте старше 70 лет менее 120 г/л) и менее 115 г/л для взрослых женщин рассматриваются как анемия.
При наступлении терминальной хронической болезни почек и отсутствии эффекта от симптоматической терапии пациенту назначают регулярный гемодиализ ( 2−3 раза в неделю).
Что нужно делать, чтобы замедлить прогрессирование хронической болезни почек? Вот что может сделать каждый пациент в домашних условиях:
- Не допускать повышенной физической нагрузки
- Поддерживать оптимальный вес тела
- Прекратить курить
- Ограничивать в диете поваренную соль, фосфаты, калий
- Придерживаться малобелковой диеты
- Контролировать анемию
- Контролировать сахар крови и холестерин
- Контролировать артериальное давление
- Выполнять назначения лечащего врача.
Вот ряд продуктов, содержащих большое количество фосфора. Это бобовые, кукуруза, дрожжи, сыр, отруби, молоко, молочные продукты, желток яйца. рыба, сухофрукты, чеснок, орехи, семечки тыквы и подсолнечника, мясо и домашняя птица. Это те продукты, которые не рекомендуются пациентам с хронической болезнью почек.
Также пациентам с ХБП нежелателен прием продуктов, содержащих большое количество калия. Это шоколад, бананы, орехи, авокадо, сухофрукты, яблоки, чечевица, горчица, картофель с кожурой, морская капуста, свекла, брюссельская капуста, киви, дыня, персики, цитрусовые.
Ограничение поваренной соли — одно из основных требований к лечебному питанию. До 5 г в сутки показано ограничить соль при наличии хронической болезни почек, особенно в сочетании с сахарным диабетом и артериальной гипертензией.
Нужно обязательно контролировать артериальное давление, т.к. повышение артериального давления напрямую связано с прогрессированием хронической болезни почек. Целевыми уровнями АД при ХБП следует считать: САД ( верхнее) 120−139 мм рт. ст., ДАД ( нижнее) менее 90−70 мм рт. ст. Если имеет место сахарный диабет, повышение АД и ХБП, то целевые уровни АД: САД ( верхнее) 120−139 мм рт. ст., ДАД ( нижнее) менее 80 мм рт. ст.
Надеюсь, данная информация поможет кому-то выявить и предотвратить это тяжелое заболевание.
Статью подготовила Ковелина Ольга Сергеевна, врач-нефролог высшей квалификационной категории, к.м.н.
Для больных с хронической болезнью почек
Оказание терапевтической помощи больным с нефрологическими заболеваниями в рамках первичной медико-санитарной помощи организуется в муниципальном районе (амбулатория, центр общей врачебной (семейной) практики, поликлиника, участковая больница, районная больница, центральная районная больница), в городском округе и внутригородской территории города федерального значения (городская поликлиника, клинико-диагностический центр, медико-санитарная часть, городская больница).
Оценка риска нефрологических заболеваний осуществляется у больных старше 45 лет, обратившихся впервые в текущем году по любому поводу за медицинской помощью или консультацией к участковому врачу-терапевту, врачу общей практики, семейному врачу, нефрологу, в кабинет медицинской профилактики или кабинет доврачебного контроля поликлиники, в пункт или кабинет медицинской помощи предприятия, учреждения.
К лицам с высоким и очень высоким риском нефрологических заболеваний и осложнений относятся:
Больные, имеющие следующие заболевания:
- ишемическая болезнь сердца, в т.ч. инфаркт миокарда и/или реваскуляризация миокарда (оперативная, эндоваскулярная) в анамнезе;
- артериальная гипертензия;
- хроническая сердечная недостаточность;
- сахарный диабет;
- ожирение;
- метаболический синдром, (сочетание абдоминального ожирения, артериальной гипертонии любой степени и нарушения толерантности к глюкозе);
- распространенный атеросклероз с поражением центральных и периферических артерий, в том числе после оперативного или эндоваскулярного лечения;
- подагра;
- системные заболевания соединительной ткани;Лица, не имеющие указанных заболеваний, но являющиеся родственниками больных, страдающих хроническими заболеваниями почек.
Участковые врачи-терапевты, врачи общей практики (семейные врачи) и врачи-урологи осуществляют динамическое наблюдение и лечение с регулярным контролем не менее 4 раз в год состояния функции почек следующих категорий больных:
- перенесших острую почечную недостаточность;
- страдающих хронической болезнью почек (пиелонефрит, мочекаменная болезнь, поликистоз почек, гломелуронефрит), независимо от ее причины и стадии;
- относящихся к группам высокого риска поражения почек (страдающих артериальной гипертензией, распространенным атеросклерозом и/или стенокардией любого класса, сердечной недостаточностью, сахарным диабетом, ожирением III – IV степени, а также лиц пенсионного возраста);
- реципиентов трансплантированной почки;
- страдающих хронической почечной недостаточностью.
Оказание специализированной нефрологической медицинской помощи осуществляется в федеральных организациях, оказывающих медицинскую помощь, а также в соответствующих организациях, находящихся в ведении субъекта Российской Федерации.
Госпитализация и оказание медицинской лечебно-диагностической помощи в соответствии с утвержденными стандартами и протоколами ведения больных со следующими заболеваниями и состояниями:
- острые или хронические заболевания почек любой этиологии, требующие верификации диагноза, в том числе методами пункционной биопсии, компьютерной томографии и другими, которые могут быть выполнены только в условиях стационара;
- хронические гломерулонефриты, как первичные, так и вторичные (при системных заболеваниях соединительной ткани – системной красной волчанке, васкулитах, инфекционном эндокардите и пр.) в активной стадии, требующие патогенетической терапии;
- необструктивный (неосложненный) пиелонефрит в активной стадии, не поддающийся терапии в амбулаторных условиях;
- поражения почек, протекающие с нефротическим синдромом любой природы, требующие уточнения диагноза и/или активного лечения;
- острая почечная недостаточность, не требующая лечения у токсиколога;
- хроническая почечная недостаточность, в том числе осложненная хронической сердечной недостаточностью в стадии декомпенсации либо сопровождающаяся другими патологическими состояниями, требующая активной консервативной терапии, невозможной в амбулаторных условиях, и/или подготовки к проведению и/или началу лечения заместительными методами (диализ, трансплантация);
- амилоидоз почек в стадии, когда необходима его активная терапия;
- поражения почек при гематологических заболеваниях в стадиях, когда требуется нефрологическая помощь и отсутствуют показания к полихимиотерапии;
- диабетическая нефропатия в клинически манифестной стадии, протекающая с нефротическим синдромом и/или сердечной недостаточностью и/или плохо контролируемой артериальной гипертонией, требующая применения интенсивных медикаментозных и специализированных, в том числе заместительных нефрологических методов лечения;
- артериальная гипертония неясной этиологии, требующая обследования на предмет ее нефрогенной или вазоренальной природы, в том числе с применением методов магнитно-резонансной или компьютерной томографии, если они не могут быть выполнены в амбулаторных условиях;
- нефрогенная или вазоренальная артериальная гипертония, рефрактерная к терапии в амбулаторных условиях;
- ренальные и экстраранальные осложнения посттрансплантационного периода;
- обследование потенциальных доноров почки.
Все пациенты относящиеся к лицам с высоким и очень высоким риском нефрологических заболеваний должны соблюдать индивидуальные рекомендации по снижению повышенного риска хронической болезни почек:
- отказа от курения;
- подбора и соблюдения диеты;
- достижения нормальной массы тела (индекс массы тела 18,5-24,9 кг/м², окружность талии для мужчин не более 94 см, для женщин – 80 см.) или ее целевого уровня (индекс массы 18,5-24,9 кг/м²; окружность талии для мужчин не более 94 см, для женщин – 80 см.);
- обеспечения адекватной возрасту и состоянию здоровья физической активности;
- достижения целевого уровня артериального давления (уровень АД < 140/90 мм рт.ст. и < 130/80 мм рт.ст.);
- достижения целевого уровня биохимических параметров крови (уровень общего холестерина < 4,5 ммоль/л; уровень холестерина ЛПНП < 2,5 ммоль/л (100 мг/дл); уровень глюкозы натощак < 5,6 ммоль/л).
Расписание работы врачей специалистов консультативно-диагностической поликлиники ГНОКБ
Что такое хроническая болезнь почек и как её лечить?

Хроническая болезнь почек (далее — ХБП) может возникнуть у человека в любом возрасте и не «проявлять» себя до момента, когда будет уже слишком поздно. Это коварное и медленно текущее заболевание, заключающееся в снижении (частичном или полном) функции почек, развивающееся как от течения непосредственно первичной патологии почек (гломеруло- или тубулоинтерстициального нефрита), так и вторично развивающейся на фоне СД, патологии сердца и др.
Даже в самых «запущенных» случаях почки «не болят» в привычном смысле этого слова — они просто не справляются со своими главными задачами, а уже от этого страдают другие системы организма.
К врачу обращаются с жалобами на сердце, легкие, желудок, но не на сами почки, потому что они, как ни странно, больных не тревожат.
Что мы знаем о функции почек?
Многие считают, что почки отвечают лишь за выведение мочи. Это, действительно, одна из функций, но далеко не единственная. Также, почки отвечают за поддержание гомеостаза организма, синтез многочисленных гормонов участвующих в стимуляции эритропоэза и усвоении кальция в организме, участвуют в процессах промежуточного метаболизма. Только представьте, в среднем за сутки через почки проходит 1500-2000 литров крови, а из этого количества образуется около 200 литров первичной мочи.
Вероятные симптомы ХБП
Повторяем, что ХБП крайне коварна и может скрываться под маской других заболеваний. Пока вы ищете проблему в легких или сердце (которые, кстати, тоже могут быть вовлечены в процесс на поздних стадиях заболевания) состояние почек ухудшается. Упустить «золотое время», в которое что-то еще можно сделать — легко, поэтому обратите внимание на следующие симптомы:
- Отеки (лица, верхних и нижних конечностей) различной интенсивности
- Повышение артериального давления
- Общую слабость
- Одышку
- Бессонницу или другие нарушения режима сна
- Снижение, вплоть до полного отсутствия, аппетита, появление тошнота, порой рвоты
- Снижение количества выделяемой мочи или изменение её качества (появление мочи красного, коричневого цвета, стойкой пенистости мочи)
- А также при выявлении изменений в лабораторной и/или инструментальной картин (повышение уровня креатинина и мочевины, дисбаланс электролитов крови, изменения в анализах мочи и/или патологических изменений при проведении УЗИ почек)
Лечение ХБП
К сожалению, о выздоровлении при хронической болезни почек, как и при любом другом хроническом заболевании говорить не приходится. Однако при корректном соблюдении рекомендаций врача по лечению и изменению образа жизни возможно «затормозить» процесс, а также предупредить последующую прогрессию.
В далеко зашедших стадиях заболевания применяется заместительная почечная терапия. Помимо трансплантации почки (что, разумеется, само по себе крайне сложно, в том числе из-за очередей на получение квоты и стоимости манипуляций) существуют такие методы поддерживающего лечения как:
Гемодиализ необходим для очищения крови, так как организм более не может делать это самостоятельно. Да, процедура сложная и энергозатратная, но без этого человеку с ХБП не выжить. Перед процедурой, пациенту формируют сосудистый доступ из нативных сосудов (чтобы скорость потока крови была выше). Затем, три раза в неделю на четыре часа его подключают к аппарату гемодиализа, с помощью которого через системы многочисленных диализных мембран происходит очищение крови.
Эту процедуру пациент проводит самостоятельно, на дому. При этом варианте диализной терапии больному в брюшную полость имплантируется катетер для проведения перитонеальных обменов. Процедуру необходимо проводить ежедневно по 4 раза в день через равные интервалы времени.
Выбор метода диализной терапии (или отказ от такового) зависит от мировоззрения и предпочтений самого пациента, а также наличия или отсутствия медицинских противопоказаний для каждого из методов.
С ХБП можно жить! Пациенты, которые придерживаются точных рекомендаций врача, а при необходимости — проходят заместительную почечную терапию и живут полной и гармоничной жизнью.
А вы уверены в том, что ваши почки полностью здоровы? Запишитесь на консультацию к врачу-нефрологу в медицинский центр «Неббиоло», чтобы не пропустить момент, когда хронической болезни все еще можно избежать!
Хроническая почечная недостаточность
Хроническая почечная недостаточность – это состояние, при котором выделительная система человека перестаёт выполнять физиологические функции. Из-за гибели нефронов почки утрачивают способность поддерживать гомеостаз – постоянство внутренней среды. При хронической почечной недостаточности у мужчин и у женщин продукты распада нутриентов полностью не выводятся из организма, что влечет за собой тяжелые осложнения. В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения данного заболевания.
Хроническая почечная недостаточность (ХПН) является обычно исходом заболеваний, приводящих к прогрессирующей потере нефронов:
- нефритов при системных патологиях (сахарном диабете, красной волчанке, склеродермии, онкологической патологии) и хронических интоксикациях;
- нефролитиаза (камни в почках);
- хронических гломерулонефритов или пиелонефритов;
- гломерулосклероза на фоне диабета;
- поликистоза или амилоидоза почек;
- нефроангиосклероза (поражения артерий почек).
Причины ХПН
Дисфункции мочевыделительной системы могут провоцировать другие острые и хронические патологии:
- Гломерулонефрит – воспаление клубочковых элементов почек аутоиммунной природы.
- Поликистоз – множественные доброкачественные опухоли, которые поражают почечную ткань.
- Сахарный диабет – эндокринное заболевание, оказывающее влияние на мочевыделительную систему.
- Высокое артериальное давление – выступает предпосылкой хронической почечной недостаточности из-за повышенной нагрузки на органы выделения.
- Закупорка почечных протоков, вызванная патологическими состояниями – увеличением простаты, опухолями в соседних тканях, мочекаменной болезнью.
Хроническая почечная недостаточность также развивается по таким причинам:
- тяжелые степени ожирения;
- нарушения липидного обмена;
- аутоиммунные заболевания;
- хронические инфекции мочеполовых путей у женщин и мужчин;
- неправильное питание;
- злоупотребление нестероидными препаратами;
- аномалии внутриутробного развития.
Стадии хронической почечной недостаточности
В своем развитии почечная недостаточность проходит 4 стадии:
- Скрытая. Протекает без выраженных симптомов как у женщин, так и у мужчин. Диагностировать заболевание удается только по результатам комплексных лабораторных исследований. О патологии может свидетельствовать протеинурия – повышение концентрации белка в моче.
- Компенсированная. Организм пациента пока справляется с нарушением метаболизма, но первые проявления патологии уже дают о себе знать. На этой стадии хроническая почечная недостаточность проявляется сухостью во рту, повышенной утомляемостью в течение дня, увеличением суточного объема мочи. В анализах наблюдается высокая концентрация мочевины и креатинина.
- Периодическая. Симптомы поражения почек становятся более выраженными. К ощущению сухости во рту присоединяется острая жажда, горький привкус и тошнота. Нарушается рН-баланс в сторону повышения кислотности. Наблюдаются расстройства сна и ухудшение памяти.
- Терминальная. Это стадия опасных осложнений хронической почечной недостаточности, среди которых отечность, нарушения в работе сердца, дистрофия печени, застойные явления в легочной ткани.
Хроническая почечная недостаточность по разным причинам может развиваться в течение нескольких месяцев и даже лет. Поэтому рекомендуется обращать внимание на первые тревожные «звоночки», чтобы не допустить развитие осложнений.
Симптомы и признаки ХПН
Клинические проявления хронической почечной недостаточности многообразны:
- проблемы с кожей – сухость, шелушение, снижение эластичности;
- ломкость ногтей и выпадение волос;
- общая слабость и снижение работоспособности;
- повышенная тревожность и раздражительность;
- трудности с длительным удержанием внимания;
- проблемы со слухом, зрением, памятью и засыпанием.
Прогрессирование хронической почечной недостаточности влечет за собой развитие следующих симптомов:
- кожа у мужчин и у женщин становится бледной, приобретает сероватый или желтоватый оттенок;
- из-за нарушения свертываемости крови на теле появляются гематомы и кровоподтеки;
- возникают спонтанные кровотечения – из носа, заднего прохода, слизистой оболочки ротовой полости и желудка;
- нарушение усвоения витамина D становится причиной болезненности в костях и суставах;
- развивается тугоподвижность из-за отложения солей мочевой кислоты;
- появляются проблемы с пищеварением – ухудшение аппетита, развитие анорексии, неприятные вкусовые ощущения, рвота, тошнота, частые диареи.
Хроническая почечная недостаточность на последней стадии сопровождается такими симптомами, как одышка, частое сердцебиение, отеки, глубокое шумное дыхание, судороги в конечностях. Ярким признаком прогрессирования заболевания считается уменьшение суточного объема мочи до 200 мл. Стул становится зловонным, изо рта появляется неприятный запах.
Вероятные осложнения при ХПН
При отсутствии своевременной диагностики и грамотной терапии хроническая почечная недостаточность провоцирует полиорганные нарушения со стороны:
- органов кроветворения – снижение уровня гемоглобина и показателей свертываемости (симптомы внутренних кровотечений);
- сердечно-легочной системы – стойкое повышение артериального давления, миокардит, перикардит, поражение легочной ткани, сердечная недостаточность, развитие ишемической болезни;
- нервной системы – спутанность сознания, симптомы полинейропатии (поражение периферических нервов).
Без соответствующего лечения хроническая почечная недостаточность может закончиться летальным исходом из-за уремической комы или сердечно-сосудистых нарушений у женщин и у мужчин.
Диагностика хронической почечной недостаточности
Ключевую роль в диагностике хронической почечной недостаточности играют лабораторные исследования. Уже при первых признаках заболевания могут наблюдаться изменения в составе крови – повышение уровня креатинина, мочевой кислоты и щелочной фосфатазы. При этом снижается уровень гемоглобина, тромбоцитов, альбумина и калия, уменьшаются показатели вязкости крови (гематокрита). Важный симптом хронической почечной недостаточности – существенное снижение плотности мочи, повышение уровня эритроцитов, лейкоцитов, белка и цилиндров.
Комплексная диагностика включает также липидограмму – исследование всего спектра жировых соединений в составе крови. Особое внимание уделяется показателям триглицеридов и холестерола.
Поставить точный диагноз «хроническая почечная недостаточность» помогают такие методы:
- биопсия почечной ткани;
- ультразвуковое исследование почек;
- КТ и МРТ брюшной полости.
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
- Диетотерапию. Ограничение количества белка в пище, уменьшение потребляемой соли вплоть до перехода на бессолевую диету. Рекомендуется делать упор на незаменимые аминокислоты, которые содержатся в орехах, бобах, молочных продуктах, зерновых, сушеных финиках и говядине.
- Курсы плазмафереза – очищение плазмы методом центрифугирования, которое позволяет уменьшить концентрацию токсических веществ, антител, белков и липидов.
- Регулярный гемодиализ – сеансы очищения крови «искусственная почка» показаны пациентам с хронической почечной недостаточностью при неэффективности основного лечения.
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
Если консервативные методы терапии не дают ожидаемых результатов, пациенту может быть назначена трансплантация почки. Это физиологический метод заместительного лечения с использованием донорского органа. После пересадки почки проводится комбинированная иммуносупрессивная терапия, препятствующая отторжению донорской почки.
Основными способами лечения ТХПН повсеместно признаны диализ и трансплантация почки.
Наиболее полное замещение почечной функции происходит в результате успешной трансплантации почки, а диализ замещает ее лишь частично.
Гемодиализ (ГД)
— метод внепочечного очищения крови при острой и хронической болезни почек. Во время гемодиализа происходит удаление из организма токсических продуктов обмена веществ, для уменьшения биохимических аномалий, нормализация нарушений водного, электролитного балансов и кислотно-щелочного равновесий. Очищение крови производится путем снижения концентрации в ней вредных веществ. В зависимости от метода гемодиализа, это достигается различными путями. Под гемодиализом понимают процедуру фильтрации плазмы крови с помощью полупроницаемой мембраны, через поры которой проходят молекулы с небольшой молекулярной массой, а крупные молекулы белков остаются в плазме, которая затем возвращается в кровоток пациента.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.
Аппарат для гемодиализа представляет автоматизированное высокопоточное устройство, с помощью которого достигается максимально качественная очистка жидкостей. Многочисленные датчики следят за процессом и контролируют все его показатели. Организм, подключенный к диализатору, получает необходимую качественную очищенную кровь. Диализ позволяет лишь частично заменить работу почек, так как не способен обеспечить ее эндокринные функции. Но и этого бывает достаточно, чтобы улучшить состояние больного.
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
- определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений;
- оценка функции доступа для диализа;
- изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний;
- динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа;
- назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения;
- обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE;
- диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д;
- оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа;
- выработку рекомендаций по тактике лечения и обследования;
- обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации;
- проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности.
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам. Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья.
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Все услуги и медицинская помощь оказывается пациентам абсолютно бесплатно в рамках ОМС.
Отделение, в котором лечат почечную недостаточность
Жители города Москвы для получения направления и прикрепления к гемодиализному центру должны пройти консультацию у главного внештатного специалиста – нефролога Департамента здравоохранения г. Москвы в консультативно-диагностическом отделении Городской клинической больницы №52.
Жители субъектов РФ могут поступить на лечение в Дневной стационар НИИ урологии и интервенционной радиологии имения Н.А. Лопаткина по направлению формы 057/у.
Платные медицинские услуги предоставляются в виде комплексной программы медицинской помощи, по желанию пациента, или гражданам, обеспечение которых бесплатными медицинскими услугами не предусмотрено законодательством Российской Федерации (гражданам иностранных государств, лицам без гражданства).
Читайте также:
