Катетерная радиочастотная аблация при атриовентрикулярной узловой реципрокной тахикардии (АВУРТ)
Добавил пользователь Владимир З. Обновлено: 27.01.2026
В отделении хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции ГКБ №4 проводятся все виды миниинвазивных процедур с целью лечения нарушений ритма сердца (фибрилляция и трепетание предсердий, АВ-узловая тахикардия, синдром ВПВ, желудочковая и предсердная экстрасистолии и др.). Ежегодно в условиях ГКБ № 4 выполняется около 400 радиочастотных аблаций. Большинство процедур осуществляются без использования рентгеновского излучения, с помощью 3-D анатомических систем, что позволяет снизить или полностью отказаться от рентгеновского облучения пациента. Все процедуры выполняются с помощью навигационной системы Carto 3, c использованием катетера Termocool Smarttouch, который позволяет измерять силу прижатия электрода к ткани сердца для обеспечения безопасности и эффективности процедуры.
Что такое радиочастотная аблация
Радиочастотная аблация (РЧА) – это малоинвазивное, высокоэффективное, хирургическое вмешательство в сердце, выполняемое под контролем системы трехмерной навигации и иногда рентгеновского оборудования. Процедура проводится с целью лечения фибрилляции, трепетания предсердий, синдрома WPW, АВ-узловой тахикардии и экстрасистолии. Терапевтический эффект достигается за счет направленного воздействия на аритмогенные участки сердца, током высокой частоты (радиочастотная энергия) с температурой от 30 до 45 градусов. Катетерная аблация – очень эффективный метод лечения тахиаритмий и, являясь достаточно безопасной процедурой, может навсегда устранить причину нарушения ритма сердца. В подавляющем большинстве случаев, это позволяет избежать постоянного приема лекарств и вести при этом активный образ жизни. Также в условиях ГКБ № 4 проводится криоаблация – процедура, при которой терапевтический эффект достигается охлаждением тканей до – 70 градусов.
Показания к проведению РЧА
Наджелудочковые нарушения ритма:
- атриовентрикулярная узловая реципрокная тахикардия (АВУРТ),
- атриовентрикулярная реципрокная тахикардия (АВРТ) связанная с функционированием дополнительного пути проведения (ДПП)
- предсердная тахикардия (ПТ)
- фибрилляция предсердий (ФП)
- трепетание предсердий (ТП)
- предсердная экстрасистолия
Желудочковые нарушения ритма:
- желудочковая экстрасистолия
- идиопатическая желудочковая тахикардия
Подготовка к операции
Воздержание от приема пищи не менее 10 часов до процедуры. По согласованию с лечащим врачом Вы можете сделать несколько небольших глотков воды, если Вам надо запить лекарство (при артериальной гипертензии, сахарном диабете и др.).
Отмена антиаритмических препаратов осуществляется за 2-3 дня до планирования операции.
Процедура РЧА
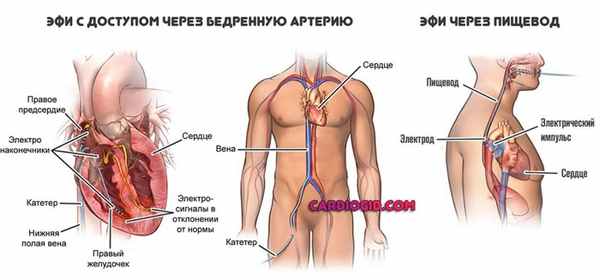
Операция проводится под местной анестезией. Вначале хирург пунктирует магистральные сосуды (бедренная вена, яремная и подключичная вена).
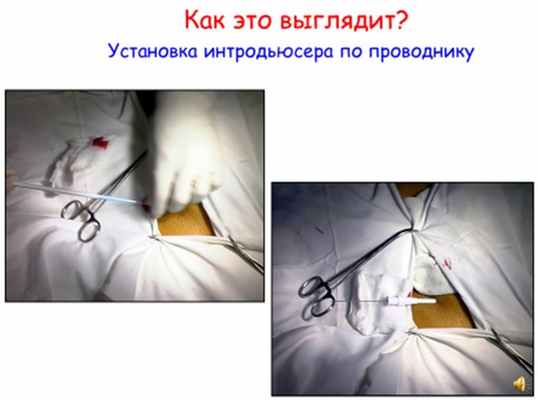
Далее под рентгеновским контролем позиционирует электроды внутри сердца. Именно с помощью диагностических электродов осуществляется поиск очага аритмии. Затем с помощью радиочастотной энергии осуществляется “прижигание”. Длительность операции зависит от типа аритмии и может занимать от 40 минут до 3 часов. После операции пациент транспортируется в палату отделения. После проведения РЧА следует воздержаться от приема пищи в течение 2-3 часов. Необходимость приема медикаментов в постоперационном периоде следует обсудить с лечащим врачом. Также после проведения ЭФИ РЧА в зависимости от типа аритмии необходимо соблюдать постельный режим 12 часов.
Амбулаторный прием пациентов ведется в консультативно-диагностического отделении ГКБ №4.
Госпитализация: Прием пациентов, направленных из Клинико-диагностического отделения на плановую госпитализацию, ведется с 10-30 до 12-00 в понедельник, вторник, среду и пятницу.
Катетерная радиочастотная аблация при атриовентрикулярной узловой реципрокной тахикардии (АВУРТ)
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ)
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) – наджелудочковая тахиаритмия с механизмом re-entry, использующим подступы к атриовентрикулярному (АВ) узлу и компактный АВ-узел. Пульс при тахикардии, как правило, в пределах 140-250 уд/мин.
Эпидемиология
АВУРТ самая частая форма наджелудочковой тахиаритмии (НЖТ) и обычно не связана со структурным заболеванием сердца.
Распространенность
Примерно 70% пациентов с АВУРТ являются женщинами. У женщин АВУРТ впервые начинает проявляться в более молодом возрасте (29±16 лет), чем у мужчин (39±16 лет). Сопутствующие органические заболевания сердца существуют только приблизительно в 15% случаев.
Причины, по которым АВУРТ чаще развивается у женщин, нежели у мужчин, неясны. Cabrera J.A. и соавторы (1998г.) наблюдали у пациентов с АВУРТ анатомические особенности строения сердца (широкий коронарный синус, который принимает воронкообразную форму при венографических исследованиях).
Классификация и механизмы
АВ-узловое проведение функционально разделено на быстрый и медленный пути проведения с различными электрофизиологическими свойствами. Различные электрофизиологические свойства двух групп волокон в этой области являются основой для формирования повторного входа возбуждения (ре-ентри) и существования тахикардии. При внеочередном сокращении предсердий (например при предсердной экстрасистоле) возникает блокада проведения в быстрой части и импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, а затем вновь на «медленную». Таким образом, формируется петля ре-ентри, которая лежит в основе АВУРТ.
Существуют три основные формы АВУРТ. Типичная АВУРТ использует медленный проводящий путь антероградно и быстрый проводящий путь ретроградно (slow-fast, или медленный-быстрый тип). Редкими формами являются fast-slow (быстрый-медленный тип) и slow-slow (медленный-медленный тип) АВУРТ.
Сначала считалось, что круг re-entry ограничивается компактной частью атриовентрикулярного узла, но позднее появились данные о том, что перинодальная предсердная ткань является составляющей частью петли re-entry. Однако было показано, что АВУРТ может существовать и без участия предсердной ткани. Для возникновения АВУРТ необходимо два функционально и анатомически различных канала. В большинстве случаев быстрый путь (fast pathway) располагается рядом с верхушкой треугольника Коха. Медленный путь расположен кзади и ниже компактной части ПЖУ и проходит вдоль септального края фиброзного кольца трехстворчатого клапана на уровне или чуть выше коронарного синуса.
Схема круга риентри при типичной АВ узловой реципрокной тахикардии
Во время типичной АВУРТ медленный путь (slow pathway) выступает в качестве антеградного участка петли, в то время как быстрый (fast) канал – это ретроградное колено (т.е. slow-fast re-entry атриовентрикулярного узла). Импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, в результате чего появляется зубец Р продолжительностью 40 мс, который накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
В редких случаях (5-10%) петля тахикардии имеет обратное направление, т.е. проведение осуществляется антеградно по быстрому каналу и ретроградно по медленному каналу (fast-slow re-entry атриовентрикулярного узла, или атипичная АВУРТ), приводя к появлению длинного интервала R-P. Зубец Р, отрицательный в отведениях III и aVF, регистрируется перед QRS. Бывают редкие случаи, когда оба участка круга тахикардии состоят из медленно проводящей ткани (slow-slow re-entry ПЖУ), зубец Р´ регистрируется после QRS (т.е. интервал RP больше или равен 70 мс).
Клиника АВУРТ
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность пароксизма АВУРТ от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год. Пульс при тахикардии, как правило, в пределах 140-250 уд/мин. Приступ АВУРТ сопровождается сердцебиением, головокружением, пульсацией в области шеи.
Диагностика
Электрокардиограмма пациента N. во время приступа типичного АВУРТ. Частота сердечных сокращений 170 в мин.
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать АВУРТ. При нормальном синусовом ритме, как правило, на ЭКГ не выявляется каких-либо изменений. Во время приступа типичного АВУРТ на ЭКГ регистрируется тахикардия с частотой желудочковых сокращений от 140 до 250 в мин. Ретроградный зубец Р продолжительностью 40 мс накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
Проведение электрофизиологического исследования в современной кардиологии является абсолютным показанием у пациентов с АВУРТ.
Лечение приступа тахиаритмии при АВУРТ
Приступ может быть эффективно купирован проведением рефлекторных приемов (проба Вальсальвы, массаж каротидных синусов). Из фармакологических средств препаратами выбора являются верапамил, аденозин, обзидан, новокаинамид. Лекарства могут назначаться как перорально, так и парентерально.
Лечение АВУРТ
Зоны воздействия на медленные (α) пути АВ соединения и эффективность устранения аритмии в различных перинодальных областях.
Для лечения пациентов с частыми и устойчивыми приступами АВУРТ, которые отдают предпочтение постоянной пероральной терапии и отказываются от катетерной абляции, может использоваться ряд противоаритмических препаратов. Стандартная терапия включает блокаторы кальциевых каналов, бета-адреноблокаторы и дигоксин. При лечении пациентов без структурной патологии миокарда, которые резистентны к препаратам, замедляющим АВ проводимость, предпочтение отдается антиаритмическим препаратам класса Ic – флекаиниду и пропафенону. В большинстве случаев препараты класса III, такие как соталол или амиодарон, не применяются. Препараты класса Ia – хинидин, прокаинамид и дизопирамид используются ограниченно, поскольку требуют долгосрочного режима назначения, имеют умеренную эффективность и обладают проаритмогенным действием.
Источник:
Ревишвили А.Ш. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
КАЧЕСТВО ЖИЗНИ ПАЦИЕНТОВ С АТРИОВЕНТРИКУЛЯРНЫМИ УЗЛОВЫМИ РЕЦИПРОКНЫМИ ТАХИКАРДИЯМИ ДО И ПОСЛЕ РАДИОЧАСТОТНОЙ АБЛАЦИИ МЕДЛЕННОЙ ЧАСТИ АТРИОВЕНТРИКУЛЯРНОГО СОЕДИНЕНИЯ
Annotation
To assess the dynamics of the quality of life after the radiofrequency ablation of the slow pathway of atrioventricular junction in the patients with paroxysmal atrioventricular nodal reciprocal tachycardia, 61 patients with tachycardias and 20 healthy persons were examined using the questionnaires «Short Form Health Survey» (SF-36) and «Life of Patient with Arrhythmia».
Номера и рубрики
ВА-N44 от 28/09/2006, стр. 12-16
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) относится к числу часто встречающихся нарушений ритма сердца. Среди всех наджелудочковых тахикардий, за исключением мерцательной аритмии, на долю пароксизмальных атриовентрикулярных реципрокных тахикардий приходится около 85%, из них 35-40% составляют АВУРТ [1, 6].
Возникнув однажды, АВУРТ в большинстве случаев протекает проградиентно, что приводит к значительному снижению трудоспособности, ухудшает качество жизни (КЖ) пациентов. Своевременная диагностика и лечение АВУРТ является актуальной проблемой клинической кардиологии, так как в подавляющем большинстве случаев аритмия развивается в трудоспособном возрасте.
Препаратами выбора для купирования АВУРТ являются верапамил и аденозинтрифосфат (АТФ), эффективность которых достигает 90-95% [1, 6]. Однако эффективность антиаритмической терапии (ААТ), направленной на предупреждение приступов АВУРТ, низкая и составляет всего 30-50% [1, 4, 5, 6].
Методика катетерной радиочастотной аблации (РЧА) медленных путей атриовентрикулярного соединения (АВС) получила широкое распространение благодаря своей безопасности и высокой эффективности при лечении пациентов с АВУРТ [1, 3]. Однако в раннем послеоперационном периоде у пациентов нередко сохраняются перебои в работе сердца, ощущения неритмичного сердцебиения. Некоторые исследователи связывают это с нарушением автономной регуляции сердца после РЧА медленного канала АВС [9, 10, 11].
Для оценки эффективности лечения пациентов с АВУРТ методом РЧА используют такие критерии, как частота положительных результатов, количество рецидивов, характер осложнений от выполненной операции. Однако характеристики параметров КЖ у пациентов с АВУРТ в период до и после лечения аритмии методом РЧА на сегодняшний день изучены недостаточно.
В настоящее время эффективность метода РЧА в лечении тахиаритмий целесообразно оценивать не только по широко применяющимся критериям выживаемости и продолжительности жизни, но и по показателям, характеризующим качество жизни пациентов [2, 7, 8], особенно когда речь идет о таком распространенном и социально значимом заболевании, как АВУРТ.
Цель исследования: изучить параметры качества жизни у больных с атриовентрикулярной узловой реципрокной тахикардией до и после операции катетерной радиочастотной аблации.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Контингент обследованных лиц В наше исследование был включен 81 пациент. Все пациенты были разделены на две группы: основную и группу клинического сравнения. Основную группу составил 61 (75,3%) пациент с АВУРТ в варианте типичного течения (slow-fast). Средний возраст - 45,3±15,1 лет, мужчин - 44 (72%), женщин - 17 (28%). Аритмический анамнез составил 10,7±8,5 лет.
В группу клинического сравнения вошли 20 практически здоровых лиц в возрасте 41,9±5,3 лет, у которых в результате проведенных исследований не было выявлено структурной патологии со стороны сердечно-сосудистой системы. Среди них мужчин было 15 (75%), женщин - 5 (25%). Группы обследованных лиц по возрасту и полу были сопоставимы.
На основании анализа жалоб больных и изучения анамнеза заболевания выявлено, что у 11 (18%) пациентов с АВУРТ провоцирующим фактором аритмии являлось физическое либо эмоциональное перенапряжение, у одного пациента выявлена четкая связь с употреблением алкоголя. У большинства пациентов не удалось установить факторы, провоцирующие возникновение аритмии.
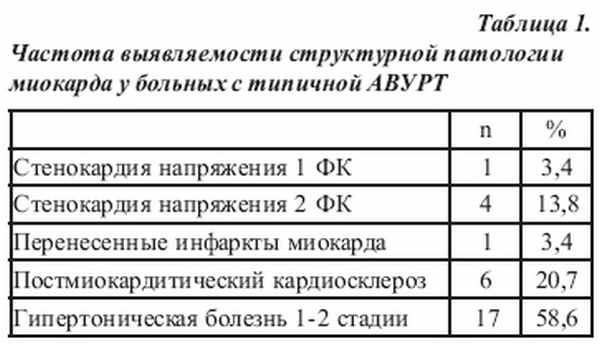
Каждый второй пациент помимо АВУРТ страдал хроническими заболеваниями сердечно-сосудистой системы: ишемическая болезнь сердца (ИБС) и постмиокардитический кардиосклероз были верифицированы у 12 (20%) больных, гипертоническая болезнь - у 17 (26%) (табл. 1). Методика проведения эндокардиального электрофизиологического исследования и РЧА АВУРТ Протокол катетерной РЧА у больных с АВУРТ состоял из трех этапов. На первом этапе выполняли эндокардиальное электрофизиологическое исследование (эндо-ЭФИ), на втором - собственно РЧА - модификацию медленной части АВС и на третьем - повторное контрольное эндо-ЭФИ для подтверждения эффективности РЧА. Все три процедуры выполнялись последовательно в ходе одной операционной сессии с использованием электрофизиологической станции PRUСKA фирмы «General Electric», станции RECOR-EPCOR или AXIOM Sensis фирмы «Siemens».
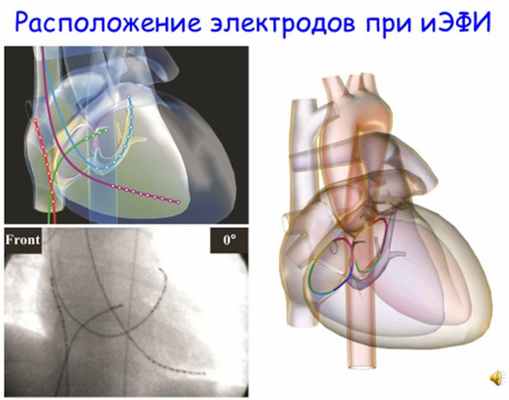
На первом этапе операции под местной анестезией Sol. Novocaini 0,5%-60 мл по методике Сельдингера выполнялась катетеризация правой и левой общей бедренных вен. Через доставочные системы вводились четыре диагностических электрода, которые устанавливались в верхне-латеральном отделе правого предсердия (HRA), области близкой к компактной части пучка Гиса (His), верхушке правого желудочка (RVA) и коронарном синусе (Cs).
Протокол эндо-ЭФИ включал в себя определение значений антероградного эффективного рефрактерного периода (ЭРП) быстрой и медленной частей АВ-соединения, точки Венкебаха, режима индукции и купирования тахикардии, методику введения синхронизированного желудочкового экстрастимула из верхушки правого желудочка и парагисиальную стимуляцию (para-Hisian pacing) для верификации АВУРТ.
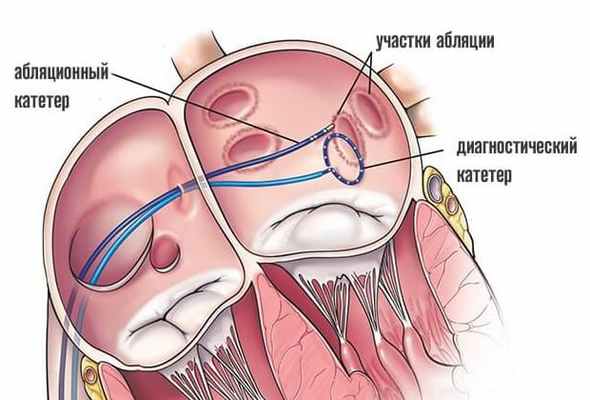
После установления диагноза АВУРТ переходили к следующему этапу операции - РЧА модификации медленной части АВС. Использовались стандартные деструктирующие электроды с возможностью температурного контроля и величиной деструктирующего наконечника 4 мм. Оптимальными точками для радиочастотной аппликации явились классические потенциалы Джекмана и/или Эсагера [12, 13].
Для подтверждения эффективной модификации медленной части АВС переходили к третьему этапу операции, в ходе которого выполняли контрольное стандартизированное эндо-ЭФИ. Оценка качества жизни Для изучения качества жизни пациентов применялись русифицированные версии общего опросника «Short Form Health Survey» (SF-36) и специфический опросник «Жизнь больного с аритмией».
Опросник SF-36 состоит из 36 вопросов и позволяет оценить следующие параметры КЖ: физическую активность (ФА), роль физических нагрузок в ограничении жизнедеятельности (РФ), боль (Б), общее здоровье (ОЗ), жизнеспособность (ЖС), социальную активность (СА), роль эмоциональных проблем в ограничении жизнедеятельности (РЭ), психическое здоровье (ПЗ). Критерии ФА, РФ, Б, ОЗ характеризуют состояние физического здоровья, остальные отражают состояние эмоционального здоровья пациента.
Указанные исследования проводились до операции, через 2, 6 и 12 мес после РЧА медленной части АВС.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
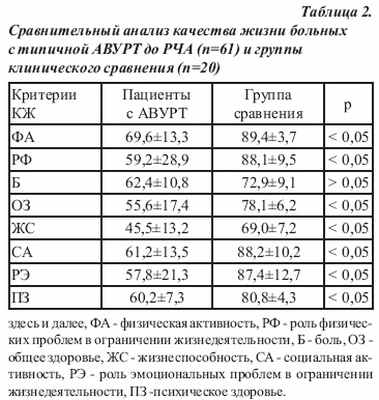
Всего в нами с 1999 г. было выполнено 176 катетерных РЧА по поводу АВУРТ. В настоящем исследовании проведен комплексный анализ ближайших и отдаленных результатов РЧА у 61 больного с типичной АВУРТ. Эффектность РЧА за 1 год наблюдения составила 95,1%. Рецидив тахикардии в периоде наблюдения до 1 года возник у 3 (4,9%) больных. Повторная РЧА у всех обследованных была эффективной. В ближайшем послеоперационном периоде у 2 (3,3%) пациентов развились следующие осложнения: у одного больного (1,6%) - проксимальная полная АВ-блокада, потребовавшая имплантации постоянного водителя ритма; у одной пациентки (1,6%) - сформировалось артерио-венозное соустье между общей бедренной артерией и общей бедренной веной (в месте пункции), потребовавшее в последующем оперативного вмешательства - лигирования артерио-венозного шунта. Оценка параметров качества жизни у больных с типичной АВУРТ У больных с типичной АВУРТ до оперативного вмешательства параметры КЖ при использовании опросника SF-36 были достоверно ниже по сравнению с контрольной группой (практически здоровые лица). Необходимо отметить, что наиболее низкие параметры были выявлены по шкалам, оценивающим РФ, СА и РЭ (табл. 2).
Результаты, полученные нами через 2 мес после операции, показали значительное улучшение всех параметров КЖ по сравнению с дооперационным периодом у больных с типичной АВУРТ. Однако, у пациентов с типичной АВУРТ в отличие от здоровых добровольцев сохранялось незначительное снижение физической активности.
Через 6 мес после РЧА отсутствовали значимые различия между параметрами КЖ у больных с типичной АВУРТ и у практически здоровых лиц. Через 12 мес после РЧА полученные результаты изучаемых параметров КЖ показали, что физическая активность, роль физичес ких проблем в ограничении жизнедеятельности, общее здоровье, жизнеспособность, социальная активность, роль эмоциональных проблем, психическое здоровье пациентов с типичной АВУРТ были достоверно выше по сравнению с их же аналогичными параметрами до операции и не отличались от характеристик группы клинического сравнения.
Исключение составил параметр физического здоровья - боль, который через 12 мес после РЧА не претерпел существенных изменений. Это, вероятно, связано с тем, что болевой синдром отмечался только у тех пациентов с типичной АВУРТ, у которых помимо аритмического синдрома были отмечены такие сопутствующие заболевания, как ИБС, гипертоническая болезнь и остеохондроз позвоночника с выраженным корешковым синдромом.
Таким образом, анализ динамики изменений параметров КЖ больных с типичной АВУРТ подтверждает, что показатели, характеризующие как физическое, так и эмоциональное здоровье пациентов, уже через 2 мес после РЧА приближаются к аналогичным характеристикам группы клинического сравнения, а через 6 мес не отличаются от таковых у лиц контрольной группы (рис. 1 и 2).
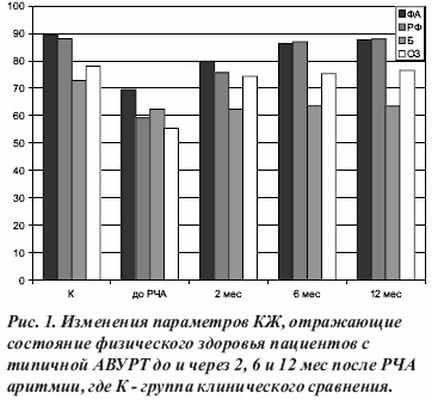
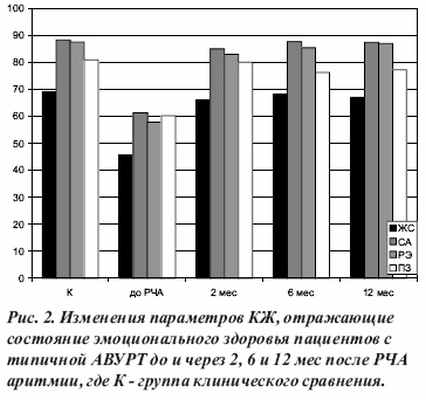
Полученные результаты анкетного опроса «Жизнь больного с аритмией» у больных с типичной АВУРТ до оперативного лечения позволили утверждать, что основными причинами снижения КЖ были: 1) приступы сердцебиения, общая слабость, чувство беспокойства, тревоги за свое здоровье у всех пациентов (100%); 2) снижение настроения, чувство подавленности у 96,3% пациентов; 3) фиксация внимания на работе сердца, ожидание приступов аритмии у 59 (97%) больных; 4) необходимость самоограничения в употреблении алкоголя, кофе, крепкого чая, курения, а также затруднения реализации привычного стереотипа отдыха, работы по дому, занятий спортом, хобби у 95,1% пациентов. Среднее значение КЖ до оперативного лечения больных с АВУРТ составило 52,2±9,5 балла, что соответствует низкому КЖ. На рис. 3 продемонстрировано улучшение КЖ у больных с типичной АВУРТ через 2, 6 и 12 мес после РЧА.
РАДИОЧАСТОТНАЯ АБЛАЦИЯ ПРИ ПАРОКСИЗМАЛЬНОЙ АТРИОВЕНТРИКУЛЯРНОЙ УЗЛОВОЙ РЕЦИПРОКНОЙ ТАХИКАРДИИ У ЛИЦ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА
С целью оценки эффективности и безопасности радиочастотной катетерной аблации при пароксизмальной атриовентрикулярной узловой реципрокной тахикардии у лиц пожилого и старческого возраста, по сравнению с более молодыми пациентами обследовано и прооперировано 342 пациента в возрасте от 16 до 78 лет, в том числе 76 пациентов старше 60 лет.
Ключевые слова
Об авторах
ФГУ «Новосибирский НИИ патологии кровообращения им. академика Е.Н.Мешалкина Федерального агентства по здравоохранению и социальному развитию»
Россия
Список литературы
1. Ардашев А.В., Конев А.В., Горбатов Е.А. и др. Качество жизни пациентов с атриовентрикулярными узловыми реципрокными тахикардиями до и после радиочастотной аблации медленной части атриовентрикулярного соединения // Вестник аритмологии. -2006.-№ 44.-С. 12-16.
2. Кушаковский М.С. Аритмии сердца. - СПб., Фолиант, 2004.- 672 с.
3. Мазур Н.А. Пароксизмальные тахикардии. - М., Медпрактика, 2005.- 252 с.
4. Оферкин А.И., Петш А.И., Мамчур С.Е. Радиочастотная аблация атриовентрикулярной узловой тахикардии. - Томск., Изд-во Том. ун-та, 2007.- С. 167-168.
5. Blomstrom-Lundqvist C., Scheinman M.M, Aliot E. M. et al. ACC/AHA/ESC guidelines for the management of patients with supraventricular arrhythmias: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines 2003.
6. Boulos M., Hoch D., Schechter S. et al. Age dependence of complete heart block complicating radiofrequency ablation of atrioventricular nodal slow patway // Am.J.Cardiol. -1998.-V.- 82.-P. 390- 91.
7. Brugada J., Matas M., Mont L., et al. One thousand consecutive radiofrequency ablation procedures: indications, results and complications // Rev Espagnola Cardiol.-1996.-Vol.49.-P.810-814.
8. Chen S., Chiang C., Tai C. et al. Complications of diagnostic electrophysiologic studies and radiofrequency catheter ablation in patients with tachyarrhythmias: an eight-year survey of 3,966 consecutive procedures in a tertiary referral center.//Am.J.Cardiol.-1996.-Vol.77.-P.41-46.
9. Chen S., Chiang C., Tai C. et al. Longitudinal clinical and electrophysiological assessment of patients with symptomatic Wolff-Parkinson-White sundrome and atrioventricular node reentrant tachycardia // Circulation.-1996.-Vol.93.-P.2023-2032.
10. D’Este D., Bertaglia E., Zanocco A. et al. Electrophysiological properties of the atrioventricular node and agening: evidence of a lower incidence of dual nodal pathways in the elderly // Europace.-2001.-Vol.3.-P.216-220.
11. Epstein L.M., Chiesa N., Wong M.N. et al. Radiofrequency catheter ablation in the treatment of supraventricular tachycardia in the elderly // JACC.- 1994.-V.- 23.-P. 1356-1362.
12. Greenberg M.D., Verdino R.J., Zanger D.R. et al. Atrioventricular node properties in geriatric patients undergoing ablation for atrioventricular nodal reentrant tachycardia // J.Amer.Coll.Cardiol.-1998.-Vol.46.-P.344.
13. Haissaguerre M., Fiorenzo G., Fischer B. et al. Elimination of atrioventricular nodal reentrant tachycardia using discrete slow potentials to guide application of radiofrequency energy // Circulation.-1992.-Vol.85-P.2162-2175.
14. Jackman W.M., Beckman K.J., McClelland J.H. et al. Treatment of supraventricular tachycardia due to atrioventricular nodal reentry by radiofrequency catheter ablation of the slow-pathway // N.Engl.J.Med.-1992.-Vol.327.- P. 313-318.
16. Josephson M.E Clinical cardiac electrophysiology: techniques and interpretations.- 3th ed.- Philadelphia: Lippincott Williams& Wilkins.-2002.-P.857.
17. Kalusche D., Ott P., Arentz T., et al. AV nodal re-entry tachycardia in elderly patients: clinical presentation and results of radiofrequency catheter ablation therapy// Coronary Artery Dis.-1998.-Vol.9.-P. 359-363.
18. Kihel J., Da Costa A., Kihel A. et al. Long-term efficacy and safety of radiofrequency ablation in elderly patients with atrioventricular nodal re-entrant tachycardia // Europace. -2006.-V. 8.P. 416 - 420.
20. Van Gelder I.C., Brugemann J., Crijns H.J. Pharmacological management of arrhythmias in the elderly // Drugs.-1997.-V. 11.-P. 96 - 110.
21. Wang J.N., Wu J.M., Wu W.S., Lin L.J. Functional characteristics and inducibility of atrioventricular nodal re-entry in rabbits of different ages // Europace.- 2010.-Vol.12.-P.1011-1018.
22. Zado E.S., Callans D.J., Gottlieb C.D. et al. Efficacy and Safety of Catheter Ablation in Octogenarians // JACC.-2000.-V.- 35.-P. 458 - 462.
Радиочастотная катетерная абляция (РЧА)
Радиочастотная катетерная абляция или РЧА – это малоинвазивный метод лечения нарушений сердечного ритма (аритмии). Процедура применяться в кардиологических стационарах с 1980-х годов. Метод стал эффективной альтернативной для лекарственной терапии и сложным хирургическим операциям.
Устранить патологию, которая вызывает сбои в нормальной работе сердца, возможно с помощью физического воздействия. Поэтому существует несколько видов абляции:
- радиочастотная (РЧА) – проводится с помощью высокочастотных токов. Наиболее эффективная, т.к. при проведении здоровые ткани не травмируются, а рубцуются, миокард регенерируется самостоятельно;
- ультразвуковая – процедура очень распространенная, во время сеанса пациент не чувствует боль. Воздействие на пораженный участок происходит с помощью ультразвука;
- лазерная – патологический очаг устраняют с помощью луча, который вызывает ожог и приводит к формированию рубца. Иногда требуется повторная процедура для стабилизации работы миокарда;
- криоабляция – воздействие на пораженный участок с помощью жидкого азота. Измененные ткани замораживают с помощью низких температур до -80 °С.
К преимуществам радиочастотной катетерной абляции (РЧА) относят:
- минимальные риски. Операция проводится при помощи эндоваскулярного катетера под контролем рентгеноскопии и, при необходимости, системы 3D-реконструкции сердца. Риск осложнений при РЧА практически отсутствует, так как операция выполняется через маленькие проколы в магистральных венах или артериях с применением миниинвазивных хирургических технологий.
- высокая эффективность. При радиочастотной абляции (РЧА) эффект достигается с помощью точечного воздействия высокочастотного тока на аритмогенные зоны сердца. В результате патологические импульсы, который посылал аритмогенный субстрат сердца, блокируются, нормализуется ритм сердца. По статистике, многие нарушения сердечного ритма удается ликвидировать на 100%. Радиочастотная катетерная абляция также позволяет нейтрализовать повреждения и достичь полного выздоровления.
- максимальный комфорт. Вне зависимости от метода РЧА и технологий операции каждому пациенту во время лечения обеспечивается комфорт и безопасность.
Показания к радиочастотной абляции
Основными показаниями к проведению радиочастотной катетерной абляции (РЧА) являются следующие патологии:
- аритмия (желудочковая, наджелудочковая, мерцательная);
- тахикардия;
- сердечная недостаточность;
- фибрилляция предсердий;
- снижение сердечного выброса;
- экстрасистолия;
- сидром WPW;
- увеличение сердца (кардиомегалия);
- нарушения работы сердца.
Противопоказания для проведения РЧА
У операции РЧА нет абсолютных противопоказаний: радиочастотная катетерная абляция проводится при аритмии и других указанных патологиях даже у пожилых людей и детей. Однако проведение РЧА нежелательно при таких патологиях, как:
- тяжелое состояние пациента;
- воспаления в сердце;
- нарушения работы почек;
- дыхательная недостаточность;
- беременность;
- патологии свертываемости крови;
- запущенная артериальная гипертензия;
- повышенная температура;
- стадия активного эндокардита;
- тромбы в отделах сердца;
- высокое артериальное давление.
Подготовка к радиочастотной катетерной абляции
Для того чтобы операция РЧА прошла успешно, пациенту важно подготовиться:
- сдать необходимые анализы. Перед радиочастотной абляцией необходимо сдать биохимию (общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза), общий клинический анализ крови, общий анализ мочи, исследование на группу крови, резус-фактор, анализ на ВИЧ, сифилис и гепатит, развёрнутая коагулограмма, АДФ агрегация тромбоцитов, Pro-BNP, СРБ, тропонин;
- пройти диагностику. Перед РЧА сдать стресс-тест, ЭХО-КГ, холтеровское мониторирование, ЭКГ в 12 отведениях и МРТ сердца с контрастированием, чтобы найти очаг аритмии, рентген органов грудной клетки, ЭГДС, УЗДС брахиоцефальных артерий, УЗДС артерий нижних конечностей, УЗДС вен нижних конечностей, ФВД, УЗИ внутренних органов, коронарография;
- отказаться от лекарств. За 2-3 суток до радиочастотной абляцией необходимо отказаться от приема гормональных, сахароснижающих и противоаритмических средств;
- побрить волосы на участках, в которые будет вводиться катетер – в паху или подмышечной впадине;
- за 12 часов до радиочастотной абляции пациенту нельзя есть, за 8 часов стоит отказаться от воды. Перед операцией РЧА необходимо сделать очистительную клизму.
С 2013 года в Федеральном научно-клиническом центре ФМБА России работает кардиологическое отделение лечения нарушений ритма сердца (аритмии). Мы оказываем высокотехнологичную специализированную медицинскую помощь пациентам и делаем все возможное, чтобы больной смог вернуться к полноценной жизни. Центр оснащен медицинским и диагностическим оборудованием последнего поколения. Поэтому все предоперационные исследования и анализы вы можете сделать в нашей клинике.
Проведение РЧА
Радиочастотная катетерная абляция выполняется с применением либо местной, либо комбинированной анестезии.
После выполнения анестезии прокалываются вена или артерия, через которые к сердцу подводятся диагностические катетеры. С помощью этих катетеров выполняется электрофизиологическое исследование сердца (ЭФИ). При ЭФИ удаётся установить локализацию аритмогенного субстрата сердца и поставить точный диагноз.
Затем тем же способом в сердце проводится «лечебный» катетер, на кончик которого подаётся высокочастотный ток для точечного воздействия на очаг аритмии.
В ряде случаев для облегчения работы хирурга и для диагностики аритмии выполняют 3D-реконструкцию камер сердца, по которой можно визуально оценить, как проходят электрические сигналы в сердце, а также учесть анатомические особенности камер сердца.
В настоящее время появляются новые технологии для лечения аритмий сердца. Например, несколько лет назад в привычную практику внедрен метод криоабляции легочных вен при мерцательной аритмии. Особенность этой процедуры в том, что вместо точечного катетера в сердце вводится катетер-баллон, внутрь которого подаётся закись азота, охлаждающая ткань до -80 °С. Тем самым происходит криодеструкция тканей сердца. Радиочастотная абляция - это быстрый и безопасный метод лечения фибрилляции предсердий.
В отделении работают опытные врачи, многие кардиологи являются кандидатами и докторами медицинских наук. Врачи ФНКЦ постоянно развиваются, принимают участие в международных конференциях, публикуют результаты исследований в ведущих научных журналах.
После операции РЧА
После проведения радиочастотной абляции пациента переводят в палату. Первые 24 часа больному обеспечивают покой и рекомендуют постельный режим. Чтобы сердце перестроилось на новый лад, а также не открылись раны в области проведения катетера. В первые сутки каждые 6 часов пациенту проводят ЭКГ для контроля состояния. На вторые сутки разрешается медленно передвигаться по палате, нагрузка должна увеличиваться постепенно.
В стационаре пациент наблюдается первые три дня и находится под постоянным присмотром наших специалистов. Если осложнений нет, пациента отпускают домой на амбулаторное восстановление. Перед выпиской врач-кардиолог осматривает пациента, выписывает ему назначения и выдает памятку о том, что необходимо делать в период реабилитации.
В первую неделю важно, чтобы пациент находился в полном покое и не занимался привычными делами, требующих концентрации внимания. Лучше всего, когда в этот период с пациентом находятся родственники или нанятый медицинский работник.
Полный период восстановления после РЧА длится около 2-3 месяцев. В это время необходимо:
- избегать физических нагрузок (нельзя бегать, прыгать, носить тяжелые сумки более 10 кг);
- избегать стрессовых ситуаций;
- избегать перепадов температур (нельзя принимать долгие горячие ванны, ходить в баню, закаляться);
- придерживаться диеты (исключить из рациона соль, сахар, жирные и жаренные продукты. Включить в меню вареную пищу, рыбу, нежирное мясо, свежие овощи и фрукты);
- отказаться от вредных привычек;
- принимать медикаментозные препараты при назначении врачом (в редких случаях могут быть выписаны противоаритмические средства и антикоагулянты).
Следующий прием у кардиолога должен быть через 3 месяца после проведенной радиочастотной абляции, затем через 6 и 12 месяцев.
Восстановление после РЧА полностью зависит от пациента. Не забывайте следовать указаниям в памятке и своевременно посещать кардиолога
Стоимость РЧА
Стоимость проведения РЧА зависит от индивидуальных особенностей пациента, необходимости дополнительных исследований и выбора программы реабилитации.
Читайте также:
- Анатомия: Ромбовидный мозг. Продолговатый мозг, myelencephalon, medulla oblongata
- ЭхоКГ клапанного гомотрансплантата и аутологичного клапана (операция Росса)
- Аппендикс. Червеобразный отросток. Топография червеобразного отростка. Положения червеобразного отростка.
- Сифилис костей. Множественные костные очаги.
- Стойкая патологическая эрекция
