Киста Торнвальдта
Добавил пользователь Skiper Обновлено: 07.01.2026
Похожие темы научных работ по клинической медицине , автор научной работы — Апостолиди К.Г., Маады А.С., Васильев И.В., Алексеев К.И., Савчук О.В.
Лор-служба Пироговского Центра: современные методики диагностики и лечения больных, инновации и перспективы развития
Комплексная лучевая диагностика и этапное рентгеноэндоваскулярное лечение атеросклеротического поражения висцеральных ветвей брюшной аорты
Текст научной работы на тему «Эндоскопическая диагностика и лечение кисты Торнвальдта»
Апостолиди К.Г., Маады А.С., Васильев И.В., Алексеев К.И., Савчук О.В. ЭНДОСКОПИЧЕСКАЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ КИСТЫ ТОРНВАЛЬДТА
КЛИНИЧЕСКИЕ НАБЛЮДЕНИЯ • CLINICAL OBSERVATIONS
ЭНДОСКОПИЧЕСКАЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ КИСТЫ ТОРНВАЛЬДТА
Апостолиди К.Г., Маады А.С., Васильев И.В., Алексеев К.И., Савчук О.В.
Национальный медико-хирургический Центр им. Н.И. Пирогова
ENDOSCOPIC DIAGNOSIS AND TREATMENT OF THORNWALDT'S CYST
Apostolidi K.G., Maady A.S., Vasil'ev I.V., Alekseev K.I., Savchuk O.V.
Развитие новых эндоскопических технологий в оториноларингологии в настоящее время значительно облегчило диагностику патологических состояний полости носа и носоглотки. Гиперпластические процессы и кисты этой области могут вызывать затруднение носового дыхания, а также причинять дискомфорт, снижать слух, являться источником хронической инфекции у пациентов.
Одним из заболеваний носоглотки, редко описываемых в медицинской литературе, относится сумка, или киста Торн-вальдта (син.: глоточная сумка, карман, сумка Люшки). Она представляет собой кистоподобное образование в носоглотке, располагающееся по средней линии в проекции глоточных устьев слуховых труб и, по данным различных источников, ее распространенность в популяции достигает 1-3%.
Впервые глоточную сумку описал А. Майер в 1842 г. Еще через 45 лет немецкий врач Гюстав Людвиг Торнвальдт (1843-1910) опубликовал симптомоком-плекс в виде её окклюзии, кистозной трансформации с воспалением, который впоследствии и получил название «болезнь Торнвальдта». Впоследствии, в 1934 г. К. Хубер доказал, что формирование сумки обусловлено аномалиями развития примерно на 5-10 неделе эмбриогенеза и связано с отшнуровыванием части эндодермы в области спинной хорды.
Карман, или сумка Торнвальдта, хорошо виден на рис. 1, 2. Новообразование
расположено в области верхнего констриктора глотки, выстлано слизистой оболочкой с мерцательным эпителием и представляется в виде кистоподобной или, так называемой, корковой формы, когда образовавшаяся в полости засохшая слизь периодически обтурирует одно или несколько выводных отверстий сумки (рис. 3).
Клиническая картина при наличии сумки Торнвальдта развивается лишь в 10% случаев. При этом провоцировать развитие ее может как перенесенная вирусная инфекция, так и любое механическое воздействие (травма, операции, тампонада носа и др.). Симптомы болезни Торнвальдта: стекание слизи по задней стенке глотки, дискомфорт в горле, покашливание, особенно утром, с обильным отхождением слизистых сгустков, картина фарингита. Кроме того, пациен-
Рис. 1. Компьютерная томография. Сумка (карман) Торнвальдта
ты жалуются на головную боль в теменной и затылочной областях, напряжение задних шейных мышц, неприятный запах изо рта, затруднение носового дыхания; нередки лимфаденопатия, субфебрилитет, иногда - проявления тубоотита.
Вследствие неспецифичности клинической картины, диагностика болезни Торнвальдта базируется на данных эндоскопического и лучевых методов исследования. При риноэндоскопии в задневерхних отделах носоглотки определяется плотное, напряженное, гипере-мированное, округлое новообразование с четкими контурами, содержащее в области выводного протока сумки воспалительный или засохший в виде корки экссудат.
На компьютерных и магнитно-резонансных томограммах киста Торн-вальдта выглядит как округлое, гиперэ-хогенная структура правильной формы с четкими контурами, не связанная с мышцами глотки. Это позволяет дифференцировать её с другими объемными процессами носоглотки, а именно ретен-ционными и бронхиальными кистами, злокачественными новообразованиями, превертебральными и заглоточными абсцессами, аденоидами.
Учитывая такую симптоматику, больные длительное время наблюдаются терапевтами или пульмонологами, не получая должной адекватной помощи, а иногда им даже выполняют хирургические вмешательства, не приводящие к положительному окончательному результату.
Представляем клиническое наблюдение, основанное на успешном взаимодействии нескольких служб многопро-
Рис. 2. Риноэндоскопия. Сумка (карман) Торнвальдта
Рис. 3. Риноэндоскопия. Сумка (карман) Торнвальдта, корковый тип
Апостолиди К.Г., Маады А.С., Васильев И.В., Алексеев К.И., Савчук О.В. ЭНДОСКОПИЧЕСКАЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ КИСТЫ ТОРНВАЛЬДТА
фильного стационара, направленном на лечение этого редкого заболевания.
Пациентка К., 26 лет, поступила в ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России в июне 2014 г. с жалобами на субфебрилитет, постоянный насморк, периодическое откашливание мокроты желтого цвета, ощущение дискомфорта в глотке, периодически головные боли. Данные жалобы беспокоили в течение нескольких лет, а повышение температуры тела стала отмечать в последние 1,5 года. Из анамнеза известно, что в возрасте 18 лет перенесла аденоидотомию, а в последний год ей поэтапно выполнены оперативные вмешательства - тонзил-лэктомия и септопластика, направленные на устранение вышеуказанных жалоб, после которых состояние пациентки не улучшилось. Результаты лабораторного обследования - в пределах нормы.
Последующий поиск этиологии этого состояния привел к проведению магнитно-резонансной томографии околоносовых пазух, на которой в за-дневерхних отделах носоглотки выявлена округлая гиперэхогенная структура правильной формы с четкими контурами, не связанная с мышцами глотки и пред-позвоночной фасцией (рис. 4). Вместе со специалистами службы лучевой диагностики выдвинуто предположение о возможном характере патологии - кисте Торнвальдта, что и подтверждено врачами-эндоскопистами. При эндоскопическом обследовании пациентки выявлена умеренная гиперемия слизистой оболочки в полости носа, а в задневерхнем отделе носовой части глотки по средней линии определяется плотное, напряженное, округлое гиперемированное образование с подтеканием слизи в его центре.
Традиционное лечение пациентов с болезнью Торнвальдта - хирургическое, в условиях ЛОР-отделения, под общей анестезией. Однако вмешательство сопряжено с рядом возможных негативных моментов, таких как травматичность, технические сложности, а также с повышенным риском осложнений - кровотечением или грубым рубцеванием. В то же время зона интереса доступна для гибкой эндоскопии, однако эндоскопическая служба нашей клиники ранее не располагала опытом лечения этой ЛОР-патологии.
Общий вектор Пироговского Центра, направленный на внедрение и применение миниинвазивных технологий, привел нас к нестандартному решению - выполнить деструкцию кисты Торн-вальдта эндоскопическим доступом, совместной бригадой оториноларингологов и эндоскопистов.
С использованием видеобронхоско-па выполнены местная инъекционная анестезия 5% раствором тримекаина, вскрытие кисты (рис. 5) и пошаговое удаление передней стенки биопсийными щипцами с последующей деструкцией ее дна аргоно-плазменной коагуляцией (мощность 40-50 Вт, экспозиция 2-3 секунды) (рис. 6). Продолжительность операции составила 15 мин.
Выполнение вмешательства эндоскопическим способом позволило получить ряд немаловажных преимуществ:
1. Видеоэндоскопия создает оптимальные условия для доступа к объекту - кисте Торнвальдта - и выполнению оперативного вмешательства;
2. Применение биопсийных щипцов позволяет малотравматично удалить патологическую ткань, без
выраженных местных и системных воспалительных реакций, тем самым предотвращая грубое рубцевание в носоглотке; 3. Использование аргоно-плазменной коагуляции обеспечивает полное отсутствие кровоточивости в зоне операции и, соответственно, отпадает необходимость в задней тампонаде, со всеми ее негативными последствиями для пациента, которую выполняют для гемостаза при традиционном вмешательстве, нередко сопровождающимся кровотечением.
Весь материал, удаленный интрао-перационно, подвергнут морфологическому анализу. Гистологическая картина подтвердила клинический диагноз.
Послеоперационный период протекал без осложнений. На 3-4-е сутки купированы проявления синдрома постназального затекания: прекратилось откашливание мокроты, облегчилось носовое дыхание, прошло ощущение дискомфорта в ротовой полости, температура тела снизилась до нормальной, уменьшились, а затем прекратились головные боли.
На четвертые сутки пациентка выписана из стационара в удовлетворительном состоянии под наблюдение оториноларингологом по месту жительства.
При эндоскопическом контроле через неделю определялась незначительная местная воспалительная реакция, с тенденцией к полной эпителиза-ции зоны вмешательства; отторжение посткоагуляционной ткани произошло самостоятельно без кровотечения (рис. 7).
Таким образом, коллегиально удалось выполнить рутинное для ото-
Рис. 4. Магнитно-резонансная томография Рис. 5. Риноэндоскопия пациентки К.: обильное Рис. 6. Риноэндоскопия пациентки К.: деструк-
пациентки К.: киста Торнвальдта
отделяемое содержимого кисты при вскрытии биопсийными щипцами
ция дна кисты при помощи аргоно-плазменной коагуляции.
Мироненко Д.А., Иванов В.А., Терехин С.А., Дмитращенко А.А., Шидловский И.П., Наумкин С.В., Поляков И.И. КОМПЛЕКСНАЯ ЛУЧЕВАЯ ДИАГНОСТИКА И ЭТАПНОЕ РЕНТГЕНОЭНДОВАСКУЛЯРНОЕ ЛЕЧЕНИЕ АТЕРОСКЛЕРОТИЧЕСКОГО ПОРАЖЕНИЯ ВИСЦЕРАЛЬНЫХ ВЕТВЕЙ БРЮШНОЙ АОРТЫ
Рис. 7. Риноэндоскопия пациентки К.: состояние носоглотки после оперативного вмешательства на 4-е сутки
риноларингологов вмешательство новым, нестандартным способом, с привлечением специалистов отделения эндоскопии.
Выбранная методика позволила ми-ниинвазивными средствами под местной анестезией прецизионно удалить кисту Торнвальдта, без развития типичных осложнений и сократить срок пребывания пациента в стационаре.
Представленное клиническое наблюдение еще раз демонстрирует возможности многопрофильного лечебного учреждения, такого как Пироговский
Центр, с участием специалистов разных клинических направлений для достижения высокой цели - обеспечения здоровья пациента.
КОМПЛЕКСНАЯ ЛУЧЕВАЯ ДИАГНОСТИКА И ЭТАПНОЕ РЕНТГЕНОЭНДОВАСКУЛЯРНОЕ ЛЕЧЕНИЕ
АТЕРОСКЛЕРОТИЧЕСКОГО ПОРАЖЕНИЯ ВИСЦЕРАЛЬНЫХ ВЕТВЕЙ БРЮШНОЙ АОРТЫ
Мироненко Д.А., Иванов В.А., Терехин С.А., Дмитращенко А.А., Шидловский И.П., Наумкин С.В., Поляков И.И.
3 Центральный военный клинический госпиталь им. А.А. Вишневского Эндокринологический научный центр
Частота сосудистых заболеваний в последние 50-70 лет в России и других странах Европы и Америки имеет тенденцию к росту. Не являются исключением хроническая абдоминальная ишемия и ишемическая болезнь почек. Причинами ишемии органов пищеварения и почек являются, внутрисосудистые (интрава-зальные) факторы - атеросклероз, неспецифический аортоартериит, фиброз-но-мышечная дисплазия и др., и внесо-судистые (экстравазальные) факторы.
INTEGRATED X-RAY DIAGNOSTICS AND PHASED X-RAY ENDOVASCULAR TREATMENT OF ATHEROSCLEROTIC LESIONS OF THE VISCERAL BRANCHES OF THE ABDOMINAL AORTA
Mironenko D.A., Ivanov V.A., Terekhin S.A., Dmitrashenko A.A., Shidlovskij I.P., Naumkin S.V., Polyakov I.I.
Атеросклероз является ведущим этиологическим фактором, приводящим к хронической ишемии выше перечисленных органов, и главной причиной смерти при осложненном течении заболеваний.
Больной Ж., 53 лет (11.06.1960 г.р.) с 1982 г. страдает хронической редко рецидивирующей язвенной болезнью двенадцатиперстной кишки. С 2009 г. регистрируется артериальная гипертен-зия с эпизодическими повышениями АД
до 190/110 мм рт. ст., адаптирован к АД 150/90 мм рт. ст. Гипотензивные препараты принимает ситуационно. Ухудшение состояния отмечает с июня 2012 г., когда появились боли в верхних отделах живота через 1,5 ч после приема пищи, диспепсические расстройства (отрыжка воздухом, эпизодически жидкий стул). С этого же времени стал отмечать снижение веса до 6 кг (исходные данные [апрель 2012 г.] рост - 174 см, вес - 78 кг, ИМТ - 25,82 кг/м2). При амбулаторном обследовании по данным гастроскопии и УЗИ-исследования впервые выявлена язва антрального отдела желудка и диагностирован хронический панкреатит. В результате проведенной медикаментозной терапии достигнута клиническая и эндоскопическая ремиссия хронических заболеваний органов пищеварения.
В сентябре 2012 г. возобновились болевой абдоминальный синдром и диспепсические проявления заболевания, потеря веса в это время составила 12 кг. Больной госпитализирован в 3ЦВКГ им. А.А. Вишневского для дальнейшего обследования и лечения. При компьютерной томографии (КТ) органов брюшной полости выявлено наличие жидкости в области головки поджелудочной железы и двенадцатиперстной кишки, расцененное, как обострение хронического панкреатита (рис. 1). В анализах крови отмечался незначительный лейкоцитоз, повышение амилазы крови до 1,5 норм, в анализах мочи амилазурия до 1,5 норм. Лечение больного сопровождалось кратковременным положительным эффектом. В связи с рецидивирующим харак-
Киста Торнвальдта
Киста Торнвальдта — это редкая врожденная патология, доброкачественная киста (осумкованная полость), располагающаяся в задне-верхней части носоглотки. Впервые описана немецким врачом Густавом Людвигом Торнвальдтом в 1855 году.
Киста часто изолирована от полости носоглотки, что создает условия для воспалительного процесса. В результате формируется полость с гнойным содержимым, ограниченная слизистой оболочкой носоглотки (в таком случае данная патология называется болезнью Торнвальдта).
В случаях, когда воспаленная киста Торнвальдта прорывается в полость носоглотки, появляется постоянное гноетечению по задней стенке глотки и воспаление окружающих тканей. Вне воспаления, пациента может беспокоить постоянное стекание слизи по задней стенке глотки.
Схожим состоянием является образование кист или абсцессов в остаточной ткани аденоидов.
В большинстве случаев заболевание протекает бессимптомно, однако, вне зависимости от клинических проявлений, следует проводить лечение.
Симптомы кисты Торнвальдта
- Нарастающая носовая обструкция (нарушение носового дыхания) в результате увеличения размеров кисты, которая выступает в полость носоглотки.
- Передняя и задняя гнойная ринорея – течение гнойного содержимого кисты из носа (передняя ринорея), а также течение гноя по задней стенке носоглотки (задняя ринорея, постназальный затёк), что часто сопровождается неприятным запахом изо рта и ощущением дискомфорта в ротовой полости, неприятным привкусом во рту.
- Длительные и стойкие головные боли, чаще всего в теменной и затылочной областях – в результате воспалительного процесса в полости кисты (нагноения содержимого).
- Чаще всего в такой ситуации обычные обезболивающие препараты стойкого эффекта не имеют.
- Двустороннее снижение слуха, задолженность ушей, скопление жидкости за барабанной перепонкой – из-за воспалительного процесса и нарушения проходимости слуховых или евстахиевых труб, которые соединяют полость полость среднего уха с носоглоткой.
- Боли и выраженный дискомфорт в горле и носоглотке, которые усиливаются при глотании, кашле, чихании, что связано с воспалением или натяжением тканей.
- Гнусавость (rhinolalia clausa) – вследствие затруднения нового дыхания на уровне носоглотки.
- Во время обострения или воспаления может повышаться температура тела до 37-38 градусов, могут обостряться сопутствующие хронические заболевания.
Диагностика
Наиболее ценной при диагностике кисты Торнвальдта является эндоскопия носоглотки, также киста может быть случайной находкой при проведении компьютерной или магнитно-резонансной томографии. Окончательный же диагноз устанавливается только по результатам гистологического исследования после удаления кисты.
Лечение
Основной метод лечения кисты Торнвальдта – хирургический.
В большинстве случаев после иссечения кисты и ее опорожнения клинические проявления исчезают.
ЛОР-хирурги медицинских центров "СМ-Клиника" обладают большим опытом лечения подобных состояний. Вмешательство выполняется под контролем зрения, эндоскопически, при помощи микродебридера (шейвера) или хирургического лазера.
Киста Торнвальдта
Кафедра оториноларингологии - хирургии головы и шеи Медицинского института Северо-Кавказской государственной гуманитарно-технологической академии;
Карачаево-Черкесская республиканская клиническая больница, Черкесск, Россия 369000
Кафедра оториноларингологии, хирургии головы и шеи Медицинского института Северо-Кавказской государственной гуманитарно-технологической академии, Карачаево-Черкесская республиканская клиническая больница, г. Черкесск
Киста Торнвальдта: диагностика и лечение
Журнал: Российская ринология. 2017;25(3): 63‑65
Кафедра оториноларингологии - хирургии головы и шеи Медицинского института Северо-Кавказской государственной гуманитарно-технологической академии;
Карачаево-Черкесская республиканская клиническая больница, Черкесск, Россия 369000
Киста Торнвальдта — достаточно редко встречаемая патология. Однако с внедрением эндоскопических методов исследования стало возможным более тщательно выявлять имеющуюся патологию носоглотки. Приведенный клинический случай указывает на необходимость эндоскопического исследования носоглотки у всех пациентов с заболеваниями полости носа, околоносовых пазух и уха.
Кафедра оториноларингологии - хирургии головы и шеи Медицинского института Северо-Кавказской государственной гуманитарно-технологической академии;
Карачаево-Черкесская республиканская клиническая больница, Черкесск, Россия 369000
Кафедра оториноларингологии, хирургии головы и шеи Медицинского института Северо-Кавказской государственной гуманитарно-технологической академии, Карачаево-Черкесская республиканская клиническая больница, г. Черкесск
По данным литературы, врожденные аномалии носоглотки встречаются у 1,9—7,0% практически здоровых людей обоего пола в возрасте от 15 до 30 лет и в большинстве случаев протекают бессимптомно [1—7]. Некоторые авторы считают, что у мужчин кисты носоглотки встречаются несколько чаще, чем у женщин [8].
В 1885 г. немецкий врач Гюстав Людвиг Торнвальдт описал клинические признаки кистозной трансформации и воспаления, а также методы лечения 26 носоглоточных кист. Впоследствии было доказано, что киста, или сумка, Торнвальда формируется в месте, где нотохорда сохраняет связь с глоточной энтодермой. Этот симптомокомплекс получил название по имени автора, описавшего его, — «болезнь Торнвальдта».
Причины развития этой патологии до сих пор до конца неизучены. Выделены лишь факторы, которые могут служить сопутствующими причинами образования кисты Торнвальдта в дородовом периоде. К ним относятся наличие наследственной предрасположенности, влияние радиации и некоторых лекарственных препаратов, возраст роженицы, браки между близкими родственниками, работа с токсическими веществами и некоторые другие. Киста Торнвальдта на протяжении длительного периода может не проявляться клинически.
Спровоцировать развитие болезни Торнвальдта могут удаление аденоидов, тампонада носовых ходов, травма носа, снижение защитных функций организма при переохлаждении или стрессе.
Для данного заболевания характерны жалобы на затрудненное носовое дыхание, стекание гнойного отделяемого по задней стенке глотки в ротовую полость, зловонный запах изо рта, появление гнусавости, болевые ощущения в горле и гортани, снижение остроты слуха.
Данная симптоматика может появиться у больного в любом возрасте, но чаще наблюдается у молодых людей. Учитывая неспецифичность клинических признаков заболевания, его диагностика, как правило, базируется на данных эндоскопического, лучевого и гистологического исследований. В типичных случаях при риноэндоскопии в задневерхнем отделе носоглотки определяется плотное, округлое образование с четкими контурами, содержащее воспалительный экссудат [13]. При рентгенологическом исследовании (компьютерная и магнитно-резонансная томографии) киста выглядит как округлое гиперэхогенное образование правильной формы с четкими контурами, не связанное с мышцами глотки [14, 15].
Лечение кисты Торнвальдта заключается в ее хирургическом удалении под контролем эндоскопии. Как считают многие авторы, такое лечение высокоэффективно и в 96% случаев наблюдается полный регресс ринологической симптоматики [1, 4, 12].
Приводим собственное клиническое наблюдение кисты Торнвальдта.
Больной А., 27 лет, обратился к лор-врачу консультативной поликлиники с жалобами на затрудненное носовое дыхание, стекание по задней стенке глотки гнойного отделяемого с неприятным запахом, периодические головные боли, появление гнусавости и некоторое снижение остроты слуха правым ухом. Больным себя считает в течение нескольких лет, наблюдался у участкового терапевта, стоматолога, гастроэнтеролога, лор-врача поликлиники. Однако назначаемое лечение не приводило к положительному окончательному результату.
Больной был госпитализирован в отделение оториноларингологии РГБ ЛПУ «Карачаево-Черкесская республиканская клиническая больница», где при видеофиброэндоскопическом исследовании в задне-верхнем отделе носоглотки справа было обнаружено округлое, плотное образование размерами 2,0×2,0 см, с четкими контурами и выраженной инъекцией сосудов (рис. 1).
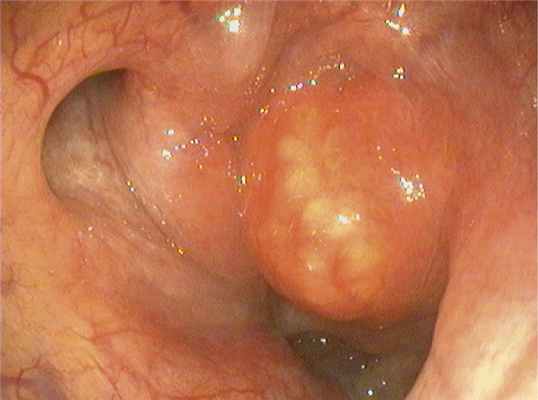
Рис. 1. Больной А., 27 лет. Эндоскопия носоглотки. Fig. 1. PatientA., aged 27 years. Endoscopic examination of the nasopharynx.Определяется округлое, плотное образование справа, рядом с глоточным устьем слуховой трубы. The rounded dense tissue mass is visible on the right side in the vicinity of the pharyngeal opening of the Eustachian tube.
Слизистая оболочка в области глоточного отверстия слуховой трубы справа несколько гиперемирована, на задней стенке носоглотки — слизисто-гнойное отделяемое. Носовое дыхание затруднено.
Барабанная перепонка справа втянута, ее подвижность снижена. Барабанная перепонка слева неизменена. Острота слуха снижена справа по типу нарушения звукопроведения. Другие лор-органы — без патологий. Анализы крови и мочи — в пределах нормы. На основании результатов обследования у пациента диагностирована киста Торнвальдта.
Под видеоэндоскопическим контролем радиоволновым скальпелем аппарата «Сургитрон» в режиме «резание—коагуляция» кистовидное образование было удалено. В качестве обезболивания применялся интубационный наркоз. Операцию больной перенес удовлетворительно. Кровотечение минимальное.
Заключение патогистологического исследования оболочки кисты: в срезах препарата оболочка кисты Торнвальдта, выстланная изнутри призматическими клетками (рис. 2). Элементы хронического воспалительного процесса.
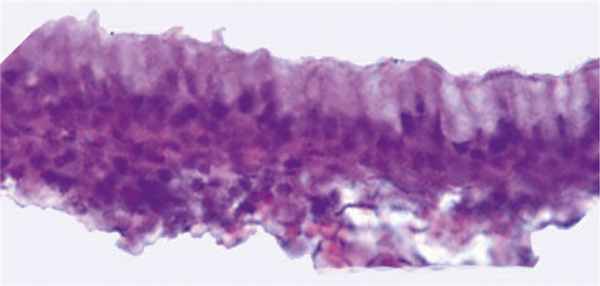
Рис. 2. Оболочка кисты Торнвальдта. Внутренняя стенка выстлана призматическими клетками. Fig. 2. The e nvelope of Thornwaldt’s cyst. The inner wall is lined with prismatic cells.Окраска гематоксилином и эозином. Ув. 400. Staining with hematoxylin and eosin, x400.
Приведенный клинический случай свидетельствует о о необходимости эндоскопического исследования носоглотки у всех пациентов с заболеваниями полости носа, околоносовых пазух и уха.
Сумка Торнвальдта
Больная В., 38 лет, служащая, обратилась к оториноларингологу городской больницы № 40 с жалобами на затруднение носового дыхания, постоянную заложенность носа, необходимость систематического применения сосудосуживающих капель, насморк слизистого характера, чувство стекания по задней стенке глотки, чувство заложенности и снижение слуха на левое ухо, периодические отиты слева, першение и сухость в горле.
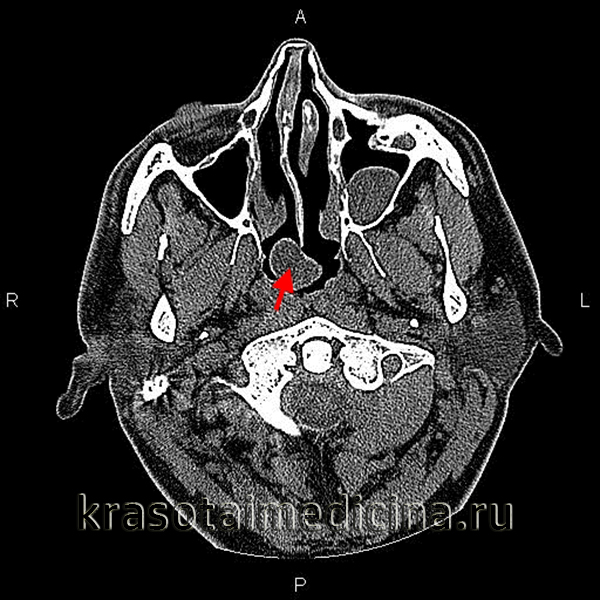
Больной себя считает в течение многих лет. В период с 8 до 16 лет перенесла четыре аденотомии с хорошим, но временным эффектом. В возрасте 23 года пациентке была выполнена тонзилэктомия. В течение последних 25 лет отмечался рецидивирующий двусторонний мезотимпанит, по поводу чего в 2008 году была выполнена двусторонняя мирингопластика со стойким положительным эффектом на правом ухе и рецидивом мезотимпанита на левом ухе.
При эндоскопической ревизии полости носа отмечалась гиперемия и застойная отечность слизистой полости носа на всем ее протяжении с незначительным сокращением слизистой носовых раковин после анемизации. Скудное слизистое отделяемое. Перегородка носа S-образно искривлена, больше вправо. Гипертрофия средних носовых раковин. В задне верхних отделах носоглотки по средней линии определялось овальное, плотное, неподвижное образование размерами 2,0 × 2,5 см со свищевым ходом в центре (рис.1)
Устья евстахиевых труб отёчны, трубные миндалины гипертрофированны, преимущественно слева. Боковые валики глотки незначительно гипертрофированы. В носоглотке скудное слизистое отделяемое (рис.2). Дыхание через обе половины носа затруднено. Слизистая глотки умеренно гиперемирована, влажная. Небные миндалины удалены. Значительная гипертрофия боковых валиков глотки, больше справа. Скудное стекание слизистого отделяемого из носоглотки.
Пальпация, перкуссия в проекции сосцевидных отростков безболезненные. Отоскопия: наружные слуховые проходы свободные с двух сторон, стенки не изменены. AD: барабанная перепонка утолщенная, серая, рубцово изменена, опознавательные знаки частично отсутствуют. AS: барабанная перепонка утолщена, розовая, с сухой перфорацией в нижних отделах. Барофункция справа 2 степени, слева не оценивалась в связи с наличием перфорации, но отмечалось прохождение воздуха через барабанную перепонку при проведении пробы Вальсальвы.
Другие ЛОР-органы – без особенностей.
Анализы крови и мочи – без особенностей.
Учитывая имеющиеся данные, был установлен диагноз:
Основной: киста Торнвальдта.
Сопутствующий: искривление перегородки носа. Хронический гипертрофический ринит, киста левой верхнечелюстной пазухи. Двухсторонний тубоотит. Двухсторонний мезотимпанит (состояние после мирингопластики в 2008) в фазе ремиссии.
12.01.2010 г. под эндотрахеальным наркозом и местной анестезией выполнено одномоментное многоэтапное (симультанное) оперативное вмешательство в объеме: подслизистая резекция перегородки носа с септопластикой; двусторонняя пластика средних носовых раковин, двухсторонняя вазотомия с латерализацией нижних носовых раковин; левосторонняя эндоскопическая операция на верхнечелюстной пазухе.
В условиях эндовидеоконтроля выполнено иссечение кисты Торнвальдта трансфарингеальным доступом. Последним этапом под эндоскопическим контролем частично резецированы трубные миндалины. Радиохирургический гемостаз.
Послеоперационный период протекал без особенностей.
Тампоны из носовых ходов удалены через сутки после операции. Проводилась антибактериальная, симптоматическая терапия, туалет полости носа до полного исчезновения назальной симптоматики. Восстановление носового дыхания отмечено на седьмые сутки после вмешательства.
20.01.2010 г. пациентка в удовлетворительном состоянии выписана из стационара.
При гистологическом исследовании удаленного образования носоглотки выявлено: выстилка — многорядный мерцательный эпителий, выстилающий стенку кисты; в субэпителиальной основе, в фиброзной ткани лимфоидные скопления и слизистые железы (фрагменты носоглоточной миндалины).
Комментарий к клиническому случаю
Сумка Торнвальдта – кистоподобное образование носоглотки, располагающееся по средней линии вблизи глоточной миндалины. В основе патогенеза лежит нарушение эмбрионального развития мягких тканей верхних дыхательных путей.
В 1885 году немецкий врач Гюстав Людвиг Торнвальдт описал её окклюзию, кистозную трансформацию и воспаление. Этот cимптомокомплекс впоследствии получил название «болезни Торнвальдта». Клиническая картина: затруднение носового дыхания, упорные головные боли, преимущественно в теменной и затылочной области, напряжение задних шейных мышц, гнойное отделяемое из носа, боль в горле, снижение слуха, развитие синусита и отита. Травма, тампонада носа или аденотомия, преимущественно под местной анестезией, могут провоцировать развитие заболевания.
Поскольку клиническая картина болезни Торнвальдта неспецифична, её диагностика базируется на данных риноэндоскопического осмотра, результатах проведения компьютерной томографии или магнитно-резонансной томографии.
В типичных случаях при эндориноскопии в задневерхних отделах носоглотки определяется плотное, напряженное, гиперемированное, округлое образование с четкими контурами, содержащее воспалительный экссудат. На компьютерных и магнитно-резонансных томограммах киста Торнвальдта выглядит как округлое, гиперэхогенное образование правильной формы, с четкими контурами, не связанное с мышцами глотки. Это позволяет дифференцировать её с другими объемными процессами носоглотки, в частности, с интрааденоидными, ретенционными кистами, злокачественными новообразованиями носоглотки, превертебральными и заглоточными абсцессами, хоанальным полипом, которые на томографических срезах имеют другую конфигурацию.
Основной метод лечения болезни Торнвальдта – хирургический. Применяют полную экстирпацию сумки через ротовой подход или удаление передней стенки сумки трансназально под эндоскопическим контролем.
Киста Торнвальдта
Киста Торнвальдта – врожденное кистоподобное образование, расположенное на задней стенке носоглотки. Ведущие клинические признаки – головная боль с распространением в теменную и затылочную область, неприятный запах изо рта, ухудшение дыхания через нос, повышение температуры тела. Диагноз устанавливается на основе анамнестических данных, жалоб, результатов риноэндоскопии, фарингоскопии, биопсии, МРТ и КТ области носоглотки и дифференциальной диагностики с другими вариантами новообразований носоглотки. Основной способ лечения заболевания – хирургический, путем эндоназального эндоскопического удаления кисты.
Общие сведения
Киста Торнвальдта (назофарингеальная сумка или сумка Люшки) – редкое заболевание, которое встречается у 1,5-2% населения. Впервые морфологические изменения носоглоточной сумки были описаны в 1885 году немецким врачом Густавом Людвигом Торнвальдтом. У большей части людей патология протекает бессимптомно. Клиническая симптоматика развивается только в 10% случаев. Зачастую первые признаки проявляются в возрасте от 15 до 25 лет. Патология с одинаковой частотой встречается среди представителей мужского и женского пола. В регионах с высокой частотой близкородственных браков показатель заболеваемости несколько выше.
Причины
Носоглоточная сумка возникает в результате аномалий развития энтодермы. До конца этиология формирования носоглоточной кисты в современной отоларингологии не изучена. Доказано, что подобные нарушения могут вызывать следующие тератогенные факторы:
- Генетические мутации. Назофарингеальная сумка чаще встречается среди лиц, рожденных в близкородственных браках или при позднем наступлении первой беременности (после 35 лет). В некоторых случаях возникновение патологии определяется наследственной предрасположенностью.
- Физические факторы. Чрезмерная инсоляция, переохлаждение, действие ионизирующего излучения во время беременности способны потенцировать развитие назофарингеальной сумки.
- Интоксикация. Установлено, что хроническая интоксикация парами бензола, солями тяжелых металлов и нитратами существенно повышает риск возникновения данной патологии.
- Пагубные привычки матери. Употребление спиртных напитков, наркотических веществ или курение негативно влияют на внутриутробное развитие плода, в т. ч. вызывают пороки развития.
- Прием медикаментов. Отдельные фармакологические препараты из групп антикоагулянтов, антипсихотических и антибактериальных средств обладают тератогенным действием в отношении энтодермы.
Патогенез
В основе патогенеза кисты Торнвальдта лежит явление дисэмбриогенеза. При нормальном внутриутробном развитии плода в промежутке с 5-й по 10-ю акушерскую неделю путем отшнуровывания глоточной энтодермы от краниального отдела нотохорда формируется носоглоточная сумка. Она представляет собой парный, разделенный на сегменты, карман, расположенный с двух сторон от хорды. В дальнейшем из него образуются тимус, полость среднего уха, щитовидная и паращитовидные железы. В норме, начиная с 10-й недели, это образование редуцируется. Но в ряде случаев происходит слипание энтодермы и нотохорда. Последний, поднимаясь до уровня будущего черепа, «затягивает» с собой часть слизистой ткани глотки. Это приводит к образованию полости, выстланной нормальной слизистой оболочкой – сумки Торнвальдта.
Симптомы
Клиническая картина заболевания связана с инфицированием кистозной полости. Способствующими факторами могут служить травмы лицевого черепа, хирургические вмешательства (ринопластика, септопластика, удаление аденоидных вегетаций), длительные тампонады носовой полости, воспалительные или инфекционные патологии носоглотки. Первым признаком заболевания выступает нарастающая постоянная или пульсирующая головная боль, иррадиирущая в затылочную и теменную область. При движениях головы болевые ощущения усиливаются. Также ухудшается носовое дыхание. Возникает ринорея, закрытая гнусавость, кашель и храп. Часто наблюдается двухстороннее снижение слуха, чувство «заложенности» ушей. Одновременно повышается температура тела до 37,5-38 о С, появляются болевые ощущения в области носа и горла, которые усиливаются при глотании и чихании. У большинства больных формируется неприятный «гнилостный» запах изо рта.
Осложнения
Длительное течение кисты Торнвальдта и отсутствие полноценного лечения в подавляющем большинстве случаев приводит к осложнениям. Со временем головная боль становится все интенсивнее и не купируется приемом анальгетиков. Нарушение носового дыхания и дренажа носовой полости приводит к рецидивирующему риниту и синуситу, реже – среднему отиту. Разрастание кисты способствует искривлению носовой перегородки с дальнейшим ухудшением клинической картины. Стекание гнойного содержимого в ротоглотку и далее по дыхательным путям приводит к развитию хронических воспалительных заболеваний – ларингита, тонзиллита, фарингита, бронхита и аспирационных пневмоний.
Диагностика
Сложность диагностики кисты Торнвальдта заключается в отсутствии специфических клинических симптомов. Зачастую для постановки правильного диагноза данных объективного осмотра отоларинголога недостаточно – требуется применение радиологических методов исследования. Помимо сбора анамнестических сведений и жалоб пациента, диагностическая программа включает в себя:
- Риноэндоскопию. Позволяет выявить округлое, гиперемированное, плотное образование с четкими краями в задневерхних отделах носоглотки. При надавливании выделяется гнойное или слизистое содержимое.
- Фарингоскопию. При осмотре ротовой полости выявляется постназальный синдром – стекание гнойных или слизистых масс по задней стенке глотки. Также могут присутствовать воспалительные изменения слизистых оболочек, миндалин.
- Лучевые методы диагностики. Результаты КТ и МРТ носоглотки отображают наличие круглого полостного образования размером от 0,5 до 4,5 см с четкими контурами и гладкой внутренней поверхностью, расположенного по срединной линии глотки. У некоторых больных эта структура может иметь дренирующее отверстие.
- Биопсия. Гистологически слизистая оболочка внутри назофарингеальной сумки представляет собой цилиндрический мерцательный эпителий. Стенки полости в незначительной степени инфильтрированы лимфоцитами и содержат небольшое количество лимфоидных фолликулов.

Дифференциальная диагностика проводится с внутриаденоидными кистами, кистами кармана Ратке, менингоэнцефалоцеле, носоглоточной карциномой и другими опухолевыми заболеваниями. Основными критериями служат результаты гистологического исследования биоптата, компьютерной или магнитно-резонансной томографии. Аденоидные кисты имеют аналогичное расположение, но размер их полости редко превышает 5 мм. Сумка Ратке расположена у соединения сошника и клиновидной кости и состоит эпителиальной ткани. Менингоэнцефалоцеле характеризуется деструкцией костных структур и соединением с внутричерепными тканями. Носоглоточная карцинома, как правило, занимает латеральное положение, имеет неровную поверхность и склонна к кровотечениям.
Лечение кисты Торнвальдта
Основной метод лечения носоглоточной сумки – трансназальная эндоскопическая лазерная марсупиализация. Цель операции – обеспечение достаточного дренажа полости кисты и, при возможности, полное удаление ее выстилки. Это оперативное вмешательство благодаря использованию Nd:YAG и полупроводниковых лазеров позволяет провести полноценное удаление кисты без повреждения прилегающих тканей, минимизировать кровопотерю и предотвратить повреждение устьев слуховых труб. В качестве обезболивания используется аппликационная анестезия. После вскрытия кисты под контролем эндоскопа и при помощи аспиратора удаются все слизистые и гнойные массы. Для удаления лимфоидной ткани стенок кисты используется лазериндуцированная интерстициальная термотерапия. После операции назначается антибактериальная терапия с использованием препаратов широкого спектра действия.
Прогноз и профилактика
Прогноз при кисте Торнвальдта благоприятный. Своевременная диагностика и полноценное лечение более чем в 96% случаев предотвращает развитие осложнений и приводит к полному выздоровлению. Специфической профилактики этого заболевания не разработано. К первичным неспецифическим превентивным мерам относятся медико-генетическое консультирование семейных пар, антенатальная охрана плода, рациональное питание матери во время вынашивания ребенка, соблюдение режима сна и бодрствования. Вторичная профилактика заключается в укреплении общих защитных сил организма, профилактических осмотрах отоларинголога, раннем лечении инфекционных и бактериальных заболеваний полости носа и носоглотки.
Читайте также:
