Контрастные вещества для бронхографии. Йодолипол в бронхографии
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Все используемые в настоящее время контрастные вещества могут быть объединены в 4 группы: 1) йодированные растительные масла (йодолипол, липйодол, йодипин и т. д.); 2) водорастворимые контрастные вещества, представляющие собой истинные растворы органических соединений йода (диодон, гипак, триотраст и т. д.); 3) йодированные эфиры органических кислот (пропилиодон, дианозил и т. д.); 4) сернокислый барий.
Наибольшее распространение в нашей стране получила бронхография йодированными растительными маслами в сочетании с сульфазолом (сульфойодолом) и водорастворимыми контрастными веществами в сочетании с желатиной (желиодоном). Отдельные авторы систематически при бронхографии применяют сульфат бария (М. Р. Рокицкий, 1972, 1974).
Для приготовления желиодона применяют 70% раствор диодона и желатину из расчета 5 г желатины па 20 мл раствора. Смесь при постоянном перемешивании разогревают в кипящей водяной бане в течение 3—5 ч до образования равномерной светло-коричневой массы. Температура ее перед введением в бронх 35—40°.
Сравнительное изучение клинических данных, функции внешнего дыхания, бронхиальной проходимости после бронхографии у детей двух групп (с использованием сульфойодола и желиодона) показало, что желиодон имеет преимущества перед сульфойодолом. Общее состояние ребенка при применении желиодопа не изменяется, контрастное вещество выводится из легких через 20—30 мин; не отмечено существенных изменений в показателях внешнего дыхания. При применении же сульфойодола ЖЕЛ уменьшилась до 81 ±4,2%, МВЛ — до 80 ±6,4%, РВ — до 70±4,8% по отношению к исходным данным (Ю. С. Красовский и др., 1967).
Желиодон не уступает в контрастности сульфойодолу. При гистологическом исследовании препаратов легких, удаленных во время операции, остатки желиодона в них не обнаруживаются уже начиная со 2-го дня после бронхографии (Ф. Ц. Фельдман, 1966). Положительные свойства этого контрастного вещества позволяют прибегать к повторной бронхографии через небольшой интервал (2—3 сут), а также сократить сроки подготовки к операции после бронхографического исследования.
Методика
Для введения контрастных веществ используют разные методы. Один из наиболее ранних — транстрахеальпая пункция (Sicard, Foresti, 1922; Armand-Delile, 1924), широко применяемая некоторыми американскими хирургами (Templeton, Findley, Hempey, Kanick, 1962, и др.). Сторонники этого метода отмечают следующие осложнения: эмфизему средостения, затекание контрастного вещества в мягкие ткани шеи и т. д. Большинство бронхологов, особенно детских, в последние годы к этому методу не прибегают.
Меньшее количество осложнений наблюдается при трансоральном или траисназалыгом методе контрастирования.
Контрастное вещество вводят через катетер, проведенный в трахеобронхиальное дерево через интубационную трубку, двухпросветную типа трубки Карленса или бронхоскоп. Бронхографию через бронхоскоп производят при необходимости селективной бронхографии отдельных сегментов нижней доли или IV—V сегментов и при противопоказаниях к сравнительно длительному апноэ.
Наиболее рациональным считают сочетание бронхоскопии с последующей бронхографией через интубационную трубку. Бронхоскопия позволяет оценить состояние слизистой оболочки, наличие сужения или обтурации бронха и помогает провести направленное очищение бронхиального дерева от слизи и мокроты.
Для полноценного заполнения бронхиального дерева одного легкого необходимо не более 1—1,5 мл контрастного вещества на 1 год жизни ребенка. При исследовании детей в отдаленные сроки после резекции легкого количество контрастного вещества уменьшается пропорционально объему резецированной легочной ткани.
Контрастное вещество вводят в положении больного на боку, чем достигается равномерное заполнение всех отделов исследуемого легкого. Скорость введения и заполнения бронхиального дерева контролируется рентгеноскопией.
Рентгенограмму производят не менее чем в трех проекциях: боковой, косой и прямой. По окончании исследования одного легкого максимально асшгрируют из пего контрастное вещество и производят бронхографию другого легкого в том же порядке.
Общее количество времени, допускаемое для катетеризации бронха, введения контрастного вещества и производства рентгенограммы, не должно превышать допустимой продолжительности апноэ. Хронометрия, проведенная Ю. С.
Красовским при выполнении бронхографии, позволила установить, что время апноэ у большинства детей не превышает 90—100 с. Безусловно, четкость работы во многом зависит от взаимопонимания и опыта участников исследования.
Во всех случаях при подозрении на бронхоэктатическую болезнь производят двустороннюю обзорпую бронхографию. Направленную, селективную бронхографию применяют лишь при незаполнении контрастным веществом какого-либо отдела легкого вследствие стеноза или обтурации просвета бронха мокротой, слизистой пробкой и т. д.
Контрастные вещества для бронхографии. Йодолипол в бронхографии
Контрастные вещества для бронхографии. Йодолипол в бронхографии
Вопросам контрастного исследования бронхов посвящены монографии Б. А. Цыбульского (1937), di Rienzo (1949), Anacker (1955), Stutz, Vieten (1955), Ossowska (1956), Ю. Н. Соколова и Л. С. Розенштрауха (1958), Д. М. Злыдникова (1959), В. А. Климанского (1964), М. Г. Виннера (1965).
В настоящее время предложено значительное число препаратов для контрастирования бронхов. Контрастные вещества, используемые при бронхографии, должны отличаться высокой контрастностью, определенной вязкостью, обеспечивающей проникновение в мелкие бронхи, но не в альвеолы, быстрым выведением из организма, отсутствием токсического и раздражающего действия.
Наибольшее распространение в нашей стране получил йодолипол — органическое соединение йода с растительным маслом. Препарат содержит 29—31% чистого йода, что обеспечивает получение достаточно интенсивной тени при рентгенологическом исследовании. Йодолипол является стойким соединением, не выделяющим йода в организме, благодаря чему он не вызывает явлений йодизма.
Йодолипол представляет прозрачную маслянистую желтого цвета жидкость с удельным весом 1,217—1,227. При длительном хранении препарат может разлагаться с выделением свободного йода, о чем свидетельствует его потемнение.
В подобных случаях производится проба для определения свободного йода: 1 мл йодолипола растворяется в 10 мл хлороформа и взбалтывается с 10 мл 5% раствора йодистого калия. При наличии свободного йода водный слой дает синее окрашивание при смешивании с крахмалом.
Положительными качествами йодолипола являются получение интенсивной однородной тени на бронхограммах, отсутствие раздражающего действия на слизистую бронхов и токсических свойств, йодолиполу приписывается и терапевтическое — противовоспалительное и смягчающее действие на слизистую оболочку бронхов (Д. М. Злыдников, 1959, и др.).
Основным недостатком йодолипола является малая вязкость — 1,76 пуазов при температуре 37° (Ю. Н. Соколов и Л. С. Розенштраух, 1958), приводящая к проникновению препарата в альвеолы, где он задерживается на длительное время.
Как показали исследования, проведенные в клинике общей хирургии I ММИ им. И. М. Сеченова (А. В. Григорян, В. С. Жданов и В. А. Сахаров, 1959), после бронхографии в ряде случаев (до 4%) развивается йодолипольная пневмония, которая часто не дает выраженных клинических проявлений, но определяется при патологоанатомическом исследовании. Липоидные (йодолипольные) пневмонии, как правило, наступают в легких при уже возникших воспалительных изменениях и, не сомненно, усиливают их. Значительно реже они наблюдаются в здоровом легком.
Воспалительные изменения проявляются как интерстициальной, так и очаговой экссудативной пневмонией. Иногда на месте очаговых пневмонических фокусов развиваются липогранулемы легких.
Помимо пневмонических осложнений, задержка йодолипола в альвеолах заставляет откладывать бронхографию с другой стороны, а в ряде случаев — и оперативное вмешательство, так как наличие контрастного вещества в оставляемой при резекции легочной ткани способствует появлению послеоперационных пневмоний и мешает эффективному рентгенологическому контролю за состоянием легкого после операции.
Контрастные тени при задержке йодолипола в альвеолах искажают рентгенологическую картину и могут симулировать патологический процесс.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вопрос №4
Бронхография. Используемые рентгеноконтрастные препараты, оценка данных исследования. Бронхография - это рентгенологическое исследование бронхиального дерева, заполняемого peнтгеноконтрастным (веществом, введенным в бронхи через катетер. Применяются следующие рентгеноконтрастные вещества; порошкообразные, масляные, вязкие водные взвеси, вязкие водорастворимые контрастные вещества. Чаще всего используется смесь сульфаниламидного порошка с масляным контрастным веществом - Йодолиполом. В чистом виде йодолипол применяется значительно реже - раздражает слизистую и заполняет мелкие альвеолы в легком. Применяется также масляная суспензия - пропилйодон. Водная суспензия пропилйодона называется бронходиагностин (его основа раствор кровозаменителя: полиглюкин и др.). Различается тугое и контурное контрастирование дыхательных путей. Может быть двусторонняя бронхография, односторонняя, прицельная (селективная). При последней введение катетера в соответствующий бронх производится под контролем бронхоскопа. По данным бронхографии можно судить о форме и величине бронхов (диагностика бронхоэктазий), выявить сужение или обтурацию, определить локализацию дренируемого абсцесса легких, определить наличие бронхиального свища в послеоперационном периоде. Особенно ценна бронхография в тех случаях, когда бронхоскопия невозможна (патологически измененные отделы не доступны осмотру через бронхоскоп). Таким образом, бронхография применяется при хронических пневмониях, бронхоэктазиях, различных бронхиальных свищах, некоторых формах абсцессов легких, при дифференциальной диагностике рака легкого (опухоли, исходящие из мелких бронхов, полостная форма рака).
Илео-феморальный тромбоз. Патогенез, клиника, диагностика, лечение.
Боли по передне-внутренней поверхности бедра, в икроножных мышцах, иногда в паховой области. Конечности увеличиваются в размере, отёк от стопы до паховой складки с переходом на ягодицы. Окраска от бледной до цианотичной. Болезненность по ходу магистральных вен на бедре и паховой области. Через 3-4 дня отёк уменьшается и пявляется усиленный рисунок кожных вен. Иногда заболевание начинается остро, с пульсирующих болей, онемения конечности, быстро нарастает отёк. ограничение движений. Исчезает пульсация артерий стопы.
Диагностика: ультразвуковое дуплексное исследование, флебография, МР-флебография.
Лечение: чаще консервативное: болюсное введение гепарина, активация болного, лечебная гимнастика. Оперативно: тромбоэктомия с помощью катетера Фогарти.
Вопрос №2
Доброкачественные образования ободочной и прямой кишок
Полипы относят к доброкачественным новообразованиям, исходящим из эпителия, однако они склонны к малигнизации. Мужчины заболевают в 2-3 раза чаще, чем женщины. Полипы могут быть одиночными и множественными. Обычно их диаметр составляет 0,5-2,0 см, но изредка они достигают 3-5 см и более. Полипы имеют ножку и свисают в просвет кишки, реже расположены на широком основании. Выделяют ювенильные, гиперпластические, аденоматозные (железистые), ворсинчатые полипы, ворсинчатые опухоли, а также множественный полипоз толстой кишки (истинный и вторичный). Ювенuльные полипы наблюдаются преимущественно у детей. Чаще поражается слизистая оболочка прямой кишки. Макроскопически полипы имеют вид виноградноЙ грозди, обладающей ножкой, поверХНОС Т1 • их гладкая, окраска более интенсивная по сравнению с окружающсii неизмененной слизистой оболочкой. Они являются характерными железисто-кистозными образованиями с преобладанием стромы над железистыми элементами. Гиперпластические полипы - мелкие (2-4 мм) образования, чаще имеют форму конуса. В гиперпластических полипах сохраняется нормальное строение слизистой оболочки кишки с правильными строением и ориентацией желез при значительном увеличении их числа, за счет чего и создается впечатление об утолщении слизистой оболочки в виде полипа. Малигнизируются очень редко.
Аденоматозные (железистые) полипы наблюдаются наиболее часто. Аденоматозный полип имеет вид опухоли округлой формы на ,ножке или без нее, с гладкой поверхностью. Представляет собой участок гиперплазии слизистой оболочки, построен из' разнообразных по форме желез, нередко кистозно расширенных, выстланных цилиндрическим эпителием. Эти полипы часто малигнизируются (чем больше размеры полипа, тем чаще выявляют малигнизацию). Полипы размерами более 2 см малигнизируются в 50% случаев.
Ворсинчатый полип (аденопапuллoма) покрыт тонкими нежными ворсинками. Частота малигнизации достигает 30-35%. Одиночные полипы иногда протекают бессимптомно или являются причиной жалоб больных на выделение крови и слизи из прямой кишки, боли в животе, запор, понос, кишечный дискомфорт. Эти симптомы не являются патогномоничными для полипов, поэтому для выявления их необходимы пальцевое исследование прямой кишки, ректороманоскопия, колоноскопия, ирриroграфия. Биопсия полипов необходима для определения их гистологической структуры, наличия или отсутствия малигнизации. Ворсинчатые полипы имеют дольчатое строение, поверхность их бархатистая, покрыта множеством ворсин. Ворсинчатая опухоль дольчатое новообразование с бархатистой поверхностью, розовато-красного цвета, выступающее в просвет кишки, расположенное на широком основании (узловая форма). Одной из разновидностей ворсинчатых опухолей является стелющаяся, ковровая форма, при которой опухолевого узла нет. В таком случае процесс распространяется по поверхности слизистой оболочки, занимая иногда довольно большую площадь по всей окружности кишки и проявляясь ворсинчатыми или мелкодольчатыми разрастаниями. Размеры ворсинчатых опухолеЙ 1,5-5,0 см. Склонность к малигнизации ворсинчатых опухолей очень большая (до 90 %). Среди всех новообразований толстой кишки они составляют около 5 %. Наиболее часто ворсинчатые опухоли локализуются в прямой и сигмовидной ободочной кишке. Клинически ворсинчатые опухоли толстой кишки проявляются выделением слизи при дефекации, причем количество слизи может быть значительным и достигать 1,0-1,5 л в сутки, что приводит К водноэлектролитным расстройствам. Вследствие легкой ранимости ворсин опухоли почти у всех больных возникает кровотечение. К другим 'симптомам заболевания относят боли в животе, запор, понос, кишечный дискомфорт. Множественный полuпоз толстой кишки бывает врожденным семейным и вторичным (как результат других поражений толстой кишки, например колита). Частота малигнизации при полипозе достигает 70100%, т. е. он является оолигатным предраком.Врожденный семейный полипоз передается по наследству, поражая несколько членов семьи. Заболевание обычно выявляют у детей и людей молодого возраста. Частота малигнизации приближается к 100%. Сочетание полипоза пищеварительного тракта с пигментвыми пятнами на слизистой оболочке щек, вокруг рта и на коже ладоней называют синдромом Пейтца-Джигереа; в детском возрасте он протекает бессимптомно. Для множественного полипоза толстой кишки характерны боли в животе без четкой локализации, понос, выделение крови и слизи с калом, похудание, анемия. Диагностику заболевания проводят на основании клинических симптомов и анамнестических данных, а также ректо- и колоноскопии, ирригографии. Л е ч е н и е. Выбор метода лечения полипов и множественного полипоза толстой кишки должен быть индивидуализирован. Одиноч-, ные полипы удаляют путем электрокоагуляции через ректо- или колоноскоп. Электрокоагуляция допустима и для удаления ворсинчатых опухолей с хорошо выраженной ножкой при отсутствии малигнизации. При малигнизации ворсинчатой опухоли выполняют радикальную операцию, объем которой определяется локализацией опухоли (право'· или левосторонняя гемиколэктомия, резекция сигмовидной ободочной кишки). При клеточной атипии верхушки полипа без инвазии мыlпечной пластинки слизистой оболочки радикальной операцией является клиновидное иссечение стенки кишки в зоне полипа.
Контрастные вещества для бронхографии. Йодолипол в бронхографии
Узнай больше о курении
Кто из близнецов курит?
Линии вокруг губ
Бледный цвет кожи
Базовый материал
Вы здесь
Бронхография
Контрастирование бронхов позволяет получить исчерпывающие данные о состоянии просвета бронхиального дерева, а также о полостных образованиях, сообщающихся с бронхами. Показания и противопоказания к бронхографии, способы обезболивания, положительные и отрицательные свойства различных контрастных веществ, способы их введения подробно описаны в ряде монографий.
Однако бронхография может быть эффективной лишь при условии подготовки бронхиального дерева для исследования. При этом количество выделяемой в сутки мокроты не должно превышать 50 мл. В противном случае контрастное вещество не сможет равномерно заполнить бронхиальное дерево, что приводит к неправильной интерпретации имеющихся изменений. Больному со значительным отделением мокроты перед бронхографией производится санация бронхиального дерева, которая включает диагностическую бронхоскопию и серию обычных трахеобронхиальных санаций под местной анестезией. При этом больной знакомится с эндобронхиальными манипуляциями и соответствующими ощущениями, что психологически подготавливает его к бронхографии.
В большинстве случаев целесообразно проводить бронхографию под местной анестезией (смесь Гирша, новокаин и др.), от тщательности которой зависит качество исследования.
Пользуются обычно 2,4% раствором тримекаина, у которого отсутствуют побочные эффекты при большой терапевтической широте. На одно исследование расходуется 7—10 мл при допустимом количестве для взрослого 15—20 мл раствора.
Для введения контрастного вещества используются двухпросветные управляемые катетеры Розенштрауха — Смулевича, особенно удобные для выполнения направленной бронхографии. При отсутствии указанного специального катетера может быть использован обычный уретральный катетер со срезанным концом.
В качестве контрастного вещества большинство исследователей использует сульфойодол в соотношении 10—13 гсульфодимезина на 20 мл йодолипола (в зависимости от вязкости поступившей партии йодолипола). Так как в НИИ пульмонологии в течение рабочего дня выполняется до 10 бронхографий, то все необходимое для этого количество йодолипола и сульфодимезина смешивается автоматически в миксере, подогревается до температуры тела и хранится в термостате. Теплое контрастное вещество легче выдавливается из шприца, обладает меньшим раздражающим действием на слизистую бронха и легче проникает в мелкие бронхи.
Под контролем рентгеновского экрана или телевизионной установки производится заполнение бронхиального дерева; выбирается оптимальная степень заполнения, оптимальная проекция. Перед производством снимков катетер из бронхиального дерева удаляется. Снимки выполняются в стандартных боковой и передней проекциях, затем в одной из косых проекций. Кроме того, при необходимости делаются снимки в различные фазы дыхания. По показаниям проводится томобронхография, кинобронхография.
Больные с хроническими воспалительными заболеваниями легких,, как правило4 нуждаются в двустороннем исследовании. В связи с этим мы выполняем последовательное с интервалом в 4—5 дней двустороннее контрастирование бронхиального дерева. При наличии какого-либо локализованного поражения целесообразно Начинать исследование с направленной (избирательной) бронхографии. Управляемый катетер при определенном навыке может быть введен в любой сегментарный бронх. После контрастирования бронха пораженного отдела исследование заканчивается заполнением остальных бронхов исследуемого легкого.
В ряде случаев необходимо выполнять бронхографию под наркозом. Бронхография в условиях наркоза целесообразна при исследовании детей, при возможном развитии бронхоспазма, при легочном кровотечении, при необходимости сочетания ее с бронхоскопией.
Методика обезболивания аналогична той, которая выполняется при бронхоскопии, и она подробно описана в указанных выше руководствах. Наиболее удобно использование для интубации двухпросветной трубки Карленса, обеспечивающей в момент заполнения бронхиального дерева вентиляцию противоположного легкого. В качестве контрастного вещества применяется сульфойодол или воднорастворимые вещества (пропилйодон, желйодон, желиопак и др.). Снимки производятся в состоянии апноэ в трех проекциях — боковой, задней, косой.
Основным недостатком бронхографии, проводимой под наркозом, является искажение картины бронхиального дерева вследствие гиповентиляции исследуемого легкого. Бронхи в этом случае представляются извитыми, деформированными. Во избежание этого нежелательного явления исследуемое легкое перед введением контрастного вещества гипервентилируется. После введения контрастного вещества, при недостаточно равномерном распределении его, вводится дополнительный объем воздуха (прием Фриделя). После бронхографии контрастное вещество насколько возможно аспирируется.
Каждый из описанных способов бронхографии имеет свои положительные и отрицательные стороны. Бронхография под наркозом обеспечивает условия для выполнения комплексного бронхологического исследования, в том числе у детей (бронхоскопия, бронхография, катетеризация бронхов, биопсия, пункция лимфатических узлов), но требует сложной аппаратуры и хорошо тренированной бригады врачей различных специальностей (рентгенолог, анестезиолог, бронхологоскопист). Бронхография под местной анестезией технически более проста и при этом позволяет изучать функцию бронхиального дерева, выполнять снимки в различных проекциях, производить киносъемку или запись на видеомагнитофон. В зависимости от поставленных задач и имеющихся условий выбирается тот или иной способ обезболивания для контрастирования бронхиального дерева.
Морфологические изменения в бронхах, выявленные на бронхограммах, могут зависеть от обратимых нарушений, например от отека слизистой бронха и гиперсекреции (обрывы заполнения, фрагментированное заполнение бронха, неровность контуров из-за локальных скоплений слизи, уменьшение числа ветвей), или от необратимых изменений, характеризующих картину деформирующего бронхита, бронхоэктазов, бронхостенозов и т. д. Характер изменений бронхиального дерева не всегда можно выяснить при однократном исследовании, и для окончательного решения приходится повторять бронхографию после курса санаций.
Наряду с морфологическими изменениями бронхография может выявить некоторые признаки, характеризующие функциональные отклонения. Так, при хорошо отработанной методике в ряде случаев обнаруживается неравномерная вентиляция бронхов, в особенности при бронхиальной астме (по нашим данным, у 25% больных в межприступном периоде).
Существенную роль в изучении функции бронхов при бронхографии играет выполнение снимков в различные фазы дыхания (функциональная бронхография по С. А. Оганесяну). В норме при вдохе просвет бронха становится шире, бронх несколько удлиняется, при выдохе бронх укорачивается и просвет его становится уже. При патологических состояниях может наблюдаться ригидность стенок, в результате которой ширина просвета бронха при дыхании практически не изменяется. В других случаях развивается гипотония, и просвет бронха на выдохе резко спадается вплоть до полного исчезновения (экспираторный коллапс). И то, и другое состояние резко нарушает дренажную функцию бронхов. Функциональные изменения сопровождают и нередко предшествуют развитию морфологических проявлений патологического процесса.
Для детализации некоторых изменений используется сочетание бронхографии с томографией. Эта модификация особенно эффективна при изучении локальных изменений в стенке бронха, так как она уменьшает проекционное наложение других элементов. С целью уменьшения лучевой нагрузки необходимо применять симультанную кассету.
Рентгеновские исследования
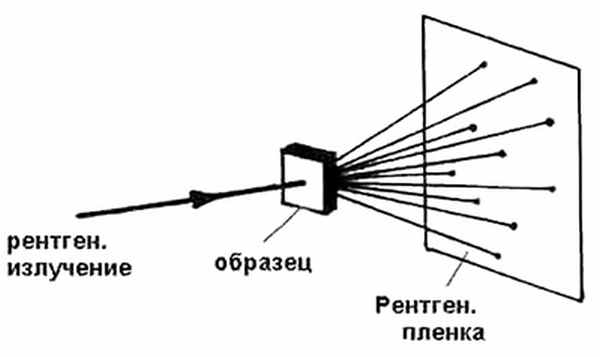
Рентгеновские исследования проводятся при помощи специализированного рентгенологического оборудования, работающего на основе электромагнитного излучения.
Современная рентгенодиагностика подразумевает линейную и спиральную томографию, флюорографию, рентгенографию, рентгеноскопию, мультиспиральную компьютерную томографию, радионуклидную сцинтиграфию, интервенционную радиологию и другие методы исследований.
Цель рентгеновского исследования – получить информацию о функциональных и анатомо-морфологических свойствах изучаемой зоны.
Сочетание различных диагностических методов позволяет увидеть наиболее полную и точную клиническую картину патологии, определить ключевую проблему и причину недомоганий пациента, обнаружить признаки заболевания даже на ранней стадии его прогрессии.
Области применения рентгеновских методов исследования
- Пульмонология (при бронхографии).
- Ортопедия.
- Гастроэнтерология (для контрастных исследований органов системы ЖКТ).
- Ангиопульмонография (рентгеновское исследование с применением метода КТ).
- Исследования желчевыводящей системы.
- Травматология (для экстренной диагностики поврежденных тканей).
- Кардиология.
- Урология.
Компьютеризированные технологии, широко используемые сегодня, помогают расширить возможности рентгенодиагностики. С их помощью исследования становятся более доступными, быстрыми и информативными.
Преимущества и недостатки рентгеновских исследований
К основным преимуществам рентгеновских методов исследований относятся: высокая информативность за счет хорошего качества визуализации и специальных технологий, а также возможность быстрого получения необходимых данных.
Вопросы безопасности
Несмотря на многие достоинства, рентгенодиагностика не является полностью безопасной в связи с использованием ионизирующего излучения, которое негативно влияет на ткани.
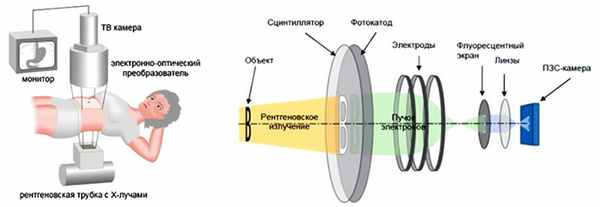
Это объясняет необходимость в проведении рентгеновских исследований только при наличии существенных показаний.
Кроме того, во время процедуры обязательным является строгое соблюдение защитных манипуляций, а также организация определенных условий для минимизации воздействия излучения на организм пациента и медработников.
Аналоговое и цифровое рентгеновское оборудование
В связи с внедрением цифровых технологий аналоговые рентген-аппараты начинают постепенно уступать цифровому оборудованию.
Отличительная особенность
Принимающий элемент у цифровых рентгенов – сенсоры, у которых есть чувствительность к излучению. Получаемый снимок можно переносить на ПК (персональный компьютер).
Аналоговые (пленочные) системы допускают возможность выведения снимка на пленку, но этим возможности такого оборудования ограничиваются. При этом фоточувствительная пленка требует дополнительных манипуляций для ее обработки.
Преимущества цифрового оборудования:
- Качество изображений значительно лучше.
- Цифровые датчики обладают высокой чувствительностью.
- Разрешающая способность увеличена.
- Лучевая нагрузка сведена к допустимому минимуму.
- Возможность быстрого получения снимков (в зависимости от вида рентгеновского исследования и используемого оборудования). В среднем достаточно 10-20 минут. Некоторые виды исследований (например, панорамное сканирование челюсти) позволяют получить результат уже через 5 минут.
- Расширенные возможности работы с данными: возможность сохранения полученных результатов после рентгенологического исследования на компьютере, редактирование, постобработка данных, архивирование, печать, передача данных по локальной сети.
Среди преимуществ аналоговых рентгенов можно отметить лишь доступную цену: обычно такое оборудование стоит дешевле цифрового.
Методы рентгеновских исследований
Метод рентгеновского исследования выбирается с учетом возрастной группы, к которой принадлежит пациент, подозреваемого или давно диагностированного заболевания, некоторых индивидуальных особенностей организма и других критериев.
Рентгенофлюорография – метод исследования, позволяющий выявлять патологии органов грудной клетки.
Линейная томография предполагает послойное исследование. Специальные технологии обеспечивают визуализацию органа на определенной глубине. Линейная томография используется для диагностики костно-суставного аппарата и органов грудной клетки, других органов.
Панорамное сканирование – метод послойного исследования, используемый для диагностики верхних шейных позвонков, зубочелюстной системы, височных костей, других систем.
Рентгеновская компьютерная томография (КТ) – один из наиболее современных методов рентгеновского исследования. Специалист получает возможность увидеть различные органы и ткани, их внутреннее строение.
Спиральная томография используется для реконструкции данных в различных плоскостях. Этот метод позволяет видеть изображения органов в трехмерном формате, что повышает качество визуализации и самого рентгеновского исследования.
Радионуклидная диагностика подразумевает регистрацию и измерение излучений специальных препаратов, которые предварительно вводятся в организм пациента.
Данный метод позволяет оценивать анатомические и динамические изменения, определять нарушения и патологии на клеточном и молекулярном уровне. Считается универсальным и применяется в различных областях.
Позитронно-эмиссионная томография (ПЭТ) – метод рентгеновского исследования, для которого используется компьютерный томограф. Во время диагностики удается оценить интенсивность обмена веществ в разных системах.
Методы интервенционной радиологии – комплекс исследований, сочетающих катетеризационную ангиографию, пункционные манипуляции, дренирование, биопсию, УЗИ (ультразвуковое исследование), а также мониторинг с помощью рентгеновского оборудования: КТ (компьютерную томографию), МРТ (магнитно-резонансную томографию), многие другие методы.
Фистулография – процедура, во время которой свищевой ход заполняется особым контрастным веществом на основе сульфата бария и йодолипола.
Пневмография – метод с использованием газа, который вводится в мягкие ткани пациента для повышения точности диагностики.
Артрография – метод, при котором полость сустава заполняется специальным контрастным веществом. С помощью этого метода рентгеновского исследования врач может изучить суставные поверхности.
Лечебные процедуры с использованием рентгена
Рентгеновские методы исследования могут использоваться не только в целях профилактики и контроля состояния больных пациентов, но и в качестве метода мониторинга пациента во время лечебных мероприятий.
В каких областях может применяться?
- В области гинекологии рентгенологическое оборудование может использоваться не только для исследования органов репродуктивной системы, но и для проведения лапароскопии и эндоскопических манипуляций.
- В области хирургии (общая и экстренная) при эмболизации сосудов, при остановке кровотечения.
- В области урологии в комплексе с лапароскопическими и эндоскопическими манипуляциями.
- В области онкологии при остановке кровотечений во время операции или процедур.
Делаем выводы
Рентгеновские исследования – это комплекс различных диагностических манипуляций с применением специализированного оборудования.
Сегодня рентгенодиагностика является одним из самых информативных и точных способов изучения внутренних систем человеческого организма.
Многие патологические процессы и нарушения можно выявить только при помощи рентгеновского исследования, что свидетельствует о необходимости в его проведении при некоторых клинических случаях.
Читайте также:
