Кость неба и альвеолярных отростков беззубой челюсти
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
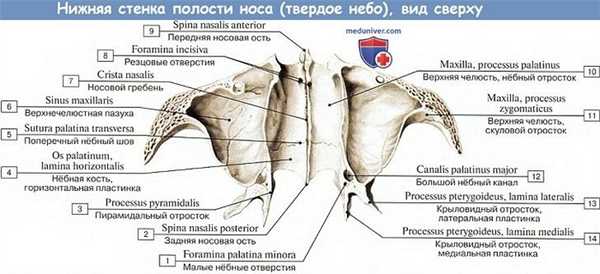
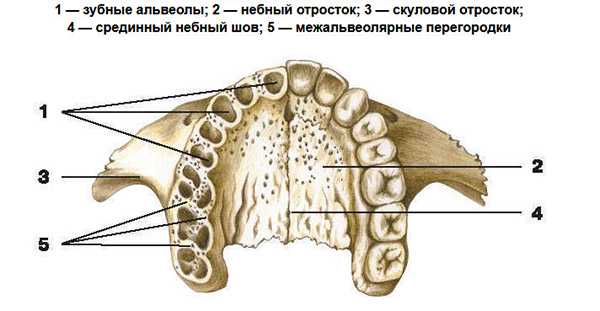
Костное (твердое) нёбо (palatum osseum), отделяющее полость носа от полости рта, образовано соединенными между собой срединным нёбным швом нёбными отростками правой и левой верхних челюстей, а также горизонтальными пластинками нёбных костей. Спереди и с боков костное нёбо ограничено альвеолярными отростками верхних челюстей, составляющими вместе верхнюю альвеолярную дугу. Задний край костного нёба гладкий, срединный шов заканчивается выступом — задней носовой остью.
Обращенная вниз нёбная (нижняя) поверхность костного нёба вогнутая, неровная, шероховатая, на ней видны отпечатки прилежащих желез, сосудов и нервов. По срединной линии проходит срединный нёбный шов (sutura palatina mediana), у переднего конца которого находится резцовый канал (canalis incisivus), в котором проходит носонёбный нерв. По линии соединения задних краёв нёбных отростков верхних челюстей с горизонтальными пластинками нёбных костей имеется поперечный нёбный шов (sutura palatina transversa).
Позади концевых отделов этого шва в основании каждой горизонтальной пластинки располагаются большое нёбное отверстие (foramen palatinum majus) и два-три малых нёбных отверстия (foramina palatina minora), через которые полость рта сообщается с крыловидно-нёбной ямкой. В этих отверстиях из крыловидно-нёбной ямки в ротовую полость проходят большой и малые нёбные нервы.
В передненижней части верхней челюсти в эмбриогенезе отдельно закладывается Викд’Азира кость (син.: Гете кость, Келликера кость, резцовая кость, os incisivum). На ней располагаются верхние резцы; иногда кость остается обособленной и после рождения (Вик-д’Азир Феликс (Vicq-d’Azyr Felix, 1748—1794) — французский анатом; Келликер Ганс (Kolliker Hans Theodor Alfons, 1852—1937) — немецкий физиолог и хирург; Гёте Иоганн Вольфганг (Goethe Johann Wolfgang, 1749—1832) — немецкий поэт и естествоиспытатель.
Развивал идею общего морфологического типа, рассматривая скелет как основу формы тела животных; ставил вопросы о взаимоотношении организма со средой и взаимоотношении органов внутри организма. Автор теории строения черепа — позвоночная теория строения черепа, согласно которой в процессе эволюции череп сформировался из соответствующих позвонков шейного отдела параллельно развитию головного мозга).
На нижней поверхности твердого нёба имеется Стенонов канал (син.: резцовый канал, canalis incisivus) — непарный костный канал, который начинается резцовым отверстием (foramen incisivum) — Стеноново отверстие — отверстие в передней части нижней стенки полости носа, ведущее в резцовый канал и открывающееся на нижней поверхности твердого нёба; в канале проходит носонёбный нерв (Стенон (Стенсен) Нильс (Stenon (Stensen) Niels, 1638— 1686) — датский анатом, геолог и палеонтолог).
Костное нёбо служит твердой (костной) основой верхней стенки полости рта и нижней стенкой полости носа. Верхняя и нижняя альвеолярные дуги вместе с зубами, а также тело и ветви нижней челюсти образуют скелет передней и боковых стенок полости рта.
Кость неба и альвеолярных отростков беззубой челюсти
Надкостница твердого неба и его изменения при потере зубов
Материалом для гистологического исследования послужили ткани протезного ложа 50 умерших в возрасте от 43 до 77 лет с полным отсутствием зубов. Из них 30 пользовались съемными протезами: 9—от 1 года до 3 лет, 13—от 4 до 7 лет и 8—от 8 до 12 лет, 2— являлись контрольными — не пользовались протезами.
Исследования надкостницы беззубой верхней челюсти (Дуйшалиев К. Д.) у не пользовавшихся съемными протезами показали, что на вершине альвеолярного отростка надкостница представлена одним фиброэластическим слоем, а у его основания и на твердом небе в ней можно различить два слоя: наружный — фиброзный и внутренний — фиброэластический.
Особо следует подчеркнуть неравномерное распределение кровеносных сосудов в надкостнице. Их меньше в надкостнице альвеолярного отростка и в области небного шва, но в большем числе они встречаются в адвентициальном слое надкостницы твердого неба.
С возрастом (в частности, после 60 лет) надкостница уплотняется за счет увеличения количества коллагеновых волокон, в последних наблюдаются явления гиалиноза. Количество остеобластов уменьшается, что было отмечено также и Ю. Б. Гинзбургом (1951).
Стенки артериальных сосудов, залегающих как в слизистой оболочке, так и в надкостнице, с возрастом также утолщаются; иногда происходит разволокнение внутренних эластических мембран. При этом наблюдается уменьшение количества кровеносных сосудов, особенно в надкостнице. Как известно, нервы в надкостницу проникают из слизистой оболочки и со стороны кости. Последнее чаще выявляется в переднем участке альвеолярного отростка.
Однако следует отметить, что не все нервы, входящие в надкостницу из слизистой оболочки, в ней заканчиваются. Мы наблюдали проникновение нервных волокон и даже их пучков в кость. Там они располагаются вместе с сосудами в прослойках соединительной ткани костно-мозговых пространств. Эти данные об общности источников иннервации верхнечелюстной кости, надкостницы, сосудов и костного мозга подтверждают выводы исследований Т. К. Зайсановой (1964). Кроме того, надкостница различных участков твердого неба и альвеолярных отростков иннервируется неравномерно. Наибольшее количество нервных ветвей вступает в надкостницу, покрывающую вестибулярную поверхность альвеолярного отростка.
Известный интерес представляет рецепторный аппарат надкостницы. По нашим данным, нервные волокна, проникающие в надкостницу как из слизистой оболочки, так и со стороны кости, располагаются в ней на различной глубине и образуют концевые аппараты в виде «клубочков», «кустиков» и «пуговчатых» утолщений. Наиболее распространенными рецепторами являются свободные нервные окончания, различные по калибру и длине. Последние образованы тонкими мякотными нервными волокнами, которые чаще встречаются в адвентициальном слое надкостницы.
Встречаются также сосудистотканевые рецепторы, которые образованы мякотными нервными волокнами среднего калибра. Отличительной чертой строения этого типа рецепторов для адвентициального слоя надкостницы является резкая извилистость их терминальных веточек. В фиброэластическом слое надкостницы также наблюдаются сосудистотканевые рецепторы, которые чаще представлены отдельными нервными волокнами, Они идут на большом расстоянии и по своему ходу истончаются. В этом же слое И. М. Дегтярев (1968) нашел инкапсулированные нервные окончания у лиц с интактными зубными рядами. Однако мы таких окончаний не обнаружили. По-видимому, с полной потерей зубов и возрастом они исчезают.
Обычно нервные элементы слизистой оболочки и надкостницы у лиц до 59 лет, не пользовавшихся съемными протезами, подвергаются в основном реактивному изменению и в меньшей степени — деструкции. В возрасте старше 60 лет наблюдаются более выраженные явления раздражений и деструкции нервных волокон. Вместе с тем уменьшается их количество, что согласуется с данными К. Balogh, A. Csiba (1967).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дальнейший анализ результатов исследований показал, что кость твердого неба и альвеолярного отростка с возрастом также претерпевает определенные изменения. Так, у лиц 59 лет, не пользовавшихся съемными протезами, она представляется относительно мало измененной — лишь местами на края компактной кости наслаивается остеоидная ткань. Эти наслоения в основном выражены с небной поверхности альвеолярного отростка и в пластинчатой кости твердого неба.
Однако на вершине и вестибулярной поверхности альвеолярного отростка процессы аппозиции костного вещества не наблюдаются, лишь местами имеются мелкие лакуны рассасывания. Последние не содержат остеокластов. Обращает на себя внимание незначительное сужение гаверсовых каналов за счет пристеночного наслоения пластинок. Костные балки местами истончаются, но встречаются и утолщенные балки за счет оппозиционного наслоения кости. На подобное наслоение новообразованной кости у лиц с полной потерей зубов, возраст которых не старше 60 лет, указывает А. И. Дойников (1967), исследовавший изменения макро- и микроскопического строения челюстных костей в связи с возрастом и потерей зубов.
Совершенно естественно, что с возрастом кость твердого неба и альвеолярного отростка подвергается значительному изменению. Прежде всего обращает на себя внимание атрофия кости, которая чаще всего происходит путем гладкой резорбции. Костные балки значительно истончаются, нарушается архитектоника, наблюдаются признаки пониженного содержания солей кальция, что, по-видимому, отражается на физической прочности кости. Стенки сосудов, проходящих в костном мозге, утолщаются.
Общие часто повторяющиеся находки при атрофии выражаются главным образом в пониженной аппозиции костной ткани, а также в резорбции ее по ходу линий склеивания. Понижение аппозиционного роста сопровождается исчезновением остеобластов и истончением костных балок. Наши наблюдения о понижении процессов аппозиции кости в этом возрастном периоде совпадают с данными И. М. Молоткова (1939), исследовавшего различные кости организма, в том числе и альвеолярные отростки челюстных костей.
Изучение состояния надкостницы твердого неба и альвеолярных отростков беззубой верхней челюсти у лиц, пользовавшихся съемными протезами, показало следующее. При пользовании протезами до 3 лет надкостница альвеолярного отростка во всех возрастных группах утолщается вследствие очаговой пролиферации остеобластов. Последние резко увеличиваются в размере, иногда ориентируются параллельно поверхности кости, ядра их гиперхромиы. В адвентициальном слое надкостницы коллагеновые волокна местами бледно окрашиваются, нередко разволокняются.
Аргирофильные волокна утолщаются. Эластические волокна нередко подвергаются фрагментации.
Альвеолярный отросток: что это, дефекты, атрофия, переломы, воспаления и лечение
Верхняя и нижняя челюстная система имеет очень сложную анатомическую конструкцию. Костная структура характеризуется высокой зависимостью от эффективного кровоснабжения и необходимого питания для полноценного роста и развития. Полноценное функционирование костной системы напрямую связано с наличием всех элементов зубного ряда. Вследствие удаления или длительного отсутствия моляров развиваются различные патологические процессы альвеолярного отростка верхней и нижней челюсти.
В соответствии с анатомическими особенностями и имеющимися патологиями производится коррекция или же аугментация, наращивание костной ткани для успешного проведения протезирования. Соответствующее пародонтологическое лечение дает возможность надежно зафиксировать имплантат в ротовой полости без риска возможных осложнений. Наращивание нередко производится с использованием костно-замещающих биоматериалов искусственного или натурального происхождения. Комплексный подход в диагностировании патологии и высокоэффективная методика лечения позволяет достичь нужного результата.
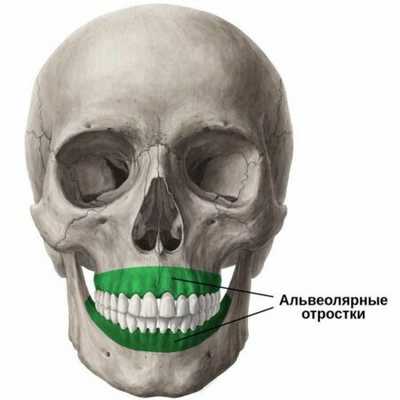
Что такое альвеолярный отросток?
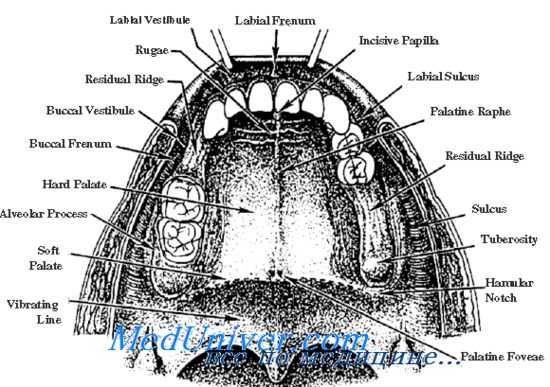
Костная ткань, состоящая из базального слоя, губчатой ткани и кортикальной пластины, играет важную роль в надежной фиксации зубочелюстной системы. В результате каждодневной физической нагрузки она подвергается морфологическим и гистологическим изменениям. Под альвеолярным отростком (АО) подразумевается анатомическая часть, которая удерживает элементы зубного ряда верхней и нижней челюсти. Формируется он с момента прорезывания зубных единиц и атрофируется после их потери.
Отросток состоит из внутренней и наружной кортикальной пластины и губчатой костной ткани. Он пронизан небольшими канальцами, через которые проходят кровеносные сосуды и нервы. Анатомическое строение гребня имеет непарную симметричную структуру, лунки могут отличаться по форме, размерам в зависимости от размещения зубных единиц. В центре альвеолярного гребня расположены альвеолы, чаще всего они имеют конусовидную форму. В результате патологии или утраты элементов зубного ряда происходит значительное уменьшение объемов костной ткани, что потребует восстановления альвеолярного отростка для последующего проведения имплантации.
Строение альвеолярного гребня
С учетом анатомического строения выделяют следующие части:
- Латеральная. Наружная стенка, расположенная в непосредственной близости от щек и губ.
- Медиальная. Внутренняя стенка, которая направлена в сторону языка и твердого нёба, имеет уплотненную структуру.
- Центральная. Место размещения зубных лунок, участок имеет большое количество кровеносных каналов. Именно здесь крепятся моляры и резцы.
Альвеолы, зубные лунки разграничиваются между собой специальными костными перегородками. В альвеолярной части присутствуют также межкорневые перегородки. При отсутствии функциональных нагрузок на гребневый участок начинает наблюдаться деформация альвеолярного отростка, изменение анатомического строения и его уменьшение. Развитие патологических процессов верхней и нижней челюсти нередко приводят к перелому альвеолярного отростка, что может требовать коррекции данной анатомической части.
Функции альвеолярного отростка верхней и нижней челюсти
- Фиксация и поддержание элементов зубочелюстной системы.
- Активное участие в пережевывании пищи.
- Облегчение процесса откусывания твердых продуктов.
Состояние АО отражается на внешних данных человека. Развитие патологий нередко приводит не только к ухудшению работоспособности моляров и резцов, но также сказывается на анатомии лицевого скелета. С годами нарушается снабжение кислородом костной ткани, что приводит к различным дефектам альвеолярного отростка. В итоге это может стать причиной потери зубных единиц, развития травматических повреждений, пародонтоза, пародонтита и других стоматологических проблем.
Признаки патологий альвеолярного гребня
- Преобладающая отечность слизистой оболочки в области альвеолярного гребня.
- Болевой синдром при пережевывании пищи, глотании слюны.
- Повреждение десневой ткани, кровоточивость.
- Появление множественных ссадин.
- Резкое расширение межзубных участков вследствие потери резцов.
- Развитие патологии окклюзии элементов зубочелюстной системы.
- Появление различных дефектов речи, которые могут выражаться в «шепелявости».
Кроме этого, может развиться гипертрофия альвеолярного отростка, выражающееся в увеличении объема костной ткани в связи с гистологическими изменениями. При внешнем осмотре и рентгенограмме может быть зафиксирована трещина гребня или же полное отделение костной ткани от фундаментальной черепной кости.
Причины атрофии альвеолярного отростка
- Травмы, механические повреждения участка.
- Морфологические изменения, связанные со значительным нарушением циркуляции крови.
- Образование неровных краев альвеол после удаления зубных единиц.
- Остеомиелит альвеолярного отростка, воспалительные процессы костной ткани.
- Новообразования, кисты, которые приводят к дистрофии гребня.
- Потеря элементов зубочелюстной системы.
Среди других причин развития патологических процессов могут быть хронические воспалительные процессы, фиброзный остит, который выражается в утончении костной структуры, или же опухоли альвеолярного отростка. Патология может быть связана и с наследственными факторами, генетической предрасположенностью. Во всех этих случаях требуется коррекция, незамедлительное вмешательство стоматолога-хирурга, так как ткань сама по себе не восстанавливается.
Диагностика заболеваний альвеолярного отростка
В целях правильного подбора терапевтической или хирургической методики лечения проводится соответствующий комплекс диагностических процедур: анализ крови, рентгенография. Дополнительно могут быть назначены МРТ, КТ верхней челюсти, биохимия. Последний анализ назначается если есть подозрения на нарушение обменных процессов в организме. В качестве диагностических процедур также назначают денситометрию, ортопантомограмму. Комплексная диагностика позволяет выстроить правильную тактику коррекции.
Лечение и восстановление альвеолярного отростка
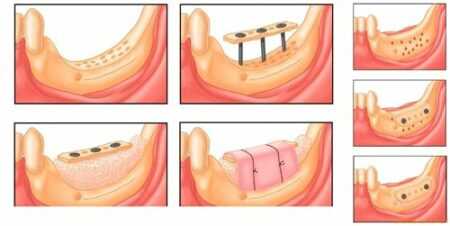
- Технология Split-Control. Основное назначение данной процедуры – расширение челюстной кости для возможности последующего проведения имплантации. Процедуру выполняют следующим образом. Специалист распиливает гребень, в полость размещает биоматериал, заменитель костной ткани, производит наложение швов.
- Межкортикальная остеомия. Подразумевает под собой расщепление альвеолярного отростка с целью коррекции костной структуры. В ходе хирургического вмешательства производится пропил гребня для формирования подвижного фрагмента, который затем стоматолог-хирург перемещает в другую часть, где наблюдается недостаток костной ткани. Подвижная часть фиксируется при помощи специальных винтов, полость заполняется биоматериалом.
Время реабилитации после хирургического вмешательства и резекции альвеолярного отростка может составлять несколько месяцев. После этого можно будет приступать к вживлению импланта. В каждом случае требуется проконсультироваться непосредственно со стоматологом. Он отследит динамику и определит состояние альвеолярного отростка, в котором была расщелина или повреждение.
Преимущества проведения костной пластики
- Надежное сцепление импланта с костной тканью.
- Минимальная травматизация. Незначительное появление отека и гематомы.
- Высокая эффективность. Позволяет за короткий срок приступить к протезированию.
Перед проведением коррекции альвеолярного отростка необходимо удостовериться в наличии противопоказаний, например отсутствии аллергической реакции на биоматериал и препараты. Стоматологическое лечение не проводится при онкологических и аутоиммунных заболеваниях, а также плохой свертываемости крови. В некоторых случаях хирургическое вмешательство может быть отсрочено к моменту устранения соответствующих заболеваний.
Рекомендации по реабилитации
Реабилитационный период направлен на восстановление функций пострадавшего участка. После оперативного вмешательства рекомендуется:
- Соблюдать все рекомендации доктора.
- Отказаться от употребления слишком холодной или горячей пищи.
- Соблюдать правила гигиены полости рта.
- Отказаться от серьезных физических нагрузок.
- Соблюдать рекомендации по щадящему пищевому режиму.
Дополнительно могут быть рекомендованы ротовые ванночки с использованием антисептических растворов и применение мягких зубных щеток для исключения риска повреждения прооперированного участка. При соблюдении рекомендаций отсутствуют риски возможных осложнений. Успешное восстановление зависит от уровня квалификации хирурга. В нашей клинике «АльфаДент» работают исключительно профессионалы, которые проходят курсы по повышению квалификации и регулярно совершенствуют свои навыки.
Стоимость пластики альвеолярного отростка
На конечную цену процедуры влияет тип и объем остеоматериала, используемая методика лечения и сложность. Точную стоимость мы готовы озвучить после осмотра. Для получения бесплатной консультации обратитесь к нам. Гарантируем качественное оказание стоматологических услуг.
Атрофия костной ткани челюсти
Атрофия костной ткани челюсти – это прогрессирующий патологический процесс, который характеризуется убылью ткани челюстных костей. Характеризуется уменьшением размера альвеолярного гребня и челюсти в целом, увеличением объема верхнечелюстных пазух. Внешне атрофия проявляется уменьшением нижней трети лица, сопровождается физиологическими, морфологическими, функциональными и эстетическими нарушениями. Диагностируется с помощью клинического осмотра, рентгенографии, КТ, МРТ челюстей. Лечение заключается в восстановлении объема кости хирургическими методами.
МКБ-10
Общие сведения
Атрофия челюсти – хронический необратимый процесс резорбции костной ткани. Патологический процесс поражает людей любого возраста после утраты зубов (в 95% случаев - после хирургического удаления). Чаще встречается у лиц старше 50 лет. Скорость убыли кости сугубо индивидуальна и неодинакова в разных отделах челюсти. На протяжении года после экстракции зуба происходит уменьшение объема кости на 25%. При недостаточном объеме кости невозможно провести восстановление утраченных зубов путем протезирования и установки имплантов. Человек сталкивается с недостаточной фиксацией и стабилизацией протезов, эстетическим дефектом.
Причины
Основной причиной резорбции кости нижней или верхней челюсти является потеря зубов. При этом запуск атрофических процессов и этапы их протекания не зависят от причины утраты зуба (травма, болезни зубов, удаление по медицинским показаниям). Существует ряд факторов, которые способствуют прогрессированию патологического процесса:
- Хронические стоматологические заболевания. Хронический периодонтит, периостит, пародонтоз, остеомиелит, околокорневые кисты и гранулемы сопровождаются воспалительными процессами в тканях челюстей и провоцируют резорбцию альвеолярного отростка. Переломы, ушибы, механические повреждения зубов и альвеолярного отростка нарушают процессы остеогенеза.
- Врожденные анатомические аномалии. Недоразвитие челюстей является составляющей некоторых врожденных пороков челюстно-лицевой области: расщелины губы, альвеолярного отростка и неба, дизостозов, синдрома Робена. Некоторые лица склонны к атрофии из-за генетической предрасположенности.
- Онкологические заболевания. Причиной костной резорбции могут служить различные опухоли челюстей: рак, одонтогенная саркома, остеома, хондрома, фиброма, гемангиома, амелобластома, одонтома, миксома, амелобластическая фиброма, цементома. Удаление новообразований приводит к возникновению дефекта кости, что также вызывает атрофические изменения.
- Заболевания организма. У лиц старше 40-50 лет наблюдается остеопороз – нарушение метаболизма в костной ткани. Заболевание сопровождается прогрессирующей потерей микроэлементов, преобладанием процессов резорбции, нарушением структуры костей, снижением их плотности и массы. Основную роль в развитии патологии играют нарушения обмена кальция, фосфора, витамина D, а также недостаток фтора, магния, брома, кремния и витаминов. Также пусковыми факторами атрофии могут являться заболевания сердечно-сосудистой, эндокринной, пищеварительной, нервной систем.
Патогенез
При снижении или отсутствии функциональной нагрузки на челюсть, связанной с удалением зуба, в кости запускаются атрофические процессы. Во время пережевывания пищи давление через корни зубов передается на челюсть, что способствует поддержанию ее работоспособности и нормальной структуры. Кость образуется и рассасывается в зависимости от нагрузки. При ее отсутствии снижается активность остеобластов, и процесс резорбции преобладает над процессом остеогенеза. Первые признаки атрофии появляются уже через 3 недели после утраты зуба, в этой области наблюдается снижение плотности трабекулярной сети кости. В первый год отсутствия функциональной нагрузки происходят необратимые изменения тканей.
Классификация
В стоматологии различают горизонтальную резорбцию (возникает по ширине альвеолярного отростка) и вертикальную (возникает при снижении высоты гребня). Процесс убыли кости может носить равномерный характер распределения по челюсти либо неравномерный. Неравномерная атрофия челюстей бывает нескольких видов:
- 1 тип – незначительная степень. Альвеолярный отросток челюсти хорошо выражен, атрофические процессы минимальны. Хирургические вмешательства не показаны. Необходимо протезирование для профилактики прогрессирования костной резорбции.
- 2 тип – средняя степень. Без подготовки челюсти установка имплантатов невозможна. Ортопедические протезы плохо фиксируются в полости рта. Показана предварительная остеопластика и наращивание объемов кости.
- 3 тип – грубая атрофия. Альвеолярный отросток значительно атрофирован. Ортопедическое лечение невозможно без наращивания объема костной ткани. Для восстановления зубов и функции полости рта необходимо проведение остеозамещающих операций.
Симптомы
Основной признак атрофии - это изменение внешнего вида челюсти. Альвеолярный гребень значительно уменьшается в размерах. При полной адентии обеих челюстей наблюдается старческая прогения. За счет атрофии укорачивается нижняя треть лица, изменяется его внешний вид. Губы западают в ротовую полость, вокруг рта образуются морщины. Возникают нарушения прикуса, соседние зубы наклоняются в сторону отсутствующих. Наблюдается феномен Попова-Годона – противоположные зубы выдвигаются на место утраченного антагониста. Отмечается нарушение функций жевания и речи, ухудшение эстетики лица. Человек с атрофией челюсти выглядит старше своего паспортного возраста.
Осложнения
Основным и самым серьезным осложнением является невозможность провести качественное восстановление зубов. Из-за недостаточного размера альвеолярного отростка нельзя осуществить лечение методом протезирования или имплантации, поскольку отмечается недостаточная фиксация и стабилизация ортопедических конструкций. Длительное прогрессирование атрофии вызывает болевые ощущения вследствие сдавления подбородочных нервов. Результатом нарушения жевательной функции являются заболевания пищеварительного тракта. Повышается риск патологических переломов челюсти в участках истончения.
Диагностика
Для диагностики атрофии костной ткани челюсти применяют как основные, так и дополнительные методы исследования. Чтобы правильно провести лечение, необходимо определить степень атрофии и ее точную локализацию на каждом участке челюсти с помощью современных методов диагностики. Используются следующие способы распознавания патологии:
- Наружный и внутриротовой осмотр. Визуально оценивается внешний вид лица, клиническая ситуация в полости рта, количество отсутствующих зубов. Путем осмотра и пальпации определяется форма и структура альвеолярных отростков, устанавливается вид резорбции, делаются выводы о степени нарушения функций.
- Рентгенография. Для определения вида и выраженности атрофии после удаления единичного зуба используется прицельный снимок. На ортопантомографии визуализируется верхняя и нижняя челюсти, состояние зубов и корней, височно-нижнечелюстных суставов. Наблюдается увеличение пневматизации верхнечелюстной пазухи – увеличение ее объема. Вследствие резорбции наблюдается уменьшение расстояния до нижнечелюстного канала и нерва на 7-8 мм. По цефалограмме в боковой проекции отслеживают степень резорбции с вестибулярной, окклюзионной и язычной стороны альвеолярного отростка.
- МРТ и КТ челюстей. Являются наиболее точными и детальными исследованиями с высокой степенью информативности. На томограммах визуализируются все структуры полости рта, что дает возможность специалистам правильно оценить степень выраженности атрофии в каждом отделе челюсти, грамотно провести оперативное вмешательство и зубопротезирование.
Лечение атрофии костной ткани челюсти
Увеличение объема костной ткани челюсти является одной из самых сложных задач в стоматологии. Для устранения атрофии применяются различные методики хирургических вмешательств. Реконструкцию проводят с использованием биологического и искусственного костного материала. В каждой клинической ситуации стоматолог-хирург индивидуально подбирает методику и вид материала. Применяются следующие методы лечения:
- Расщепление альвеолярного гребня. Операция межкортикальной остеотомии показана при наличии тонкого или узкого альвеолярного гребня. Заключается в продольной остеотомии: специальные инструменты вводят между кортикальными пластинками гребня и расширяют его альвеолярную часть. Пространство между пластинками заполняют остеозамещающим материалом. Метод отличается эффективностью, простотой проведения, быстрым заживлением, хорошей эстетикой.
- Сэндвич-пластика. Применяется для лечения вертикальной атрофии, как в боковых, так и передних отделах челюстей. Операция заключается в проведении одного горизонтального или двух вертикальных распилов в области между подбородочными отверстиями и имплантации костного материала. Преимуществом вмешательства является предсказуемость результатов, отсутствие смещения или резорбции костного материала.
- Дистракционный остеогенез. Метод показан при врожденных и приобретенных дефектах челюсти. Цель вмешательства - активизация процесса образования костной ткани. Для этого проводится остеотомия с установкой дистрактора, его активирование и удаление после наращивания кости.
- Трансплантация костных блоков. Операция предполагает увеличение объема челюсти путем трансплантации кости. Вмешательство проводится при всех видах атрофии. Аутотрансплантаты вводят в необходимый участок, фиксируют с помощью винтов или титановой сетки и покрывают защитной мембраной.
- Синус-лифтинг. Пластика дна гайморовой пазухи показана при атрофии верхней челюсти в боковом участке. Суть операции состоит в наращивании кости необходимой величины для установки имплантатов. Хирургическое вмешательство очень популярное, эффективное и дает возможность осуществить различные методики имплантации (All on 4, All on 6 и др.).
Прогноз и профилактика
При своевременном лечении атрофии кости прогноз благоприятный: после остеопластики в большинстве случаев удается провести успешное протезирование. В случае возникновения патологических переломов челюстей требуется длительное и сложное лечение. Профилактика атрофии костной ткани челюсти заключается в своевременном стоматологическом лечении, посещении стоматолога 2 раза в год с целью осмотра. Восстанавливать дефекты методом протезирования и имплантации необходимо в течение 6 месяцев после потери зубов. К мерам общей профилактики относится санация органов полости рта, лечение хронических заболеваний зубов и организма в целом, укрепление иммунной системы, отказ от вредных привычек.
1. Оптимизация хирургического лечения при выраженной атрофии альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти перед дентальной имплантацией: Диссертация/ Ямуркова Н.Ф. - 2015.
2. Профилактика атрофии альвеолярного отростка челюсти после удаления зуба: Автореферат диссертации/ Корляков Д.В. - 2007.
3. Эндоскопический синуслифтинг при атрофии и дефектах костной ткани альвеолярного отростка верхней челюсти: Автореферат диссертации/ Кекух Е.О. - 2013.
4. Дентальная имплантация при недостаточном объеме костной ткани альвеолярной части нижней челюсти: Автореферат диссертации/ Литвиненко А.Н. - 2005.
Читайте также:
