КТ при склерозирующем мезентерите
Добавил пользователь Евгений Кузнецов Обновлено: 14.01.2026
Идиопатические склерозирующий мезентерит (ISM) является редким заболеванием в тонком кишечнике , характеризуется хроническим воспалением и последующим фиброзом в брыжейке . Его также называют мезентериальной липодистрофией или ретракционным мезентериитом.
Содержание
Признаки и симптомы
Склерозирующий мезентериит может протекать без признаков или симптомов или почти без них, но у многих людей хроническая и сильная боль в животе является наиболее частой основной жалобой . У других людей есть хронические проблемы с дефекацией, приводящие к диарее, вздутию живота, газам и спазмам, которые могут варьироваться от сильных до легких.
Заболевание идентифицируется гистопатологическим исследованием, показывающим некроз жировой ткани, фиброз и хроническое воспаление тонкой кишки. Осмотр брыжейки может указывать на единичное образование, но распространено диффузное утолщение брыжейки.
Он часто имитирует другие заболевания брюшной полости, такие как рак поджелудочной железы или диссеминированный рак. КТ-сканирование важно для постановки первоначального диагноза.
Механизм
Было предложено несколько причин склерозирующего мезентериита, такие как травма, предшествующие хирургические процедуры, аутоиммунные заболевания, такие как волчанка, заболевание , связанное с IgG4 , ревматоидный артрит, инфекции, такие как туберкулез, криптококкоз, шистосомоз, ВИЧ и лекарства, такие как пароксетин и перголид, но их ассоциации. со склерозирующим мезентериитом в значительной степени спекулятивны с высокой степенью предвзятости.
Диагностика
Что касается диагностики идиопатического склерозирующего мезентериита, компьютерная томография, которая создает изображения поперечного сечения тела пораженного человека, может помочь в оценке заболевания. «Мутная брыжейка» часто используется для описания увеличения плотности мезентериального жира при склерозирующем мезентерите. Однако он неспецифичен и может быть обнаружен при других состояниях, таких как отек брыжейки, лимфедема, кровотечение, а также необходимо исключить присутствие неопластических и воспалительных клеток. При склерозирующем мезентериите брыжеечные лимфатические узлы редко превышают 10 мм. Увеличенные лимфатические узлы должны побудить к дальнейшим исследованиям с помощью ПЭТ-сканирования или биопсии.
МРТ может показать промежуточную интенсивность T1 и переменную интенсивность T2 в зависимости от степени отека и фиброза. Наличие отека вызывает высокий сигнал Т2, а фиброз вызывает низкий сигнал Т2.
лечение
Что касается возможного лечения состояния идиопатического склерозирующего мезентериита, используются такие лекарства, как кортикостероиды , тамоксифен и талидомид.
Эпидемиология
Эпидемиология идиопатического склерозирующего мезентериита чрезвычайно редка и на сегодняшний день диагностирована примерно у 300 пациентов во всем мире (по состоянию на 2014 год), и, вероятно, это заболевание недостаточно диагностировано. Может возникнуть у детей.
Исследование
Mayo Clinic в Рочестере сообщил большое исследование 92 пациентов с широко в пределах тяжести их симптомов. Большинство составляли мужчины, средний возраст 65 лет. У них обычно были боли в животе (70%), диарея (25%) и потеря веса (23%). В зависимости от стадии рубцевания и фиброза использовалось несколько различных методов лечения, включая хирургическое вмешательство по поводу непроходимости кишечника или лекарственные препараты, чтобы остановить прогрессирование заболевания.
В этой серии случаев 56% пациентов получали только фармакологическую терапию, чаще всего тамоксифен с уменьшающей дозой преднизона , а также колхицин , азатиоприн или талидомид .
Их результаты показывают, что склерозирующий мезентериит может быть изнурительным, хотя и относительно доброкачественным. Пациентам с симптомами улучшалась медикаментозная терапия, обычно тамоксифен и преднизон, но дальнейшая информация о последующем наблюдении могла бы усилить эти результаты.
Отосклероз
Отосклероз (отоспонгиоз) — ограниченное поражение костной капсулы лабиринта внутреннего уха, в результате которого развивается анкилоз стремени и связанная с ним кондуктивная тугоухость (кондуктивный отосклероз), расстройство работы звуковоспринимающего аппарата и обусловленная им нейросенсорная тугоухость (кохлеарный отосклероз). Наряду с тугоухостью проявлениями отосклероза могут быть ушной шум, боль в ухе, небольшое головокружение, неврастенический синдром. Диагностика заболевания включает отоскопию, аудиометрию, пороговую аудиометрию, прицельную рентгенографию, непрямую отолитометрию, стабилографию, вестибулометрию. Для улучшения слуха у пациентов с отосклерозом возможно применение хирургического лечения (стапедопластики). Консервативная терапия, направленная на остановку отосклеротического процесса, находятся в стадии разработки.
МКБ-10
Общие сведения
Данные, которыми располагает современная отоларингология, свидетельствуют о том, что отосклерозом страдает примерно 1% населения, при этом около 75-80% заболевших составляют женщины. Симптомы отосклероза чаще всего проявляются в возрасте 20-35 лет. Заболевание имеет постепенное развитие и начинается с поражения одного уха. Как правило, отосклероз является двусторонним процессом, поражение второго уха происходит через несколько месяцев, а иногда и лет. По различным данным односторонний отосклероз отмечается у 3-10% пациентов. У женщин замечено значительное усугубление симптомов отосклероза в связи с беременностью. При первой беременности ухудшение наблюдается у 30% больных отосклерозом, при второй — у 60%, при третьей — у 80%.
Причины отосклероза
На сегодняшний день известно несколько теорий этиологии отосклероза. Среди них на первый план выходит наследственная теория. В ее пользу свидетельствует часто наблюдаемый семейный характер заболевания, а также выявление различных генетических дефектов у 40% больных отосклерозом. Учитывая ухудшение, возникающее у женщин с отосклерозом во время беременности, нельзя исключить связь заболевания с происходящими в организме эндокринными и метаболическими изменениями. В частности, указывают на роль дисфункции щитовидной железы и паращитовидных желез.
Существует также теория инфекционного воздействия, запускающего генетически детерминированную предрасположенность к отосклерозу. Последние исследования в этой области, выявили, что таким воздействием может являться заболевание корью. Некоторые авторы отводят роль триггерных факторов хронической акустической травме, нарушениям кровоснабжения костной капсулы лабиринта, кальцинозу хрящевой ткани.
Патогенез отосклероза
Особенностью костной капсулы лабиринта является то, что она представляет собой первичную, образовавшуюся в процессе эмбриогенеза, кость без вторичной оссификации. При отосклерозе в различных ограниченных участках костного лабиринта активируется процесс образования зрелой кости. В начале происходит образование незрелой спонгиозной костной ткани, содержащей множество сосудов. Такой очаг отосклероза носит название активного. Затем незрелая костная ткань очага трансформируется в склерозированную зрелую кость.
Очаги отосклероза могут иметь множественный характер. В 50% случаев отосклероза их обнаруживают в области окна преддверия, в 35% — в капсуле улитки, в 15% — в полукружных канальцах. Расположение очага отосклероза в области окна преддверия приводит к вовлечению в склеротический процесс основания стремени с развитием его анкилоза. В результате возникающей обездвиженности стремени нарушается звукопроводящая функция уха и развивается кондуктивная тугоухость. Если очаги отосклероза находятся в лестнице лабиринта, то нарушается работа звуковоспринимающего аппарата уха, что ведет к появлению нейросенсорного типа тугоухости.
Классификация отосклероза
В зависимости от нарушения звукопроведения или звуковосприятия выделяют 3 формы отосклероза:
Кондуктивный отосклероз протекает с нарушением только звукопроведения. На пороговой аудиограмме отмечается увеличение порогов воздушного проведения, при сохранении костного проведения в пределах нормы. Отосклероз этой формы является прогностически наиболее благоприятным, поскольку его хирургическое лечение дает хороший эффект и может приводить к полному восстановлению слуха.
Смешанный отосклероз характеризуется снижением слуха как за счет нарушений звукопроведения, так и за счет расстройства звуковосприятия. При этом пороговая аудиограмма выявляет повышение порогов и воздушного, и костного проведения. В результате хирургического лечения этой формы отосклероза восстановление слуха возможно лишь до уровня костного проведения.
Кохлеарный отосклероз сопровождается значительным нарушением звуковоспринимающей функции уха. Регистрируемый при аудиограмме порог костного проведения составляет более 40 дБ. Происходящее в результате хирургического лечения улучшение слуха до уровня костного проведения у пациентов с этой формой отосклероза не приводит к достаточному для общения восстановлению слуха.
По характеру проявления симптомов отосклероз классифицируют как медленный (68%), скачкообразный (21%), скоротечный или быстрый (11%). В своем развитии отосклероз проходит 3 периода: начальный, период выраженных клинических проявлений и терминальный.
Симптомы отосклероза
Как правило, отосклероз имеет незаметное бессимптомное начало, которое также называют гистологической стадией отосклероза. В этой стадии уже происходят изменения в строении костной ткани лабиринта, но клинические проявления могут еще не наблюдаться. Отдельные случаи отосклероза характеризуют быстрым течением и изначальным развитием нейросенсорной тугоухости. Однако в большинстве случаев начальная стадия отосклероза занимает 2-3 года, в течение которых пациент может отмечать лишь небольшой шум в ухе, а незначительное снижение слуха выявляется только при проведении аудиометрии.
Тугоухость. Обычно отосклероз начинается с постепенного и в начале малозаметного снижения слуха. В начале характерно нарушение восприятия низких тонов при сохраненном или даже повышенном восприятии высоких тонов. При этом пациент с отосклерозом жалуется на плохое понимание мужской речи, в то время как речь женщин и детей он слышит очень хорошо. Наблюдается паракузис Виллиса — мнимое улучшение слуха, происходящее в шумной обстановке. Дело в том, что при отосклерозе шум никак не влияет на восприятие звуков, а собеседники пациента, чтобы преодолеть шумовой фон, разговаривают громче. Еще одним патогномоничным симптомом отосклероза является паракузис Вебера — ухудшение восприятия речи при одновременной передачи в улитку других звуков, идущих по мягким тканям тела пациента. Паракузис Вебера наблюдается, например, при ходьбе или пережевывании пищи.
Со временем происходит ухудшение слуха с нарушением восприятия как низких, так и высоких звуков. В период выраженных клинических проявлений пациент не воспринимает шепотную речь, понимание обычной речи затруднено. Примечательно, что тугоухость при отосклерозе никогда не регрессирует, возможно только ее усугубление. Прогрессирование тугоухости может быть связано с общим переутомлением и эндокринными перестройками (беременность, роды, менструация). Падение слуха при отосклерозе может достигать III степени тугоухости, но полная глухота никогда не развивается.
Шум в ухе наблюдается у 80% больных отосклерозом. Отличительной особенностью является то, что выраженность ушного шума не коррелирует со степенью тугоухости. По звуковому спектру он близок к шуму примуса или шелесту листвы (так называемый «белый шум»). Предполагают, что ушной шум при отосклерозе связан с циркуляторными и метаболическими нарушениями в улитке.
Боль в ухе возникает в периоды обострения отосклеротического процесса. Она имеет распирающий характер и обычно локализуется в области сосцевидного отростка. Зачастую после появления болевого синдрома происходит еще большее снижение слуха.
Головокружение у пациентов с отосклерозом наблюдается довольно редко. Обычно оно имеет преходящий характер и слабую интенсивность. В случаях, когда головокружение имеет выраженный характер, следует предполагать другую этиологию тугоухости (например, поздний врожденный сифилис).
Неврастенический синдром у пациентов с отосклерозом вызван выраженными нарушениями слуха, препятствующими их полноценному общению. Из-за тугоухости в обществе пациенты находятся в постоянном напряжении, что заставляет их избегать общения. Они становятся замкнутыми, апатичными, вялыми; наблюдаются нарушения сна по типу дневной сонливости. Наиболее часто неврастения развивается, если отосклероз сопровождается выраженным шумом в ухе и значительным понижением слуха.
Диагностика отосклероза
Пациенты с отосклерозом обращаются к отоларингологу с жалобами на нарушение слуха и шум в ухе. Задачей врача является отдифференцировать отосклероз от многих других причин тугоухости: адгезивного среднего отита, хронического гнойного среднего отита, кохлеарного неврита, холестеатомы, серной пробки и наружного отита, опухоли уха, анкилоза стремени при системных остеопатиях, лабиринтита, болезни Меньера и пр. С этой целью проводят отоскопию и тщательное исследование слуха.
Отоскопия и микроотоскопия выявляют типичную для отосклероза триаду Холмгрена: отсутствие ушной серы, сухость и атрофические изменения кожи слухового прохода, пониженную чувствительность кожи слухового прохода при ее раздражении (отсутствие покраснения и кашлевого рефлекса). В большинстве случаев отосклероза барабанная перепонка не изменена. При ее атрофии косвенным признаком отосклероза является пятно Шварца — просвечивающаяся в месте атрофии покрасневшая слизистая барабанной полости. При гипертрофии перепонки отоскопическая картина напоминает последствия хронического экссудативного среднего отита.
Аудиометрия пациентов с отосклерозом определяет нарушение восприятия шепотной речи. Исследование с камертоном выявляет повышенную или нормальную проводимость звуков через ткани, при снижении проведения через воздух. Результаты пороговой аудиометрии зависят от формы отосклероза. Акустическая импедансометрия является вспомогательным методом диагностики. Отличить отосклероз от кохлеарного неврита помогает исследование с ультразвуком. При отосклерозе восприятие ультразвука практически не нарушено, в то время как при кохлеарном неврите оно ухудшается в 2-3 раза.
Исследования вестибулярной функции (непрямая отолитометрия, вестибулометрия, стабилография) у 64% пациентов выявляют гипорефлексию, у 15% - гиперрефлексию. В 21% случаев отосклероз протекает без вестибулярных нарушений. При возникновении головокружений необходима консультация отоневролога и вестибулолога.
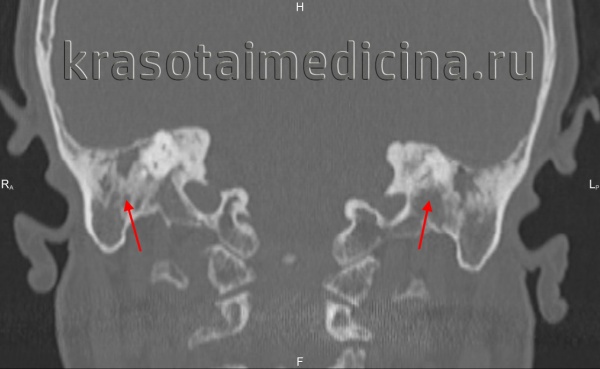
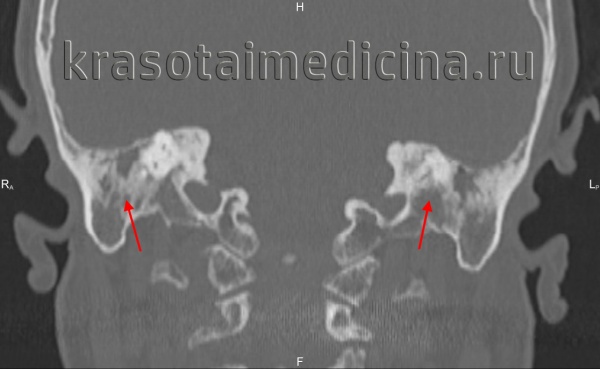
Происходящие при отосклерозе изменения костной ткани капсулы лабиринта иногда определяются по результатам прицельной рентгенографии черепа. Однако более информативным исследованием является КТ черепа, позволяющая визуализировать очаги отосклероза.

КТ височных костей. С обеих сторон диффузное снижение пневматизации ячеек сосцевидного отростка и пирамиды височной кости за счет отосклероза
Лечение отосклероза
В отношении отосклероза применяются хирургические методы лечения, направленные на улучшение механизма передачи звуковых колебаний с цепочки слуховых косточек на перилимфу лабиринта. Проведение операции целесообразно при снижении костной проводимости не ниже 25 дБ и воздушной — до 50 дБ. Однако даже при тугоухости в этих пределах операция противопоказана, если отосклеротический процесс находится в стадии активного течения.
В хирургическом лечении отосклероза нашли применение 3 типа операций: мобилизация стремени, фенестрация лабиринта и стапедопластика. Первый тип операций направлен на освобождение стремени от обездвиживающих его костных сращений, второй — на создание нового окна в стенке преддверия лабиринта. Однако эти операции характеризуются нестойким эффектом. Улучшение слуха после них может сохраняться в течение нескольких лет, но затем происходит быстрое прогрессирование тугоухости. Стапедопластика заключается в имплантации протеза, заменяющего стремя. Такая операция может выполняться со стапедэктомией или без нее. В последнем случае фиксацию протеза к наковальне осуществляют через проделанное в основании стремени отверстие. Протез стремени может быть изготовлен из тканей хряща или кости пациента, а также из тефлона, титана или керамики. Стапедопластика производится на том ухе, которое хуже слышит. При эффективности операции, ее проведение на втором ухе возможно не раньше, чем через полгода.
Хирургическое лечение отосклероза путем стапедопластики у 80% пациентов позволяет достигнуть стабильного улучшения слуха. Однако оно не препятствует развитию отосклеротического процесса. Поэтому продолжается поиск эффективных консервативных методов терапии отосклероза. Последне время одним из таких методов стала длительная комбинированная терапия натрием фторидом, препаратами кальция и витамином D3. Теоретически такое лечение должно останавливать деменерализацию, происходящую по периферии очагов отосклероза, тем самым останавливая расширение этих очагов.
При кохлеарной и смешанной формах отосклероза в качестве альтернативы хирургическому лечению или как дополнение к нему может применяться слухопротезирование.
КТ при склерозирующем мезентерите
а) Терминология:
1. Синонимы:
• Стягивающий мезентерит, фиброзирующзий мезентерит, брыжеечный панникулит, липодистрофия брыжейки, липосклеротический мезентерит, системный узелковый панникулит, ксантогранулематозный мезентерит
2. Определение:
• Идиопатическое воспалительное и фиброзирующее заболевание неизвестной этиологии
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о «Мутная» брыжейка с наличием псевдокапсулы по периферии, заметно бросающихся в глаза групп брыжеечных лимфатических узлов, а также «гало» вокруг лимфатических узлов и сосудов, образованное не измененной жировой клетчаткой
• Локализация:
о Чаще всего: корень брыжейки тощей кишки:
- В 90% вовлекается брыжейка тонкой кишки, преимущественно слева от средней линии (брыжейка тощей кишки)
о Не так часто: ободочная кишка (поперечная или ректосигмо-идный отдел)
о Редко: перипанкреатические и забрюшинные ткани, сальник
• Ключевые моменты:
о Редкий доброкачественный воспалительный процесс в жировой клетчатке брыжейки
о Гистологическая классификация, основанная на преобладании той или иной ткани в образовании, включает в себя три типа (стадии):
- Брыжеечный панникулит: острый воспалительный процесс ± некроз жировой клетчатки > фиброз
- Брыжеечная липодистрофия: жировой некроз > воспаление или фиброз
- Стягивающий мезентерит: фиброз/ретракция > воспаление или жировой некроз
о Стягивающий мезентерит:
- Возникает в финале хронической стадии с отложением коллагена, жировым некрозом, фиброзом и ретракцией тканей
о Часто сочетается с другими идиопатическими воспалительными заболеваниями (больше одного заболевания может присутствовать одновременно)
о Может сочетаться с злокачественными опухолями (лимфома; рак молочной железы, легкого, ободочной кишки; меланома)
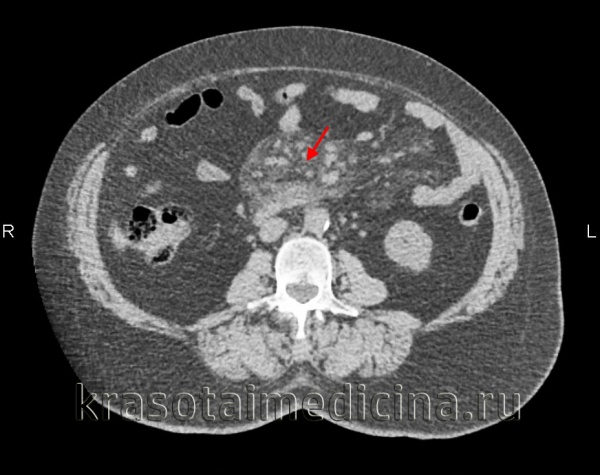
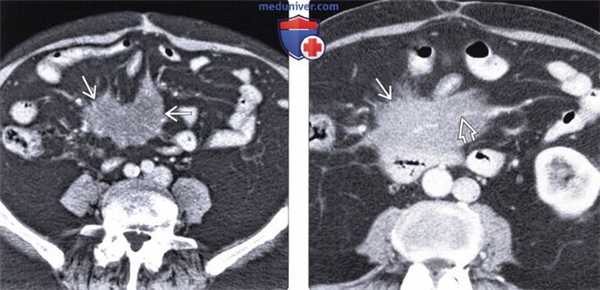
(Слева) На аксиальной КТ у пациента с болевой симптоматикой и лихорадкой определяется инфильтрация брыжейки тощей кишки, отграниченная псевдокапсулой. Визуализируются также множественные хорошо заметные брыжеечные лимфатические узлы с жировым «гало». При ПЭТ не было выявлено гиперфиксации радиофармпрепарата, симптомы регрессировали после назначения стероидной терапии.
(Справа) При аксиальной нативной КТ у пациента с длительно существующим болевым синдромом выявлена инфильтрация брыжейки тощей кишки с псевдокапсулой. Брыжеечные сосуды сдавлены, но без признаков обструкции. Все эти изменения являются проявлением и склерозирующего мезентерита.
2. КТ при склерозирующем мезентерите:
• Острый мезентерит (панникулит брыжейки и липодистрофия):
о Часто определяется помутнение брыжейки: увеличение плотности брыжейки с изменением структуры и уплотнением жировой клетчатки
- Неспецифическая находка, которая может наблюдаться и в результате других причин
- Обычно изменения локализуются в верхнем наружном квадранте брыжейки
- Часто наблюдается отдельно лежащее «объемное образование» жировой плотности с преобладанием мягкотканного компонента по мере прогрессирования заболевания
о Тонкая (меньше 3 мм) псевдокапсула вокруг воспаленного участка брюшины (симптом туморозной псевдокапсулы)
о Группа брыжеечных лимфоузлов (редко больше 1 см) в «мутной» брыжейке:
- Брыжеечные сосуды и лимфоузлы имеют «гало», обусловленное наличием жира (симптом «жирового кольца» или «жирового гало»)
• Хроническая стадия (стягивающий мезентерит):
о В результате хронического фиброза возникает соединительнотканное объемное образование с десмопластической реакцией:
- Объемное образование имеет «звездчатый» вид с кальцинатами в структуре (а также в прилежащих лимфатических узлах):
Редко в нем может выявляться кистозный или некротический компонент
- Сдавливание брыжеечных и коллатеральных сосудов с сужением просвета/окклюзией портально-брыжеечных вен:
Могут определяться коллатеральные сосуды или сосуды с повышенным кровенаполнением
Отек стенки тонкой кишки и полнокровие слизистой оболочки в результате лимфатической/венозной обструкции и ишемии
- Сдавливание петель кишечника может привести к его обструкции
4. МРТ при склерозирующем мезентерите:
• Различная интенсивность сигнала в зависимости от выраженности воспалительного процесса, жирового некроза, обызвествления и фиброза
• Острый мезентерит (панникулит и липодистрофия):
о Т1 ВИ: сигнал смешанной интенсивности
о Т2 ВИ: сигнал смешанной интенсивности (обычно слегка гиперинтенсивный)
• Хроническая стадия (стягивающий мезентерит): выраженные изменения в виде фиброза:
о Т1 ВИ: снижение интенсивности сигнала
о Т2 ВИ: очень низкая интенсивность сигнала
5. Радионуклидная диагностика:
• При мезентерите обычно не наблюдается захвата ФДГ (в отличие от злокачественных опухолей), хотя и существуют множественные наблюдения, утверждающие обратное
6. Рентгенография:
• Рентгеноскопическое исследование с барием:
о Дилятация, стойкое сужение просвета, сдавливание тощей кишки с утолщением складок и сужением просвета в далеко зашедших случаях
(Слева) На аксиальной КТ с контрастным усилением определяется объемное образование брыжейки инфильтративного характера, вовлекающее брыжеечные сосуды. Обратите внимание на застойные изменения брыжеечных вен. Все это признаки склерозирующего мезентерита.
(Справа) На аксиальной КТ с контрастом у пожилой женщины с болевой симптоматикой и диареей определяется мягкотканное объемное образование в основании брыжейки тонкой кишки, окружающее и сдавливающее брыжеечные сосуды. После биопсии был подтвержден диагноз фиброзирующего мезентерита.
в) Дифференциальная диагностика склерозирующего мезентерита:
1. Забрюшинная и брыжеечная лимфома:
• Лимфома на ранних стадиях выглядит так же, как и мезентерит: помутнение брыжейки, легкое увеличение лимфоузлов и симптом «жирового гало» (редко)
• Увеличенные отдельно лежащие или сливные лимфатические узлы в далеко зашедших случаях заболевания
о Крайне редко обызвествления в лимфатических узлах являются первичными, обычно они возникают после лечения лимфомы
• Изменения после лечения по поводу лимфомы брыжейки могут быть идентичны таковым при мезентерите (с наличием стойкого помутнения брыжейки)
• Утрата «жирового гало» и внебрыжеечная лимфаденопатия свидетельствуют в пользу лимфомы
2. Карциноид:
• Может проявляться так же, как и стягивающий мезентерит, наличием обызвествленного объемного образования в брыжейке, десмоплатической реакцией, окклюзией сосудов, обструкцией кишечника
• Типично поражение брыжейки в правом нижнем квадранте
• Возможна ассоциация с первичной гиперваскулярной опухолью (локализованной обычно в подвздошной кишке) и метастазами в печени
3. Отек брыжейки:
• Пропитывание брыжейки жидкостью и увеличение плотности брыжеечного жира, что может симулировать острый мезентерит
• Помутнение брыжейки может наблюдаться при множестве других состояний, в т.ч. циррозе, сердечной недостаточности, тромбозе воротной или брыжеечной вен, васкулитах, остром панкреатите и иных воспалительных заболеваниях
4. Десмоидная опухоль (фиброматоз):
• Доброкачественная пролиферация соединительной ткани с типичными проявлениями в виде дискретного солидного объемного образования (одинакового по плотности с мышцами)
• Смещает, но не сдавливает брыжеечные сосуды
• Ассоциирована с синдромом Гарднера или оперативным вмешательством
5. Канцероматоз (метастазы по брюшине):
• Доминирующий метастаз в левом верхнем квадранте брюшины может симулировать стягивающий мезентерит
• Другие метастазы могут обнаруживаются в любом ином месте, например в сальнике, печени, селезенке, кишечнике
• Канцероматоз чаще сопровождается асцитом
6. Липосаркома:
• Объемное образование с различным соотношением мягкотканного и жирового компонентов (в зависимости от степени дифференцировки опухоли), с наличием выраженной капсулы
• Для липосаркомы более характерно объемное воздействие на прилежащие структуры, чем при мезентерите
7. Первичная органная злокачественная опухоль:
• Когда воспаленная брыжейка вплотную прилежит к внутреннему органу (например, кишке или поджелудочной железе), она может выглядеть очень похоже на первичную злокачественную опухоль
• Может напоминать рак поджелудочной железы при локализации воспалительного процесса возле или непосредственно в паренхиме поджелудочной железы
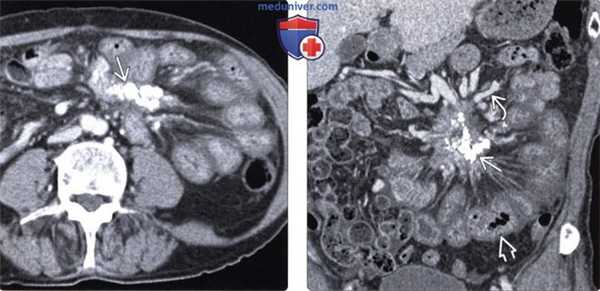
(Слева) На аксиальной КТ с контрастным усилением визуализируется кальцинированное объемное образование в левом верхнем квадранте брыжейки, стягивающее петли кишечника.
(Справа) На корональной КТ с контрастом у этого же пациента определяется обызвествленное объемное образование. Обратите внимание на венозные коллатерали, сформировавшиеся в результате обструкции верхней брыжеечной вены, а также диффузное утолщение стенки тонкой кишки из-за обструкции венозных/лимфатических сосудов. В данном случае изменения обусловлены гистологически подтвержденным стягивающим мезентеритом.
г) Патология. Общая характеристика:
• Этиология:
о Точные причины возникновения заболевания остаются неизвестными
о Имеются несколько различных теорий:
- Оперативное вмешательство на органах брюшной полости либо травма
- Возможна ассоциация с аутоиммунными заболеваниями, инфекциями и ишемическим инсультом
- Вероятный результат паранеопластического синдрома:
Злокачественные опухоли (например, лимфома) могут провоцировать развитие заболевания у 1-70% пациентов
о Сопутствующие патологические изменения:
- Получены данные о связи с различными идиопатическими или IgG4-обусловленными воспалительными и склерозирующими заболеваниями:
Забрюшинный фиброз, склерозирующий холангит, тиреоидит Риделя, псевдоопухоль глазницы, аутоиммунный панкреатит
д) Клинические особенности:
1. Проявления склерозирующего мезентерита:
• Наиболее частые признаки/симптомы:
о Часто является случайной находкой у пациентов без какой-либо симптоматики
о Боль в животе (самый частый симптом), лихорадка, тошнота, рвота, потеря веса, пальпируемое объемное образование
• Другие признаки/симптомы:
о Лабораторные данные: повышение СОЭ и наличие С-реактивного белка (оценка с целью контроля лечения)
о Диагностика: чаще всего предположительный диагноз в острой фазе основывается на данных методов визуализации и наличии признаков воспаления
- Для постановки диагноза в хронической стадии часто необходима чрезкожная или интраоперационная биопсия
2. Демография:
• Возраст:
о От 20 до 80 лет; средний возраст от 60 до 70 лет
о Очень редко у детей
• Эпидемиология:
о По данным клиники Мэйо (Mayo Clinic): около пяти случаев в год (подтвержденных при вскрытии)
о Судя по всему, лучше распознается при КТ (до 0,6% всех пациентов, которым была выполнена КТ органов брюшной полости)
3. Течение и прогноз:
• Особенности развития заболевания не изучены до конца из-за его редкости и отсутствия систематического наблюдения пациентов в большей части случаев:
о Неизвестна частота хронизации заболевания о У многих пациентов наблюдается стабилизация или медленное бессимптомное прогрессирование заболевания
• Осложнения наиболее вероятны при хроническом заболевании:
о Обструкция кишечника или органов мочевыделительной системы
о Ишемия вследствие окклюзии брыжеечных сосудов
о Обсуждаемый риск злокачественного перерождения
• Прогноз:
о Частичное или полное разрешение в некоторых случаях (в т.ч. спонтанное у некоторых пациентов)
о Типично наличие ответа на терапию
о Может привести к обструкции кишечника/ишемии и летальному исходу
4. Лечение склерозирующего мезентерита:
• Первичная иммуносупрессивная терапия:
о Тамоксифен и преднизон - препараты «первой линии»:
- Наиболее эффективны до появления фиброза
о Другие препараты: циклофосфамид, талидомид, колхицин, прогестерон
• Относительно небольшая роль в лечении отводится хирургии:
о Оперативное вмешательство в запущенных случаях является крайне затруднительным вследствие вовлечения сосудов
о Оперативное лечение может быть паллиативным (например, наложение обходного анастамоза при обструкции кишечника)
о Роль лучевой терапии дискутабельна
е) Диагностическая памятка. Следует учесть:
• Нужно различать склерозирующий мезентерит и иные часто встречающиеся состояния, проявляющиеся аналогично, например другие идиопатические воспалительные заболевания и злокачественные опухоли
ж) Список использованной литературы:
1. McLaughlin PD et al: The "misty mesentery": mesenteric panniculitis and its mimics. AJR Am J Roentgenol. 200(2):W1 16-23, 2013
Мезаденит ( Мезентериальный лимфаденит )
Мезаденит - воспалительное заболевание лимфатических узлов брыжейки тонкого кишечника. Болезнь проявляется интенсивными болями в животе различной локализации, которые усиливаются при нагрузке, повышением температуры тела, тахикардией, одышкой, тошнотой, диареей. Для подтверждения диагноза необходимо проведение хирургического осмотра, лабораторных исследований, УЗИ и МРТ брюшной полости. В спорных ситуациях выполняется диагностическая лапароскопия. Лечение предполагает назначение диетического питания, антибиотиков, обезболивающих препаратов и парентеральных дезинтоксикационных растворов. При нагноении производится вскрытие абсцессов и санация брюшной полости.
Мезаденит (лимфаденит мезентериальный) - воспаление лимфоузлов, расположенных в складке брюшины, основной функцией которой является подвешивание и прикрепление тонкого кишечника к задней стенке живота. В брюшной полости находится около 600 лимфатических узлов, выполняющих защитную функцию и предотвращающих развитие инфекции. Распространённость мезаденита среди острой хирургической патологии составляет 12%. Болезнь поражает преимущественно детей и молодых людей астенического телосложения в возрасте от 10 до 25 лет. Лица женского пола несколько чаще страдают данной патологией. Отмечается сезонность заболевания: число пациентов возрастает в осенне-зимний период, когда увеличивается количество больных ОРВИ.
Причины мезаденита
Заболевание развивается при наличии первичного очага воспаления в аппендиксе, кишечнике, бронхах и других органах. Лимфогенным, гематогенным или энтеральным (через просвет кишечника) путем инфекция поступает в лимфатические узлы брыжейки, где происходит размножение патогенных микроорганизмов. Причиной формирования мезаденита могут служить следующие возбудители:
- Вирусы. Воспалительное поражение брыжеечных лимфоузлов может возникать вторично на фоне вирусной инфекции дыхательных путей, мочеполовой системы и ЖКТ. Чаще всего мезентериальный лимфаденит является следствием аденовирусного тонзиллита, фарингита, конъюнктивита, цистита, энтеровирусного поражения кишечника, инфекционного мононуклеоза, вызванного вирусом Эпштейна-Барр.
- Бактерии. Возбудителями мезаденита могут являться как условно-патогенные микроорганизмы (стафилококки, стрептококки, кишечная палочка) - представители нормофлоры слизистой оболочки ЖКТ, носоглотки, так и болезнетворные виды бактерий. Воспаление лимфоузлов брыжейки может наблюдаться при сальмонеллезе, кампилобактериозе, иерсиниозе, генерализации инфекционного процесса при туберкулезе бронхов, легких, костей и суставов и т. д.
Предрасполагающими факторами к развитию мезаденита являются снижение иммунитета и сопутствующие воспалительные поражения ЖКТ. Преимущественное поражение детей и подростков связано с несовершенством иммунной и пищеварительной системы, частыми пищевыми отравлениями и ОРВИ.
Патогенез
Лимфоузлы брыжейки являются барьером для проникновения инфекции из кишечника и внутренних органов в брюшное пространство. При существовании первичного воспалительного очага (в кишечнике, верхних дыхательных путях) инфекционные агенты лимфогенным, энтерогенным или гематогенным путем поступают в лимфоузлы. При наличии предрасполагающих факторов происходит рост количества патогенных микроорганизмов. Возникает отек и гиперемия брыжейки. Лимфатические узлы, преимущественно в зоне илеоцекального угла, имеют мягкую консистенцию, красный цвет. При нагноении лимфоузлов формируется инфильтрат с гнойным расплавлением и участками некроза. Генерализация инфекционно-воспалительного процесса сопровождается поражением жировой ткани брыжейки. При гистологическом исследовании отмечается лейкоцитарная инфильтрация и лимфоидная гиперплазия узлов, утолщение и отечность капсулы. В зависимости от тяжести мезаденита в брюшной полости формируется серозный или серозно-гнойный выпот.
Классификация
Заболевание вызывает поражение как отдельных лимфоузлов, так и целой группы. По течению патологического процесса выделяют острые и хронические мезадениты. Острая патология сопровождается внезапным развитием и яркой симптоматикой. Хроническое течение заболевания имеет стертую клиническую картину в течение длительного времени. В зависимости от типа возбудителя различают следующие виды мезаденитов:
- Неспецифический. Формируется при размножении в организме вирусов или бактерий, мигрирующих из основного очага инфекции. Неспецифический мезаденит может быть простым и гнойным.
- Специфический. Формируется под воздействием палочки Коха (микобактерий туберкулёза) или бактерий иерсиний.
Симптомы мезаденита
Острая форма заболевания характеризуется внезапным началом и быстрым развитием симптоматики. Возникают продолжительные схваткообразные боли в околопупочной области или в верхней части живота. В некоторых случаях пациенты не могут указать точную локализацию болезненных ощущений. Интенсивная боль постепенно сменяется тупой и умеренной болезненностью, которая усиливается при резкой смене местоположения, кашле. Заболевание проявляется лихорадкой, повышением частоты сердечных сокращений (до 110-120 уд./мин) и дыхательных движений (25-35 в мин). Нарастают диспепсические расстройства: появляется тошнота, сухость во рту, диарея, однократная рвота. Иногда заболевание сопровождается катаральными явлениями (насморком, кашелем, гиперемией зева), герпесом на губах, крыльях носа.
При формировании гнойного мезаденита интенсивность боли уменьшается, нарастает интоксикация организма, общее состояние пациента ухудшается. Хроническое течение болезни отличается стертой симптоматикой. Боли слабо выражены, без определённой локализации, носят кратковременный характер и усиливаются при физической нагрузке. Периодически возникает непродолжительная тошнота, запор или жидкий стул. Туберкулезный мезентериальный лимфаденит сопровождается постепенным нарастанием симптомов. Отмечается выраженная интоксикация с развитием слабости, апатии, бледности кожных покровов с появлением землистого оттенка кожи, субфебрилитета. Боли ноющие, непродолжительные, не имеющие четкой локализации.
Осложнения
Прогрессирование болезни может вызывать нагноение лимфоузла, формирование абсцесса и развитие гнойного мезаденита. Длительное течение гнойного процесса приводит к расплавлению и прорыву гнойника с излитием содержимого лимфоузла в брюшную полость. В результате развивается перитонит. При попадании патогенных микроорганизмов в кровь возникает тяжелое осложнение - сепсис, которое может привести к летальному исходу. Длительное течение мезентериального лимфаденита способствует формированию спаечной болезни органов брюшной полости. Спайки и тяжи брюшины могут привести к странгуляционной непроходимости кишечника. В редких случаях происходит генерализация процесса с развитием обширного воспаления лимфатических узлов организма.
Неспецифическая клиническая картина вызывает значительные трудности при диагностике болезни. Чтобы не упустить развития серьезных осложнений, диагностические манипуляции рекомендовано проводить в полном объеме. Диагностика мезентериального лимфаденита включает:
- Осмотр хирурга. При пальпаторном исследовании живота определяются плотные бугристые образования различной локализации. Отмечаются положительные симптомы Мак-Фаддена (болезненные ощущения по наружному краю прямой мышцы живота), Клейна (миграция боли справа налево при развороте пациента со спины на левый бок), Штернберга (боль при надавливании по линии, соединяющей левое подреберье с правой подвздошной областью).
- УЗИ брюшной полости. Данный метод позволяет определить плотные увеличенные лимфоузлы, повышенную эхогенность в области брыжейки. Осмотр желчного пузыря, поджелудочной железы, селезенки исключает наличие заболеваний со схожей симптоматикой (острый панкреатит, холецистит).
- МРТ брюшной полости. Является наиболее информативным и современным методом диагностики. Позволяет определить точное местоположение, размеры и количество пораженных лимфатических узлов. Данный способ помогает визуализировать изменения ЖКТ и других органов брюшной полости.
- Лабораторные исследования. В ОАК отмечается лейкоцитоз и увеличение СОЭ. Для бактериальной инфекции характерен сдвиг лейкоцитарной формулы влево, нейтрофилез; для вирусной - лимфоцитоз. Посев крови на стерильность позволяет определить возбудителя, циркулирующего в крови. При подозрении на туберкулезную природу болезни проводят пробу Манту, внутрикожный диаскинтест. Для определения возбудителя или наличия антител к нему используют специфические серологические методы исследования крови (ИФА, РСК и др.).
- Диагностическая лапароскопия. Выполняется при недостаточной информативности неинвазивных способов диагностики. Метод позволяет визуализировать пораженные лимфоузлы, определить их количество и локализацию, провести осмотр других абдоминальных органов для исключения сопутствующей патологии и осуществления дифференциальной диагностики. Для установления окончательного диагноза интраоперационно производят забор материала (лимфоузла) для гистологического исследования.

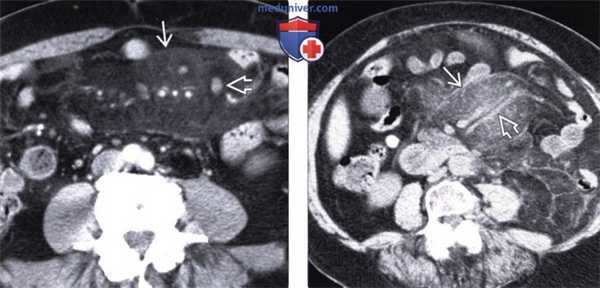
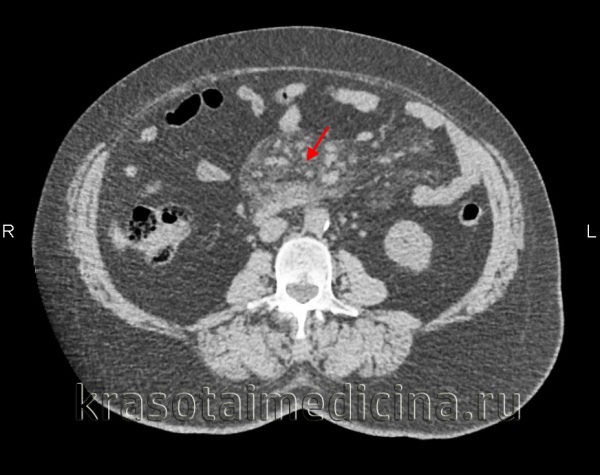
КТ органов брюшной полости. Увеличение размеров и количества лимфоузлов в корне брыжейки тонкой кишки на фоне выраженного ее уплотнения
Диффенциальная диагностика
Дифференциальная диагностика мезаденита проводится с острой хирургической патологией брюшной полости:
При болях внизу живота болезнь дифференцируют с аднекситом, апоплексией яичника. Схожую симптоматику могут иметь доброкачественные и злокачественные новообразования, специфическое увеличение брыжеечных лимфоузлов при ВИЧ-инфекции, сифилисе, лимфогранулематозе.
Лечение мезаденита
Основной задачей при лечении заболевания служит выявление и санация первичного очага инфекции. При неосложненном остром течении болезни применяют консервативную терапию. Этиотропно назначают антибактериальные препараты, исходя из вида бактериального возбудителя. При туберкулезном мезадените показано проведение специфической терапии в условиях противотуберкулезного диспансера. Симптоматически назначают противовоспалительные, обезболивающие, иммуностимулирующие препараты. При интенсивной длительной боли проводят паранефральную блокаду. Для уменьшения интоксикации выполняют парентеральную дезинтоксикационную терапию.
При гнойном мезадените показано хирургическое лечение. Проводят вскрытие и дренирование абсцесса с ревизией брюшной полости. Всем пациентам рекомендовано соблюдать диету (стол №5). Необходимо отказаться от жирных, жареных, копченых блюд, мучных изделий, кофе, алкоголя. Предпочтение следует отдать нежирным сортам рыбы и мяса, овощным супам, кашам, морсам. Пищу рекомендовано принимать 4-5 раз в сутки небольшими порциями. Физиотерапевтическое лечение включает проведение магнитотерапии, УВЧ-терапии. В период ремиссии и реабилитации показана лечебная гимнастика под контролем врача ЛФК.
Прогноз и профилактика
Прогноз мезентериального лимфаденита благоприятный при своевременной диагностике и грамотной терапии болезни. Развитие осложнений может повлечь за собой тяжелые, жизнеугрожающие состояния (перитонит, сепсис, кишечная непроходимость). Основой профилактики служит выявление и лечение хронических очагов воспаления, которые могут послужить источником формирования мезаденита. Для профилактики большое значение имеет периодическое прохождение медицинских осмотров, поддержание здорового образа жизни и укрепление иммунитета (прием мультивитаминов, прогулки на свежем воздухе, закаливание).
О диагностике мезентериального панникулита
Авторы: А.Н. Беловол, д. мед. н., профессор, академик НАМН Украины, И.И. Князькова, д. мед. н., профессор, А.И. Корчевская, кафедра клинической фармакологии и внутренней медицины, Харьковский национальный медицинский университет

Мезентериальный панникулит является относительно редкой патологией, характеризующейся идиопатическим локальным хроническим воспалением жировой ткани, преимущественно поражающим брыжейку тонкой кишки [1]. Впервые заболевание описано в 1924 г. V. Jura как убирающийся мезентерит, а в 1960-х годах W. Odgen охарактеризовал это состояние как мезентериальный панникулит. Впоследствии были предложены такие термины, как мезентерит, брыжеечная липодистрофия, брыжеечный склероз, брыжеечный панникулит Вебера – Крисчена, липосклеротический мезентерит, липогранулематоз брыжейки [2]. В дальнейшем было установлено, что в зависимости от патоморфологических воспалительных изменений в брыжейке выделяют два варианта одного заболевания: мезентериальный панникулит, при котором воспаление и некроз жировых клеток преобладают над фиброзом, и склерозирующий мезентерит, характеризующийся фиброзом [3].
Эпидемиология. Распространенность мезентериального панникулита составляет от 0,6 до 2,4% [4]. Причем данные о распространенности варьируются от меньших значений 0,16-0,18% [1] до более высоких – 2,4-7,8% [5]. Заболевание чаще встречается у мужчин, чем у женщин (2-3:1), в возрастной группе старше 50 лет [1].
Этиология заболевания неизвестна.
Патоморфология. Согласно гистологическим изменениям при мезентериальном панникулите, выделяют 3 стадии заболевания [6]. І – мезентериальная липодистрофия, при которой слой пенистых макрофагов заменяет жировую ткань брыжейки. Признаки острого воспаления минимальны или отсутствуют, клинических симптомов нет и прогноз благоприятный. ІІ стадия – мезентериальный панникулит. На этом этапе выявляется инфильтрат, который состоит из плазматических клеток и полиморфно-ядерных лейкоцитов, а также большого количества нагруженных липидами макрофагов, находящихся среди жировых клеток. Наиболее распространенные симптомы: повышение температуры, абдоминальная боль и общая слабость. Последняя стадия – склерозирующий мезентерит. Для нее характерны отложение коллагена, фиброз и воспаление. Из-за отложения коллагена образуются рубцы, происходит ретракция брыжейки, что, в свою очередь, приводит к появлению симптомов обструкции. Диагноз выставляется при выявлении одной из трех основных патологических особенностей: фиброза, хронического воспаления или жировой инфильтрации брыжейки. В большинстве случаев в разной степени присутствуют все три компонента [1].
Общепринятая классификация панникулита не разработана.
Анамнез заболевания. Симптоматика может манифестировать после травмы, операции, инфекции и т.п. Отмечено, что прогрессирование клинической симптоматики составляет от 2 недель до 16 лет [1].
Рассмотрим клинический случай пациента с мезентериальным панникулитом.
Клинический случай
Больной С., 60 лет, обратился к ревматологу амбулаторно с жалобами на повышение температуры тела до 37,1‑37,3°С, боль ноющего характера в эпигастральной области, усиливающуюся в ночное время суток, снижение массы тела на 15 кг за 4 месяца, отсутствие аппетита, быструю утомляемость, общую слабость.
Из анамнеза известно, что в течение 4 месяцев впервые появилась боль в эпигастральной области, пропал аппетит. Амбулаторно проходил лечение у гастроэнтеролога. Выполнена эзофагогастродуоденоскопия: выявлены признаки эритематозной гастропатии, Helicobacter pylori (–). Проведено ультразвуковое исследование (УЗИ) органов брюшной полости (ОБП), колоноскопия. Патологических изменений не выявлено. Лечение эффекта не дало: боль в эпигастральной области сохранялась, аппетит отсутствовал, появилась субфебрильная температура, отмечалась потеря массы тела. Больной самостоятельно начал принимать нимесулид, который купировал боль в эпигастральной области. При компьютерной томографии (КТ) ОБП и малого таза выявлены признаки мезентериального панникулита, после чего пациент обратился к ревматологу.
Анамнез жизни. Из перенесенных ранее заболеваний – простудные, детские инфекционные. С 2006 г. отмечается повышение артериального давления, по поводу чего пациент наблюдается у кардиолога по месту жительства. Длительное время принимает рамиприл, небиволол. В 2018 г. выявлен сахарный диабет 2 типа, в связи с чем наблюдается у эндокринолога (максимальный уровень сахара в крови 6,5 ммоль/л). Соблюдает диету, гипогликемические препараты не принимает.
Туберкулез, болезнь Боткина, аллергические реакции отрицает.
Данные объективного исследования. Общее состояние относительно удовлетворительное. Температура тела 37° С. Правильного телосложения. Индекс массы тела 24,9 кг/м 2 . Кожные покровы и видимые слизистые оболочки бледные, без сыпи. Щитовидная железа не увеличена. Периферические лимфоузлы не пальпируются. Грудные железы без уплотнений. Костно-суставная система без патологии. Аускультативно в легких везикулярное дыхание, хрипов нет. Частота дыхательных движений 18/мин. Границы относительной сердечной тупости расширены на 1 см кнаружи от левой среднеключичной линии. Деятельность сердца ритмичная, ослаблен I тон на верхушке. Частота сердечных сокращений (ЧСС) 74 уд./мин. АД 130/80 мм рт. ст. Язык влажный, обложен белым налетом. Живот мягкий, умеренно болезненный в эпигастрии. Печень – у края реберной дуги по правой среднеключичной линии. Селезенка не увеличена. Дефекация и диурез в норме. Пульсация на периферических сосудах удовлетворительная. Периферических отеков нет.
Данные дополнительных методов исследования. В крови: эритроциты 5,8×10 12 /л, гемоглобин 168 г/л, гематокрит 47,7, тромбоциты 246×10 9 /л, лейкоциты 7,19×10 9 /г, эозинофилы 3,5%, палочкоядерные 3%, сегментоядерные 55%, базофилы 0,5%, лимфоциты 26%, моноциты 12%, СОЭ 7 мм/ч, глюкоза 6,45 ммоль/л, С-реактивный белок 1,55 мг/мл, мочевина 7,6 ммоль/л, креатинин 0,083 мкмоль/л, мочевая кислота 206 мкмоль/л, амилаза 48 ЕД/л, общий билирубин 12,7 мкмоль/л, билирубин прямой 4,2 мкмоль/л, общий белок 68 г/л, аспартатаминотрансфераза 40 ЕД/л, аланинаминотрансфераза 31 ЕД/л, общий холестерин 5,2 ммоль/л. Антинуклеарные антитела: отрицательный результат (менее 1:100).
Моча: цвет светло-желтый, удельный вес 1010, мутность слабая, белок, глюкоза, ацетон не выявлены, лейкоциты 2-4 в поле зрения, эритроциты и соли не обнаружены, умеренное количество слизи.
ЭКГ: ритм синусовый, правильный, ЧСС 78 уд./мин, признаки гипертрофии левого желудочка.
ЭхоКГ: признаки атеросклероза аорты, гипертрофия миокарда левого желудочка. Фракция выброса 56%.
Мультиспиральная КТ ОБП и малого таза: при КТ брюшной полости, забрюшинного пространства и таза, проведенной в спиральном режиме шагом 1 мм, определяется участок уплотнения жировой клетчатки, муфтообразно обхватывающий чревный ствол и частично верхнюю брыжеечную артерию, без признаков сужения просветов, ориентировочными размерами 36×16 мм, с нечеткими контурами. На этом уровне визуализируется единичный чревный лимфоузел размером 17×9 мм. Желудок достаточно растянут жидкостью, без признаков патологического утолщения стенок. Петли тонкой кишки визуализируются в спавшемся состоянии, окружающая жировая клетчатка не изменена. Толстая кишка раздута газом, стенки петель не утолщены, параколитическая жировая клетчатка не изменена. Печень обычных размеров, структура ее однородная. Внутрипеченочные протоки не расширены. Очаговых образований в печени не выявлено. Желчный пузырь в размерах не увеличен, содержимое его однородно. Рентгенположительные конкременты не определяются, стенки желчного пузыря не изменены. Холедох не расширен. Воротная вена не расширена. Лимфоузлы области ворот печени не увеличены. Поджелудочная железа не увеличена, головка 26 мм, тело 10 мм, хвост 8 мм. Структура железы однородная, паренхима на уровне тела и хвоста атрофична. Проток поджелудочной железы не расширен. Парапанкреатическая клетчатка не изменена. Область фатерова соска без особенностей. Селезенка не увеличена, структура ее однородна, плотность обычная. Надпочечники типично расположены, однородной структуры. Почки типично расположены, обычных размеров и формы. Паренхима почек не истончена. Кортико-медуллярная дифференциация паренхимы сохранена, контрастирование ее без особенностей. Полая система почек не расширена. Брюшная аорта и подвздошные артерии атеросклеротически изменены. Забрюшинные лимфоузлы не увеличены. Предстательная железа размерами 36×44 мм, структура ее однородная, плотность обычная. Окружающая клетчатка не изменена. Семенные пузырьки без особенностей. Мочевой пузырь обычных размеров и формы, рентгенположительные конкременты в просвете не определяются. Стенки мочевого пузыря не утолщены, окружающая клетчатка не изменена. Лимфоузлы таза, паховые лимфоузлы не увеличены. Заключение: КТ‑признаки мезентериального панникулита.
С учетом перечисленных данных был поставлен клинический диагноз: мезентериальный панникулит, активность I степени, подострое течение.
Назначено: метилпреднизолон 8 мг/сут, пантопразол 40 мг/сут, продолжить прием антигипертензивных препаратов. Рекомендовано наблюдение у ревматолога, эндокринолога и кардиолога по месту жительства.
На фоне проводимой терапии через 2 месяца нормализовалась температура, улучшился аппетит, слабость стала менее выраженной. Боли в эпигастральной области нет.
Диагностика мезентериального панникулита. Лабораторные показатели обычно находятся в пределах нормы. В клинических исследованиях сообщается об анемии, незначительном увеличении количества лейкоцитов, скорости оседания эритроцитов, уровня С-реактивного белка [1, 4].
Методы визуализации играют важную роль в диагностике мезентериального панникулита. В то же время рентгенография органов брюшной полости не имеет диагностической ценности. Правильно диагностировать мезентериальный панникулит помогают УЗИ и КТ ОБП [8].
УЗИ ОБП позволяет отличить неизмененный брыжеечный жир от воспаленного; последний характеризуется гомогенной эхогенностью [9]. Возможно выявление дополнительных образований (без четких границ) различных размеров со структурой, напоминающей уплотненную жировую ткань. Брыжейка тонкой кишки гипертрофирована, в ее толще наблюдаются увеличенные лимфатические узлы и расширенные сосуды [9].
Часто мезентериальный панникулит выявляется во время компьютерной или магнитно-резонансной томографии при обследовании ОБП по другим причинам. Более того, для диагностики мезентериального панникулита достаточно наличие результатов КТ брюшной полости благодаря высокой специфичности этого метода [2].
КТ-картина отражает главные патологические компоненты: воспаление, жировой некроз или фиброз. Воспалительный компонент проявляется повышением плотности брыжейки, жировой пролиферацией и маленькими узлами [8]. Среди наиболее часто выявляемых КТ-признаков мезентериального панникулита следует отметить следующие [8]:
- повышение плотности жировой ткани брыжейки (симптом мутной брыжейки);
- мягкотканное образование в корне брыжейки;
- признак жирового кольца, основанный на сохранении нормальных денситометрических величин жира рядом с брыжеечными сосудами;
- увеличенные лимфатические узлы в брыжейке;
- псевдокапсула, представляющая собой слой мягкой ткани, который отделяет непораженную брыжейку от воспаленного жира.
В заключение необходимо подчеркнуть, что мезентериальный панникулит представляет собой мультидисциплинарную проблему и может встречаться в практике клиницистов разных специальностей (терапевтов, гастроэнтерологов, ревматологов, хирургов, гинекологов, инфекционистов и др.). Многообразие клинических проявлений означает, что для дифференциальной диагностики необходимо учитывать большое количество заболеваний. Это, в свою очередь, требует тщательного опроса и всестороннего клинико-лабораторного и инструментального обследования пациента для верификации диагноза и своевременного назначения адекватной терапии.
Список литературы находится в редакции.
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (52), травень 2019 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Згідно із сучасним уявленням, диспепсія – це будь-який серединний епігастральний біль / печіння / дискомфорт, відчуття переповнення після вживання їжі / раннього насичення / відрижки, а також печія, нудота/блювання, здуття в епігастрії, що свідчать про залучення верхніх відділів шлунково-кишкового тракту та тривають не менше 4 тиж [1]. Диспепсію слід трактувати двома способами – і як синдром (вторинна диспепсія внаслідок основного захворювання), і як самостійну нозологічну форму (функціональна диспепсія, ФД) [2]. Систематичні огляди свідчать, що симптоми диспепсії в усьому світі мають ≈20-25% населення; в різних країнах вони є причиною до 10% усіх звернень по медичну допомогу [3, 4].
Щороку в світі реєструються близько 1,5 млрд випадків гострої діареї, яка є причиною загибелі >2 млн людей, причому в структурі летальності від діареї переважають діти перших 5 років життя. Високий рівень захворюваності та смертності, надзвичайне різноманіття етіологічних збудників гострої діареї значно ускладнюють обрання тактики дії та підбір адекватного лікування в умовах первинної медичної практики.
Під час науково-практичної конференції «Сучасні проблеми медицини», що відбулася в онлайн-форматі, доктор медичних наук, професор Андрій Едуардович Дорофєєв (Національний університет охорони здоров’я України ім. П.Л. Шупика, м. Київ) висвітлив питання уражень кишечнику в умовах пандемії коронавірусної хвороби (COVID‑19). У цьому матеріалі представлено виступ Андрія Едуардовича у форматі «запитання – відповідь».
Належне травлення є важливим фактором здоров’я та добробуту людини. Оскільки великі частинки їжі не можуть потрапити до клітин, процес травлення готує їжу для використання клітинами, розщеплюючи її на поживні речовини, які можуть усмоктуватися в кров і потрапляти до клітин. Ефективне травлення – це складний та багатоетапний процес, що включає механічне і ферментативне розщеплення їжі. Механічне травлення – фізичне розщеплення харчових речовин на дрібніші частинки для ефективнішого хімічного. Роль хімічного травлення полягає у подальшому спрощенні травними ферментами молекулярної структури харчових субстратів, основними з котрих є жири, складні вуглеводи та протеїни.
Читайте также:
