Лапаротомия по Пфаннеанштилю. Вскрытие брюшной полости по методу Черни.
Добавил пользователь Дмитрий К. Обновлено: 28.01.2026
В представленной лекции изложены имеющиеся в настоящее время данные доказательной медицины по каждому из этапов операции кесарева сечения. Показано, что в настоящее время доказанными преимуществами обладают лапаротомия по Джоэл-Кохену, поперечный разрез в нижнем сегменте матки с увеличением разреза пальцами хирурга, выделение плаценты тракциями за пуповину, зашивание стенки матки в один или два слоя непрерывным швом, оставление незашитой париетальной и висцеральной брюшины, рутинное зашивание подкожной клетчатки толщиной 2 см и более без рутинного дренирования подкожного и подапоневротического пространства.
Кесарево сечение (КС) – одна из наиболее древних операций, имеющая длинную историю развития. В современном мире КС является наиболее частой абдоминальной операцией и тенденция роста ее частоты сохраняется. На 2007–2008 гг. в развитых странах наиболее высокая частота КС в Мексике (43,9%), Италии (39,8%), Южной Корее (35,3%) [1]. В США в этот период абдоминальное родоразрешение проведено в 31,8% случаев. В настоящее времяв России путем КС родоразрешается каждая пятая беременная.
При такой высокой частоте КС, данная операция должна сопровождаться отработанной, практически рутинной техникой, В то же время данные современной литературы указывают на значительное многообразие подходов к выполнению отдельных этапов этой операции не только в разных странах, но даже в соседних у чреждениях и, более того, нередко в стенах одного родильного дома.
Это многообразие указывает на незавершенность представлений о преимуществах и недостатках тех или иных методик. К настоящему моменту сложились определенные подходы к выбору техники КС, но насколько они верны, можно оценить только с позиций доказательных данных.
Основными техническими этапами родоразрешения путем КС являются лапаротомия, разрез матки и извлечение плода, восстановление целости матки и передней брюшной стенки.
Лапаротомия
При операции КС могут быть применены следующие виды лапаротомий: нижнесрединная, поперечная надлобковая по Пфанненштилю, Джоэл- Кохену, а также чрезмышечные по Черни или Мэйлард. Каждая лапаротомия обладает своими преимуществами и недостатками. При выборе вида лапаротомии следует опираться на следующие характеристики: адекватность доступа к области хирургического вмешательства, отсутствие препятствий для свободного излечения плода, возможность ревизии смежных органов.
Нижнесрединный разрез является к лассическим методом лапаротомии, который быстро обеспечивает хороший доступ к органам нижней половины брюшной полости и малого таза, а так же возможность ревизии органов верхней половины живота. По сравнению с надлобковым чревосечением по Пфанненштилю нижнесрединная лапаротомия является более быстрым методом чревосечения. По данным S. Timonen и соавт. (1970) [2], при лапаротомии по Пфанненштилю в 72% для извлечения плода требуется более 4 минут, тогда как при нижнесрединном разрезе в 56% он рож дается раньше. Затрудненное извлечение плода, продолжительность которого превышает 8 минут, при надлобковом разрезе встречается в 17%, тогда как при продольной лапаротомии – в два раза реже (8%). Поэтому в экстренных ситуациях, когда необходимо срочное извлечение плода, обычно рекомендуют нижнесрединный разрез. В то же время N. Youssef и соавт. (1989) [3] на большом числе наблюдений (7216 КС, произведенных за 5 лет в 102 перинатальных центрах, государственных и частных институтах Франции) показали, что, несмотря на более длительное время от начала операции до извлечения плода при разрезе по Пфанненштилю, состояние новорожденного не зависело от типа лапаротомии.
Таким образом, преимуществами нижнесрединной лапаротомии являются короткое время от разреза кожи до разреза на матке, широкий доступ и легкость извлечения плода. Однако в послеоперационном периоде отмечается выраженная болезненность, более высокий риск формирования послеоперационных грыж, худшая косметичность, чем при поперечной надлобковой лапаротомии. Разрез по Пфанненштилю удлиняет времяоперации, чаще сопровождается формированием гематом, затрудненным выведением плода.
В настоящее время в развитых странах чаще применяют поперечный надлобковый разрез, в том числе у женщин с ожирением (риск осложнений в 12 раз ниже), Доля нижнесрединной лапаротомии составляет около 1%. Кроме того, с внедрением в акушерскую практику поперечной лапаротомии по Джоэл-Кохену такой критерий, как скорость вхождения в брюшную полость потерял свою актуальность [4]. При лапаротомии по Джоэл-Кохену поверхностный поперечный прямолинейный разрез кожи живота осуществляют на 2,5–3 см ниже линии, соединяющей передневерхние ости подвздошных костей. По средней линии скальпелем разрез углубляют до обнажения апоневроза, который надсекают по бокам от белой линии. Затем апоневроз рассекают в стороны под подкожно-жировой клетчаткой слегка раскрытыми концами прямых ножниц. Прямые мышцы живота освобождают тупым путем, открывая доступ к париетальной брюшине. Мышцы и подкожно-жировую клетчатку одновременно разводят путем билатеральной тракции. Брюшину вскрывают тупым путем, растягивая пальцами в поперечном направлении.
Данный вид лапаротомии сокращает время до извлечения плода в среднем на 3–4 мин. Кроме того, сокращается общая продолжительность операции, объем кровопотери, выраженность болевого синдрома и частота лихорадки в послеоперационном периоде [5, 6].
Разрез на матке
Классический (корпоральный) разрез не требует формирования лоскута пузырно-маточной складки, предоставляет широкое операционное окно, выполняется быстро и позволяет без затруднений извлечь плод. Однако в настоящее.
Лапаротомия по Пфаннеанштилю. Вскрытие брюшной полости по методу Черни.
Передняя брюшная стенка с точки зрения оперативной гинекологии.
Передняя брюшная стенка имеет следующие границы: сверху — реберные дуги и мечевидный отросток; снизу — верхний край симфиза, паховые складки и гребни подвздошных костей; снаружи — средняя подмышечная линия. Условными линиями передняя брюшная стенка делится на ряд областей, знание которых необходимо для определения более точной локализации болей, патологических образований, операционных разрезов и др.
На передней брюшной стенке у женщин хорошо выражена дугообразная складка, отделяющая лобковый бугор (mons pubis) от несколько нависающего живота — надлобковая складка (plica suprapubica), по которой обычно производят поперечный разрез брюшной стенки по Пфанненштилю. Несколько выше ее располагается подчревная складха (plica hypogastrica).
В нижнем отделе брюшной стенки, над пупартовой связкой (lig. inguinale), располагается паховый канал (canalis inguinalis), через который у женщин проходит круглая связка матки (lig. teres uteri), n. ilioinguinalis и ramus genitalis n. genitofemoralis.
Кожа живота тонка, подвижна, чрезвычайно эластична и растяжима. При сильной степени растяжения возникают надрывы кожи с образованием белесоватых рубцовых полосок (striae). Направление соединительнотканных пучков в сетчатом слое кожи, определяющее способность кожи к растяжению в различных направлениях (линии расщепления кожи или так называемые линии Лангера), соответствует примерно ходу сосудов и нервов брюшной стенки. Разрезы кожи желательно проводить параллельно указанным линиям, так как в этих случаях образуется хорошо скрытый линейный («косметический») послеоперационный рубец. Направление линий Лангера следующее: в над-чревье (epigastrium) — параллельно реберным дугам, в среднечревье (mesogastrium) — приблизительно горизонтальное и в подчревье (hypogastrium) — параллельно пупартовым связкам.
Подкожная клетчатка (panniculus adiposus) содержит то или иное количество жира (особенно значительное — у женщин), за исключением области пупка, в которой жира совсем нет, и белой линии, где его обычно мало.
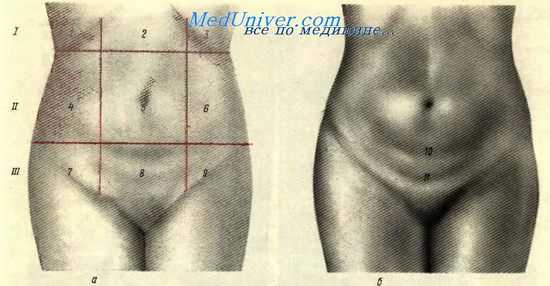
Наружный иид живота и деление его яа области. а — деление живота на области. Epigastrium: 1 — regio hypochondriaca dextra; 2 — regio epigastrica; 3 — regio hypochondriaca sinistra. Mesogastrium: 4 — regio lateralis dexira; 5 — regio umbilicalis; 6 — regio lateralis sinistra. Hypogastrium: 7 — regio inguinalis dextra; 8 — regio pubica; 9 — regio inguinalis sinistra; б — складки живота; 10 — plica hypogastrica; 11 — plica suprapubica.
Поверхностная (подкожная) фасция (fascia superficialis) живота книзу от уровня пупка делится на две хорошо выраженные пластинки: поверхностный листок (lamina superficialis) этой фасции связан с поверхностным слоем подкожной жировой клетчатки, в котором содержатся поверхностные сосуды передней брюшной стенки, а внизу листок переходит в соответствующую (поверхностную) фасцию бедра и промежности; глубокий листок (lamina profunda s. Thomsoni) поверхностной фасции нередко бывает настолько плотным, что может быть принят за апоневроз наружной косой мышцы живота. Прикрепляется этот листок, в отличие от поверхностного, к пупартовой связке или к широкой фасции бедра, на 1,5—2 см ниже пупартовой связки.
Проходящие преимущественно в толще поверхностного листка и между поверхностным и глубоким листками подкожной фасции живота поверхностные артерии и вены и их ветви (аа. et vv. epigastricae superficiales, circumflexae ilium superficiales, intercostales et lumbales) не имеют большого практического значения, так как они незначительны по калибру, а кровотечение из них обычно легко останавливается. Перевязка этих сосудов не ведет к каким бы то ни было осложнениям.
Собственная фасция (f. propria) живота представлена в виде тонкой фиброзной пластинки, которую нередко рассматривают как perimisium externum брюшных мышц.
Мышечный слой передней брюшной стенки образуется из m. rectus abdominis, mm. obliquus externus et internus и m. transversus abdominis. Между внутренней косой и поперечной мышцами живота проходят 6 нижних межреберных и 4 поясничных артерии с одноименными венами.
Апоневрозы наружных и внутренних косых мышц и поперечных мышц живота, образовав влагалище прямой мышцы (vagina m. recti abdominis), а в нижней трети — только переднюю его стенку (lamina anterior), соединяются друг с другом по белой линии живота (linea alba). Последняя представляет собой сухожильное переплетение всех шести широких мышц живота, расположенное по срединной линии и отделяющее обе прямые мышцы друг от друга.
Следует помнить, что по белой линии живота представлены лишь следующие слои: кожа с подкожной клетчаткой и поверхностной фасцией, сросшиеся апоневрозы обеих косых и поперечной мышц живота и поперечная фасция, предбрюшинная клетчатка и брюшина.
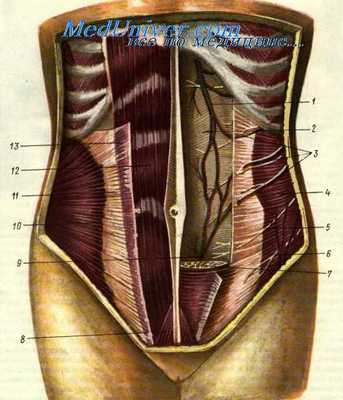
Передне-боковая стенка живота. 1 — a. et v. epigastrica superior; 2 — lamina posterior vaginae m. recti abdominis; 3 — aa., vv. et nn. iniercostales; 4 — m. transversus abdominis; 5 — n. iliohypogasiricus; 6 — n. ilioinguinalis; 7 — m. rectus abdominis; 8 — m. pyramidalis; 9 — a. et v. epigastrica inferior; JO — m, obliquus internus abdominis; 11 — aponeurosis m. obliqui interni abdominis; 12 — rn. rectus abdominis; 13 — lamina anterior vaginae m. recti abdominis.
В области пупка в белой линии имеется отверстие (пупочное кольцо — anulus umbilicalis). Пупок (umbilicus) является одним из слабых мест брюшной стенки, так как в этой области имеется лишь тонкая кожа, сращенная с рубцо-вой тканью, и пупочная фасция (часть поперечной), сращенная с брюшиной. Пупочное кольцо часто (особенно у женщин) является местом образования пупочных грыж.
На внутренней поверхности брюшной стенки от пупка к левой продольной борозде печени идет круглая связка печени (lig. teres hepatis), в толще которой проходят пупочная и около-пупочные вены, имеющие существенное значение в коллатеральном кровообращении при возникновении затруднений его в системе воротной вены. Поэтому при разрезах брюшной стенки эту связку следует щадить и разрез выше пупка производить слева. Книзу от пупка идут plica umbilicalis mediana, medialis et lateralis.
Полулунная или спигелиева линия (l. semilunaris). Эта линия представляет собой границу между мышечной частью поперечной мышцы живота и ее сухожильным растяжением. Само сухожильное растяжение'поперечной мышцы (спигелиева фасция) может служить местом выхода одноименных грыж, часто склонных к ущемлению.
Не лишена практического интереса топографическая анатомия также и брюшной стенки в области прямых мышц живота (mm. recti abdominis). Как известно, кпереди от нижней части прямой мышцы, в общем с ней влагалище, находится непостоянная пирамидальная мышца (m. pyramidalis), начинающаяся от верхней ветви лобковой кости и вплетающаяся в белую линию. Задняя стенка (lamina posterior) влагалища прямых мышц живота на расстоянии двух-трех поперечных пальпев (около 5 см) ниже пупка обрывается, образуя дугообразную (дугласову) линию (l. arcuata). Ниже этой линии задняя поверхность прямых мышц живота покрыта лишь поперечной фасцией и брюшиной.
Мышечный слой передней брюшной стенки изнутри выстлан тонкой соединительнотканной пластинкой — поперечной фасцией (f. transversalis), являющейся частью внутрибрюшной фасции (f. endoabdominalis). Поперечная фасция покрывает не только внутреннюю поверхность поперечной мышцы, но и задний листок влагалища прямой мышцы, а ниже дугласовой линии — и внутреннюю (заднюю) поверхность прямой мышцы живота. Внизу поперечная фасция прикрепляется к верхним горизонтальным ветвям лобковых костей и паховой связке, ниже пограничной линии переходит во внутритазовую фасцию, вверху — в диафрагмальную фасцию.
Оперативные доступы в гинекологии. Нижняя срединная лапаротомия.
В гинекологии существуют два пути для операций на органах малого таза: брюшностеночный и влагалищный. Выбор каждого из них диктуется конкретными особенностями патологического процесса, а также общим состоянием больной. Поэтому в одних случаях предпочтительным является брюшностеночное чревосечение, в других — влагалищное. Во всех случаях опухолевых поражений внутренних половых органов, в том числе и при доброкачественных опухолях, спаечных процессах брюшной полости, повторных чревосечениях, а также необходимости подвергнуть ревизии органы брюшной полости, избирается брюшностеночный путь. Влагалишное чревосечение выполняется по соответствующим показаниям и исключительно редко, например при выпадениях внутренних половых органов.
В гинекологической практике используются три типа лапаротомии: нижняя срединная (продольная, по белой линии); надлобковый поперечный разрез (по Pfannenstiel), поперечный интерилиакальный разрез (по Charney).
Первый тип лапаротомии обеспечивает достаточный доступ к операционному полю при необходимости ревизии органов брюшной полости, а также повторных чревосечениях.
Рассечение по Пфанненштилю имеет свои преимущества: в частности, такой разрез не приводит к образованию послеоперационных грыж, обеспечивает хороший косметический эффект, а также более легкое послеоперационное течение вследствие меньшего, чем при продольных разрезах, воздействия на кишечник. Вместе с тем этот тип лапаротомии в ряде случаев не обеспечивает достаточной широты операционного поля, что необходимо учитывать при наличии у больных больших опухолевых или воспалительных образований, тяжелых спаечных процессов, а также предполагаемых действиях в глубине малого таза, особенно при выраженном подкожножировом слое.
Лапаротомия по Черни обеспечивает достаточно широкий доступ к операционному полю и, кроме того, позволяет в равной мере успешно манипулировать как в нижних, так и верхних отделах брюшной полости. Этот разрез дает хороший косметический эффект и облегчает послеоперационное течение вследствие небольшого контакта с кишечником. Не следует использовать этот тип лапаротомии при необходимости повторных чревосечений или наличии у больных чрезвычайно обширных спаечных процессов.
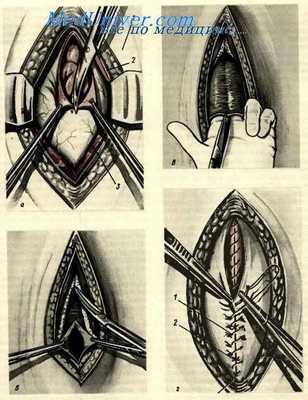
Нижняя срединная лапаротомия. а — начало вскрытия брюшины: 1 — кожа и подкожная жировая клетчатка; 2 — апоневроз; 3 — прямая мышца живота; б — отодвигание жировой клетчатки с мочевым пузырем; в — рассечение брюшины под контролем пальцев; г — зашивание апоневроза: 1 — непрерывный шов на апоневроз; 2 — подкрепляющие шелковые отдельные швы.
Нижняя срединная лапаротомия
Перед разрезом кожи рекомендуется наметить линию, используя для этой цели тонкую иглу или другой острый инструмент, которым проводится легкая царапина; эта линия должна проходить от середины лона к пупку. При повторных чревосечениях, производимых с иссечением старого рубца, нередко в момент зашивания брюшной стенки оказывается сложным симметрично соединить края кожной раны.
Для облегчения этого перед иссечением старого рубца, вдоль него и перпендикулярно ему наносятся 3—4 царапины, которые затем обеспечивают необходимую ориентацию и облегчают соединение краев раны.
При срединной лапаротомии фиксируя пальцами левой руки кожу, проводят линейный разрез кожи и подкожножировой клетчатки по направлению к пупку, начиная его несколько выше лона. В случае необходимости разрез может быть проведен и выше с левой стороны пупка. Кровоточащие сосуды клетчатки захватываются зажимами и перевязываются под зажимом или прошиваются кетгутом вместе с небольшим участком клетчатки. Остановка кровотечения может быть осуществлена путем коагуляции сосудов непосредственным подключением диатермохирургичес-кого тока к зажиму. После обнажения апоневроза в середине раны скальпелем производят небольшой разрез и затем ножницами рассекают его, одновременно отслаивая от подлежащих мышц на всю длину разреза. Для удобства рекомендуется края апоневроза захватывать и отводить в сторону зажимами. Рассечение апоневроза производится во всю длину кожной раны. Отступя на 0,5 см в сторону, вскрывают сухожильное влагалище одной из прямых мышц и отодвигают ее латерально.
При этой манипуляции нередко происходит разрыв вены, лежащей между мышцей и брюшиной. Поэтому следует тщательно осмотреть заднее ложе мышцы и перевязать кетгутом поврежденную вену, так как именно она в последующем может явиться источником гематомы. Если разрез приходится точно по середине, когда обнажается белая линия, то можно не раздвигать мышцы и не вскрывать их влагалище, а рассечь только белую линию.
Все ранее рассеченные слои брюшной стенки в ходе нижней срединной лапаротомии отводятся тупыми крючками в сторону, широко обнажаются предбрюшинная клетчатка и брюшина. В верхнем отделе раны становится видной поперечная фасция. Указанную фасцию, подлежащую клетчатку и брюшину захватывают анатомическими пинцетами и, убедившись в отсутствии прилегающих к ней петель кишки, производят скальпелем небольшой разрез брюшины, а края его тотчас захватывают зажимами. Под контролем зрения разрез брюшины продлевают в обе стороны, помня о том, что в нижнем углу раны может располагаться окутанный жировой клетчаткой мочевой пузырь. Во избежание его ранения необходимо отвести к нижнему углу раны слой жировой клетчатки и рассекать лишь только участки просвечивающей брюшины.
Края брюшины при нижней срединной лапаротомии захватываются зажимами Микулича вместе с приложенными к брюшине марлевыми салфетками или отдельными шелковыми лигатурами брюшину подшивают к коже, прикрыв ею мышцы и подкожножировую клетчатку.
Последний способ отграничения всех слоев раны нижней срединной лапаротомии от брюшной полости предпочтительнее вследствие того, что инструменты не мешают оперирующему.
В образованную в ходе нижней срединной лапаротомии рану вводится расширяющее зеркало, а длинными влажными салфетками, смоченными физиологическим раствором, отодвигаются кверху петли кишок, что дает возможность хорошо осмотреть органы малого таза. Брюшнополостные салфетки (полотенца) должны полностью погружаться в брюшную полость, чтобы не суживать операционное поле. Для того, чтобы случайно не оставить салфетки в ране, необходимо к их концам пришивать длинные тонкие полоски, которые выводятся наружу и в отдалении от раны прикрепляются каким-либо инструментом к покрывающей больную простыне.
Закрытие нижней срединной лапаротоми брюшной стенки производится следующим образом: начиная с верхнего края, брюшина зашивается непрерывным кетгутовым швом; по окончании зашивания брюшины конец лигатуры снизу подводят под прямую мышцу живота и продолжают шов кверху таким образом, чтобы этой же нитью соединить между собою обе разделенные прямые мышцы живота.
Этот прием обеспечивает плотное прилегание брюшины к мышцам и хорошее последующее заживление раны после нижней срединной лапаротомии. Сближение мышц и их ушивание можно также выполнить отдельными кетгутовыми узловатыми швами.
• Если разрез брюшной стенки был продолжен выше пупка, то в связи с тесным прилеганием в этом месте брюшины к апоневрозу следует указанный участок зашивать отдельными кетгутовыми швами, сразу захватывая в шов брюшину и истонченный апоневроз.
После сближения мышц приступают к соединению краев апоневроза нижней срединной лапаротомии, которое начинают сверху, кетгутом средней толщины, используя так называемый шов Ревердена, обеспечивающий плотное соединение краев. Для надежной гарантии и предупреждения эвентерации рекомендуется дополнительно по всей длине раны провести еще три-четыре узловатых шелковых подкрепляющих шва.
В случаях, когда можно ожидать неполноценного или замедленного образования рубца после проведенной нижней срединной лапаротомии, главным образом у ослабленных больных или при повторных чревосечениях, можно использовать так называемые «страхующие» швы, накладываемые через апоневроз, подкожную клетчатку и кожу. Эти шелковые швы, как правило, снимаются не ранее 8—9-го дня.
В обычных же условиях после зашивания апоневроза на подкожную клетчатку накладываются тонкие кетгутовые сближающие швы, с тем чтобы не образовывалось свободных пространств и обеспечивалось хорошее соприкосновение краев раны. На кожу накладываются шелковые швы или металлические скобки.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
При лапаротомии по Пфаннеанштилю кожу, подкожную клетчатку, апоневроз рассекают в поперечном направлении по надлобковой кожной складке, отступя от лонного сочленения на 3—4 см кверху. Разрез проводится не строго горизонтально, а слегка дугообразно с приподнятыми кверху латеральными краями, что в дальнейшем дает возможность увеличить операционный доступ. В боковых отделах раны нередко встречаются расширенные подкожные вены, ранение которых может дать обильное кровотечение, поэтому эти сосуды требуют тщательного лигирования.
Рассеченные края апоневроза в ходе лапаротомии по Пфаннеанштилю частично тупо и острым путем (особенно по средней линии) отводят кверху и книзу и широко обнажают прямые мышцы живота.
Так же, как при продольном разрезе в ходе лапаротомии по Пфаннеанштилю, мышцы разъединяются между собой, вскрывается брюшина. При необходимости несколько увеличить разрез можно рассечь с обеих сторон от прямых мышц сухожилия наружной и внутренней косых мышц на длину 1—2 см без дополнительного разреза самих мышц.
Закрытие раны брюшной стенки после лапаротомии по Пфаннеанштилю производится следующим образом: брюшина и мышцы зашиваются так же, как при продольном разрезе; соединение краев апоневроза проводится с обязательным зашиванием всех трех листков фасций прямой и косых мышц, располагающихся в латеральных отделах раны. Кожу и подкожную клетчатку зашивают так же, как при продольном разрезе. Для достижения лучшего косметического результата в случаях небольших вмешательств можно использовать подкожный косметический шов, применяя в этом случае лишь кетгут и тщательно сопоставляя края кожи.
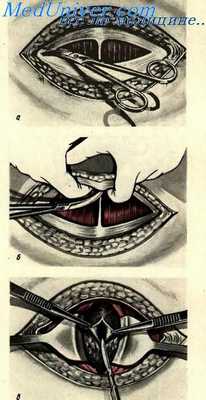
Лапаротомия по Пфаннеанштилю
Вскрытие брюшной полости по методу Черни
Вскрытие брюшной полости по методу Черни выгодно отличается от способа по Пфанненштилю благодаря образующемуся широкому доступу к органам малого таза, особенно к его глубоким отделам, независимо от толщины подкожножировой клетчатки. Разрез этот, кроме того, позволяет легко манипулировать при наличии у больных опухолей больших размеров.
При лапоратомии по методу Черни рассечение кожи и подкожной клетчатки производится в поперечном направлении на 3—6 см выше лона (уровень разреза выбирается индивидуально в зависимости от конкретных условий: при значительных опухолях матки или яичников — выше, при раке шейки матки — ниже). После лигирования кровоточащих сосудов клетчатки обнажается апоневроз, который также рассекается в том же поперечном направлении со слегка поднятыми кверху латеральными краями. Захватив края апоневроза по средней линии, слегка отсепаровывают его кверху и книзу и обнажают прямые (или пирамидальные) мышцы живота. Подведя указательный палец под одну из прямых мышц живота (или при более низком выполнении разреза — под пирамидальную мышцу), приподнимают ее и рассекают в поперечном направлении. Значительного кровотечения, требующего лигирования сосудов, обычно не бывает вследствие достаточно хорошего сокращения пересеченной мышцы. То же самое производится с другой стороны.
В ряде случаев при небольших размерах опухоли можно ограничиться рассечением мышцы только с одной стороны.
При лапоратомии по методу Черни марлевыми салфетками отодвигают кверху и книзу пред брюшинный жировой слой, обнажая брюшину. При этом в латеральных отделах раны обнаруживаются идущие параллельно прямым мышцам живота a. et v. epigastricae inferi-ores. Сосуды пережимаются, рассекаются между зажимами и лигируются кетгутом.
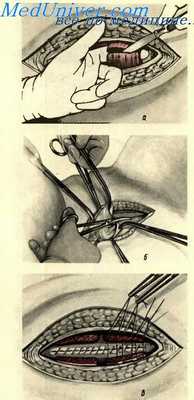
Вскрытие брюшной полости по методу Черни
Предварительная перевязка этих сосудов дает возможность сделать более широкий разрез брюшины по методу Черни и тем самым значительно увеличить и облегчить доступ к органам малого таза.
Начало вскрытия брюшины по методу Черни лучше производить не по средней линии, а несколько сбоку от нее во избежание случайного ранения высоко расположенного мочевого пузыря. Дальнейшее расширение разреза брюшины производится в поперечном направлении под контролем зрения.
Закрытие поперечной раны после лапаротомии по Черни имеет некоторые особенности: брюшина зашивается непрерывным кетгутовым швом, а рассеченные части мышц соединяются между собой отдельными кетгутовыми нитями. Вкол иглы начинают с медиального края нижнего отрезка мышцы, затем проводят нить параллельно краю на глубину 1—1,5 см, поворачивают на 90° и направляют параллельно краю разреза до латерального края этого же отрезка мышцы, вновь поворачивают на 90° кверху и выводят через край разреза, но уже с другой, латеральной стороны (должен получиться П-образный шов). Затем игла с той же нитью направляется к верхнему участку пересеченной мышцы и проводится точно так же, как это было сделано в нижнем отрезке (через латеральный край, затем параллельно разрезу и вдоль медиального края вниз). При движении иглы параллельно краям разреза рекомендуется на протяжении 0,5—1 см прошивать апоневроз, что предохраняет мышцу от прорезывания при затягивании шва. В этих же целях затягивание швов с обеих сторон производится одновременно хирургом и ассистентом после проведения лигатур.
Зашивание апоневроза после лапаротомии по Черни, подкожной клетчатки и кожи производится обычным способом.
- Вернуться в оглавление раздела "Гинекология"
Лапаротомия по Пфанненштилю (поперечное надлобковое чревосечение)
Кожу и подкожную жировую клетчатку рассекают по надлобковой кожной складке на 2—3 см выше лонного сочленения, после чего выполняют тщательный гемостаз. Апоневроз надрезают скальпелем в поперечном направлении на 2 см справа и слева от белой линии и тупым путем отсепаровывают его от подлежащих прямых мышц. Затем, наложив на края разрезов апоневроза зажимы Кохера, изогнутыми ножницами продлевают разрезы вправо и влево на всем протяжении кожной раны. По белой линии апоневроз отсекают только острым путем. При отделении апоневроза от мышц живота особое внимание обращают на тщательный гемостаз, так как нераспознанное интраоперационно ранение нижней надчревной артерии или одной из ее ветвей может явиться причиной образования обширной подапоневротической гематомы в послеоперационном периоде. Отведение левой прямой мышцы, вскрытие поперечной фасции, обнажение париетальной брюшины, вскрытие и отграничение брюшной полости выполняют так же, как и при нижнесрединном чревосечении.
Восстановление передней брюшной стенки до апоневроза выполняют так же, как и при срединном чревосечении. Зашивая разрез апоневроза, обязательно захватывают все четыре листка фасций прямой и косых мышц, располагающихся в латеральных отделах раны. Зашивание подкожной клетчатки и кожного разреза не отличается от нижнесрединной лапаротомии.
Разрез по Пфанненштилю обеспечивает достаточно хороший доступ к органам малого таза. Его преимуществами являются возможность активного ведения пациентки в послеоперационном периоде, отсутствие послеоперационных грыж и уменьшение риска эвентрации кишечника при воспалительных осложнениях, косметичность послеоперационного шва.
Чревосечение этим способом не рекомендуется выполнять при онкологической патологии, гнойно-воспалительных заболеваниях, наличии выраженного рубцово-спаечного процесса в брюшной полости. При повторных чревосечениях разрез обычно делают по старому рубцу.
Лапаротомия по Черни (поперечное интерилиакальное чревосечение)
Кожу и подкожную жировую клетчатку рассекают в поперечном направлении на 4-6 см выше лона. После тщательного гемостаза в таком же направлении рассекают апоневроз. Апоневроз отсепаровывают кверху и книзу на 1,5-2 см, обнажая пирамидальные и прямые мышцы живота. Поочередно в поперечном направлении пересекают прямые мышцы, которые при этом хорошо сокращаются и кровотечения, как правило, не бывает. Пересекают и лигируют нижние надчревные сосуды. После вскрытия поперечной фасции и смещения предбрюшинной жировой клетчатки брюшину вскрывают в поперечном направлении.
Зашивание брюшины, апоневроза, подкожной жировой клетчатки и кожи производят так же, как и при разрезе по Пфанненштилю, Особенностями восстановления передней брюшной стенки является наложение 2-3 отдельных П-образных швов на прямые мышцы живота рассасывающимся шовным материалом на круглой атравматичной игле.
Преимущество этого разреза перед лапаротомией по Пфанненштилю заключается в возможности осуществления более широкого доступа к органам малого таза.
Читайте также:
