Лечение ранних послеоперационных кишечных свищей.
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
Наружный кишечный свищ - причины, признаки, лечение
Наиболее распространенные причины: интраоперационное повреждение стенки кишки (например, после рассечения спаек, пропущенное изначально или возникшее вторично после ушивания дефектов), несостоятельность анастомоза, эрозии, вызванные наличием инородных тел (например, сетки), эрозии опухолевого генеза (например, канцероматоз), ВЗК, дивертикулит.
Наружные кишечные свищи связаны со значительным (5-20%) уровнем осложнений и летальности в отдаленном периоде. Индивидуальная степень выраженности симптомов и объем отделяемого зависят от количества свищей, локализации внутреннего отверстия в кишечнике (в проксимальных отделах чаще, чем в дистальных), размера и диаметра свища.
Некоторые наружные кишечные свищи закрываются спонтанно, другие - остаются открытыми => при инородном теле, облучении, инфекции, эпителизации, опухоли, обструкции дистальнее свища.
а) Эпидемиология. Частота неизвестна: 85-90% случаев связано с предшествующей операцией, 10-15% свищей возникает спонтанно (ВЗК, дивертикулит).
б) Симптомы наружного кишечного свища
• Первичные симптомы:
- Продромальная стадия: дисфункция толстой кишки, парез, эритема раны, расхождение раны, сепсис.
- Сформировавшийся свищ: постоянное или периодическое отхождение кишечного содержимого, газов или гноя, разрешающийся или хронический сепсис.
• Вторичные симптомы: раздражение кожи с выраженной болью, потеря жидкости, дегидратация, истощение, потеря веса, пролежни и т.д.; необходимость в парентеральном питании с сопутствующими ТПП осложнениями (гепатопатия, сепсис, связанный с инфузионными системами); депрессия.
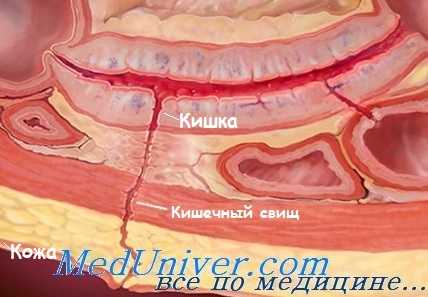
г) Патоморфология. Зависит от причины.
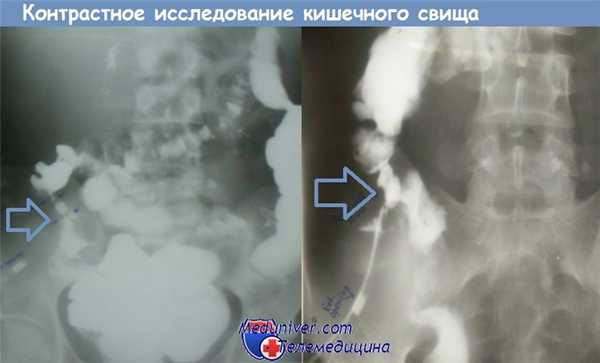
Контрастное исследование кишечного свища, сообщающегося с подвздошной кишкой
д) Обследование при наружном кишечном свище достаточно долгое в амбулаторных условиях нашей страны. Поэтому многие пациенты проходят обследование либо госпитализировавшись в стационар, либо в клиниках Европы. Обследование и диагностика в Европе платное, но зато пациент тратит порядка 1-2-х часов времени.
Необходимый минимальный стандарт:
• Анамнез: предшествующие вмешательства => анализ всей медицинской документации: протокол операции, патоморфологические данные, предшествующие инструментальные исследования => оценка длительности течения процесса, осложнений, состояния тканей, наличие имплантированных сеток (?) и т.д.
• Клиническое обследование: общее состояние, показатели жизнедеятельности, нутритивный статус, вздутие живота, локальная болезненность, индурация подлежащих тканей, состояние кожных покровов => фотографирование/документация.
• Оценка нутритивного статуса: потеря веса, альбумин, преальбумин, уровень лимфоцитов, трансферрин.
• КТ органов брюшной полости с пероральным и внутривенным контрастированием: наличие абсцессов, видимый выход контраста за пределы кишечной стенки, анатомические особенности.
Дополнительные исследования (необязательные):
• Подтверждение диагноза наружного кишечного свища: измерение уровня амилазы в отделяемом, тест с активированным углем => положительный при наличии частиц угля в свищевом отделяемом.
• Рентгеноконтрастные исследования: пассаж контраста по тонкой кишке, ирригоскопия (для выявления дистальной обструкции), фистулография; вышеперечисленные исследования не влияют на тактику лечения при остром свище и важны только при планировании хирургической коррекции.

Кишечный свищ передней брюшной стенки
е) Классификация наружного кишечного свища:
• Отделяемое в течение 24 часов: скудное (< 200 мл), умеренное (200-500 мл), обильное (>500 мл).
• Курабельный/инкурабельный.
• С/без вторичных патологических изменений.
• С/без инородного тела, облучения, инфекции, эпителизации, опухоли, обструкции дистальнее свища.
ж) Лечение без операции наружного кишечного свища:
• Консервативное лечение свища => выигрыш во времени, необходимый для восстановления тканей и нутритивного статуса:
• Питание: оптимизация нутритивных параметров - пероральное/энтеральное питание предпочтительнее, если переносимо (т.е. не приводит к нерегулируемому увеличению количества свищевого отделяемого). Возможно питание через свищ, парентеральное питание (тотальное или в дополнение к пероральному/ энтеральному питанию).
• Ведение ран: необходим креативный и индивидуальный подход; VAC (vacuum-assisted closure) - ведение раны под вакуумом, активное дренирование, защита кожи, установка катетера для сбора кишечного содержимого.
• Антибиотики и противогрибковые препараты: назначаются при активном внутреннем инфекционном процессе, а не для лечения свища как такового.
• Контроль отделяемого: какие-либо преимущества длительного использования НГЗ отсутствуют; преимущество назначения соматостатина или других препаратов не доказано, за исключением случаев болезни Крона: инфликсимаб уменьшает симптоматические проявления свища, несмотря на то, что его назначение редко приводит к стойкому закрытию свища; роль фибринового клея (?)
з) Операция при наружном кишечном свище
Показания:
• Острый наружный кишечный свищ, устойчивый к консервативному лечению.
• Хронический симптомный наружный кишечный свищ минимум через 6-12 недель (до 6 месяцев) консервативного ведения.
Многие пациенты из-за длительности лечения хронического наружного свища в отечественных условиях теряют надежду, либо обращаются в организации обеспечивающие медицинский туризм, такие как Grekomed по европейским клиникам.
Хирургический подход:
• Острый свищ: проксимальная стома.
• Хронический свищ: лапаротомия с чрезвычайно осторожным разделением спаек => выделение сегмента кишки с дефектом и удаление всех инородных материалов (например, сетки).
• Сегментарная резекция вовлеченной петли кишки с первичным анастомозом.
• Полное выключение сегмента кишки из пассажа кишечного содержимого => продолжающееся поступление слизи, но без кишечного содержимого.
• Не рекомендуется: простое ушивание свища (>40% рецидивов).
• Ушивание брюшной стенки без использования сетки => простое ушивание, если необходимо, закрытие с помощью лоскутов.
и) Результаты лечения наружного кишечного свища. Даже при благоприятных условиях отмечается до 10% неудач (в зависимости от происхождения свища). При заживлении свища => полное выздоровление.
к) Наблюдение и дальнейшее лечение. Наблюдение за функциональным состоянием и питанием больного до полной нормализации. Дополнительное наблюдение при наличии фонового заболевания (рак, болезнь Крона).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение ранних послеоперационных кишечных свищей.
Попытка консервативного лечения оправдана, когда:
• отсутствует клиническая картина перитонита,
• отсутствуют данные на КТ о наличии множественных абсцессов,
• вы знаете или обоснованно предполагаете скрытую причину утечки кишечного содержимого, а именно — в каком месте кишечного шва это происходит.
Немедленная релапаротомия оправдана, когда:
• имеется явная клиническая картина перитонита,
• имеется картина SIRS или сепсиса с доказанным или подозреваемым внут-рибрюшным абсцессом (ЧПД, однако, тоже предусмотрено);
• явная картина АКС;
• вы сами не доверяете произведенной первичной операции. Горький опыт учит нас, что в подобных случаях «все возможно» и лучше оперировать повторно — вы никогда не знаете, какие находки вас ждут.
Экстренная релапаротомия ранних послеоперационных кишечных свищах.
Это решение основывается на нескольких факторах: 1) состоянии кишки; 2) состоянии брюшной полости; 3) состоянии пациента.
Очень редко — при стабильном состоянии больного, когда распространенность перитонита минимальна, когда стенка кишки выглядит «здоровой», а уровень сывороточного альбумина достаточно высок, вы можете позволить себе резецировать кишку, содержащую анастомоз. Такое вмешательство возможно только в случае, если утечка кишечного содержимого возникает на 2-й или 3-й день после операции — обычно вследствие технических дефектов. Экстренная операция еще до развития LIRS и SIRS может принести успех.
Другим, менее героическим вариантом оперативного пособия является экстериоризация несостоятельного анастомоза в качестве своего рода энтеросто-мии, если это возможно на уровне пострадавшей кишки.
Консервативное ведение ранних послеоперационных кишечных свищей
Принципы консервативного ведения просты, и их немного.
• Восстанавливайте жидкостный и электролитный баланс. Все потери, произошедшие через свищ, должны быть восполнены.
• Защищайте кожу вокруг свища от разъедающего действия кишечного содержимого. Часто в этом помогает тщательно подогнанный калоприемник. Другой вариант — соедините трубчатую стому с отсосом, покройте окружность свища специальным изолирующим составом («стомадгезивом») и закройте всю область стомы клейкой прозрачной пленкой (как при описанном в главе 37 «сэндвиче», только без сетки).
• Обеспечьте питание. При проксимальных свищах ЖКТ требуется полное парентеральное питание. Дистальные свищи тонкой кишки или толстокишечные свищи закрываются самостоятельно независимо от того, питается больной через рот или нет. Как уже подчеркивалось в нашей статье, использование естественного пути предпочтительнее.
• При высоких свищах ЖКТ часто полезно собирать кишечное отделяемое из свища и вводить его вновь вместе со смесями для энтерального питания в дистальный отдел кишки.
• Четко обозначьте для себя уровень свища. Это проще сделать с помощью фистулографии — введите водорастворимый контрастный препарат непосредственно в свищ: это позволит документировать уровень дефекта кишечной стенки, констатировать отсутствие дистальной обструкции и нарушений непрерывности кишечной трубки, т.е. послужит существенным информационным дополнением в успешном консервативном ведении вашего больного.
• Исключите или энергично лечите сопутствующую инфекцию: об этом мы уже говорили выше и подчеркиваем еще раз только для того, чтобы показать, что если ваш больной с кишечным свищом все же умирает, значит, вы плохо следовали нашим советам.
• Существенное замечание. Первоначальный объем отделяемого из свища имеет весьма малое прогностическое значение. Кишечный свищ, первоначальный дебит из которого составляет 1000 мл в сутки, имеет столько же шансов к спонтанному заживлению, как и свищ с отделяемым 500 мл.
• Искусственное снижение отделяемого из свища путем полного голодания или назначения соматостатина привлекательно, но какие-либо преимущества подобного ведения ничем не подтверждены.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Хирургическое закрытие кишечных свищей. Принципы
Хирургическое закрытие свищей осуществлялось В.В. Атамановым в среднем через 7 месяцев после первой установки обтурирующего устройства. Однако формирование свища происходит медленно, нередко больные с такой патологией лечатся многие месяцы. Как правило, это больные с неполным кишечным свищем либо случаи, когда удается выполнить полноценную длительную и надежную обтурацию.
При несформированных тонкокишечных свищах в сочетании с большим дефектом брюшной стенки, представляющим собой фиксированную эвентрацию из спаянных в плотный конгломерат петель кишечника, перспективны ранние нерадикальные операции, выполняемые из доступа вне гнойной раны. Цель таких вмешательств — прекращение поступления кишечного содержимого в кишку, несущую кишечный свищ. Полное выключение из пищеварения участка кишки, несущей свищ, или уменьшение и минимизация потерь кишечного химуса позволяет в ближайшем послеоперационном периоде наладить больному энтеральное питание, а завершающий этап операции выполнить после заживления ран и санации гнойных полостей.
В своей работе мы используем следующие принципы и подходы к хирургическому лечению больных с наружными кишечными свищами.
При несформированных толстокишечных свищах, особенно открывающихся в обширную полость или рану, необходимо произвести операцию по отключению участка толстой кишки, несущей свищ. Для этого из локального прицельного доступа производим мобилизацию участка толстой кишки (терминального отдела подвздошной кишки) выше свища и ее пересечение. Проксимальный отрезок выводим в виде концевой колостомы, а дистальный ушиваем наглухо. Такая операция (а не двухствольная колостомия) полностью исключает поступление кала в рану, улучшая тем самым условия для санации гнойной раны и заживления.
При несформированных свищах двенадцатиперстной кишки необходимо адекватное дренирование зоны свища, сбор дуоденального химуса, его утилизацию в кишечник и обеспечение эффективного энтерального питания. Если позволяют местные условия, то лучшим вариантом в таких случаях служит еюностома по Майдлю. При невозможности выполнить еюностомию по Майдлю энтеральное питание можно осуществлять через назоинтестинальный зонд, подвесную еюностому.
При несформированных свищах тонкой кишки срочность и характер хирургического пособия зависят от высоты свища и объема кишечных потерь.
1. При низких тонкокишечных свищах, т.е. свищах дистальной части подвздошной кишки, опасность раннего истощения больных маловероятна. Отключать такие свищи необходимо в тех случаях, когда свищ открывается либо в обширную рану, либо в полость в животе или забрюшинной клетчатке. Если отделяемое из свища не мешает процессам заживления (в том числе, когда свищ открывается в небольшую рану), то лучше операцию выполнить после полного формирования свища и стихания процессов гнойного воспаления.
2. При несформированных тонкокишечных свищах, возникших в первые 10 дней после первичной операции, на фоне относительно благополучного состояния брюшной полости и отсутствии перитонита мы неоднократно с успехом выполняли одномоментное радикальное вмешательство. Проводили релапаротомию, выделение и резекцию участка кишки, несушей свищ, и формирование первичного анастомоза.
При перитоните формирование межкишечных анастомозов противопоказано вследствие высокого риска несостоятельности. В таких условиях культи тонкой кишки лучше вывести в виде концевых кишечных стом. Такие лечебные свищи более удобны для ухода, сбора и утилизации кишечного химуса, энтерального питания.
3. При несформированных тонкокишечных свищах, открывающихся в полость отграниченного абсцесса брюшной полости, не сообщающихся с нагноившейся лапаротомной раной, релапаротомию не производим. Оперативное пособие ограничиваем дренированием полости абсцесса через контрапертуру двухпросветной силиконовой трубкой ТММК-33 с проведением в послеоперационном периоде аспирационно-промывного лечения. Дренирование и опорожнение абсцесса, эффект вакуума способствуют быстрому уменьшению полости абсцесса и самопроизвольному закрытию кишечного свища. При значительных объемах кишечных потерь в таких случаях целесообразно исключить питание пациента per os и назначить парентеральное питание.
4. При несформированных тонкокишечных свищах в сочетании с большим дефектом брюшной стенки, представляющим собой фиксированную эвентрацию из спаянных в плотный конгломерат петель кишечника, высоких тонкокишечных свищах, при полных свищах или потерях тонкокишечного химуса более 500 мл, при невозможности обтурации и утилизации выделяемого через свищ тонкокишечного химуса необходимо проведение ранней операции по отключению петли тонкой кишки, несущей свищ. В зависимости от конкретной ситуации вариантами такого вмешательства могут быть двухстороннее или одностороннее отключение участка кишки, несущей свищ.

При этих вмешательствах операцию начинаем с введения в приводящую и отводящую кишку через свищ катетеров Фолея и раздувания баллонов катетеров для их надежной фиксации.
Катетеры Фолея удлиняем дренажными трубками и их маркируем. После многократной обработки кожи живота и раны (куда открывается кишечный свищ) последнюю изолируем от предполагаемого операционного поля салфетками и пеленкой, фиксируя их цапками к коже по окружности раны. После повторной обработки и изоляции операционного поля проводим лапаротомию из доступа вне раны, ориентируясь на данные обследования, и в той зоне, где располагаются приводящая и отводящая петли кишки, несущей свищ. Это могут быть параректальный, трансректальный, косой или огибающие рану по полуокружности доступы.
После разделения сращений (вдали от раны) выделяем кишечные петли с раздутыми баллонами. Выделенные участки кишки пересекаем сразу ниже баллонов катетера Фолея, культи кишок с катетерами ушиваем наглухо. Оставшиеся 2 культи анастомозируем любым способом, удобным для данного конкретного случая (бок в бок, конец в конец, конец в бок).
Несомненно, вариант операции двухстороннего отключения наиболее выгоден и оптимален, однако произвести его удается только в том случае, если приводящая и отводящая петли тонкой кишки располагаются рядом или близко друг с другом. Если приводящая и отводящая кишка лежат далеко друг от друга и разделены обширной гнойной раной, то менее травматична, а иногда и единственно возможна операция одностороннего отключения кишки, несущей свищ.
Одностороннее отключение кишки, несущей свищ, заключается в выделении приводящей петли выше свища, ее пересечении и ушивании дистальной культи наглухо. Проксимальную культю вшивают в отводящую петлю кишки ниже свища по типу анастомоза «конец в бок». Оптимально в таких условиях формирование тонко-тонкокишечного анастомоза. Сохранившийся свищ в такой ситуации имеет некоторое сходство с еюностомой по Майдлю.
Если длина образованной У-образной петли (от анастомоза до свища) 30— 50 см и более, то выброса кишечного химуса через свищ, как правило, не бывает. Если указанная петля короткая, то возможно поступление кишечного химуса через свищ. Но потери при этом никогда не бывают полными, а сам свищ легче обтурировать.
При технической невозможности формировать тонко-тонкокишечный анастомоз и при длине приводящей кишки не менее 50 см мы неоднократно, восстанавливая пассаж кишечного химуса, формировали еюно-колоанастомоз по типу «конец в бок» с участком толстой кишки, наиболее близко расположенной к приводящей кишке и свищу. Если оставшийся отрезок тощей кишки не менее 50 см, включение в пассаж толстой кишки обеспечивает компенсацию энтерального питания и позволяет выждать необходимое время (иногда не менее 3—6 мес) для проведения реконструктивного этапа операции и включения в пассаж выключенных отделов тонкой кишки. Неоднократно такое вмешательство позволяло спасти жизнь больных с высокими полными свищами тощей кишки.
Успех выполнения операций по отключению участка кишки, несущей свищ, у больных с высокими полными тонкокишечными свищами обеспечивают:
1) сокращение потерь и усиленное парентеральное питание в предоперационном периоде;
2) полноценное предоперационное обследование с определением количества и локализации кишечных свищей, местоположения свищевого отверстия, оценкой проходимости отводящих отделов кишечника, а также данные о топографии и локализации (относительно раны и свищевого отверстия) отводящего и приводящего колен кишки, несущей свищ;
3) наличие приводящей кишки и отводящей (или ободочной) в отграниченном от раны участке брюшной полости и возможности доступа к нему;
4) проведение операции из лапаротомного доступа вне гнойной раны, ориентируясь на топографию кишки несущей свищ;
5) обязательная маркировка приводящего и отводящего участков кишки, несущей свищ, лучше катетерами Фолея с раздуванием баллонов и обязательной интраоперационной ориентировкой на маркированные участки кишечника.
Следует также отметить, что предложенная операция Мезоннева не отключает кишечный свищ и существенно не уменьшает потери химуса.
Свищи прямой кишки ( Свищ заднего прохода , Хронический парапроктит )
Свищи прямой кишки – это хроническая форма парапроктита, характеризующаяся образованием глубоких патологических каналов (фистул) между прямой кишкой и кожей или параректальной клетчаткой. Проявляется кровянисто-гнойными либо кровянистыми выделениями из отверстия на коже возле заднего прохода, локальным зудом, болями, мацерацией и раздражением кожи. Диагностика предполагает проведение зондирования патологических ходов, аноскопии, фистулографии, ректороманоскопии, ирригоскопии, ультрасонографии, сфинктерометрии. Лечение хирургическое, включающие различные методы иссечения свища прямой кишки в зависимости от его локализации.
МКБ-10
Общие сведения
В основе образования свища прямой кишки лежит хроническое воспаление анальной крипты, межсфинктерного пространства и параректальной клетчатки, ведущее к формированию свищевого хода. При этом пораженная анальная крипта одновременно служит внутренним свищевым отверстием. Течение свища прямой кишки рецидивирующее, изнуряющее пациента, сопровождающееся как местной реакцией, так и общим ухудшением состояния. Длительное наличие свища может приводить к деформации анального сфинктера, а также увеличивать вероятность развития рака прямой кишки.
Причины
По данным специалистов в области современной проктологии, около 95% свищей прямой кишки являются исходом острого парапроктита. Инфекция, проникая вглубь стенки кишки и окружающую клетчатку, вызывает формирование периректального абсцесса, который вскрывается, образуя свищ. Формирование свища прямой кишки может быть связано с несвоевременностью обращения пациента к врачу, нерадикальностью оперативного вмешательства при парапроктите.
Свищи прямой кишки также могут иметь посттравматическое или постоперационное происхождение (вследствие резекции прямой кишки). Свищи, соединяющие прямую кишку и влагалище, чаще являются следствием родовых травм (при тазовом предлежании плода, разрывах родовых путей, применении акушерских пособий, затяжных родах и пр.) или осложненных гинекологических вмешательств. Патология часто встречается у пациентов с болезнью Крона, дивертикулярной болезнью кишечника, раком прямой кишки, туберкулезом прямой кишки, актиномикозом, хламидиозом, сифилисом, СПИДом.
Классификация
По количеству и локализации отверстий свищи прямой кишки могут быть полными и неполными:
- У полного свища входное отверстие расположено на стенке прямой кишки; выходное отверстие – на поверхности кожи вокруг ануса. Нередко при полном свище имеется несколько входных отверстий, сливающихся в глубине параректальной клетчатки в единый канал, выходное отверстие которого открывается на коже.
- Неполный свищ прямой кишки характеризуется наличием только входного отверстия на и слепо заканчивается в параректальной клетчатке. Однако в результате гнойных процессов, происходящих при парапроктите, неполный свищ нередко прорывается наружу, превращаясь в полный.
По месту локализации внутреннего отверстия на стенке прямой кишки различают свищи передней, задней и боковой локализации.
По расположению свищевого хода относительно анального сфинктера свищи прямой кишки бывают интрасфинктерными, транссфинктерными и экстрасфинктерными:
- Интрасфинктерные (краевые подкожно-подслизистые) свищи прямой кишки, как правило, имеют прямой свищевой ход с наружным отверстием, выходящим вблизи ануса, и внутренним, расположенным в одной из крипт.
- При свищах транссфинктеральной локализации свищевой канал может располагаться в подкожной, поверхностной или глубокой порции сфинктера. Свищевые ходы при этом часто бывают разветвленными, с наличием гнойных карманов в клетчатке, выраженным рубцовым процессом в окружающих тканях.
- Экстрасфинктерально расположенные свищи прямой кишки огибают наружный сфинктер, открываясь внутренним отверстием в области крипт. Обычно они являются исходом острого парапроктита. Свищевой ход длинный, извитой, с гнойными затеками и рубцами, может иметь подковообразную форму и несколько свищевых отверстий.
Экстрасфинктерные свищи прямой кишки различаются по степени сложности:
- Свищи 1-ой степени имеют узкое внутреннее отверстие и относительно прямой ход; рубцы, инфильтраты и гнойники в клетчатке отсутствуют.
- При свищах 2-ой степени сложности внутреннее отверстие окружено рубцами, но воспалительные изменения отсутствуют.
- Экстрасфинктерные свищи 3-ей степени характеризуются узким внутренним отверстием без рубцов, но наличием в клетчатке гнойно-воспалительного процесса.
- При 4-ой степени сложности внутреннее отверстие свища прямой кишки расширено, окружено рубцами, воспалительными инфильтратами, гнойными затеками в клетчатке.
Симптомы свищей
Пациент, страдающий свищом прямой кишки, замечает на коже перианальной области наличие ранки – свищевого хода, из которого периодически выделяется сукровица и гной, пачкающие белье. В связи с этим больной вынужден часто менять прокладки, обмывать промежность, делать сидячие ванны. Обильные выделения из свищевого хода вызывают зуд, мацерацию и раздражение кожи, сопровождаются дурным запахом.
Если свищ прямой кишки хорошо дренируется, болевой синдром выражен слабо; сильная боль обычно возникает при неполном внутреннем свище вследствие хронического воспаления в толще сфинктера. Усиление боли отмечается в момент дефекации, при прохождении калового комка по прямой кишке; после долгого сидения, при ходьбе и кашле.
Свищи прямой кишки имеют волнообразное течение. Обострение наступает в случае закупорки свищевого хода грануляционной тканью и гнойно-некротической массой. Это может приводить к формированию абсцесса, после спонтанного вскрытия которого острые явления стихают: уменьшается отделяемое из ранки и боли. Тем не менее, полного заживления наружного отверстия свища не происходит и чрез какое-то время острая симптоматика возобновляется.
В период ремиссии общее состояние пациента не изменено, и при тщательном соблюдении гигиены качество жизни сильно не страдает. Однако длительное течение свища прямой кишки и постоянные обострения заболевания могут приводить к астенизации, ухудшению сна, головной боли, периодическому повышению температуры, снижению трудоспособности, нервозности, снижению потенции.
Осложнения
Сложные свищи прямой кишки, существующие продолжительное время, часто сопровождаются тяжелыми местными изменениями – деформацией анального канала, рубцовыми изменениями мышц и недостаточностью анального сфинктера. Нередко в результате свищей прямой кишки развивается пектеноз – рубцевание стенок анального канала, приводящее к его стриктуре.
Диагностика
Распознавание свища прямой кишки осуществляется в ходе консультации проктолога, строится на основе жалоб, клинического осмотра и инструментального обследования (зондирования, выполнения красящей пробы, фистулографии, ультрасонографии, ректороманоскопии, ирригоскопии и др.).
При полном свище прямой кишки на коже перианальной области заметно наружное отверстие, при надавливании на которое выделяется слизь и гной. Свищи, возникающие после острого парапроктита, как правило, имеют одно наружное отверстие. Наличие двух отверстий и их расположение слева и справа от ануса позволяет думать о подковообразном свище прямой кишки. Множественные наружные отверстия характерны для специфических процессов.
При парапроктите выделения из свища обычно гноевидные, желтого цвета, не имеющие запаха. Туберкулез прямой кишки сопровождается истечением из свища обильных жидких выделений. В случае актиномикоза выделения носят скудный крошковидный характер. Наличие кровянистых выделений может служить сигналом озлокачествления свища прямой кишки. При неполном внутреннем свище прямой кишки имеется только внутреннее отверстие, поэтому наличие свища устанавливается при ректальном пальцевом исследовании. У женщин обязательным является проведение гинекологического исследования, позволяющего исключить наличие свища влагалища.
Зондирование свища прямой кишки помогает установить направление свищевого хода, его разветвление в тканях, наличие гнойных карманов, отношение хода к сфинктеру. Определение протяженности и формы патологического канала, а также локализации внутреннего свищевого отверстия уточняется при проведении аноскопии и пробы с красителем (раствором метиленового синего). При отрицательной пробе с красителем или в дополнение к ней показана фистулография.
Всем пациентам со свищами прямой кишки выполняется ректороманоскопия, позволяющая оценить состояние слизистой прямой кишки, выявить новообразования и воспалительные изменения. Ирригоскопия с бариевой клизмой в диагностике свища прямой кишки имеет вспомогательное дифференциальное значение.
Для оценки функционального состояния анального сфинктера при рецидивирующих и длительно существующих свищах прямой кишки целесообразно проведение сфинктерометрии. В комплексной диагностике свища прямой кишки чрезвычайно информативна ультрасонография. Дифференциальная диагностика свищей прямой кишки проводится с кистами параректальной клетчатки, остеомиелитом тазовых костей, эпителиальным копчиковым ходом.
Лечение свищей прямой кишки
Радикальное лечение свища может быть только оперативным. Во время ремиссии, при закрытии свищевых отверстий выполнение операции нецелесообразно ввиду отсутствия четких видимых ориентиров, возможности нерадикального иссечения свища и повреждения здоровых тканей. В случае обострения парапроктита производится вскрытие абсцесса и ликвидация гнойного: назначается массивная антибиотикотерапия, физиотерапия (электрофорез, УФО), после чего в «холодном» периоде проводится операция.
При различных типах свищей прямой кишки может выполняться рассечение или иссечение свища в просвет прямой кишки, дополнительное вскрытие и дренирование гнойных затеков, ушивание сфинктера, перемещение слизистого или слизисто-мышечного лоскута для закрытия внутреннего свищевого отверстия. Выбор методики определяется локализацией свищевого хода, степенью рубцовых изменений, наличием инфильтратов и гнойных карманов в параректальном пространстве.
Постоперационное течение может осложняться рецидивами свища прямой кишки и недостаточностью анального сфинктера. Избежать подобных осложнений позволяет адекватный выбор хирургической методики, своевременность оказания хирургического пособия, правильное техническое выполнение операции и отсутствие погрешностей в ведении пациента после вмешательства.
Прогноз и профилактика
Интрасфинктерные и невысокие транссфинктерные свищи прямой кишки обычно поддаются стойкому излечению и не влекут за собой серьезных осложнений. Глубокие транссфинктерные и экстрасфинктерные свищи часто рецидивируют. Длительно существующие свищи, осложненные рубцеванием стенки прямой кишки и гнойными затеками, могут сопровождаться вторичными функциональными изменениями. Профилактика образования свищей требует своевременного лечения парапроктита, исключения факторов травматизации прямой кишки.
1. Клинические рекомендации по диагностике и лечению взрослых больных хроническим парапроктитом (свищ заднего прохода, свищ прямой кишки) / Ассоциация колопроктологов России - 2013
Кишечный свищ
Кишечный свищ – неестественная коммуникация между просветом кишечной трубки и прочими органами или кожей. Внутренние свищи зачастую в течение длительного времени ничем не проявляются. Наружные свищи выявляются при наличии устья на коже, через которое отходит каловое отделяемое и газы, мацерации кожных покровов вокруг свища. Также может отмечаться прогрессирующее похудение, нарастающая полиорганная недостаточность. Диагноз ставится с помощью рентгенологических, эндоскопических и лабораторных исследований, проб с красителями. Консервативное лечение может использоваться при наличии трубчатых свищей, а также как этап подготовки к операции при губчатых свищах.
Кишечный свищ – тяжелая хирургическая патология, частота которой прогрессивно возрастает, так как увеличивается общее количество воспалительных заболеваний кишечника, которые чаще всего приводят к формированию противоестественных коммуникаций. Выделяют врожденные, приобретенные и искусственно созданные формы данного заболевания (в основном для энтерального питания или декомпрессии кишечника). Первая операция по устранению кишечного свища была произведена еще в 1828 году, в последующие годы техника оперативных вмешательств совершенствовалась, разрабатывались внебрюшинные методики хирургического лечения. На сегодняшний день упор делается на своевременное выявление и консервативную терапию кишечных свищей.
Причины кишечного свища
Наиболее частой причиной образования свища является некроз кишечной стенки вследствие локального нарушения кровообращения. Привести к этому могут воспалительные заболевания (острый аппендицит, болезнь Крона, дивертикулы кишечника, рак, актиномикоз, туберкулезное поражение кишечной трубки) и нарушения кровообращения и питания стенки кишки (ущемленная грыжа, патология сосудов брыжейки). Формирование свищей часто происходит на фоне проникающих и тупых травм живота. Очень распространенными причинами созревания свищевого хода (до 70% всех случаев) служат различные послеоперационные осложнения: межпетельные абсцессы, перитонит, кишечная непроходимость, несостоятельность швов на кишечной стенке.
Более редкой причиной образования свищей служат нарушения эмбриогенеза (незаращение желточного протока, атрезия дистальных участков кишечника с возникновением кишечно-маточных, кишечно-пузырных и аноректальных свищей). Это достаточно редкая патология. В военное время в качестве причины формирования кишечных свищей преобладают проникающие огнестрельные и осколочные ранения органов брюшной полости.
Образование свищевых ходов между кишечником, другими органами и кожей приводит к тяжелым расстройствам в организме. Основные патогенетические механизмы развития полиорганной недостаточности связаны с потерей пищевого химуса, нарушением всасывания питательных веществ, интоксикацией вследствие воспалительного процесса в области свищевого хода. Наиболее опасными в прогностическом плане являются высокие свищи тонкой кишки: по такому свищевому ходу в течение суток может изливаться до 10 литров содержимого, что приводит к потере немалого количества жидкости, пищеварительных соков и ферментов, электролитов и нутриентов. Значительно снижается объем циркулирующей крови, происходит гемоконцентрация, выражающаяся повышением гематокритного числа. Из-за выраженного обезвоживания снижается объем крови, циркулирующей через канальцы почек, страдает диурез. Компенсаторно повышается продукция альдостерона, который способствует интенсивному выведению калия из организма.
Всасывание нутриентов в кишечнике также страдает. Покрытие энергетических запросов организма сначала происходит за счет расщепления запасов гликогена в печени и мышцах, затем включаются катаболические процессы с использованием эндогенных запасов белка и жира. Распад клеток при избыточном катаболизме приводит к накапливанию в организме калия, токсичных продуктов обмена, что еще более усугубляет почечную недостаточность, поскольку именно почки отвечают за выведение продуктов катаболизма из организма. Развиваются истощение и полиорганная недостаточность, которые в 40% случаев могут приводить к смерти пациента.
Низкие тонкокишечные, а также толстокишечные свищи редко приводят к выраженным дистрофическим изменениям в организме. Основная масса питательных веществ и жидкости всасывается в верхних отделах тонкого кишечника, поэтому потеря кишечного содержимого на уровне дистальных отделов пищеварительной трубки не приводит к значительному обезвоживанию, дефициту нутриентов и истощению. Наибольшую проблему при низких кишечных свищах представляет атрофия слизистой отводящего отдела кишечника, повышающая частоту послеоперационных осложнений в будущем.
Классификация кишечного свища
По этиологии различают врожденные и приобретенные свищи кишечника. Врожденные формы представляют не более 2,5% всех случаев, обычно связаны с недоразвитием кишечной трубки либо незаращением кишечно-пузырного протока. Среди приобретенных кишечных свищей около 50% занимают послеоперационные. Особую группу приобретенных форм заболевания составляют искусственно наложенные отверстия для энтерального питания, разгрузки кишечника при перитоните, кишечной непроходимости, опухолях кишки. Непосредственной причиной образования свищевого хода могут служить: возникновение или прогрессирование деструктивного воспалительного очага; спонтанное вскрытие абсцесса брюшной полости; разрыв петли кишечника при попытке вправления ущемленной грыжи; прогрессирование опухолевого процесса с прорастанием передней брюшной стенки.
В зависимости от пассажа содержимого кишечника свищи могут быть полными (все содержимое изливается из кишечника, не поступая в отводящую петлю) и неполными (содержимое кишечника поступает наружу только частично). Полные свищи часто характеризуются наличием кишечной шпоры. Шпора может быть истинной (постоянное неустранимое выпячивание стенки кишки, противоположной свищу, в полость кишечной трубки с перекрытием ее просвета) и ложной (выпячивание стенки кишки подвижно и устранимо). Истинные шпоры чаще всего приводят к образованию полных губовидных свищей.
По характеру отделяемого различают каловые кишечные свищи, слизистые, гнойные и комбинированные. Также в классификации учитывается наличие осложнений: местных (воспаление, дерматит, эвентрация кишечника), общих (истощение, депрессия).
Симптомы кишечного свища
Клинические проявления кишечных свищей в большой мере зависят от их локализации, морфологических характеристик, времени возникновения. Сформированные свищи имеют более благоприятное течение, обычно не сопровождаются тяжелыми общими симптомами. Несформированные свищи, даже низкие, протекают на фоне интоксикации за счет воспалительного процесса в области устья свищевого хода.
Внутренние межкишечные свищи могут никак не проявляться длительное время. При наличии кишечно-маточных, кишечно-пузырных свищей обычно отмечается выделение каловых масс из влагалища, примесь кала в моче при мочеиспускании, воспалительный процесс органов малого таза. Высокие тонкокишечно-толстокишечные свищи сопровождаются достаточно выраженной клиникой: упорной диареей, постепенной, но значительной потерей веса.
Наружные свищи также имеют свои клинические особенности, обусловленные локализацией. Высокие тонкокишечные наружные свищи характеризуются наличием дефекта на коже, через который обильно выделяется желтое, пенистое кишечное содержимое, содержащее пищевой химус, желудочный и панкреатический соки, желчь. Вокруг свищевого хода быстро развивается мацерация, дерматит. Потери жидкости по высокому свищу тонкой кишки значительные, приводят к постепенной декомпенсации общего состояния и развитию полиорганной недостаточности. Потеря веса может достигать 50%, постепенно разворачивается клиника тяжелого истощения, депрессия. Низкие свищи толстой кишки протекают легче, им не сопутствуют большие потери жидкости. Учитывая то, что каловые массы в толстом кишечнике уже сформированы, выраженной мацерации кожи и дерматитов также не бывает.
К наиболее частым осложнениям кишечных свищей относят истощение, нарушения водно-электролитного баланса, сепсис, дерматит, кровотечение, выпадение слизистой оболочки кишки в свищевой ход.
Диагностика кишечного свища
Консультации гастроэнтеролога и хирурга нужны для визуального осмотра, пальцевого исследования свищевого хода. Во время клинического осмотра устанавливается факт наличия свищевого хода, его морфологические характеристики. Правильно проведенный осмотр области свищевого хода позволит назначить необходимые для подтверждения диагноза исследования. Для уточнения локализации свища может потребоваться анализ отделяемого на предмет наличия в нем билирубина, желчных кислот, панкреатических ферментов. Также большое клиническое значение имеют пробы с красителями. При подозрении на свищ тонкой кишки метиленовый синий дают выпить, при наличии свища толстой кишки – вводят в виде клизмы. В зависимости от времени появления красителя в отделяемом из свищевого хода и устанавливается точная локализация свища.
Для оценки состояния внутренних органов, взаимоотношения их со свищевым ходом может потребоваться УЗИ органов брюшной полости, мультисрезовая спиральная компьютерная томография органов брюшной полости, обзорная рентгенография органов брюшной полости. Также широкое применение нашли рентгенконтрастные методики: рентгенография пассажа бария по тонкому кишечнику, ирригоскопия, фистулография (введение контраста в свищевой ход).
Консультация врача-эндоскописта необходима для проведения ЭГДС, фиброколоноскопии. При использовании этих методов исследования врач получает возможность осмотреть внутреннее устье свища, оценить состояние слизистой оболочки кишечника, выявить истинную или ложную шпору.
Лечение кишечного свища
Лечение пациентов с высокими тонкокишечными свищами проводится в отделениях интенсивной терапии и хирургии; больные с толстокишечными свищами без выраженной симптоматики могут получать лечение в отделении гастроэнтерологии или амбулаторно. Терапию кишечных свищей всегда начинают с консервативных мероприятий. Проводится восполнение дефицита жидкости, нормализация ионно-электролитного состояния. Если в области свищевого хода имеется гнойная рана, абсцесс, выраженный дерматит – осуществляется эрадикация очага инфекции, сопровождающаяся дезинтоксикационной терапией.
Местная терапия включает в себя использование повязок с гипертоническими и ферментными растворами, антисептических мазей и паст. Производится защита кожи от кишечного отделяемого любыми доступными методами. Физическое экранирование заключается в создании барьера между кожей и жидким содержимым кишечника с помощью паст, клея (БФ1, БФ2), полимерных пленок и др. Биохимический метод – обкладывание устья свища салфетками, смоченными в яичном белке, молоке, молочной кислоте. Для механической защиты используют разнообразные аспираторы и обтураторы, препятствующие выделению кишечного содержимого наружу. Для обезвреживания желудочного и панкреатического сока применяют гистаминоблокаторы, протеолитические ферменты.
В период консервативного лечения нужно наладить полноценное и разнообразное энтеральное, а при необходимости и парентеральное питание. Консервативные мероприятия могут привести к закрытию сформировавшихся трубчатых свищей в течение одного-двух месяцев. Губчатые свищи требуют оперативного лечения, однако перечисленные направления нехирургического лечения используются в качестве подготовки к операции. Также операция показана и при трубчатых свищах, если консервативные мероприятия не привели к самопроизвольному закрытию свищевого хода. Это может произойти при наличии непроходимости кишечной трубки дистальнее свища; если причиной формирования свища послужило инородное тело; при образовании очень высоких свищей с большим количеством отделяемого; при сопутствующих воспалительных заболеваниях кишечника; при выявлении раковой опухоли в стадии распада.
Хирургическое лечение требует тщательной, длительной предоперационной подготовки. Исключением являются высокие тонкокишечные свищи с формированием полиорганной недостаточности – при их наличии подготовка не должна занимать более нескольких часов. Во время операции производится определение точной локализации свища, его иссечение вместе с пораженным участком кишки, наложение межкишечного анастомоза. При некоторых видах свищей возможно их внебрюшинное закрытие.
Прогноз и профилактика кишечного свища
Смертность после оперативного лечения кишечных свищей достигает 2-10% (в зависимости от вида свища и состояния пациента перед операцией). Самые частые причины смерти таких больных – сепсис и почечная недостаточность. При своевременном выявлении свищевого хода возможно его самопроизвольное закрытие на фоне консервативной терапии в 40% случаев. Профилактика образования кишечных свищей заключается в своевременном выявлении и лечении фоновых заболеваний, приводящих к формированию свищевых ходов.
Читайте также:
