Лучевая диагностика дискинезии пищевода
Добавил пользователь Skiper Обновлено: 29.01.2026
Дискинезия желчевыводящих путей (ДЖВП) — довольно распространенное заболевание желудочно-кишечного тракта. Оно не представляет опасности для жизни, но может стать причиной осложнений, поэтому важно своевременно обратиться к врачу.
Желчь необходима для переваривания пищи. Она участвует в процессах усвоения жиров и углеводов. В основном желчь вырабатывается в печени, а через специальные протоки поступает в желчный пузырь. Там она накапливается, из нее удаляются излишки воды, что позволяет достичь нужной концентрации активных биохимических веществ в этой жидкости. Опорожняется желчный пузырь рефлекторно, когда пища поступает в желудочно-кишечный тракт. Желчь поступает в двенадцатиперстную кишку.
Перемещение желчи по системе ЖВП осуществляется за счет изменения тонуса стенок протоков и самого пузыря. Скорость оттока важна, она регулируется кольцевыми мышцами — сфинктерами. Функции стенок и мышц, в свою очередь, зависят от гормонов, вырабатываемых поджелудочной железой и желудком. Если стенки протоков сокращаются слишком быстро, желчь поступает в кишечник слишком в разбавленном виде — концентрация веществ в жидкости недостаточная. Если же желчь перемещается медленно, она вовсе не попадает кишечник вовремя. Долгое время находясь в желчном пузыре, она становится более концентрированной. И тот и другой вариант развития сказывается на пищеварительной функции.
Суть дискинезии ЖВП именно в этих процессах. Виды заболевания классифицируются по характеру движения желчи. Лечение дискинезии желчевыводящих путей зависит от вида недуга и назначается врачом индивидуально.
Виды дискинезии ЖВП
При быстром движении желчи мы говорим о гиперкинетической дискинезии желчевыводящих путей, при замедленном — о гипокинетической. Эти типы отличительны и по симптомам, и по причинам, и по подходам в терапии. Гиперкинетическая форма больше характерна для молодых пациентов, гипокинетическая — для людей старше 40 лет.
Есть и другая классификация, основывающаяся на особенностях тонуса сфинктеров протоков. Гипермоторная дискинезия наблюдается в случаях, когда тонус повышен, гипермоторная — когда имеет место снижение сократительной функции кольцевых мышц. Чаще всего гипертонический тип заболевания соответствует гиперкинетическому, а гипотонический — гипокинетическому.
Важно понимать, что дискинезия ЖВП зачастую не сопровождается органическими изменениями путей или желчного пузыря, наблюдается только нарушение перемещения желчи. Однако при этом недуге возрастает вероятность развития вторичных заболеваний, например, воспалительных.
Причины дискинезии
При дискинезии желчевыводящих путей врач обязательно выяснит причины заболевания, это важно для составления эффективной схемы лечения. Выделяют первичные и вторичные ДЖВП. Первичные встречаются реже, обычно они связаны с анатомическими и структурными особенностями протоков или желчного пузыря. К ним относят следующие:
перегородки в полости пузыря;
слабость стенок желчного;
увеличенное количество протоков;
загиб желчного пузыря;
аномальное расположение, подвижность пузыря;
двойной, внутрипеченочный пузырь и пр.
Вторичные дискинезии появляются в результате других заболеваний. К последним относят вирусные гепатиты, нейроциркуляторную дисфункцию, заболевания органов пищеварительной системы (гастрит, холецистит, желчнокаменная болезнь и др.). Также причиной могут выступать аллергические реакции, заболевания органов малого таза у женщин, эндокринные нарушения, хронические воспалительные процессы, инфекции, паразитоз.
В ряде случаев вторичная дискинезия развивается в результате неправильного и/или нерегулярного питания. Длительное голодание, монодиеты, частое употребление жирных, острых, жареных блюд могут привести к нарушению движения желчи.
Сегодня рассматривается теория неврогенного и психогенного происхождения ДЖВП. Считается, что неврозы, стрессы и некоторые психоэмоциональные реакции стимулируют нарушения функции желчевыводящих путей. Это объясняется тем, что движение желчи отчасти регулируется вегетативной нервной системой. Она, в свою очередь, функционирует на основании вырабатываемых центральной нервной системой гормонов и нейромедиаторов. Поэтому психологический дискомфорт отражается на тонусе мышц и моторике ЖВП.
Благодатной почвой для развития нарушений могут выступать гиподинамия, лишний вес, вредные привычки.
Симптомы и проявления
Общим симптомом для всех дискинезий является боль в правом боку. Но ее характер зависит от вида заболевания. Гиперкинетическая форма характеризуется сильными приступообразными болями, усиливающимися ночью и после приема пищи. Болевые ощущения могут отдавать в лопатку, ключицу, плечо. Длится приступ не более 20−30 минут.
При гипокинетической форме боль тупая, ноющая, сопровождается тяжестью и распиранием в правом подреберье. Длятся болевые ощущения дольше, может возникать вздутие живота. После приема пищи неприятные ощущения ослабевают.
Застой желчи, или холестаз, которым осложняется гипокинетическая дискинезия, имеет и другие симптомы: потемнение мочи и светлый кал, изменение оттенка кожи (пожелтение) и склер, кожный зуд.
Лучевая диагностика дискинезии пищевода
Лучевая диагностика дискинезии пищевода
а) Визуализация дискинезии пищевода:
• Первичные: ахалазия, диффузный спазм пищевода, «возрастные» нарушения перистальтики пищевода
• Вторичные: склеродермия, эзофагит различной природы
• Ахалазия: идиопатическое или нейрогенное заболевание:
о Выраженное расширение пищевода и отсутствие первичной перистальтики
о Деформация по типу «птичьего клюва» в области пищеводно-желудочного перехода
• Диффузный спазм пищевода:
о Повторяющиеся сокращениями стенки пищевода, его просвет приобретает вид «штопора» или «четок»
о Часто сокращения стенки пищевода сопровождаются болевыми ощущениями в грудной клетке
• «Возрастные» нарушения моторики пищевода (пресбиэзофагус): множественные аперистальтические (третичные) сокращения и уменьшение выраженности первичной перистальтики:
о Пресбиэзофагус встречается очень часто
• Поражение пищевода при склеродермии:
о «Зияние» пищеводно-желудочного перехода и гастроэзофагеальный рефлюкс, развитие веретенообразной пептической стриктуры дистального отдела пищевода и, иногда возникновение грыжи пищеводного отверстия диафрагмы
о Отсутствие перистальтики нижних 2/3 пищевода
(Слева) На рентгенограмме пищевода с бариевой взвесью, выполненной пожилому мужчине с жалобами на дисфагию и изжогу, визуализируется небольшая грыжа пищеводного отверстия диафрагмы и стриктура в области пищеводно-желудочного перехода. Определяются также третичные сокращения стенки пищевода.
(Справа) На рентгенограмме пищевода у этого же пациента, выполненной во время рентгеноскопии, определяются признаки свободного гастроэзофагеального рефлюкса, выявленные при переворачивании пациента и принятии им положения лежа на спине. Нарушение моторики пищевода у этого пациента обусловлено, скорее всего, возрастными изменениями, а также наличием рефлюкс-эзофагита. (Слева) На рентгенограмме пищевода, выполненной пожилому мужчине с диффузным спазмом пищевода во время рентгеноскопии, определяются периодические сокращения стенки пищевода, приводящие к сужению его просвета и придающие пищеводу вид «штопора».
(Справа) На рентгенограммах, выполненных во время рентгеноскопии пожилой женщине со спазмом пищевода, визуализируются глубокие сокращения стенки пищевода, суживающие его просвет. Обнаруживаются также множественные пульсионные дивертикулы, заполненные бариевой взвесью, особенно хорошо различимые после прохождения контраста. Пульсионные дивертикулы тесно связаны с нарушением моторики пищевода.
б) Дифференциальная диагностика:
• Рефлюкс-эзофагит:
о Эзофагит может обусловливать снижение перистальтики
• Осложнения после фундопликации (особенно у пожилых пациентов)
• Рак пищевода или дна желудка
• Изменения со стороны пищевода после оперативных вмешательств:
о Ваготомия может приводить к снижению перистальтики
о Эзофагэктомия с формированием желудочной «трубки»
в) Диагностическая памятка:
• Необходимо соотносить между собой клинические данные, данные лучевых методов диагностики и манометрии
• Чтобы полученные данные были убедительными, рентгеноскопическое исследование необходимо осуществлять в положении пациента лежа (не стоя) на спине и на животе
• Пациенты с нарушением моторики пищевода часто предъявляют жалобы на «застревание» пищи в грудном сегменте пищевода
• Может наблюдаться периодический спазм перстневидно-глоточной мышцы, но не первичное нарушение ее функции
Дискинезия пищевода: симптомы, типы, диагностика, лечение
По определению, дискинезия пищевода представляет собой группу патологических функциональных состояний, связанных с нарушением моторики пищевода, и включает в себя гипо- и гипермобильные состояния. На самом деле, однако, когда речь идёт о дискинезии пищевода, мы обычно имеем в виду гиперпластические спастические состояния. Причина их возникновения не совсем ясна, но известно, что они связаны с нарушением передачи перистальтических нервных импульсов.
Каковы симптомы?
Наиболее распространёнными симптомами, сопровождающими спазм пищевода, являются:
• острая загрудинная боль, напоминающая приступ стенокардии;
• дисфагия (затруднённое глотание);
• одинофагия (болезненное глотание);
• жжение за грудиной;
• регургитация (возврат содержимого желудка в полость рта);
• болезненная обструкция с ощущением застревания.
Это сильно напоминает острое заболевание сердца, особенно учитывая тот факт, что оно может раздражать левую руку и спину, поэтому необходимы кардиологические и тропониновые исследования, прежде чем можно будет поставить правильный диагноз, чтобы отклонить подозрения на острый сердечный приступ.
Типы спазмов пищевода
Есть в основном два типа спазмов пищевода — так называемый спазм «щелкунчик», который характеризуется нормальными последовательными перистальтическими волнами, но значительно увеличивает амплитуду и высокое давление. В отличие от диффузного спазма, «щелкунчик» обычно не вызывает регургитации. Диффузный спазм, в свою очередь, характеризуется нарушением консистенции перистальтики и появлением спонтанных, неупорядоченных сокращений гладких мышц.
Диагностика
Диагноз ставится с помощью рентгеноконтрастного анализа, который показывает нарушения перистальтики; фиброгастроскопии, которая
может показать утолщение слизистой оболочки пищевода или разрыхление нижнего сфинктера пищевода; манометрии; и компьютерной томографии, в случае невозможности выполнения других исследований, в частности инвазивных (ФСК, манометрия).
Лечение
Особенно важно устранить все возможные провоцирующие факторы — очень часто дискинезия пищевода связана с длительной депрессией и эмоциональным напряжением, употреблением алкоголя, горячих и холодных напитков. Консультация с психиатром и психотерапевтом необходима для выяснения эмоционального состояния пациента.
Лечение обычно проводится спазмолитиками (холинолитиками). Антагонисты кальция, нитраты, нитроглицерин также используются.
Если эта терапия не работает, эндоскопическая инъекция бутилированного токсина может привести к расслаблению гладких мышц, которое в большинстве случаев длится всего несколько недель.
Баллонная пневматическая эндоскопическая дилатация используется, когда эндоскоп направляет баллон в пищевод. Он надувается под высоким давлением, расширяя тем самым сужения. Иногда этот метод оказывается успешным, но в большинстве случаев он производит краткосрочный эффект, а также имеет риск разрыва пищевода. Это требует срочного хирургического вмешательства.
Если ничто не влияет на состояние, то необходима эзофагомиотомия, при которой лапароскопическая часть мышечного слоя пищевода разрезается, таким образом, снимая напряжение. Это, конечно, несёт свои риски, чаще всего из-за развития рефлюксной болезни и её последствий.
Из-за наличия нейрогенного фактора возможна сопутствующая терапия анксиолитиками, антидепрессантами или седативными средствами.
Существуют разногласия по поводу использования ингибиторов протонной помпы, но некоторые врачи всё ещё используют их. Ингибиторы фосфодиэстеразы (силденафил) полезны благодаря их расслабляющему действию на гладкие мышцы.
Спазм пищевода, как правило, не прогрессирующее состояние, а спорадические приступы.
Однако в тяжёлых случаях могут возникнуть некоторые осложнения:
• аспирация рефлюксной жидкости, которая может привести к пневмонии;
Поэтому необходима профилактика и своевременная терапия.
Для родственников особенно важно проявлять сочувствие и побуждать пациента к психотерапии и посещению психиатра из-за потери сознания, психоэмоциональной проблемы.
| Услуга | Цена, c |
|---|---|
| Консультация гастроэнтеролога (Шахтинский) | 800 |
| Консультация гастроэнтеролога (Ростовский) | 1000 |
| Повторный прием врача | 500 |
Расскажи о услуге в социальных сетях:
Другие статьи по этой теме
Диспепсией называют болезненные, дискомфортные ощущения в верхней части живота. Часто такое явление описывают как изжогу или вздутие. Развивается это расстройство без органических изменений со стороны ЖКТ. Лечение ее симптоматическое.
Гастрит характеризуется воспалительным поражением слизистой желудка. Это распространенное заболевание среди женщин и мужчин среднего и пожилого возраста. Также от него часто страдают подростки, что связано с особенностями питания.
Текущие данные показывают, что холелитиаз поражает каждого пятого взрослого человека в мире.
Кроме того, он все чаще диагностируется у детей и подростков, особенно у страдающих ожирением.
Дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей – это патология, развившаяся в результате функционального нарушения двигательной активности желчного пузыря и его протоков. В результате отмечается ускорение или замедление оттока желчи в 12-перстную кишку. Заболевание достаточно широко распространено.
Сама по себе дискинезия неопасна, однако болезнь может явиться пусковым фактором в развитии других, более серьезных заболеваний и привести к осложнениям. Например, к образованию камней в желчном пузыре, что, в свою очередь, может стать причиной его перфорации (прободения) и возникновению перитонита (воспаления брюшины). Поэтому следует вовремя, еще при появлении первых признаков заболевания, обращаться к гастроэнтерологу и выполнять все рекомендации специалиста.
Этиология
По причинам возникновения дискинезия делится на вторичную и первичную. Последняя встречается реже, она обусловлена различными врожденными аномалиями билиарной системы, среди которых встречаются:
- аномалия формы желчного пузыря;
- удвоенное число протоков;
- неправильно расположенный или добавочный пузырь.
Вторичная дискинезия развивается в связи с имеющимися патологиями желудочно-кишечного тракта: заболеваниями печени (например, гепатитом), желчного пузыря, желудка (гастритом, язвой), 12-перстной кишки (дуоденитом) и т. д. В таких случаях дискинезия сопровождает и дополняет клинические проявления данных заболеваний.
Интересен тот факт, что вторичная форма заболевания часто имеет место на фоне заболеваний женской половой сферы, глистных инвазий (например, лямблиоза), эндокринных расстройств (гормональных нарушений щитовидной железы, сахарного диабета, ожирения) и даже хронических инфекций (кариеса, тонзиллита и др.).
Факторами, влияюшими на развитие дискинезии являются:
- психогенные расстройства – психотравмирующие ситуации, на фоне которых нарушается моторика желчных путей;
- алиментарные факторы – нерегулярное и нерациональное питание, злоупотребление алкоголем, жареными и жирными блюдами;
- гиподинамия;
- авитаминоз.
Классификация
Дискинезию классифицируют по этиологическому механизму на первичную и вторичную формы, о причинных факторах которых было сказано выше.
Исходя из типа нарушения тонуса и двигательных рефлексов, выделяют гиперкинетическую и гипокинетическую дискинезию. Первая, которую по-другому называют спастической, возникает, когда превалирует влияние парасимпатического отдела вегетативной нервной системы. В данном случае желчь поступает в кишечник слишком быстро и в недостаточной концентрации, что негативно отражается на процессах пищеварения. Данный тип дискинезии чаще характерен для лиц молодого возраста.
Гипокинетическая или атоническая форма заболевания свидетельствует о преобладании симпатической иннервации и характеризуется медленным движением желчи по протокам. Это приводит к тому, что желчь застаивается и в кишку высвобождается высокая ее концентрация, что впоследствии чревато развитием воспалительного процесса (дуоденита) и желчнокаменной болезни. Атоническая форма дискинезии чаще встречается среди людей средних лет и преклонного возраста, а также у лиц с неустойчивой психикой.
Какая бы форма заболевания ни развилась, отсутствие оптимальной скорости выделения желчи ведет к нарушению функций пищеварения. Отличие наблюдается лишь в клинических проявлениях.
Клиника
Одним из главных симптомов гиперкинетической формы дискинезии является выраженная приступообразная боль в проекции желчного пузыря, которая может распространяться на мышцы правого плечевого пояса. Развитию приступа предшествуют различные пусковые факторы – острый стресс, нарушения режима питания или выраженная физическая нагрузка. Болевой синдром может купироваться самостоятельно либо устраняться приемом спазмолитиков. В межприступный период пациент чувствует себя относительно удовлетворительно, может беспокоить невыраженная боль в правом подреберье, в районе пупка или области эпигастрия.
В момент приступа нередко отмечается тошнота, рвота, обильное мочеиспускание, нарушение стула в виде запора или диареи. Кроме того, болевой синдром часто сопровождают сердечно-сосудистые симптомы (учащенное сердцебиение, боль в сердце, снижение артериального давления) и нейровегетативные нарушения (усиленное потоотделение, повышенная раздражительность и т. д.). Объективно отмечается положительный симптом Кера – болезненность в точке проекции желчного пузыря.
Гипокинетическая форма заболевания сопровождается постоянной болью умеренной интенсивности. Болевым ощущениям часто сопутствуют отрыжка горечью, тошнота, вздутие, снижение аппетита, нарушение стула. Присутствуют и неврологические проявления: депрессия, общая утомляемость и т.д. При объективном осмотре отмечается положительный симптом Ортнера (Грекова) – болезненность при поколачивании по правой реберной дуге.
При появлении симптомов, подозрительных на дискинезию желчевыводящих путей, необходимо обратиться к врачу-гастроэнтерологу для своевременной диагностики и лечения.
Дискинезия желчевыводящих путей
Дискинезия желчного пузыря и сфинктеров желчевыводящих путей представляет собой неполное, чрезмерное или несвоевременное сокращение мышц желчного пузыря или сфинктеров желчевыводящих путей, которое приводит к нарушению нормального оттока желчи.
Дискинезии желчевыводящих путей относятся к часто встречающимся заболеваниям. Женщины болеют в 10 раз чаще, чем мужчины.
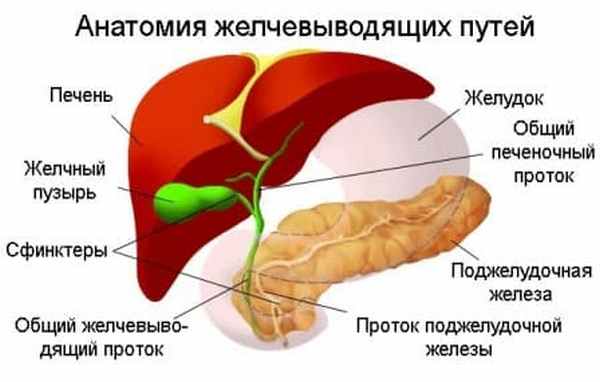
Сокращение желчного пузыря происходит под действием гормона холецистокинина, который выделяют клетки слизистой оболочки двенадцатиперстной кишки. Выделение холецистокинина происходит под действием пищи. При попадании пищи в двенадцатиперстную кишку, происходит выброс холецистокинина, желчный пузырь сокращается, а сфинктер Одди расслабляется. Желчь выделяется в двенадцатиперстную кишку. Весь этот процесс зависит от состояния и тонуса мускулатуры желчного пузыря, сфинктеров и характера пищи.
По происхождению выделяют первичную и вторичную дискинезии желчного пузыря и желчевыводящих путей
- Первичная дискинезия возникает в связи с нарушением нервно-мышечной регуляции двигательной активности желчного пузыря и сфинктеров желчных путей. Считается, что такой вид дискинезий возникает у пациентов астенического телосложения, имеющих невротические или психоэмоциональные нарушения. Таким пациентам кроме диагноза дискинезии желчевыводящих путей, часто устанавливают диагнозы нейроциркуляторной дистонии или вегетососудистой дисфункции. Причинами возникновения дискинезий становятся заболевания эндокринной системы, в частности, заболевания щитовидной железы, половых желез, климакс.
- Вторичная дискинезия желчного пузыря и желчевыводящих путей возникает у пациентов с заболеваниями других органов желудочно-кишечного тракта (хронический гастрит, дуоденит, энтерит, колит). Особенно часто дискинезии возникают при заболеваниях двенадцатиперстной кишки, когда в связи с поражением клеток слизистой оболочки двенадцатиперстной кишки, нарушается выброс ими холецистокинина. Вторичные дискинезии возникают и у больных желчекаменной болезнью или хроническим холециститом.
По характеру нарушений двигательной функции желчевыводящих путей дискинезии делятся на:
- Гипертонически-гиперкинетическая
- Гипотонически-гипокинетическая
- Смешанная.
Гипертонически-гиперкинетическая дискинезия встречается реже. Она характерна для людей с возбудимой нервной системой, астенического телосложения, сочетается с неврозами. Преобладает молодой возраст пациентов. Считается, что гипертонической дискинезии способствует питание с большим количеством специй, приправ, острых блюд.
Гипертонически-гиперкинетическая дискинезия желчного пузыря проявляется болью. Болевые ощущения появляются в области желчного пузыря, в правом подреберье. Боли отдают в правую половину грудной клетки, правую лопатку, ключицу, плечо, правую половину шеи или нижней челюсти. Интенсивность боли может быть различной. Часто боли бывают достаточно сильными. Продолжительность боли до получаса. Провоцируется болевой приступ приемом жирной или острой пищи, психо-эмоциональным напряжением.
Гипотонически-гипокинетическая дискинезия желчного пузыря и желчевыводящих путей встречается чаще и наблюдается в основном у лиц, которые ведут малоподвижный образ жизни, имеют лишний вес.
Причиной возникновения гипотонии желчных путей могут стать хронические воспалительные заболевания слизистой оболочки желудка или двенадцатиперстной кишки. Чаще болеют люди старшего возраста. Боли при этом виде дискинезий выражены незначительно. Обычно они тупые, ноющие, сопровождающиеся чувством распирания в правой подложечной области. У пациентов чаще возникают нарушения пищеварения, так как при гипотонии желчного пузыря выделение желчи в кишечник замедлено.
При пищеварении в кишечнике возникает недостаток желчных кислот, что проявляется нарушением всасывания жиров, витаминов, холестерина, солей кальция. У пациентов после еды, особенно при переедании, возникают тошнота, метеоризм, нарушения стула. Часто развиваются запоры, в связи с недостатком стимулирующего действия желчных кислот на мускулатуру кишечника. Но иногда возникают поносы, которые называют гипохолическая диарея. Это состояние также обусловлено недостатком желчных кислот в кишечнике.
Нарушения пищеварения способствуют ожирению, нарушениям обмена веществ, которые проявляются развитием полиартритов, мочекаменной болезни. При длительном течении процесса в желчном пузыре и протоках могут образовываться камни или развиваться воспалительный процесс.
Диагностика дискинезий желчного пузыря и желчевыводящих путей
Осуществляется при помощи дуоденального зондирования. При гипертонической форме дискинезий введение стимулятора желчеотделения (магнезии сульфат) часто вызывает болевой приступ и фракция пузырной желчи выделяется быстро или прерывисто, фаза сокращения желчного пузыря может быть сокращена. При гипокинетической дискинезии – желчь из желчного пузыря вытекает через большой промежуток времени после стимуляции, выделение желчи происходит медленно. Проводится также холецистография и внутривенная холеграфия, радиохолецистография. Эти исследования выявляют изменения наполнения и опорожнения желчного пузыря и позволяют исключить другие заболевания желчных путей и желчного пузыря.
Лечение дискинезий желчного пузыря и желчевыводящих путей
Прежде всего, необходима нормализация режима питания, режима труда и отдыха, состояния нервной системы. При гипертоническом типе дискинезий назначается диета с исключением жареных, острых блюд, приправ, копченостей, алкогольных напитков. Рекомендуется прием пищи небольшими порциями, часто. При болях назначаются спазмолитические средства, седативные сборы лекарственных трав.
Назначается физиотерапевтическое и санаторно-курортное лечение, лечебная физкультура. При гипокинетическом варианте дискинезий диета несколько расширяется. Применяются препараты, стимулирующие двигательную активность желчных путей (ксилит, сорбит, сульфат магния). Рекомендуется проведение дуоденальных зондирований с освобождением желчного пузыря от желчи или «закрытых тюбажей», когда пациенту рекомендуется специальная методика, по которой он может самостоятельно проводить стимуляцию сокращения желчного пузыря. Обязательно назначается лечебная физкультура и санаторно-курортное лечение.
В каких случаях необходимо обращаться к врачу:
- если прием острой, жирной пищи провоцирует приступы интенсивных болей в правом подреберье, отдающих под лопатку, в правую половину грудной клетки;
- если беспокоят тупые или ноющие боли в правом подреберье,
- если после приема пищи беспокоит тошнота, вздутие живота, неустойчивый стул.
Автор статьи: Тряпицын Александр Валерьевич (врач-гастроэнтеролог, к.м.н.)
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:
