Лучевая диагностика ишемического энтерита
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
При ультразвуковом обследовании желудок и двенадцатиперстная кишка чаще всего рассматриваются в виде структур, затрудняющих визуализацию других органов. Лишь изредка осуществляется их целенаправленный поиск и обследование. Данное обстоятельство, пожалуй, можно объяснить тем, что желудок и двенадцатиперстную кишку никак нельзя отнести к классическим органам для ультразвукового исследования, хотя у подготовленного пациента они просматриваются не так уж и плохо, да еще, если и врач знает, на что именно направлен его поиск. И все-таки следует отметить, что ультразвуковое исследование желудка и двенадцатиперстной кишки под силу только опытному специалисту.
Далеко не всегда удается выделить пять слоев стенки желудка. Как правило, лучше всего виден срез антрального отдела желудка, зачастую же видны только три слоя: гиперэхогенные внутренний и наружный слои и гипоэхогенный средний слой. Датчик располагают в верхнем левом квадранте живота. У пациентов натощак слои стенки антрального отдела желудка могут быть видны позади печени и непосредственно перед поджелудочной железой. Тень от воздушного пузыря мешает адекватному обследованию пациентов с метеоризмом или после приема пищи. Если желудок значительно растянут, необходимо искать опухоли стенки или утолщение стенки как проявление гипертрофии пилорического отдела. В зависимости от степени сокращения, стенка желудка должна иметь толщину 5—7 мм, и гипоэхогенный мышечный слой в ней не должен превышать 5 мм. Любые подозрения на поражение стенки желудка следует разрешить последующей гастроскопией или рентгенографией.
Для точной оценки слоев стенок желудка его заполняют 500 1000 мл чая или воды (заглатывается через соломинку). При необходимости внутривенно может быть введено 20 мл бутилскополамина (гиосцина бутилбромид).Используется датчик: 5,0 МГц. Датчик 3,5 МГц лучше использовать для обзорных снимков, в особенности для оценки задней стенки и дна желудка. Пациент обычно находится в положении лежа на спине, однако иногда используются специальные положения.
На аппарате с высокой разрешающей способностью и при благоприятных условиях обследования иногда удается выделить пять слоев стенки желудка (1):
- гиперэхогенная граница между полостью и слизистой оболочкой;
- гипоэхогенный мышечный слой слизистой оболочки;
- гиперэхогенная подслизистая оболочка;
- гипоэхогенная мышечная оболочка;
- гиперэхогенная наружная граница серозной оболочки.
Рис. 1. Послойное строение стенки желудка (^).
Дополнительные возможности визуализации слоёв стенки желудка предоставляет эндосонография
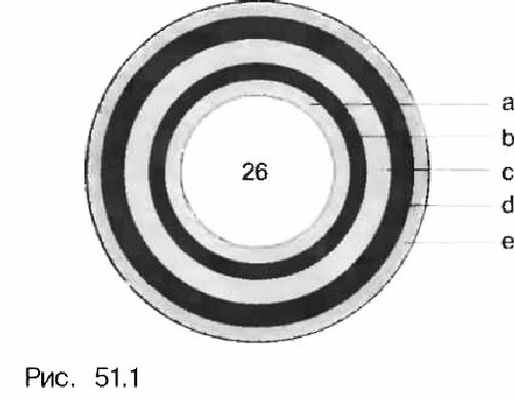
Рис. 2. Эндосонография желудка
Эндосонографическое представление слоев стенки желудочно-кишечного тракта: Просвет желудка (26) Эхогенная поверхность слизистой (а) Низкой эхогенности слизистая (b) Эхогенная подслизистая (с) Низкой эхогенности мышечный слой (d) Эхогенная серозная оболочка (е)
Эндосонография является необходимым и высокорезультативным методом диагностики при подслизистых опухолях желудка и при определении стадии его злокачественных новообразований.
К структурам, которые, как правило, хорошо видны при ультразвуковом исследовании, относятся кардия и гастроэзофагеальный переход, антральный отдел желудка, а также двенадцатиперстная кишка. При этом печень играет роль ультразвукового окна. Качество же визуализации дна и тела желудка спереди или через селезенку (ультразвуковое окно) оставляет желать лучшего. Кардиальный отдел желудка чаще и лучше всего удается визуализировать на продольном сечении, когда желудок определяется между печенью и аортой.
Рис. 3. Визуализация гастроэзофагеального перехода на продольном сечении
Рис. 4. Визуализация гастроэзофагеального перехода на поперечном сечении: Виден срез тела желудка, заполненного неоднородным содержимым (v<).
В качестве примера патологии кардиального отдела желудка, выявляемой сонографически можно привести его карциному (Рис 5).
Рис 5. а, b Гастроэзофагеальное сочленение (включает кардиальный отдел и входной отдел желудка), а На снимке в косой продольной плоскости, проходящей через верхнюю часть брюшной полости, определяется нормальная гипоэхогенная стенка (мышечный слой) кардиального отдела и свода желудка, b Карцинома кардиального отдела желудка: неправильной формы, гипоэхогенное опухолевое образование, продолжающееся от кардиального отдела пищевода (ES) до свода желудка (F). АО - аорта.
Визуализация тела желудка на продольном сечении
У неподготовленного к обследованию пациента тело желудка визуализируется только как постоянно изменяющееся поле позади левой доли печени. При имеющемся исходном изображении гастроэзофагеального перехода найти эту область достаточно просто.
Рис. 6. Визуализация тела желудка на продольном сечении:
продольное сечение через печень и гастроэзофагеальный переход (^);
Рис. 7. Визуализация тела желудка на продольном сечении:
датчик смещен влево. Срез желудка расширился (v);
Рис. 8. Визуализация тела желудка на продольном сечении: латеральное продольное сечение. Видна полость желудка, заполненная твердыми частицами и газом (v<).
В случае если ультразвуковой сигнал попадает на стенку желудка по касательной, проходя при этом через многочисленные складки слизистой оболочки, может сформироваться ошибочная картина утолщения стенки желудка (см. рис. 5). С другой стороны, массивный отек стенки желудка может быть не диагностирован даже при наличии у пациента клинических проявлений (анорексия, снижение массы тела, вздутие живота, отвращение к жареной пище), в случае если не удается осуществить визуализацию всех отделов желудка. Для оценки тела желудка исследование выполняется в левой косой подреберной плоскости, для оценки кардиального отдела и входа в желудок - в высокой продольной околосрединной плоскости выше аортального отверстия диафрагмы.
Рис. 9. Многочисленные складки слизистой оболочки могут имитировать утолщение стенки желудка, в случае если они располагаются по касательной к ультразвуковому сигналу.
Визуализация тела желудка на поперечном сечении
Рис. 10. Визуализация тела желудка на поперечном сечении: верхний срез тела желудка(vv);
Рис. 11. Визуализация тела желудка на поперечном сечении: датчик смещен вниз. Тело желудка (v^);
Рис.12. Визуализация тела желудка на поперечном сечении: датчик перемещен еще ниже. Тело желудка (><).
Сонографическая картина хронического тяжелого Helicobacter pylori-положительного гастрита типа В представлена на рис. 13: Легкое или умеренное утолщение или гиперплазия складок. Толщина складки часто достигает 20 мм, с четкой дифференцировкой гребней и впадин
Рис. 13. Тяжелый гастрит типа В: заметно утолщенная стенка желудка с четкой слоистой структурой (гипоэхогенный слой - эхогенный - гипоэхогенный, курсоры). Просвет почти облитерирован, определяется лишь маленький высокоамплитудный воздушный эхо-сигнал и небольшое количество жидкости (FL).
Заполнение тела желудка жидкостью значительно улучшает визуализацию.
Рис. 14. Продольное сечение через заполненное жидкостью тело желудка (v^).
Рис. 15. Поперечное сечение через заполненное жидкостью тело желудка (>v^).
В ряде случаев изменения, обнаруживаемые при УЗИ, описываются как функциональные нарушения и участки утолщения стенки. Воспалительные заболевания ЖКТ приводят к диффузному, сегментарному или ограниченному очаговому утолщению стенки. Локализация этого утолщения, его протяженность, контуры и характер внутреннего эхо-сигнала позволяют получить данные о природе заболевания.
Изменения, не обнаруживаемые либо с трудом обнаруживаемые при УЗИ -это прежде всего воспалительные и язвенные поражения слизистой оболочки, такие сосудистые нарушения, как ангиодисплазии и кровоизлияния, а также мелкие полипы (вследствие отсутствия акустического импеданса поиск этих образований превращается в поиск иголки в стоге сена). В отличие от эндоскопического и рентгенологического исследования УЗИ не дает непрерывной картины стенки желудка, а позволяет оценивать лишь локальные сегменты.
Так же как и кардиальный отдел, антральный отдел желудка хорошо просматривается у многих пациентов. Форма и размер желудка варьируют в широких пределах, однако расположение антрального отдела достаточно постоянно: за печенью, немного левее срединной линии.
Рис. 16. Визуализация антрального отдела желудка на продольном сечении: продольное сечение через печень (L) и антральный отдел желудка (^);
Рис. 17. Визуализация антрального отдела желудка на продольном сечении: датчик смещен влево. Срез антрального отдела желудка расширился (^);
Рис. 18. Визуализация антрального отдела желудка на продольном сечении: датчик перемещен еще левее. Антральный отдел желудка переходит в тело желудка (^).
Классическая кокарда антрального отдела лучше всего видна на продольном сечении в области нижнего края печени. Найдите его на продольном сечении, а затем переведите датчик в положение поперечного сечения (рис. 19).
Рис. 19. Визуализация антрального отдела желудка на поперечном сечении: поперечный срез антрального отдела желудка (v^);
В качестве примера визуализации патологии с помощью сонографии можно привести гастросонорграммы опухолей антрального отдела желудка в сравнении с нормальной ЭХО-картиной органа.
Рис. 20. b а Карцинома желудка: опухоль (Т) антрального отдела со сложной эхоструктурой. b Полиповидная опухоль (Т), гистологически идентичная с карциноидом.
Рис. 21. Осмотр антрального отдела желудка на поперечном сечении: датчик перемещен вниз. Антральный отдел желудка в норме (v^);
Рис. 22. Осмотр антрального отдела желудка на поперечном сечении: а, b Плоская асимметричная полиповидная опухоль (Т), глубоко инвазирующая стенку желудка и прорастающая ее: стромальная опухоль ЖКТ (GIST), в данном случае злокачественная и уже с метастазами. А - антральная часть, b Эндоскопическая картина. Результаты биопсий были отрицательными.
В целом УЗИ играет важную роль в диагностике нарушения опорожнения желудка
· Клинические проявления: рвота, тяжесть в эпигастрии, снижение массы тела, нарушение опорожнения желудка.
· Причина: сужение выходного отдела желудка вследствие рецидивирующих язв, внешнего сдавливания (опухоль двенадцатиперстной кишки, кисты и т.д.), перенесенной ваготомии или диабетической вегетативной нейропатии (гастропарез).
· Диагностика: анамнез; УЗИ; интубация желудка; эндоскопия для выяснения причины. При необходимости может быть проведена серийная рентгенография верхнего отдела ЖКТ.
· Желудок максимально растянут жидкостью.
· Перистальтика может отсутствовать.
· Внутренняя эхо-структура может варьировать от анэхогенной до гиперэхогенной; в зависимости от консистенции содержимого желудка по эхогенности он может приближаться к окружающим органам; желудок может быть ошибочно принят за объемное образование верхнего этажа брюшной полости.
· Точность ультразвуковой диагностики: при проведении УЗИ до интубации желудка он выглядит растянутым. В данном случае нарушение опорожнения желудка может быть установлено как причина острого живота. После опорожнения желудка через оро- или назогастральный зонд при УЗИ желудок выглядит пустым.
Рис. 23. а На снимке в левой продленной межреберной плоскости обнаруживается растянутый жидкостью (отсутствуют внутренние эхо-сигналы) свод желудка (S). SV - селезеночная вена, РТ - хвост поджелудочной железы, b На снимке в косой подреберной плоскости в положении пациента лежа на левом боку определяется растянутый желудок (S) и его дно (F). Слоистость эхоструктуры стенок желудка утрачена
УЗ- сканирование тонкого кишечника
Ультразвуковое исследование кишечника - это трудное исследование, для проведения которого исследователю требуется большой опыт и технологии, дающие высокое разрешение (диагноз аппендицита и оценка утолщенной стенки кишечника возможны при использовании датчика 5 МГц и иногда 7,5 МГц с увеличением изображения). При обнаружении утолщения стенки часто приходится прибегать к сканеру с высоким разрешением и увеличением, для того чтобы иметь возможность дифференцировать стенку, просвет кишечника и жидкость внутри просвета.
Из-за наличия газа, сонографическое обследование петель тонкой кишки обычно ограничено или вовсе невозможно. Однако содержание газа в просвете часто снижено, когда она окружена воспаленными и утолщенными стенками, или может быть уменьшено при постепенном надавливании датчиком.
Визуализация двенадцатиперстной кишки в поперечном сечении обычно удаётся, при правильной методике выполнения сонографии.
Рис.24. Осмотр двенадцатиперстной кишки в поперечном сечении. Виден переход желудка в луковицу duodenum (v). Gb — желчный пузырь, Vc — полая вена, А — аорта;
Рис.25. Осмотр двенадцатиперстной кишки в поперечном сечении. Видна двенадцатиперстная кишка (>), расположенная между желчным пузырем (Gb) и полой веной (Vc). Р - поджелудочная железа.
Сонография имеет то преимущество, что позволяет в реальном времени оценивать перистальтику кишки, легко выявляя отсутствие перистальтики (атонию) или пристенотическую гиперперистальтику. Хотя из-за акустической тени газа в кишке, препятствующей его сонографической оценке, бывает необходимо выполнять другие визуализирующие процедуры (эндоскопия, эндосонография, обзорная рентгенография, КТ), сонография при правильном использовании может в отдельных случаях внести свой вклад.
При кишечной непроходимости отмечают следующие особенности сонографической картины
· Расширенные петли кишечника.
· Увеличение содержания жидкости в просвете (анэхогенное - эхогенное содержимое).
· Сначала перистальтика, как правило, усиливается, но затем ослабевает, или совсем исчезает (двунаправленная перистальтика).
· Симптом «клавиатуры» или «стремянки» (окруженные жидкостью сходящиеся клапаны тощей кишки). Петли кишечника напоминают клавиатуру на снимке в продольной плоскости и стременную лестницу на снимке в касательной плоскости
· В подвздошной кишке сходящиеся клапаны отсутствуют, поэтому растянутые петли кишечника имеют гладкую внутреннюю поверхность.
· Возможно обнаружение отграниченных скоплений свободной жидкости.
Рис. 26. а, b Частичная или полная кишечная непроходимость, а Заполненные жидкостью петли кишечника, симптом «клавиатуры», b Симптом «стремянки» при кишечной непроходимости.
Частичная или полная механическая кишечная непроходимость: проходимость кишечника может быть нарушена спайками, желчным камнем или инородным телом и т.д.
Рис. 27. Спаечная кишечная непроходимость: растянутый, заполненный жидкостью терминальный отдел подвздошной кишки. Симптомы «клавиатуры» и «стремянки» отсутствуют в связи с отсутствием сходящихся клапанов.
Обструкция желчным камнем или инородным телом - отмечаются признаки обструкции проксимальнее участка стеноза. Объект, вызвавший закупорку, визуализируется как образование в просвете кишечника (камень: типичным признаком камня является дистальная тень; инородное тело: гипоэхогенное образование, не дающее тени).
В результате инвагинации кишечника или заворота может развиться странгуляционная кишечная непроходимость.
Для обструкции при инвагинации характерно:
· Инвагинированные сегменты кишки имеют вид двух гипоэхогенных колец с гиперэхогенным кольцом между ними (картина «мишень в мишени»; часто возникает на фоне полипов, опухолей, в связи с лимфатическими узлами).
- Полипозно-измененная внутренняя стенка, имеющая вид «булыжной мостовой»
- Часто сопутствующий мезентерит.
- Признаки частичной кишечной непроходимости.
- Возможно присутствие свободной жидкости, лимфаденопатия.
- ЦДЭ: цветовые сигналы кровотока, указывающие на гиперперфузию воспалительного генеза (рис. 28).
Рис. 41.а, b Карцинома восходящей ободочной кишки (Т), диффузно инфильтративная форма, а Утолщенная стенка ободочной кишки с гипоэхогенным центром (просвет) - симптом «ложной почки». К - почка, b При увеличении инфильтрированная опухолью стенка имеет неоднородную гипоэхогенную структуру. Опухоль (Т) привела к облитерации большей части просвета кишки.
· Симптом мишени: всегда требует эндоскопического контроля и гистологического исследования. В исключительных случаях (отказ от эндоскопического исследования, пожилой возраст пациента, отсутствие терапевтических показаний), опухоль может быть обнаружена или исключена с довольно высокой степенью достоверности при УЗИ всего кишечника в комбинации с ректальным исследованием и анализом кала на скрытую кровь. При необходимости эти исследования могут быть дополнены ТИАБ под контролем УЗ или ректороманоскопией.
Полип (аденома, небольшая полиповидная карцинома) имеет вид округлого гипоэхогенного образования, прилежащего к стенке кишечника. Эхо сонографически определяется только при использовании специальной методики, в частности исследовании в условиях гидроколона и как правило, когда локализация образования уже определена эндоскопически.
Опухоли прямой кишки: эндоректальное УЗИ позволяет точно оценить степень проникновения ректальных опухолей в периферическую жировую клетчатку и диагностировать свищи в органы мочеполовой системы.
Холангит лечение и диагностика
Холангит – это серьезное заболевание, которое характеризуется неспецифическим поражением и воспалением желчных протоков – они находятся как в внутри печени, так и вне ее . Такое заболевание редко развивается беспричинно, чаще всего оно является следствием различных болезней желчного пузыря, таких как холецистит, раковые заболевания желчных протоков и самого желчного пузыря, а также желчнокаменной болезни. Холангит – это болезнь, которая требует обязательного лечения, потому как бездействие может стать причиной тяжелых последствий и даже смерти больного.
Причины холангита
По этиологии различают две группы заболевания: инфекционный и асептический холангит . Инфекционный может быть спровоцирован:
- Бактериями. Чаще всего это стафилококки, кишечная палочка, энтерококки, протеи, анаэробные инфекции. Реже возбудителями выступают бледная спирохета, туберкулезная, брюшнотифозная палочки. Бактерии оказываются в желчных путях через 12-перстную кишку, воротную вену, а также при панкреатите, холецистите, энтерите.
- Вирусами. Как правило, причиной становится вирусный гепатит.
- Паразитами. В этом случае патологию провоцируют аскаридоз, стронгилоидоз, фасциолез, описторхоз, клонорхоз, лямблиоз.
Асептический холангит часто возникает под влиянием активированного панкреатического сока, который раздражает стенки желчных ходов и выделяется во время панкреатобилиарного рефлюкса. Сначала развивается асептическое воспаление, на более поздних этапах присоединяется инфекция. Таким же образом возникает склерозирующий холангит . Его причина – воспалительные процессы в желчных протоках аутоиммунного характера.
Предпосылкой для возникновения заболевания называют холеостаз – замедленное либо полностью прекратившееся выделение желчи. Причинами могут стать сбои в ее синтезе печенью , непроходимость желчных путей. Холеостаз – это «спутник»:
- онкологических патологий, поражающих желчный пузырь , желчные пути;
- других заболеваний желчных путей;
- дискенезии;
- кисты холедоха;
- стеноза фатерова сосочка;
- холедохолитиаза.
Кроме того, развитие холангита могут спровоцировать механические повреждения стенок протоков при эндоскопических исследованиях, хирургических манипуляциях – их называют ятрогенными.
Холангит: симптомы и лечение
Хронический холангит характеризуется менее выраженными симптомами. Ноющие боли в правом подреберье, чувство дискомфорта в области живота. При хроническом холангите также может возникнуть пожелтение кожных покровов и склер, но развивается оно значительно позже, чем при остром заболевании. Также основным симптомом является небольшое повышение температуры, общая слабость, утомляемость, раздражение, сонливость.
Различают еще и склерозирующий холангит, он встречается гораздо реже, чем хронический и острый. Симптомы и последствия такого заболевания очень серьезные и могут привести к смертельному исходу.
Классификация
Острое течение холангита имеет несколько форм:
- Катаральная. Симптомы – покраснение и отечность слизистых в желчных путях, повышенное содержание лейкоцитов в стенках, десквамация (отслаивание) эпителия.
- Гнойная. Сопровождается абсцессами вследствие расплавления стенок желчных путей.
- Дифтеритическая. На стенках образовываются фибринозные пленки.
- Некторическая. Самая тяжелая форма, для которой характерно отмирание тканей.
Хронический воспалительный процесс может быть латентным, рецидивирующим, пролонгированным септическим, абсцедирующим, склерозирующим.
В зависимости от локализации выделяют:
- холедохит – воспаление общего желчного протока;
- ангиохолит – воспаление желчных путей в печени и за ее пределами;
- папиллит – поражение фатерова сосочка.
Диагностика
На наличие у пациента холангита указывает триада Шарко – комплекс симптомов, включающий желтуху, лихорадочное состояние и боль по типу колик справа под ребрами либо в эпигастральной зоне. Для подтверждения диагноза назначают:
- Лабораторные анализы. Это биохимическое исследование крови, а также анализ кала, чтобы исключить наличие паразитов в организме.
- Дуоденальное зондирование. Подразумевает забор биоматериала. При этом исследуют 12-перстную кишку, желчный пузырь , полученную желчь подвергают бактериологическому посеву.
- УЗИ. При ультразвуковой диагностике исследуют брюшную полость, желчные пути, печень. Исследование направлено на выявление патологических расширений желчных протоков, очаговых и структурных изменений печени.
- Лучевая диагностика. Включает панкреатохолангиографию – эндоскопическую ретроградную и магнитно-резонансную, ЧЧХГ (чрескожную чреспеченочную холангиографию) с применением контраста. Эти методы исследования помогают визуализировать желчевыводящие пути, увидеть очаг патологии и понять ее причину.
Если у пациента есть сопутствующие заболевания , симптоматика которых схожа с холангитом (либо провоцирующие его), назначают дифференциальную диагностику, то есть исследование несколькими способами. Это касается людей с правосторонней пневмонией, вирусным гепатитом, желчнокаменной болезнью , эмпиемой плевры, некалькулезным холециститом, первичным билиарным циррозом. Дифференциальная диагностика позволяет поставить точный диагноз и начать своевременное лечение, не допустить дальнейшего развития патологии, ее перехода в более опасные формы.
Лечение холангита
Чаще всего лечение холангита обычно проводится в условиях хирургического стационара, под постоянным наблюдением лечащего врача. Холангит, лечение которого можно проводить двумя путями и только квалифицированным врачом , является очень непростым заболеванием. В домашних условиях лечение холангита успешным не будет.
Различают консервативное и хирургическое лечение холангита. При консервативном лечении пациент должен соблюдать голод в течени е нескольких дней, постепенно переходя на диетическое питание. Хирургическое вмешательство подразумевает устранение причин заболевания.
Осложнения
Примерно половина диагностированных случаев холангита – это неосложненные формы, которые полностью поддаются терапии. 40% заболеваний сопровождаются разнообразными осложнениями, а еще 10% – полиорганной недостаточностью. Среди распространенных осложнений патологии: гепатит, билиарный цирроз печени, холецистопанкреатит, перитонит, недостаточность и абсцесс печени, сепсис, инфекционно-токсический шок.
Не допустить развития осложнений позволяет раннее выявление и грамотная терапия патологии. Людям, которых беспокоит желчный пузырь и другие органы брюшной полости, необходимо регулярно проходить профилактические осмотры.
Профилактика
Специфических профилактических мер не существует. Общие рекомендации – своевременное лечение панкреатита, ЖКБ, холецистита, паразитарных инвазий, гастродуоденита, чтобы эти болезни не спровоцировали холангит . Кроме того, если желчный пузырь или желчные пути подвергались оперативному вмешательству, необходимо регулярно посещать гастроэнтеролога для своевременного выявления патологических изменений.

Врач гастроэнтеролог, врач УЗИ, зам. главного врача по клинико-экспертной работе.
график работы специалиста:
| понедельник | 10.00-14.00 |
| среда | 9.30-14.30 |
| четверг | 9.30-14.30 |
| пятница | 13.00-16.00 |
| суббота | 9.00-15.00 |

Врач гастроэнтеролог детский высшей категории
график работы специалиста:
| понедельник | 13.00-15.00 |
Стоимость услуг гастроэтеролога
| Код услуги | Услуга | Цена, рублей |
|---|---|---|
| 11.1 | Прием врача гастроэнтеролога первичный | 1800 |
| 11.2 | Прием врача гастроэнтеролога первичный с выдачей листка нетрудоспособности | 2000 |
| 11.3 | Прием врача гастроэнтеролога повторный | 1600 |
| 11.3.1 | Консультация врача эндоскописта | 1200 |
| 11.4 | Тест на диагностику инфекции «Helicobacter pylori» | 1100 |
| 11.5 | Экспресс-Тест на диагностику инфекции «Helicobacter pylori» | 1000 |
| 11.6 | Тест на диагностику инфекции «Helicobacter pylori» системой ХЕЛИК-СКАН М | 1300 |
| 11.7 | Взятие биоматериала и экспресс-тест диагностики инфекции «Helicobacterpylori» во время ФиброГастроскопии | 1400 |
| 11.8 | Забор материала для гистологического иследования при эзофагогастроскопии, колоноскопии, бронхоскопии (без стоимости гистологического исследования) | 800 |
| 11.9 | Эзофагогастродуоденоскопия (ЭГДС) диагностическая | 3500 |
| 11.12 | Колоноскопия (видеоколоноскопия) диагностическая | 6900 |
| 11.16 | Колоноскопия диагностическая с терминальной илеоскопией (осмотр дистальной части тонкой кишки) | 7900 |
| 11.19 | Ректоскопия (осмотр прямой кишки) диагностическая | 2500 |
| 11.20 | Ректосигмоскопия диагностическая (осмотр сигмовидной кишки) | 3000 |
| 11.23 | Эндоклипирование (без стоимости расходного материала) до 3-х клипс | 4000 |
| 11.23.1 | Эндоклипирование (без стоимости расходного материала) за каждую последующую клипсу | 1500 |
| 11.24 | Эндоскопическое лигирование (без стоимости расходного материала) | 4000 |
| 11.25 | Стоимость клипсы (за ед.) | 2500 |
| 11.26 | Стоимость лигатуры (за ед.) | 4700 |
| 11.27 | Бронхоскопия диагностическая | 4000 |
| 11.30 | Запись исследования на флеш-накопитель (в стоимость входит флешка) | 350 |
| 11.31 | Эндоскопическое удаление доброкачественных новообразований первой категории (без стоимости седации и гистологического исследования) | 3700 |
| 11.32 | Эндоскопическое удаление доброкачественных новообразований второй категории (без стоимости седации и гистологического исследования) | 5900 |
| 11.33 | Эндоскопическое удаление доброкачественных новообразований третьей категории (без стоимости седации и гистологического исследования) | 9300 |
| 11.34 | Эндоскопическое удаление доброкачественных новообразований нескольких отделов кишки (без стоимости седации и гистологического исследования) | 16000 |
| 11.35 | Установка внутрижелудочного баллона (без стоимости седации) | 47000 |
| 11.36 | Снятие внутрижелудочного баллона (без стоимости седации) | 26500 |

Наша клиника приобрела экспертный УЗИ аппарат с мощными возможностями, качественной визуализацией и исключительной надежностью. Canon Aplio i800– одна из лучших ультразвуковых диагностических систем в мире.
Стойка - главное аппаратное ядро любого кабинета врача-эндоскописта. Аппаратура Pentax представляет из себя синтез высокопроизводительных видеосистем и эндоскопов для обеспечения превосходных диагностических и терапевтических возможностей и удобства специалиста.
Энтерит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Энтерит - воспалительное поражение слизистой оболочки тонкого кишечника, в результате которого происходят его дистрофические изменения, приводящие к нарушениям барьерной, пищеварительной и транспортной функции. При остром энтерите в патологический процесс вовлекаются желудок (гастроэнтерит) и толстая кишка (гастроэнтероколит).
Причины появления энтерита
В развитии острого энтерита (ОЭ) важное место занимают инфекционные и бактериальные агенты, попадающие в организм извне, паразиты, ионизирующая радиация, яды, некоторые лекарственные препараты. В группу энтеритов, вызванных внешними воздействиями, относят и пострезекционные энтериты.
К развитию заболевания могут приводить аллергические реакции на некоторые пищевые продукты или медикаменты.
Воспалению тонкого кишечника способствуют заболевания соседних органов и кожи, болезнь Крона, злокачественные новообразования, панкреатит, различные гепатиты и цирроз печени.
Хронические энтериты (ХЭ) становятся следствием ранее перенесенных инфекционных заболеваний: дизентерии, сальмонеллеза, стафилококковой инфекции. В последние годы большое значение в хронизации процесса стали придавать условно-патогенной флоре (иерсиниям, протею, синегнойной палочке), вирусам (ротавирусу), а также протозойной и глистной инвазии. Кроме того, ХЭ могут развиться на фоне длительных заболеваний желудочно-кишечного тракта, почечной недостаточности, хронической недостаточности кровообращения, атеросклероза и васкулита мезентериальных сосудов, иммунодефицитных состояний.
Описаны случаи манифестации энтерита при туберкулезе и системной склеродермии.
Алиментарные причины также имеют место в развитии хронического энтерита - переедание, еда всухомятку, несбалансированное питание (углеводистая, бедная витаминами пища), злоупотребление пряностями.
Существует риск хронического энтерита в результате длительного приема лекарственных средств (салицилатов, кортикостероидов, иммунодепрессантов, антибиотиков).
Классификация заболевания
По причине возникновения:
- инфекционный;
- паразитарный;
- медикаментозный;
- токсический;
- радиационный;
- послеоперационный;
- алиментарный;
- энзимопатический;
- врожденный (при аномалиях развития кишечника);
- воспаление тощей кишки (еюнит);
- воспаление подвздошной кишки (илеит);
- воспаление всех отделов кишечника (тотальный энтерит).
- без атрофии;
- с умеренной парциальной атрофией;
- с субтотальной атрофией ворсин.
Симптомы энтеритов
Острый энтерит
Острый энтерит начинается с диареи (до 10-15 раз в сутки), тошноты, рвоты и боли в животе. Может повышаться температура до субфебрильных значений, отмечаться головная боль, бледность кожных покровов, белый налет на языке. Пациент жалуется на слабость, вздутие живота, «бурчание» в кишечнике.
Хронический энтерит
Для хронического энтерита характерны энтеральные и внекишечные проявления.
К энтеральной симптоматике относят диарею, метеоризм, боль схваткообразного характера в верхней части живота, вокруг пупка, урчание, бурление в животе. Симптоматика обычно более выражена в период наибольшей активности пищеварительной системы – во второй половине дня.
Стул при хроническом энтерите жидкий или кашицеобразный, содержащий непереваренные остатки пищи, с частотой около 5 раз в день. Дефекация, как правило, сопровождается ощущением отсутствия сил, может отмечаться резкое падение артериального давления, тахикардия, головокружение, тремор конечностей. Иногда пациент жалуется на мучительные, сопровождающиеся бурлением и спазмами в животе позывы к дефекации.
Внекишечные проявления хронического энтерита связаны с развитием синдрома мальабсорбции – нарушения всасывания питательных веществ в тонком кишечнике, что приводит к гиповитаминозам, дефициту минеральных компонентов (железодефицитная анемия, остеопороз вследствие недостаточности кальция и т. п.), белковому голоданию. Снижается масса тела вплоть до наступления дистрофии, наблюдается атрофия мышц, нарушение менструального цикла у женщин, эректильная дисфункция у мужчин.
Диагностика энтерита
Тщательный сбор анамнеза больного дает врачу достаточно информации для постановки первичного диагноза, дополнительным подтверждением которого становятся лабораторные и инструментальные исследования.
Синонимы: Общий анализ кала. Stool analysis, Fecal analysis. Краткая характеристика исследования «Копрограмма» Кал – конечный продукт, образующийся в результате сло�.
Лучевой энтероколит
Лучевой энтероколит — это воспалительное поражение кишечника, связанное с радиационными воздействиями. Проявляется диареей, запорами, другими диспепсическими явлениями, патологическими примесями в кале, болями в животе, снижением веса, астенией. Диагностируется с помощью рентгеноконтрастного исследования тонкой, толстой кишки, колоноскопии, копрограммы, дыхательных тестов. Для лечения используют кортикостероиды, препараты 5-АМК, прокинетики, ингибиторы опиатных рецепторов, анионообменные смолы, антибиотики, пробиотики, ферментные средства, регенеранты в сочетании с диетотерапией. Оперативное лечение проводится при возникновении хирургических осложнений.
МКБ-10
Общие сведения
Впервые характерные изменения кишечника после проведенной радиотерапии злокачественного новообразования были описаны в 1917 г. К.Францем и Дж.Ортом. По мере расширения показаний к проведению лучевой терапии, как радикального и паллиативного метода лечения онкологических заболеваний, совершенствования применяемых методик, число пациентов, получающих радиотерапию, увеличилось до 60% всех онкобольных. По результатам наблюдений специалистов в сфере практической проктологии, гастроэнтерологии и онкологии, у 3-17% больных, получивших радиационную нагрузку, развиваются ранние (острые) и поздние (хронические) формы лучевого энтероколита. Неятрогенное повреждение кишечника ионизирующими излучениями в настоящее время фиксируется крайне редко.
Причины лучевого энтероколита
Пострадиационное воспаление кишечника обычно развивается у пациентов, принимающих радиотерапию по поводу злокачественных новообразований брюшной полости, забрюшинного пространства, малого таза. Прямое повреждающее воздействие на различные участки тонкой и толстой кишки возникает вследствие лучевого лечения рака желудка, поджелудочной железы, шейки матки, яичников, предстательной железы, яичек, мочевого пузыря, прямой кишки, почечных карцином, опухолей надпочечников, ретроперитонеальных лимфом и пораженных метастазами лимфоузлов. Радиационная толерантность тонкого кишечника достигает 35 Гр, толстого — 40 Гр. При более высокой лучевой нагрузке наступают отсроченные патологические изменения. Острая обратимая реакция в процессе терапии ионизирующим излучением может развиться и при меньших дозах.
Вероятность возникновения радиационного энтероколита повышается при наличии воспалительных заболеваний кишечника, послеоперационных спаек, ограничивающих подвижность петель тонкой кишки, у лиц пожилого возраста, пациентов, которым назначена химиотерапия. Дополнительными факторами риска являются сопутствующие заболевания (артериальная гипертензия, сахарный диабет), астеническое телосложение, использование устаревшей радиационной техники, неправильный расчет лучевой нагрузки, несоблюдение техники облучения. Развитие клиники радиационного энтероколита возможно в рамках острой лучевой болезни при равномерном внешнем облучении дозой более 20 Гр во время ядерных катастроф, при халатном отношении к технике безопасности во время работы с источниками ионизирующих излучений.
Патогенез
Механизм развития лучевого энтероколита зависит от времени возникновения заболевания. Раннее радиационное поражение, возникающее непосредственно в процессе радиотерапии или в течение первых трех месяцев после курса лечения, основано на цитотоксическом действии ионизирующего излучения. Десквамация, преходящая атрофия, гибель энтероцитов и колоноцитов сочетаются с неспецифической воспалительной реакцией. Укорочение ворсинок, отек, гиперемия, выраженная нейтрофильная инфильтрация собственной пластинки кишки нарушают пристеночное пищеварение, процессы расщепления нутриентов, всасывания воды, усиливают или угнетают перистальтику кишечника. Благодаря быстрому делению оставшихся эпителиальных клеток слизистая кишки полностью восстанавливается, явления энтероколита купируются.
При сверхвысоких дозах лучевой нагрузки развиваются стойкие поздние поражения, обусловленные патоморфологическими изменениями мелких подслизистых сосудов. Нарушение кровообращения в кишечной стенке, вызванное микротромбированием и гиалинозом артериол, приводит к развитию хронической ишемии и связанной с ней гипорегенераторной атрофии кишечных эпителиоцитов. При значительном истончении слизистой уплощается ее рельеф, повышается кишечная проницаемость, замедляется моторика, нарушается абсорбция основных питательных веществ, желчных кислот, возникают участки язв и эрозий, в тяжелых случаях происходит некротическая деструкция. Ситуацию усугубляет гипоксический реактивный фиброз мышечного слоя, осложняющийся рубцовым стенозированием просвета кишечника.
Классификация
Систематизация форм лучевого энтероколита учитывает время возникновения расстройства, выраженность и локализацию патоморфологических изменений кишечной стенки. Такой подход позволяет более точно спрогнозировать исход и подобрать адекватное лечение. Выделяют следующие варианты лучевого повреждения кишечника:
- По времени возникновения: ранние и поздние поражения кишечника. Острые формы лучевого воспаления возникают во время курса радиотерапии или на протяжении 3 месяцев после завершения лечения. В большинстве случаев они полностью обратимы. Для позднего лучевого повреждения, развивающегося спустя 4 и более месяцев после облучения, характерны хроническое течение, выраженные деструктивные изменения кишечника, менее благоприятный прогноз.
- По характеру патологических изменений: при оценке варианта энтероколита учитывается глубина повреждения кишечной стенки. Наиболее легкой формой является поверхностное катаральное воспаление. Для эрозивно-десквамативного и инфильтративно-язвенного лучевого воспалительного процесса, часто осложняющегося кишечными кровотечениями, характерен дефект слизистой вследствие полной атрофии эпителиоцитов. Самым тяжелым считается некротическое воспаление.
- По локализации воспаления: радиационный энтерит, колит. Хотя тонкая кишка более чувствительна к лучевой нагрузке, благодаря высокой мобильности она реже подвергается повреждению. Однако энтериты протекают тяжелее, чем колиты, и соответственно имеют более серьезный прогноз. При воспалении толстой кишки чаще возникают осложнения, требующие хирургического лечения. Заболевание протекает более тяжело при поражении обоих отделов кишечника.
Симптомы лучевого энтероколита
Клиническая картина острой формы заболевания сходна с признаками кишечного воспаления инфекционной этиологии. У пациентов наблюдается тошнота и рвота, потеря аппетита, учащенный стул с примесями слизи, боли в животе различной локализации. Значительное нарушение всасывания жиров проявляется выделением зловонных каловых масс светлого цвета с жирным блеском. При прогрессировании лучевой воспалительной реакции боли усиливаются, могут присоединяться ложные болезненные позывы к дефекации, в кале появляется кровь. Поздние радиационные энтероколиты характеризуются дискомфортом и умеренными болями в левой подвздошной области, других участках живота, чередованием запоров и диареи, потерей массы тела. Отмечаются нарушения общего состояния — головные боли, головокружения, слабость, снижение трудоспособности.
Осложнения
При язвенно-некротическом варианте лучевого энтероколита возникают потери крови с калом, которые со временем провоцируют формирование тяжелой железодефицитной анемии. Иногда развиваются профузные кровотечения, представляющие опасность для жизни больного. При лучевом энтероколите может происходить некроз всех слоев кишечной стенки, что приводит к перфорации и развитию местного или разлитого перитонита.
В случае хронического течения заболевания формируются рубцовые стриктуры, которые могут осложняться динамической или механической кишечной непроходимостью. Нарушение всасывания витаминов группы В сопровождается возникновением В12-дефицитной анемии, периферической полинейропатии. Ретиноловая недостаточность проявляется нарушением сумеречного зрения, слепотой, сухостью кожи и слизистых. При значительном недостатке эргокальциферола возможны остеопороз, кариес.
Диагностика
Постановка диагноза лучевого энтероколита не представляет затруднений при наличии в анамнезе сведений о радиационных воздействиях. Диагностический поиск направлен на тщательное обследование органов пищеварения с целью исключения других причин поражения кишечника. Наиболее информативными являются следующие инструментальные и лабораторные исследования:
- Рентгенологические методы. Рентгенография тонкого кишечника и ирригоскопия визуализируют признаки, характерные для лучевого поражения. Выявляются отсутствие гаустраций, сглаженность крипт слизистой, наличие язв или свищей, рубцовое сужение кишки. В сложных случаях выполняется МСКТ, МРТ брюшной полости.
- Колоноскопия. Введение эндоскопа через прямую кишку позволяет врачу осмотреть весь толстый кишечник. При энтероколите обнаруживаются очаги катарального воспаления слизистой, язвенные дефекты, точечные кровоизлияния, участки атрофии. Дополнительно выполняет биопсия кишечной стенки для гистологического анализа.
- Копрограмма. При анализе кала определяются типичные признаки лучевого воспаления: слизь, большое количество эритроцитов и лейкоцитов, примеси нейтральных жиров, непереваренных частиц пищи. Диагностика может дополняться бактериологическим посевом, который используется для выявления патогенной микрофлоры.
При хроническом воспалении с помощью мезентериальной ангиографии определяется поражение артериол, приводящее к ишемии. Для исключения других возможных причин энтероколита (непереносимости лактозы, СИБР) применяют функциональные Н2-дыхательные тесты. Для лучевого энтероколитического синдрома типично снижение количества гемоглобина и эритроцитов, микроцитоз, уменьшение содержания ретикулоцитов в клиническом анализе крови.
Дифференциальная диагностика проводится с воспалительными заболеваниями кишечника (терминальным илеитом, неспецифическим язвенным колитом), энтероколитами вирусной или бактериальной этиологии, амебиазом, целиакией, спру, первичной лактазной недостаточностью, синдромом избыточного бактериального роста (СИБР), злокачественными новообразованиями пищеварительного тракта. Кроме наблюдения у врача-проктолога или гастроэнтеролога, пациенту может потребоваться консультация онколога, радиолога, инфекциониста, гематолога, общего хирурга.
Лечение лучевого энтероколита
Терапевтическая тактика в целом напоминает схему ведения пациентов с болезнью Крона, язвенным колитом. Независимо от варианта энтероколитического лучевого синдрома, проводится коррекция питания. Больным рекомендован рацион с высоким содержанием белка (100-120 г/сут.), достаточным количеством углеводов, жиров, макро- и микроэлементов, витаминов. При тяжело протекающих поздних энтероколитах возможен перевод пациента на энтерально-зондовое и парентеральное питание. При умеренно выраженной симптоматике достаточным оказывается симптоматическое лечение. Пострадиационную диарею эффективно купируют анионообменные смолы и блокаторы опиоидных рецепторов.
Для стимуляции моторики применяют прокинетики, которые для редукции возросшего количества микроорганизмов комбинируют с нитроимидазолами и тетрациклинами. Слабительные могут назначаться при отсутствии кишечной обструкции. Чтобы стимулировать восстановление эпителия, используют нестероидные анаболики, регенеранты и репаранты. Назначение антагонистов H2-рецепторов или ингибиторов протонной помпы позволяет ускорить заживление участков с эрозиями и язвами. При нарушении процессов пищеварения показаны ферментные препараты. Для профилактика возможного дисбиоза используются пробиотики. При среднетяжелом и тяжелом течении оправдано проведение патогенетической медикаментозной терапии, включающей:
- Кортикостероиды. Противовоспалительная терапия глюкокортикоидами позволяет блокировать образование арахидоновой кислоты и некоторых других медиаторов воспаления, затормозить пролиферацию Т-хелперов, уменьшить содержание в крови моноцитов и за счет этого сократить количество тканевых макрофагов. Пациентам с энтероколитом обычно назначают прием преднизолона или метилпреднизолона.
- Производные 5-аминосалициловой кислоты. Их эффект основан на блокировании циклооксигеназного и липооксигеназного механизмов образования медиаторов воспаления — простагландинов, тромбоксанов, лейкотриенов. Лекарственные средства с 5-АСК угнетают продукции миофибробластами белка, тормозящего разрушение рубцовой ткани, что позволяет замедлить или предотвратить возникновение фиброза.
Терапевтическую резистентность тяжелого энтероколита позволяет снизить проведение гипербарической оксигенации. До 20-30% пациентов с поздним радиационным воспалением, выраженными стриктурами и стенозом нуждаются в оперативном лечении. В зависимости от ситуации проводятся сегментарная резекция тонкой кишки, энтероэнтеростомия, энтероколостомия, энтеростомия (еюностомия или илеостомия), резекции ободочной кишки, стомирование толстого кишечника, наложение различных типов толстокишечных анастомозов.
Прогноз и профилактика
У большинства больных с острым воспалением наблюдается полное выздоровление с восстановлением целостности слизистой оболочки. У 70-80% пациентов с хроническим процессом удается добиться стойкой клинической ремиссии консервативными методами. Прогностически неблагоприятной является язвенно-некротическая форма лучевого энтероколита, которая может приводить к серьезным осложнениям и ограничению трудоспособности пациентов. Профилактика радиационных поражений кишечника заключается в индивидуальном подборе курсовой и разовой дозы облучения, соблюдении перерывов между сеансами лучевой терапии, применении радиопротекторов.
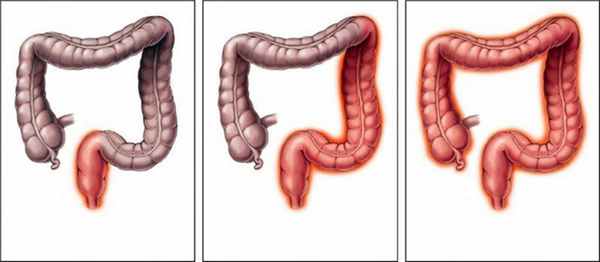
Хронический колит
Хронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Причины возникновения и факторы риска
Хронический колит кишечника может быть спровоцирован целым рядом причин:
- Неправильное питание – самая распространенная причина появления заболевания. Однообразие, минимум витаминов, много белков и углеводов, мало клетчатки – все это факторы, которые могут повлиять на развитие патологии.
- Низкая подвижность, употребление алкоголя.
- Заболевания желудка и пищеварительной системы в целом – гастрит, панкреатит, энтерит, холецистит, в результате которых пища неправильно обрабатывается ферментами.
- Последствия острых кишечных инфекций, поражения глистами и другими паразитами.
- Нарушенная функция кишечника, в том числе врожденная.
- Следствие приема препаратов, влияющих на среду кишечника.
- Экзогенная интоксикация ртутью, мышьяком, солями фосфора, свинцом.
- Эндогенная интоксикация, вызванная уремией, гипертиреозом.
- Печеночная недостаточность.
- Воздействие радиации, лучевая терапия.
- Атеросклероз - вызывает ишемический колит у пациентов старшего возраста.
- У женщин во время беременности.
- После
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Симптомы заболевания
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
- В первую очередь проявлением заболевания становится боль спастического ноющего характера. Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов.
- Появление проблем со стулом – часто с запорами и выделением кала, фрагментированного и покрытого слизью или диареей. Также наблюдается «запорный понос» - выделение жидкого кала после порции нормального.
- Боли при позывах к опорожнению кишечника.
- Вздутие живота, урчание, повышенное образование газов.
Виды колита
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
- Первичный:
- Инфекционный – вызывают патогенные грибки.
- Токсический – интоксикация химическими веществами.
- Паразитарный – вызванный паразитами.
- Аллергический – реакция на лекарства или пищу.
- Радиационный.
- Лимфоцитарный, коллагеновый и другие – этиология пока неизвестна.
- Механический – следствие множественных запоров.
- Медикаментозный – реакция на прием антибиотиков и других лекарств.
- Вторичный – является следствием других заболеваний, как лечить его зависит от обстоятельств, спровоцировавших заболевание.
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
Диагностика
Хронический колит выявляется при помощи проведения следующих этапов обследования:
- Копрологические исследования – анализ кала с целью определения качества обменных процессов и состояния пищеварительной системы в целом. Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах.
- Ирригография или рентгеновский снимок кишечника для определения локализации заболевания, оценки состояния слизистой, определения дискинезии. и колоноскопия – важные исследования, помогающие диагностировать катаральные и атрофические изменения толстой кишки.
Лечение хронического колита
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
Возможные осложнения
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
- Кишечное кровотечение.
- Перфорацию язвы.
- Появление спаек.
- Дивертикулез
- Кишечную непроходимость.
К какому врачу обратиться
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике ЦКБ РАН. В арсенале специалистов - собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний. Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Читайте также:
