Лучевая диагностика оссифицирующего арахноидита
Добавил пользователь Alex Обновлено: 07.01.2026
Арахноидит – серозное воспаление паутинной оболочки головного или спинного мозга.
КЛИНИЧЕСКАЯ КАРТИНА
При развитии конвекситального арахноидита основным клиническим проявлением являются функциональные нарушения коркового слоя в области лобной, теменной и височной долей, при этом в процесс вовлекается и область центральных извилин. Наиболее характерными жалобами, которые предъявляют пациенты, являются общая слабость, быстрая утомляемость, повышенное потоотделение, плохая память, головокружение, постоянная или приступообразная головная боль, тошнота или рвота. Кроме того, может отмечаться повышенная метеочувствительность, различные нарушения сна, неустойчивое артериальное давление. Наиболее характерной локализацией головных болей являются лобная, теменная или затылочная области, причем в области наибольшей боли обязательно отмечается болезненность при перкуссии головы. Отмечена очаговая симптоматика: анизорефлексия, патологические рефлексы, снижение брюшных рефлексов, центральный парез VI, XII пар черепных нервов, болезненность точек выхода тройничного нерва. На глазном дне возможно выявление расширения вен сетчатки, бледность дисков зрительных нервов. Характерны локальные или общие эпилептические припадки. Базальный арахноидит подразделяют на оптико-хиазмальный, арахноидит заднейчерепной ямки и мостомозжечкового угла. При оптико-хиазмальном арахноидите процесс локализуется в области зрительного перекреста, при этом образуются спайки или кисты. В первую очередь при развитии этой патологии начинает снижаться острота зрения, и изменяются поля зрения одного или обоих глаз. На первом этапе начинают суживаться поля зрения на зеленый и красный цвета. На фоне продолжающегося развиваться процесса снижения зрения больные начинают предъявлять жалобы на головную боль, происходит изменение функций глазодвигательных нервов. Далее выявляются нарушения вегетативной регуляции, которая клинически проявляется в виде нарушений сна, нарушений водно-электролитного или углеводного обмена. Окулист на глазном дне может отметить атрофию зрительного нерва или даже застойные явления соска зрительного нерва. При наличии процесса на основании мозга, в области хиазмы характерным симптомом является прогрессирующее нарушение зрения, вплоть до слепоты. На глазном дне определяется застойный сосок, атрофия зрительного нерва. Характерным является сужение полей зрения, глазодвигательные расстройства: птоз, диплопия, косоглазие, аносмия. При локализации процесса в области задней черепной ямки характерно поражение мозговых оболочек в области боковой или большой цистерны, в краниоспинальной области с возможным нарушением циркуляции цереброспинальной жидкости. Это частая и тяжелая форма церебрального арахноидита. Клинические проявления этого заболевания могут напоминать симптомы опухоли мозжечка, но характерно более стремительное нарастание этих признаков. Общемозговые симптомы более выражены, чем очаговые. Характерным симп-томом является головная боль, локализующаяся в затылочной области и иррадиирующая в глазные яблоки и заднюю поверхность шеи. В процессе развития болезни возникают приступы диффузной головной боли, сопровождающиеся тошнотой и рвотой. Умеренно выражены менингиальные симптомы. Возможны психические нарушения: от легкой оглушенности до спутанности сознания. Проявление очаговой симптоматики зависит от локализации процесса.
СИМПТОМЫ
Общими признаками для всех арахноидитов являются:
1) возникновение арахноидита спустя 10–12 дней после инфекционного заболевания;
2) наличие головных болей с чувством распирания и давления на глаза;
3) нарушение сна;
4) снижение работоспособности;
5) ухудшение зрения;
6) наличие астено-невротического синдрома, ипохондрии.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. Лечение может быть консервативным и хирургическим. Принцип лечения определяется клинической формой заболевания. Арахноидиты задней черепной ямки и спинного мозга, выпуклой поверхности полушарий мозга, опто-хиазматической области, кисты лечатся хирургическим путем. Проводится применение шунтирования при гидроцефалии.
Запись к врачу
Повторный расширеный прием (осмотр, консультация) врача-невролога, кандидата медицинских наук (эпилептолог 40 мин)
Первичный расширеный прием (осмотр, консультация) врача-невролога, кандидата медицинских наук (эпилептолог 40 мин)
Лучевая диагностика оссифицирующего арахноидита
Лучевая диагностика оссифицирующего арахноидита
а) Определения:
• Интрадуральная оссификация, связанная с поствоспалительным спаечным процессом с вовлечением поясничных корешков спинного мозга
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Образования костной плотности (по данным КТ) в спинномозговом канале поясничного отдела позвоночника
• Локализация:
о Поясничный отдел позвоночника
• Морфология:
о Тонкие, линейные или опухолевидные очаговые кальцинаты
2. Рентгенологические данные:
• Рентгенография:
о Кальцификаты в спинномозговом канале
3. КТ при оссифицирующем арахноидите:
• Костная КТ:
о Кальцинаты в области спаянных друг с другом корешков конского хвоста
4. МРТ при оссифицирующем арахноидите:
• Т1-ВИ:
о Участки кальцификации в Т1-режиме характеризуются вариабельной интенсивностью сигнала:
- Гипоинтенсивный, изоинтенсивный или гиперинтенсивный
• Т2-ВИ:
о Скученные и спаянные друг с другом корешки конского хвоста, образующие плотные тяжи и опухолеподобные структуры
о Вторичный спаечный процесс и кисты паутинной оболочки
о Линейные или очаговые зоны гипоинтенсивного сигнала:
- Крупные оссификаты иногда характеризуются гиперинтенсивным Т2-сигналом
о Могут быть признаки объемного воздействия на конус спинного мозга или конский хвост
• Т1-ВИ с КУ:
о Минимальное или отсутствие контрастного усиления корешков
5. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Интратекально введенный контраст может ограничивать визуализацию кальцинатов
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Тонкие аксиальные КТ-срезы с сагиттальной реконструкцией
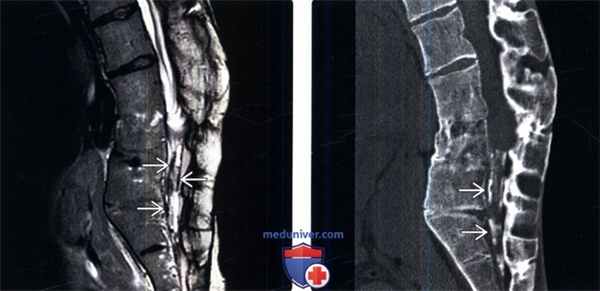
(Слева) Сагиттальный срез, Т2-ВИ поясничного отдела позвоночника: зоны гипоинтенсивного сигнала вдоль границ каудальной части дурального мешка, являющиеся проявлениями кальцифицирующего арахноидита.
(Справа) Сагиттальный КТ-срез, этот же пациент: хорошо видны грубые кальцинаты дистальной части дурального мешка. Также определяются признаки межтелового костного блока на уровне L3-L4, L4-L5 и L5-S1.
в) Дифференциальная диагностика оссифицирующего арахноидита:
1. Кальцифицированные бляшки твердой мозговой оболочки:
• Тонкие кальцинаты в толще твердой мозговой оболочки
• Бессимптомное течение, случайная находки у пациентов старческого возраста
2. Стеноз позвоночника:
• Скученность корешков спинного мозга
• Выраженные дегенеративные изменения
• Отсутствие интратекальных кальцинатов
3. Интрадуральная опухоль:
• Накапливающее контраст образование, состоящее из некальцифицированных тканей
• Оттеснение корешков конского хвоста
4. Остаточные количества пантопака:
• Гиперинтенсивность в Т1
• Изо- или гипоинтенсивность в Т2
• Дифференциальный диагноз с кальцинатами проводится на основании результатов КТ
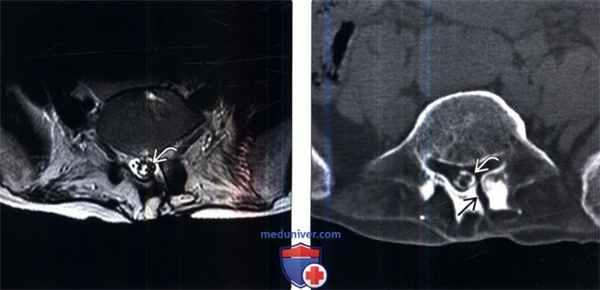
(Слева) Аксиальный срез, Т2-ВИ: зона гипоинтенсивного сигнала в области границ дурального мешка представляющая собой кальцинаты.
(Справа) Аксиальный КТ-срез: грубые кальцинаты каудальной части дурального мешка. Также здесь визуализируется послеоперационный дефект в левой пластинке дуг и L5.
г) Патология:
1. Общие характеристики:
• Этиология:
о Перенесенная ранее травма или операция на поясничном отделе позвоночника, субарахноидальное кровоизлияние, миелография, спинальная анестезия
о Патофизиология арахноидита поясничного отдела позвоночника:
- Депозиты фибрина
- Пролиферация фибробластов
- Периневральный фиброз и фиброз мягких мозговых оболочек
о Причинами оссификации могут стать:
- Интрадуральная гематома
- Интеграция костных фрагментов
- Костная метаплазия на фоне хронического воспаления и фиброза
- Конечная стадия хронического арахноидита
• Сочетанные изменения:
о Сирингомиелия
2. Макроскопические и хирургические особенности:
• Кальцифицированная воспалительная соединительная ткань
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Боль в нижней части спины
о Другие симптомы/признаки:
- Корешковая и некорешковая боль в нижней конечности
- Парапарез, тазовые нарушения
• Особенности клинической картины:
о Специфическая клиническая симптоматика отсутствует:
- Клиническая картина напоминает стеноз позвоночника и полинейропатию
2. Демография:
• Эпидемиология:
о Редкое заболевание
3. Течение заболевания и прогноз:
• Возможно постепенное прогрессирование неврологического дефицита
е) Диагностическая памятка. Следует учесть:
• При обнаружении в ходе МР-исследования неоднородного сигнала в каудальной части дурального мешка необходимо назначать пациентам КТ
Лучевая диагностика оссифицирующего арахноидита
1. Врачебно-трудовая экспертиза при оптохиазмальном лептоменингите: метод, рекомендации. – Л., 1979. – 14 с. (ЛИЭТИН).
3. Макаров А. Ю., Туричин В. И., Костина 3.И. Диагностика и лечение нейросаркоидоза // Ж. неврол. и психиатр. – 1995. – Т. 95, № 1. – С. 90-93.
4. Пиль Б. Н. Диагностика хронических воспалительных заболевании оболочек головного мозга. – Л.: Медицина, 1977. – 168 с.
5. Соколова О. Н., Парфенова Н. Д., Осипова И. Л. Оптохиазмальные арахноидиты. – М.: Медицина, 1990. 192 с.
6. Барашнев Ю.И. – Клинико-морфологическая характеристика и исходы церебральных расстройств при гипоксически-ишемических энцефалопатиях – Акуш. гинек.– 2000, – №5ю –С. 39-42.
7. Громов С.А. Клинико-биохимическое исследование при эпилепсии С. А. Громов, С.К. Хоршев, Ю.И. Поляков и др. II Журнал неврологии и психиатрии им. С.С. Корсакова. – 1997. – № 9. – С. 46–49.
8. Мухин К.Ю. Петрухин А.С. Миронов М.Б. Эпилептические синдромы. Диагностика и терапия. Справочное руководство для врачей. Москва 2008. с57-77.
9. Одинак М.М. Эпилепсия: этиопатогенез, клиника, дифференциальная диагностика, медикаментозное лечение / М.М. Одинак, И.В. Дыскин. - СПб.: Политехника. 1997. – 233 с.
11. Петрухин. А.С. Основные принципы диагностики и лечения эпилепсии у детей и подростков I А.С. Петрухин, К.Ю. Мухин, М.И. Медведев // Современная психиатр. – 2000. – №1. – С. 12-15.
13. ArzimanoglouA. Guemni’R., Aicardi J:. Aicardi’s Epilepsy in children. – 2004. – Philadelphia.-516,p:
14. Cowan L.D., Bodensteiner J.В., Levitoh А., Doherti L. Prevalence of the Epilesies in the Children and Adolescent\USA.JЈ/7z7epA/a, 1989,Vol.30 (1 ):94-106.
15. Dexter J.D. The relationship between stage HI and IV and REM sleep and arousals with migraine // Headache. – 1979. – Vol. 19. – P. 364-369.
16. Hauser W.A. Epilepsy: Frequency. Causes and Consequences / W.A. Hauser, D.C. Hesdorffer. – New York: Demos Publ., 1990 – P. 273-296.
17. Meier-Ewert K.. Schulz H. (Eds.) Schlaf und Schlafstorungen. – Springer. – Verlag. Berlin. Heidelberg. New York, 1990.
18. Panayiotopoulos CP. The Epilepsies. Seizures. Syndromes and Management / CP. Panayiotopoulos. -Oxford: Bladon Medical Publ., 2005. – 541 p.
Актуальность. Кистозный арахноидит – это воспаление паутинной оболочки мозга. Арахноидит составляет около 3-5 % среди органических заболеваний нервной системы (Лобзин В. С., 1983). Основные причины: грипп и другие вирусные инфекции, хронический тонзиллит, риносинуситы, отиты, черепно-мозговая травма. Наиболее частая причина инфекционного арахноидита – грипп. Арахноидит развивается в сроки от 3-5 месяцев до года и более после перенесенного гриппа, что объясняется временем, необходимым для осуществления аутоиммунного процесса. Примерно у 55-60 % больных арахноидит связан с перенесенным ранее инфекционным заболеванием. Чаще всего это вирусные инфекции:грипп, вирусный менингит и менингоэнцефалит, ветряная оспа, цитомегаловирусная инфекция, корь и др. А также хронические гнойные очаги в области черепа: периодонтит, синусит, тонзиллит, отит, мастоидит. В 30 % арахноидит является следствием перенесенной черепно-мозговой травмы, чаще всего субарахноидального кровоизлияния или ушиба головного мозга, хотя вероятность возникновения арахноидита не зависит от тяжести полученных повреждений. В 10-15 % случаев арахноидит не имеет точно установленной этиологии.
На сегодняшний день в неврологии различают истинный арахноидит, имеющий аутоиммунный генез, и резидуальные состояния, обусловленные фиброзными изменениями паутинной оболочки после перенесенной черепно-мозговой травмы или нейроинфекции (нейросифилис, бруцеллез, ботулизм,туберкулез и др.). В первом случае арахноидит носит диффузный характер и отличается прогрессирующим или интермитирующим течением, во втором – часто имеет локальный характер и не сопровождается прогредиентностью течения. Паутинная оболочка располагается между твердой и мягкой мозговыми оболочками. Она не сращена с ними, но плотно прилегает к мягкой мозговой оболочке в местах, где последняя покрывает выпуклую поверхность извилин головного мозга. В отличие от мягкой мозговой оболочки паутинная не заходит в мозговые извилины и под ней в этой области образуются заполненные цереброспинальной жидкостью подпаутинные пространства. Из подпаутинных пространств через грануляции паутинной оболочки, а также по периневральным и периваскулярным щелям происходит отток цереброспинальной жидкости из полости черепа. Под воздействием различных этиофакторов в организме начинают вырабатываться антитела к собственной паутинной оболочке, вызывающие ее аутоиммунное воспаление – арахноидит. Арахноидит сопровождается утолщением и помутнением паутинной оболочки, образованием в ней соединительнотканных спаек и кистозных расширений. Спайки, образованием которых характеризуется арахноидит, приводят к облитерации указанных путей оттока цереброспинальной жидкости с развитием гидроцефалии и ликворно-гипертензионных кризов, обуславливающих возникновение общемозговой симптоматики. В клинической практике арахноидит классифицируют по локализации. Выделяют церебральный и спинальный арахноидит. Первый в свою очередь подразделяется на конвекситальный, базилярный и арахноидит задней черепной ямки. Конвекситальный арахноидит может проявляться легкими и среднетяжелыми нарушениями двигательной активности и чувствительности в одной или обеих конечностях с противоположной стороны. В 35 % арахноидит этой локализации сопровождается эпилептическими приступами. Обычно имеет место полиморфизм эпиприступов. Наряду с первично- и вторично генерализованными наблюдаются психомоторные простые и сложные приступы. После приступа возможно возникновение временного неврологического дефицита. Базилярный арахноидит может быть распространенным или локализоваться преимущественно в оптико-хиазмальной области, передней или средней черепной ямке. Арахноидит задней черепной ямки часто имеет тяжелое течение, сходное с опухолями головного мозга этой локализации. Арахноидит мосто-мозжечкового угла, как правило, начинает проявляться поражением слухового нерва. Характерны мозжечковые расстройства: нарушения координации, нистагм и мозжечковая атаксия. Арахноидит в области большой цистерны может осложниться развитием окклюзионной гидроцефалии и образованием сирингомиелитической кисты.
Установить истинный арахноидит невролог может только после комплексного обследования пациента и сопоставления анамнестических данных, результатов неврологического осмотра и инструментальных исследований. Исследование неврологического статуса позволяет выявить нарушения со стороны черепно-мозговых нервов, определить очаговый неврологический дефицит, психо-эмоциональные и мнестические расстройства.
Рентгенография черепа в диагностике арахноидита является малоинформативным исследованием. Она может выявлять лишь признаки длительно существовавшей внутричерепной гипертензии: пальцевые вдавления, остеопороз спинки турецкого седла.
О наличие гидроцефалии можно судить по данным Эхо-ЭГ. При помощи ЭЭГ у больных с конвекситальным арахноидитом выявляют очаговую ирритацию и эпилептическую активность.
На ЭЭГ при конвекситальном арахноидите обнаруживаются локальные изменения биопотенциалов, а у больных с эпилептическими припадками – типичные для эпилепсии изменения. Решающее значение в диагностике арахноидита имеют данные томографии головного мозга (КТ и МРТ), свидетельствующие о расширении субарахноидального пространства, желудочков и цистерн мозга, иногда кисты в подоболочечном пространстве, при отсутствии очаговых изменений в веществе мозга. КТ и МРТ головного мозга позволяют выявить морфологические изменения, которые сопровождают арахноидит (спаечный процесс, наличие кист, атрофические изменения), определить характер и степень гидроцефалии, исключить объемные процессы (гематому, опухоль, абсцесс головного мозга). Изменения формы подпаутинных пространств могут быть выявлены в ходе КТ-цистернографии.
Целью исследования явилось определение особенностей МРТ исследований у детей с кистозным арахноидитом с симптоматической эпилепсией.
Материалы и методы: МРТ исследования были проведены среди 20 детей с кистозными арахноидитами осложненными симптоматической эпилепсией. Возраст детей варьировал от 3 года до 14 лет. Дебют эпилептических приступов отмечался с момента рождения до 13 лет, средний возраст дебюта 4,2±0,96 лет. Длительность заболевания в среднем составила 3,2±0,47 лет. МРТ исследования проводили по стандартной технологии (аксиальный, фронтальный и сагиттальный проекции). Применялись следующие стандартные программные режимы:
– Т1 и Т2-взвешенных изображениях в каждом случае;
– стандартный режим SE для регистрации грубых структурных изменений и состояния ликворных пространств, а также для оценки костных и деструктивных изменений;
– стандартный режим FSE (быстрое спин-эхо) для более контрастной визуализации серо-белой демаркации, а также тонкой оценки структуры белого вещества, измерения толщины кортикальной пластинки, наличия или отсутствия перивентрикулярного отека;
– режим GRE (градиент – эхо) для визуализации кальцинатов и псевдотуморозных изменений, опухолей;
– режим 1R (инверсия-восстановления) для обзорных исследований мозговой паренхимы и регистрации ликвородинамических изменений.
Среди специальных режимов МР визуализации использовали следующие:
– инверсия-восстановления с редуцированным сигналом от свободной жидкости (FLAIR) для более четкой визуализации перивентрикулярных отделов желудочковой системы и субэпендимарных пространств, достигающиеся подавлением суммационных артефактов от свободного ликвора.
Результаты исследования. При обследовании 18 детей с кистозным арахноидитом осложненным симптоматической эпилепсией у 1 (5,5 %) случай установлено смещение срединных структур головного мозга, у 3 (16,7 %) детей асимметрия боковых желудочков. Субарахноидальное пространство расширено у 10 (55,6 %) детей с данной патологией в большинстве случаев в лобно-теменно-височной зоне головного мозга. Сужение субарахноидального пространства регистрировалось у 3 (16,7 %) детей в основном за счет арахноидальной кисты. В белом веществе головного мозга у 7 (38,9 %) больных наблюдались очаги патологической интенсивности. В 4 (22,2 %) случаях отмечались арахноидальные кисты локализованные в задней черепной ямке.
При анализе заключений МРТ исследований у детей с кистозным арахноидитом осложненных симптоматической эпилепсией установлено, что у 3 (16,7 %) детей отмечалась энцефалопатия, у 5 (27,8 %) внутричерепная гипертензия. Среди всех обследованных детей у 4 (22,2 %) наблюдалась умеренная атрофия головного мозга в большинстве случаев в лобно-височной доли. У 2 (11,1 %) детей с данной патологией на рутинной МРТ исследовании изменений не выявлено. Неправомерно суждение об истинном (актуальном) арахноидите лишь на основании морфологических изменений, выявляемых на ПЭГ, при КТ, МРТ исследовании без учета особенностей клинической картины, течения заболевания (прогредиентность первых симптомов, появление новой симптоматики). Поэтому необходима объективизация жалоб, свидетельствующих о гипертензивном синдроме, нарушении зрения, частоте и тяжести кризов, эпилептических припадков. Лишь сопоставление клинических данных и результатов дополнительных исследований дает основание диагностировать истинный текущий арахноидит и отличить его от резидуальных стабильных состояний: эхо-ЭГ позволяет получить информацию о наличии и выраженности гидроцефалии, однако не позволяет судить о ее характере (нормотензивная, гипертензивная) и причине; КТ, МРТ дают возможность объективизировать спаечный и атрофический процесс, наличие гидроцефалии и ее характер (арезорбтивная, окклюзионная), кистозных полостей, исключить объемное образование. КТ-цистернография позволяет выявить прямые признаки изменения конфигурации подпаутинных пространств, цистерн. ЭЭГ выявляет очаги ирритации при конвекситальном арахноидите, эпилептическую активность (у 78 % больных с эпилептическими припадками). Эти данные лишь косвенно свидетельствуют о возможности слипчивого процесса и сами по себе не являются основанием для диагноза;
Таким образом, наиболее частой находкой при МРТ исследовании детей с кистозными арахноидитами осложненными симптоматической эпилепсией является атрофический процесс головного мозга на фоне энцефалопатии и внутричерепной гипертензии.
Арахноидит
Арахноидит – это хронический диффузный продуктивный процесс, локализующийся в паутинной оболочке головного мозга. Арахноидит редко захватывает только одну оболочку, так случилось из-за того, что паутинная оболочка не имеет собственной сосудистой сети, инфекция при арахноидите всегда переходит с одной из мозговых оболочек - твердой или мягкой. В процесс вовлекаются и эпендима, и сосудистые сплетения. Практикующие врачи не применяют термин “арахноидит” именно из-за невозможности изолированного поражения этой оболочки мозга.
Причины возникновения
Воспаление оболочек мозга развивается в результате поражения инфекционным агентом: вирусы гриппа, кори, ветряной оспы, цитомегаловирус; может возникать при туберкулезе, токсоплазмозе, бруцеллезе, паротите, сифилисе. В одних случаях патологические изменения в тканях вызывают сами возбудители, в других – токсины, которые они выделяют. У некоторых пациентов причины заболевания выяснить не удается.
С момента получения травмы, реактивного воспаления или заболевания (грипп, инфекции околоносовых пазух), может пройти длительный промежуток времени, прежде чем проявятся симптомы арахноидита.
При воспалении паутинная оболочка утолщается, мутнеет, при отсутствии лечения появляются наложения фибрина (скопления белка фибриногена, который в организме обеспечивает свертывание крови). Развитие болезни приводит к образованию спаек между арахноидальной и сосудистой оболочками. Это чревато нарушением нормальной циркуляции спинномозговой жидкости и появлением кист (арахноидальных).
В зависимости от локализации поражения (в участке спинного или головного мозга), арахноидит называется спинальным или церебральным. В последнем случае различают арахноидит мосто-мозжечкового угла, задней черепной ямки, оптохиазмальный и прочие разновидности.
Симптомы
При воспалении паутинной оболочки проявляются симптомы, которые сигнализируют о поражении мозга (общемозговые), а также симптомы, которые зависят от местонахождения очага воспаления. Заболевание практически всегда начинается подостро с переходом в хроническую форму.
У пациента постепенно, по нарастающей, появляются:
Головные боли, которые усиливаются ранним утром или при напряжении, при резком повороте;
Проблемы с памятью;
Повышение температуры тела;
Изменение полей зрения, снижение остроты зрения;
Дермографизм (выраженное изменение цвета кожи даже при легком раздражении);
Жажда, которая часто сопровождается усиленным мочеиспусканием;
Повышение уровня сахара в крови;
Симптомы могут прятаться под масками других заболеваний, например, опухоли задней черепной ямки. Поэтому проводят дифференциальную диагностику для верификации диагноза.
Проблемой арахноидита занимаются неврологи. Для комплексного обследования пациенту может понадобиться консультация отоларинголога, офтальмолога и других специалистов – в зависимости от того, что стало первопричиной заболевания, и какие возникли осложнения.
Диагностика
Это довольно редкое заболевание, диагностика которого может вызвать затруднения.
Для постановки диагноза проводится исследование спинномозговой жидкости. Однако этот метод диагностики нельзя использовать, если у пациента наблюдаются застойные явления в глазном дне (нарушен отток крови). У больных арахноидитом ликвор вытекает под давлением, но он бесцветный, содержит нормальное или пониженное количество белка (редко – повышенное). Чаще всего количество лимфоцитов не превышает норму.
При комплексном обследовании проводятся анализы крови, но арахноидит, как правило, не вызывает особых изменений ее показателей, в том числе, СОЭ.
Определить точное расположение очага воспаления позволяют ЭЭГ (регистрация электрической активности мозга) и пневмография (запись дыхательных движений).
Для выявления кист и спаек оболочек мозга назначается КТ или МРТ. Может использоваться и рентгенография с контрастированием спинномозгового канала, но этот метод не столь информативен, как компьютерная или магнитно-резонансная томографии.
При постановке диагноза обязательно учитывается скорость развития симптомов. Например, медленное поражение глаз (сначала один, через относительно длительный промежуток времени – второй) – это признак, по которому арахноидит с очагом воспаления возле зрительного перекреста можно отличить от ретробульбарного неврита.
Лечение арахноидита
Воспаление мозговых оболочек – это опасное заболевание, которое влияет на многие жизненно важные функции. Без профессиональной медицинской помощи возможен летальный исход. Развитие опасных последствий можно предотвратить только при ранней диагностике и точном соблюдении рекомендаций врачей.
Очень важно определить причину развития арахноидита. Если инфекция попала в мозговые оболочки из другого больного органа (при синусите, отите), нужно подобрать эффективное лечение этого заболевания. Одновременно принимаются меры по лечению и устранению симптомов арахноидита. Специалист может назначить противовирусные и антибактериальные препараты, обезболивающие, противосудорожные, антигистаминные, противовоспалительные средства, нейропротекторы (Энцетрон-СОЛОфарм). Для улучшения выведения жидкости из организма используются мочегонные препараты.
Если медикаментозное лечение не помогает: повышается внутричерепное давление, снижается зрение, нужно проводить хирургическое вмешательство. Хирурги удаляют кисты, устраняют спайки, устанавливают шунты для нормализации оттока ликвора.
При отсутствии угрожающих жизни симптомов операции не проводятся, предпочтение отдается консервативным методам.
Улучшить состояние пациента при арахноидите, особенно после операции, помогает санаторно-курортное лечение. Врачи рекомендуют проходить курс реабилитации не позднее, чем через 1-3 месяца после хирургического вмешательства. Больным назначают курсы лечебной физкультуры, массажа, радоновых или сероводородных ванн.
Арахноидит может переходить в хроническую форму и приводить к инвалидизации, если он вызывает снижение зрения, слепоту, повторяющиеся эпилептические приступы. Людям, которые переболели этим заболеванием, не рекомендуется контактировать с токсичными веществами, работать на высоте, в местах с высоким уровнем шума и вибрации, вблизи от огня и движущихся механизмов. Им может быть противопоказана деятельность, при которой нужно совершать частые повороты головы.
Ограничения в трудовой деятельности, частые головные боли, приступы судорог негативно сказываются на эмоциональном состоянии пациента. Поэтому ему необходимы благоприятные впечатления, психологическая поддержка.
Профилактика
Предотвратить арахноидит можно благодаря профилактике инфекционных болезней, травм, эффективной защите от укусов насекомых и клещей, которые переносят заразные заболевания. Нельзя оставлять без лечения воспалительные процессы в организме, которые могут спровоцировать воспаление мозговых оболочек.
Литература
Бондарь В. Е. и др. Церебральный арахноидит: всегда ли правомочен этот диагноз? //Международный неврологический журнал. – 2012. – №. 5 (51).
Пиль Б. Н. Диагностика хронических воспалительных заболевании оболочек головного мозга. Л.: Медицина, 1977. 168 с
Соколова О. Н., Парфенова Н. Д., Осипова И. Л. Оптохиазмальные арахноидиты. М.: Медицина, 1990. 192 с.
Макарова. А.Ю. Арахноидит головного мозга. Клиническая неврология с основами медико-социальной экспертизы. Руководство для врачей.— СПб.: ООО «Издательство «Золотой век», 2002. — 600 с
Лучевая диагностика. Позвоночник - Росс Дж. С., Мур К. Р.
Издание представляет собой всеобъемлющий атлас лучевой диагностики заболеваний позвоночника и спинного мозга, в который включены более 3500 высококачественных и тщательно подобранных иллюстраций. Подробно рассматриваются врожденные и генетические заболевания, травматические повреждения, дегенеративные заболевания и артриты, инфекции и воспалительные заболевания, опухоли, кисты и другие новообразования, заболевания периферических нервов и сплетений, а также особенности лучевой визуализации в послеоперационном периоде.
Книга предназначена для специалистов по лучевой диагностике, нейрохирургов и ортопедов-травматологов.
Содержание книги "Лучевая диагностика. Позвоночник"
ЧАСТЬ I: Врожденные и генетические заболевания
РАЗДЕЛ 1: ВРОЖДЕННЫЕ АНОМАЛИИ
НОРМАЛЬНЫЕ АНАТОМИЧЕСКИЕ ВАРИАНТЫ СТРОЕНИЯ ПОЗВОНОЧНИКА
Варианты строения краниовертебрального сочленения
Объединенные корешки спинного мозга
Фибролипома терминальной нити
Мальформация Киари 0
Мальформация Киари 1
Мальформация Киари 2
Мальформация Киари 3
Вопросы развития и формирования позвоночника и спинного мозга
Дорзальный эпителиальный ход
Простой копчиковый ход
АНОМАЛИИ КАУДАЛЬНОГО КЛЕТОЧНОГО ПУЛА
Фиксированный спинной мозг
Сегментарная дисгенезия позвоночника
Синдром каудальной регрессии
Переднее крестцовое менингоцеле
Экстрадуральная арахноидальная киста крестца
АНОМАЛИИ НОТОХОРДЫ И ФОРМИРОВАНИЯ ПОЗВОНКОВ
Эмбриология краниовертебрального сочленения
Нарушение формирования позвонков
Нарушение сегментации позвонков
Частичное удвоение позвонка
Неполное слияние, задние элементы
Зубовидная кость (os odontoideum)
Дорзальное позвоночное менингоцеле
Дисплазия твердой мозговой оболочки
Нейрофиброматоз 1 типа
Нейрофиброматоз 2 типа
Дисплазии соединительной ткани
Kevin R. Moore, MD
РАЗДЕЛ 2: СКОЛИОЗ И КИФОЗ
Введение в проблему
Синдром плоской спины
Инструментальная стабилизация при сколиозе позвоночника
ЧАСТЬ II: Травма
РАЗДЕЛ 1: ПОЗВОНОЧНЫЙ СТОЛБ, ДИСКИ И ПАРАВЕРТЕБРАЛЬНЫЕ МЫШЦЫ
Перелом мыщелков затылочной кости
Перелом С1 Джефферсона
Атланто-аксиальный ротационный подвывих
Переломы зубовидного отростка С2
Взрывной перелом С2
Перелом апофизарного кольца
Гиперфлексионная травма шейного отдела позвоночника
Гиперэкстензионная травма шейного отдела позвоночника
Гиперэкстензионно‑ротационное повреждение шейного отдела позвоночника
Взрывной перелом шейного позвонка
Гиперфлексионно‑ротационное повреждение шейного отдела позвоночника
Травма шейного отдела позвоночника в результате бокового сгибания
Повреждения задней колонны шейного отдела позвоночника
Травматическая грыжа межпозвонкового диска
Взрывные переломы грудных и поясничных позвонков
Переломы суставных отростков и дуг грудопоясничных позвонков
Гиперэкстензионное повреждение грудного и поясничного отдела позвоночника
Читайте также:
