Лучевые признаки интерстициальной трубной беременности
Добавил пользователь Валентин П. Обновлено: 28.01.2026
а) Терминология:
1. Сокращения:
• Внематочная беременность (ВМБ)
2. Определения:
• Эктопическое плодное яйцо, развивающееся в маточной трубе:
о Установленная ВМБ: внематочное плодное яйцо с желточным мешком ± эмбрион (± сердечная деятельность)
о Возможная ВМБ: гетерогенное объемное образование придатков или внематочная структура, напоминающая плодное яйцо
б) Лучевая диагностика:
1. Общие сведения:
• Самый четкий диагностический критерий:
о Отсутствие МБ в сочетании с наличием объемного образования в маточной трубе и гиперэхогенной жидкости в позадиматочном пространстве (кровь)
• Локализация:
о В области придатка, но отдельно от яичника
• Морфология:
о Различна - от объемного образования в области придатка (возможная ВМБ) до хорошо развитого плодного яйца с различимым эмбрионом (установленная ВМБ)
о По данным современного исследования серии случаев, живой эмбрион визуализируется менее чем в 10% случаев, по данным аналогичных исследований, выполненных в 1990-х годах - в 24% случаев
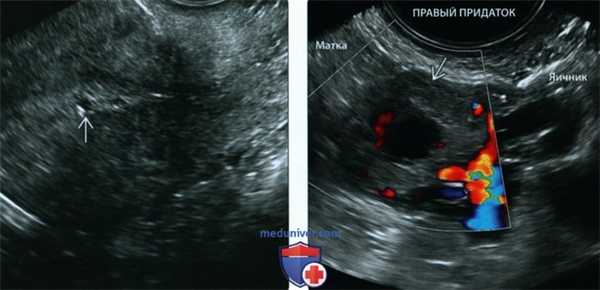
(Слева) При ТВУЗИ видна маленькая округлая кистозная структура В в пустой матке. Подобная внутриматочная структура, напоминающая плодное яйцо, по статистике, наиболее вероятно является МБ; тем не менее тщательный осмотр придатков обязателен при каждом УЗИ малого таза.
(Справа) При ТВУЗИ у той же пациентки визуализируется объемное образование придатка В без желточного мешка или эмбриона (т.е. «возможная ВМБ»), расположенное между маткой и левым яичником. Пациентка отказалась от медикаментозного лечения. При хирургическом вмешательстве была подтверждена левосторонняя трубная беременность без разрыва трубы.
2. УЗИ при внематочной трубной беременности:
• Проявления со стороны матки различны:
о Эндометрий тонкий, утолщенный или кистозный
о Внутриматочная структура, напоминающая плодное яйцо:
- Рекомендуемая терминология для любого скопления жидкости в полости эндометрия, если тест на беременность положительный
- Возможная МБ предполагает наличие внутриматочной гиперэхогенной структуры, напоминающей плодное яйцо:
В случае ВМБ жидкость расположена в полости матки центрально, имеет вид контура с заостренными краями, так как представляет собой скопление крови
о Гетеротопическая беременность: сочетание МБ и ВМБ встречается редко
• Проявления со стороны придатков различны:
о По данным исследования серии случаев, проведенного в 2013 г., объемное образование в области придатков визуализируется у 94,4% пациенток:
- Неспецифическое объемное образование - в 54% случаев
- Гиперэхогенное кольцо в маточной трубе - в 24,7% случаев
- Объемное образование с желточным мешком, но в отсутствие сердцебиения эмбриона - в 8,3% случаев
• Объемное образование с живым эмбрионом - в 7,4% случаев:
о «Пылающее кольцо» в ткани трофобласта по данным ЦДК
• Оценка яичников: выявите желтое тело:
о В 85% случаев внематочное плодное яйцо располагается на той же стороне, что и желтое тело; вид последнего при этом бывает различным:
- Гипо- или анэхогенная киста
- Гиперэхогенное кольцо (может напоминать яичниковую ВМБ)
- Сложная киста из-за наличия кровоизлияния
о При ЦДК в желтом теле внутри яичника выявляется признак «пылающего кольца» (кольцо в маточной трубе отделено от яичника):
- Кровоток с низкими скоростью и резистентностью
• Наличие крови в позадиматочном пространстве - важный диагностический признак: может быть единственной находкой:
о Для обнаружения эхосигнала может потребоваться ↑ усиления (gain):
- Физиологическая жидкость, обнаруживающаяся в норме, анэхогенна
о Кровь со сгустками похожа на объемное образование и имеет сложную эхоструктуру:
- Границы разделов нечеткие; могут быть едва различимыми
- Проверьте наличие крови в печеночно-почечной ямке и поддиафрагмальном пространстве
о Кровь может обнаруживаться в отсутствие разрыва маточной трубы
• ВМБ может существовать под диагнозом «беременность неизвестной локализации»:
о Положительный тест на беременность и отсутствие признаков МБ или ВМБ
(Слева) При ТВУЗИ видна внутриматочная структура, напоминающая плодное яйцо, с одним заостренным краем. Она расположена центрально в полости матки, но имеет вид, характерный для признака двойного децидуального кольца. Сочетание признаков наблюдается довольно часто.
(Справа) При ТВУЗИ у этой же пациентки визуализируются кровоизлияние в желтом теле в левом яичнике и прилежащие петли кишечника. ВМБ бывает очень трудно диагностировать, и у данной пациентки в отсутствие более тщательного обследования могла бы быть констатирована возможная МБ. (Слева) При ТВУЗИ у этой же пациентки видно гетерогенное объемное образование в области левого придатка, которое отделено от яичника. Таким образом, теперь картина больше соответствует возможной ВМБ. Повторные исследования выявили увеличение размеров объемного образования и изменение формы скопления жидкости в полости матки. При лапароскопии была подтверждена левосторонняя трубная беременность.
(Справа) В макропрепарате маточной трубы после сальпингэктомии у пациентки с трубной беременностью с разрывом трубы виден эмбрион.
3. Рекомендации по лучевой диагностике:
• Лучший метод лучевой диагностики: ТВУЗИ и ЦДК
• Советы по проведению исследования:
о Используйте вагинальный датчик в качестве инструмента для пальпации:
- Внематочное плодное яйцо смещается независимо от яичника, желтое тело смещается вместе с яичником
о Может быть полезным определение уровня β-ХГЧ, хотя в качестве диагностического критерия этот показатель больше не используется:
- В 50% случаев ВМБ наблюдается увеличение β-ХГЧ (прирост концентрации обычно происходит медленнее, чем при МБ)
- В 50% случаев ВМБ наблюдается снижение β-ХГЧ
о Отсутствие МБ при низком уровне β-ХГЧ не исключает ВМБ
о Пороговый уровень β-ХГЧ для прогнозирования разрыва маточной трубы отсутствует:
- По данным одного исследования серии случаев, 9,7% пациенток с β-ХГЧ о Корреляция с уровнем прогестерона в плазме крови помогает прогнозировать вероятность нормально протекающей МБ в сравнении с вероятностью ВМБ/неразвивающейся МБ:
- Невозможно разграничить ВМБ и неразвивающуюся МБ
в) Дифференциальная диагностика внематочной трубной беременности:
1. Сопутствующие объемные образования придатков:
• Желтое тело в яичнике может имитировать ВМБ:
о В пределах яичника может выявляться признак «пылающего кольца»
о Визуализируйте неизмененную ткань яичника, охватывающую кисту в виде полумесяца (симптом «клешни»)
• Параовариальная киста однокамерная, анэхогенная, с тонкими стенками
• Сопутствующее объемное образование яичника:
о Тератома, цистаденома
о Опухоль с низким злокачественным потенциалом, злокачественное новообразование
2. Интерстициальная трубная беременность:
• Беременность в интерстициальном отделе маточной трубы (в роге матки) может напоминать объемное образование придатков
• Неполное покрытие миометрием: плодное яйцо в 5 мм от серозной оболочки матки
• Тенденция к разрыву в более поздние сроки, чем при ВМБ, может вызвать массивное внутрибрюшное кровотечение
3. Яичниковая ВМБ:
• Бластоциста имплантируется на яичнике или внутри него
• Визуализируйте желточный мешок/эмбрион
г) Патологоанатомические особенности. Общие сведения:
• Этиология:
о Повреждение маточной трубы
о Аномальная имплантация бластоцисты в маточной трубе
(Слева) При ТВУЗИ низко в полости матки визуализируется скопление жидкости неправильной формы Размеры этой структуры, напоминающей плодное яйцо, намного меньше ожидаемых по дате последней менструации. Заостренные края и низкое расположение - настораживающие признаки, свидетельствующие о низкой вероятности наличия МБ.
(Справа) При ТВУЗИ у той же пациентки в области придатка выявляется кольцо, представляющее собой плодное яйцо в маточной трубе, прилежащее к яичнику (курсоры). При ЦДК (рисунок не приводится) определялся усиленный кровоток («пылающее кольцо»), СГ- срок гестации. (Слева) При ТВУЗИ при осмотре объемного образования в области придатка визуализируются хорошо развитый эмбрион (курсоры) с окружающим его амнионом, расположенные внутри внематочного плодного яйца. Для описания данного случая подходит термин «установленная ВМБ».
(Справа) Данное изображение, сделанное при ТВУЗИ, демонстрирует значимость использования ЦДК в качестве вспомогательного средства при оценке области придатков. Визуализация кровотока вокруг кольца в области придатка позволяет легче отделить его от прилежащих петель кишечника. СГ - срок гестации. (Слева) При ТАУЗИ видно гомогенное объемное образование - гиперэхогенный сгусток в позадиматочном пространстве В Кистозная структура справа представляет собой желтое тело. Матка пустая. Эта картина может быть описана как возможная ВМБ. Гетерогенное объемное образование - самая частая ультразвуковая находка при трубной беременности.
(Справа) Изображение, полученное при лапароскопии у этой же пациентки с разрывом правой маточной трубы, подтверждающее наличие значительного количества крови позади матки.
д) Клинические особенности:
1. Клиническая картина внематочной трубной беременности:
• Наиболее частые субъективные и объективные симптомы:
о Боль/кровотечение (неспецифические симптомы) в I триместре
• Другие субъективные и объективные симптомы:
о Пальпируемое образование придатка
о Острая сердечно-сосудистая недостаточность (шок)
• Может быть случайной находкой при исследовании на ранних сроках I триместра
2. Демографические особенности:
• Возраст:
о ↑ частоты возникновения у 35-40-летних женщин
• Эпидемиология:
о 1,5-2,0% всех беременностей - ВМБ
о 90% всех ВМБ - трубные
о По данным исследования серии случаев, проведенного в 2011 г., 1,6% всех беременностей, наступивших после применения ВРТ, были внематочными:
- Риск повышен при переносах нескольких эмбрионов о 25-50% беременностей, наступивших у пациенток с установленным внутриматочным противозачаточным средством или с лигированными маточными трубами, - внематочные
3. Естественное течение и прогноз:
• Частота летальных исходов при ВМБ снизилась с 3,5 до 0,5 на 1000:
о Запоздалый диагноз → осложнения и смерть
• Прогноз для последующих беременностей:
о Рецидив ВМБ в 10-25% случаев
о По данным исследования DEMETER, последующая МБ наступает в 64-71% случаев:
- Достоверных различий в последующей фертильности в зависимости от тактики ведения не наблюдалось
• ВМБ может разрешиться спонтанно
(Слева) При ТВУЗИ визуализируется большое количество гиперэхогенной жидкости окружающей пустую матку. Переднюю ее часть не следует ошибочно принимать за мочевой пузырь, поскольку она не окружена мышечной стенкой. Показана сопутствующая наботова киста.
(Справа) При ТАУЗИ у этой же пациентки подтверждено наличие большого количества излившейся в брюшную полость крови и жидкости в печеночно-почечной ямке. В этом случае имела место ВМБ с разрывом маточной трубы. На момент исследования пациентка была гемодинамически стабильна, но имела риск острой сосудистой недостаточности (коллапса). (Слева) При ТВУЗИ выявляется потенциальный источник ошибок диагностики. В результате стимуляции овуляции яичник (курсоры) увеличен и содержит несколько больших фолликулов. В позадиматочном пространстве могут выявляться сгустки крови, образовавшиеся в результате пункции ооцитов; в данном случае необходимо более тщательное обследование.
(Справа) На другом изображении у этой же пациентки показано внематочное плодное яйцо. В области придатка визуализируется гиперэхогенное кольцо, окруженное сгустками крови. Наличие сгустков затрудняет диагностику ВМБ. Подобные случаи зачастую сложны и требуют скрупулезного подхода. (Слева) На изображении, сделанном во время лапароскопии, видна расширенная неразорвавшаяся труба с эктопическим плодным яйцом, место имплантации располагается близко к интерстициальному отделу трубы. Также видны дно матки и фимбриаль-ный отдел трубы.
(Справа) На фотографии, сделанной при сальпингэктомии, показаны круглая связка и яичник на одной стороне и нормальная маточная труба с другой стороны.
4. Лечение внематочной трубной беременности:
• Всеобщая тенденция выбора менее инвазивного лечения:
о Великобритания, 2000 г.: лапароскопия выполнена в 35% случаев, лапаротомия - в 63%, медикаментозное лечение проведено в 1% случаев
о Великобритания, 2014 г.: по данным анкетирования в отделениях беременности ранних сроков, лапароскопия выполнена в 57% случаев, лапаротомия - в 5%, медикаментозное лечение проведено в 31% случаев, консервативной тактики придерживались в 6% случаев
• Медикаментозная терапия заключается в системном введении метотрексата:
о Необходимым условием является гемодинамическая стабильность пациентки
о Ультразвуковые критерии:
- Внематочное плодное яйцо - Небольшое количество или отсутствие жидкости в брюшной полости
- Наличие живого эмбриона не является абсолютным противопоказанием
о Режим лечения с помощью однократного введения полной дозы препарата используют чаще многодозового режима
о Показатели эффективности терапии:
- Терапия эффективна в 88% случаев однократного введения и в 93% случаев выбора многодозового режима
о Факторы, ассоциированные с неэффективностью лечения:
- Уровень β-ХГЧ >5000 мМЕ/мл
- ↑ β-ХГЧ >50% за 48 ч
- Наличие живого эмбриона
- Умеренное или большое количество жидкости в брюшной полости
о Результаты УЗИ, выполненного во время/после лечения, часто дезориентируют врача:
- ↑ кровоизлияния вокруг внематочного плодного яйца, ↑ размера внематочного плодного яйца
• Местное введение метотрексата или хлорида калия во внематочное плодное яйцо под контролем УЗИ:
о При наличии живого эмбриона:
- При использовании комбинации местного введения метотрексата под контролем УЗИ и его системного введения терапия эффективна в 93,3% случаев
- При системном введении метотрексата терапия эффективна в 73% случаев
• Хирургическое лечение:
о Сальпинготомия при ВМБ в отсутствие разрыва:
- Небольшой продольный разрез трубы и удаление внематочного плодного яйца
о Сальпингэктомия - единственный выбор при ВМБ с разрывом:
- Сегмент трубы удаляют; соединяют концы оставшейся трубы, если это технически возможно
• Выжидательная тактика:
о По данным исследования серии случаев, критериями отбора пациенток для выжидательной тактики, обеспечивающими 71,2% эффективность лечения, являлись:
- Клинически стабильное состояние с отсутствием/минимальной болью в области живота
• Отсутствие признаков значительного скопления крови в брюшной полости:
о Средний диаметр внематочного плодного яйца
• β-ХГЧ о Авторы отмечают, что 33% всех трубных беременностей могут быть излечены с помощью выжидательной тактики, которая приводит к экономии денежных средств и снижению риска побочных эффектов
о Если уровень β-ХГЧ неуклонно растет или повышается до >2000 МЕ/л, выжидательная тактика больше не подходит, рекомендуется хирургическое лечение
о Протокол амбулаторного лечения
• Пациентке следует избегать поездок, половой жизни, а в случае усиления боли - вернуться в клинику:
о Серийное измерение уровня β-ХГЧ вплоть до его снижения
е) Рекомендации по визуализации:
2. Информация, отражаемая в заключении:
• За клинически стабильными пациентками с беременностью неизвестной локализации и отсутствием клинических проявлений требуется тщательное наблюдение:
о Следует четко понимать, что ВМБ не исключена
ж) Список использованной литературы:
1. Frates МС et al: Adnexal sonographic findings in ectopic pregnancy and their correlation with tubal rupture and human chorionic gonadotropin levels. J Ultrasound Med. 33(4):697-703, 2014
2. Ko JK et al: Time to revisit the human chorionic gonadotropin discriminatory level in the management of pregnancy of unknown location. J Ultrasound Med. 33(3):465—71, 2014
3. Taheri M et al: A United Kingdom national survey of trends in ectopic pregnancy management. J Obstet Gynaecol. 34(6):508—11, 2014
4. Wang M et al: Nonsurgical management of live tubal ectopic pregnancy by ultrasound-guided local injection and systemic methotrexate. J Minim Invasive Gynecol. 21 (4):642—9, 2014
5. Benson CB et al: Intrauterine fluid with ectopic pregnancy: a reappraisal. J Ultrasound Med. 32(3):389-93, 2013
6. Rodrigues SP et al: Ectopic pregnancy: when is expectant management safe? Gynecol Surg. 9(4):421-426, 2012
- Вернуться в оглавление раздела "Акушерство."
Редактор: Искандер Милевски. Дата обновления публикации: 13.9.2021
Лучевые признаки интерстициальной трубной беременности
а) Терминология:
• Бластоциста имплантируется в интерстициальном отделе маточной трубы
б) Лучевая диагностика интерстициальной трубной беременности:
• Беременность, ВМБ или плодное яйцо расположены эксцентрически по отношению к полости матки
• Признак интерстициальной линии:
о Гиперэхогенная линия, идущая от эндометрия до эктопического плодного яйца
о По данным литературы, чувствительность составляет 80%, специфичность - 98%
• Толщина миометрия, окружающего плодное яйцо, • Для улучшения диагностики показано 3D УЗИ
• Плодное яйцо покрыто миометрием, поэтому оно способно достичь большего размера, чем при трубной беременности
• Интерстициальную трубную беременность на ранних сроках часто трудно диагностировать
(Слева) На рисунке схематично показана картина при интерстициальной трубной беременности (фронтальное сечение). Плодное яйцо деформирует контур рога матки, в результате чего происходит выбухание и истончение окружающего яйцо миометрия. Соединяющиеся стенки интерстициальной части маточной трубы обусловливают появление признака интерстициальной линии
(Справа) При ТВУЗИ выявляется интерстициальная трубная беременность, окружающий миометрий выглядит нечетким. Виден признак интерстициальной линии соединяющей пустую полость матки с плодным яйцом. (Слева) При 3D УЗИ диагностирована интерстициальная трубная беременность, плодное яйцо явно расположено не в полости эндометрия. Обратите внимание на симптом «клешни» - крайнюю степень истончения миометрия, идущего вдоль границы плодного яйца по дну матки. Разрыв может привести к фатальному кровотечению.
(Справа) На фотографии, сделанной в ходе операции, показан сжатый истонченный миометрий на стороне интерстициальной трубной беременности. Плодное яйцо было удалено (врезка), и в нем четко виден эмбрион и прилежащий к нему желточный мешок.
в) Дифференциальная диагностика:
• Беременность в углу матки:
о Плодное яйцо с местом имплантации в латеральном углу полости матки медиальнее области перехода маточной трубы в полость матки
о Всегда должна быть покрыта слоем нормального миометрия
о Требует тщательного наблюдения для подтверждения того факта, что плодное яйцо растет в полость матки
• Перегородка матки - врожденная аномалия, которую чаще всего принимают за интерстициальную трубную беременность
г) Клинические особенности:
• 2-4% ВМБ - интерстициальные
• Достоверно более высокая частота осложнений и смертность, чем при трубной беременности
• Стандартизированного лечения нет, но существует общая тенденция к более консервативному лечению
д) Особенности диагностики:
• Несмотря на технический прогресс, диагностика интерстициальной трубной беременности остается трудной задачей:
о Следует быть крайне настороженным, особенно у пациенток группы высокого риска
• Наличие любого плодного яйца, которое кажется высоко или эксцентрически расположенным, требует повторного исследования в ближайшие сроки
Редактор: Искандер Милевски. Дата обновления публикации: 14.9.2021
Трубная беременность
Трубная беременность – это патология гестации, характеризующаяся имплантацией плодного яйца в фаллопиевой трубе. Проявления зависят от срока и варианта прерывания беременности. Заболевание может протекать бессимптомно или сопровождаться болевым синдромом, кровянистыми выделениями из влагалища, внутренним кровотечением различной степени выраженности. Диагноз устанавливается на основании анамнестических данных, результатов гинекологического осмотра, ультразвукового исследования, оценки уровня хорионического гонадотропина крови. Лечение чаще хирургическое, при разрыве маточной трубы одновременно проводится интенсивная терапия.
МКБ-10
Общие сведения
Причины
Трубная беременность имеет мультифакторную природу. К основным причинам её возникновения относятся нарушения транспортировки оплодотворённой яйцеклетки и имплантации эмбриона, обусловленные анатомическими или функциональными патологиями женской репродуктивной системы, изменением ферментной активности трофобласта. Среди наиболее значимых факторов риска выделяют:
- Патологии половых органов. 40-80% случаев эктопической беременности являются следствием острого или хронического сальпингита, влекущего нарушение проходимости фаллопиевых труб. Имплантация эмбриона к стенке трубы нередко обусловлена миоматозным поражением матки, трубным эндометриозом, овариальными образованиями, инфантилизмом полового аппарата, врождёнными пороками развития матки.
- Хирургические операции. Немаловажная причина нарушения транзита яйцеклетки – операции непосредственно на трубах (их перевязка, фимбриопластика). После оперативных вмешательств на органах малого таза, брюшной полости (например, аппендэктомии) может развиться спаечный процесс и, как следствие, сдавление труб, ослабление их перистальтики.
- Нейроэндокринные расстройства. Результатом нарушений гормонального статуса является изменение функциональной активности фаллопиевых труб, качества и количества синтезируемых трофобластом ферментов. Трубная эктопия бластоциста часто наблюдается на фоне дисбаланса женских половых гормонов и гиперандрогении, обусловленных заболеваниями яичников, надпочечников и гипоталамо-гипофизарной системы.
- Особенности контрацепции. Гестагенные оральные контрацептивы способствуют нарушению гравидарной трансформации эндометрия, ослабляют сократительную активность маточных труб. Длительное применение внутриматочного контрацептива приводит к изменению слизистой выстилки труб, что также повышает риск эктопической беременности.
К другим причинам тубарной беременности можно отнести возрастную инволюцию маточных труб (у женщин старше 40 лет), артифициальные аборты, психоэмоциональный стресс, иногда провоцирующий нарушения трубной перистальтики. Кроме того, трубная нидация является одним из основных осложнений ЭКО и других методов лечения бесплодия, предусматривающих применение гормональных индукторов овуляции.
Патогенез
В норме зрелая яйцеклетка после выхода из фолликула яичника захватывается фимбриальными ворсинами, находящимися в самом дистальном отделе фаллопиевой трубы, где происходит оплодотворение. Затем под воздействием перистальтики стенок и мерцания ресничек эпителия трубы по истечении трёх-четырёх дней бластоциста передвигается к полости матки, после чего происходит прикрепление яйца к готовому его принять эндометрию. Под воздействием неблагоприятных факторов передвижение зиготы может прекратиться на любом этапе, и имплантация происходит на соответствующем отрезке трубы.
При трубной нидации плодовместилище образовано с внутренней стороны эндосальпинксом, снаружи – мышечной и серозной оболочками трубы. В отличие от матки, этот орган не приспособлен к вынашиванию плода ввиду слабой растяжимости, малой толщины мышечной ткани, отсутствия адекватной дифференцировки эпителия, достаточного кровоснабжения. Таким образом, вследствие повышения давления, вызванного ростом эмбриона, и разрушительного воздействия трофобласта гестационный процесс неминуемо заканчивается самопроизвольным прерыванием.
Сроки прерывания зависят от величины просвета трубы, толщины мышечного слоя области прикрепления оплодотворённой яйцеклетки. Так, беременность в маточном отделе труб прогрессирует дольше ввиду наличия здесь достаточно толстой мышечной оболочки, хорошего сосудистого снабжения соединительной ткани. Имеется описание единичных случаев доношенной беременности, развившейся в этом отделе.
Прерывание может произойти с нарушением внутренней или наружной капсулы. При повреждении внутренней капсулы (такой исход характерен для прикрепления бластоцисты в отдалённых от матки отделах) плодное яйцо изгоняется в брюшную полость с излитием небольшого количества крови под воздействием сокращений миосальпинкса. Если эмбрион остался жизнеспособным, может развиться вторичная брюшная беременность. Повреждение наружной капсулы плодовместилища (обычно при беременности в проксимальных отделах) сопровождается перфорацией трубы с массивным кровотечением.
Классификация
По клиническому течению выделяют прогрессирующий, неразвивающийся и прервавшийся вариант трубной беременности. Прерывание процесса гестации может протекать по типу разрыва трубы (с нарушением целостности всех её слоёв) и трубного аборта (с разрушением внутренней капсулы плодовместилища) с изгнанием отторгнутого плодного яйца, его перемещением в полость живота, редко – в матку. По месту имплантации эмбриона в трубе различают следующие формы:
- Ампулярную. Плодовместилище располагается в ампулярном отделе маточной трубы, такая локализация составляет до 80% случаев трубной беременности. Нарушение этой формы чаще всего происходит по типу трубного аборта на шестой-двенадцатой неделе с изгнанием эмбриона в брюшное пространство.
- Истмическую. Вторая по распространённости (до 15-25%) форма, характеризующаяся нидацией в перешейке трубы, соединяющем ампулярный и маточный отделы органа. Исходом обычно является разрыв фаллопиевой трубы спустя четыре-шесть недель после оплодотворения.
- Фимбриальную. Эта разновидность локализации составляет 5% случаев трубной имплантации бластоцисты. Эмбрион прикрепляется к фимбриальным ворсинам её дистального отдела (воронки). Изгнание яйца на 6-12 неделе в абдоминальную полость происходит без разрыва наружной оболочки плодовместилища.
- Интерстициальную (интрамуральную). Наиболее редкая (1-2%) и опасная форма. Длится до 10-16 недель (иногда до пяти месяцев и более), завершается разрывом трубы или, намного реже, изгнанием эмбриона (плода) в маточную полость. Нарушение межуточной беременности сопровождается наиболее выраженным кровотечением.
Встречаются также переходные формы патологии – трубно-яичниковая, трубно-брюшная, маточно-трубная беременности. К казуистическим случаям можно отнести двустороннюю трубную, а также гетеротопическую беременность при многоплодии, когда одна эмбриональная камера прикрепляется внутри фаллопиевой трубы, а другая имеет типичную маточную локализацию. Такое осложнение чаще является следствием применения вспомогательных репродуктивных технологий.
Симптомы трубной беременности
К субъективным признакам прогрессирования эктопической беременности относятся симптомы нормальной гестации (задержка менструации, нагрубание молочных желёз, изменение аппетита). Тревожное проявление – кровомазание после задержки месячных, регистрирующееся у 75-80% пациенток с аномальным расположением эмбриона. При начинающемся трубном аборте могут наблюдаться схваткообразные боли, продолжающиеся нескольких дней или недель, однако у большинства больных это патологическое состояние протекает бессимптомно.
Яркой симптоматикой, присущей картине острого живота и внутреннего кровоизлияния, сопровождается разрыв трубы. Наблюдается резкая, иногда нестерпимая абдоминальная боль, вздутие живота, отхождение жидкого стула, холодный пот, общая слабость, обмороки и беспокойство, сменяющееся сонливостью и спутанностью сознания. Выраженному болевому приступу могут предшествовать схваткообразные боли с нарастающей интенсивностью внизу живота.
Осложнения
Самым опасным осложнением трубной беременности является массивная кровопотеря, влекущая геморрагический шок, полиорганную недостаточность. Более распространённое (у 90% больных) негативное последствие – обусловленный травматическим повреждением и внутрибрюшным кровотечением спаечный процесс в малом тазу, нередко приводящий к бесплодию. Ещё один результат потери больших объемов крови – развитие некроза гипофиза и связанной с ним гипофизарно-гипоталамической недостаточности (синдрома Шихана).
Диагностика
Диагностика трубной беременности проводится гинекологом. Патологию можно заподозрить во время клинического осмотра по анамнестическим данным, объективным признакам (болезненному опухолевидному образованию в области придатков, цианозу вагинальных и цервикальных слизистых, несоответствию размера матки сроку гестации). К другим обязательным диагностическим методам относятся:
- Ультразвуковое исследование. Ультрасонография является основным методом выявления эктопической беременности (в том числе прогрессирующей). Особую ценность представляет трансвагинальное УЗИ, позволяющее визуализировать плодное яйцо уже на первых неделях гестации. Среди диагностических критериев заболевания – признаки гравидарной гиперплазии эндометрия при отсутствии эмбриона в матке, объёмное образование в области трубы, скопление жидкости позади матки.
- Гормональное исследование. Единственный специфичный биохимический маркёр внематочной беременности – бета-субъединица хорионического гормона человека (b-ХГЧ) в сыворотке крови. Если у пациенток с маточной беременностью регистрируется средний прирост b-ХГЧ на 63-66% за двое суток, то при развитии гестации вне матки у 83% женщин этот показатель составляет менее 50-53%.
Для уточнения диагноза дополнительно может назначаться МРТ малого таза, лапароскопия, биопсия эндометрия. Дифференциальная диагностика проводится с внетубарной эктопической беременностью, угрожающим, начинающимся и неполным выкидышем при маточной беременности, аднекситом, пузырным заносом, опухолевыми образованиями матки и придатков, острой хирургической патологией (аппендицитом, перитонитом, холециститом, почечной коликой).
У больных с признаками внутрибрюшного кровотечения диагностические мероприятия включают оценку тяжести кровопотери и коагулопатии (измерение артериального давления, пульса, частоты дыхания, клинический анализ крови, коагулограмма, диурез). При геморрагическом шоке диагностика осуществляется в условиях операционной с привлечением реаниматолога, параллельно с интенсивной терапией.
Лечение трубной беременности
Лечение (как хирургическое, так и консервативное) проводится в медицинском учреждении с обязательным наличием отделения реанимации и интенсивной терапии. Показаниями к оперативному вмешательству являются нарушенная (прерванная, прерывающаяся) или прогрессирующая гестация с высоким (от 5000 единиц) уровнем b-ХГЧ. При сниженных (до 1000 МЕ/л) показателях b-ХГЧ применяется выжидательная тактика ввиду высокой вероятности спонтанного регрессирования беременности.
- Хирургическая операция. В ходе операции выполняется гемостаз, удаляется плодное яйцо. Показания к тубэктомии – значительное повреждение трубы, сильное кровотечение, сохранность второй трубы, незаинтересованность в сохранении фертильности. В иных случаях можно ограничиться консервативным вмешательством (сальпинготомией, сегментарной резекцией с последующей пластикой, фимбриальной эвакуацией). При интрамуральной локализации выполняется гистерорезектоскопия, иссечение угла матки или гистерэктомия.
- Консервативное лечение. Направлено на подавление роста эмбриона (как основной метод) или оставшихся после органосохраняющей операции тканей трофобласта, проводится метотрексатом. В качестве самостоятельного метода показано при прогрессирующей эктопической беременности пациенткам с уровнем b-ХГЧ менее 1500-5000 МЕ/л и размером плодного яйца до 35 мм с целью сохранения репродуктивной функции.
- Интенсивная терапия. Начинается на догоспитальном этапе, затем осуществляется одномоментно с хирургическим вмешательством при массивной кровопотере, шоковом состоянии. Направлена на коррекцию гемодинамических и гемостатических нарушений, включает парентеральное введение растворов (плазмозаменителей, кристаллоидов), переливание донорской крови и её компонентов, интраоперационную реинфузию, применение вазопрессоров и антифибринолитиков.
Женщинам, желающим в дальнейшем реализовать репродуктивную функцию, после выполнения консервативных операций назначают реабилитационное лечение, предусматривающее создание искусственного гидроперитонеума, курсы антибиотиков и гидротубаций, физиотерапию. Длительность проведения реабилитационных мероприятий достигает полугода, в течение этого времени необходима надёжная контрацепция.
Прогноз и профилактика
Летальность при трубной беременности составляет около 3,5 случаев на 10 000 эктопических нидаций. Прогноз репродуктивного здоровья после перенесённой трубной беременности ближе к неблагоприятному – частота повторных случаев достигает 7-17%, до 50-70% женщин после хирургического лечения страдают вторичным бесплодием. Лучших результатов удаётся добиться при ранней диагностике и лечении на этапе развивающейся беременности.
Первичная профилактика заключается в рациональной контрацепции, тщательном обследовании и лечении до наступления беременности женщин с воспалительными гинекологическими заболеваниями, эндокринными расстройствами. Мероприятия вторичной профилактики – наблюдение гинекологом беременных из групп риска с первых недель гестации и пациенток, недавно перенесших эктопическую беременность, послеоперационная реабилитация генеративной функции.
1. Внематочная беременность: современные методы диагностики и лечения / Майоров М.В., Жученко С.И., Черняк О.Л.// Медицинские аспекты здоровья женщины – 2013 – №3 (67).
2. Этиопатогенез трубной беременности и её влияние на репродуктивное хдоровье женщины / Аникин С.С., Лившиц И.В., Рыбалка А.Н./ Крымский журнал экспериментальной и клинической медицины – 2012 – Т.2 - №3-4 (7-8).
3. Трудности диагностики внематочной беременности/ Габидуллина Р.И., Сирматова Л.И., Кислицина Э.М., Савельев С.Е.// Вестник современной клинической медицины – 2013 – Т.6 - №5.
а) Определения:
• Терминология, используемая в литературе, разнородная и применяется непоследовательно
• «Интерстициальная трубная беременность» — наиболее предпочтительный термин:
о Бластоциста имплантируется в интерстициальной части маточной трубы
• Интрамуральная (стеночная) эктопическая беременность:
о Термин, правильный с точки зрения описания места имплантации бластоцисты (поскольку интерстициальная часть маточной трубы действительно проходит через стенку матки), но технически не точный (поскольку бластоциста имплантируется в трубе, а не в миометрии)
• Беременность в углу матки:
о Бластоциста имплантируется в латеральном углу полости матки медиальнее области перехода маточной трубы в полость матки:
- Расположена медиальнее круглой связки
• Термин «беременность в роге матки» часто используют как синоним термина «интерстициальная трубная беременность», однако различия между этими определениями весьма существенны:
о Некоторые авторы используют этот термин для описания любой беременности в области рога, которая включает и беременность в углу матки
о Другие авторы используют термин «беременность в роге матки» для описания беременности в единственном роге при аномалии развития матки (перегородка матки или двурогая матка)
о По данным современной литературы, использовать этот термин не рекомендуется
1. Общие сведения:
• Самый четкий диагностический критерий: о Сочетание признаков:
Признак интерстициальной линии: гиперэхогенная линия, идущая от эндометрия к эктопическому плодному яйцу
Толщина миометрия • Локализация:
о Интерстициальный (интрамуральный) отдел маточной трубы:
- Соединяет полость матки с перешейком (внематочный отдел трубы)
- Длина — 1-2 см, диаметр - 1 мм
• Размер:
о Плодное яйцо покрыто миометрием, поэтому оно способно достичь большего размера, чем при трубной беременности
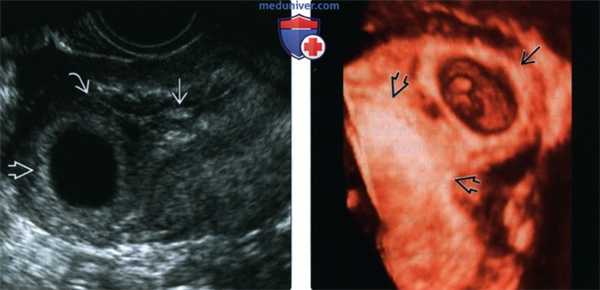
(Слева) При ТВУЗИ в поперечной плоскости виден признак интерстициальной линии, идущей от пустой полости матки к плодному яйцу, расположенному в интерстициальном отделе.
(Справа) При 3D УЗИ у пациентки с интерстициальной трубной беременностью визуализируется плодное яйцо с эмбрионом, четко отграниченное от деформированной полости матки. 3D УЗИ помогает точнее определить локализацию плодного яйца, его следует выполнять во всех случаях, когда место имплантации плодного яйца вызывает сомнения.
2. УЗИ при интерстициальной трубной беременности:
• Плодное яйцо расположено высоко в дне матки
о Плодное яйцо расположено эксцентрически по отношению к полости эндометрия:
- Плодное яйцо визуализируется отдельно от полости эндометрия на расстоянии >1 см
• Вид содержимого плодного яйца достаточно разнообразен:
о Плодное яйцо ± желточный мешок, эмбрион:
- Плодное яйцо и эмбрион могут быть достаточно большими
о Может иметь вид гиперэхогенного объемного образования в роге:
- Представляет собой сочетание ткани трофобласта и гематомы
- Плодное яйцо может не определяться
• Истонченный миометрий:
о Толщина миометрия, окружающего плодное яйцо, о Могут присутствовать участки, где миометрий не определяется
о Нормальный миометрий мог выявляться ранее, однако этот факт не исключает наличие интерстициальной трубной беременности:
- Интерстициальную трубную беременность ранних сроков часто трудно диагностировать
- По данным исследования серии случаев, частота пропущенных интерстициальных трубных беременностей составила 42%
• Признак интерстициальной линии обладает чувствительностью 80% и специфичностью 98%:
о Гиперэхогенную линию можно проследить от эндометрия до эктопического плодного яйца
- Линию труднее увидеть при увеличении плодного яйца
о Признак лучше всего оценивать в поперечной плоскости на срезе около дна матки
• Признак покрытия миометрием:
о Миометрий окружает плодное яйцо со всех сторон
о Покрытие становится неполным при увеличении плодного яйца
• Показано проведение 3D УЗИ для уточнения диагноза:
о Уточняет пространственную ориентацию ВМБ по отношению к полости матки
• Результаты допплерографии:
о Ткань трофобласта характеризуется богатой васкуляризацией
о При ЦДК и энергетическом допплеровском исследовании отмечается заметный кровоток
о При импульсно-волновой допплерографии выявляется высокоскоростной, низкорезистентный кровоток
о Можно увидеть крупные дуговые сосуды в наружной трети миометрия

(Слева) При УЗИ у пациентки с интерстициальной трубной беременностью больших размеров визуализируется гетерогенное объемное образование в области дна матки. В полости матки и в позадиматочном пространстве обнаруживается сложная по эхоструктуре жидкость (кровь).
(Справа) На фотографии, сделанной во время хирургического вмешательства у этой же пациентки, видны деформированная поверхность матки с множеством кровоточащих кровеносных сосудов на ее серозной поверхности и кровь в позадиматочном пространстве. Поскольку плодное яйцо при интерстициальной трубной беременности покрыто миометрием, оно может вырасти до большего размера и проявиться позже, чем при трубной беременности.
3. МРТ при интерстициальной трубной беременности:
• У большинства пациенток в I триместре не проводится вплоть до возникновения особой клинической ситуации
• Продемонстрирована точность МРТ в диагностике:
о Эксцентрически расположенное плодное яйцо отделено от эндометрия зоной соединения
• В большинстве случаев в выполнении МРТ нет необходимости
• МРТ назначают при сомнительных результатах УЗИ или для предоперационной подготовки при больших размерах плодного яйца
4. Рекомендации по лучевой диагностике:
• Всегда подтверждайте локализацию плодного яйца по отношению к эндометрию как в поперечной, так и в продольной плоскости
• В каждом случае невозможности однозначного определения места имплантации необходимо выполнить 3D УЗИ
• Измеряйте окружающий миометрий, если он выглядит тонким
о Интерстициальная трубная беременность наиболее вероятна при толщине миометрия • Ищите гиперэхогенную линию, ведущую к миометрию (признак интерстициальной линии)
• Если ситуация неясна, необходимо провести повторное исследование в ближайшее время, при этом пациентке следует дать четкие указания немедленно вернуться в клинику в случае возникновения любых симптомов
• Используйте МРТ для дальнейшего уточнения диагноза
в) Дифференциальная диагностика интерстициальной трубной беременности:
2. Беременность при аномалии развития матки:
• Перегородка матки — врожденная аномалия, которую чаще всего принимают за интерстициальную трубную беременность:
о Отмечается эксцентрическое расположение плодного яйца при имплантации его в единственном роге
о Может имитировать признак интерстициальной линии (ложный)
• 3D УЗИ помогает визуализировать две полости матки
3. Трубная беременность:
• Если плодное яйцо прилежит к рогу матки, диагностика может быть затруднена
• Используйте ультразвуковой датчик, чтобы осторожно разделить структуры
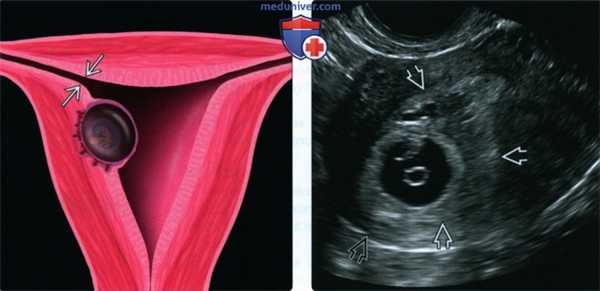
(Слева) Схематическое изображение беременности в маточном углу, плодное яйцо имплантировано в латеральном углу матки, медиальнее места перехода маточной трубы в полость матки.
(Справа) При УЗИ полости матки В в косой фронтальной плоскости видно, что плодное яйцо имплантировано высоко и латерально. Толщина окружающего миометрия составляет 7 мм. Данная картина типична для беременности в углу матки. При наличии любых вопросов в отношении диагноза следует сделать повторное УЗИ через короткий промежуток времени.
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Факторы риска:
- Оперативные вмешательства на маточных трубах в анамнезе, особенно сальпингэктомия
- ВМБ в анамнезе
- Беременности после применения ВРТ
- Можно увидеть гетеротопическую беременность после ВРТ с одним из плодных яиц в интерстициальном отделе маточной трубы
о Использование внутриматочных противозачаточных средств не связано с интерстициальной трубной беременностью:
• У пациенток с установленными внутриматочными противозачаточными средствами с большей вероятностью возникает трубная беременность
2. Данные микроскопического исследования:
• Интерстициальный отдел маточной трубы состоит из нескольких слоев:
о Эндосальпинкс (слизистая оболочка)
о Миосальпинкс
• Три слоя мышц:
- Богатая васкуляризация
о Серозная оболочка непосредственно переходит в брюшину
1. Клиническая картина:
• Самые частые субъективные и объективные симптомы:
о Боль в области малого таза/живота
о Кровотечение из половых путей
• Другие субъективные и объективные симптомы:
о Падение артериального давления и шок в случае разрыва
• Может быть случайной находкой при рутинном УЗИ в 1 триместре:
о Легко пропустить при исследовании в ранние сроки
2. Демографические особенности:
• Эпидемиология:
о 2-4% ВМБ - интерстициальные
о Смертность 2,0-2,5% - примерно в 15 раз выше, чем при трубной беременности
4. Лечение:
• Стандартизированного лечения нет, но существует общая тенденция к более консервативной терапии:
о Зависит от размера плодного яйца и симптомов у пациентки
• Выжидательная тактика:
о Допустима только при малых размерах плодного яйца и в отсутствие живого эмбриона
• Системное введение метотрексата - самая часто используемая терапия:
о Описаны многодозовые режимы:
- Некоторые предусматривают введение метотрексата в маточную артерию
о Определение уровня β-ХГЧ после введения начальной дозы
о Неэффективность лечения в 10-20% случаев:
- При неэффективности медикаментозной терапии показано хирургическое вмешательство
• Инъекции в плодное яйцо:
о В основном применяют метотрексат:
- С помощью лапароскопии или под контролем УЗИ
о Также используют хлорид калия, этопозид:
- Чаще всего используют в случае гетеротопической беременности с целью сохранения МБ
• Разрез рога матки и иссечение плодного яйца:
о Может выполняться путем лапароскопии или лапаротомии
• При разрыве может потребоваться гистерэктомия:
о Перед хирургическим вмешательством можно рассмотреть необходимость проведения эмболизации маточной артерии
е) Особенности диагностики:
1. Важно знать:
• 3D УЗИ для уточнения пространственного расположения плодного яйца по отношению к полости матки
2. Признаки, учитываемые при интерпретации результатов:
• Несмотря на технический прогресс, диагностика интерстициальной трубной беременности остается трудной задачей:
о Следует быть крайне настороженными, особенно при обследовании пациенток группы высокого риска
о Наличие любого плодного яйца, которое кажется высоко или эксцентрически расположенным, требует повторного исследования в ближайшие сроки
Внематочная беременность
Внематочной называется беременность, характеризующаяся имплантацией и развитием плодного яйца вне матки – в брюшной полости, яичнике, маточной трубе. Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается.
Развитие нормальной беременности происходит в полости матки. После слияния в маточной трубе яйцеклетки со сперматозоидом, начавшая деление оплодотворенная яйцеклетка продвигается в матку, где физиологически предусмотрены необходимые условия для дальнейшего развития плода. Срок беременности определяется по местонахождению и величине матки. В норме при отсутствии беременности матка фиксируется в малом тазу, между мочевым пузырем и прямой кишкой, и имеет около 5 см в ширину и 8 см в длину. Беременность сроком 6 недель уже можно определить по некоторому увеличению матки. На 8 неделе беременности матка увеличивается до размеров женского кулака. К 16 неделе беременности матка определяется между лоном и пупком. При беременности сроком 24 недели матка определяется на уровне пупка, а к 28 неделе дно матки уже находится выше пупка.
На 36 неделе развития беременности дно матки достигает реберных дуг и мечевидного отростка. К 40 неделе беременности матка фиксируется между мечевидным отростком и пупком. Беременность сроком 32 недели вынашивания устанавливается как по дате последних месячных и дате первого движения плода, так и по величине матки и высоте ее стояния. Если оплодотворенная яйцеклетка по каким-либо причинам не попадает из маточной трубы в полость матки, развивается трубная внематочная беременность (в 95% случаев). В редких случаях отмечено развитие внематочной беременности в яичнике или в брюшной полости.
В последние годы отмечается увеличение в 5 раз числа случаев внематочной беременности (данные Центра по контролю заболеваемости США). У 7-22% женщин отмечено повторное возникновение внематочной беременности, которая в более половине случаев приводит к вторичному бесплодию. По сравнению со здоровыми женщинами пациентки, перенесшие внематочную беременность, имеют больший (в 7-13 раз) риск ее повторного развития. Чаще всего у женщин от 23 до 40 лет отмечается правосторонняя внематочная беременность. В 99% случаев развитие внематочной беременности отмечается в тех или иных отделах маточной трубы.
Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается. В практике встречается внематочная беременность различных локализаций.
Трубная беременность характеризуется расположением плодного яйца в маточной трубе. Отмечается в 97,7% случаев внематочной беременности. В 50% случаев плодное яйцо находится в ампулярном отделе, в 40% - в средней части трубы, в 2-3% случаев – в маточной части и в 5-10% случаев – в области фимбрий трубы. К редко наблюдаемым формам развития внематочной беременности можно отнести яичниковую, шеечную, брюшную, интралигаментарную формы, а также внематочную беременность, локализующуюся в рудиментарном роге матки.
Яичниковая беременность (отмечается в 0,2-1,3% случаев) подразделяется на интрафолликулярную (яйцеклетка оплодотворяется внутри овулированного фолликула) и овариальную (плодное яйцо фиксируется на поверхности яичника). Брюшная беременность (встречается в 0,1 – 1,4% случаев) развивается при выходе плодного яйца в брюшную полость, где оно прикрепляется к брюшине, сальнику, кишечнику, другим органам. Развитие брюшной беременности возможно в результате проведения ЭКО при бесплодии пациентки. Шеечная беременность (0,1-0,4% случаев) возникает при имплантации плодного яйца в область цилиндрического эпителия канала шейки матки. Заканчивается обильным кровотечением в результате разрушения тканей и сосудов, вызванного глубоким проникновением в мышечную оболочку шейки матки ворсин плодного яйца.
Внематочная беременность в добавочном роге матки (0,2-0,9% случаев) развивается при аномалиях строения матки. Несмотря на прикрепление плодного яйца внутриматочно, симптоматика течения беременности аналогична клиническим проявлениям разрыва матки. Интралигаментарная внематочная беременность (0,1% случаев) характеризуется развитием плодного яйца между листками широких связок матки, куда оно имплантируется при разрыве маточной трубы. Гетеротопическая (многоплодная) беременность отмечается крайне редко (1 случай на 100-620 беременностей) и возможна в результате использования ЭКО (метода вспомогательной репродукции). Характеризуется наличием одного плодного яйца в матке, а другого – за ее пределами.
Признаки внематочной беременности
Признаками возникновения и развития внематочной беременности могут служить следующие проявления:
- Нарушение менструального цикла (задержка месячных);
- Кровянистые, «мажущего» характера выделения из половых органов;
- Болевые ощущения внизу живота (тянущие боли в области прикрепления плодного яйца);
- Нагрубание молочных желез, тошнота, рвота, отсутствие аппетита.
Прервавшаяся трубная беременность сопровождается симптомами внутрибрюшного кровотечения, обусловленными излитием крови в брюшную полость. Характерна резкая боль внизу живота, отдающая в задний проход, ноги и поясницу; после возникновения боли отмечается кровотечение или коричневые кровянистые выделения из половых органов. Отмечается понижение артериального давления, слабость,частый пульс слабого наполнения, потеря сознания. На ранних стадиях диагностировать внематочную беременность крайне трудно; т.к. клиническая картина не типична, обращение за врачебной помощью следует лишь при развитии тех или иных осложнений.
Клиническая картина прервавшейся трубной беременности совпадает с симптомами апоплексии яичника. Больные с симптомами «острого живота» экстренно доставляются в лечебное учреждение. Необходимо незамедлительно определить наличие внематочной беременности, произвести хирургическую операцию и устранить кровотечение. Современные методы диагностики позволяют с помощью ультразвуковой аппаратуры и тестов на определение уровня прогестерона («гормона беременности») установить наличие внематочной беременности. Все врачебные усилия направляются на сохранение маточной трубы. Во избежание серьезных последствий внематочной беременности необходимо наблюдение у врача при возникновении первых подозрений на беременность.
Причины внематочной беременности
Причинами возникновения внематочной беременности служат факторы, вызывающие нарушение естественного процесса продвижения оплодотворенной яйцеклетки в полость матки:
- эндометриоз
- ранее перенесенные прерывания беременности
- гормональные виды контрацепции
- наличие внутриматочной спирали
- стимуляция овуляции
- вспомогательные методы репродукции
- ранее перенесенные операции на придатках
- внематочная беременность в прошлом
- опухолевые процессы в матке и придатках
- перенесенные воспаления придатков (особо опасна хламидийная инфекция)
- пороки развития половых органов
На ранних стадиях внематочную беременность трудно диагностировать, поскольку клинические проявления патологии нетипичны. Также как и при маточной беременности наблюдаются задержка менструации, изменения со стороны пищеварительной системы (извращение вкуса, приступы тошноты, рвота и т. д.), размягчение матки и образование в яичнике желтого тела беременности. Прервавшуюся трубную беременность трудно отличить от аппендицита, апоплексии яичника или другой острой хирургической патологии брюшной полости и малого таза.
При возникновении прервавшейся трубной беременности, являющейся угрозой для жизни, требуется быстрое установление диагноза и незамедлительное хирургическое вмешательство. Полностью исключить либо подтвердить диагноз «внематочная беременность» можно с помощью ультразвукового исследования (определяется наличие плодного яйца в матке, присутствие жидкости в полости живота и образования в области придатков).
Информативным способом определения внематочной беременности является β-ХГ тест. С помощью теста определяется уровень хорионического гонадотропина (β-ХГ), вырабатываемого организмом при беременности. Нормы его содержания при маточной и внематочной беременности существенно отличаются, что и делает этот способ диагностики в высокой степени достоверным. Благодаря тому, что сегодня хирургическая гинекология широко применяет лапароскопию, как метод диагностики и лечения, стало возможным со 100% точностью установить диагноз внематочной беременности и устранить патологию.
Лечение внематочной беременности
Для лечения трубной формы внематочной беременности применяются следующие виды лапароскопических операций: тубэктомия (удаление маточной трубы) и туботомия (сохранение маточной трубы при удалении плодного яйца). Выбор метода зависит от ситуации и степени осложнения внематочной беременности. При сохранении маточной трубы принимается во внимание риск повторного возникновения в той же трубе внематочной беременности.
При выборе метода лечения внематочной беременности учитываются следующие факторы:
- Намерение пациентки в дальнейшем планировать беременность.
- Целесообразность сохранения маточной трубы (в зависимости от того, насколько выражены структурные изменения в стенке трубы).
- Повторная внематочная беременность в сохраненной трубе диктует необходимость ее удаления.
- Развитие внематочной беременности в интерстициальном отделе трубы.
- Развитие спаечного процесса в области малого таза и в связи с этим возрастающий риск повторной внематочной беременности.
При большой кровопотере единственным вариантом для спасения жизни пациентки остается полостная операция (лапаротомия) и удаление маточной трубы. При неизмененном состоянии оставшейся маточной трубы детородная функция не нарушается, и женщина может в будущем иметь беременность. Для установления объективной картины состояния оставшейся после лапаротомии маточной трубы рекомендуется проведение лапароскопии. Этот метод также позволяет разделить спайки в малом тазу, что служит снижению риска повторной внематочной беременности в оставшейся маточной трубе.
Читайте также:
- Отгематома. Признаки и диагностика отгематомы
- Снятие мостовидных протезов. Рекомендации
- Патология беременности. Ведение родов при акушерской патологии.
- Прямокишечно-влагалищный свищ при раке шейки матки, влагалища или вульвы
- Культуральные свойства гонореи. Культуры гонококков. Свойства гонококков. Биохимические свойства гонококков.
