Лучевые признаки лейомиосаркомы вульвы
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Лейомиосаркома — это злокачественная опухоль, которая развивается из клеток гладкомышечной ткани. Это очень редкая нозология, на ее долю приходится около 10-20% всех видов сарком мягких тканей.
К мягким тканям относят все ткани внескелетного и неэпителиального происхождения — мышечная, нервная, синовиальная, жировая и др.
В большинстве случаев саркомы мягких тканей локализуются в области конечностей, на их долю приходится около 60% случаев заболевания, в 30% случаев опухоль располагается на туловище, и в 10% — в области головы и шеи.
Лейомиосаркомы имеют склонность к многократным и упорным рецидивам (по некоторым данным, у 60% больных развиваются местные рецидивы), а также характеризуются агрессивным течением. Такие особенности объясняются несколькими причинами:
- Мультицентрический и инвазивный рост новообразования.
- Образование псевдокапсулы опухоли, которая не имеет четких границ, что серьезно затрудняет выполнение радикального хирургического лечения.
- Раннее метастазирование, которое осуществляется гематогенным и лимфогенным путем.
- Помимо гематогенного и лимфогенного метастазирования, опухоль может распространяться по межмышечным и периневральным пространствам.
Причины возникновения лейомиосаркомы
Причины развития лейомиосаркомы неизвестны. В большинстве случаев она развивается как первичная опухоль, без видимых причин. Также есть данные об индуцирующем влиянии ионизирующего излучения. Например, были описаны случаи образования опухоли после лучевой терапии по поводу лечения рака другой локализации. К другим факторам риска относят:
- Принадлежность к негроидной расе.
- Наличие RB-мутации у пациентов, страдающих ретинобластомой.
- Возраст старше 50 лет.
- Воздействие химических канцерогенов.
- Иммунодефицитные состояния.
Стадии и классификация лейомиосаркомы
С 2013 года ВОЗ рекомендует использовать систему классификации FNCLCC, которая позволяет определить степень злокачественности лейомиосаркомы по следующим признакам:
- Степень дифференцировки клеток.
- Количество клеток, находящихся в процессе деления (количество митозов).
- Процент некротизированной ткани.
Согласно этой классификации, лейомиосаркомы мягких тканей разделяют на опухоли низкой и высокой степени злокачественности.
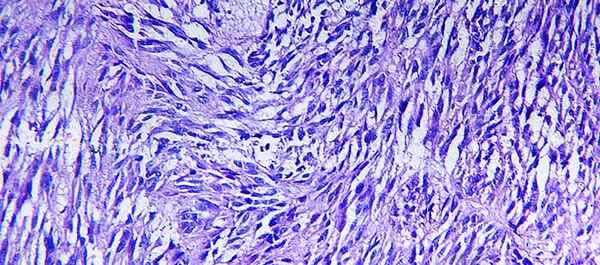
С морфологической точки зрения, выделяют следующие виды лейомиосарком:
- Веретеноклеточная.
- Плейоморфная.
- Эпителиоидная.
- Миксоидная.
- Воспалительная.
Для более полной диагностики гистотипа лейомиосаркомы и определения тактики дальнейшего лечения, проводят иммуногистохимическое и молекулярно-генетические исследование фрагмента опухолевой ткани.
Стадирование
Стадия лейомиосаркомы будет определяться в зависимости от степени злокачественности опухоли, ее размеров и наличия метастазов.
- 1 стадия — лейомиосаркомы низкой степени злокачественности, без метастазов.
- 2 стадия — высокозлокачественная лейомиосаркома размером менее 5 см, либо более 5 см, но при их поверхностном расположении.
- 3 стадия — высокозлокачественные лейомиосаркомы размером более 5 см, либо все опухоли с наличием метастазов в регионарных лимфоузлах.
- 4 стадия — лейомиосаркомы любого размера и степени злокачественности при наличии отдаленных метастазов.
- Лейомиосаркома матки. Проявляется узловыми образованиями в тканях тела матки, при их близком расположении к эндометрию возможны ациклические кровотечения. Чаще возникает у женщин в пре- и менопаузе.
- Лейомиосаркома вульвы. Характеризуется возникновением быстрорастущего узла в толще ткани наружных половых органов. В основном страдают женщины репродуктивного возраста.
- Лейомиосаркома мошонки. Первыми симптомами является наличие уплотнений в тканях мошонки. Они безболезненные и подвижные. По мере роста опухоли присоединяются болезненные ощущения, кожа над опухолью изъязвляется и начинает кровоточить.
- Лейомиосаркома кожи — развивается из мышц потовых желез и мышц, приподнимающих волос. Имеет вид синюшной, красноватой или желтоватой бляшки, поверхность которой может изъязвляться и кровоточить.
- Лейомиосаркомы органов ЖКТ. Заболевание проявляется диспепсическими явлениями (тошнота, вздутие живота, потеря аппетита), снижение веса, боли в животе. Могут быть признаки кишечной непроходимости и желудочно-кишечные кровотечения.
- Лейомиосаркомы мочевого пузыря. К первым симптомам относят нарушение мочеиспускания и появление в моче примесей крови. По мере прогрессирования процесса присоединяются болевые ощущения, а кровотечения становятся настолько интенсивными, что кровяные сгустки могут обтурировать уретру, приводя к задержке мочи.
- Лейомиосаркомы забрюшинного пространства. Проявляются болевым синдромом, который развивается на фоне сдавления различных тканей, в том числе спинномозговых корешков. Также могут быть признаки ишемии органов и конечностей из-за прорастания саркомы в сосуды.
Симптомы
Основными симптомами лейомисаркомы мягких тканей является припухлость, отечность и образование пальпируемого уплотнения в зоне поражения. Оно может иметь четкие границы и псевдокапсулу, которая, впрочем, не защищает от возникновения метастазов. Если капсулы нет, говорят об инфильтративном процессе, в этом случае определить четкие границы новообразования очень сложно.
Вначале опухоль безболезненна, но она быстро увеличивается в размерах, что приводит к нарастанию симптоматики:
- Нарушение функции пораженного сегмента конечности.
- Образование язв.
- Кровоточивость.
- Нарастание болевого синдрома.
- Отечность.
Общее состояние при саркомах мягких тканей долгое время может оставаться удовлетворительным, даже при больших размерах новообразования.
Метастазирование
Лейомиосаркома высокой степени злокачественности склонна к раннему гематогенному метастазированию, из-за чего опухолевые клетки с током крови рассеиваются по всему организму. Чаще всего поражаются легкие, кости и печень. Лимфогенный путь используется несколько реже.
Лейомиосаркомы низкой степени злокачественности не обладают такими агрессивными метастатическими способностями, но они склонны к упорным рецидивам, даже после радикально проведенного лечения.
Также лейомиосаркомы могут распространяться по межмышечным и периневральным пространствам, отсеиваясь далеко за пределы первичного очага.
Диагностика
Поверхностно расположенные опухоли можно обнаружить с помощью осмотра или пальпациию. Для выявления глубоко расположенных новообразований используют методы медицинской визуализации.
Для подтверждения диагноза необходимо морфологическое исследование с проведением иммуногистохимических и молекулярно-генетических исследований. С этой целью проводят инцизионную или толстоигольную биопсию.
После подтверждения морфологического диагноза проводят дополнительное обследование для установки стадии заболевания (поиска метастазов). С этой целью назначается УЗИ, КТ и/или МРТ. Необходимость дополнительных методов диагностики определяется индивидуально для каждого пациента.

Лечение
Основным методом лечения лейомиосаркомы является радикальная хирургическая операция. При низкозлокачественных опухолях без метастазов этого бывает достаточно, но при более неблагоприятных прогнозах проводят комбинированное воздействие с помощью облучения и химиотерапии.
Хирургическое лечение
Золотым стандартом лечения лейомиосаркомы является радикальное иссечение опухоли в пределах визуально неизмененных тканей. Раньше это были обширные калечащие операции, которые предполагали ампутации конечностей и внутренних органов. Сегодня с развитием хирургических технологий, предпочтение отдается органосохраняющему лечению. Используются следующие техники вмешательства:
- Широкая резекция. Опухоль иссекается в пределах 5 см незатронутых тканей. Такая техника применяется при лечении кожной лейомиосаркомы и поверхностно расположенных опухолях.
- Широкое иссечение. Опухоль удаляется в пределах тканей одной анатомической зоны с отступом от ее края не менее чем на 4-6 см.
- Футлярно-фасциальное иссечение. Опухоль удаляется в едином мышечно-фасциальном футляре. При этом производят полное удаление вовлеченной мышцы с рассечением места ее прикрепления. Если в процесс вовлекаются нервы и кровеносные сосуды, их также подвергают резекции.
- Ампутации и экзартикуляции — производится полное удаление конечности или ее резекция по линии сустава. Такие вмешательства показаны при высокозлокачественных новообразованиях, которые затронули крупные кровеносные сосуды, мышцы и костные структуры.
После того как лейомиосаркома будет удалена, необходимо ее исследовать на предмет определения наличия злокачественных клеток в краях отсечения. При положительном результате объем вмешательства расширяют или проводят повторные радикальные операции. С целью маркировки полей облучения при проведении последующей лучевой терапии, в ложе удаленной опухоли оставляют специальные клипсы.
Лучевая терапия
Лучевая терапия занимает большое место в лечении лейомиосарком высокой степени злокачественности. Ее проводят в неоадъювантном (дооперационном) и адъювантном (послеоперационном) режимах.
Неоадъювантная ЛТ преследует следующие цели:
- Уменьшение объема опухоли и, как следствие, уменьшение объема хирургической операции.
- Перевод новообразования из неоперабельного в операбельное состояние.
- Снижение риска интраоперационной трансплантации опухоли.
В рамках неоадъювантной ЛТ поле облучения должно захватывать опухоль и рядом расположенные ткани в пределах 3-4 см. Если опухоль сильно большая, зону облучение расширяют до 10 см от ее края. При облучении в области конечностей рекомендуется выстраивать поле облучения таким образом, чтобы оно распространялось не более чем на 2/3 ее окружности. Это снижает риски постлучевых осложнений, например, контрактур, отеков, некрозов.
Однако такой режим лечения имеет и недостатки:
- Задерживается проведение операции из-за потенциальных проблем с ранозаживлением.
- Могут быть проблемы с морфологическим типированием.
- Сложности с определением стадии заболевания и, соответственно, проведение лечения в недостаточном объеме.
В клинической практике чаще используется послеоперационная (адъювантная) лучевая терапия. Она проводится в следующих случаях:
- Лечение высокозлокачественной лейомиосаркомы.
- Повреждение капсулы опухоли в время операции.
- Нерадикальность операции — в краях резекции обнаруживаются злокачественные клетки и нет возможности проведения повторного хирургического вмешательства для достижения радикальности.
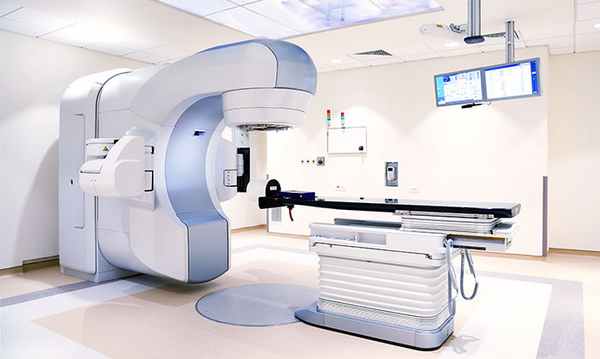
Начало адъювантной ЛТ должно быть не позже, чем через 4 недели после операции. Поля облучения должны включать следующие зоны:
- Ложе опухоли.
- Послеоперационный рубец.
- 2 см рядом расположенных тканей.
Суммарная очаговая доза должна составлять 60 Гр, при нерадикальном вмешательстве ее увеличивают до 70 Гр.
Химиотерапия
Химиотерапия назначается в следующих случаях:
- Есть данные о наличии метастазов.
- Нерезектабельные опухоли.
- Отказ пациента от хирургического лечения (в этих случаях показана химиолучевая терапия).
- Лечение высокозлокачественных опухолей.
Химиотерапия может проводиться на дооперационном и в послеоперационном периоде. В первом случае показано проведение 2-3 курсов ХТ с перерывом в 3-4 недели. Послеоперационная химиотерапия, как правило, проводится в объеме 3-4 курсов. В рамках терапии первой линии используются схемы, содержащие доксорубицин. В качестве терапии второй линии применяют комбинацию гемцитабина с доцетакселом.
Восстановление
Период восстановления будет определяться обширностью хирургического вмешательства. После калечащих операций, в частности после ампутаций и экзартикуляций требуется протезирование и серьезная реабилитация.
Прогноз
Рецидив
Лейомиосаркомы склонны к упорным местным рецидивам, частота которых достигает 60%. В этих случаях показаны повторные операции и проведение лучевой терапии в радикальных режимах. Если операция невозможна, или пациент отказывается от нее, назначается химиолучевая терапия.
Пересаживают ли органы, пораженные саркомой?
Трансплантация органов онкологическим пациентам до сих пор остается дискутабельным вопросом. В настоящее время такие операции проводятся крайне редко.
При лечении лейомиосаркомы часто приходится делать обширные операции, которые требуют последующей реконструкции и восстановления функции утраченного органа, в том числе и после ампутации конечностей. Такие технологии постоянно совершенствуются, что позволяет провести полноценную реабилитацию и вернуть человека к активной жизни.
Лейомиосаркома при иммунодефицитах
Иммунодефицитные состояния являются одним из факторов риска развития лейомиосаркомы. Риски выше у детей.
Лейомиосаркома может развиваться на фоне активной ВИЧ-инфекции, иммунодепрессивной терапии после трансплантации органов, а также после химиотерапевтического лечения рака другой локализации.
Лейомиосаркома у беременных и пожилых
Беременность не оказывает влияния на течение лейомиосаркомы, но ограничивает возможность полноценного лечения (лучевая терапия, химиотерапия). Поэтому при постановке диагноза, в индивидуальном порядке рассматривается вопрос прерывания беременности.
Что касается возраста, то есть данные, свидетельствующие о том, что лейомиосаркома у пациентов старше 60 лет протекает более злокачественно. У них ниже общая и безрецидивная выживаемость, а также выше вероятность местных рецидивов.
Лейомиосаркома – симптомы, диагностика, лечение

Лейомиосаркома – злокачественное образование, которое формируется из клеток гладкой мускулатуры и может располагаться в различных органах. Чаще всего встречается в 40-60-летнем возрасте.
Лейомиосаркома – редкое заболевание, характеризующееся повышенной агрессивностью, быстрым ростом, ранним метастазированием и высокой предрасположенностью к многократным рецидивам.
Точные причины болезни неизвестны. Но специалисты считают, что провоцирующими факторами служат ионизирующее излучение, частая травматизация, малигнизация лейомиомы, наследственная предрасположенность.
Симптомы лейомиосаркомы
Различают общие (свойственны всем разновидностям лейомиосаркомы) и местные (зависят от локализации опухоли) проявления болезни.

- болевые ощущения и отечность в пораженном участке (в результате сдавливания нервов и сосудов);
- тошнота;
- исчезновение аппетита;
- резкое похудение;
- субфебрильная температура;
- кровотечения;
- малокровие;
- беспричинная слабость;
- нервозность.
У четверти женщин первый признак – тромбофлебит или тромбоз. Рост новообразования приводит к увеличению размеров матки, обильным и продолжительным менструациям либо появлению кровянистых выделений в климактерический период. На поздних стадиях заметны симптомы интоксикации, наблюдаются асцит и сильное истощение. Проникновение метастаз в позвоночник сопровождается болями, в печень – развитием желтухи, в легкие – возникновением плеврита.
При поверхностной локализации образуется единичный, часто изъязвляющийся, болезненный узел. Окружающие ткани уплотняются. Если опухоль располагается в глубоких слоях, то симптомы обычно отсутствуют. Со временем обнаруживаются метастазы в забрюшинных лимфоузлах или в легких.

В области гениталий образуются безболезненные уплотнения. Позже появляются болевые ощущения и чувство тяжести, холмистость, изъязвления, кровоточивость. Со временем опухоль метастазирует в лимфоузлы и отдаленные органы, что сопровождается болями в области спины, дискомфортом в нижней части живота и в паху, отечностью ног, одышкой. Может понижаться гормональный фон, что приводит к ослаблению либидо, феминизации, эректильным нарушениям, импотенции.
Нарушается мочеиспускание, в моче обнаруживается кровь, появляются болезненные ощущения в нижней части живота. Со временем кровь образует сгустки, перекрывая отток мочи, что может спровоцировать анурию.
Основные признаки – тошнота, рвота, усиленная жажда, болезненность при пальпации живота, апатия. Увеличивается объем мочи, что вызывает частые мочеиспускания. Возможен разрыв органа.
- Лейомиосаркома органов пищеварительной системы
Больной испытывает тошноту, страдает от болей в области желудка. У него ухудшается аппетит, теряется вес, нарушается стул, наблюдаются урчание в животе, изжога, отрыжка, метеоризм, в кале могут присутствовать кровь и гной. Возможны непроходимость кишечника и разрыв его стенок.
Со временем опухоль изъявляется, что сопровождается желудочными либо кишечными кровотечениями. Если происходит прободение стенки, то развивается перитонит.
Основной симптом – боли в месте компрессии опухолью нервных корешков. Если сдавливаются кровеносные сосуды брюшной полости, нарушается кровообращение. При сдавливании сосудов печени развивается асцит. Компрессия нижней полой вены вызывает отечность и посинение нижних конечностей.
Новообразования появляются в разных участках ног и рук. Продолжительное время симптоматика отсутствует. Увеличиваясь в размерах, опухоли провоцируют отечность окружающих тканей, могут сдавливать нервные корешки, причиняя болезненность, изъязвляться. Позже метастазы проникают в легкие, печень или кости.
Под кожей формируются плотные образования, которые, разрастаясь, выступают над поверхностью. В пораженных участках изменяется окрас кожного покрова, появляются болевые ощущения. Могут образовываться изъязвления, которые долго не заживают. Довольно часто опухоль метастазирует в кости и легкие.
На разных частях тела возникают болезненные бляшки с четко очерченными краями, окрашенные в желтый, красный или синий цвет. Обычно они единичные, но могут быть и множественными. Разрастаясь, бляшки часто травмируются и изъязвляются.
Диагностика
После изучения жалоб и анамнеза болезни врач осматривает пациента, а затем направляет его на обследование.
Выбор способа диагностики зависит от предполагаемого расположения лейомиосаркомы:

- общий и биохимический анализ крови;
- анализ мочи и кала;
- анализ на онкомаркеры;
- ультразвуковое исследование;
- рентгенография;
- ирригоскопия;
- кольпоскопия;
- урография;
- эндоскопия;
- КТ или МРТ.
Все эти виды исследований помогают выявить опухоль, выяснить ее местоположение и размеры. Но определить характер (доброкачественный или злокачественный) обнаруженного образования способен только гистологический анализ. Чтобы получить биоматериал для анализа, делают биопсию.
Лечение лейомиосаркомы
Способы терапии врач подбирает в зависимости от стадии онкологического процесса, локализации опухоли, присутствия метастазов, возраста и общего состояния здоровья пациента. Но в любом случае только комплексное лечение, при котором разные методы гармонично дополняют друг друга, способно эффективно бороться с коварной болезнью.
Хирургия
Если новообразование находится в мышцах, подкожно-жировой клетчатке или коже, то его вырезают совместно с близлежащими тканями. Если поражаются внутренние органы, то частично или полностью удаляют орган. При обнаружении метастазов в лимфоузлах прибегают к их иссечению. В сильно запущенных ситуациях может возникнуть необходимость в ампутации конечности с последующим протезированием.
При удалении лейомиосаркомы могут использоваться инновационные методики: робот-хирург Да Винчи, кибер-нож, нано-нож.

Лучевая терапия
При лейомиосаркоме применяют как системное, так и местное (брахитерапию) облучение, благодаря которому удается уменьшить размеры злокачественного образования.
Химиотерапия
Цитостатики замедляют рост опухоли, не позволяют ей распространяться по организму, воздействуют на отдаленные метастазы, повышают результативность операции, сводят к минимуму риск рецидивов.
Гормонотерапия
При лейомиосаркоме матки врач может назначить гормональные препараты.
Таргетная терапия
Применяют биофармацевтические препараты, которые оказывают целевое воздействие на клетки, принимающие участие в росте опухоли. Не причиняют вреда здоровым клеткам.
Прогноз зависит от стадии заболевания и реакции на лечение. При раннем выявлении лейомиосаркомы в большинстве случаев удается достичь продолжительной ремиссии (до 15 лет). Поздняя диагностика существенно понижает выживаемость, после прохождения курса лечения наблюдаются частые рецидивы.
Примечание!
Информация, размещенная в этом материале, предоставляется в ознакомительных целях. Установление показаний к лечению и назначение противоопухолевых препаратов может делать исключительно лечащий врач. Обязательно проконсультируйтесь с врачом!
Автор: Оксана Спивакова, врач рентгенолог, менеджер направления «Онкология», Центр персонализированной фармации «Хемотека»
Лечение
лейомиосаркомы в Германии
Источник: iStockphoto
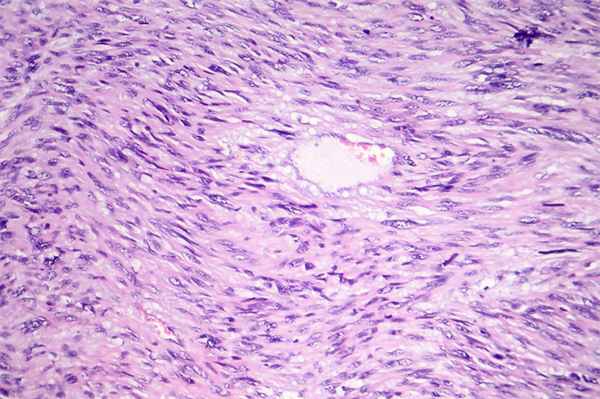
Лейомиосаркома мягких тканей — злокачественная опухоль, которая может возникать в любой области тела, в гладкой мускулатуре. Пациенты с такой опухолью получают лечение в Германии на онкологическом отделении клиники «Нордвест». Назначают терапию высококвалифицированные специалисты, доктора наук, которые имеют большой опыт в лечении рака.
В зависимости от локализации и злокачественности опухоли, различают следующие виды лейомиосаркомы:
- Кожная — прогноз благоприятный, склонна к локальным рецидивам;
- Подкожная — прогноз неблагоприятный, имеет тенденцию к раннему метастазированию (в регионарные лимфатические узлы, легкие);
- Генитальная;
- Внутрибрюшинная;
- Сосудистая;
- Глубокая лейомиосаркома конечностей.
Гистологические варианты онкологии:
- Миксоидная лейомиосаркома (часто возникает в области гениталий);
- Гранулярно-клеточная;
- Крупноклеточный вариант лейомиосаркомы имеет очень плохой прогноз;
- Склеротическая (мелкоклеточная);
- Эпителиальная.
Симптомы, жалобы и признаки
Лейомиосаркома вызывает достаточно явные симптомы, указывающие на заболевание. По этой причине возможна ранняя диагностика болезни в Германии. Основными признаками заболевания являются отечность, припухлость и уплотнение в месте образования опухоли. Жалобы и симптомы зависят от места ее локализации:
- Лейомиосаркома матки
Развивается в тканях тела матки, вызывает кровотечения, не связанные с менструальным циклом. - Лейомиосаркома вульвы
Представляет собой узел в ткани наружных половых органов. - Лейомиосаркома мошонки
Представляет собой безболезненные, подвижные уплотнения в тканях мошонки, с ростом опухоли возникают боли и образования кровоточащих язвочек. - Лейомиосаркома кожи
Развивается в гладких мышцах кожи. Как правило, имеет вид бляшек красноватого и желтоватого цвета, склонных к кровоточивости и образованию язв. - Лейомиосаркома желудочно-кишечного тракта.
Вызывает различные симптомы нарушения пищеварения (вздутие живота, тошноту, рвоту) и боли в области живота. - Лейомиосаркома мочевого пузыря
Сопровождается, в первую очередь, симптомами нарушения мочеиспускания и наличием крови в моче. - Лейомиосаркома забрюшинного пространства
Вызывает, как правило, сильные боли. Живот увеличивается в размере. Часто опухоль поражает печень, сопровождаясь болями в области печени и желтухой. Нередко возникают заболевания почек и отеки нижних конечностей.
Диагностика заболевания
После пальпации и ультразвукового обследования опухолевого образования, врач назначает визуализационную диагностику — компьютерную томографию или МРТ — для определения степени распространения опухоли и наличия метастазов.
Лечение лейомиосаркомы
Для успешного лечения лейомиосаркомы, вне зависимости от расположения опухоли, требуется ее полное хирургическое удаление. Это является необходимым по той причине, что эти злокачественные новообразования в некоторых случаях плохо реагируют на лучевую и химиотерапию.
Если опухоль уже дала метастазы в окружающие ткани, они также по возможности должны быть оперативно удалены. Например, лейомиосаркома матки часто поражает яичники, в связи с этим медики рекомендуют в качестве лечения полное удаление матки и яичников для снижения риска рецидива заболевания. В случае поражения лимфатических узлов, проводится одновременная лимфаденэктомия.
Тем не менее лучевая и химиотерапия занимают большое место в лечении лейомиосаркомы как неоадъювантные (для уменьшения размеров опухоли перед операцией), так и адъювантные (с целью полного уничтожения возможно оставшихся клеток опухоли после ее удаления).
Прогнозы заболевания
Прогноз при лечении лейомиосаркомы полностью зависит от стадии заболевания. В случае успешного полного удаления опухоли шансы на выздоровление очень высоки.
Стоимость лечения лейомиосаркомы в Германии
Точная стоимость терапии рассчитывается, исходя из стадии заболевания и методов, применение которых необходимо для достижения выздоровления. Учитываются цена на пребывание в больнице «Нордвест», консультации с врачами и диагностические процедуры. Чтобы узнать подробную информацию о поступлении в клинику и стоимости лечения, позвоните по телефону 8 800 551 8099. Специалисты по работе с пациентами, опытные медицинские консультанты и переводчики помогут вам на всех этапах взаимодействия.
Инновационное лечение лейомиосаркомы в Израиле
Как и в отношении других сарком, лечение лейомиосаркомы в Израиле проводится с использованием как хирургических, так и консервативных методов. Именно такое, комбинированное лечение позволяет устранить максимально возможное количество раковых тканей и клеток, минимизировав вероятность развития рецидива заболевания.
В клинике Ихилов Комплекс для терапии сарком применяют современные малоинвазивные хирургические методики, а также ультрасовременные аппараты для лучевой терапии онкообразований. Передовые медицинские технологии и мастерство врачей клиники Ихилов – это сочетание, позволяющее пациентам добиваться хороших результатов в лечении таких сложных онкологических заболеваний.
Что такое лейомиосаркома
Под термином «рак» подразумевают злокачественные опухоли, которые развиваются из эпителиальных клеток органов. Однако злокачественное перерождение может затрагивать не только эпителиальные клетки, но и другие. Лейомиосаркома представляет собой опухоль, берущая начало из клеток гладкой мускулатуры, которые представлены практически во всех органах. По этой причине лейомиосаркома может развиться в сосудах, желудке, матке, печени, коже, мышечных тканях конечностей и других органах и системах.
Встречается данная онкопатология достаточно редко. При этом лейомиосаркому относят к агрессивным видам рака. Она достаточно быстро распространяется, дает метастазы и часто рецидивирует. По этой причине ранняя диагностика лейомиосаркомы имеет первостепенное значение для успешного избавления от болезни.
В зависимости от расположения опухоли, у пациентов при лейомиосаркомах могут возникать жалобы различного характера:
- Лейомиосаркома матки – боли внизу живота, кровянистые маточные выделения.
- Лейомиосаркома брюшной полости – заметное уплотнение в передней стенке живота.
- Лейомиосаркома ЖКТ – изжога, расстройство пищеварения, рвота с примесями крови, кишечная непроходимость.
- Лейомиосаркома легких – кашель (возможно, с кровью), дыхательная недостаточность, одышка, проблемы с глотанием.
- Лейомиосаркома печени – болевые ощущение в правом подреберье, вздутие живота, озноб, тошнота, рвота.
- Лейомиосаркома кожи – уплотнения округлой формы, появление язв и кровоточивости.
Причины появления лейомиосарком до сих пор не установлены. Чаще всего данная разновидность опухоли встречается у лиц 45-60 лет. У молодых людей, детей, а также лиц старше 60 лет лейомиосаркома встречается редко.
Лечение
В Израиле используют следующие наиболее эффективные методы лечения лейомиосарком:
- Хирургия. Это основной метод лечения. Врачи удаляют как саму опухоль, так и часть окружающей здоровой ткани для исключения возможного рецидива заболевания. Хирургический способ в зависимости от локализации опухоли подбирается в индивидуальном порядке. Например, если опухоль поразила желудок, то в таком случае применяют эндоскопическую хирургию. Эндоскоп вводится через ротовую полость, а удаление опухоли осуществляется без разрезов. Если же речь идет о лейомиосаркоме матки, то в таком случае применяется роботизированная хирургия – установка Да Винчи, которая хорошо себя зарекомендовала в гинекологической хирургии. При поражении легких проводится лапароскопическая операция по частичному или полного удалению пораженного легкого.
В некоторых случаях вместе с опухолью удаляют и рядом располагающиеся лимфатические узлы. Делается это для предотвращения рецидива заболевания, поскольку легче всего злокачественные клетки попадают именно в лимфатические узлы и разносятся лимфой.
- Химиотерапия. Это основной консервативный метод лечения при лейомиосаркоме. Системная химиотерапия предусматривает введение цитотоксических и цитостатических препаратов. Если опухоль слишком большая, то химиотерапию применяют перед операцией для уменьшения размеров новообразования. Однако химиотерапия проводится и после хирургии, когда ставится задача – устранить остаточное количество злокачественных клеток, которые все еще могут оставаться после оперативного вмешательства.
- Лучевая терапия и стереотаксическая радиохирургия. В отношении лейомиосарком также применяется дистанционная лучевая терапия, которую выполняют на современных линейных ускорителях. В ряде случаев целесообразно проведение стереотаксической радиохирургии с помощью установки Кибер-нож.
Отзывы о лечении лейомиосаркомы в Израиле вы можете почитать и на нашем сайте, где пациенты с радостью делятся своим опытом избавления от тяжелого заболевания с помощью израильских специалистов. Многим пациентам помогла и новаторская методика лечения раковых заболеваний – таргетная терапия, которая уже несколько лет с успехом применяется в Ихилов Комплекс.
Диагностика

Как показывает практика израильских врачей, более 50% пациентов с онкологическим диагнозом, которые приезжают в Израиль из стран бывшего СССР, имеют неправильный или неуточненный диагноз. А это значит, что многим пациентам проводится неправильное лечение, а некоторым назначают тяжелую терапию без надобности. Поэтому точная диагностика – это один из главнейших компонентов успешного лечения любого заболевания, а тем более – злокачественной опухоли.
Врачи клиники Ихилов Комплекс предлагают иностранным пациентам уникальную услугу – «второе мнение». Если вам поставили неутешительный диагноз, то всегда не помешает услышать альтернативную точку зрения от опытного израильского врача. Это можно сделать, не посещая Земли обетованной. Все, что вам нужно – отослать сканированные копии документов и снимков, которые вы получили при обследовании. Наши врачи изучат полученную информацию и сделают свое заключение. Это может быть подтверждение диагноза, его уточнение (необходимость в проведении иных исследований) или же его полное опровержение. Если после получения услуги «второе мнение» вы решите посетить клинику, то первая очная консультация лечащего врача для вас будет бесплатной.
После консультации врача-онколога пациента направляют на проведение ряда инструментальных и лабораторных исследований, среди которых:
- Анализы крови – общий, биохимический, анализы крови на онкомаркеры.
- Ультразвуковая диагностика – исследование внутренних органов на предмет наличия в них анатомических и структурных изменений, спровоцированных, в том числе и опухолями.
- Магнитно-резонансная и компьютерная томография – визуализация опухоли и получение послойного изображения целевого органа.
- Биопсия и гистопатологическое исследование – взятие небольшого образца опухоли и дальнейшее его исследования в лаборатории. Гистологический анализ, а также иммуногистохимия образцов позволяют установить природу опухоли (злокачественная или доброкачественная). Только на основании данного исследования и устанавливается окончательный диагноз.
Диагностические мероприятия занимают 3-4 рабочих дня. После обследования собирается экспертная группа врачей, которая устанавливает диагноз, а также определяется со схемой лечения больного.
Стоимость лечения лейомиосаркомы в Израиле
Цена лечения лейомиосаркомы в Израиле зависит от нескольких факторов:
- Локализация и стадия опухолевого заболевания.
- Длительность лечения и пребывания больного в стационаре.
- Выбранная тактика лечения больного, в частности, разновидность хирургической операции.
- Другие факторы.
Рак вульвы
Рак вульвы — онкологическая патология, при которой злокачественная опухоль поражает женские наружные половые органы (половые губы, клитор, заднюю спайку или бартолиновы железы).
Рак вульвы считается достаточно редкой патологией в онкогинекологии. Заболевание составляет 4-6% от всех случаев рака и выявляется у 2-4 человек на 100 тысяч населения. Среди больных преобладают женщины старшей возрастной группы (65-75 лет). Случаи развития рака вульвы у девушек и женщин репродуктивного возраста единичны.
Рак возникает при злокачественной трансформации клеток эпителия наружных половых органов. Атипичные клетки усиленно делятся, вытесняя здоровые, что становится причиной распространения патологического процесса. Злокачественные опухоли характеризуются инвазивным ростом. Проникая в кровеносные и лимфатические сосуды, патологические клетки способны распространяться в организме, имплантироваться в здоровые ткани и провоцировать появление вторичных опухолей (метастазов).
В 90% случаев в области наружных половых органов развиваются плоскоклеточные опухоли с высокой степенью дифференцировки клеток. Исходя из особенностей роста, выделяют следующие виды злокачественных новообразований:
- экзофитные (растут наружу);
- узловатые (формируют локальные плотные очаги в мягких тканях);
- язвенные (провоцируют образование раны);
- инфильтративно-отечные (сопровождаются выраженными воспалительными изменениями).
С учетом степени распространенности злокачественного процесса выделяют следующие стадии развития рака вульвы:
- Нулевая (преинвазивный рак) — злокачественные клетки локализованы в эпителиальном слое.
- Первая — опухоли до 2 см в диаметре с инвазией до 1 см.
- Вторая — диаметр опухоли превышает 2 см.
- Третья — патологические изменения затрагивают окружающие органы, а в регионарных лимфоузлах обнаруживаются метастазы.
- Четвертая (распространенный рак). Вовлечены слизистая оболочка мочевого пузыря и прямой кишки, все ближайшие лимфоузлы. Возможны метастазы в отдаленных органах.
Симптомы
Для ранних проявлений рака вульвы характерны симптомы раздражения слизистой оболочки наружных половых органов. Женщину могут беспокоить приступы «неясного» дискомфорта, зуда или жжения. Симптоматика обычно усиливается в ночное время. При самостоятельном осмотре можно выявить новообразование в виде нароста, соцветия цветной капусты, подкожного узла или мокнущей ранки.
По мере распространения опухоли возникают болезненные ощущения. Особенно интенсивные боли наблюдаются при вовлечении клитора. Формирование язвенного дефекта сопровождается сукровичными или кровянистыми выделениями. При вторичном инфицировании возможны гнойные выделения с неприятным запахом.
В запущенных случаях рак вульвы проявляется увеличением паховых лимфоузлом и отечностью в области лобка. Системные проявления распространенного рака — слабость, утомляемость, тошнота, субфебрилитет и т.п.
Причины
Механизм развития рака вульвы полностью не изучен. Определенную роль играют гормональные перестройки в период климакса, которые влияют на процесс дифференциации эпителиальных клеток.
Предрасполагающими факторами считаются:
- хронические воспалительные процессы в области половых органов;
- половые инфекции;
- носительство папилломавируса;
- дистрофические изменения половых органов (крауроз, лейкоплакия и пр.);
- новообразования на половых органах;
- вредные привычки;
- избыточный вес;
- сахарный диабет;
- артериальная гипертензия.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Читайте также:
