Лучевые признаки стеноза шейки матки
Добавил пользователь Владимир З. Обновлено: 29.01.2026
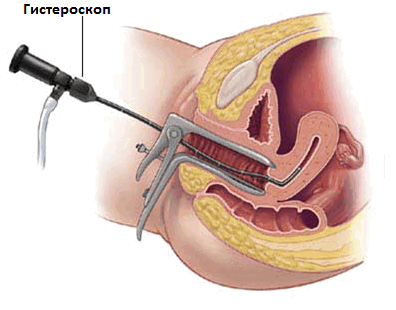
Гистероскопия - осмотр полости матки c помощью сверхтонкого оптического инструмента — гистероскопа, который вводят через влагалище, шейку матки. В настоящее время не вызывает сомнений, что данный метод наиболее информативный инструментальный метод диагностики состояний эндометрия и полости матки, и признана «золотым стандартом» в данной области.
В отличие от выскабливания полости матки, гистероскопия позволяет гинекологу визуально исследовать матку и обнаружить причину заболевания.
Виды гистероскопии матки
Существуют два вида осмотра:
- диагностическая гистероскопия, которая помогает врачу поставить диагноз;
- хирургическая гистероскопия (гистерорезектоскопия) то есть
- лечебная (прицельная биопсия эндометрия;
- удаление полипов;
Полип удаляется прицельно у основания электрохирургической петлей, его ножка коагулируется, полип удаляется из полости матки.
- удаление субмукозных миом;
- сращений в полости матки; полная резекция (аблация) эндометрия;
Последовательно производится резекция эндометрия электрохирургической петлей по всем стенкам матки глубже базального слоя.
- иссечение внутриматочной перегородки и др.).
 |  |
Описание метода:
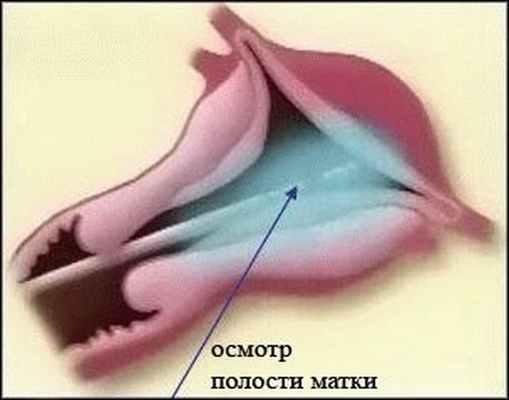
Гистероскопия - это малоинвазивная процедура, которая производится через естественное отверстие канала шейки матки через влагалище. Процедура выполняется под кратковременным внутривенным наркозом. В начале процедуры проводится обезболивание в области шейки матки для облегчения раскрытия шейки матки и с целью послеоперационного обезболивания. Затем через канал шейки матки подается небольшое количество стерильного раствора глюкозы, после чего в полость матки тем же путем вводится оптическая система - камера и осветитель, которые выводят изображение увеличенное в 20 раз на экран монитора.
После осмотра полости матки и точного определения локализации патологии, через канал в оптической системе вводят манипулятор и при использовании электрического тока производят удаление патологического очага. В конце процедуры отсутствует необходимость в наложении швов. Заканчивается гистероскопия выведением из полости матки оптической системы и жидкости.
Показания для гистероскопии матки
Показаниями для процедуры являются:
- подозрение на патологию эндометрия при УЗИ или ГСГ (полип эндометрия, полип шейки матки, гиперплазия эндометрия, опухоль);
- многие виды бесплодия, несколько неудачных попыток ЭКО;
- внутриматочные синехии (спайки в полости матки);
- субмукозная миома матки (растущая в полости матки);
- внутренний эндометриоз (аденомиоз)
- вросшая внутриматочная спираль (ВМС), потерянная ВМС;
- ациклические кровянистые выделения;
- остатки плодного яйца после аборта;
- подозрение на пороки (аномалии) развития матки, например, внутриматочная перегородка;
- контрольное исследование полости матки после операции на матке, при невынашивании беременности, после гормонального лечения.
Обычно гистероскопию матки проводят на 6 — 10 дни менструального цикла, в эти дни состояние полости оптимально для исследования. Классически при бесплодии неясного генеза гистероскопию делают в середине второй фазы цикла, то есть на 20 — 24 день. При подозрении на гиперплазию и полипы эндометрия — в любой день цикла, а при внутриматочных сращениях — накануне менструации, так как в это время легче разделять спайки.
Гистероскопию следует рассматривать как оперативное вмешательство. Поэтому накануне следует провести санацию влагалища (накануне вечером и утром в день исследования), а непосредственно перед исследованием опорожнить мочевой пузырь. Исследование проводится натощак.
После проведения исследования возможна кратковременная незначительная болезненность в животе вследствие попадания в брюшную полость через маточные трубы раствора или газа.
Гистероскопия и противопоказания
Противопоказаниями для процедуры являются:
- Недавно перенесённый или имеющийся к моменту исследования воспалительный процесс половых органов.
- Прогрессирующая беременность.
- Обильное маточное кровотечение.
- Стеноз шейки матки.
- Распространенный рак шейки матки.
- Общие инфекционные заболевания в стадии обострения (грипп, пневмония, пиелонефрит, тромбофлебит).
- Тяжелое состояние больной при заболевании сердечно-сосудистой системы, печени, почек.
Где сделать гистероскопию в Санкт-Петербурге?
Если пациентке поставлен один из диагнозов, перечисленных в разделе Показания для гистероскопии, и врач настоятельно рекомендует провести обследование, то наиболее часто возникает вопрос: где же в СПб сделать эту операцию? Гистероскопия, как мы говорили ранее, относится к операциям, поэтому желательно её провести в условиях стационара на отделении гинекологии, например, в "Городской больнице №40".
Гинекологическое отделение СПб ГБУЗ "Городская больница №40" оснащено современным оборудованием для гистороскопических и лапароскопических операций (аппараты Forcetriad производства Covidien). Операции и процедуру гистероскопии проводят высококвалифицированные специалисты нашей больницы. Пациенткам на отделении гинекологии предоставляется не только высококвалифицированная медицинская помощь, но и комфортные условия госпитализации.
Стеноз цервикального канала
Наиболее частыми приобретенными причинами стеноза шейки матки явялются:
Хирургические операции на шейке матки (наприемер, прижигание, конизация)
Аблация эндометрия для лечения патологии матки, вызывающей меноррагию
Рак шейки матки и рак тела матки
Стеноз цервикального канала может быть полным или частичным.
Это может привести к следующему:
Гемотометра – это накопление крови в полости матки.
Пиометра (скопление гноя в матке), особенно у женщин с раком шейки матки или тела матки
Симптомы и признаки цервикального стеноза
Стеноз шейки матки обычно асимптоматичен.
Если у женщин пременопаузального периода симптомы присутствуют, то они включают аменорею, дисменорею, патологические кровотечения и бесплодие. У пациенток в постменопаузе в течение долгого времени может отмечаться бессимптомное течение заболевания.
Гематометра или пиометра могут быть причиной расширения полости матки или формирования пальпируемого опухолевидного образования.
Диагностика стеноза шейки матки
Стеноз шейки матки часто диагностируется только тогда, когда клиницисты испытывают трудности с доступом в полость матки во время обследований, проводимых по другой причине. Он может быть диагностирован на основании симптомов и признаков (например, развитие аменореи или дисменореи после операции на шейке матки) или при невозможности получения эндоцервикальных клеток или эндометриального образца для диагностических тестов (например, теста по Папаниколау).
Диагноз полного стеноза устанавливают в том случае, если при зондировании зондом диаметром 1–2 мм нельзя проникнуть в полость матки.
Если у женщин в постменопаузе тест по Папаниколау не выявил патологий и отсутствуют патологические симптомы, дальнейшее обследование не требуется.
Если цервикальный стеноз является симптомным или вызывает патологию матки (например, гематометра, пиометра), необходимо выполнить цитологический анализ шейки матки и биопсию эндометрия, или дилатацию и кюретаж (D & C), чтобы исключить рак.
Лечение стеноза шейки матки
Расширение или стентирование при наличии симптомов
Обычно, цервикальный стеноз не требует лечения. Лечение необходимо только в том случае, когда есть симптомы или патология матки, оно обычно включает расширение и стентирование цервикального канала.
Основные положения
Стеноз цервикального канала может быть врожденным или приобретенным (например, вызванным менопаузой, хирургическим вмешательством на шейке матки, абляцией эндометрия, раком шейки матки или лучевой терапией).
Стеноз шейки матки обычно протекает бессимптомно.
Подозрение на стеноз цервикального канала основывается на симптомах и признаках, или на невозможности получения образцов из канала шейки матки или эндометрия для проведения исследований; невозможность прохождения зонда диаметром от 1 до 2 мм в полость матки подтверждает полный стеноз.
Если присутствуют симптомы или маточные патологии (например, гематометра, пиометра), чтобы исключить рак необходимо выполнить цитологический анализ шейки матки и биопсию эндометрия, затем дилатацию шейки матки и установку стента.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Стриктура и стеноз шейки матки
Стриктура шейки матки — сужение просвета вследствие рубцовой деформации; стеноз — сужение просвета по другим причинам. Оно может быть врожденным или приобретенным. Общие причины приобретенной патологии — менопауза, хирургические вмешательства, инфекции, рак шейки матки (или самой матки), лучевая терапия.
Записаться на прием
Сужение шеечного канала бывает частичным или полным, что способно привести к развитию гематометры (патологическому скоплению крови в полости матки) или к забросу менструальной крови в малый таз (чаще у женщин в период пременопаузы, предшествующей климаксу), вызывающий развитие эндометриоза(разрастания клеток внутреннего слоя матки). Серьезным осложнением подобного состояния является нагноение содержимого в матке, особенно у пациенток с раком шейки матки или самой матки, называемое пиометра.
Симптомы
- Нарушения менструального цикла в форме аменореи (отсутствия месячных), дисменореи(болезненных месячных), патологических межменструальных кровотечений.
- Дискомфорт и болевые ощущения во время полового акта.
- Бесплодие.
Воспалительный процесс, протекающий с нагноением маточного содержимого, характеризуется повышением температуры тела, усилением болевого синдрома в нижней части живота при движении, распространением боли в поясничную и крестцовую область, слабостью, потливостью и общим недомоганием.
Кроме того, стриктуры и стеноз шейки матки проявляются определенными затруднениями при раскрытии шейки в первом периоде родов.
Диагностика и лечение сужения шейки матки (стриктуры и стеноза) в «Бест Клиник»
Осмотр шейки в зеркалах, бимануальное (двуручное) влагалищное и ректальное обследование позволяет с высокой точностью определить наличие патологии в области шейки матки и непосредственно матки.
Лечение сужений шейки матки выполняется двумя способами: консервативным и хирургическим.
Консервативное лечение
Заключается в применении средств местного воздействия: орошении горячими растворами, наложением компрессов на область крестца и механическом расширении шеечного канала при помощи пальцев.
Хирургическое лечение
В гинекологической практике широко применяются методы радиоволновой и лазерной хирургии, которые позволяют самым щадящим способом эффективно лечить заболевания половой системы у женщин без разрушительного воздействия на окружающие ткани.
Радиоволновая коагуляция и лечение лазером патологий шейки матки позволяет расширить шеечный канал, не оставляя швов и рубцов на тканях, и сохраняет возможность для женщины иметь здорового ребенка в будущем.
Чтобы воспользоваться самыми щадящими, безопасными и высокоэффективными методами лечения патологий шейки матки, запишитесь на прием к специалистам «СМЦ «Бест Клиник».
СМЦ «Бест Клиник» - это ваше здоровье и здоровье будущего поколения! Формы записи на прием на нашем сайте выделены зеленым цветом: вперед к здоровью!
Стеноз шейки матки
Вам диагностировали стеноз шейки матки? Врачи клиники «Скандинавия АВА-ПЕТЕР» имеют многолетний успешный опыт лечения стеноза и восстановления репродуктивной функции у женщин. Запишитесь на прием, чтобы узнать больше об этом заболевании и получить доступ к самым эффективным методам его лечения.
Понятие и причины стеноза
Стеноз – это сужение кровеносных сосудов и трубчатых органов в организме человека. Если сужение сосудов чаще всего происходит в результате атеросклероза, то уменьшение объема полости органа обычно является результатом травмы, хирургического вмешательства и врожденной патологии. Стеноз шейки матки появляется после операций (таких, как кесарево сечение), когда на месте разреза образуются спайки и рубцы. Также он проявляется в виде следствия воспалительного процесса и новообразований в полости матки.
Стеноз как врожденная патология встречается редко и диагностируется в подростковом возрасте, потому что сужение цервикального канала препятствует формированию нормального менструального цикла.
- выскабливания (в том числе, аборты);
- лечение эрозии методом прижигания;
- травмы во время естественных родов;
- лечение опухолей лучевой терапией;
- ормональные изменения в период менопаузы.
Нарушение цикла является основным симптомом стеноза шейки матки:
- при частичном перекрытии канала менструация длится дольше обычного и сопровождается болезненными ощущениями;
- при полном перекрытии выделения при менструации прекращаются, но скапливаются в полости матки и могут спровоцировать эндометриоз.
На формирование стеноза могут указывать болезненные ощущения во время полового акта. Следствием сужения шейки матки является бесплодие.
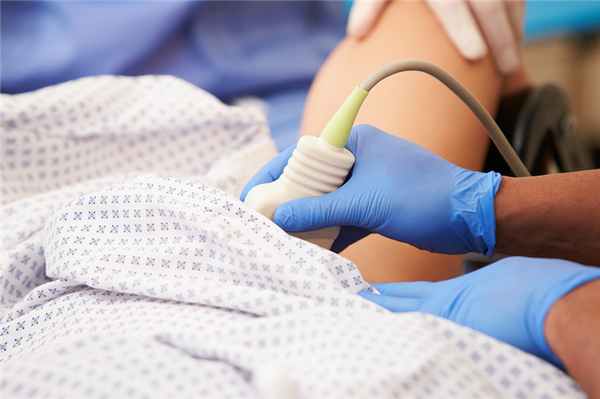
Диагностика: УЗИ и гистероскопия
Обнаружить стеноз шейки матки можно во время осмотра, но наши специалисты используют комплексную диагностику. Чтобы подтвердить сужение шейки или цервикального канала, применяется УЗИ. Установить степень развития патологии можно при помощи гистероскопии.
Три метода лечения
Восстановить проходимость шейки матки цервикального канала помогут малоинвазивные хирургические методы лечения. Одним из них является лазерная реканализация, когда лазером разделяют сросшиеся ткани, спайки и рубцы. Если это невозможно, врачи предлагают конизацию шейки матки, когда ее фрагмент удаляется. Это помогает восстановить проходимость и избавиться от бесплодия.
Альтернативой хирургическому вмешательству является бужирование – расширение шейки при помощи фиксатора. Бужирование проводится постепенно и может занимать от нескольких недель до нескольких месяцев.
В качестве вспомогательного лечения по результатам клинической диагностики врачи могут назначить гормональную терапию.
Стеноз и беременность
Стеноз шейки матки является одной из причин бесплодия, но беременность на фоне этого диагноза наступить может. Невылеченный стеноз может стать причиной осложнения во время беременности, он практически исключает возможность естественных родов.
Если после лечения стеноза беременность не наступает, врачи предлагают два метода:
- искусственная инсеминация;
- экстракорполярное оплодотворение.
Чтобы получить консультацию опытного гинеколога, запишитесь в «Скандинавия АВА-ПЕТЕР» на любое удобное время по телефону или с помощью формы на сайте. В нашей клинике применяются самые современные методы лечения бесплодия, благодаря которым на свет родились тысячи малышей.
Стеноз сосудов
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стенозы сосудов: причины появления, симптомы, диагностика и способы лечения.
Определение
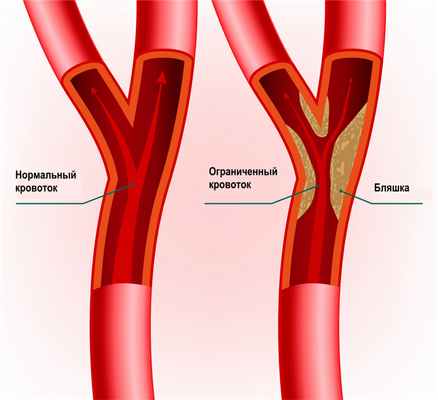
Стенозы сосудов (греч. στενός — «узкий, тесный») – это частичное или полное стойкое сужение просвета сосудов с ограничением или полным прекращением кровотока.
Причины появления стенозов сосудов
В зависимости от того, какие сосуды поражены, различают стеноз артериальных сосудов (аорты, артерий, артериол) и стеноз венозных сосудов (верхней полой вены, нижней полой вены, вен, венул).
Основной причиной приобретенного стеноза аорты, артерий нижних конечностей, коронарных артерий сердца является атеросклероз - системное обменное заболевание с преимущественным поражением сосудистой стенки. Степень сужения артерии и его протяженность может быть различной. При повышении артериального давления склерозированный внутренний слой сосуда (эндотелий) легко повреждается, в результате активизируется процесс свертывания крови и формируется тромб.
К факторам риска развития атеросклероза относятся:
- мужской пол;
- пожилой возраст;
- курение;
- дислипидемия (нарушение нормального соотношения липидов крови);
- сахарный диабет,
- артериальная гипертензия,
- повышение гомоцистеина крови;
- повышенный уровень С-реактивного белка (СРБ);
- повышенная вязкость крови и гиперкоагуляционные состояния;
- хроническая почечная недостаточность.
Диабетическая ангиопатия, характеризующаяся поражением как мелких сосудов, так и артерий крупного и среднего калибра, развивается у больных сахарным диабетом. При диабетических макроангиопатиях, когда поражаются крупные кровеносные сосуды, в стенке магистральных сосудов обнаруживают изменения, характерные для облитерирующего атеросклероза. При микроангиопатиях, когда поражаются мелкие кровеносные сосуды, возникает утолщение стенки сосудов микроциркуляторного русла (артериол, капилляров, венул), что приводит к сужению просвета и ухудшению кровоснабжения органов и тканей.
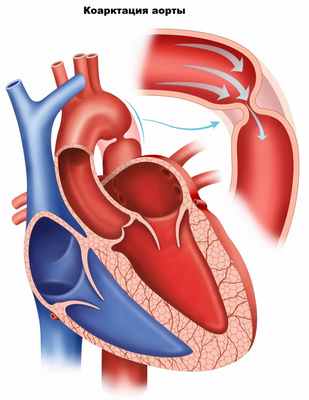
Коарктация аорты (врожденное сегментарное сужение части аорты, препятствующее кровотоку) возникает в результате неправильного слияния аортальных дуг в эмбриональном периоде. Протяженность сужения обычно составляет 1-2 см. Восходящая аорта и ветви дуги аорты расширяются, значительно увеличивается их диаметр, а стенки артерий, участвующих в коллатеральном кровообращении, истончаются. Формируются два режима кровообращения в большом круге: до места препятствия кровотоку имеется артериальная гипертензия, а дистальнее (или ниже) – гипотензия.
Стеноз вен чаще всего возникает вследствие прямого повреждения сосудистой стенки во время введения катетера и затем усугубляется постоянным присутствием инородного тела и механическим раздражением. В стенке сосуда наблюдается воспаление и активация свертывающей системы крови. Эти изменения приводят к пролиферации (размножению) гладких мышечных клеток, утолщению стенки вены, образованию микротромбов.
Таким образом, факторами риска развития стеноза центральных вен являются: применение центрального венозного катетера, инфекции, связанные с установкой катетера, сопутствующие заболевания.
Системные васкулиты, опухолевые заболевания и другие причины стенозов сосудов выявляются значительно реже.
Классификация заболевания
По типу кровеносных сосудов:
- стеноз артерий;
- стеноз вен.
- врожденные;
- приобретенные.
- Стенозы артерий нижних конечностей.
- Стенозы каротидных (сонных) и мозговых артерий.
- Стенозы артерий внутренних органов:
- почечных артерий,
- мезентериальных артерий др.
- Стеноз аорты.
- Стенозы коронарных сосудов.
- стеноз крупных сосудов (аорты и ее ветвей);
- стеноз сосудов среднего диаметра;
- стеноз мелких сосудов (артериол и капилляров).
- Бессимптомная форма характеризуется отсутствием очаговой и общемозговой неврологической симптоматики (нарушение сознания, головная боль, рвота, замедление пульса).
- Дисциркуляторная энцефалопатия характеризуется преобладанием общемозговой симптоматики, очаговая неврологическая симптоматика отсутствует или проявляется в очень сглаженной форме.
- Транзиторные ишемические атаки проявляются в виде преходящих нарушений мозгового кровообращения по ишемическому типу и сопровождаются появлением очаговой неврологической симптоматики, проходящей в течение 24 часов.
- Последствия малого инсульта - острое нарушение мозгового кровообращения по ишемическому типу с развитием неврологической симптоматики, которая практически полностью регрессирует в течение месяца в результате консервативной терапии.
- Последствия завершенного инсульта - острое нарушение мозгового кровообращения по ишемическому типу, сопровождающееся развитием стойкой очаговой неврологической и общемозговой симптоматики.
- Ишемический инсульт - повреждение ткани мозга с нарушением его функций вследствие затруднения или прекращения поступления крови.
Поражение сосудов головного мозга является одной из главных причин смертности и инвалидизации населения. 2/3 ишемических инсультов связаны с сужением и деформацией сонных артерий.
Риск развития ишемического инсульта напрямую связан со степенью сужения просвета артерии.
Поражения сосудов головного мозга могут протекать в нескольких формах:
При прогрессировании стенокардии приступ может возникать при минимальной нагрузке, а затем и в условиях покоя.
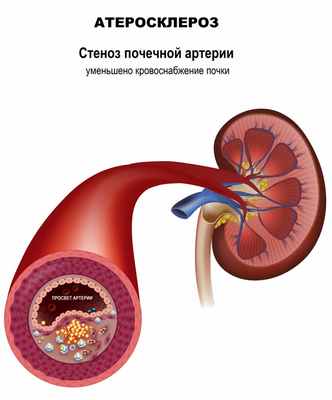
Основным признаком стеноза почечной артерии является стойкое повышение артериального давления, плохо поддающееся медикаментозной терапии. Примерно 90% случаев стеноза почечной артерии вызваны атеросклерозом, в 10% случаев стеноз возникает из-за фибромускулярной дисплазии - группы заболеваний, при которых поражаются стенки артериального сосуда.
При стенозе почечной артерии уменьшается кровоснабжение тканей почек, активируются гормональные факторы (ренин-ангиотензин-альдостероновая система), регулирующие объем крови и кровяное давление, ускоряется развитие хронической болезни почек.
Стенозирующее поражение сосудов, кровоснабжающих органы брюшной полости (мезентериальных артерий), чаще наблюдается у людей среднего и пожилого возраста и проявляется синдромом хронической абдоминальной ишемии, поэтому основной жалобой пациентов является боль, которая появляется через 20-25 мин. после приема пищи, продолжается 1-2 часа и обычно стихает самостоятельно. Боль может локализоваться в эпигастральной области, непосредственно под мечевидным отростком, и иррадиировать в правое подреберье или же распространяться от околопупочной области по всему животу. Некоторые пациенты отмечают чувство постоянной тяжести в животе, редко наблюдается рвота.
Другими симптомом хронической абдоминальной ишемии являются дисфункция кишечника, выражающаяся нарушениями его моторной, секреторной, абсорбционной функций, и прогрессирующее похудание.
Облитерирующий атеросклероз аорты и магистральных артерий нижних конечностей чаще встречается у мужчин старше 40 лет и лишает их трудоспособности. Процесс может локализоваться в крупных сосудах (аорте, подвздошных артериях) или артериях среднего калибра (бедренных, подколенных).
Небольшое атеросклеротическое поражение артерий нижних конечностей может клинически не проявляться. При продолжающемся сужении сосудов возникает перемежающаяся хромота, которая проявляется дискомфортом или болью в мышцах нижней конечности при физической нагрузке. Поражение терминального отдела аорты, подвздошных артерий может вызывать боль в ягодицах, бедре, икре. Для нарушения проходимости бедренно-подколенного сегмента характерна боль в икре. Окклюзии артерий голени обычно вызывают боль в икре, стопе, отсутствие или снижение в них кожной чувствительности.
При облитерирующем эндартериите наблюдаются трофические расстройства (трещины, сухость кожи, ломкость ногтей, язвы), перемежающаяся хромота, боль в ноге, некроз и гангрена конечности.
При генерализованной форме облитерирующего эндартериита или атеросклероза поражаются не только сосуды конечностей, но висцеральные ветви брюшной аорты, ветви дуги аорты, церебральные и коронарные артерии.
Клиническая картина диабетической макроангиопатии складывается из клинической картины микроангиопатии и атеросклероза магистральных сосудов, но характеризуется более тяжелым и прогрессирующим течением, нередко заканчивается гангреной.
Клиническая картина диабетической микроангиопатии нижних конечностей сходна с клиникой при облитерирующем эндартериите.
При коарктации аорты симптомы зависят от тяжести заболевания. В случае значительного сужения аорты родители новорожденного обращают внимание на бледность кожи, потливость, затрудненное дыхание ребенка. У детей старшего возраста и у взрослых симптомы, как правило, стертые: повышенное давление, головная боль, похолодание конечностей, кровотечение из носа.
Стеноз центральных вен клинически проявляется отеками конечностей, болью в них и трофическими изменениями (цианозом, истончением кожи, трещинами, язвами и др.).
Диагностика стенозов сосудов
Диагностика заболевания основана на анализе жалоб пациента, данных истории болезни, клинической картины, данных лабораторных и инструментальных методов исследования.
Для уточнения причины стеноза сосудов могут быть рекомендованы:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Читайте также:
