Лучевые признаки злокачественной опухоли печени у плода
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Опухоли печени – новообразования злокачественного и доброкачественного характера, исходящие из паренхимы, желчных протоков или сосудов печени. Наиболее частыми проявлениями опухолей печения служат тошнота, похудение, потеря аппетита, гепатомегалия, желтуха, асцит. Диагностика опухолей печени включает проведение УЗИ, исследование печеночных проб, КТ, биопсию печени. Лечение опухолей печени хирургическое и заключается в резекции пораженного участка органа.
Общие сведения
В гепатологии принято различать первичные доброкачественные опухоли печени, первичные и вторичные (метастатические) злокачественные новообразования (рак печени). Знание вида и происхождения опухоли печени позволяет проводить дифференцированное лечение. Доброкачественные опухоли печени встречаются сравнительно редко. Обычно они протекают бессимптомно и выявляются случайно. Чаще в гастроэнтерологии приходится сталкиваться с первичным раком печени или вторичным метастатическим поражением органа. Метастазы в печени нередко обнаруживаются у пациентов с первичным раком желудка, легких, толстой кишки, раком молочной железы.
Доброкачественные опухоли печени
Классификация
Среди доброкачественных опухолей печени в клинической практике встречаются аденомы (гепатоаденомы, аденомы желчного протока, билиарные цистаденомы, папилломатоз). Они происходят из эпителиальных и соединительнотканных элементов печени или желчных протоков. К опухолям печени мезодермального происхождения относятся гемангиомы, лимфангиомы. Редко встречаются гамартомы, липомы, фибромы печени. Иногда к опухолям печени причисляют непаразитарные кисты.
Аденомы печени представляют собой одиночные или множественные круглые образования сероватого или темно-красного цвета различного размера. Они располагаются под капсулой печени или в толще паренхимы. Считается, что развитие аденом печени у женщин может быть связано с длительным использованием пероральной контрацепции. Некоторые виды доброкачественных опухолей печени (трабекулярные аденомы, цистаденомы) склонны к перерождению в гепатоцеллюлярный рак.
Сосудистые образования (ангиомы) встречаются среди доброкачественных опухолей печени наиболее часто. Они имеют пещеристое губчатое строение и исходят из венозной сети печени. Среди сосудистых опухолей печени различают кавернозные гемангиомы и каверномы. Существует мнение, что сосудистые образования печени являются не истинными опухолями, а врожденной васкулярной аномалией.
Узловатая гиперплазия печени развивается вследствие локальных циркуляторных и билиарных нарушений в отдельных зонах печени. Макроскопически данная опухоль печени может иметь темно-красный или розовый цвет, мелкобугристую поверхность, различную величину. Консистенция узловатой гиперплазии печени плотная, микроскопически обнаруживаются явления локального цирроза. Не исключается перерождение узловатой гиперплазии в злокачественную опухоль печени.
Происхождение непаразитарных кист печени может быть врожденным, травматическим, воспалительным.
Симптомы
Большая часть доброкачественных опухолей печени не имеет четко выраженной клинической симптоматики. В отличие от злокачественных опухолей печени, доброкачественные образования растут медленно и длительно не приводят к нарушению общего самочувствия.
Гемангиомы печени больших размеров могут вызывать боли и тяжесть в эпигастрии, тошноту, отрыжку воздухом. Опасность гемангиомы печени заключается в высокой вероятности разрыва опухоли с развитием кровотечения в брюшную полость и гемобилии (кровотечения в желчные протоки), перекрутом ножки опухоли. Крупные кисты печени вызывают тяжесть и давление в подреберье и эпигастрии. Осложнениями кист печени могут являться разрыв, нагноение, желтуха, кровоизлияние в полость опухоли.
Аденомы печени при достижении значительных размеров могут вызывать боли в животе, а также пальпироваться в виде опухолевидного образования в правом подреберье. В осложненных случаях может произойти разрыв аденомы с развитием гемоперитонеума. Узловатая гиперплазия печени обычно не имеет выраженных симптомов. При пальпации печени может отмечаться гепатомегалия. Спонтанные разрывы данной опухоли печени наблюдаются редко.
Диагностика
С целью диагностики доброкачественных опухолей печени используются УЗИ печени, гепатосцинтиграфия, КТ, гепатоангиография, диагностическая лапароскопия с прицельной биопсией печени и морфологическим исследованием биоптата. При аденомах или узловатой гиперплазии возможно проведение чрескожной биопсии печени.
Лечение доброкачественных опухолей печени
Ввиду вероятности малигнизации и осложненного течения доброкачественных опухолей печени основная тактика их лечения – хирургическая, предполагающая резекцию печени в границах здоровых тканей. Объем резекции определяется локализацией и размерами опухоли печени и может включать краевую резекцию (в т. ч. лапароскопическую), сегментэктомию, лобэктомию или гемигепатэктомию.
При кисте печени может производиться иссечение кисты, эндоскопическое или открытое дренирование, наложение цистодуоденоанастомоза, марсупиализация.
Злокачественные опухоли печени
Злокачественные опухоли печени могут быть первичными, т. е. исходить непосредственно из структур печени, или вторичными, связанными с разрастанием метастазов, занесенных из других органов. Вторичные опухоли печени встречаются в 20 раз чаще, чем первичные, что связано с фильтрацией через печень крови, идущей от различных органов и гематогенным заносом опухолевых клеток.
Первичные злокачественные опухоли печени – явление относительно редкое. Встречается преимущественно у лиц мужского пола старше 50 лет. По происхождению выделяют следующие формы первичных злокачественных опухолей печени:
- гепатоцеллюлярная карцинома (печеночно-клеточный рак, гепатома), исходящая из клеток печеночной паренхимы
- холангиокарцинома, исходящая из эпителиальных клеток желчных протоков
- ангиосаркома, произрастающая из эндотелия сосудов
- гепатобластома – опухоль печени, встречающаяся у детей
Причины
Среди причин образования первичных злокачественных опухолей печени первенство принадлежит хроническим вирусным гепатитам В и С. Вероятность развития гепатоцеллюлярного рака у пациентов с гепатитом увеличивается в 200 раз. Среди других факторов, связанных с риском развития злокачественных опухолей печени, выделяют цирроз печени, паразитарные поражения (шистосомоз, описторхоз), гемохроматоз, сифилис, алкоголизм, канцерогенное воздействие различных химических соединений (тетрахлористого углерода, нитрозаминов, органических хлорсодержащих пестицидов), алиментарные причины (пищевой микотоксин – афлатоксин).
Симптомы злокачественных опухолей печени
К начальным клиническим проявлениям злокачественных опухолей печени относятся недомогание и общая слабость, диспепсия (ухудшения аппетита, тошнота, рвота), тяжесть и ноющая боль в подреберье справа, субфебрилитет, похудание.
С увеличением размеров опухоли печень выступает из-под края реберной дуги, приобретает бугристость и деревянистую плотность. В поздних стадиях развивается анемия, желтуха, асцит; нарастает эндогенная интоксикация, печеночная недостаточность. Если опухолевые клетки обладают гормональной активностью, то возникают эндокринные нарушения (синдром Кушинга). При сдавлении растущей опухолью печени нижней полой вены, появляются отеки нижних конечностей. При эрозии сосудов возможно развитие внутрибрюшного кровотечения; в случае варикозного расширения вен пищевода и желудка может развиться желудочно-кишечное кровотечение.
Типичными для всех злокачественных опухолей печени являются сдвиги в биохимических показателях, характеризующих функционирование органа: снижение альбуминов, увеличение фибриногена, рост активности трансаминаз, повышение мочевины, остаточного азота и креатинина. В связи с этим при подозрении на злокачественную опухоль печени необходимо исследовать печеночные пробы и коагулограмму.
Для более точной диагностики прибегают к проведению ультразвукового сканирования, компьютерной томографии, МРТ печени, ангиографии печени. С целью гистологической верификации образования проводится пункционная биопсия печени или диагностическая лапароскопия.
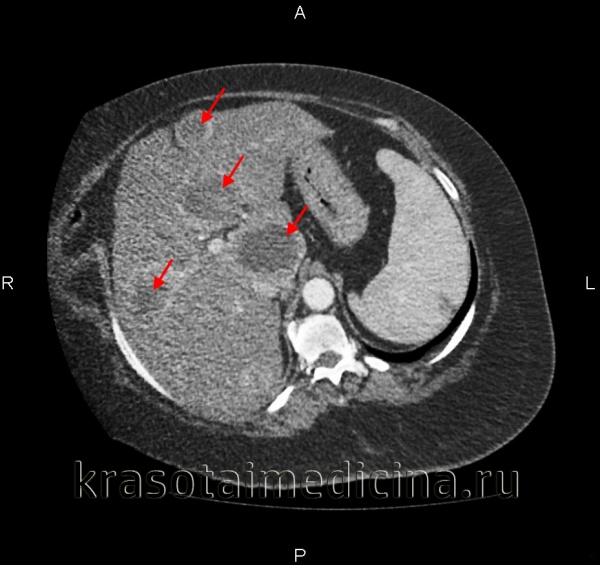
КТ органов брюшной полости. Множественные вторичные опухоли печени (первичная опухоль – рак молочной железы)
При признаках метастатического поражения печени необходимо установление локализации первичной опухоли, для чего может потребоваться выполнение рентгенографии желудка, ЭГДС, маммографии, УЗИ молочных желез, колоноскопии, ирригоскопии, рентгенографии легких и т. д.
Лечение злокачественных опухолей печени
Полное излечение злокачественных опухолей печени возможно только при их радикальном удалении. Как правило, при опухолях печени производится резекция доли печени или гемигепатэктомия. При холангиокарциномах прибегают к удалению протока и наложению соустий (гепатикоеюноанастомоза, гепатикодуоденоанастомоза).
При единичных опухолевых узлах печени возможно выполнение их деструкции с помощью радиочастотной абляции, химиоабляции, криоабляции. Методом выбора при злокачественных опухолях печени является химиотерапия (системная, внутрисосудистая).
Прогноз
Неосложненные доброкачественные опухоли печени в прогностическом плане благоприятны. Злокачественные опухоли печени характеризуются бурным течением и без лечения приводят к гибели пациента в течение 1 года. При операбельных злокачественных опухолях печени продолжительность жизни в среднем составляет около 3-х лет; 5-летняя выживаемость — менее 20%.
Гепатобластома
Гепатобластома – это злокачественная низкодифференцированная опухоль печени эмбрионального происхождения, развивающаяся в раннем детском возрасте. Клинически проявляется увеличением размера живота, пальпируемым объемным образованием в области правого подреберья, болями, тошнотой, снижением аппетита. В диагностике используют УЗИ печени, КТ и МРТ брюшной полости, сцинтиграфию, биопсию печени, определение уровня альфа-фетопротеина в крови. Гепатобластома может быть удалена путем резекции печени; лечение при необходимости дополняется химиотерапией; в редких случаях возможна пересадка печени.
МКБ-10
Гепатобластома – наиболее часто диагностируемая злокачественная опухоль печени у детей, которая встречается в раннем возрасте до 5 лет, преимущественно – на первом году жизни. При возникновении у пациентов старше 5 лет обычно характеризуется более агрессивным течением. Мальчики страдают в 1,5-2 раза чаще девочек. Специалисты отмечают, что гепатобластомы чаще диагностируются у лиц, страдающих семейным полипозом толстого кишечника, что указывает на возможную наследственную предрасположенность.
Причины гепатобластомы
Точные причины возникновения неоплазии не выяснены. Опухоль часто выявляется при наследственных аномалиях, имеющих склонность к развитию злокачественных новообразований (семейном аденоматическом полипозе, гемигипертрофии, синдроме Бекуита-Видеманна). Нарушение внутриутробного развития вследствие генных мутаций или действия определенного онкогена может приводить к нарушению дифференцировки, неконтролируемой пролиферации незрелых клеток и развитию эмбриональных опухолей.
Гепатобластома может сочетаться с другими опухолями детского возраста, например, опухолью Вильмса (нефробластомой). Повышенный риск возникновения новообразования наблюдается у детей, перенесших гепатит B в период новорожденности, имеющих глистную инвазию, полипоз толстого кишечника, метаболические нарушения - наследственную тирозинемию, гликогеновую болезнь I типа и др. Существует определенная связь между появлением опухоли и приемом матерью комбинированных оральных контрацептивов, алкогольным синдромом плода. У детей с гепатобластомой практически не отмечается развитие цирроза печени.
Патанатомия
Новообразование обычно поражает правую долю печени, состоит из одного или нескольких узлов беловато-желтого цвета, не имеющих капсулы, свободно прорастающих в печеночную ткань и способных продуцировать желчь. На разрезе неоплазия имеет четко очерченное, дольчатое строение с очагами кровоизлияний и некроза. Гепатобластома возникает из эмбриональных клеток печени и содержит незрелые гепатоциты, находящиеся на разных стадиях развития и неспособные к выполнению нормальных функций. В современной онкологии выделяют эпителиальный и смешанный (эпителиально-мезенхимальный) морфологические типы опухоли.
Эпителиальный тип гепатобластомы характеризуется наличием эмбриональных, фетальных и мелкоклеточных недифференцированных клеточных структур. Опухоли из эмбриональных и фетальных клеток часто содержат очаги экстрамедуллярного кроветворения и сосудистые «озера» (расширенные сосуды, включающие эритроциты и костномозговые клетки). Мелкоклеточный недифференцированный компонент представлен лимфоцитоподобными клетками с высокой митотической активностью.
Смешанный тип гепатобластомы сочетает в себе фетальный и/или эмбриональный виды гепатоцитов с компонентами мезенхимы (фиброзной, хондроидной, остеоидной ткани). Смешанный тип новообразования также может содержать тератоидные структуры: островки многослойного плоского или железистого эпителия, поперечнополосатой мышечной ткани, меланинсодержащие клетки.
Классификация
Классификация гепатобластомы по стадиям проводится с учетом остаточного объема опухоли после резекции печени. I-ой стадии соответствует полное удаление опухоли и отсутствие метастазов; II-ой стадии - микроскопически неполное удаление опухоли, отсутствие метастазов; III-ей – макроскопически неполное удаление опухоли или вовлеченность регионарных лимфоузлов, отсутствие метастазов; IV-ой стадии – наличие отдаленных метастазов.
Симптомы гепатобластомы
Начальный период протекает без выраженной симптоматики, развернутая клиника свойственна для прогрессирующей, метастатической стадии опухоли. У детей может обнаруживаться увеличение объема живота, его выбухание; определяться объемное уплотнение в правом подреберье, болевой синдром. Прогрессирование гепатобластомы сопровождается потерей аппетита, снижением веса тела, тошнотой, недомоганием.
Диспепсические расстройства встречаются редко. Появление фебрильной температуры, рвоты, проявлений желтухи, снижение массы тела указывает на далеко зашедший опухолевый процесс. В отдельных случаях может происходить преждевременное половое созревание вследствие продукции опухолью хорионического гонадотропина. Гепатобластома является быстрорастущей неоплазией. Существует высокий шанс метастазирования гематогенным путем в легкие, головной мозг, кости и брюшную полость.
Диагностика
Специфических методов диагностики не существует. Общий осмотр и пальпация живота позволяют определить наличие образования в правом подреберье. УЗИ печени и брюшной полости выявляет расположение опухоли, количество узлов, поражение печеночных сосудов и нижней полой вены. КТ и МРТ, радиоизотопное сканирование печени и ангиография помогают при определении стадии заболевания и планировании объема операции. Рентгенография грудной клетки и брюшной полости позволяют установить метастатическое поражение других органов, наличие в основной опухоли кальцификатов, исключить другие новообразования. Биопсию печени выполняют в случае сомнительного диагноза.
Гепатобластома может проявляться анемией, лейкоцитозом, повышением СОЭ, тромбоцитозом и высоким уровнем альфа-фетопротеина - АФП (за счет внутриопухолевой продукции), повышенным содержанием печеночных ферментов (трансаминаз, лактатдегидрогеназы, щелочной фосфатазы), холестерина. Дифференциальный диагноз проводят с опухолью Вильмса, нейробластомой надпочечника и ее метастазами в печень, кистозоподобным расширением желчного протока, псевдокистой поджелудочной железы.
Лечение гепатобластомы
Лечение хирургическое, заключается в удалении опухоли путем частичной гепатэктомии. При этом чаще производится удаление одной или нескольких долей печени, пораженных гепатобластомой - лобэктомия или гемигепатэктомия. Печень, обладая высоким регенеративным потенциалом, часто способна к полному самовосстановлению.
В более тяжелых случаях применяют предоперационную химиотерапию для уменьшения размеров и более полного иссечения опухоли, сокращения объема оперативного вмешательства. Обычно детям химиотерапия необходима не только до, но и после операции для уничтожения неудаленных опухолевых клеток. Лучевая терапия может применяться только паллиативно для купирования болей и уменьшения проявлений желтухи. В некоторых случаях возможно проведение трансплантации печени.
Прогноз и профилактика
Прогноз определяется наследственностью, возрастом пациента, стадией опухоли, радикальностью операции, степенью восприимчивости организма к проводимому лечению. Ранняя диагностика увеличивает шанс на излечение заболевания. После лечения больные находятся под постоянным врачебным наблюдением онколога, гастроэнтеролога или гепатолога, периодически проходят обследование, включающее определение уровня АФП, УЗИ, КТ и МРТ, рентгенографию грудной клетки. Послеоперационная выживаемость в течение 2,5 лет при гепатобластоме I стадии составляет 90% и более, IV стадии - меньше 30%.
Лучевые признаки злокачественной опухоли печени у плода
а) Лучевая диагностика:
• Гепатобластома:
о Самая частая первичная злокачественная опухоль
о Четко очерченное солидное образование
о Фиброзные перегородки создают картину «колеса со спицами»
о Дезорганизованная сосудистая сеть; васкуляризация от скудной до умеренной:
- Крупные сосуды, в отличие от врожденной гемангиомы печени, отсутствуют
о Возможно повышение уровня α-фетопротеина сыворотки крови матери
о Обнаружение заболевания во внутриутробном периоде связано с неблагоприятным прогнозом
• Метастатическая нейробластома:
о Самая частая злокачественная опухоль плода, метастазирующая в печень
о 25% нейробластом метастазируют в печень
о Первичную опухоль находят в области надпочечника
о Метастазы в печени имеют вид отдельных опухолей или диффузной инфильтрации:
- Инфильтрирующие метастазы могут не визуализироваться, однако их стоит заподозрить при наличии гепатомегалии
о Прогноз при стадии 4S (уникальная форма, при которой метастазирование ограничено кожей, печенью и
• Лейкоз:
о 15-20-кратное повышение риска при Т21
о Самая частая находка - гепатоспленомегалия
о Водянка плода (часто)
о При большинстве подтипов прогноз в перинатальном периоде благоприятный
(Слева) УЗИ гепатобластомы, поперечная плоскость. Определяется крупное, четко очерченное солидное образование печени. Чередующуюся эхогенность образования называют картиной «колеса со спицами».
(Справа) Тот же случай. Фотография печени, полученная при аутопсии. Определяется четко очерченное образование с крупными фиброзными тяжами, доходящими до псевдокапсулы. Макроскопическая картина соответствует ультразвуковой. (Слева) Рентгенография брюшной полости новорожденного с пальпируемым образованием в брюшной полости. Отмечается смещение газов в кишечнике, обусловленное выраженным увеличением печени.
(Справа) ЦДК, выполненное у того же пациента. Визуализируется крупное, умеренно гетерогенное солидное образование, замещающее большую часть правой доли печени (для сравнения размеров стрелкой отмечена нормальная правая почка). В составе образования присутствует небольшое количество дезорганизованных сосудов, однако, в отличие от врожденной гемангиомы печени, крупные сосуды отсутствуют.
б) Клинические особенности:
• 5% опухолей плода возникают в печени, большинство из них являются доброкачественными:
о Врожденная гемангиома печени, мезенхимальная гамартома
• Злокачественные опухоли печени встречаются редко:
о При наличии крупного одиночного образования следует заподозрить гепатобластому
о При наличии Т21 и гепатоспленомегалии следует заподозрить лейкоз
о При нейробластоме необходимо тщательно исследовать печень на наличие метастазов
Редактор: Искандер Милевски. Дата обновления публикации: 23.10.2021
Лучевые признаки мезенхимальной гамартомы у плода
а) Терминология:
• Доброкачественная опухоль печени, состоящая из крупных жидкостных кист, окруженных рыхлой мезенхимой, в которой содержатся небольшие желчные протоки
б) Лучевая диагностика:
• Преимущественно кистозная или смешанная кистозно-солидная опухоль
• Наличие многочисленных перегородок придает опухоли вид «швейцарского сыра»
• При ЦДК кровоток отсутствует
• Часто развивается многоводие
• Водянка плода - неблагоприятный прогностический фактор
(Слева) УЗИ в поперечной плоскости. Видно смешанное кистозно-солидное образование печени с экзофитным ростом. При ЦДК кистозных пространств кровоток не визуализировался. Дифференциальную диагностику проводили между мезенхимальной гамартомой и лимфангиомой, поражающей фиброзную оболочку печени.
(Справа) Препарат иссеченной опухоли. Видны крупные кистозные полости, окруженные дезорганизованной мезенхимой, что характерно для мезенхимальной гамартомы. (Слева) УЗИ новорожденного, поперечная плоскость. В III триместре у ребенка определялось объемное образование брюшной полости. Данное образование локализуется подкапсульно и поражает значительную часть печени. Видны множественные перегородки.
(Справа) Тот же случай. Фотография, полученная интраоперационно. Образование выбухает из-под капсулы печени. Мезенхимальные гамартомы являются доброкачественными опухолями, излечимыми хирургическим способом. Последнее может оказаться невозможным при значительном распространении опухоли. Случаи мезенхимальной гамартомы у плода часто характеризуются стремительным ростом и имеют менее благоприятный прогноз, чем опухоли, диагностированные в детском возрасте.
в) Дифференциальная диагностика мезенхимальной гамартомы:
• Лимфангиома брыжейки:
о Обычно возникает в брюшной полости, но может поражать фиброзную оболочку или паренхиму печени
• Врожденная гемангиома печени:
о При ЦДК отмечают усиленный кровоток
г) Патологоанатомические особенности:
• Заболевание связано с мезенхимальной дисплазией плаценты
д) Клинические особенности:
• Возможен стремительный рост опухоли
• Прогноз зависит от размеров опухоли и сдавления окружающих органов
• Показано дренирование крупных кист в пренатальном периоде
• Излечение возможно с помощью хирургического удаления, но оно не всегда возможно при обширном прорастании опухоли
• При постановке диагноза в пренатальном периоде прогноз более осторожный, чем в детском возрасте
е) Особенности диагностики:
• Заподозрить мезенхимальную гамартому следует при выявлении любого кистозного образования брюшной полости, расположенного в толще или вблизи печени:
о По данным исследований серий случаев, у 20% отмечается экзофитный рост
• Необходимо тщательно наблюдать все кисты печени, выглядящие простыми; мезенхимальные гамартомы могут давать стремительный рост
Гепатоцеллюлярная карцинома ( Печеночно-клеточный рак )
Гепатоцеллюлярная карцинома – это первичное злокачественное поражение печени (печеночно-клеточный рак), характеризующееся быстрым прогрессированием и неблагоприятным прогнозом. Признаками данной патологии являются гепатомегалия, симптомы сдавления портальной вены и общего печеночного протока, диспепсические явления и интоксикационный синдром. Диагностика основана на данных УЗИ, КТ и МРТ печени, гистологическом подтверждении злокачественного новообразования и определении повышенного (более 400 нг/мл) уровня альфа-фетопротеина в крови. Лечение комплексное: радикальное удаление опухоли и химиотерапия.
Гепатоцеллюлярная карцинома – это первичный рак печени, одно из наиболее распространенных онкологических заболеваний, частота которого продолжает неуклонно расти. Среди всех опухолей печени данная форма диагностируется в более чем 80% случаев. Заболеваемость первичным раком печени составляет 5-6 случаев на 100 тысяч населения. Сложность патологии заключается в ее стремительном прогрессировании: при некоторых формах гепатоцеллюлярной карциномы от момента появления яркой клинической картины до летального исхода проходит всего несколько месяцев. Часто регистрируются скрытые формы, когда симптомы проявляются уже при достижении образованием значительных размеров и наличии отдаленных метастазов.
Причины
Доказана непосредственная связь развития гепатоцеллюлярной карциномы с хроническими заболеваниями печени, вызванными вирусами гепатитов С, В, а также алкогольной болезнью и циррозом. В этиологии опухоли важная роль отводится несбалансированному питанию с недостаточным поступлением протеинов, повторным травмам печени, аутоиммунным заболеваниям и портальной гипертензии. Наличие у пациента диспластических узлов или аденоматозной гиперплазии печени рассматривается как предраковое состояние.
К факторам риска относят мужской пол, гемохроматоз, неалкогольную жировую болезнь печени (при ожирении), паразитарные заболевания (шистосомоз, описторхоз и другие). Существенно повышает вероятность заболеваемости раком печени влияние канцерогенных веществ (полихлорированные дифенилы, углеводородные растворители, органические пестициды, афлатоксины пищевых продуктов), табакокурение (риск значительно увеличивается при одновременном употреблении алкоголя), применение анаболических стероидов (в частности их неконтролируемое использование в спорте) и противозачаточных препаратов, действие мышьяка (употребление загрязненной этим веществом воды).
В современной онкологии существует несколько классификаций данного заболевания. В зависимости от морфологических изменений различают узловую, массивную и диффузную гепатоцеллюлярную карциному. Согласно общепринятой классификации злокачественных новообразований (TNM) определяют характеристики первичной опухоли, наличие или отсутствие поражения регионарных лимфатических узлов и отдаленных метастазов. На основании выявленных патоморфологических изменений при гистологическом исследовании биоптата выделяют четыре степени дифференциации: высокую, среднюю, низкую степень, а также недифференцированную неоплазию.
Симптомы гепатоцеллюлярной карциномы
Клиническая картина характеризуется быстрым ухудшением общего состояния пациента, значительным похудением, прогрессирующей слабостью. В начале заболевания появляется ощущение тяжести и давления в эпигастральной области, постоянная боль в правом подреберье. При прогрессировании патологии болевой синдром усиливается вследствие растяжения капсулы печени, прорастания опухолью серозной оболочки, окружающих тканей и органов.
Характерно быстрое увеличение размеров печени, ее нижний край может находиться на уровне пупка. Гепатомегалия и пальпируемое на поверхности печени неотделяемое и подвижное вместе с ней образование относятся к постоянным признакам гепатоцеллюлярной карциномы. Поздними симптомами являются желтуха, асцит и расширение поверхностных вен живота. Причина желтухи – прорастание опухолью ворот печени и сдавление общего желчного протока. Асцит формируется вследствие нарушения кровотока в системе воротной вены или ее тромбоза. Возможны также диспепсические явления (потеря аппетита, тошнота, рвота) и повышение температуры тела.
Гепатоцеллюлярная карцинома в большинстве случаев развивается на фоне имеющегося заболевания печени. У пациентов с циррозом или вирусным гепатитом заподозрить наличие злокачественного новообразования позволяет значительное ухудшение состояния в течение короткого промежутка времени, появление болевого синдрома, прогрессирующее увеличение размеров печени, а также появление резистентных к проводимому лечению асцита и желтухи.
В зависимости от преобладающих симптомов выделяют шесть вариантов клинического течения гепатоцеллюлярной карциномы. Наиболее часто встречается гепатомегалический вариант, при котором ведущим признаком является увеличение размеров печени, значительное ее уплотнение, появление бугристости на доступных пальпации участках. Больных беспокоит боль в правом подреберье с иррадиацией в поясничную область, незначительная желтушность кожи и слизистых оболочек, повышение температуры тела.
Циррозоподобное течение отличается медленным прогрессированием без значительного увеличения размеров печени. Болевой синдром менее выражен, в большинстве случаев развивается резистентный к терапии асцит. При такой форме опухоль обычно небольших размеров, около трех сантиметров в диаметре, но, несмотря на это, образование сдавливает ветви воротной вены и значительно нарушает портальный кровоток.
Кистозный вариант по клиническим проявлениям напоминает гепатомегалический, но развивается медленнее; при проведении МРТ печени определяются округлые полостные образования. Гепатонекротический (абсцессоподобный) тип новообразования развивается при некротизировании опухолевых узлов и сопровождается значительным повышением температуры тела, признаками интоксикации, выраженной гепатомегалией и болевым синдромом.
Обтурационная форма возникает при сдавлении общего желчного протока и характеризуется ранним развитием желтухи при плавном увеличении образования. В 10% случаев гепатоцеллюлярная карцинома протекает в замаскированном варианте, когда первые проявления заболевания вызваны отдаленными метастазами, а увеличение печени, желтуха и асцит возникают в терминальной стадии.
При обследовании пациентов с печеночно-клеточным раком в лабораторных анализах определяется гипохромная анемия, лейкоцитоз с нейтрофильным сдвигом, резко увеличенная СОЭ. При оценке печеночных проб выявляется повышение активности щелочной фосфатазы, ГГТ. Важным диагностическим критерием является увеличение уровня альфа-фетопротеина в крови пациентов с патологией печени выше 400 нг/мл (уровень данного вещества коррелирует с размерами опухолевого образования). Анализ на альфа-фетопротеин в сочетании с УЗИ печени проводится каждые полгода для оценки течения патологии, эффективности лечения и прогноза.
УЗИ органов брюшной полости служит высокоинформативным методом, позволяет обнаружить узловые образования, предположить их злокачественный характер, оценить изменения паренхимы органа. КТ и МРТ печени назначаются врачом-онкологом для детальной визуализации образования с определением размеров, степени распространенности процесса, прорастания опухоли в систему воротной вены, печеночные протоки или соседние органы. Обязательный метод диагностики - пункционная биопсия печени с проведением гистологического исследования тканей и определением типа опухоли и степени дифференциации.
Критериями верификации диагноза гепатоцеллюлярной карциномы являются характерные гистологические признаки, совпадение результатов двух неинвазивных методов исследования (УЗИ и КТ или МРТ печени) и повышение альфа-фетопротеина более 400 нг/мл. Дифференциальная диагностика проводится с метастатическим поражением печени.
Лечение гепатоцеллюлярной карциномы
При выявлении печеночно-клеточного рака проводится комбинированное лечение, включающее радикальное хирургическое удаление опухоли и химиотерапию. Операция заключается в удалении сегмента (сегментарная резекция) или доли (лобэктомия) печени, при значительном распространении образования показана трансплантация печени. Пациентам с наличием не более чем трех очагов поражения диаметром до 3-х сантиметров проводятся чрезкожные инъекции этанола в опухолевые образования. При отсутствии внепеченочных проявлений эффективность данного метода составляет около 80%.
Удаление опухоли также может осуществляться методами термического воздействия: радиочастотной, лазериндуцированной термоабляцией, а также индуцированной высокочастотными волнами термотерапией. Кроме этого, при гепатоцеллюлярной карциноме применяется метод введения в сосуды желатиновой пены (эмболизация), при этом прекращается доступ крови к опухоли и происходит ее некротизирование.
Возможно введение через печеночную артерию непосредственно в опухоль масляного контрастного вещества, смешанного с химиотерапевтическими препаратами и обладающего способностью накапливаться клетками образования. Локальная химиотерапия обладает намного более высокой эффективностью при данной патологии, чем системная. Применяются также методы генетической иммунотерапии и угнетения онкогенов.
Первичный рак печени относится к прогностически неблагоприятным заболеваниям. Прогноз определяется степенью дифференциации опухолевых клеток, вариантом течения, своевременностью выявления заболевания. Профилактика заключается в исключении действия канцерогенных веществ (в частности алкоголя, особенно у пациентов с вирусным поражением печени), проведении вакцинации против гепатита В, предупреждении инфицирования вирусом гепатита С, своевременной диагностике заболеваний печени и раннем эффективном лечении всех хронических гепатологических болезней.
Читайте также:
- Побочные эффекты антиаритмических препаратов.
- Стандартизированные методы обследования в психиатрии
- Врожденное расщепление позвоночника. Причины расщепления позвоночника эмбриона
- Нефротический синдром. Функция нефронов при хронической почечной недостаточности
- Лечение эпителиальных подкожных ходов. Операции при подкожных эпителиальных ходах.
