Микоплазменные артриты. Возбудители микоплазменных артритов.
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Воспалительные болезни мочеполовой системы, такие как уретриты, циститы, гломерулонефриты, пиелонефриты, простатиты; у женщин – вагиниты, сальпингиты, кольпиты, цервициты, эндометриты, параметриты, этиологически очень часто связаны с микоплазмами, особенно с М. hominis и U. urealyticum. Этими видами микоплазм инфицировано не менее 50% здоровых мужчин и женщин в возрасте 30-50 лет, причем до 30% женщин являются носителями одновременно обеих микоплазм. Существует мнение, что уреаплазменная инфекция (уреаплазмоз) может быть причиной бесплодия, женского – вследствие воспалительных процессов гениталий; и мужского – в результате воздействия на сперматогенез и сперматозоиды (уреаплазмы адсорбируются на сперматозоидах, нарушают их подвижность и изменяют форму). Кроме того, М. hominis при внутриутробном заражении плода может быть причиной врожденных аномалий развития ребенка в связи с ее способностью воздействовать на хромосомы клетки.
М. hominis обычно имеет форму коротких нитей длиной 2-5 мкм, иногда до 30 мкм, не обладает протеолитической активностью, не восстанавливает ни тетразолия, ни метиленового синего, ни в аэробных, ни в анаэробных условиях. В качестве источника энергии использует аргинин; глюкозу и маннозу не ферментирует. На плотных средах с дрожжевым экстрактом и лошадиной сывороткой образует характерные колонии типа «глазуньи», обладает гемолитическим действием, которое связано с продукцией Н2О2. Колонии на плотных средах адсорбируют клетки HeLa и клетки куриных эмбриональных тканей, но не адсорбируют эритроцитов и трахеальных эпителиальных клеток обезьян, крыс, морских свинок. Рецепторы на клетках HeLa и куриных фибробластах не разрушаются нейраминидазой. М. hominis высокорезистентны к эритромицину (минимальная бактериостатическая концентрация 500-1000 мкг/мл и выше). В антигенном отношении гетерогенны: различают 8 серотипов. В организме человека чаще всего паразитирует на слизистой оболочке нижних отделов мочеполовых путей (уретра, влагалище, шейка матки), реже – на слизистой оболочке зева и глотки.
Микоплазмы – возбудители артритов
Ревматоидным артритом болеют около 1– 2,5% населения Европы и Америки, и приблизительно у 60-80% таких больных обнаруживаются различные виды микоплазм или их антигены. Это обстоятельство, а также воспроизведение заболевания, сходного с ревматоидным артритом, при экспериментальном заражении животных дают основание рассматривать микоплазмы как возможных возбудителей ревматоидного артрита. Однако многие вопросы, касающиеся этиологии, способа заражения и механизма патогенеза ревматоидного артрита, требуют изучения.
Из синовиальной жидкости и ткани суставов при ревматоидном артрите выделяют М. arthritidis, М. fermentans, M. pneumoniae и U. urealyticum, дифференциальные признаки их указаны в табл. 47. Отличительной особенностью М. arthritidis является также то, что они способны разжижать желатин, но не свертывают сыворотку, не гидролизуют казеин. Данных о способности их колоний адсорбировать эритроциты опубликовано не было. Гемолизин идентифицирован как Н2О2.
Источником возбудителя ревматоидного артрита является больной человек или бессимптомный носитель микоплазм.
Лабораторная диагностика основана на выделении возбудителя из синовиальной жидкости, ткани суставных хрящей и последующей его идентификации или на обнаружении возбудителя (его антигенов) в исследуемых биосубстратах ив сыворотке крови (в том числе в составе циркулирующих иммунных комплексов) с помощью иммунофлуоресценции, РСК, РПГА, РАГА и ИФМ.
Для диагностики заболеваний, вызываемых микоплазмами и хламидиями, все шире используется метод ЦПР. В России создана и применяется тест-система «Полимик», содержащая реагенты, в том числе праймеры, для обнаружения ДНК Chlamydia trachomatis, Mycoplasma hominis и Ureaplasma urealyticum в биологических пробах.
Иммунитет. Развитие иммунного ответа не сопровождается формированием специфической резистентности; для респираторного и урогенитального микоплазмоза характерны случаи повторного заражения. Фагоцитоз незавершенный, при отсутствии AT макрофаги не способны фагоцитировать микоплазмы, что обусловлено наличием микрокапсул, поверхностных АГ, перекрестно реагирующих с АГ некоторых тканей организма человека (легкие, печень, головной мозг, поджелудочная железа, гладкая мускулатура и эритроциты).
В цитоплазме нейтрофилов возбудитель сохраняет свою жизнеспособность. Микоплазмы чувствительны к компонентам комплемента, их дефицит или дефекты создают условия для персистенции возбудителя. Короткоживущие IgA определяют элиминацию возбудителя со слизистых оболочек; поликлональная стимуляция лимфоцитов ведет к формированию инфильтратов в легочной ткани, появлению перекрестно реагирующих AT и развитию ГЗТ. Для микоплазмоза характерно развитие аутоиммунных реакций. Инфекция М. fermentans сопровождается образованием AT к IgG (за счет связывания Fc-фраг-ментов), т. е. ревматоидного фактора, участвующего в повреждении клеток. Повреждение суставных тканей индуцируют AT, перекрестно реагирующие с АГ тканей организма при повреждении целостности хрящевой ткани и обнажении «скрытых» клеточных АГ.
Микробиологическая диагностика. При подозрении на респираторный микоплазмоз исследуют мазки из носоглотки, лаважную жидкость, мокроту, бронхиальные смывы, а также мазки-отпечатки тканей органов мертворожденных и абортированных плодов. При урогенитальных инфекциях исследуют срединную порцию утренней мочи, соскобы со слизистой уретры, сводов влагалища, цервикального канала, материал, полученный при лапароскопии, амниоцентезе, мазки-отпечатки тканей органов мертворожденных и абортированных плодов. При простатите исследуют секрет простаты, при мужском бесплодии – сперму. При заборе материала соблюдают те же правила, как и при исследовании на хламидиоз.
Для лабораторной диагностики микоплазменных инфекций используют культуральный, серологический и молекулярно-генетический методы.
При серодиагностике материалом для исследования служат мазки-отпечатки тканей, соскобы из уретры, цервикального канала и влагалища, секрет простаты и сперма, в которых можно обнаружить АГ микоплазм в прямой и непрямой РИФ. Микоплазмы и уреаплазмы окрашиваются в ярко-зеленый цвет и выявляются на поверхности анализируемых клеток в виде зеленых гранул, расположенных группами или по одиночке, окрашенные зеленые гранулы могут располагаться в неклеточном пространстве. Цитоплазма клеток окрашивается в красно-бурый цвет. Результат считается положительным, если в препарате обнаруживают не менее 10 светящихся зеленых гранул, расположенных на мембране клеток.
АГ микоплазм могут быть обнаружены также в сыворотке крови больных. Для этого используют реакцию агрегат-гемагглютинации (РАГА) и ИФА.
Особенность РАГА заключается в том, что для сенсибилизации эритроцитов используют агрегированные глютаровым альдегидом белки иммунной сыворотки, при этом AT вводятся в состав трехмерных белковых комплексов, вследствие чего часть активных центров AT отдаляется от поверхности эритроцита и становится более доступной для детерминант АГ.
Для серодиагностики респираторного микоплазмоза определяют специфические AT в парных сыворотках больного, диагностическое значение имеет сероконверсия в 4 раза и более. Определение AT при урогенитальных инфекциях имеет меньшее диагностическое значение, так как инфекция, как правило, имеет хроническое течение, а «урогенитальные микоплазмы» являются слабыми антигенными раздражителями. Тем не менее и при урогенитальных микоплазмозах в ряде случаев проводят серодиагностику, AT определяют чаще всего в РПГА и ИФА.
Молекулярно-биологические методы диагностики включают гибридизацию на основе ДНК-зондов и ПЦР. Первый метод позволяет идентифицировать виды микоплазм при наличии 10 000-100 000 клеток на пробу. ПЦР позволяет выявить единичные клетки микоплазм.
Лечение. Антибиотиками. Направленная этиотропная химиотерапия обычно дает хороший эффект, однако исчезновение клинической симптоматики часто не означает полную элиминацию возбудителя.
Профилактика. Специфическая профилактика отсутствует. Не специфическая профилактика направлена на ликвидацию источника инфекции; на разрыв механизма и путей передачи; а также на повышение невосприимчивости коллектива к инфекции.
Герпетическая, микоплазменная, хламидийная инфекции у больных ревматоидным артритом Текст научной статьи по специальности «Фундаментальная медицина»
АРТРИТ РЕВМАТОИДНЫЙ / ЦИТОМЕГАЛОВИРУСНЫЕ ИНФЕКЦИИ / ГЕРПЕСВИРУСНЫЕ ИНФЕКЦИИ / МИКОПЛАЗМЕННЫЕ ИНФЕКЦИИ / ХЛАМИДИЙНЫЕ ИНФЕКЦИИ / ИММУНОФЕРМЕНТНЫЕ МЕТОДЫ / ЧЕЛОВЕК / ЖЕНСКИЙ / ARTHRITIS RHEUMATOID / CYTOMEGALOVIRUS INFECTIONS / HERPESVIRIDAE INFECTIONS / MYCOPLASMATALES INFECTIONS / CHLAMYDIA INFECTIONS / IMMUNOENZYME TECHNIQUES / HUMAN / FEMALE
Аннотация научной статьи по фундаментальной медицине, автор научной работы — Сафина А. З., Давлетшин Р. А., Киясова З. Н.
У большинства больных ревматоидным артритом (РА) обнаружен высокий уровень антител к герпетической, хламидийной и микоплазменной инфекции . У здоровых людей уровень антител к исследуемым микроорганизмам значительно ниже, чем у больных РА. Установлено, что чем выше активность ревматоидного воспаления, тем выше уровень антител к цитомсгаловирусу (ЦМВ) и вирусу Эпштсйна-Барра (ВЭБ), Chlamydia trachomatis и Mycoplasma hominis и частота выявления ДНК исследуемых микроорганизмов.
Похожие темы научных работ по фундаментальной медицине , автор научной работы — Сафина А. З., Давлетшин Р. А., Киясова З. Н.
Обоснование методических рекомендаций по оптимизации диагностики репродуктивно значимых инфекций у половых пар
Содержание антител к Chlamydia и Mycoplasma pneumoniae при иммуносупрессивной терапии больных воспалительными заболеваниями кишечника
HERPETIC MYCOPLASM CHLAMYDIA INFECTION IN RHEUMATOID ARTHRITIS
The majority of our patients with rheumatoid arthritidis (RA) arc shown to have a high-level of antibodies to herpetic, Chlamydia and mycoplasma infections. In healthy people the level of antibodies to microorganisms studies turns out to be significantly lower than in patients with RA. The higher rheumatoid inflammation activity, the greater the level of antibodies to cytomegalovirus, Epstein Barr virus, chamydia trachomatis and mycoplasma hominis detection in microorganisms studied.
Текст научной работы на тему «Герпетическая, микоплазменная, хламидийная инфекции у больных ревматоидным артритом»
© А.З. Сафина, Р.А. Давлетшин, З.Н. Киясова
А.З. Сафина, Р.А. Давлетшин, З.Н. Киясова ГЕРПЕТИЧЕСКАЯ, МИКОПЛАЗМЕННАЯ, ХЛАМИДИЙНАЯ ИНФЕКЦИИ У БОЛЬНЫХ РЕВМАТОИДНЫМ АРТРИТОМ
ГОУ ВПО «Башкирский государственный медицинский университет Росздрава», г. Уфа
У большинства больных ревматоидным артритом (РА) обнаружен высокий уровень антител к герпетической, хлами-дийной и микоплазменной инфекции. У здоровых людей уровень антител к исследуемым микроорганизмам значительно ниже, чем у больных РА. Установлено, что чем выше активность ревматоидного воспаления, тем выше уровень антител к цитомсгаловирусу (ЦМВ) и вирусу Эпштсйна-Барра (ВЭБ), Chlamydia trachomatis и Mycoplasma hominis и частота выявления ДНК исследуемых микроорганизмов.
Ключевые слова: артрит ревматоидный, цитомегаловирусные инфекции, герпесвирусные инфекции, микоплазменные инфекции, хламидийные инфекции, иммуноферментные методы, человек, женский.
A.Z. Safina, R.A. Davletshin, Z.N. Kiyasova HERPETIC MYCOPLASM CHLAMYDIA INFECTION IN RHEUMATOID ARTHRITIS
The majority of our patients with rheumatoid arthritidis (RA) arc shown to have a high-level of antibodies to herpetic, Chlamydia and mycoplasma infections. In healthy people the level of antibodies to microorganisms studies turns out to be significantly lower than in patients with RA. The higher rheumatoid inflammation activity, the greater the level of antibodies to cytomegalovirus, Epstein - Barr virus, chamydia trachomatis and mycoplasma hominis detection in microorganisms studied.
Key words: arthritis rheumatoid, cytomegalovirus infections, herpesviridae infections, mycoplasmatales infections, Chlamydia infections, immunoenzyme techniques, human, female.
Данные ряда авторов указывают на значение микоплазменной, хламидийной, герпетической инфекций в патологическом процессе при ревматоидном артрите (РА). Однако имеются большие трудности в обнаружении этих инфекционных возбудителей [1,3,4,5,9].
Известно, что возбудители микоплаз-менной, хламидийной инфекций - это облигатные внутриклеточные паразиты. Облигатный внутриклеточный паразитизм обусловлен отсутствием ряда ферментов, вследствие чего для жизнедеятельности и воспроизводства возбудителя необходима тесная кооперация с клеткой хозяина. "При длительном пребывании возбудителя в клетках тканей организма человека активизируются механизмы, направленные на защиту от агрессивных воздействий иммунной системы [4, 7, 8].
Внутриклеточное расположение микроорганизмов и вирусов всегда затруднительно для выявления их в качестве активных инфекционных агентов [8, 9].
Трудности обнаружения персистирую-щих инфекционных возбудителей обусловлены также низкой концентрацией микроорганизма в тканях и биологических жидкостях организма, а также тем, что в процессе перси-стенции характерные свойства инфекционного агента могут подвергаться существенным изменениям [2, 6].
Несмотря на богатый арсенал методиче-
ских приемов, обнаружение и идентификация микоплазменной, хламидийной, герпетической инфекции затруднительна.
Цель исследования: изучить наличие антител к вирусам герпеса, микоплазм и хла-мидий в период активности ревматоидного артрита.
Материал и методы
Основой для анализа клинической характеристики послужили 80 больных женского пола с достоверным диагнозом ревматоидный артрит (РА). Среди них было 10 человек с минимальной активностью, 27-е умеренной активностью и 43 человека - с максимальной активностью ревматоидного воспаления. С серопозитивным по ревматоидному фактору РА наблюдалось 15 пациентов и с серонегативным РА-15 пациентов. Первая рентгенологическая стадия выявлена у 6 человек, вторая - у 14, третья - у 30, четвертая - у 30 человек. У всех обследованных нами больных был ревматоидный полиартрит, ревматоидный васкулит - у 11, полинейропатия - у 14, ревматоидные узелки - у 16, пульмонит - у 12, ревматоидный кардит - у 20, ревматоидная нефропатия - у 26, синдром Фелти и Стилла - у 2 больных. Контрольную группу составили 50 практически здоровых лиц.
При постановке диагноза руководствовались критериями Американской коллегии ревматологов - АКР (1987), в соответствии
рабочей классификации РА (1979).
Больные наблюдались на базе клиник №18 и 22 города Уфы в периоде активности ревматоидного процесса.
Возраст больных РА составил от 18 до 60 лет, продолжительность болезни у всех больных с РА составил от 4 месяцев до 25 лет (в среднем 11,4+0,8 года). Среди обследованных нами больных 19 были с гормонозависимым РА. Основная группа больных принимала таблетированные глюкокортикоиды в дозе 5-20 мг в сутки, 12 больных принимали метотрексат в дозе 5-7,5 мг в неделю, 8 больных
- препараты золота (ауропан в дозе 0,6 мг в сутки, тауредон 50-100 мг в месяц), 3 больным проводилась терапия купренилом в среднесуточной дозе 0,25 мг.
Методы исследования были общепринятые: клинические, лабораторные и иммунологические.
Для определения антител к герпесвиру-сам: цитомегаловирусу (ЦМВ), вирусу Эпштейна-Барра (ВЭБ)„ микоплазмам (Mycoplasma hominis) (Mx), хламидиям (Chlamydia trachomatis) (Хт) - нами использован иммуноферментный анализ (ИФА) с применением тест-систем: «ВекторЦМВ-IgG-
стрип», «ВекторЦМВ-ЛМ-стрип», «Вектор-ВЭБ-EA-IgG-cTpHn», «ХламиБест-
C.trachomatis-IgG-стрип», «МикоплазмаБест-IgG» ЗАО «Вектор-Бест».
Результаты и обсуждение
Статистическая обработка полученных данных проведена с использованием t-критерия Стьюдента. Достоверными считали различия при вероятности возможной ошибки р
В качестве контроля наблюдались 50 здоровых лиц, которым проводилось исследование антител к герпесвирусам: ЦМВ, ВЭБ; Мх и Хт методом ИФА.
Из числа обследованных контрольной группы у 46 (92%) здоровых лиц выявлены антитела класса IgG к ЦМВ, у 34 (68%) - IgG к ВЭБ, у 5 (10%) - IgG к Мх, у 7 (14%) - IgG к Хт. Эти лица были обследованы на наличие РА (по критериям АРА). Среди лиц контрольной группы ревматологические заболевания не обнаружены. Уровень антител класса IgG к герпетической, хламидийной и микоплазмен-ной инфекции у здоровых людей был значительно ниже уровня антител к герпесвирусам, Мх и Хт больных РА (р<0,01). Мы выявили прямую корреляционную связь между уровнем общего IgG и уровнем специфических IgG к ЦМВ (г=0,76), к ВЭБ (г=0,68), к Мх (г=0,82), к Хт (г=0474).
По данным ИФА у 96,3% больных РА выявлены к ЦМВ. У 87,5% больных были обнаружены к ВЭБ. Частота выявления к ВЭБ достоверно не отличалась от частоты выявления 1§0 к ЦМВ (р=0,07).
У 85% больных была обнаружена ассоциация ЦМВ и ВЭБ. к Мх выявлены у 18,75% больных РА.
Ассоциация к ЦМВ , к ВЭБ и к Хт наблюдалась у 13,8% больных. Частота выявления к ЦМВ, к ВЭБ и к хламидийной инфекции была достоверно ниже частоты выявления к ЦМВ и к ВЭБ (р=0,009).
Уровень антител к герпетической, ми-коплазменной, хламидийной инфекции определялся в более высоких концентрациях при высокой и умеренной активности, чем при низкой активности РА (р=0,001), в то время как при II и III степени активности РА различия в уровне антител к исследуемым микроорганизмам не обнаружено (р=0,09) (табл.1).
Уровень антител к герпетической, микоилазменной,
хламидийной инфекции в зависимости от активности РА
Степень активно- сти Достовер- ность различий между группами Вид возбудителя
ЦМВ (опт.пл) вэк (опт. пл) Мх (опт. пл) Хт (опт. пл)
Ш р2:рЗ 2,378+ 0,25 р> 0,5 2,153+ 0,54 р>0,5 0,91± 0,1 р>0,5 2,537± 0,33 р> 0,5
I [римечание. р I :р2 - достоверность различий между 1 и II степенями активности,
р2:рЗ- достоверность различий между II и III степенями активности,
р 1 :рЗ- достоверность различий между 1 и III степенями активности.
Таким образом, по нашим данным, у большинства больных РА обнаружен высокий уровень антител к герпетической, хламидий-ной и микоплазменной инфекциям. У здоровых людей уровень антител к исследуемым микроорганизмам значительно ниже, чем у больных РА. Чем выше активность ревматоидного воспаления, тем выше уровень антител к ЦМВ, ВЭБ, Хт и Мх.
Активность ревматоидного воспаления характеризуется повышением уровня общего IgG и IgM в сочетании со специфическими IgG и IgM к цитомегаловирусу, вирусу Эпштейна-Барра, микоплазмам (Mycoplasma hominis) и хламидиям (Chlamydia trachomatis).
1. Горина, Л.Г. Роль микоплазменной инфекции в развитии ревматоидного артрита / Л.Г. Горина // Вопросы ревматологии. - 1987. - № 9.- С. 13-14.
2. Гранитов, М.В. Хламидиозы / М.В. Гранитов. - Н. Новгород, 2000. - С. 65-74.
3. Жевержеева, И.В. Индикация микоплазм в синовиальной жидкости больных ревматоидным артритом / Й.В. Жевержеева // Журнал микробиологии, эпидемиологии и иммунологии; - 1983. -№ 9. - С. 63-66.
4. Исаков, В.А. Герпес: патогенез и лабораторная диагностика./ В.А. Исаков [и др.] // Руководство для врачей. - СПб., 1999. - С. 5-12.
5. Прозоровский, СВ. Персистенция микоплазм в инфицированном организме / СВ. Прозоровский // Журнал микробиологии, эпидемиологии и иммунологии. - 1997. - №4. - С.47-51.
6. Шакин, А.А. Частота хламидийной инфекции у больных ревматоидным артритом / А.А. Шакина//Лаб. дело. - 1987. - № 8. - С. 51-52.
7. Aoki, S. Rheumatoid arthritidis and microbial interactions arevies / S. Aoki // Rheunatol. - 1990.
8. Bannet, G. The infectious aetiology of reumatoid arthritis / G. Bannet // Arm. A. Rheum. - 1956. -Vol. 21, №5.-P. 531.
9. Dawson, J. The primary cause of reumatoid arthritis in an infection / J. Dawson // J. Immunol. -1995.-№11.-P. 72.
Микоплазмоз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синонимы: микоплазменная инфекция, микоплазма, Mycoplasma
Микоплазмоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Микоплазменная инфекция - острое заболевание, вызываемое грамм-отрицательными бактериями, сопровождающееся различными воспалительными поражениями респираторного, урогенитального трактов, суставов, кроветворной и нервной систем. Возбудителями являются микоплазмы из рода Mycoplasma семейства Mycoplasmataceae.
Микоплазмы неустойчивы во внешней среде, разрушаются под действием температуры, замораживания, ультрафиолета, ультразвука, а также современных моющих и дезинфицирующих средств.
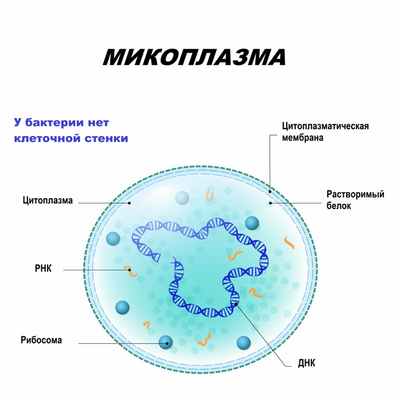
Микоплазмы могут существовать не только вне, но и внутри клеток, что позволяет им ускользать от механизмов иммунной защиты организма. В отличие от бактерий, они не имеют клеточной стенки, но могут расти на специальных бесклеточных средах. Подобно вирусам, проходят через бактериальные фильтры. Самостоятельно существовать микоплазмы не могут, так как паразитируют на клетках организма-хозяина, получая из них питательные вещества.
Причины появления микоплазмоза
Источником инфекции является больной человек или носитель микоплазм. Как правило, микоплазмоз протекает скрыто - примерно 40% больных не чувствуют каких-либо явных симптомов, пока стрессовая ситуация или ослабленный иммунитет не спровоцируют активизацию инфекционного процесса, часто приводя к серьезным осложнениям.
Заражение происходит воздушно-капельным путем, половым путем, вертикальным путем (от матери плоду через плаценту) или во время родов.
Респираторный микоплазмоз, вызываемый Mycoplasma pneumoniae и передающийся воздушно-капельным путем, составляет от 7% до 21% в структуре острых респираторных заболеваний, занимая 5-е место среди болезней органов дыхания.
Для передачи возбудителя требуется довольно тесный и длительный контакт, поэтому респираторный микоплазмоз особенно распространен в закрытых коллективах.
Возбудители респираторного микоплазмоза проникают в организм через дыхательные пути, фиксируются на поверхности эпителия слизистой оболочки трахеи и бронхов. Они вырабатывают токсины, которые вызывают стойкий кашель. Иммунологический ответ на этот возбудитель может провоцировать внебольничную пневмонию, тяжелые заболевания верхних дыхательных путей, острый приступ астмы.
Многочисленные исследования показали, что бактерии респираторного микоплазмоза можно выявить практически во всех органах и тканях – печени, почках, сердечной мышце, веществе мозга, перикардиальной и внутрисуставной жидкостях, крови.
Это дает возможность рассматривать микоплазменную инфекцию как генерализованный процесс с диссеминацией возбудителя и развитием полиорганных поражений.
Mycoplasma genitalium – патогенный микроорганизм, способный вызывать уретрит у лиц обоего пола, цервицит и воспалительные заболевания органов малого таза у женщин. Урогенитальный микоплазмоз распространен среди взрослых и передается половым путем.
Классификация заболевания
Выделяют три основные формы заболевания: респираторный микоплазмоз, урогенитальный микоплазмоз, врожденный микоплазмоз.
Классификация по МКБ 10
А63.8 Другие уточненные заболевания, передаваемые преимущественно половым путем:
- А63.8 + N34.1 Уретрит, вызванный M. genitalium
- А63.8 + N72 Цервицит, вызванный M. genitalium
- А63.8 + N70 Сальпингоофорит, вызванный M. genitalium
- А63.8 + N71 Эндометрит, вызванный M. genitalium
- А63.8 + N45 Орхит и эпидидимит, вызванный M. genitalium
- А63.8 + N48.1 Баланопостит, вызванный M. genitalium
J20.0 Острый бронхит, вызванный M. pneumoniae
B96.0 M. рneumoniae как причина болезней, классифицированных в других рубриках.
Симптомы микоплазмоза
Для урогенитального микоплазмоза характерные клинические особенности не выявлены. Описаны микоплазменные уретриты, простатиты, вагиниты, кольпиты, цервициты, острые и хронические пиелонефриты. Чаще всего микоплазмоз протекает в виде обычной мочеполовой инфекции. Появляется зуд и жжение при мочеиспускании, болезненность в нижней части живота, а также необильные слизистые выделения с неприятным запахом.
Более тяжелым случаем является респираторный микоплазмоз, так как возможно поражение абсолютно любого отдела дыхательного тракта.
Заболевание может протекать в двух клинических формах:
- микоплазмоз верхних дыхательных путей (неосложненный респираторный микоплазмоз),
- микоплазменная пневмония.
Тяжелая форма заболевания протекает с выраженной и длительной лихорадкой; типичной для крупноочаговой, или «тотальной» пневмонии.
Начало заболевания чаще постепенное, реже острое. У пациентов выявляют першение в горле, ринит, непродуктивный постоянный кашель, субфебрильную лихорадку, недомогание, чувство ломоты, головную боль, охриплость, сыпь и редко буллезное воспаление барабанной перепонки. Катаральный синдром характеризуется явлениями фарингита, трахеита или бронхита (часто с обструктивным компонентом). Нередко у детей отмечается коклюшеподобный кашель, сопровождающийся болями в груди, животе, нередко заканчивающийся рвотой.
Диагностика микоплазмоза
Основным направлением в диагностике микоплазмоза является выделение возбудителя, так как клиническая картина заболевания не позволяет достоверно установить диагноз.
Лабораторная диагностика респираторного микоплазмоза основана на прямых методах выявления микоплазм и серологических реакциях определения специфических антител.
Проводят серологическое исследование на M. pneumoniae (на специфические антитела IgM, IgG и IgA). Антитела класса IgM являются индикатором первичного инфицирования.
Индикатор текущей или имевшей место в прошлом инфекции Mycoplasma pneumoniae. Mycoplasma pneumoniae – распространённый этиологический агент атипичной пневмонии у детей и взрос.
Микоплазмоз

Микоплазмоз — это группа инфекционно-воспалительных болезней, возбудителями которых являются одноклеточные микроорганизмы (микоплазмы). Данная патология относится к группе антропонозных заболеваний, то есть передается от человека к человеку. Наиболее часто при микоплазмозе поражаются мочеполовые органы, суставы и дыхательная система. Сложность ранней диагностики заключается в том, что инфекция может протекать бессимптомно. При этом без своевременного лечения заболевание может привести к серьезным осложнениям.
Виды микоплазмозов
Возбудители болезни распространены повсеместно. Некоторые виды являются условно-патогенными, то есть они в норме присутствуют на коже и слизистых оболочках, но вызывают заболевания только при определенных условиях. Микоплазмы не имеют жесткой клеточной стенки, поэтому устойчивы к некоторым антибактериальным препаратам и способны переходить через поры диаметром 0,22 мкм. По размеру они очень малы, что делает их схожими с вирусами. Во внешней среде возбудитель неустойчив и погибает при воздействии высоких температур, ультрафиолетового излучения, а также при обработке поверхностей антисептиками. Как и хламидии, микоплазмы являются облигатными внутриклеточными паразитами и не могут существовать вне клетки хозяина.
Микоплазмоз вызывают микроорганизмы, которые относятся к роду Mycoplasma (включает в себя около 100 видов) и Ureaplasma (представлен всего 3 видами). Каждый конкретный возбудитель вызывает определенный вид микоплазмоза. Наиболее частыми из них являются:
Респираторный микоплазмоз, который вызывают микоплазма пневмония (Mycoplasma pneumoniae) и микоплазма хоминис (Mycoplasma hominis). Заболевание передается воздушно-капельным путем при тесном контакте с источником инфекции, например, в закрытых, недостаточно вентилируемых помещениях с большой скученностью людей. Обычно это семейные, трудовые, дошкольные и школьные коллективы, госпитали и стационары. Возбудитель проникает в организм через слизистую дыхательных путей и выделяет токсины. В результате у пациента развивается воспалительный процесс. Респираторный микоплазмоз может протекать в форме назофарингита, бронхита, пневмонии.
Микоплазмоз мочеполовой системы. Возбудителем в данном случае является генитальная микоплазма (Mycoplasma genitalium). Она обладает самой большой патогенностью и может активно проникать в клетки. Эту группу болезней также могут вызывать уреаплазма парвум (Ureaplasma parvum) и уреаплазма уреалитикум (Ureaplasma urealyticum). Возбудитель передается половым путем, поэтому микоплазмоз мочеполовой системы может развиваться как у мужчин, так и у женщин. Воспалительный процесс может поражать уретру, мочевой пузырь, влагалище, яичники, прямую кишку, кожу головки полового члена, предстательную железу, почки. Иногда микоплазмоз мочеполовой системы может быть причиной бесплодия.
Микоплазмоз сердечно-сосудистой системы. Возбудителем могут быть разные виды микоплазм. Чаще поражаются сердце с развитием миокардита, перикардита, сердечной недостаточности. Кроме того, без своевременного лечения, заболевание может увеличивать риск развития инфаркта миокарда.
Микоплазмоз суставов. Заболевание вызывает М. артритидис (Mycoplasma artritidis) и некоторые другие виды микоплазм. Возбудитель может передаваться воздушно-капельным, половым, контактно-бытовым, вертикальным (от матери к ребенку) путями, а также при переливании крови. Микоплазмоз суставов протекает в виде артритов и синовитов, возможно поражение костного мозга. Обычно в воспалительный процесс вовлекаются коленные, голеностопные, локтевые суставы и суставы кистей рук. Микоплазменные артриты чаще встречаются у женщин в возрасте 20-40 лет. При отсутствии адекватного лечения процесс переходит в хроническую форму, что проявляется нарушением функции пораженного сустава и его деформацией.
Различные виды микоплазм могут поражать и другие органы и ткани, например, периферические нервы, сосуды, головной мозг.
Причины микоплазмоза
Микоплазмы являются условно-патогенными микроорганизмами. Некоторые их виды в норме присутствуют на коже и слизистых оболочках, но при этом не вызывают никаких заболеваний. Такое бессимптомное носительство способствует передаче возбудителя, например, при незащищенном половом контакте или при нарушении правил пользования средствами личной гигиены (через полотенца, мочалки, зубные щетки). Активному размножению возбудителя и активации инфекции в организме могут способствовать следующие факторы:
наличие инфекций, передающихся половым путем;
несоблюдение правил гигиены интимной зоны;
недавно перенесенные воспалительные заболевания, такие как пневмония, пиелонефрит, гепатит;
местное и общее переохлаждение организма;
гормональный дисбаланс в организме, особенно в подростковый период;
снижение общего иммунитета на фоне анемии, заболеваний щитовидной железы, химиотерапии, лучевой терапии, ВИЧ-инфекции, сахарного диабета;
хронические заболевания мочеполовой системы (хронические пиелонефрит, воспаление мочевого пузыря, матки и придатков у женщин, предстательной железы у мужчин);
частое и необоснованное применение антибактериальных, противогрибковых и гормональных препаратов;
длительный стресс и недосыпание, работа в ночное время;
нерациональное, однообразное питание, с высоким содержанием простых углеводов и недостатком витаминов, белков и клетчатки.
При наличии факторов риска необходимо внимательно следить за своим здоровьем и предпринимать меры для предупреждения инфицирования микоплазмами.
Симптомы микоплазмоза
Для каждого вида микоплазмоза характерна своя клиническая картина. она отличается при поражении органов дыхания, мочеполовой системы и суставов.
Респираторный микоплазмоз
Респираторный микоплазмоз, вызываемый М. пневмония, проявляется клиническими симптомами поражения респираторного тракта. Инкубационный период обычно 1-4 недели, но в редких случаях составляет 3-5 суток. Начало заболевания постепенное или острое. Первые симптомы проявляются в виде общего недомогания, слабости, боли в горле и мышцах, головной боли, повышения температуры тела до 37,5-38 °C. Присоединяется кашель, сначала нечастый и непродуктивный, затем надсадный и приступообразный. Более выражен в вечернее и ночное время. Может развиваться обструктивный синдром. Кашель незначительно поддается лечению и иногда беспокоит пациента довольно длительное время вплоть до нескольких месяцев.
Длительное бессимптомное нахождение возбудителя в организме может стать причиной обострения бронхиальной астмы.
Внелегочными симптомами заболевания могут быть и признаки расстройства желудочно-кишечного тракта, такие как тошнота, рвота, боли в животе, расстройство стула. Изредка вовлекаются в процесс слизистые оболочки и кожа в виде стоматита, конъюнктивита, кожной сыпи.
Генитальный микоплазмоз
Генитальный микоплазмоз вызывается М. гоминис, М. гениталум, уреаплазмами парвум и уреалитикум. Заражение происходит при незащищенном половом контакте и через предметы личной гигиены. Инкубационный период составляет около 4 недель. В половине случаев характерно бессимптомное носительство.
Наиболее частыми проявлениями микоплазмы, в том числе и уреаплазмы, у женщин являются:
слизисто-гнойные выделения из половых путей;
болезненность во время полового контакта;
дискомфорт, зуд, жжение во время мочеиспускания;
боль и неприятные ощущения в пояснице и нижней части живота;
общее недомогание, повышение температуры тела.
При отсутствии адекватного лечения могут возникать следующие осложнения:
эндометрит — воспаление слизистой оболочки матки;
сальпингоофорит — воспаление маточных труб и яичников;
дисменорея — нарушение менструального цикла;
угроза невынашивания беременности;
внутриутробное инфицирование плода;
Для мужчин характерны следующие симптомы инфицирования микоплазмой:
слизисто-гнойные выделения из уретры;
дискомфорт, жжение, болезненные ощущения при мочеиспускании;
дискомфорт во время половых контактов;
боли в области мошонки, промежности, прямой кишки.
Осложнения у мужчин возникают в виде воспаления яичек и предстательной железы, бесплодия.
Микоплазменный артрит
Микоплазменный артрит связан с М. артритидис. Первые симптомы обычно начинают проявляться через месяц после заражения. Начинается все с небольшого повышения температуры тела до 37,2-37,5 °C, общей слабости и недомогания, может присоединится клиническая картина острого респираторного заболевания, поражения дыхательного и мочеполового трактов. Затем эти симптомы постепенно проходят, самочувствие улучшается, но пациента начинают беспокоить суставы. Возникает дискомфорт, припухлость, покраснение, повышение температуры над областью пораженного сустава. Наиболее подвержены коленные, голеностопные и локтевые суставы. При несвоевременном или неадекватном лечении в воспалительный процесс вовлекаются ткани хряща, связок, кости. Это приводит к хронизации процесса, деформации пораженных суставов и нарушению их функции, стойкому болевому синдрому.
Диагностика микоплазмоза
Показаниями для обследования на микоплазмоз являются:
воспалительные заболевания органов малого таза;
хроническое воспаление мочеиспускательного канала, шейки матки, придатков;
привычное невынашивание беременности;
мужское и женское бесплодие;
длительный непродуктивный кашель, мало поддающийся терапии;
проведение дифференциальной диагностики при возникновении артрита, миокардита, хронического стоматита.
Для постановки диагноза врач собирает тщательный анамнез, проводит осмотр пациента, назначает необходимые инструментальные и лабораторные исследования. Могут применяться как общие обследования (клинический анализ крови, клинический анализ мочи, биохимический анализ крови, ультразвуковое и рентгенологическое исследования), так и специальные, направленные на определения вида возбудителя.
В таком случае вид материала для исследования зависит от локализации инфекционного процесса. Используют отделяемое из мочеиспускательного канала, шейки матки, аспират полости матки, мочу, мокроту, мазок из зева, синовиальную жидкость, сыворотку крови.
Подготовка к обследованию
Обследование на микоплазму у женщин производят с 5 по 20 день цикла. При выраженности симптомов и жалоб забор материала производят в день обращения. За 2 дня до исследования необходимо воздерживаться от половых контактов, спринцевания влагалища, кольпоскопии и интравагинального ультразвукового исследования.
При обследовании мужчин взятие соскоба из уретры производят не ранее чем через 2 часа после мочеиспускания. Если нужно исследовать секрет предстательной железы, то также рекомендовано воздержание от половых контактов в течение двух суток.
При назначении анализа мочи ее сбор производят после гигиенического туалета наружных половых органов в стерильный контейнер. Мыло и антисептики не используют. Объем для исследования — 30-40 мл.
Забор крови на исследование производят утром натощак с перерывом в приеме пищи не менее 8 ч.
Сбор мокроты проводят утром, допускается ополаскивание ротовой полости теплой водой. Мокроту собирают в стерильный контейнер в объеме 10-20 мл и до исследования хранят в холодильнике.
Для исследования синовиальной жидкости используют пункционную биопсию. Она проводится специалистом только в медицинском учреждении в асептических условиях под ультразвуковым контролем.
Важным условием для правильной постановки диагноза является исключение приема любых антибактериальных средств, как местного действия (свечи, кремы, аппликаторы, вагинальные таблетки), так и системного (пероральные, инъекционные препараты) не менее чем за месяц до сбора биологического материала.
Дифференциальная диагностика
Дифференциальную диагностику генитальной формы микоплазмоза проводят с хламидийной и гонококковой инфекцией, бактериальным вагинозом, трихоманиазом, урогенитальным кандидозом.
Респираторные микоплазмозы дифферинцируют с другими возбудителями острых респираторных заболеваний и пневмоний, туберкулезом, бронхиальной астмой, аллергическими реакциями, хронической обструктивной болезнью легких.
При поражении суставов, связанных с М. артритидис, исключают травмы и ушибы, остеопороз, остеоартроз, ревматоидный артрит, болезнь Рейтера, невралгии, поражения костного мозга.
Методы диагностики
Для выявления возбудителя заболевания в лабораторной диагностике используют следующие методы:
бактериоскопический — исследование материала под микроскопом с применением специальных методов окрашивания (по Граму);
культуральный — посев возбудителя на специфические питательные среды с последующим изучением чувствительности микроорганизмов к антибиотикам;
молекулярно-биологический (ПЦР — полимеразно-цепная реакция) — направлен на обнаружение специфических фрагментов ДНК или РНК возбудителей;
иммунологический (ИФА — иммуноферментный анализ) — определение иммуноглобулинов (антител), которые появляются в сыворотке крови в ответ на контакт с инфекционным агентом. Существует несколько видов иммуноглобулинов (IgA, IgM, IgG). IgA указывает на наличие заболевания, IgM свидетельствует об острой стадии процесса, IgG — индикатор острого процесса, перенесенного ранее заболевания или рецидива хронической формы инфекции.
Диагностические методы подбираются специалистом в каждом конкретном случае индивидуально и носят комплексный характер.
Лечение микоплазмоза
Лечение микоплазмоза у женщин и мужчин имеет общие принципы и должно проходить только под контролем врача.
Главным пунктом терапии является применение противомикробных средств вне зависимости от локализации процесса. Выбор препарата зависит от чувствительности возбудителя к антибиотику. Препаратами выбора являются:
Дополнительно назначаются противовоспалительные и противогрибковые средства, иммуномодуляторы, пробиотики, витамины, при стихании острого процесса можно применять методы физиотерапии. При урогенитальной форме инфекции рекомендовано воздержаться от половых контактов на этот период. Для предотвращения возобновления инфекции проводят совместное лечение половых партнеров. Курс лечения составляет 10-14 дней.
С целью контроля эффективности проводимой терапии по окончании приема препаратов проводят повторную ПЦР-диагностику. При отсутствии возбудителя в исследуемом материале процесс считают пролеченным и говорят о выздоровлении. Если возбудитель снова найден - меняют схему лечения и продолжают терапию с последующим контролем.
Профилактика микоплазмоза
Основная составляющая профилактики всех видов микоплазмозов — это укрепление иммунитета человека, что снижает риск инфицирования при возможном контакте с возбудителем. Включает в себя:
соблюдение режима труда и отдыха;
рациональное и разнообразное питание, при необходимости прием витаминных комплексов;
регулярные физические упражнения;
достаточное пребывание на свежем воздухе;
своевременное лечение сопутствующих заболеваний;
по возможности уменьшить стрессовые ситуации;
прием антибактериальных, гормональных и противогрибковых препаратов только по назначению врача в строго указанной дозировке.
С целью предотвращения урогенитальной формы инфекции необходимо также соблюдать правила личной гигиены, использовать барьерные методы контрацепции (презервативы) при половых контактах с непроверенным партнером, регулярно проходить профилактические осмотры у врача даже при отсутствии жалоб.
Для сохранения своего здоровья и здоровья близких старайтесь внимательно и бережно относится к своему организму. При возникновении даже единичных жалоб и симптомов не стоит заниматься самолечением и откладывать визит к доктору. В ближайшее время запишитесь на прием в медицинское учреждение и посетите врача-специалиста.
Микоплазмоз
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:
Что такое микоплазмоз?
Термином микоплазмоз либо микоплазменная инфекция называют группу заразных заболеваний, возбудителями которых выступают одноклеточные паразитирующие микроорганизмы – микоплазмы. Этим заболеванием страдают люди, поражения мочеполового тракта и суставов чаще встречаются у взрослых мужчин и женщин, респираторная форма – у людей всех возрастов, включая детей. Проблема данной инфекции в том, что ее признаки очень неспецифичны, а зачастую длительное время она может протекать бессимптомно, приводя к плачевным последствиям для здоровья, поскольку пациенты не получают должного лечения.
Причины микоплазмоза
Микроорганизмы, которые вызывают основные микоплазменные инфекции, широко распространены по всему миру. В отношении них нет единого мнения – относятся ли они к патогенным или условно-патогенным инфекционным возбудителям. Точно ясно, что причисляются к внутриклеточным паразитам, поскольку сами не имеют жесткой оболочки. По размерам они малы, в чем похожи на вирусы, но чувствительны к антибиотикам, в чем схожи с бактериями. Аналогично хламидийной инфекции, они не могут выживать вне тела человека.
Классификация, виды микоплазмоза
Заболевание провоцируется патогенными штаммами, относящимися к роду Mycoplasma. Этот род содержит около 100 видов, из которых для людей опасны только некоторые варианты. Кроме того, к патогенным микроорганизмам относят и род Ureaplasma, который включает в себя всего три вида патогенов. Эти возбудители провоцируют несколько вариантов болезни.
Респираторный, вызванный возбудителем Mycoplasma pneumoniae либо вторым вариантом Mycoplasma hominis. Передается эта инфекция как ОРВИ – воздушно-капельным путем, но важен тесный и длительный контакт с носителем микоплазмы. Например, это пребывание в небольших, закрытых помещениях, где плохая вентиляция и много людей (семья, общежитие, классы школ, группы детских садов, стационары, дома престарелых). Возбудители проникают в дыхательную систему, поражая слизистые оболочки, и выделяют токсины. Это формирует воспаление с развитием поражений носа, горла, трахеи, бронхитов и пневмонии Источник:
Респираторный микоплазмоз / А.О. Шаравий [и др.] // Дальневосточный медицинский журнал. - 2005. .
Мочеполовой микоплазмоз, который у взрослых передается половым путем, но возможна передача от зараженной матери ребенку вертикально при беременности или в родах. Провокатор инфекции - Mycoplasma genitalium, наиболее патогенная форма микроба, активно проникающая в клетки. Кроме нее урогенитальный вариант инфекции провоцируют уреаплазмы Источник:
Клинико-эпидемиологическая и имунопатогенетическая характеристика урогенитального микоплазмоза и оптимизация методов санации микоплазменной инфекции. Бондаренко Г. М., Федорович Т. В. ДВКС. 2018. №1-4. с. 19-24 – Ureaplasma parvum и Urealyticum. При генитальном виде микоплазмоза страдают мочевой пузырь с уретрой, внутренние половые органы женщин и мужчин – матка, придатки, яичники, яички, простата, а также почки. Иногда инфекция может приводить к бесплодию или провоцирует врожденную форму болезни у детей Источник:
Микоплазменная инфекция у детей: современная диагностика и терапия / Ф.С. Харамова [и др.] // Детские инфекции. - 2016. - № 3. - С. 50-56. .
Микоплазменное поражение сердца и сосудов возможно при заражении разными видами микоплазмы. Чаще всего определяют перикардит и миокардит, прогрессирующую недостаточность сердца. Без полноценного лечения резко повышается риск осложнений, включая развитие инфаркта миокарда.
Поражение суставов, вызванное Mycoplasma artritidis и отдельными другими вариантами. В целом пути передачи аналогичны другим формам: воздушно-капельный путь, половой, вертикальный и контактно-бытовой. Проявления возникают в форме артрита, синовита, может развиваться поражение костного мозга. Страдают колени, голеностопы, локтевые суставы и кисти. Такие поражения типичны для женщин в возрасте примерно 20-40 лет, без лечения процесс переходит в хронический, функции суставов нарушаются, они деформируются.
Возможны также острые или хронические поражения разными типами микоплазм различных тканей и органов – глаз, головного мозга, нервных стволов, сосудов.
Факторы риска в этиологии микоплазмоза
Микоплазменные микроорганизмы широко распространены, но к патогенам относятся не все. Есть типы, которые могут вредить только в условиях сниженного иммунитета. Проблема распространения инфекции заключается в том, что нередко у человека имеется бессимптомное носительство, нет никаких проявлений, и он щедро делится микробами с половым партнером и окружающими людьми (воздушно-капельным, бытовым путем). Активация инфекции и размножение возбудителя вызывает наличие следующих факторов риска:
- имеющиеся инфекции, относящиеся к группе ИППП и гарднереллез;
- проблемы с личной гигиеной в области половых органов;
- недавние воспалительные процессы – гепатит, пиелонефрит, пневмония;
- проведенные в недавнем времени оперативные вмешательства;
- переохлаждение, как общее, так и местное;
- гормональные сбои в критические периоды жизни;
- период беременности, менопаузы;
- снижение иммунного статуса на фоне патологий крови, проблем со щитовидной железой, наличия сахарного диабета, лечения рака, ВИЧ;
- частое самолечение антибиотиками, противогрибковыми и гормональными средствами;
- дисбактериоз кишечника, влагалища у женщин;
- хронические патологии мочеполовой сферы у мужчин и женщин;
- постоянные стрессы, нарушенный режим дня;
- нездоровое питание, избыток углеводов и жиров на фоне дефицита белков и клетчатки.
Если есть один или несколько факторов риска, необходимо тщательно следить за здоровьем и проводить предупредительные мероприятия против инфицирования.
Симптомы микоплазмоза
При каждом типе инфекции формируются свои типичные признаки, различающиеся для дыхательных путей и легких, суставов и мочеполовой сферы.
При респираторном микоплазмозе инкубационный период длится до 4-х недель, в редких случаях они могут сократиться до 4-5 дней. Заболевание может начинаться остро или постепенно, первые проявления общие, нетипичные:
- повышение температуры не выше 37,0-38,0°C;
- общее недомогание, слабость;
- головная боль и ломота в суставах, мышцах.
По мере того, как развивается патология, формируется кашель. Изначально он сухой, непродуктивный, нечастый, затем становится надсадным, приступообразным. Кашель становится сильнее по вечерам и по ночам, может возникать обструктивный синдром. Важная деталь – кашель плохо лечится стандартными подходами, может беспокоить на протяжении нескольких месяцев. У людей, склонных к аллергическим патологиям, возможно развитие или обострение бронхиальной астмы.
Среди внелегочных проявлений выделяют нарушения пищеварения с тошнотой, поносом, рвотой, болью в животе. В редких случаях могут быть сыпи на коже, конъюнктивит, стоматит.
При генитальном микоплазмозе путь передачи – интимные контакты, период инкубации длится до четырех недель. У почти половины людей протекает в форме бессимптомного носительства. Среди типичных проявлений микоплазменного и уреаплазменого поражения в женском организме можно выделить:
- выделения из половых путей, имеющие слизистый или гнойный характер;
- дискомфорт, болезненность при интимной близости, жжение при опорожнении мочевого пузыря;
- боль в пояснице и внизу живота;
- недомогание, повышенную температуру.
Если своевременно не лечить воспалительный процесс, могут возникать неприятные последствия - эндометрит, сальпингоофорит, угрозы прерывания беременности, бесплодие, дисменорея, преждевременные роды, возможно внутриутробное заражение плода.
У мужчин возможны следующие признаки инфекции:
- выделения из уретры со слизью и гноем;
- жжение, дискомфорт, боль при опорожнении мочевого пузыря;
- частое мочеиспускание, дискомфорт при интимной близости;
- болезненность в промежности и мошонке, отдающая в прямую кишку.
Среди ключевых осложнений, которые возможны без лечения инфекции у мужчин можно выделить орхиты, простатиты и риск бесплодия.
Диагностика микоплазмоза
Для того, чтобы поставить правильный диагноз, необходимо тщательно собирать анамнез, уточняя любые проявления, похожие на микоплазменную инфекцию, которые были ранее у пациента или членов семьи, коллег по работе. Дополняет сбор анамнеза осмотр, а также клиническое обследование и лабораторные тесты. Показано выполнение:
- общеклинического анализа крови;
- общеклинического исследования мочи;
- биохимических текстов для мочи и крови;
- тестов на свертывание;
- УЗИ, рентгенографии;
- ПЦР и иммунологических тестов для выявления микоплазм.
Вид биологического материала, который забирают для исследований, зависит от формы инфекции, локализации воспаления. Это могут быть моча, выделения из уретры, влагалища, мокрота, мазок из зева, сыворотка, ликвор Источник:
Эпидемиология и лабораторная диагностика урогенитального микоплазмоза у женщин репродуктивного возраста. Хамуди И. ДВКС. 2013. С. 175-178. .
Лечение микоплазмоза
Врач выбирает, чем лечить микоплазмоз, ориентируясь на клинические рекомендации, разрабатываемые в Министерстве Здравоохранения. При лечении соблюдаются общие принципы борьбы с инфекциями, препараты подбирают только врачи.
Основа терапии – это антибиотики с учетом чувствительности возбудителя. Это макролидные, тетрациклиновые и фторхинолоновые группы Источник:
Микробиологические и фармакоэпидемиологические аспекты антибиотикотерапии при микоплазмозах. Батурин В. А., Щетинин Е. В., Демиденко И. Ф., Ерофеев С. А., Батурина М. В. Биомедицина. 2008. №2. с. 73-77. . К остальным группам возбудители имеют устойчивость. Дополнительно могут быть рекомендованы препараты противовоспалительного и иммуномодулирующего действия, пробиотические, витаминные препараты и физиотерпия. Запрещена интимная близость на время всего курса лечения, проводится одновременное лечение обоих половых партнеров. Курс составляет около 10-14 суток. Контроль эффективности проводится по данным ПЦР-тестов.
Прогноз и осложнения
Среди осложнений микоплазменной инфекции, если она адекватно не лечится, можно выделить воспалительные процессы у женщин в области матки и придатков, влагалища. Кроме того, могут возникать хронические воспалительные процессы в области мочеиспускательного канала, мочеточников, мочевого пузыря, почек, половых органов у мужчин и женщин. Также возможны проблемы с зачатием из-за женского и мужского фактора бесплодия, замершие беременности, привычные выкидыши, преждевременные роды. Также возможны хронические бронхолегочные процессы с длительным кашлем и развитием астматических приступов, обструктивных бронхитов. Могут страдать суставы, формируются необратимые деформации со стойким ограничением движения.
Профилактика микоплазмоза
Среди ключевых подходов к профилактике всех вариантов микоплазмоза выступает укрепление иммунной защиты, что помогает предотвращать заражение инфекцией при контакте с возбудителями. Важно соблюдением режима дня, выделение достаточного количества времени для сна, максимально здоровое питание, которое помогает в получении всех необходимых нутриентов с дополнительным приемом витаминных комплексов. Не менее важна регулярная физическая активность, своевременная терапия хронических очагов инфекции.
Читайте также:
- Преждевременное половое созревание
- Доброкачественные опухоли - полипы. Полипоз желудка и двенадцатиперстной кишки
- Паротитный менингит. Полиомиелитный и гриппозный менингит
- Цитомегалия. Цитомегаловирус. Эпидемиология цитомегаловирусной инфекции. Патогенез цитомегаловирусной инфекции.
- Инвагинация кишечника: причины, симптомы и лечение
