МРТ-артрограмма при повреждении треугольного фиброзно-хрящевого комплекса запястья
Добавил пользователь Alex Обновлено: 28.01.2026
МРТ кисти, как и МРТ других суставов, применяется для выявления различных повреждений, прежде всего связочного аппарата, костных переломов (в дополнение к рентгенографии) и оценки состояния суставов. В лучезапястном суставе оценивается конгруэнтность и наличие жидкости.
На рентгенограммах хорошо видны дистальные переломы лучевой кости. Проблема диагностики возникает когда нет костных повреждений, но есть нестабильность. Ее можно определить на рентгенограммах по косвенным признакам – нарушению характерной линии вдоль соединения костей и увеличению расстояния между некоторыми из них. Однако только МРТ дает возможность увидеть разрывы связок, приводящие к нарушению конфигурации в запястье.
Из связок при МРТ кисти, прежде всего, оценке подлежит ладьевидно-полулунная, полулунно-трехгранная и треугольный фиброзно-хрящевой комплекс. Дополнительное значение имеют внутренние связки запястья, которые сложным образом соединяют мелкие кости между собой, а также с лучевой костью. Толщина этих связок от 1 до 3 мм. Повреждение перечисленных связок, особенно, полное или частичное заднего компонента, приводит к нестабильности в суставе. Фиброзно-хрящевой комплекс состоит из треугольного фиброзно-хрящевого диска и нескольких коротких связок, соединяющих кости запястья между собой, а также проксимальные концы локтевой и лучевой костей.
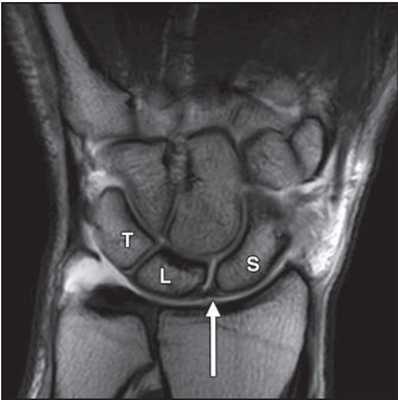
МРТ кисти. Корональная Т1-взвешенная МРТ. Нормальное изображение ладьевидно-полулунной связки. Обозначения: S – ладьевидная кость (scaphoid), L – полулунная кость (lunatum), T- трехгранная кость (triquetrum).
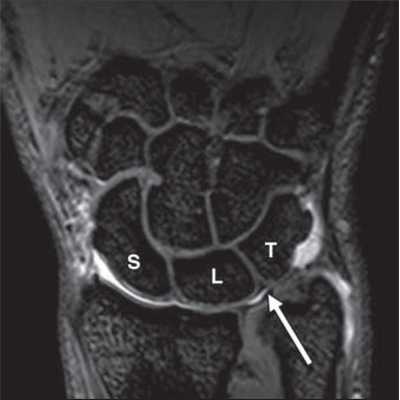
МРТ кисти. Корональная градиентная МРТ. Нормальное изображение полулунно-трехгранной связки. Обозначения: S – ладьевидная кость (scaphoid), L – полулунная кость (lunatum), T- трехгранная кость (triquetrum).
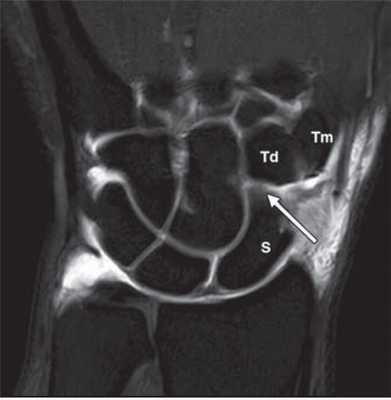
МРТ кисти. Корональная Т1-взвешенная томограмма с подавлением сигнала от жира. Ладьевидно-трапецевидная связка в норме. Обозначения: S- ладьевидная кость, Td – трапециевидная кость, Tm – трапеция.
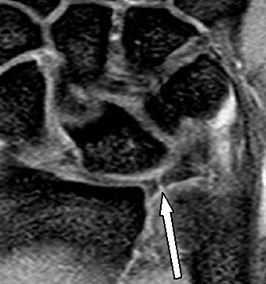
МРТ кисти. Разрыв радио-ульнарной связки – части треугольного фиброзно-хрящевого комплекса
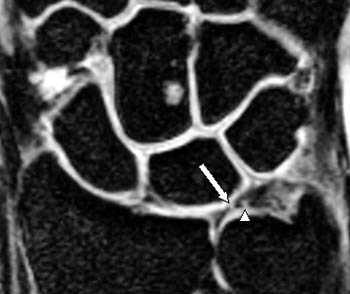
МРТ кисти. Разрывы диска треугольного фиброзно-хрящевого комплекса.
Некоторые костные переломы запястья также трудно увидеть при рентгенографии или даже КТ. Это особенно относится к трабекулярным переломам, типичным для спортивной травмы.
МРТ кисти. Корональная Т1-взвешенная и Т2-взвешенная МРТ. Трабекулярный перелом лучевой кости без смещения.
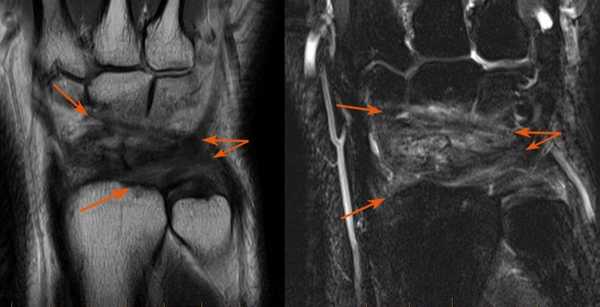
МРТ кисти. Корональные Т1- и Т2-взвешенные МРТ. Повреждение задней группы связок.
Очень сложны в диагностике переломы ладьевидной кости – они часто пропускаются на рентгенограммах. Осложнением такого перелома может стать асептический ее некроз. На Т2-взвешенных МРТ при переломах виден отек костного мозга, обычно частично охватывающий кость.
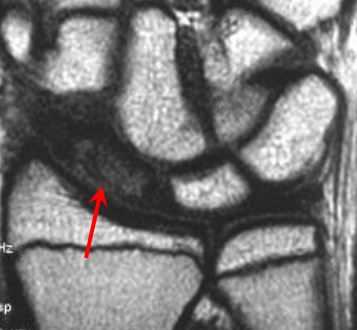
МРТ кисти. Т1-взвешенная корональная МРТ. Асептический некроз ладьевидной кости.
На асептический некроз (болезнь Кинбека, Kienböck) очень похож синдром локтевого вклинения, когда ладьевидная кость вклинивается в локтевую. МРТ мелких суставов кисти обсуждается в отдельной статье.
Опухоли кисти встречаются очень редко.
Теносиновиальная гигантоклеточная опухоль (пигментированная виллонодулярная опухоль)- опухоль обычно доброкачественная. Локализуется в области кисти, происходит из сухожилия и сопровождается отеком и болями. Выявляется у взрослых. На рентгенограммах опухоль, как правило, не видна . При УЗИ опухоль однородная гипоэхогенная, васкуляризованная. При МРТ опухоль очень напоминает виллонодулярный синовит, представляющий собой клеточную пролиферацию и скопление гемосидерина. Опухоль низкого сигнала на Т1-ВИ и Т2-ВИ и не всегда контрастируется. Дифференциальная диагностика проводится с синовитом, кистами ганглия и гломусными опухолями.
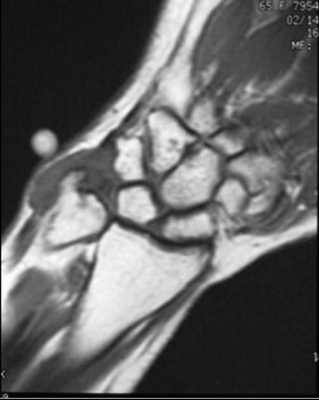
МРТ кисти. Гигантоклеточная опухоль. Т1-взвешенная МРТ.
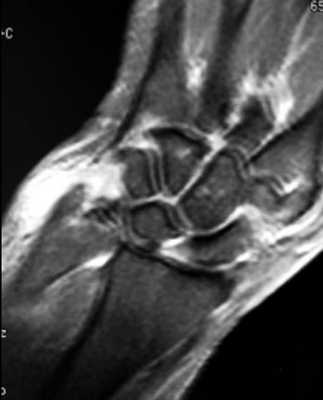
МРТ кисти. Т1-взвешенная МРТ после контрастирования.
Еще одна из причин МРТ кисти и лучезапястного сустава – тоннельный синдром. Как правило, это карпальный (запястный) неврологический синдром; связанный с ущемлением медианного нерва в фиброзно-костном канале до его разделения на лучевой и локтевой каналы.
Очень редко встречаются асептические некрозы полулунной кости. При МРТ лучезапястного сустава и кисти виден измененный сигнал в острую фазу. При дальнейшем склерозировании яркий сигнал на Т2-взвешенных МРТ сменяется сниженным
Лишь немногие центры МРТ СПб имеют опыт исследования кисти. МРТ в СПб кисти и лучезапястного сустава мы обычно делаем на аппаратах открытого типа, так как условия пребывания пациента в магните комфортнее.
МРТ-артрограмма при повреждении треугольного фиброзно-хрящевого комплекса запястья
а) Определения:
• Треугольный фиброзно-хрящевой комплекс (ТФХК): пять компонентов:
о Треугольный фиброзно-хрящевой диск (ТФХД): отходит от суставного хряща лучевой кости («центральная» часть) к шиловидному отростку локтевой кости («периферическая» часть):
- Периферическая часть прикрепляется в двух местах - в области верхушки шиловидного отростка и в области его ямки (вдавление в основании шиловидного отростка)
о Тыльная и ладонная лучелоктевые связки: отходят от лучевой кости к шиловидному отростку по краю ТФХД
о Локте-полулунная и локте-трехгранная связки
о Гомолог мениска (треугольная жировая структура возле шиловидного отростка)
о Влагалище сухожилия локтевого разгибателя запястья (ЛРЗ)
б) Визуализация:
1. Рекомендации по визуализации:
• Лучший метод диагностики:
о МР-артрография
• Рекомендации по выбору протокола:
о Артрография с введением контрастного препарата в один отдел запястья вытеснила методику с введением контраста в два отдела:
- Для выявления частичного разрыва глубокого слоя ТФХК следует оценить изображения в режиме Т2
о Чтобы получить правильные коронарные срезы, необходимо совместить шиловидные отростки локтевой и лучевой костей в аксиальной плоскости
о Чтобы достоверно оценить влияние относительного удлинения локтевой кости, запястье необходимо оценить в положении пронации
о Следует использовать небольшое поле зрения и тонкие срезы; чтобы избежать промежутков между срезами; можно выполнить исследование в режиме чередования срезов
о Для получения тонких срезов может использоваться последовательность GRE
о Может выполняться непрямая артрография
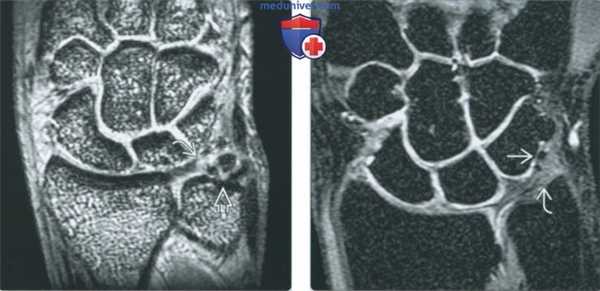
(Слева) Непрямая МР-артрография в режиме Т2 ВИ FS, коронарный срез: визуализируется травматический разрыв ТФХК, проявляющийся отрывом волокон от ямки и шиловидного отростка с появлением жидкости во влагалище сухожилия ЛРЗ.
(Справа) Непрямая МР-артрография в режиме Т2 ВИ FS, аксиальный срез, этот же пациент: на ладонной поверхности запястья определяется синовиальная киста в Отмечается наличие жидкости во влагалище сухожилия ЛРЗ. (Слева) Рентгеноскопия, передне-задняя проекция: визуализируется поступление контрастного препарата в ДЛЛС через центральную часть ТФХК, что свидетельствует о глубоком разрыве последнего.
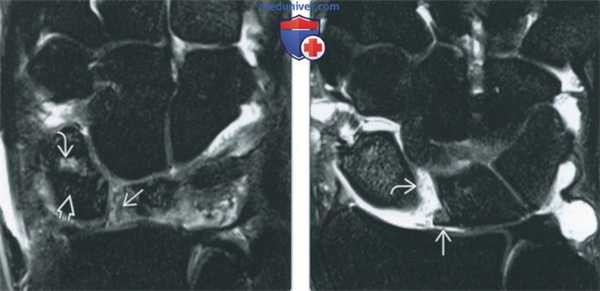
(Справа) МР-артрография в режиме Т1ВИ FS, коронарный срез: наблюдается разрыв центральной мембранозной части ТФХД. Контрастный препарат распространяется в ДЛЛС. Дефект в данном месте обычно возникает вследствие дегенеративного процесса. (Слева) МР-артрография в режиме Т1ВИ FS, коронарный срез: отмечается, что распространение контрастного препарата ограничено лучезапястным суставом, а верхний край ТФХК имеет ровный контур. Пациент жалуется на боли с локтевой стороны запястья после падения.
(Справа) МР-артрография в режиме Т2ВИ FS, коронарный срез, этот же пациент: визуализируется неровный контур глубокого слоя ТФХК, обусловленный его разрывом. В ДЛЛС видна собственная жидкость, а не контрастный препарат, поскольку она характеризуется гипоинтенсивным сигналом на Т1 ВИ.
2. МРТ при повреждении треугольного фиброзно-хрящевого комплекса:
• Поверхностный разрыв: истончение и неровность контура ТФХК:
о Разрыв глубокого слоя будет виден на Т2 ВИ на фоне собственной жидкости
о На Т1 ВИ разрыв глубокого слоя не определяется, поскольку контрастный препарат не распространяется в дистальный лучелоктевой сустав (ДЛЛС)
• Глубокий разрыв: распространение контрастного препарата из лучезапястного сустава в ДЛЛС или мягкие ткани с локтевой стороны:
о Разрыв может локализоваться в центральной или периферической части
• Отрыв пучков, прикрепляющихся к шиловидному отростку или ямке:
о Периферические пучки следует оценивать только на том коронарном срезе, на котором визуализируется шиловидный отросток локтевой кости
• Непрямая МР-артрография:
о Контрастный препарат поступает во все суставы, что затрудняет их оценку
о Контрастирование жидкости во влагалищах сухожилий
о Контрастирование грануляционной ткани
в) Дифференциальная диагностика повреждения треугольного фиброзно-хрящевого комплекса:
1. Разрыв полулунно-трехгранной связки:
• Также характеризуется болями с локтевой стороны запястья
2. Тендовагинит локтевого разгибателя запястья:
• Может быть обусловлен травмой или воспалением
• При ревматоидном артрите обычно поражается 1-е сухожилие запястья
г) Патология. Общая характеристика:
• Этиология:
о Травма или дегенеративный процесс
• Сопутствующие патологические изменения:
о Относительное удлинение локтевой кости
о Синдром соударения локтевой кости:
- Соударение локтевой кости или ТФХК и полулунной или трехгранной костей
- Приводит к истончению суставного хряща, отеку костного мозга, образованию кист в проксимальном отделе полулунной кости или в дистальном отделе локтевой кости
о Тендовагинит ЛРЗ или его подвывих из борозды
о Формирование синовиальной кисты возле разрыва:
- Киста часто не заполняется контрастным препаратом; оценивать лучше на Т2 ВИ
(Слева) МР-артрография в режиме Т1ВИ, коронарный срез: визуализируется очень крупный дефект центральной части ТФХК. Отмечаются дегенеративные изменения периферической части ТФХК. Следует отметить патологическое расширение суставной щели ДЛЛС.
(Справа) Непрямая МР-артрография в режиме Т1ВИ FS, коронарный срез: определяются подострый перелом шиловидного отростка локтевой кости, разрыв периферических мест прикрепления ТФХК и патологическое скопление жидкости в ДЛЛС. В норме в полости ДЛЛС жидкость не визуализируется. (Слева) МР-артрография в режиме Т1ВИ FS, коронарный срез: визуализируется распространение контрастного препарата в ДЛЛС и вокруг влагалища сухожилия ЛРЗ через периферическую часть ТФХК, расположенную возле шиловидного отростка локтевой кости.
(Справа) МР-артрография в режиме Т1ВИ FS, коронарный срез: определяются разрывы периферических мест прикрепления ТФХК. Жидкость, введенная в лучезапястный сустав, поступает в ДЛЛС. (Слева) КТ-артрография, коронарный срез: визуализируется интактный ТФХД. Однако свободное распространение контрастного препарата за пределы лучезапястного сустава через локтевую часть суставной капсулы свидетельствует о наличии периферического разрыва.
(Справа) МР-артрография в режиме Т1ВИ FS, коронарный срез: отмечается отрыв ТФХК от шиловидного отростка. При этом ТФХК остается прикрепленным к ямке, а контрастный препарат в ДЛЛС не поступает.
д) Клинические особенности:
1. Проявления:
• Типичные признаки:
о Боли по латеральной поверхности запястья, щелчки
о Отек, признаки синовита в области локтевых заворотов
• Другие симптомы:
о Боли при пронации или отклонении кисти в локтевую сторону:
- Поскольку лучевая кость вращается вокруг локтевой, при пронации относительная длина локтевой кости увеличивается
2. Демография:
• Возраст:
о Травма: молодой возраст
о Дегенеративный процесс: вероятность возникновения повышается с возрастом:
- Дегенеративный разрыв мембранозной части часто протекает бессимптомно
3. Течение и прогноз:
• Усугубление дефекта, повреждение суставного хряща
4. Лечение:
• Травма: удаление поврежденных частей, ушивание (первичное восстановление)
• Дегенеративный процесс: удаление поврежденных участков, уменьшение относительной длины локтевой кости
Советы по оценке МРТ артрограммы суставов запястья
а) Особенности лучевой анатомии. Связки запястья характеризуются вариабельной формой, вследствие чего их повреждение может быть заподозрено ошибочно. Одним из преимуществ МР-артрографии является возможность оценки функциональной целостности связки, благодаря чему вариант нормы не будет расцениваться как разрыв.
б) Патология. У лиц старшего возраста часто возникают бессимптомные разрывы связок. Так, случайной находкой во время исследования может стать разрыв центральной порции ладьевидно-полулунной или полулунно-трехгранной связки, или перфорация центра треугольного фиброзно-хрящевого диска.
в) Протокол исследования. Для получения изображений высокого разрешения могут использоваться специальные катушки для кисти или запястья. При их отсутствии может применяться огибающая катушка. Желательно, чтобы при положении пациента лежа или полулежа на животе запястье располагалось над головой. Следует избегать отклонения запястья в медиальном или латеральном направлении. Размер поля зрения составляет, как правило, 10-12 см. Коронарные срезы должны пересекать дистальные отделы лучевой и локтевой костей, сагиттальные срезы - проходить перпендикулярно оси лучевой кости, а аксиальные-перпендикулярно оси предплечья.
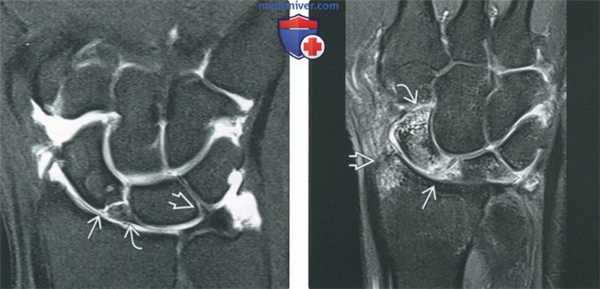
(Слева) МР-артрография в режиме Т1ВИ FS, коронарный срез: визуализируется распространение контрастного препарата из лучезапястного отдела в среднезапяст-ный отдел через щель между несросшимися отломками ладьевидной кости. Ладьевидно-полулунная и полулунно-трехгранная вз связки не изменены.
(Справа) МР-артрография в режиме Т2 ВИ FS, коронарный срез: отмечается недавний разрыв ладьевидно-полулунной связки. Сочетание разрыва данной связки, ушиба шиловидного отростка лучевой кости и дистального полюса ладьевидной костив свидетельствуете падении на вытянутую руку.
д) Последовательная оценка данных МР-артрографии:
1. Разрывы треугольного фиброзно-хрящевого комплекса (ТФХК): разрывам могут подвергаться центральная мембранозная часть, треугольная часть или краевые области прикрепления ТФХК. В зависимости от локализации глубокого разрыва контрастный препарат может поступать в дистальный лучелоктевой сустав или распространяться вдоль влагалища сухожилия локтевого разгибателя запястья. При частичном разрыве глубоких слоев дефект не будет заполняться контрастным препаратом. В таком случае он может быть обнаружен при использовании последовательностей, чувствительных к жидкости.
2. Разрывы внутренних связок: о разрыве связки свидетельствует поступление контрастного препарата в среднезапястный сустав после его введения в лучезапястный сустав. Облегчить выявление дефекта позволяет оценка серии изображений, полученных во время введения контрастного препарата.
3. Разрывы внешних связок: связки могут утолщаться и приобретать неровный контур. На сагиттальных срезах между костью и ожидаемым местом прикрепления связки может визуализироваться жидкость.
4. Суставные хрящи: суставные хрящи запястья имеют небольшую толщину, однако достаточно хорошо визуализируются при МР-артрогра-фии. По локальным дефектам во многих случаях можно установить характер нестабильности запястья. Наличие кист и отека в подлежащем отделе кости является косвенным признаком повреждения хряща.
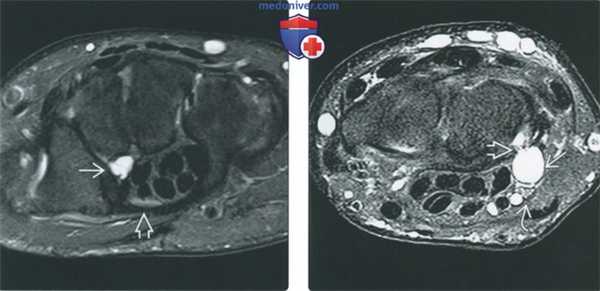
(Слева) МР-артрография в режиме PD FS, аксиальный срез: в запястном канале визуализируется ганглиозная киста. Срединный нерв выглядит интактным, однако клинически у пациента наблюдался синдром запястного канала.
(Справа) МР-артрография в режиме PD FS, аксиальный срез: на ладонной поверхности запястья видна ганглиозная киста с узкой шейкой, сообщающаяся с полостью сустава, вероятно, через дефект в ладонной лучелоктевой связке. Киста смещает локтевой нерв в ладонную сторону. Интенсивность сигнала от нерва без изменений, волокнистое строение сохранено.
е) Последовательная оценка данных стандартной МРТ:
1. Сухожилия: ход каждого сухожилия должен прослеживаться на всем его протяжении, в противном случае можно просмотреть разрыв сухожилия с ретракцией культи за пределы поля зрения.
2. Нервы: срединный и локтевой нервы на уровне запястья визуализируются достаточно хорошо; ветви лучевого нерва имеют небольшую толщину, вследствие чего их трудно различить при отсутствии патологических изменений. При использовании последовательностей, чувствительных к жидкости, нервы должны характеризоваться гипоин-тенсивным сигналом по сравнению с венами. На аксиальных срезах нервы должны иметь фибриллярную структуру. Вследствие эффекта «магического угла» нерв в области своего изгиба может характеризоваться более интенсивным сигналом. Кроме того, может выявляться раздвоение срединного нерва.
3. Кровеносные сосуды: в запястном канале может выявляться добавочная персистирующая срединная артерия.
4. Выравнивание: запястье в соответствующей катушке для МРТ может отклоняться в медиальном или латеральном направлении, что следует учитывать при оценке положения костей запястья. На коронарных срезах можно обнаружить даже незначительный подвывих костей, особенно по центральной оси (лучевая кость → полулунная кость → головчатая кость → 3-я пястная кость). Признаки тыльной и ладонной нестабильности промежуточного сегмента (ТНПСи ЛНПС) можно увидеть и при МРТ, однако проще их выявить при рентгенографии. Достаточно часто встречается подвывих 1 -го запястно-пястного сустава (ЗПС), возникающий обычно по причине дегенеративных изменений.
5. Суставы: характер истончения хряща напрямую зависит от этиологии патологических изменений запястья. Признаки остеоартроза, как правило, отмечаются в 1 -м ЗПС. Наличие их в межзапястных суставах или 2-5 ЗПС указывает на то, что остеоартроз обусловлен травмой или нестабильностью. Истончение хрящей в лучезапястном отделе обусловлено травмой или болезнью отложения кристаллов пирофосфата кальция. Истончение всех суставных хрящей запястья, как правило, вызвано ревматоидным артритом или инфекционным процессом.
6. «Кисты» запястья: встречаются достаточно часто и могут представлять собой как случайную находку при исследовании, так и проявление артрита. Часто выявляются энхондромы, которые при МРТ можно отличить от кист по наличию небольших хрящевых узелков. Дифференцировать их поданным рентгенографии запястья удается не всегда. В норме кровеносные сосуды в костях запястья часто выглядят, как кистозоподобные зоны.
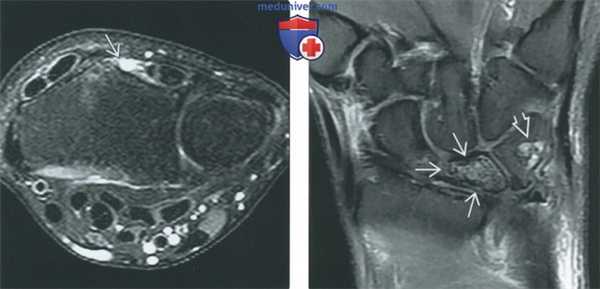
(Слева) МР-артрография в режиме PD FS, аксиальный срез: определяется отсутствие длинного разгибателя большого пальца BI вследствие ретракции культи его сухожилия. На аксиальных срезах необходимо последовательно оценить сухожилие каждого разгибателя, в противном случае ретракцию культи при разрыве можно не заметить.
(Справа) МР-артрография в режиме PD FS, коронарный срез: отмечается, что полулунная кость характеризуется пестрой структурой и наличием извитого ободка. Такая картина соответствует остеонекрозу полулунной кости (болезнь Кинбека). Случайной находкой в трехгранной кости оказалась киста.
7. Отек костного мозга: характер отека облегчает установление механизма травмы и типа нестабильности запястья. Наличие множественных небольших округлых зон отека в субхондральном отделе кости позволяет заподозрить инфекционный или неинфекционный артрит.
8. Шиловидный отросток локтевой кости: при переломах шиловидного отростка локтевой кости отломки часто не срастаются. Однако уделять этой особенности повышенное внимание без достаточных на то оснований не следует, поскольку в большинстве случаев треугольный фиброзно-хрящевой диск остается интактным.
9. Сращение костей запястья: наблюдается намного реже, чем сращение костей стопы. Чаще всего срастаются полулунная и трехгранная кости. Несмотря на то что поданным литературы в таких случаях симптоматика отсутствует, выявление при МРТ отека костного мозга вокруг зоны сращения позволяет заподозрить нарушение биомеханики, и потому должно быть описано в протоколе заключения.
10. Относительное удлинение локтевой кости: по причине вариабельного положения кисти достоверно подтвердить относительное удлинение или укорочение костей по данным МРТ нельзя. Данные МРТ следуетсравнитьсданными рентгенографии запястья, выполненной в заднепередней проекции. Чтобы при рентгенографии получить наиболее точный результат, необходимо соблюдать следующую укладку: рука согнута в локте под углом 90°, запястье и локоть располагаются на одной высоте с плечом.
11. Ганглиозные кисты: в запястье встречаются достаточно часто и, как правило, не заполняются контрастным препаратом. В некоторых случаях можно проследить связь кисты с дефектом внешней связки.
ж) Список использованной литературы:
1. Lee RK et al: Intrinsic ligament and triangular fibrocartilage complex tears of the wrist: comparison of MDCT arthrography, conventional 3-T MRI, and MR arthrography. Skeletal Radiol. 42(9): 1277-85, 2013
2. Burns JE et al: Pitfalls that may mimic injuries of the triangular fibrocartilage and proximal intrinsic wrist ligaments at MR imaging. Radiographics. 31(1):63-78, 2011
а) Определения:
• Хирургическое восстановление треугольного фиброзно-хрящевого комплекса (ТФХК):
о Выполняется при травматических разрывах ТФХК
о Могут применяться шовные фиксаторы
• Резекция локтевой кости (по типу «вафли»):
о Укорачивание локтевой кости (остеотомия дистального отдела диафиза локтевой кости)
о Удаление 2-4 мм дистального отдела локтевой кости; головку и шиловидный отросток сохраняют
• Удлинение локтевой кости или укорочение лучевой:
о Выполняется при остеомаляции полулунной кости (болезнь Кинбека)
• Фиксация ладьевидно-полулунной связки (ЛПС) при ее разрыве:
о При острых травмах фиксация выполняется спицами Киршнера или швами с последующим укреплением их фиксаторами
(Слева) MPT в режиме Т2*GRE, коронарный срез: по периферии ТФХК визуализируется металлический артефакт после удаления поврежденных тканей. Следует отметить измененный контур центральной части.
(Справа) Непрямая МР-артрография в режиме Т1ВИ FS с КУ, коронарный срез: определяется интактный восстановленный участок ТФХК. На его периферии визуализируется металлический артефакт. Усиление интенсивности сигнала от ТФХК укладывается в рамки ожидаемого после операции. Контрастирование собственной жидкости во всех суставах обусловлено экскрецией контрастного препарата синовиальной оболочкой, что патологией не является.
• Дорсальный капсулодез:
о Выполняется при хронических разрывах ЛПС
о Операция Блатта: соединение дистального полюса ладьевидной кости и тыльной части лучевой кости лоскутом тыльной межзапястной связки
• Фиксация полулунно-трехгранной связки (ПТС):
о При острых травмах фиксация спицами Киршнера
• Артродез запястья:
о Часто используется костный фрагмент дистального отдела лучевой кости
о Фиксация центральной оси: лучевой, полулунной, головчатой и 3-й пястной костей
о Фиксация «четырехугольной зоны»: удаление ладьевидной кости; фиксация полулунной, головчатой, трехгранной и крючковидной костей
о Фиксация лучезапястного сустава: внедрение костного фрагмента, установка тыльной фиксирующей пластины
• Удаление проксимального ряда костей запястья без фиксации:
о Головчатая кость сочленяется с лучевой костью
о Сохраняется 60% объема движения, 90% силы хвата
• Сухожильная пластика:
о Резекция кости-трапеции, интерпозиция сухожилия для предотвращения проксимального смещения
• Силастиковые имплантаты: в настоящее время используются редко:
о Имплантаты могут внедряться вместо кости-трапеции или полулунной кости
о Осложнения: биологическая реакция на частицы имплантата (силастиковый синовит)
(Слева) МР-артрография в режиме Т2ВИ FS, коронарный срез: визуализируется прерывистый контур и аморфная структура волокон ладьевидно-полулунной связки, что указывает на неэффективность ее хирургического восстановления. Едва заметен гипоинтенсивный тракт от спицы. В ладьевидной копи сформировалась киста.
(Справа) МР-артрография в режиме Т1ВИ FS, коронарный срез, этот же пациент: отмечается распространение контрастного препарата из лучезапястного сустава в межзапястный. Видна культя разорванной связки. Между ладьевидной и полулунной костями выявляются фрагменты поврежденных тканей.
1. МРТ послеоперационных изменений запястья:
• Резекция (по типу «вафли») при соударении локтевой кости:
о Эффективная: резидуальные кистозные изменения в полулунной кости, фенестрация ТФХК, кистозоподобная перестройка донорского участка дистального отдела лучевой кости
о Неэффективная: прогрессирование разрыва ТФХК, рецидив соударения (отрицательная динамика)
• Удлинение локтевой кости или укорочение лучевой кости:
о Эффективное: сигнал от полулунной кости часто возвращается к норме
о Неэффективное: прогрессирующий коллапс полулунной кости и истончение суставного хряща
• Первичное восстановление внутренних связок:
о Эффективное: артефакты от швов, спиц Киршнера; утолщенные связки, характеризующиеся гетерогенной структурой
о Эффективное: отсутствие поступления контрастного препарата из лучезапястного сустава в среднезапястный
о Неэффективное: распространение контрастного препарата между суставами, синовит, отек костного мозга
• Артродез:
о Эффективный: дефект дистального отдела лучевой кости представляет собой донорский участок
о Эффективный: в области фиксации при МРТ отмечается непрерывность костного мозга, при КТ-непрерывность трабекулярной структуры
о Неэффективный: прерывистость контуров; распространение жидкости или контрастного препарата
• Силастиковые имплантаты:
о При МРТ артефакты от имплантатов выражены слабо
о Смещение и фрагментацию имплантатов, синовит, остеолиз (биологическая реакция на частицы имплантата)
2. Рекомендации по визуализации:
• Рекомендации по выбору протокола:
о Подавление артефактов от металла:
- МРТ: увеличение полосы пропускания, уменьшение времени эхо (ТЕ), использование режима STIR вместо Т2 FS
- Мультиспиральная КТ: усиление потока излучения: увеличение kV, mA; наложение срезов (питч <1); отказ от использования алгоритмов, повышающих резкость
г) Список использованной литературы:
1. Mathoulin CL: Indications, techniques, and outcomes of arthroscopic repair of scapholunate ligament and triangular fibrocartilage complex. J Hand Surg Eur Vol.42(6):551-566, 2017
2. Bateni CP et al: Imaging key wrist ligaments: what the surgeon needs the radiologist to know. AJR Am J Roentgenol. 200(5):1089-95, 2013
а) Терминология:
1. Аббревиатуры:
• Треугольный фиброзный хрящ (ТФХ)
• Треугольный фиброзно-хрящевой комплекс (ТФХК)
2. Определения:
• Полный разрыв ТФХ: сообщающийся дефект между лучезапястным суставом (ЛЗС) и дистальным лучелоктевым суставом (ДЛЛС)
• Частичный разрыв ТФХ: несообщающийся дефект
1. Общая характеристика:
• Ключевые диагностические признаки:
о Полный разрыв комплекса ТФХ
• Локализация:
о Разрыв может быть расположен центрально или у места прикрепления хряща либо к лучевой, либо к локтевой кости
• Морфология:
о Разрыв может быть щелевидным, круговым, неровным или изношенным
(Слева) MPT, GRE, коронарный срез: определяется травматический периферический частичный разрыв ТФХ. Этому явлению сопутствует косой перелом основания шиловидного отростка локтевой кости. Такой перелом является подострым с отсутствием смещения и относится к 1В классу с разрывом локтевой части по классификации Палмера.
(Справа) MPT, GRE, коронарный срез: определяется экскориация и уменьшение толщины № треугольного фиброзного хряща вдоль его проксимальной поверхности, с отсутствием отдельной перфорации. Этот признак соответствует дегенеративному образованию 2А класса по классификации Палмера. Обратите внимание на положительное отклонение локтевой кости. (Слева) MPT, GRE, коронарный срез: определяются уменьшение толщины и неровность проксимальной части ТФХ с хондромаляцией вдоль медиального края полулунной кости и сопутствующей субхондральной кистой. Такие признаки соответствуют образованию 2 В класса по классификации Палмера.
(Справа) МР-артрография, Т1ВИ, режим подавления сигнала от жира, коронарный срез: определяется разрыв центральной части ТФХ на полную толщину. Отмечается очаговое уменьшение толщины хряща вдоль головки локтевой и соседней полулунной костей. Также определяется разрыв полулунно-трехгранной связки. Эти признаки соответствуют травме 2D класса по классификации Палмера. (Слева) Ультрасонография в продольной плоскости: определяется разорванный треугольный фиброзный хрящ. (U = локтевая кость, R = лучевая кость) УЗИ в реальном времени может быть, в частности, информативно при отведении кисти в лучевом направлении.
(Справа) Определяется нормальная картина ультрасонографии эхогенного треугольного фиброзного хряща. Нормальная связка на самом деле проходит глубже, чем на данном изображении. Наилучшим способом визуализации связки при УЗИ является ее исследовании в реальном времени при лучевом отведении. (U = локтевая кость, R = лучевая кость).
2. Рентгенография при травме треугольного фиброзно-хрящевого комплекса кисти:
• Смещение локтевой кости
• Отступ в месте проксимальной суставной поверхности полулунно-трехгранного сустава
• Расширение ДЛЛС
• Может прогрессировать до локтезапястного защемления:
о Положительное смещение локтевой кости
о Субхондральный склероз и формирование кисты в дистальном отделе локтевой, проксимальном медиальном отделе полулунной и проксимальном латеральном отделе трехгранной костей
• Перелом шиловидного отростка локтевой кости
3. Рентгеноскопия:
• Артрография: затекание контраста из лучезапястного сустава в ДЛЛС, или наоборот:
о Важно ввести контраст в ДЛЛС отдельно, так как большинство частичных разрывов возникают вдоль проксимальной поверхности ТФХ
4. КТ при травме треугольного фиброзно-хрящевого комплекса кисти:
• Нестабильность ДЛЛС лучше оценивается на аксиальных изображениях в положении пронации, супинации и в нейтральном положении
• КТ-артрография:
о Чувствительность: 92%, специфичность: 94% для разрыва комплекса ТФХ
5. МРТ при травме треугольного фиброзно-хрящевого комплекса кисти:
• Разрыв ТФХ:
о Частичный:
- Наиболее часто локализован в проксимальной поверхности (сторона ДЛЛС)
- Обычно расположен вдоль медиальной (локтевой) поверхности ТФХ
- Неровный, изношенный
о Полный:
- Обычно локализован вдоль латеральной (лучевой) поверхности ТФХ
- Отделение локтевой кости:
Необходимо отличить от фиброваскулярной багровой связки
о Частичный или полный разрыв, который визуализируется на МРТ, может быть скрыт на рентгеноскопической артрографии:
- Отсроченное проникновение контраста в дефект
- Небольшой разрыв не визуализируется на рентгеноскопии
• Ассоциированные состояния:
о Хондромаляция вдоль головки локтевой, проксимальных частей полулунной и трехгранной костей
о Дегенеративный субхондральный реактивный отек костного мозга, кисты:
- ↓ интенсивности сигнала на Т1 ВИ от дистального отдела локтевой, проксимальных частей полулунной и трехгранной костей
- Последовательности, чувствительные к жидкости: области от умеренной до высокой интенсивности сигнала, соответствующие отеку костного мозга, субхондральным кистам
о Разрыв полулунно-трехгранной связки (ПТС)
о Нестабильность ДЛЛС:
- Ладонный подвывих при супинации
- Тыльный подвывих при пронации
• МРТ без контрастирования:
о Широкий диапазон чувствительности и специфичности
о МР-артрография повышает чувствительность
- Чувствительность: 96%, специфичность: 100%
6. УЗИ при травме треугольного фиброзно-хрящевого комплекса кисти:
• Локтевой и тыльный лучелоктевой отделы ТФХ; аналог мениска:
о Нормальная картина ультрасонографии: гомогенная перевернутая треугольная эхогенная структура в глубине связки локтевого разгибателя кисти в продольной плоскости
о Картина стертая при гипоэхогенном расщеплении или дефекте в субстанции ТФХ
• Полезно сканирование в реальном времени с отклонением лучевой кости
(Слева) МР-артрография, Т1, коронарный срез: определяется частичный разрыв ТФХ, поражающий медиальную часть его дистальной суставной поверхности. Большинство частичных разрывов ТФХ поражают проксимальную часть суставной поверхности и поэтому они визуализируется только после артрографии ДЛЛС.
(Справа) МР-артрография, выполненная после введения контраста в лучезапястный сустав, Т1ВИ, режим подавления сигнала от жира, коронарный срез: определяется косой линейный разрыв ТФХ на всю толщину. Этот разрыв распространяется от проксимальной лучевой поверхности до дистальной локтевой. (Слева) МР-артрография, Т1, коронарный срез: определяется сообщающийся дефект ТФХ с затеканием контраста от места его введения в лучезапястный сустав в ДЛЛС. Определяется линейный сигнал умеренной интенсивности от ДЛЛС отображающий смещенный фрагмент ТФХ. Также отмечается небольшой разрыв ПТС.
(Справа) МР-артрография, Т2 ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется фрагмент ТФХ с похожим сигналом, как и у ТФХ. (Слева) МР-артрография, Т1ВИ, сагиттальный срез: у этого же пациента определяется источник лоскутною фрагмента ТФХ. Изображения в сагиттальном срезе могут добавить значимость интерпретации МР-атрографии.
(Справа) МР-артрография, Т1 ВИ, аксиальный срез: у тою же пациента определяется смещенный фрагмент фиброзною хряща, заполняющий часть ДЛЛС. У пациента отмечалась боли при пронации и супинации кисти.
г) Патология:
1. Общая характеристика:
• Этиология:
о Травматическое повреждение:
- Осевая нагрузка и ротационный стресс
- Осевая нагрузка со смещением медиальных структур кисти
- Падение на вытянутую пронированную руку
- Травма может возникнуть при занятии спортом, таким как гимнастика, спорт с ракетками, гольф, бокс
- Имеется тенденция к более частому получению травмы при нейтральном или положительном отклонении локтевой кости
о Дегенеративные повреждения:
- Повторяющаяся нагрузка на медиальный отдел кисти
2. Стадирование, градации и классификация травмы треугольного фиброзно-хрящевого комплекса кисти:
• Классификация Палмера:
о 1 класс: травматическое повреждение:
- А: центральная перфорация
- В: локтевой разрыв:
± перелом основания шиловидного отростка локтевой кисти
Может быть ассоциирован с нестабильностью ДЛЛС
- С: дистальный разрыв (от запястья):
Разрыв полулунно-локтевой или полулунно-трехгранной связок
Может быть ассоциирован со смещением запястья
- D: лучевой разрыв:
± перелом сигмовидной вырезки
о 2 класс: дегенеративные изменения (локтезапястный синдром защемления):
- А: изнашивание КТФХ с отсутствием перфорации
- В: изнашивание КТФХ:
+ хондромаляция полулунной кости и/или головки локтевой кости
- С: перфорация КТФХ:
+ хондромаляция полулунной кости и/или головки локтевой кости
- D: перфорация КТФХ:
+ хондромаляция полулунной кости и/или головки локтевой кости
+ перфорация полулунно-трехгранной связки
- Е: перфорация КТФХ:
+ хондромаляция полулунной кости и/или головки локтевой кости
+ перфорация полулунно-трехгранной связки
+ локтезапястная артропатия
• Обратите внимание: классификация Палмера предполагает наличие самостоятельного образования, когда на самом деле они возникают в комбинации
3. Топографическая анатомия:
• Комплекс ТФХ является главным стабилизатором ДЛЛС
• Комплекс треугольного фиброзного хряща:
о Диск треугольного фиброзного хряща:
- Гипоинтенсивная треугольная структура
- Берет начало от хряща медиального дистального отдела лучевой кости
- Относительно аваскулярный
- Различная толщина в зависимости от отклонения локтевой кости (чем короче локтевая кость — толще ТФХ)
о Ладонная лучелоктевая связка: ладонное утолщение ТФХ; прикрепляется к шиловидному отростку локтевой кости
о Тыльная лучелоктевая связка: тыльное утолщение ТФХ; соединяется с ладонной лучелоктевой связкой и прикрепляется к шиловидному отростку локтевой кости:
- Багровая связка: фиброваскулярная ткань, расположенная между лучелоктевой связкой и местом ее прикрепления к локтевой кости; умеренная интенсивность сигнала
о Локтезапястный аналог мениска:
- Низкоинтенсивная структура по периферии с центральным сосудистым компонентом умеренной интенсивности
- Расположен медиальнее престилоидного кармана
о Влагалище локтевого разгибателя запястья (ЛРЗ)
о Ладонные связки:
- Локте-полулунная связка
- Локте-трехгранная связка
о Коллатеральная связка локтевой кости:
- Не является отдельно связкой, а представляет из себя комплекс, сформированный медиальной локте-трехгранной связкой и влагалищем ЛРЗ
(Слева) МР-артрография, Т1ВИ, сагиттальный срез: определяется крупный дефект средней части ТФХ между дистальным отделом локтевой и полулунной костей. Изображения в сагиттальной срезе помогают обеспечить полное понимание локализации и размеров разрывов ТФХ.
(Справа) Артрография, выполненная во время введения контраста в лучезапястный сустав, в передне-задней проекции: определяется отсутствие аномального затека контраста в ТФХ или в ДЛЛС. (Слева) МР-артрография, Т1ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется контраст в ДЛПС и в локтевых волокнах ТФХ, но сообщающийся дефект не был обнаружен.
(Справа) МР-артрография, более ориентированная к тылу, Т1ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется разрыв ТФХ в месте прикрепления к локтевой кости. Отсроченное заполнение ТФХ и ДЛЛС можно принять за картину нормальной рентгеноскопической артрографии, в то время как сам разрыв связки можно визуализировать только с помощью МР-артрографии. (Слева) КТ-артрография после введения контраста в лучезапястный сустав, реконструкция коронарного среза: определяется распространение контраста через лучевую поверхность ТФХ и заполнение ДЛЛС. КТ-артрография обладает высокой точностью в отношении разрыва ТФХ и может быть использована при наличии противопоказаний к МР-артрографии.
(Справа) КТ-артрография, реконструкция сагиттального среза: у этого же пациента определяется разрыв центрального отдела ТФХ в месте его прикрепления к лучевой кости.
1. Проявления:
• Наиболее распространенные признаки/симптомы:
о Боль в кисти с локтевой стороны
о Очаговый отек или деформация
о Потеря объема движения ДЛЛС
о Слабость или боль при подъемном тесте в положении супинации
2. Демография:
• Возраст:
о Травматические разрывы встречаются чаще у пациентов о Дегенеративные разрывы встречаются чаще у пациентов >50 лет
• Эпидемиология:
о Не все разрывы ТФХ имеют клиническую картину:
- Контрольное исследование боли в кисти с развернутой клинической картиной, при котором также исследовалась контрлатеральная (бессимптомная) кисть:
Полные разрывы: представлены у 64% пациентов с наличием клинической картины, у 46% с ее отсутствием; у 69% процесс двусторонний
Частичные разрывы: представлены у 50% пациентов с наличием клинической картины, у 27% с ее отсутствием; у 39% процесс двусторонний
3. Течение и прогноз:
• Прогрессирование дегенеративных изменений со временем
• Нестабильность ДЛЛС
• Смещение запястья
4. Лечение травмы треугольного фиброзно-хрящевого комплекса кисти:
• Консервативное:
о Шинирование, иммобилизация
о Противовоспалительная терапия
о Отдых
о Ограничение физической деятельности
• Хирургическое:
о Репозиция
о Обратное подшивание
о Укорочение локтевой кости
о Ограниченный артродез лучевого сустава
о Полный артродез лучевого сустава
е) Диагностическая памятка. Следует учесть:
• Полные и частичные разрывы могут быть представлены у пациентов, у которых отсутствует клиническая картина
• Бессимптомные перфорации ТФХ распространены у взрослых >50 лет
ж) Список использованной литературы:
1. Taljanovic MS et al: US of the intrinsic and extrinsic wrist ligaments and triangular fibrocartilage complex-normal anatomy and imaging technique. Radiographics. 31(1):e44, 2011
2. De Filippo M et al: MDCT arthrography of the wrist: diagnostic accuracy and indications. Eur J Radiol. 74(1):221-5, 2010
3. Watanabe Aetal: Ulnar-sided wrist pain. II. Clinical imaging and treatment. Skeletal Radiol. 39(9):837-57, 2010
4. Palmer AK: Triangular fibrocartilage complex lesions: a classification. J Hand Surg Am. 14(4):594-606, 1989
Читайте также:
- Невус Ота - темно-синий глазнично-верхнечелюстной
- Правый изгиб ободочной кишки. Топография правого изгиба ободочной кишки. Синтопия правого изгиба ободочной кишки. Кровоснабжение правого изгиба ободочной кишки.
- Принципы лучевой терапии на высокорадиочувствительных тканях: костном мозге, гонадах
- Повреждения тканей без обморожения
- Методы активации эпилептических приступов. Фотостимуляция при эпилепсии
