Объективное исследование селезенки. Топография (расположение) селезенки
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
Морфологии очаговых поражений селезенки уделяется достаточно много внимания. Выделяют злокачественные и доброкачественные опухоли селезёнки. К первым относят плазмоцитому и саркомы, которые в зависимости от основной ткани могут быть четырёх форм: фибросаркома, лимфосаркома, ретикулосаркома и ангиосаркома. Подобные поражения селезёнки крайне редки. Среди доброкачественных опухолей чаще встречаются лимфангиомы и гемангиомы.
Классификация опухолей селезенки
Вести-Кузбасс: видеорепортаж о мастер-классе: «Эндоскопические операции в хирургии, урологии и гинекологии»
Наиболее полную классификацию опухолей селезенки представил L. Morgenstern в 1985 г. Она включает следующие позиции.
I. Опухолеподобные изменения
II. Васкулярные опухоли
А. Доброкачественные:
1. Гемангиома;
2. Лимфангиома;
3. Гемангиоэндотелиома;
4. Гемангиоперицитома.
1. Гемангиосаркома,
2. Лимфангиосаркома,
3. Гемангиоэндотелиальная саркома,
4. Злокачественная гемангиоперицитома.
III. Лимфоидные опухоли:
А. Болезнь Hodgkin.
Б. Неходжкинская лимфома.
В. Плазмоцитома.
Г. Лимфоподобные заболевания:
1. Макрофолликулярная псевлолимфа (опухоль Castleman);
2. Локализованная реактивная лимфоидная гиперплазия;
3. Воспалительная псевдоопухоль.
IV. Нелимфоидные опухоли:
А. Липома, ангиолипома, миелолипома.
Б. Злокачественная фиброзная гистиоцитома.
В. Фибросаркома.
Г. Лейомиосаркома.
Д. Злокачественная тератома.
Е. Саркома Kaposi
Наиболее часто хирургам приходится сталкиваться со следующими опухолями селезенки.
Гамартома (спленаденома, спленома) - термин, используемый для обозначения узловых поражений селезёнки, состоящих исключительно из элементов красной пульпы . Она встречается у больных обоего пола, несколько чаще в пожилом возрасте. Макроскопически выглядит в виде чётко отграниченного узла более тёмного цвета, выбухающего над поверхностью органа. При гистологическом исследовании обращает на себя внимание отсутствие фолликулов и дендритических клеток, слабо развитые фиброзные трабекулы, при этом могут наблюдаться очаги экстрамедуллярного кроветворения.
Сосудистые опухоли селезёнки считаются наиболее частыми первичными новообразованиями органа. Преобладают опухоли диаметром менее двух сантиметров, которые обычно выявляются случайно и поэтому именуются инциденталомами. Реже они имеют большие размеры и множественный характер с поражение практически всей ткани селезёнки. Подобное поражение, как правило, сочетается с гемангиомами или гемангиоматозом других локализаций. Достаточно часто у больных с гемангиомой селезёнки имеется анемия, тромбоцитопения, коагулопатия потребления.
В селезёнке могут развиваться следующие сосудистые опухоли:
- кавернозная гемангиома;
- "прибрежноклеточная" ангиома (Littoral Cell Angioma);
- многоузловая гемангиома;
- капиллярная гемангиома;
- доброкачественная (инфантильная) гемангиоэндотелиома;
- диффузный синусоидальный гемангиоматоз;
- ангиосаркома;
- гемангиоперицитома.
К. В. Пучков: "Онкологическое заболевание - не приговор"
Из сосудистых опухолей наиболее часто встречается кавернозная гемангиома, которая выглядит как узел красно-багрового цвета, на разрезе губчатого строения. При микроскопическом исследовании опухоль построена из сосудистых полостей типа синусоидов различной величины и формы, сообщающихся друг с другом. Эти полости выстланы одним слоем уплощённых эндотелиальных клеток.
Весьма специфичной для селезёнки является так называемая ''пребрежноклеточная'' ангиома (littoral cell angioma), размеры которой варьируют от нескольких миллиметров до почти полного замещения органа. при микроскопическом исследовании опухоль представлена анастомозирующими сосудистыми каналами, сходными с синусами селезёнки. Размер этих каналов варьирует, стенка их выстлана эндотелиальными клетками. Последние не редко образуют сосочки и характеризуются фагоцитозом клеток крови.
Многоузловая гемангиома также является сосудистой опухолью, характерной для селезёнки. При изучении гистологических препаратов при малом увеличении выглядит в виде мелких гранулем. Представлены из мелких сосудистых узлов, имеющих стёртую дольковую структуру, окружённых гиалиновой капсулой, в которой имеются гистиоциты и гладкомышечные клетки. Данная опухоль почти всегда имеет вид одиночного узла и характеризуется доброкачественным течением.
Термин гемангиоэндотелиома применительно к поражениям селезёнки используется в тех случаях, когда сосудистая опухоль характеризуется повышенной клеточностью или, как думают, обладает более агрессивным течением по сравнению с обычной гемангиомой.
Ангиосаркома является самой частой злокачественной опухолью селезёнки сосудистого происхождения. Макроскопически выглядит в виде чёткого геморрагического узла или характеризуется диффузным поражением с частым развитием разрывов органа. В литературе имеются описания развития ангиосаркомы селезёнки через несколько лет после тампонирования раны этого органа с оставлением марлевого тампона. Микроструктура полиморфна: характерны веретенообразные, полигональные или округлые клетки, образующие сосудистые щели и каналы. При иммуногистохимических исследованиях выявляются маркеры эндотелиальных клеток и гистиоцитов. Характерным ультраструктурным признаком является наличие внутрицитоплазматических гиалиновых гранул.
Ангиосаркома является высокозлокачественной опухолью, быстро дающей распространённые метастазы, с фатальным исходом.
Для лимфолейкозов, развивающихся из клеток костного мозга, характерен первично-системный характер поражения (с обязательным вовлечением селезёнки) с гематологическими изменениями, развитием лейкозных инфильтратов и отсутствием сформированного первичного опухолевого узла.
Лимфомы, возникающие в клетках лимфоидной ткани, достаточно часто формируют опухолевый узел и характеризуются "задержанной" и непостоянной системной генерализацией с соответствующими изменениями периферической крови.
Плазмоцитарные дискразии обычно проявляются скелетными поражениями и системной симптоматикой, связанной с выработкой полного или частичного моноклонального иммуноглобулинового полипептида.
Все вышеперечисленные заболевания склонны к лимфогенному распространению с поражением в первую очередь лимфатических узлов и в дальнейшем печени, селезёнки и других органов.
Симптомы, признаки и клинические проявления опухоли селезенки.
У пациентов с очаговыми образованиями селезёнки наиболее частыми являются жалобы на наличие опухолевидного образования в верхнем этаже брюшной полости, чувство тяжести либо распирания в левом подреберье и эпигастрии, увеличение живота и асимметрия его, снижение аппетита, похудание.
Вследствие компрессии соседних органов нередко появляется боль, значительно снижается масса тела, нарастает слабость. Сдавление левой почечной артерии иногда приводит к гипертензии, дизурическим расстройствам, отёкам нижних конечностей, нередко присоединяются симптомы интоксикации, могут развиться диспепсические расстройства.
Считается, что при доброкачественных опухолях и истинных кистах клинические проявления развиваются постепенно, исподволь. Пациенты не могут указать точные сроки появления признаков и симптомов болезни, что обусловлено медленным ростом доброкачественных образований.
Таким образом, клиническая картина опухолей и кист селезёнки крайне бедна и неспецифична. Особой скудностью проявлений отличаются доброкачественные опухоли и истинные кисты. Чаще симптомы проявляют образования с осложнённым течением. Становится очевидным, что в диагностике опухолей селезёнки ведущее место принадлежит инструментальным неинвазивным методам исследований.
Диагностика опухолей селезенки
В настоящее время при широком внедрении неинвазивных диагностических методов очаговые образования селезёнки нередко выявляются случайно при ультразвуковом или КТ (ЯМРТ) исследованиях во время профилактического осмотра.
При обнаружении опухолевидного образования в селезенке перед специалистами инструментальных методов исследований хирургу необходимо поставить следующие задачи:
- Уточнение локализации и размеров патологического очага в селезёнке;
- Предположительное определение морфологического характера образования (в первую очередь, вероятность злокачественного и паразитарного характера);
- Выяснение состояния прилежащих органов (признаки сдавления, прорастания, первичного поражения);
- Определение особенностей кровоснабжения селезёнки (уровень деления селезёночной артерии на долевые ветви, их число).
В последние годы широкое распространение получила спиральная компьютерная томография (СКТ) с внутривенным болюсным контрастным усилением при использовании неионных контрастных препаратов (ультравист, визипак, омнипак). Сначала выполняется бесконтрастное сканирование брюшной полости, а затем – исследование СКТ с БКУ (внутривенное введение 100 мл контрастного вещества со скоростью 3 мл/сек) с различными временными задержками сканирования (от 17 до 40-80 сек.).
Использование данной методики позволяет четко разграничить неизменные тканевые зоны, которые хорошо накапливают контрастный препарат, от участков тканевого распада и жидкостных скоплений. Кроме того, удается получить более полное представление об ангиоархитектонике самой селезенки и прилежащих магистральных сосудов, что во многом способствует высокой дифференциальной диагностике между кистами и опухолевыми поражениями. Диагноз СКТ, как правило, подтверждается морфологически в 95% наблюдений.
Таким образом, желательно в современную предоперационную диагностическую программу включать УЗИ, дуплексное сканирование, КТ и МРТ, причем именно в такой последовательности, так как каждый метод, дополняя предыдущий, решает более узкие, конкретные задачи. Конечно, ни один из них не является абсолютным при выявлении очаговых поражений селезенки.
Обращает на себя внимание частота диагностических ошибок при выявлении образований селезенки, которая достигает 75-80% даже при использовании современных методов исследований. Поэтому здесь необходим комплексный подход с использованием всех современных диагностических методов.
Только комплексное обследование в условиях специализированного стационара дает возможность определения патологического очага, его топографо-анатомических характеристик и, в конечном счете, оптимальной тактики лечения. С применением данной диагностической схемы нам в последние годы удавалось не только выявить очаг в селезенке, но и почти в 94% точно локализовать его.
Окончательный диагноз устанавливается только во время операции с использованием гистологического исследования.
Показания для хирургического лечения опухоли селезенки
На основании данных полученных во время обследования хирургу необходимо определиться о характере и объёме предстоящего вмешательства.
Выбор метода лечения, особенно определения показаний к операции при опухолях и кистах селезенки является наиболее трудным вопросом. Как уже отмечалось, значительная часть образований селезенки при неосложненном течении не проявляется симптомами и зачастую обнаруживается случайно. Очень часто здесь возникает дилемма: наблюдать или оперировать. Что должно играть решающую роль при решении этого непростого вопроса?
На наш взгляд, при решении этой задачи на первое место выходит предположительный морфологический характер поражения, признаки осложненного течения. Далее на чашу весов в пользу операции ложатся ответы на задачи, стоящие перед методами диагностики. Это и размеры, и локализация патологического очага, и оценка кровоснабжения селезенки, и анатомические взаимоотношения с прилежащими органами. Но эти данные уже больше способствуют выбору предстоящего объема и характера операции.
Размер образования не может служить ориентиром для выбора лечебной тактики, а лишь определяет показания к конкретному виду операции, особенно, если при одном из методов дооперационного обследования было высказано подозрение на наличие абсцесса либо паразитарной кисты. В практике часто встречаются случаи, когда после выявления образования в селезенке проводится длительное диспансерное наблюдение, при этом почти в трети наблюдений злокачественные образования на дооперационном этапе трактовались как доброкачественные, и только морфологическое исследование удаленного препарата позволило окончательно установить диагноз. Поэтому очаговое образование в селезенке независимо от их размера служит показанием к хирургическому лечению.
Методы хирургического лечения опухолей и кист селезенки
Посмотреть видео операций при опухоли селезенки в исполнении профессора Вы можете на сайте "Видео операций лучших хирургов мира".
Все методы хирургического лечения можно свести к следующему:
- Органоуносящие – спленэктомия (открытым или лапароскопическим доступом)
- Органосохраняющие – резекция селезенки или спленэктомия с аутотрансплантацией селезеночной ткани в большой сальник (открытым или лапароскопическим доступом)
- Чрескожные пункции при кистозных образованиях селезенки.
Спленэктомия
Показания к спленэктомии (удалению селезенки) можно разделить на две группы: хирургические и гематологические.
- Повреждения селезенки открытые, закрытые (одно - и двухмоментные разрывы)
- Абсцесс селезенки
- Кисты селезенки (непаразитарные, паразитарные)
- Опухоли селезенки (доброкачественные – гемангиомы, лимфангиомы, эндотелиомы, злокачественные – фибросаркомы, лимфосаркомы и т.п.)
- Портальная гипертензия со спленомегалией и гиперспленизмом
- ИТП (болезнь Верльгофа)
- Апластическая анемия
- Микросфероцитарная анемия (болезнь Минковского-Шоффара)
- Приобретенные аутоиммунные гемолитические анемии
- Полицитэмии (эритремии)
- Хронический лейкоз
- Неходжкинская лимфома
- С целью диагностики и лечения лимфогранулематоза.
Суть спленэктомии состоит в перевязке и пересечении сосудов, идущих к селезенке, и в самом удалении органа. Ключом к успеху операции является достаточный доступ к сосудистой ножке и осуществлении контроля над ней во время всей операции. Этим параметрам наиболее адекватно отвечает лапароскопический доступ.
Лапароскопическая спленэктомия является альтернативой открытой операции и при соответствующих мануальных навыках хирурга и достаточном материально-техническом обеспечении клиники позволяет значительно снизить частоту интра- и послеоперационных осложнений, уменьшить послеоперационный койко-день и улучшить качество жизни больных.
Резекция селезенки
В клинической практике, как правило, выполняется атипическая резекция селезенки, при которой удаляется патологическое образование без учета сегментарного строения органа. Эта операция должна выполняться только при доброкачественных заболеваниях селезенки. При выполнении атипичных резекций удается сохранить гораздо больший объем паренхимы, чем при анатомических резекциях. Органосберегающие операции на селезенке должны проводиться при условии использования современных аппаратов для разделения паренхимы (ультразвуковые ножницы, аргонусиленная плазма, дозированное биполярное лигирование и т.д.), современных локальных гемостатических средств - PerClot (Италия) и высокой квалификации хирургов, выполняющих оперативное вмешательство.
Гетеротопическая аутотрансплантация селезёночной ткани в большой сальник при спленэктомии.
Показания к хирургической аутотрансплантации селезёночной ткани:
Противопоказания к аутотрансплантации селезёночной ткани:
- Злокачественный процесс в селезёнке или органе, в ходе вмешательства на котором она удалена.
- Злокачественное заболевание крови.
- Наличие остаточных очагов ткани (спленоз, добавочная селезёнка) при спленэктомии.
- Тотальное поражение органа патологическим процессом.
- Возраст свыше 50 лет.
- Критическое состояние больного и другие причины, требующие сокращения объёма операции.
Аутотрансплантация в большой сальник считается предпочтительной в силу особенностей его кровоснабжения, простоты манипуляции, однако, возможно использование для этого и брыжейки тонкой кишки. В экспериментальном исследовании было доказано схожее течение приживления фрагментов селезенки, как в большом сальнике, так и в брыжейке тонкой кишки. Научные исследования доказывают значительную степень регенерации пересаженных фрагментов селезенки, что подтверждается гистологическим методом.
Следует подчеркнуть, что аутотрансплантация селезёночной ткани, которую зачастую рассматривают как органосохраняющую процедуру, является способом протезирования некоторых функций органа, поскольку ей непременно предшествует спленэктомия, а структура трансплантата во многом отличается от нормальной селезёночной ткани. Как правило, эта ткань берет на себя до 70% функций органа. В 20% отмечается отсутствие приживления пересаженной селезеночной ткани и постепенное ее рассасывание.
Чрескожные пункции при кистозных образованиях селезенки
Чрескожные лечебные пункции и катетерное дренирование при жидкостных образованиях селезенки, проводимые в условиях местной анестезии, особенно оправданы у пациентов с тяжелыми сопутствующими заболеваниями. В случаях предполагаемого доброкачественного генеза очаговых поражений, небольших размеров и «удобной» для пункции локализации (подкапсульное расположение) подобные манипуляции являются эффективными малотравматичными органосберегающими операциями. Как правило, эти вмешательства проводятся при небольших размерах кист до 4-5 см в диаметре.
Отзывы пациентов
25.08.2021 11:40:00 Отзыв оставлен в инстаграм под ником olesya.smaile
Константин Викторович выражаю вам огромную благодарность. Ровно 2 недели назад Вами была проведена операция по удалению кисты селезенки, киста была огромная 11 см. Сейчас себя чувствую хорошо. Я так благодарна Богу (вселенной) что увидела Вас в интернете и обратилась к Вам. Вы развеели все мои сомнения и страхи и вернули здоровье. Дай бог Вам и вашим близким здоровья и счастья, успехов в Вашей работе.
Объективное исследование селезенки. Топография селезенки
Как известно, селезенка представляет солидный орган, весом у взрослого человека 180-200 тр. Задневерхний, более тупой конец ее не доходит до позвоночника на 3-4 сант., а передненижний не переходит l. costoarticularis (линия, соединяющая articulatio Sternoclavicularis с передним концом 11-го ребра).
Селезенка имеет три поверхности: одну наружную выпуклую, которой она соприкасается с диафрагмой и две внутренние, немного вогнутые, именно задневнутреннюю, которой селезенка соприкасается с левой почкой и надпочечником и передне-внутреннюю, которой она вверху в большей своей части соприкасается с дном желудка, а внизу с flexura colica sinistra.
В описанном положении селезенка удерживается, между прочим, с одной стороны, благодаря связочному аппарату, именно ligamentum gastrosplenicum, pancreatico-splenicum и phreno-splenicum и отчасти ligamentum phrenico-colicum, на которое упирается нижний конец селезенки ; с другой стороны, ее снизу и сзади поддерживает левая почка с надпочечником.
Но селезенка укреплена в своем положении недостаточно прочно, в виду того, что она поддерживается связками, идущими от тех органов брюшной полости, которые сами занимают меняющееся положение в зависимости от наполнения их, а также и от положения тела больного. Однакоже уходить из своего места и вываливаться селезенке не позволяет ligamentum phrenico-colicum, которая действительно должна быть названа поддерживающей связкой селезенки.
Только в тех случаях, когда резко меняются условия внутрибрюшного давления и связочный аппарат селезенка растягивается, она может выйти из своего ложа и занять любое место в брюшной полости (lien mobile). Будучи расположена непосредственно под диафрагмой, селезенка естественно совершает довольно значительные дыхательные движения.
При различных инфекционных заболеваниях, при заболеваниях крови и кроветворных органов, при болезнях печени и в случае развития разнообразных патологических процессов в ней самой, форма, величина, конфигурация и положение селезенки могут значительно изменяться. Поэтому для расспознавания этих заболеваний в клинике нам важно иметь возможность определять изменения в ее морфологических свойствах и в положении. С этой целью издавна пользуются перкуссией и пальпацией селезенки, а в последнее время и рентгеновским исследованием.
Аускультацией можно пользоваться только для диагностики воспаления покровов селезенки, когда выслушивается в ее области affrictus peritonitucus, который, между прочим, в таких случаях может прекрасно пальпироваться.
Пальпация селезенки. Техника пальпации селезенки
Главным физическим методом исследования селезенки несомненно является прощупывание. Оно производится обычно в лежачем положении больного на спине или же, что еще удобнее, в правом боковом или диагональном положении (Sahli, Schuster). Этот прием также очень удобен при пальпации средне увеличенных селезенок, но при огромных селезенках (лейкэмия, малярия, morbus Vaquez-Osler'a, motbus Banti и пр.) она бывает излишня.
Тогда мы ведем самое обычное прощупывание селезенки, передвигая по ней концы пальцев, между прочим и в области прощупывающегося края, и таким образом знакомимся не только со свойствами края, но и с характером ее консистенции, поверхности и проч.
Принято считать, что нормальная, не увеличенная селезенка не прощупывается, и что раз она пальпируется, то, следовательно, увеличена. Это мнение вполне согласуется с нашими сведениями о положении ее передненижнего края—он обычно не заходит дальше l. costoarticularis.
Однако, при проверке оказывается, что высказанное мнение не для всех случаев правильно и у некоторых людей при нормальной величине органа все-таки прощупать его удается. Это относится к тем субъектам, у которых имеется очень нежное строение тела, в большинстве случаев к женщинам, имеющим habitus asthenicus, у которых благодаря более низкому стоянию диафрагмы и малому объему левого подреберья селезенка расположена ниже и ближе кпереди.
У них при глубоких дыхательных движениях бывает возможно прощупать селезенку. Точно так же удается прощупать нормальную селезенку при опущении левого купола диафрагмы под влиянием плеврита, эксудата— пневмоторакса, при значительном энтероптозе, когда она, как у больного с нежным сложением, но без явного энтероптоза, пальпируется тонким, гладким, мягким краем, при чем имеет более отвесное положение; передненижний конец ее прощупывается не в области 9-10 ребра, как при небольшом увеличении селезенки, а больше кзади в области 10-11-12 ребер.
Но в большинстве случаев раз селезенка прощупывается, то значит она увеличена. При этом обыкновенно свойства ее нижнепереднего прощупавающегося конца становятся другими, чем у нормального органа, и в некоторых случаях прощупывающаяся селезенка делается чувствительной.
В зависимости от степени увеличения всего органа прощупывающаяся часть бывает то большей, то меньшей величины, и по тому, насколько селезенка выходит из под реберного края, можно до известной степени судить о том, насколько увеличился весь орган.
Сравнительно небольшое увеличение селезенки, когда она выходит своим краем из подреберья на 2-5-7 сан., мы наблюдаем при острых инфекционных болезнях (брюшной тиф, возвратная горячка, сыпной тиф, малярия, септические процессы, иногда грипп, крупозная пневмония, цереброспинальный менингит и пр.), а также при хронических застоях у сердечных больных и страдающих циррозами печени, при хронических заболеваниях крови (злокачественная анемия, лейкемия, эритремия), при псевдолейкэмических заболеваниях и, наконец, ее увеличение бывает иногда просто неизвестного происхождения, чаще всего у молодых субъектов, где возможной причиной может быть наследственный сифилис, рахит или status lymphaticus. По степени плотности края увеличенной селезенки можно до известной степени знать о давности ее существования. Чем увеличение селезенки держится больше, тем консистенция ее паренхимы становится тверже и плотнее, так что при острых процессах селезенка мягче, чем при хронических. В этих случаях селезенка уже прощупывается не только во время глубокого вздоха, но и при среднем дыхательном положении диафрагмы и грудной клетки.
Большие и чрезмерно большие селезенки, когда иногда селезенка своим нижним полюсом спускается в полость таза, пальпируются всевремя. Здесь мы получаем для опознания селезенки в пальпируемой опухоли новый диагностический признак—это зазубрины, числом от 1 до 4, на ее срединном крае (margo crenatus).
Их мы находим в случаях спленомегалии при амилоиде, при лейкэмии, особенно хронической миэлогенной,при псевдолейкэмии, при morbus Banti, при anaemia splenica, при болезни Gaucher, болезни Vaquez'a, при хронической малярии и, наконец, при эндотелиомах и кистах. В этих случаях мы получаем возможность с помощью пальпации изучить свойства поверхности селезенки, убедиться иногда в отложении фибрина при периспленитах, найти выпячивания, как при эхинококке, серозных и геморрагических кистах и абсцесах (при которых, между прочим, удается иногда обнаружить и зыбление), а также составить представление о степени плотности ткани селезенки. Все найденные признаки являются весьма ценными как для диагноза заболеваний самой селезенки, так, равным образом, для распознавания тех болезней, при которых спленомегалии вообще наблюдаются.
Исследование селезенки
Селезенка представляет собой орган весом от 180 до 200 г, который имеет овоидную форму и расположен в левом подреберье, латериально от желудка, непосредственно под куполом диафрагмы, между IX и XI ребрами, таким образом, что его длинная ось совпадает с Х ребром. Будучи расположенным непосредственно под диафрагмой, селезенка совершает довольно значительные дыхательные движения.
Осмотр. При значительном увеличении селезенки может обнаруживаться выпячивание области левого подреберья (чрезмерно увеличенная селезенка выпячивает левую половину грудной клетки, выходит из-под костного скелета ее и, приподнимая левую половину живота, нарушает симметрию обеих его половин). Значительное увеличение селезенки как правило характерно для гематологических заболеваний (хронический миелолейкоз).
Перкуссия.Этим методом определяют: 1) положение селезенки, 2) ее размеры - длинник и поперечник.
Определенные перкуторно размеры селезенки составляют только 2/3 от истинной ее величины, так как перкуссия селезенки производится тихим перкуторным ударом, и, фактически, определяются границы ее абсолютной тупости (непосредственно прилежащие к Х ребру).
Это исследование проводят в положении больного лежа на правом боку.
Перед определением следует прощупать Х ребро и отметить его проекцию на коже. Палец-плессиметр устанавливается у переднего конца Х ребра, перпендикулярно направлению ребра. Проводится тихая перкуссия, палец-плессиметр перемещается по линии ребра в направлении к его заднему концу. При изменении громкого (тимпанического) звука на притупленный перкуссия прекращается, делается отметка на коже по краю пальца-плессиметра, обращенного к тимпаническому звуку (граница передне-нижнего полюса селезенки). Затем палец-плессиметр устанавливают у заднего конца Х ребра, отступая несколько сантиметров от позвоночника. Проводится перкуссия, палец-плессиметр перемещается по направлению к переднему концу Х ребра. При появлении притупленного перкуторного звука перкуссия прекращается, делается отметка на коже по краю пальца-плессиметра, обращенного к ясному легочному звуку (граница задне-верхнего полюса селезенки).
Затем на середину расстояния между точками полюсов проводят перпендикулярную к Х ребру линию (по этой линии проводится перкуссия для определения поперечника селезенки). Палец-плессиметр устанавливается параллельно Х ребру, отступая несколько сантиметров от него по вышеназванной линии вверх. Проводится тихая перкуссия, палец-плессиметр перемещается по направлению к Х ребру. При изменении громкого перкуторного звука на притупленный перкуссия прекращается, отмечается граница по краю пальца-плессиметра, обращенного к ясному звуку (3 точка). Затем палец-плессиметр устанавливают параллельно Х ребру с противоположной стороны, отступая на несколько сантиметров от него по той же перпендикулярной линии. Проводится перкуссия, палец-плессиметр перемещается по направлению к Х ребру. При изменении громкого перкуторного звука на притупленный перкуссию прекращают и отмечают границу по краю пальца-плессиметра, обращенному к тимпаническому звуку (4 точка). Затем измеряют расстояние между 1-й и 2-й точками (длинник селезенки) и 3-й и 4-й точками (поперечник). У здорового человека длинник селезенки составляет 6-8 см, а поперечник — 4-6 см.
Пальпация.Пальпацию селезенки проводят в положении больного лежа на правом боку, руки его подложены под голову, правая нога вытянута, левая полусогнута в тазобедренном и коленном суставах. Врач при исследовании находится в положении сидя, справа от больного.
Левая рука кладется плашмя на левую половину грудной клетки в области VII-Х ребер и слегка надавливает на нее. Этим, во-первых, фиксируют больного и, во-вторых, фиксируя левую половину грудной клетки, ограничивают боковые экскурсии грудной клетки и создают условия для больших дыхательных экскурсий левого купола диафрагмы.
Правой (пальпирующей) руке придается положение для пальпации (II-Vпальцы сомкнуты, III и IV пальцы слегка сгибаются, чтобы кончикиII-IVпальцев оказались на одной линии). Рука кладется плашмя на живот так, чтобы средний палец был на линии Х ребра, а кончикиII-IVпальцев -у края реберной дуги. Во время вдоха кожа отводится на 3-4 см вниз. Во время выдоха пальцы погружают вглубь подреберья(рис. 5. 125).Затем просят больного сделать глубокий вдох, оставляя при этом пальцы пальпирующей руки на месте. Опускающаяся во время вдоха диафрагма смещает селезенку вниз, и нижнее-передний полюс ее попадает в образовавшийся от давления пальцев на брюшную стенку карман, а затем выскальзывает из него, обходя вокруг концы пальцев, или же (при небольшом увеличении селезенки), подходя к ним, дает ощущение толчка. Никаких движений концами пальцев навстречу опускающейся при вдохе селезенке не следует делать, так как в случае небольшого увеличения селезенки при этом можно легко разминуться с движущимся краем и не прощупать его.
Увеличение размеров селезенки (спленомегалия) при заболеваниях печени характерно для портальной гипертензии (цирроз печени) и наблюдается наряду с увеличением печени –гепатоспленомегалия (гепатолиенальный синдром). При острых гепатитах селезенка увеличивается незначительно и непостоянно. Небольшое увеличение селезенки наблюдается и при застойной печени. Быстро развивающееся увеличение селезенки наблюдается при тромбозе селезеночной вены.
Уменьшение размеров селезенки наблюдается при кровотечении из расширенных вен пищевода.
Увеличение размеров селезенки наблюдается также при ряде хронических заболеваний: миелолейкоз, эритремия, малярия и др. Характерным признаком для перечисленных заболеваний является плотность селезенки. При острых инфекционных заболеваниях увеличение селезенки обычно бывает небольшим, а ее консистенция остается мягкоэластической. При развитии инфарктов селезенки наблюдается резкая болезненность органа при пальпации и неровность ее поверхности.
Аускультация.Выслушивание шума над областью селезенки, напоминающего шум трения плевры, указывает на наличие периспленита, возникающего при инфаркте селезенки.
1.11 Топография селезенки (lien)
Селезенка (lien) располагается глубоко в задней части левого подре-берья между IX и XI ребрами по средней подмышечной линии.
Селезенка имеет диафрагмальную и висцеральную поверхности (facies diaphragmatica et facies visceralis). Диафрагмальная поверхность выпуклая и гладкая, висцеральная — вогнутая, на ней имеется неглубокая продольная борозда — ворота селезенки (hilus lienis).
Диафрагмальная и висцеральная поверхности селезенки разделены меж-ду собой верхним и нижним краями, которые спереди и сзади сходятся меж-ду собой, образуя передний и задний полюсы (extremitas anterior et posterior).
Выпуклая поверхность селезенки прилежит к реберной части диафрагмы.
Висцеральная поверхность селезенки соприкасается с органами брюшной полости и забрюшинного пространства. Передняя часть селезен-ки прилежит ко дну и телу желудка (facies gastrica). Почечная поверхность (facies renalis), лежащая кзади от ворот селезенки, соприкасается с верх-ним полюсом левой почки, а также частично с левым надпочечником. В отдельных случаях к ней прилежит поперечная ободочная кишка. В облас-ти задненижней границы ворот селезенка соприкасается с хвостом подже-лудочной железы (facies pancreatica). Передний полюс ее прилежит к ле-вому изгибу ободочной кишки (facies colica).
Связочный аппарат и фиксация селезенки
Селезенка почти на всем протяжении покрыта брюшиной. Серозный покров отсутствует только в области ворот, а также у места соприкоснове-ния ее с хвостом поджелудочной железы.Листки брюшины, идущие от дна желудка и от реберной части диафраг-мы, направляются к селезенке и образуют 2 связки: желудочно-селезеночную (содержит в себе левые желудочно-сальниковые сосуды и короткие желудоч-ные артерии и вены) и диафрагмально-селезеночную (селезеночно-почечную), (содержит селезеночные сосуды и хвост поджелудочной железы). Селезеноч-но-почечная связка — это задний листок диафрагмально-селезеночной связки, который подходит к заднему краю ворот селезенки, покрывает ее почечную поверхность и переходит к почке в виде селезеночно-почечной связки.
Желудочно-селезеночная и диафрагмально-селезеночная связки ограни-чивают полость сальниковой сумки слева, образуя латеральную ее стенку.
В фиксации селезенки принимает участие также связка, натянутая между реберной частью диафрагмы и левым изгибом ободочной кишки (lig. phrenicocolicum). Эта связка вместе с поперечной ободочной кишкой образует глубокий карман, в котором располагается передний полюс селезенки.
При ослаблении фиксирующего аппарата селезенка может опускаться в левую подвздошную впадину или в другие отделы брюшной полости (блуждающая селезенка). В подобных случаях может наступить перекру-чивание селезеночной ножки, что сопровождается нарушением крово-снабжения и иннервации селезенки с последующим некрозом ее.
Кровоснабжение селезенки осуществляется посредством селезеноч-ной артерии (a. lienalis), которая отходит от truncus celiacus и проходит по верхнему краю поджелудочной железы.
В отдельных случаях селезеночная артерия может отходить самостоя-тельно от брюшной аорты или общим с левой желудочной артерией стволом.
Внутриорганные ветви селезеночной артерии в одних случаях идут по типу магистральных сосудов, отдавая на своем пути более мелкие ветви, в других случаях сразу же разделяются на несколько ветвей (рассыпной тип ветвления). Анастомозы между внутриорганными сосудами селезенки от-сутствуют, поэтому при закупорке тромбом одной из ветвей селезеночной артерии в области ее разветвления развивается инфаркт.
Венозной отток крови из селезенки осуществляется селезеночной ве-ной, которая идет несколько ниже одноименной артерии и проходит поза-ди поджелудочной железы.
Регионарные лимфатические узлы селезенки находятся в желудочно-селезеночной связке у ее ворот, а также у хвоста поджелудочной железы. Лимфа из этих узлов оттекает через поджелудочно-селезеночные узлы, распо-ложенные по ходу селезеночных сосудов, к чревным лимфатическим узлам.
Иннервация селезенки осуществляется ветвями селезеночного сплетения. В образовании селезеночного сплетения принимают участие задний блуждаю-щий ствол, ветви которого идут в составе чревного сплетения, и чревные нервы.
УЗИ селезенки: техника исследования. Патологии селезенки. Анатомия селезенки. Профессор В. А. Изранов. Лекция для врачей
Спленомегалия – аномальное увеличение селезенки. Синдром не является самостоятельной нозологической единицей, а возникает вторично, на фоне другого патологического процесса в организме. В норме селезенка весит около 100-150 г и не доступна для пальпации, т. к. полностью скрыта под реберным каркасом. Пальпаторно определить орган удается при его увеличении в 2-3 раза. Спленомегалия может являться индикатором серьезных болезней, ее распространённость в общей популяции составляет 1-2%. У 5-15% здоровых детей определяется гипертрофия селезенки ввиду несовершенства иммунной системы. Синдром может встречаться у людей всех возрастов. В равной степени поражает лиц женского и мужского пола.
Причины спленомегалии
Селезенка является важной составляющей иммунной системы. Повышение функциональной активности, увеличение скорости кровотока и размеров органа сопровождает большое количество заболеваний как инфекционной, так и неинфекционной природы. К основным причинам развития данной патологии относят:
- Инфекционные заболевания. Увеличение размеров происходит в результате повышенной иммунной нагрузки на орган при бактериальных (сифилис, туберкулез), вирусных (ВИЧ, цитомегаловирус, вирус Эпштейна–Барр), грибковых (бластомикоз, гистоплазмоз), паразитарных (шистосомоз, эхинококкоз), протозойных (малярия, лейшманиоз) острых и хронических инфекциях.
- Аутоиммунные заболевания. Гиперплазия развивается при повышении фагоцитарной функции селезенки, активации ретикулоэндотелиальной системы на фоне аутоиммунных болезней (ревматоидный артрит, системная красная волчанка, узелковый периартериит).
- Миелопролиферативные болезни. Спленомегалия формируется при злокачественной трансформации костномозговых клеток, что сопровождается их избыточной пролиферацией и нарушением гемопоэза в т. ч. в селезенке. К данным состояниям можно отнести истинную полицитемию, миелолейкоз, миелоидную метаплазию.
- Новообразования различной этиологии. Увеличение органа может быть связано с доброкачественными и злокачественными образованиями селезенки, опухолями кроветворной системы (лимфома, острый и хронический лейкоз) и с метастазированием из других очагов (рак легкого, рак печени).
- Гематологические расстройства. Синдром развивается на фоне повышения функциональной нагрузки на селезенку при наследственных и приобретенных заболеваниях крови (гемолитическая анемия, талассемия, циклический агранулоцитоз и др.).
- Нарушения обмена веществ. Спленомегалия возникает в результате инфильтрации паренхимы макрофагами, липидами или другими метаболитами при приобретённых и наследственных нарушениях обмена веществ (фенилкетонурия, болезнь Вильсона, синдром Зольвегера, гликогенозы и др.).
- Нарушение кровообращения. При нарушении оттока крови по венозному руслу в результате застойных явлений происходит рост сосудистой ткани, увеличивается число эритроцитов, повышается давление в портальной системе, развивается гипертрофия органа. К данному состоянию может привести тромбоз селезеночной вены, перекручивание сосудистой ножки селезенки.
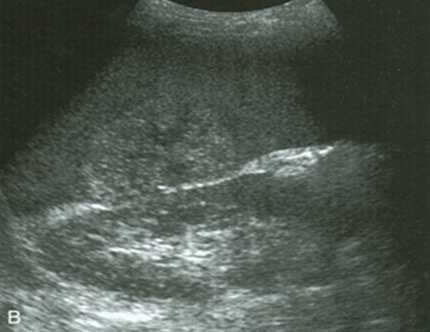
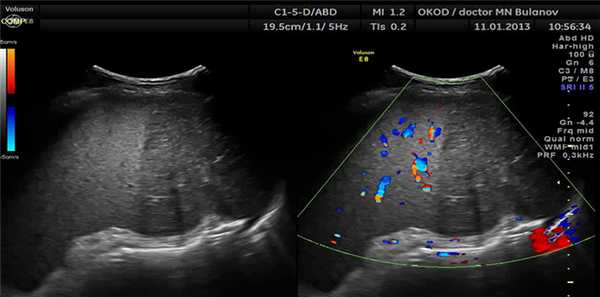
- Спленомегалия. УЗИ сканограмма
- Спленомегалия при портальной гипертензии. УЗИ сканограмма
- Кисты селезенки. УЗИ сканограмма
Поражение селезенки при туберкулезе
Травмы селезенки
Классификация травм селезенки
Открытая травма селезенки:
По характеру и виду ранения (холодным или огнестрельным оружием)
По соотношению раны с брюшной полостью (проникающие/непроникающие)
По повреждению паренхимы (поверхностные раны капсулы органа; раны капсулы и паренхимы, размозжение либо отсечение части органа)
Закрытая травма селезенки
Разрыв паренхимы без повреждения капсулы (контузия селезенки).
Разрыв паренхимы и капсулы селезенки (одномоментный). Наиболее частый. Сразу возникает кровотечение в брюшную полость.
Разрыв паренхимы с более поздним разрывом капсулы - (латентный) двухмоментный разрыв селезенки. При повреждении паренхимы образуется подкапсульная или центральная гематома. Кровоизлияния в брюшную полость не происходит. В дальнейшем при физическом напряжении, происходит разрыв капсулы и возникает кровотечение в брюшную полость.
Разрыв паренхимы и капсулы с самостоятельной тампонадой - позднее свободное кровотечение - мнимый (ложный) двухмоментный разрыв селезенки. Разрыв капсулы покрывается сгустком крови или сальником, создавая временную задержку кровотечения в брюшную полость. При повышении давления в селезенке, сгусток крови отходит и неожиданно возникает кровотечение.
Разрывы селезенки бывают единичные и множественные.
- «Кальцинаты» селезенки
- Часто случайная асимптомная находка
- Причины: эмболии или тромбоз селезеночных сосудов при инфекциях, эндокардите, заболевании сосудов, легких, после травм, при портальной гипертензии
- Варианты эхокартины селезенки при лимфомах
- Множественные мелкие очаги при T-клеточной лимфоме
![Добавочные доли селезенки]()
Анатомия и физиология селезенки
Селезенка расположена вдоль левого края дорсального мезогастрия. Масса селезенки у взрослого в среднем достигает 75–150 г. Локализована она в верхнем левом квадранте, сверху соприкасается с левым листком диафрагмы и защищена ребрами. Селезенка окружена капсулой, имеющей толщину, равную 1–2 мм. Фиксация селезенки в левой поддиафрагмальной области осуществляется посредством диафрагмально-селезеночной, почечно-селезеночной, селезеночно-ободочной и желудочно-селезеночной связок. Все эти связки не имеют сосудов, за исключением желудочно-селезеночной, в которой расположены короткие желудочные сосуды.
Кровь поступает в селезенку по селезеночной артерии, которая берет начало из чревного ствола. В области ворот она разделяется на ветви, проникающие в селезенку по ходу соединительнотканных тяжей, называемых трабекулами.
Из трабекулярной ветви кровь поступает в более узкую артерию, называемую центральной, а из нее — в артериальные капилляры. Кровь из центральных артериол через артериальные капилляры поступает в венулы, а затем в селезеночные вены. Центральные артериолы также входят в ограниченные макрофагами синусы красной пульпы и волокнистую сетчатую структуру, образованную ретикулоэндотелиальными клетками и тканевыми макрофагами, называемую тяжами пульпы. Из синусов красной пульпы и тяжей пульпы кровь переходит непосредственно в венозную систему селезенки — трабекулярные вены и в конечном счете в главную селезеночную вену. Селезеночная вена соединяется с верхней мезентериальной веной, образуя портальную вену. Общий селезеночный кровоток составляет 300 мл/мин.
В процессе прохождения из центральной артерии в тяжи пульпы с последующим пассажем в синусы эритроциты концентрируются, образуя богатые макрофагами тяжи пульпы. В норме циркулирующие эритроциты сначала накапливаются в тяжах пульпы, а затем через небольшие отверстия в эндотелии синусов переходят в синусы красной пульпы и в итоге попадают в венозную систему селезенки. Скопление эритроцитов в тяжах пульпы с последующим пассажем через небольшие щели в синусы называется их кондиционированием. По окончании срока жизни такие эритроциты становятся малодеформируемыми и оказываются неспособными переходить в синусы. Тогда они задерживаются в тяжах пульпы и фагоцитируются макрофагами — процесс, получивший название «отбор». Частицы эритроцитов, например ядерный материал (тельца Хауэлла–Жолли), денатурированный гемоглобин (тельца Гейнца) или малярийные паразиты могут захватываться и задерживаться в селезенке при пассаже эритроцитов из тяжей пульпы в синусы, а остальные эритроциты возвращаются в кровеносное русло. Этот процесс называют вдавлением.
В селезенке при гистологическом исследовании различают две основные зоны — красную и белую пульпу. Красная пульпа содержит заполненные кровью синусы и тяжи ретикулоэндотелиальных клеток, белая пульпа — расположенные в центре артериолы, окруженные плотно упакованными малыми лимфоцитами, которые фенотипически соответствуют T4 4 -xeлпepным Т-лимфоцитам. Непосредственно к Т-клеточной периартериолярной границе примыкает фолликулярная зона лимфоцитов, зародышевые центры которой состоят из В-клеток и макрофагов. Отдаленная от центра часть белой пульпы В-клеточного слоя называется маргинальной зоной, которая плавно переходит в красную пульпу.
Селезенка — лимфоретикулярный орган, выполняющий четыре основные физиологические функции.
Во-первых, это орган иммунной системы, способствующий элиминации микроорганизмов и антигенов из периферической крови и генерации гуморальных и клеточных факторов иммунной реакции на чужеродные антигены (фильтрация).
Во-вторых, селезенка участвует в выделении и удалении здоровых и аномальных клеток крови (разрушение).
В-третьих, сосудистая сеть селезенки играет определенную роль в регуляции портального кровотока.
В-четвертых, при некоторых патологических состояниях, связанных с замещением или сверхстимуляцией костного мозга, селезенка становится местом экстрамедуллярного гемопоэза.
Патологические и стареющие эритроциты, патологические гранулоциты, нормальные и патологические тромбоциты и продукты распада клеток удаляются из циркуляции благодаря селезенке. Каждый день 20 млн зрелых эритроцитов подлежат удалению. Нейтрофилы удаляются из циркуляции с периодом полураспада, равным 6 ч. Период жизни тромбоцита в крови составляет 10 дней. Селезенка секвестрирует около 30% общего количества тромбоцитов.
Патологическая редукция клеточных элементов с помощью селезенки может быть обусловлена:
- избыточной деструкцией;
- продукцией в селезенке антител, связывающих определенные клетки крови;
- ингибированием селезенкой костного мозга.
Повышенную функциональную активность селезенки, приводящую к ускоренному удалению нескольких или всех циркулирующих элементов крови, называют гиперспленизмом.
Диагностика селезенки
В норме размеры селезенки составляют около 10–12 см в длину и 6–8 см в ширину. Из-за наклонной ориентации селезенки по отношению к брюшной полости ее длинная ось расположена кзади и параллельно Х ребру по среднеключичной линии, а широкая часть локализована между IX и XI ребрами.
Таким образом, для того чтобы выявить притупление перкуторного звука, больного следует положить на правый бок; по верхушке лопаточной кости, расположенной в VII межреберном промежутке, определить IX межреберный промежуток. Притупление перкуторного звука кнаружи от IX и XI межреберных промежутков предполагает спленомегалию.
В норме селезенку, за редким исключением (2% взрослой популяции), не определяют при пальпации. При увеличении селезенки ее можно выявить при глубокой пальпации ниже левого края реберной дуги со стороны переднемедиальной поверхности (рис. 17.1). Верхний левый квадрант живота пальпируют правой рукой у лежащего на спине или правом боку больного. Левой рукой врач охватывает участок ниже грудной клетки и одновременно ниже ребер сзади. При пальпации селезенки больного просят глубоко вдохнуть, что позволяет врачу ощутить нижний край увеличенного органа. Для того чтобы определить массивную спленомегалию, пальпацию следует начинать с нижних отделов брюшной полости, постепенно переводя руку в левый верхний квадрант живота. Выявить увеличение размеров и изменение формы особенно сложно у тучных больных.
При гиперспленизме отмечают уменьшение количества эритроцитов, нейтрофилов или тромбоцитов в мазках периферической крови. Диагноз «гемолиз», связанный с ускорением оборота эритроцитов, предполагают при ретикулоцитозе и повышении концентрации общего и непрямого билирубина в сыворотке крови.![Спленомегалия]()
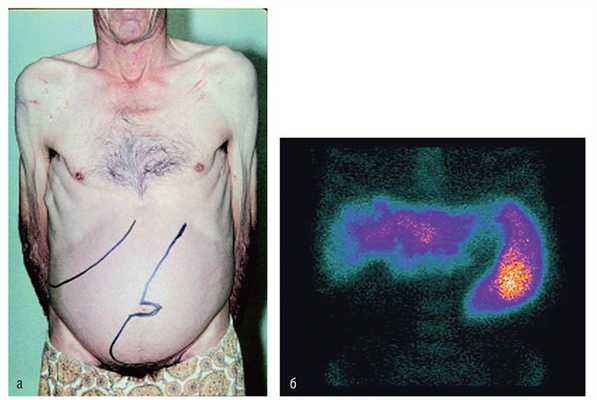
Рис. 17.1. Спленомегалия: а — в левой половине живота очерчены контуры пальпируемой селезенки; б — увеличение размеров печени и селезенки при гепатоспленсцинтиграфии
Роль селезенки в патогенезе гемолитической анемии оценивают с помощью поглощения селезенкой и печенью эритроцитов, меченных хромом-51. Соотношение селезенка/печень, равное 2:1, указывает на патологический процесс в селезенке и предсказывает позитивный эффект спленэктомии. Исследования с применением меченых радиоактивных изотопов также используют для изучения периода выживания нейтрофилов и тромбоцитов. Для уточнения диагноза (особенно при подозрении на кисту, абсцесс и опухоль) прибегают к УЗИ, КТ и сканированию печени и селезенки.
Читайте также:
- Ингаляции амбробене для лечения бронхитов: показания, противопоказания
- Дыхание при астме. Изменения дыхания при туберкулезе
- Микропротеин в биотехнологии. Микропротеин как источник белка одноклеточных.
- Документирование результатов эхокардиографии (ЭхоКГ)
- Вестибулярное положение зубов. Устранение вестибулярного положения зубов.