Обструктивная уропатия
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Непроходимость мочевыводящих путей — это закупорка, препятствующая прохождению мочи по мочевыводящих путям, включая почки, мочеточники, мочевой пузырь и мочеиспускательный канал. Непроходимость в любом месте мочевыводящих путей — от почек, где образуется моча, до мочеиспускательного канала, через который моча выходит из организма, может повысить давление внутри мочевыводящих путей и замедлить выделение мочи.
Непроходимость может возникнуть внезапно или развиваться постепенно в течение нескольких дней, недель или даже месяцев. При непроходимости мочевыводящие пути могут блокироваться полностью или только частично. В некоторых случаях поражается только одна почка, в других случаях — обе почки.
Причины
- Камни в почках или в мочеточнике, либо другом участке мочевыводящих путей
- Доброкачественная гиперплазия предстательной железы (ДГПЖ)
- Рак предстательной железы
- Стриктуры (сужения, вызванные рубцовой тканью) мочеточника или мочеиспускательного канала (после лучевой терапии, хирургического вмешательства или процедур, выполненных на мочевыводящих путях)
- Полипы в мочеточнике
- Кровяной сгусток в мочеточнике
- Опухоли в самом мочеточнике или рядом с ним
- Заболевания мышц или нервов в мочеточнике или мочевом пузыре
- Образование фиброзной ткани (рубца) в самом мочеточнике или вокруг него вследствие хирургического вмешательства, лучевой терапии или приема лекарственных препаратов
- Выпячивание нижнего конца мочеточника в мочевой пузырь (грыжа мочеточника)
- Опухоль, абсцессы и кисты мочевого пузыря, матки, шейки матки, предстательной железы и других органов таза
- Каловая пробка (закупорка прямой кишки калом)
Симптомы
- Боль, иррадиирующая в яички или вагинальную область
- Тошнота или рвота
- Затрудненное мочеиспускание
- Анурия (отсутствие мочеиспускания)
- Никтурия (учащенное мочеиспускание в ночное время)
- Полиурия (увеличение объема мочи)
Непроходимость может остановить мочеиспускание или уменьшить объем выводимой при мочеиспускании мочи, если закупорка затронет мочеточники обеих почек или мочеиспускательный канал. Непроходимость мочеиспускательного канала или выходного отверстия мочевого пузыря может причинять боль, давление и растяжение мочевого пузыря.
У лиц с медленно прогрессирующей непроходимостью, которая вызывает гидронефроз, может не быть никаких симптомов, или же у них могут быть приступы тупой боли в боку на пораженной стороне. Иногда камень в почках временно блокирует мочеточник и причиняет периодически возникающую боль.
Непроходимость, которая приводит к гидронефрозу, может стать причиной общих симптомов со стороны пищеварительного тракта (тошнота, рвота и боль в животе). У лиц с инфекциями мочевыводящих путей (ИМП) может быть гной в моче, лихорадка и дискомфорт в области мочевого пузыря или почек.
Возможные осложнения
- Гидронефроз
- Повышение вероятности образования камней мочевыводящих путей
- Почечная недостаточность
Диагностика
С учетом причины заболевания и имеющихся симптомов врач может назначить следующие виды обследования:
- анализы крови;
- анализы мочи;
- катетеризацию мочевого пузыря;
- ультразвуковое исследование (УЗИ) мочевыводящих путей;
- компьютерную томографию (КТ) мочевыводящих путей;
- магнитно-резонансную томографию (МРТ) мочевыводящих путей;
- цистоуретрографию во время мочеиспускания;
- цистоскопию.
Лечение
Как правило, лечение направлено на снятие симптомов непроходимости и зависит от причины и симптомов болезни, тяжести течения, а также наличия сопутствующих заболеваний и медикаментозной терапии, получаемой по сопутствующей патологии. С учетом этого врач может назначить:
Обструктивная уропатия
Статья 72. Обструктивная уропатия и рефлюкс-уропатия (гидронефроз, пионефроз), пиелонефрит (вторичный), мочекаменная болезнь, другие болезни почек и мочеточников, цистит, другие заболевания мочевого пузыря, невенерический уретрит, стриктура уретры, другие болезни уретры
│ Наименование болезней, │ Категория годности к военной службе │
│ │I графа│II графа│III графа│IV графа│V графа│
│ а) со значительным│- вновь принимаемые негодны │
│ нарушением функций │- военнослужащие негодны к военной службе │
│ б) с умеренным│- вновь принимаемые негодны │
│ нарушением функций │- военнослужащие: категория годности к│
│ │ военной службе - ИНД │
│ в) с незначительным│- вновь принимаемые негодны │
│ нарушением функций │- военнослужащие годны к военной службе с│
│ г) при наличии│- вновь принимаемые: │
│ объективных данных│ годны │ ИНД │ годны │ ИНД │
│ без нарушения│- военнослужащие годны к военной службе с│
│ функций │ незначительными ограничениями │
К пункту "а" относятся заболевания, сопровождающиеся значительно выраженными нарушениями выделительной функции почек или хронической почечной недостаточностью:
- мочекаменная болезнь с поражением обеих почек при неудовлетворительных результатах лечения (камни, гидронефроз, пионефроз, вторичный пиелонефрит, не поддающийся лечению, и др.);
- двухсторонний нефроптоз III стадии;
- тазовая дистопия почек;
- отсутствие одной почки, удаленной по поводу заболеваний, при наличии любой степени нарушения функции оставшейся почки;
- состояния после резекции или пластики мочевого пузыря;
- склероз шейки мочевого пузыря, сопровождающийся пузырно-мочеточниковым рефлюксом и вторичным двухсторонним хроническим пиелонефритом или гидронефрозом;
- стриктура уретры, требующая систематического бужирования.
- мочекаменная болезнь с частыми (3 и более раз в год) приступами почечной колики, отхождением камней, умеренным нарушением выделительной функции почек;
- нефункционирующая почка или отсутствие одной почки, удаленной по поводу заболеваний, без нарушения функции другой почки;
- двухсторонний нефроптоз II стадии с постоянным болевым синдромом, вторичным пиелонефритом или вазоренальной гипертензией;
- односторонний нефроптоз III стадии;
- односторонняя тазовая дистопия почки;
- склероз шейки мочевого пузыря при вторичных односторонних изменениях мочевыделительной системы (односторонний гидроуретер, гидронефроз, вторичный пиелонефрит и др.);
- стриктура уретры, требующая бужирования не более 2 раз в год, при удовлетворительных результатах лечения.
При наличии стойкой симптоматической (ренальной) артериальной гипертензии, требующей медикаментозной коррекции, заключение выносится по пункту "б" независимо от степени нарушения функции почек.
- одиночные (до 0,5 см) камни почек, мочеточников с редкими (менее 3 раз в год) приступами почечной колики, подтвержденные данными ультразвукового исследования, при наличии патологических изменений в моче;
- одиночные (0,5 см и более) камни почек, мочеточников без нарушения функции почек;
- двухсторонний нефроптоз II стадии с незначительными клиническими проявлениями и незначительным нарушением выделительной функции почек;
- односторонний нефроптоз II стадии с вторичным пиелонефритом;
- хронические болезни мочевыделительной системы (цистит, уретрит) с частыми (3 и более раз в год) обострениями, требующими стационарного лечения;
- поясничная дистопия почек с незначительным нарушением выделительной функции.
(в ред. Приказа ФСБ РФ от 23.03.2009 N 108)
(см. текст в предыдущей редакции)
- состояния после инструментального удаления или самостоятельного отхождения одиночного камня из мочевыводящих путей (лоханка, мочеточник, мочевой пузырь) без повторного камнеобразования;
- состояния после дробления камней мочевыделительной системы;
- мелкие (до 0,5 см) одиночные конкременты почек, мочеточников, подтвержденные только ультразвуковым исследованием, без патологических изменений в моче;
- односторонний или двухсторонний нефроптоз I стадии;
- односторонний нефроптоз II стадии без нарушения выделительной функции почки и при отсутствии патологических изменений в моче.
Нарушение выделительной функции почек должно быть подтверждено данными хромоцистоскопии, выделительной урографии или радиоизотопными исследованиями.
Стадия нефроптоза определяется рентгенологом по рентгенограммам, выполненным при вертикальном положении обследуемого: I стадия - опущение нижнего полюса почки на 2 позвонка, II стадия - на 3 позвонка, III стадия - более чем на 3 позвонка.
Обструктивная уропатия – когда нужно срочно обращаться к врачу
Обструктивная уропатия – состояние, при котором закупорка препятствует прохождению мочи по мочевыводящему каналу. Возникает в любом участке системы – от почек, где моча образуется, до канала, через который она покидает организм. Состояние повышает давление в мочевыделительном канале и угрожает осложнениями, если вовремя не будет диагностировано.
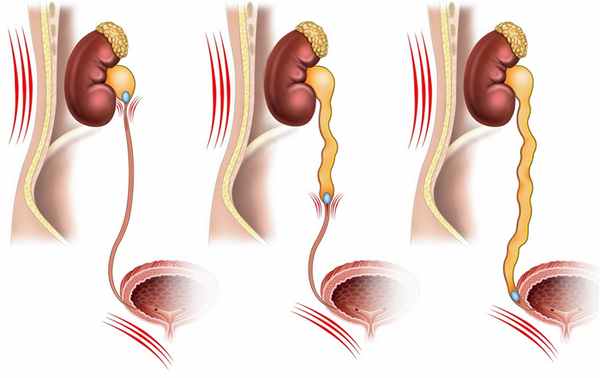
Причины
Причины развития обструктивной уропатии и рефлюкс-уропатии отличаются в разных возрастных группах:
- У детей: аномалии развития мочевыделительной системы, анатомические нарушения, клапаны задней уретры, стриктуры, стенозы.
- У молодых и взрослых людей: камни в почках.
- У пожилых: гиперплазия, аденома простаты, тазовые и забрюшинные опухоли, камни.
Обструктивная уропатия у мужчин встречается чаще, у женщин же она часто встречается во время беременности. Это связано с давлением плода и матки на мочевыводящий канал.
Дополнительно причинами заболевания становятся:
- полипы, кровяные сгустки, опухоли в мочеточнике;
- поражение мышц или нервов в мочевыделительной системе;
- рубец из фиброзной ткани в области мочеточника, в результате лучевой терапии, хирургической операции, приема препаратов;
- грыжа мочеиспускательного канала, абсцессы и кисты.
Новообразования в простате у мужчин и в матке у женщин способны сужать просвет мочеточника, потому врач проводит дифференциальную диагностику с определением сопутствующих заболеваний и первопричин.
Непроходимость мочевыводящих путей – симптомы
Признаки уропатии зависят от локализации, продолжительности состояния. Пациентов беспокоят такие симптомы:
- боль, отдающая в яички или вагинальную область;
- рвота, тошнота, головокружение;
- отсутствие мочеиспускания;
- увеличение объема мочи;
- учащенное мочеиспускание ночью и затрудненное днем.
Если непроходимость возникает быстро, она причиняет боль и описанные состояния. При медленно прогрессирующей уропатии болезненность не отмечается на первых стадиях. В этом случае заболевание угрожает гидронефрозом.
Нарушение оттока мочи – повод немедленно обратиться к урологу! Патология может развиваться критически быстро, но своевременная диагностика и лечение предотвратят острые состояния и осложнения.
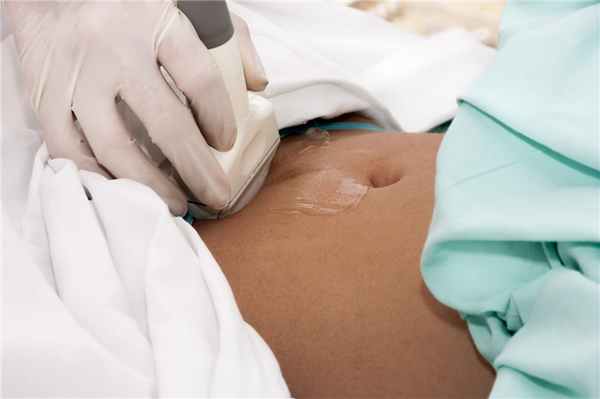
Диагностика
Для обнаружения обструктивной уропатии у мужчин и женщин назначаются лабораторные и инструментальные обследования:
- анализы мочи на определение концентрации электролитов;
- определение креатинина и азота мочевины в крови;
- УЗИ мочевого пузыря;
- визуализирующие методы.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Обструктивная уропатия
Обструктивная уропатия – это синдром, который возникает при нарушении оттока мочи на любом участке мочевыводящих путей. Причиной заболевания выступают врожденные аномалии мочевыводящих путей, мочекаменная болезнь, объемные новообразования органов малого таза и функциональные расстройства. Уропатия проявляется нелокализованными болями в животе, затруднением или задержкой мочеиспускания. Для диагностики болезни назначают КТ и МРТ органов брюшной полости, экскреторную урографию, цистоуретрографию, анализы крови и мочи. Лечение предполагает хирургическое устранение обструкции и индивидуальный курс медикаментозной терапии.
МКБ-10
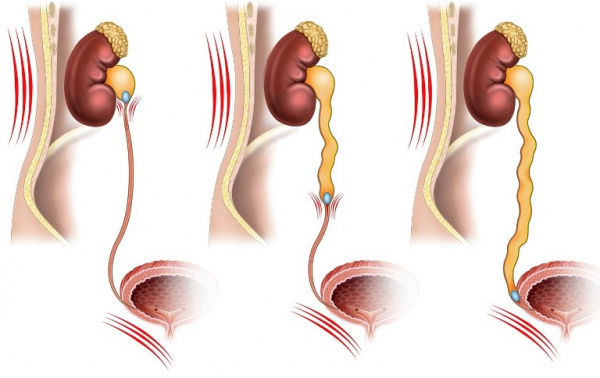
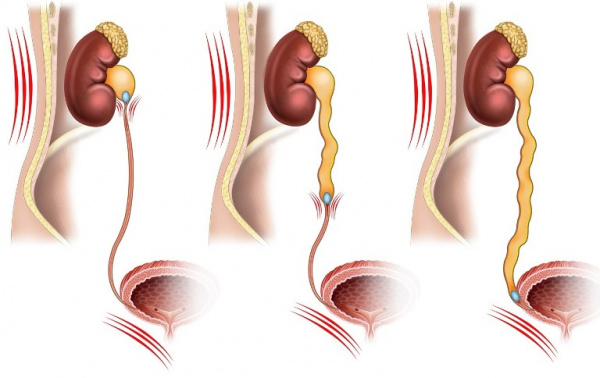
Общие сведения
Обструктивная уропатия встречается с частотой 1:2000 населения, при этом до 11% пациентов с хронической почечной недостаточностью имеют такой сопутствующий диагноз. В диагностике болезни отмечают два пика: детский период, когда нарушения связаны с врожденными аномалиями, и возраст старше 60 лет, для которого характерны различные органические заболевания органов мочевыделения. Во всех возрастных группах мужчины болеют чаще женщин. Учитывая тяжесть течения и высокий риск осложнений, обструктивная уропатия составляет значимую проблему современной урологии.
Причины
Обструкция возникает на любом участке мочевыводящей системы – от почечных канальцев до наружного отверстия уретры. Врожденная уропатия, характерная для детского возраста, связана с анатомическими дефектами: клапанами задней уретры, стенозом мочеточниково-пузырного сочленения, обструктивным мегауретером. Приобретенные нарушения вызываются следующими группами причин:
- Механическая обструкция. Закупорка просвета мочевого тракта чаще всего связана с мочекаменной болезнью и уролитиазом. Причиной обструктивных нарушений могут выступать полипы мочеточника, уротелиальная карцинома, кристаллы мочевой кислоты в почечных канальцах.
- Функциональные урологические болезни. Патологии мочевыделения развиваются при нейрогенном мочевом пузыре и дисфункции шейки органа. Лекарственно-индуцированная дисфункциональная уропатия наблюдается при приеме антихолинергических препаратов.
- Болезни простаты. Доброкачественная гиперплазия предстательной железы (аденома простаты) – самая частая причина обструктивной уропатии у пожилых мужчин. Реже нарушения мочевыделения возникают вследствие абсцедирующего простатита, рака предстательной железы.
- Гинекологические заболевания. Задержка оттока мочи у женщин зачастую вызвана компрессионным синдромом. Мочевыводящие пути сдавливаются при тубоовариальном абсцессе, кисте Гартнерова канала, раке шейки матки и яичников.
- Редкие причины. Компрессию мочевыводящих путей провоцируют заболевания желудочно-кишечного тракта (аппендицит, болезнь Крона, дивертикул), забрюшинного пространства (лимфома, саркоидоз, метастатические опухоли). Сдавление может быть вызвано расширенными кровеносными сосудами при аневризме, тромбофлебите яичниковой вены.
Патогенез
При обструктивной уропатии происходит несколько патологических процессов, которые дополняют и усугубляют действие друг друга. Сначала наблюдается повышение давления в мочеточниках, которое в течение 2-3 суток компенсируется растяжимостью мочевыводящих путей. Затем скопление мочи вызывает дилатацию собирательных трубочек и дистальных канальцев в почках. Этот процесс со временем приводит к тубулярной атрофии и поражению клубочкового аппарата почек.
Одновременно с этим снижается внутрипочечный кровоток и наблюдается перераспределение венозного оттока. Усиливающаяся ишемия почки активирует работу ренин-ангиотензиновой системы, которая продуцирует вазоконстрикторные вещества. В условиях гемодинамических нарушений усиливается выработка провоспалительных цитокинов. Интерстициальное пространство инфильтрируется макрофагами и лимфоцитами, происходит ремоделирование почечной паренхимы.

Симптомы обструктивной уропатии
Главным клиническим проявлением заболевания называют болевой синдром, который возникает при любой степени тяжести обструкции. Боли связаны с перерастяжением мочевого пузыря и мочеточников. Они не имеют четкой локализации, могут иррадиировать в поясницу, мошонку у мужчин и половые губы у женщин. Симптоматика схожа с проявлениями заболеваний ЖКТ и половых органов, что нередко становится причиной диагностических ошибок.
При двустороннем поражении основным клиническим признаком является задержка мочи. Частичная обструкция мочеточников сопровождается ослаблением струи, необходимостью сильно натуживаться дл опорожнения мочевого пузыря. При полной закупорке мочевого тракта у пациентов развивается анурия. Односторонние поражения при обеих функционирующих почках не вызывают значимых дизурических расстройств.
Неспецифическая симптоматика обструктивной уропатии представлена слабостью, повышенной утомляемостью, тошнотой и отсутствием аппетита. В случае присоединения бактериальной инфекции возможна лихорадка и усиление дизурических явлений. Поскольку почечная патология зачастую осложняется вторичной артериальной гипертензией, пациенты жалуются на головные боли, сердцебиение, дискомфорт в области сердца.
Осложнения
При отсутствии лечения уропатии развивается обструктивная нефропатия, которая патоморфологически представлена тубулоинтерстициальным нефритом. Если процесс развивается в обеих почках, функции фильтрации крови и образования мочи резко снижаются, поэтому у пациентов развивается почечная недостаточность. При односторонней уропатии не исключен риск критической почечной дисфункции, поскольку в здоровой почке может возникать реактивный сосудистый или мочеточниковый спазм.
Еще одним опасным последствием заболевания являются инфекции мочевыводящих путей (ИМП). Чаще всего они вызваны кишечной палочкой, клебсиеллой, стафилококками и стрептококками. Поражения верхних отделов мочевого тракта в основном представлены хроническим рецидивирующим пиелонефритом, воспаление нижних мочевыводящих путей проявляется циститом и уретритом. Бактериальные ИМП изредка осложняются паранефритом, абсцессом почки, сепсисом.
Диагностика
Пациентам с жалобами на затруднения оттока мочи и другие нарушения мочеиспускания требуется помощь врача-уролога. Специалист собирает жалобы и анамнез заболевания, проводит физикальный осмотр с проверкой симптома Пастернацкого. Для выяснения первопричины обструктивной уропатии необходимо расширенное лабораторно-инструментальное обследование:
- УЗИ брюшной полости. Базовый метод, который используется для диагностики гидронефроза, обструкции на уровне почек и мочеточников. Исследование дополняют допплеровской ультрасонографией для выявления повышенного сосудистого сопротивления – раннего маркера острой обструктивной уропатии.
- КТ с контрастированием. Компьютерная томография является наиболее информативным методом для диагностики уровня обструкции, особенно при уролитиазе. С помощью исследования удается изучить структуру почечной паренхимы и определить осложнения уропатии. При наличии противопоказания к рентгеновскому облучению диагностику заменяют МРТ.
- Экскреторная урография. Диагностика проводится при недостаточной информативности КТ, выявляет камни мочевых путей и кровяные сгустки, затрудняющие отток мочи. Как альтернатива внутривенному введению контраста, применяется ретроградная пиелография, при которой контрастное вещество вводится через цистоскоп, минуя сосудистое русло.
- Цистоуретрография. Исследование помогает определить обструктивные нарушения в нижнем отделе мочевыводящих путей. По характеру продвижения контрастного вещества в процессе мочеиспускания удается диагностировать пузырно-мочеточниковый рефлюкс, обструкцию шейки мочевого пузыря, стриктуру уретры.
- Исследования мочи. Всем пациентам проводят общий анализ мочи для определения ее плотности, прозрачности, состава органического и неорганического осадка. Концентрационную функцию почек анализируют по методу Зимницкого, при подозрении на вторичные инфекции выполняют пробу Нечипоренко и бакпосев мочи.
- Исследования крови. В клиническом анализе крови обращают внимание на уровень лейкоцитов как маркер ИМП, количество гемоглобина и эритроцитов – анемия указывает на хроническую болезнь почек. В биохимическом анализе врачей особенно интересует количество мочевины и креатинина. Обязательно подсчитывают скорость клубочковой фильтрации (СКФ).
Поскольку обструктивная уропатия имеет десятки этиологических факторов, урологу необходимо провести масштабную дифференциальную диагностику. При появлении симптоматики в детском возрасте обязательна консультация педиатра и генетика на предмет врожденных заболеваний и аномалий. Нарушение тока мочи в сочетании с похудением и синдромом интоксикации требует прицельного онкологического обследования.

Лечение обструктивной уропатии
Хирургическое лечение
Первоочередная задача врачей – устранить препятствия оттока мочи и восстановить работу мочевыделительной системы. Для этого используют малоинвазивные и хирургические методики. При анурии и резком ухудшении состояния пациента вмешательство проводится в экстренном порядке, параллельно с диагностикой, в остальных случаях показана плановая операция.
Способ хирургического лечения зависит от этиологического фактора. При нижней обструктивной уропатии показана постановка мочевого катетера, который обеспечивает постоянное и беспрепятственное выведение жидкости. При высоком уровне обструкции устанавливают уростому или нефростому, которые сохраняются до устранения первопричин болезни. При мочекаменной болезни необходимо эндоскопическое удаление камней, чрескожная или ультразвуковая литотрипсия.
Фармакотерапия
Медикаментозное лечение подбирается дифференцировано с учетом степени нарушения почечной функции и наличия признаков инфекционных осложнений. При наличии ИМП назначаются курсы антибактериальной терапии. После восстановления проходимости мочевых путей назначают диуретики для ликвидации олигурии. Проводится симптоматическая коррекция интоксикационного, анемического и других синдромов, сопряженных с почечной патологией.
Прогноз и профилактика
Почечная патология при уропатии имеет обратимый характер, поэтому при своевременном восстановлении процесса мочевыделения пациенты полностью выздоравливают. Прогноз ухудшается при нелеченой инфекции мочевыделительной системы и хронических нарушениях работы почек, которые сохраняются, несмотря на проводимую терапию. Профилактика заключается в предупреждении заболеваний, которые способны вызвать обструкцию.
2. Диагностика и лечение обструктивных уропатий у детей/ А.А. Айнакулов, С.Н. Зоркин// Детская хирургия. – 2012. – №6.
Обструктивная уропатия
Обструктивная уропатия – недуг, характеризующийся изменением направления оттока мочи. Мочеточник блокируется и лишняя жидкость возвращается обратно в почки. В некоторых случаях можно говорить о патологии. Может быть поражена только одна, а может обе почки. Бывают случаи, когда приступы очень резкие и болезненные, необходима срочная госпитализация. Заболевание одинаково часто встречается как у женщин, так и у мужчин разных возрастных категорий. У малышей возможно возникновение этой болезни, если есть аномалии мочевого пузыря. Возможно поражение внутриутробно.
- Острую и хроническую.
- Полную и частичную.
- Одностороннюю и двустороннюю.
Перед назначением курса лечения пациент должен быть тщательно исследован, ошибка может стоить человеку жизни.
Причины зарождения и развития болезни способны провоцировать формирование большого количества патологических состояний. Основные причины:
- Уростаз.
- Повышенное внутриканальное давление.
- Инфекции мочеполовой системы.
- Опухоли гениталий.
- Стеноз уретры.
- Все виды хирургического вмешательства.
- Механические повреждения таловой области.
- Болезни пищеварительного тракта.
- Рак мочевого пузыря, почек, кишечника, мочеточника.
- Камни в почках.
- Увеличение предстательной железы.
- Сбой в работе нервной системы.
Все вышеперечисленные причины подразумевают сдавливание почек в брюшной полости.
Конкретная симптоматика зависит от этапа развития обструктивной уропатии:
- Болевые ощущения в области почек.
- Скачки температуры тела.
- Периодическая рвота.
- Излишняя чувствительность в области почек.
- Диурез.
- Постоянное желание сходить в туалет.
- Затрудненное мочеиспускание.
- Примеси крови в моче.
- Слабая струя мочи.
- Изменение количества мочевой жидкости.
- Боль в области яичек у мужчин и половых губ у женщин.
- Лихорадка.
- Сепсис.
Все вышеперечисленные симптомы у каждого человека проявляются по-разному, поэтому на первом приеме у доктора необходимо максимально подробно описывать свое состояние и ощущения.
Методы лечения
Лечение обструктивной уропатии возможно несколькими способами:
- Оперативное вмешательство.
- Инструментальное вмешательство.
- Медикаментозное воздействие.
Главная цель всего лечебного процесса при обструктивной уропатии – в максимально короткие сроки удалить все препятствия для потока мочи из мочеточника. Если это полип, опухоль, то удаление должно быть срочным.
Если же мочеточник забит не полностью и просвет есть, доктор может принять решение о стентировании. Это установка сетчатой трубки внутрь мочеточника для увеличения размеров просвета.
Если у пациента тяжелое состояние и необходимо экстренное лечение, то выполняют классическое дренирование. Оно рекомендовано, если мочеполовая система поражена инфекцией, есть нарушения почечной функции. Если обострение заболевание произошло на почве мочекаменной болезни, то делается чрескожное дренирование. Сам катетер может быть установлен у мочевого пузыря.
Если же она выявлена, но больного не мучают приступы боли, почки справляются со своей функцией, ренограмма в норме, то лечение может быть отложено, но нужно постоянно наблюдать за внутренними изменениями.
Читайте также:
